Что такое неспецифический уретрит у мужчин
Неспецифический уретрит (негонорейный, негонококковый уретрит) – это воспаление уретры, спровоцированное любыми причинами, кроме специфических инфекций. К последним относятся: гонорея, сифилис, туберкулез.
Причины и классификация
В зависимости от причины возникновения выделяют инфекционный и неинфекционный уретрит. В первом случае возбудителями являются кишечная палочка, стафилококк, энтерококк, стрептококк, протей, клебсиелла, аденовирусы. Часть из них относится к условно-патогенной микрофлоре, то есть бессимптомно присутствует в организме в малых количествах.
Факторы, провоцирующие развитие инфекционного неспецифического уретрита:
- Занятие анальным и оральным сексом без презерватива.
- Незащищенный секс с женщиной, страдающей неспецифическими воспалениями половых органов.
- Нарушение интимной гигиены, сужение крайней плоти (фимоз).
- Катетеризация.
- Хронический простатит и иные инфекционные очаги.
При неинфекционном уретрите воспаление провоцируется травмами, механическими повреждениями уретры и ее стриктурами (патологическими сужениями), аллергией, опухолями.
Стриктура уретры – это патологическое сужение внутреннего просвета мочеиспускательного канала, приводящее к расстройствам мочеиспускания различной степени выраженности
Факторы, предрасполагающие к развитию неинфекционного неспецифического уретрита:
- Снижение иммунитета (основополагающий фактор).
- Мочекаменная болезнь.
- Нарушения обмена веществ. Например, кристаллурия, при которой с мочой выводится большое количество солей. Они травмируют стенки мочеиспускательного канала, вызывая воспаление.
- Застой крови и лимфы в области малого таза (конгестия), на фоне которого активно размножается неспецифическая бактериальная флора.
- Заболевания кишечника (геморрой, хронические запоры).
Неспецифический неинфекционный уретрит также может развиться из-за нарушения микрофлоры и угнетения иммунитета вследствие длительного приема антибиотиков, иммунодепрессантов, гормонов. Неинфекционная форма часто перетекает в инфекционную из-за присоединения бактерий.
Сергей Геннадьевич Ленкин врач-уролог, дерматовенеролог подробнее о видах и причинах развития неспецифического уретрита у мужчин
В зависимости от происхождения патогена инфекционный неспецифический уретрит может быть двух типов:
- Первичный, когда возбудитель проникает в уретру извне (изо рта, прямой кишки, с рук) и в ней размножается.
- Вторичный, при котором инфекция попадает в мочеиспускательный канал из других органов с током лимфы или крови.
По характеру течения неспецифический уретрит может быть острым и хроническим. Во втором случае характерно периодическое появление смазанных симптомов. В основном катализатором обострений является переохлаждение, интенсивный секс, частая мастурбация, прием алкоголя.
Основные симптомы заболевания
Признаки развития недуга могут быть самыми разнообразными. Клиника заболевания представлена острой и хронической формами.
Острая форма проявляется, когда проходит инкубационный период с момента попадания возбудителя.
Возникают следующие ощущения:
- появление резкой боли в момент мочеиспускания;
- возникновение жжения и зуда на выходе из уретры;
- появление выделений, имеющих слизистую или же гнойную структуру;
- плохой запах.
При аллергическом параллельно с вышеуказанными симптомами наблюдаются:
- затрудненное дыхание, связанное с заложенностью носа;
- высыпание на кожных покровах;
- слезотечение;
- появление одышки.
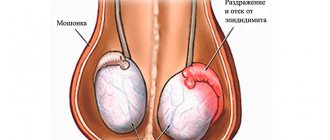
При осмотре уролог может обнаружить невысокую степень отечности слизистой оболочки, покраснение всех тканей, которые окружают мочеиспускательный канал.
Симптомы неспецифического уретрита
Признаки острого неспецифического воспаления уретры:
- Постоянное жжение и ломота в мочеиспускательном канале, усиливающиеся во время мочеиспускания.
- Выделения из уретры. При присоединении бактерий они могут приобретать серый, зеленоватый, желтый оттенок.
- При прощупывании уретры сквозь член ощущается ее уплотнение и болезненность.
- Хлопья, нити, прожилки крови в первой порции мочи. Их появление обусловлено тем, что воспаление повреждает стенки уретры, частицы эпителия интенсивно отслаиваются (слущиваются), появляются кровоточащие изъязвления.
- Если поражен задний отдел уретры, то резко увеличивается количество мочеиспусканий. В конце ощущается резкая боль, возможно выделение крови.
Губки уретры (меатус) краснеют, отекают, слипаются, на них образуются желтоватые корочки. Мочеиспускание затруднено. При остром воспалительном процессе возможно появление признаков интоксикации: головная боль, повышение температуры.
О симптомах и лечении неспецифического воспаления уретры после небольшого переохлаждения и употребления спиртных напитков рассказывает дерматовенеролог Ленкин Сергей Геннадьевич
Симптомы хронического уретрита:
- Слабый дискомфорт, зуд в уретре;
- Выделений почти нет;
- Губки уретры могут иногда слипаться;
- Первая порция мочи прозрачна, но в ней различимы слизистые мелкие нити, оседающие на дно.
У многих мужчин хронический неспецифический уретрит сопровождается ухудшением эмоционального фона, развитием неврозов.
Особенности микрофлоры
В момент рождения человека формируется его микрофлора. Микробы и микроорганизмы попадают внутрь, где создают определенную среду. С рождения она формируется из бифидобактерий и лактобацилл, а по мере взросления девушки, постепенно происходит формирование и кокковой флоры.
У мужчин с рождения флора не изменяется, в ее составе есть стафилококки, стрептококки и коринебактерии. В мочеиспускательном канале образуется нейтрально-щелочная среда, это важно при формировании сперматозоидов. Важной составляющей для флоры мужского организма является наличие таких бактерий:
- комменсал;
- палочковидные бактерии;
- уреаплазма;
- нейссерия.
При изменении флоры уретры у мужчин могут развиваться патологические осложнения, которые сказываются на способности к деторождению. Иные бактерии передаются половым путем.
Диагностика
Диагностикой неспецифического уретрита занимаются уролог и андролог, но лучше обратиться к квалифицированному венерологу. Врачу необходимо выяснить две вещи: насколько распространен воспалительный процесс (поражена ли простата, мочевой пузырь) и какова причина воспаления.
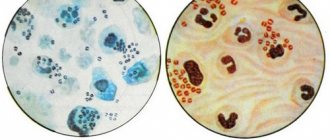
В первую очередь берут мазок из уретры, анализ мочи и крови. Если обнаруживаются грамотрицательные внутриклеточные диплококки, то диагностируют специфический гонококковый уретрит. При их отсутствии и наличии воспаления диагноз звучит как «неспецифический негонококковый уретрит».
Методы исследования:
- Бактериоскопические (окрашивание уретрального мазка по Граму и исследование под микроскопом) для выявления простейших и микробов, клеточных элементов.
- Клинические (многостаканные пробы мочи, уретроскопия) для оценки степени поражения уретры и выявления осложнений в виде везикулита, простатита, литтреита (воспаленные парауретральные железы). Во время уретроскопии можно обнаружить кондиломы, инфильтраты, фиброзные участки, полипы.
- Бактериологические (посев биоматериала на питательные среды) для определения типа возбудителя.
При необходимости назначают УЗИ простаты и мочевого пузыря, уретрографию.
Выявление уретрита
Отличительные признаки наличия уретрита весьма разнообразны. Проявление первых симптомов заболевания зависит от вида патогенного микроорганизма и характера воспаления, длительность инкубационного периода варьируется в широких пределах — от одного часа до нескольких месяцев. Особенно короткий он (не более одного-трёх часов) при аллергических воспалениях мочеиспускательного канала.
Всегда необходимо отделять специфический уретрит от неспецифического и других неестественных процессов в мочеиспускательном канале (камни и опухоли уретры, аномальное разрастание тканей над слизистой оболочкой уретры).
При возникновении первых признаков заболевания необходимо незамедлительно обратиться к урологу, который поможет диагностировать и вылечить недуг. Женщинам также нужно посетить гинеколога.
Исключая основные проявления, вывод о наличии уретрита делают на основании факта половой связи в анамнезе, микроскопического анализа выделений из мочеиспускательного канала (а при надобности, из ротоглотки и прямой кишки). Кроме микробов и простейших, могут быть обнаружены лейкоциты, слизь и эпителий. Анализ мазка из уретры помогает уточнить совокупность процессов, определяющих возникновение, течение и исход болезни. При любых обстоятельствах необходимо провести бактериологический анализ, в который входит посев материала на специально предназначенной питательной среде.
В наши дни широкое применение в диагностике воспалений мочевыводящего канала нашли ПИФ- и ПЦР-реакции:
- ПЦР-реакция (полимеразная цепная реакция) — реакция, которая позволяет определить микроучастки ДНК или РНК чужеродного генетического материала. С помощью анализа представляется возможность распознать индивидуальные характеристики конкретного вида возбудителя, не спутав его ни с каким другим.
- ПИФ-реакция — реакция прямой иммунофлюоресценции. Диагностика методом ПИФ позволяет выявить антитела к определённому микроорганизму-возбудителю при использовании флюоресцирующего (светящегося) красителя.
Установить диагноз также помогают:
- Двух- или трёхстаканные пробы мочи (2 или 3 порции мочи, полученные при одном мочеиспускании). При обнаружении лейкоцитов или бактерий только в первой порции мочи с высокой вероятностью можно говорить об уретрите. Метод стаканных проб особенно важен для определения локализации процесса воспаления и уточнения обширности его распространения.
- Уретроскопия. При уретроскопии мочеиспускательный канал (уретру) изучают с помощью оптического прибора — уретроскопа. Ограничение в проведении исследования — острая стадия болезни, но метод является весьма информативным при торпидной и хронической стадии.
Уретроскопия может проводиться амбулаторно или в условиях стационара с использованием местной анастезии
Лечение неспецифического уретрита у мужчин
Методы лечения неспецифических уретритов подразделяются на медикаментозные, хирургические и физиотерапевтические. Схема терапии определяется результатами диагностики.
Препараты
При инфекционном уретрите назначают антибиотики (по результатам анализа на чувствительность). Ниже представлены международные рекомендации по подбору антимикробных средств для лечения негонококковых уретритов. На время лечения (1-2 недели) необходимо исключить алкоголь, секс, острые и пряные блюда.
Российские рекомендации
Препараты для лечения рецидивирующих негонококковых уретритов (НГУ)
Антибактериальное лечение может оказаться недостаточно эффективным без неспецифической иммунотерапии. Назначают метилурацил по 0,5 г трижды в день, пентоксил по 0,2 г 4 раза в день курсом 1-2 недели. В качестве альтернативы: пирогенал или продигиозан по 0,05 мкг курсом 3-4 инъекции с интервалом в 3-4 дня.
При микотических уретритах прописывают нистатин, леворин. Грибные нити окружены слизью, поэтому препараты в таблетированной форме не всегда эффективны. Гарантированный результат получают при вливании (инстилляции) лекарств внутрь уретры в сочетании с гидрокарбонатом натрия.
Для снятия боли, воспаления и отека назначают нестероидные противовоспалительные средства: «Нурофен», «Кеторол».
В качестве вспомогательной терапии прописывают фитопрепараты, оказывающие мочегонное, регенерирующее и антисептическое действие: «Канефрон», «Фитолизин».
При хронической форме воспаления эффективна местная терапия: вливание в уретру раствора фурацилина, нитрата серебра, протаргола, 1% раствор диаксидина, гидрокортизона.
Хирургические методы
Хирургические методы используют для рассечения фимозного кольца, стриктур уретры, удаления опухолей и иных новообразований. При воспалении парауретральных желез в ряде случаев применяют электрокоагуляцию. Этим же методом удаляют остроконечные кондиломы.
Народные средства
Из народных средств при уретритах хорошо помогают настои хвоща, спорыша, перечной мяты, ромашки, петрушки. Стандартный рецепт: столовую ложку сырья залить 0,5 л кипятка, настоять в термосе в течение часа. Пить по 1/3 стакана за полчаса до еды. Отвары снимают спазмы, создают неблагоприятную для бактерий среду, уменьшают воспаление.
Классическим народным средством при заболеваниях мочевыводящих путей является клюква и брусника. Рецепт отвара брусничного листа: столовую ложку сырья залить 250 мл кипящей воды, настоять в закрытой посуде 1,5 часа, процедить. Пить по 2 столовые ложки 4 раза в день.
Отвар листьев брусники оказывает противовоспалительное действие
Патологическая анатомия
Среди раков мочеиспускательного канала у мужчин, в связи с особенностями их роста, различают два вида:
1) узловатый рак, при котором новообразование в виде полипа или цветной капусты вдается в просвет канала, часто закупоривая его;
2) инфильтрирующий рак с характерным уплотнением стенки канала, однако длительно не суживающим его просвета.
Эти оба вида рака обладают выраженным быстрым ростом. Новообразование распространяется по пещеристому телу мочеиспускательного канала и, образуя в нем затвердения и инфильтраты, часто поражает головку полового члена. В других случаях рак может распространяться и по поверхности слизистой оболочки мочеиспускательного канала. В последующем течении рак, иногда даже в ранней стадии, может через наружное отверстие канала прорасти головку члена, либо по слизистой оболочке мочеиспускательного канала распространиться на слизистую мочевого пузыря или предстательную железу.
В то время как периферические отделы опухоли продолжают быстро разрастаться, ее центральная часть довольно скоро подвергается распаду. Вследствие такого распада моча относительно рано проникает в инфильтрированную подслизистую клетчатку и пораженное раком пещеристое тело уретры. В результате этого в районе инфильтрирующей опухоли образуются периуретральные абсцессы и распространенные флегмоны.
При инфильтрирующем раке канала вследствие мочевой инфильтрации, ускоряющей тканевой распад, образуются полости, заполненные некротическими массами.
В конечном итоге рак через белочную оболочку пещеристого тела уретры распространяется на окружающие ткани; он прорастает не только весь половой орган, но часто мошонку, промежность и тазовую клетчатку.
Продолжающиеся мочевая инфильтрация и флегмонозный распад этой распространенной опухоли приводят к далеко идущей деструкции наружных половых органов. Вследствие заноса инфекции нередки случаи тромбоза тазовых вен, не исключая наружной подвздошной вены.
Подавляющее большинство раков мочеиспускательного канала гистологически представляет собой плоскоклеточные раки (90%), гораздо реже встречаются цилиндрические, железистые раки.
Преобладание плоскоклеточного рака над другими видами рака мочеиспускательного канала, слизистая которой в основном покрыта цилиндрическим эпителием, может быть объяснено часто наблюдаемой метаплазией уретрального цилиндрического эпителия в плоскоклеточный. Нередки также случаи образования лейкоплакии слизистой мочевого канала в результате разного рода воспалительных процессов его. Кроме того, и в слизистой оболочке нормального мочеиспускательного канала рядом с цилиндрическим эпителием всегда можно обнаружить отдельные участки плоского эпителия.
Метастазы рака мочеиспускательного канала в раннем периоде часто наблюдаются в паховых и эпигастральных лимфатических узлах, позже они появляются в мезентериальных узлах, нередко заканчиваясь распространением рака по всей брюшной полости.
Кроме лимфатических узлов, рак мочеиспускательного канала дает иногда метастазы в легкие, плевру и печень.
Осложнения
Основные осложнения уретрита:
- Миграция инфекции в другие органы мочеполовой системы, вследствие чего развивается цистит, простатит, пиелонефрит, воспаление яичек, бесплодие.
- Воспалительное расплавление и последующее сужение уретры, затруднение мочеиспускания.
- Переход воспаления на кавернозные тела члена, их парауретральное рубцевание и искривление органа при эрекции.
- Нарушение потенции из-за болей в члене во время эрекции и эякуляции.
При отсутствии лечения острый уретрит перейдет в хроническую форму.
Способы предупреждения заболевания
Чтобы , понадобится много времени и сил. Важно также сказать, что данное заболевание приносит очень неприятные болезненные ощущения. Для того чтобы избежать этого, нужно принять профилактические меры. В процессе профилактики полностью исключаются все возможные источники попадания возбудителя в организм. Таким образом:
- Важно обращать внимание на здоровье своего полового партнера, избегать незащищенного полового контакта.
- Необходимо строго соблюдать все правила личной гигиены, постоянно подмываться с использованием легких дезинфицирующих препаратов.
- Не стоит применять гигиенические средства, содержащие спирт, мыло, а также компоненты, приводящие к сильному раздражению уретры.
- Исключить из рациона все продукты, приводящие к раздражению мочевыделительных органов. К таким продуктам относятся копчености, острые и соленые блюда.
- Следует тепло одеваться (по погоде), чтобы не допустить переохлаждения организма, особенно ног. Нужно надевать одежду, не стесняющую талию и живот, поскольку это приводит к замедленному кровообращению в области малого таза.
- Ко всем возникающим заболеваниям стоит относиться с максимальной серьезностью и своевременно заниматься их лечением, чтобы не допустить перехода их в хроническую форму.
Несмотря на то, что такое заболевание, как уретрит, не считается смертельным недугом, оно может очень сильно повлиять на здоровье женщины, серьезно его подорвав. Постоянный дискомфорт, связанный с зудом и болезненными ощущениями, вызывает сильную раздражительность, бессонницу, негативно сказывается на трудоспособности. Лучше своевременно сделать все, чтобы заболевание предотвратить, чем испытать на себе весь негатив уретрита и долго его лечить. При появлении первых признаков заболевания нужно как можно быстрее обратиться за помощью к специалисту.
Мочеиспускательный канал (уретра) является эластичной трубкой, отвечающей за выведение мочи из мочевого пузыря наружу. У женщин он значительно короче и шире, нежели у мужчин (3– 4 см длинной и 1,5 см шириной против 16– 22 см и 8 мм соответственно). Внутреннее отверстие уретры отходит от мочевого пузыря, и канал, проходя через мочеполовую диафрагму, заканчивается в преддверии влагалища наружным отверстием уретры. Отверстие имеет округлую форму. Оно находится в окружении твердых валикообразных краев. Мочеиспускательный канал срастается с передней стенкой влагалища и идёт параллельно ему. У наружного входа отверстие уретры сужено, а у внутреннего – расширено и имеет воронкообразную форму.
Вокруг канала находится соединительная ткань, плотность которой различна (в нижних отделах она наиболее плотная). Сама стенка мочеиспускательного канала состоит из мышечной и слизистой оболочки. Мышечную оболочку составляет наружный, круговой слои гладких мышц и эластичных волокон. Слизистая оболочка покрыта эпителием, имеющим несколько слоев.
Состояние мочеиспускательного канала может оценить гинеколог во время осмотра.
Заболевания мочеиспускательного канала у женщин
Самым распространенным заболеванием мочеиспускательного канала у женщин является уретрит (воспаление мочеиспускательного канала). Проявляется он жжением, резью и болью в уретре при мочеиспускании или без связи с ним.
Болезнь может поразить любую женщину, если она подвержена влиянию ряда опасных факторов. Среди них следует особенно выделить переохлаждение, сексуальную гиперактивность, ведущую к микротравмам уретры, неправильное питание (чрезмерное потребление острой, кислой, жареной пищи и алкоголя), нарушения микрофлоры влагалища и гинекологические болезни, заболевания почек (мочекаменная болезнь), слабый иммунитет, механические повреждения при медицинских процедурах (катетеризация, мазок), патогенное действие токсических средств и лучевых факторов.
Развивается женский уретрит, начиная с временных обострений болезни. Проявления могут быть разной силы – от легкого дискомфорта до сильных режущих болей. Обычно между обострениями проходит достаточно много времени, и женщины не спешат обращаться к врачу. Но это огромная ошибка, ведь через некоторое время боль и жжение будут приходить всё чаще, а действие антибиотиков станет менее эффективным. Самым тяжелым этапом женского уретрита является постоянная боль в мочеиспускательном канале.
Что же вызывает это неприятное и опасное заболевание? Чаще всего это какие-либо гинекологические болезни, связанные с нарушением микрофлоры влагалища. Это нарушение (дисбиоз) может быть вызвано половыми инфекциями, среди которых самыми распространенными являются хламидиоз, трихомониаз, уреаплазмоз и проч. Но, помимо них, болезнь может развиваться и под действием стрептококков, и других бактерий.
Уретрит может привести к различным осложнениям: при переходе воспаления на мочевой пузырь развивается цистит, а если инфекция пойдет дальше, она может поразить и почки, провоцируя пиелонефрит. Хронический уретрит нередко становится причиной деформации мочеиспускательного канала, что препятствует нормальному выведению мочи.
Лечение мочеиспускательного канала у женщин
Лечение воспаления мочеиспускательного канала у женщин предполагает терапию по восстановлению свойств стенки уретры, нормальной микрофлоры влагалища и укрепление иммунной системы. Для этого используют антибиотики, иммуномодуляторы и .
Уретрит довольно тяжело лечить, но профилактические меры, помогающие предотвратить это заболевания, достаточно просты. Необходимо избегать сильных переохлаждений, одеваясь по погоде, соблюдать правила интимной гигиены и использовать контрацептивы. Важно также вовремя и правильно питаться, всячески предотвращать появления запоров и избегать стрессов.
Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Уретра у мужчин значительно меньше, чем у женщин. Но это тот же мочеиспускательный канал, хотя и имеющий значительные отличия в строении у разных полов. Есть особенности и в диагностике данного органа, например, .
Уретра у женщин — это прямая трубка, напоминающая с собой перепончатую часть мужской уретры, но значительно шире и короче. Ее длина варьируется от 3 до 5 см. Располагается уретра, начиная от шейки мочевого пузыря (внутреннее отверстие), затем проходит параллельно с влагалищем, и заканчивается между входом во влагалище и клитором (наружное отверстие). Окончание уретры у женщины имеет форму щелевидной звезды, диаметром 0,3 до 0,6 мм. Чаще всего форма закрытая. Вся трубка мочеиспускательного канала по всей длине имеет одинаковый фиксированный диаметр. Он равен от 1 до 1,6 мм.
Ввиду того, что женский мочеиспускательный канал очень короткий, бактерии довольно часто попадают в саму мочеполовую систему выше. Именно поэтому у женщин воспалительные процессы мочевыделительной системы отмечаются в несколько раз чаще, чем у мужчин. Женщины из-за этого подвержены воспалениям, нарушениям функций почек и мочевого пузыря.
В уретре имеется отверстие, которое помогает опорожнять мочевой пузырь. Женская уретра не участвует в репродуктивной деятельности, это главное отличие от мужской.
После родов и в старческом возрасте одна из функций уретры — удержание мочи в мочевом пузыре — теряет свои свойства, что сказывается на состоянии и ощущениях пациентки. Это повод посетить врача, так как вернуть самостоятельно былые функции невозможно.
В женском организме уретра не имеет отношения к репродуктивной системе, а отличие от мужского
Рецидивы
Рецидивы неспецифических уретритов возникают в следующих случаях:
- Ослабление иммунитета.
- Незащищенный секс с зараженной женщиной.
- Повторное попадание инфекции в уретру из очага хронического воспаления в организме (тонзиллит, простатит).
- Размножение недолеченной инфекции.
- Присутствие постоянного раздражителя: сахарный диабет, мочекаменная болезнь, вирус герпеса.
При повторном появлении симптомов следует снова обратиться к врачу, поскольку возбудитель уже может быть другим.
Лечение
В тяжелых случаях болезни проводят резекцию уретры.
На современном этапе медицинской науке известно несколько вариантов лечения стриктур уретры. К ним относятся:
- наблюдение;
- бужирование;
- внутренняя оптическая уретротомия;
- резекция уретры с формированием анастомоза;
- заместительная уретропластика.
Больные с отсутствием или малым количеством жалоб, с нормальным состоянием мочевых путей и небольшим количеством остаточной мочи в мочевом пузыре могут находиться под наблюдением врача. При этом обязательно проводится ежегодное обследование. Такие пациенты должны быть осведомлены о возможных рисках прогрессирования болезни и необходимости активного лечения в дальнейшем.
Бужирование уретры – один из самых старых методов паллиативного лечения. Целью такого вмешательства является расширение стриктуры до нормального диаметра (для данного отдела уретры). Для этого в уретру вводят буж определенного размера после местной анестезии и оставляют на 15-20 минут. Эта процедура периодически повторяется. Частоту ее проведения определяет врач, ориентируясь на параметры мочеиспускания.
Внутренняя оптическая уретротомия по своей эффективности равноценна бужированию. Она применяется при коротких травматических стриктурах губчатого отдела уретры. Суть ее заключается в рассечении рубца в зоне сужения. Она обеспечивает расширение уретры, если эпителизация опережает избыточное разрастание рубцовой ткани, что происходит не всегда. После вмешательства рекомендуется 3-6-месячное бужирование или аутокатетеризация. Большинство пациентов после операции имеют прогрессирование патологического процесса и нуждаются в открытом хирургическом вмешательстве.
Резекция уретры с концевым анастамозом является эффективным радикальным методом лечения травматических стрикутур перепончатой и губчатой части уретры. Однако при поражении уретры спонгиофиброзом такое вмешательство сопровождается частыми рецидивами патологического процесса. Избежать этого возможно, применяя анастомотическую уретропластику.
Заместительная уретропластика – одно из самых сложных хирургических вмешательств на уретре. Она применяется при стриктурах уретры протяженностью более 2 см, а также в тех случаях, когда другие методы не эффективны. Выбор техники реконструктивной операции зависит от локализации и длины сужения, а также от наличия осложнений.
Профилактика
Меры профилактики бактериального неспецифического уретрита:
- Использование средств барьерной контрацепции при любых видах интимных контактов.
- Своевременное лечение воспалительных очагов в организме.
- Повышение иммунитета, здоровый образ жизни.
- Профилактика простатита.
Избежать развития неспецифического уретрита поможет рациональное питание, отслеживание кислотности мочи для профилактики образования солевого осадка и камней. При диабете важно поддерживать нормальный уровень глюкозы в крови. Также следует уделить внимание регулярному очищению кишечника, ежедневно выполнять упражнения для улучшения циркуляции крови в области малого таза во избежание застоя.
Примеры таких упражнений мы приводим в статье «Симптомы застоя крови в малом тазу у мужчин и методы его лечения».