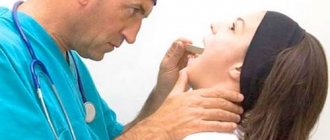
Острое, преимущественно одностороннее, воспаление паратонзиллярной клетчатки назывется паратонзиллярным абсцессом (перитонзиллярный абсцессом).
Паратонзиллярная клетчатка – это рыхлая соединительная ткань, которая окружает небные миндалины.
Паратонзиллярный абсцесс располагается вокруг миндалин, а парафарингеальный абсцесс — вокруг глотки.
Паратонзиллярный абсцесс является осложнением ангины, особенно фоликулярной, и развивается в период выздоровления или через несколько дней после перенесения ангины, ОРВИ (острой респираторной вирусной инфекции), если наступает местное или общее охлаждение или перегрев с последующим охлаждением на фоне нерационального образа жизни.
Иногда причиной паратонзиллита
могут быть инородные тела в горле.
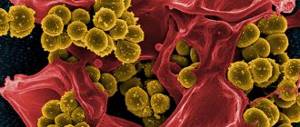
Возбудителями паратонзиллярного абсцесса чаще всего бывают стрептококки, стафилококки, другие микроорганизмы обнаруживаются редко.
Инфекция попадает в параминдальную клетчатку из небной миндалины контактным путем, по лимфатическим и кровеносным сосудам, редко — вследствие заболевания зубов (банальный кариес).
Стадии
- начальная — экссудативно-инфильтративную – отек и покраснение;
- разгар болезни — стадия абсцесса — нагноения;
- конец заболевания — стадия обратного развития – все процессы идут вспять.
Паратонзиллярный абсцесс является II стадией паратонзиллита
.
По месту нахождения патологического процесса в паратонзиллярной клетчатке различают следующие формы паратонзиллярного абсцесса:
- передневерхнюю,
- задневерхнюю,
- заднюю,
- внешнюю (боковую),
- переднюю,
- нижнюю.
У детей чаще наблюдаются передневерхняя и задневерхняя локализации паратонзиллярного абсцесса. Другие локализации встречаются редко.
Причины
Почему возникает паратонзиллярный абсцесс, и что это такое? Основными возбудителями паратонзиллита и паратонзиллярного абсцесса являются Streptococcus pyogenes группы А и Staphylococcus aureus; большое значение имеют также анаэробные микроорганизмы. Кроме того, паратонзиллярный абсцесс может иметь полимикробную этиологию.
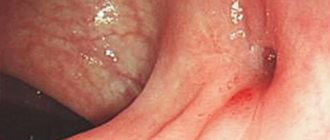
Паратонзиллит и паратонзиллярный абсцесс развиваются в случае проникновения возбудителя из крипт пораженной небной миндалины через ее капсулу в окружающую паратонзиллярную клетчатку и межмышечные пространства. В результате образуется инфильтрат, который в отсутствие адекватной терапии переходит в стадию гнойного расплавления и формируется паратонзиллярный абсцесс (см. фото).
Обычно проходит несколько дней после ангины, больной даже может чувствовать некоторое облегчение, но потом опять внезапно повышается температура тела до достаточно высоких цифр (38-39) градусов за Цельсием, он ощущает резкую боль в горле при глотании. Часто боль локализуется только с одной стороны. В дальнейшем возможны два исхода ситуации, или это воспаление уходит самостоятельно под влиянием лечения, или через 3-4 дня образовывается так называемый паратонзиллярный абсцесс.
Лечение заболевания
Флегмонозная ангина — серьезное заболевание, требующее немедленного медицинского вмешательства. При этом лечение проводится только в условиях стационара, поскольку практически всегда требуется немедленное вскрытие. Существует вероятность произвольного прорыва гнойника, однако это бывает довольно редко. Категорически запрещено пускать все на самотек в надежде на то, что проблема пройдет самостоятельно. Ведь инфекция может попасть в кровоток и спровоцировать развитие серьезных осложнений, угрожающих не только здоровью, но и жизни больного.
При паратонзиллярном абсцессе лечение проводится под строгим медицинским контролем. В зависимости от особенностей течения заболевания прибегают к одному из возможных путей лечения: хирургическому или консервативному.
Если есть возможность, паратонзиллит лечат медикаментозно. Это эффективно только в том случае, когда гнойник еще не сформировался, а присутствует отек слизистой оболочки и инфильтрация. Лечение заболевания должно быть комплексным и включать применение следующих средств:
- Антибактериальные. Используют противомикробные препараты широкого спектра действия. Основной возбудитель ангины — бета-гемолитический стрептокок группы А. Однако паратонзиллит может вызвать пневмококк, стафилококк, а также вирусы и грибы. Лучше всего, если антибактериальный препарат подбирается на основании результатов бактериологического посева.
- Жаропонижающие и обезболивающие. Абсцесс сопровождается значительным повышением температуры тела, поэтому нужно обязательно использовать жаропонижающие препараты. Предпочтительнее всего применять неспецифические противовоспалительные средства на основе ибупрофена или парацетамола. Эта группа лекарственных препаратов обладает не только жаропонижающими свойствами, но и противовоспалительными и обезболивающими. В течение дня желательно попеременно использовать лекарственные средства с разным действующим веществом.
- Полоскание горла. Рекомендуется активное полоскание антисептиками. Для этого применяют Фурацилин, Хлорофиллипт и другие препараты. С помощью промывания осуществляется механическая очистка лакун от микроорганизмов и их токсинов. Можно использовать и народные средства для полоскания. Настои ромашки, шалфея и других лекарственных трав обладают противовоспалительным и обезболивающим действием.
- Дезинтоксикационная терапия. Формирование гнойника сопровождается сильной интоксикацией организма больного. Снять симптомы и улучшить состояние поможет внутривенное капельное введение 0,9% Натрия хлорида, раствора Рингера, Реополиглюкина и других средств.
- Общеукрепляющая терапия. Флегмонозная ангина развивается при снижении иммунитета, поэтому следует предпринять усилия для его восстановления. С этой целью используют поливитаминные препараты, иммуномодуляторы и иммуностимуляторы. Хорошие результаты показывает укрепление организма: закаливание, физические нагрузки, длительные прогулки на свежем воздухе и др.
Классификация
Существует три разновидности паратонзиллярного абсцесса, каждый из которых имеет собственные отличительные черты:
- Передне-верхний – встречается в 90% случаев. Это связано с плохим оттоком гноя с верхнего полюса миндалины, что приводит к накоплению его и дальнейшему распространению на клетчатку.
- Задний – выявляется у каждого десятого заболевшего. Он может осложниться отеком гортани и, как следствие, нарушением дыхания.
- Нижний – встречается довольно редко. Его развитие связано, как правило, с одонтогенной причиной. Абсцесс располагается в клетчатке за нижней третью небной дужки между небной и язычной миндалинами.
Причины возникновения заболевания
Причинами воспаления околоминдальной клетчатки могут быть:
- Стрептококковая и стафилококковая инфекции, а также другие болезнетворные микроорганизмы и бактерии.
- Как осложнение травмирования тканей глотки.
- Нарушение прорезывания зубов.
Факторами, способствующими развитию заболевания, чаще всего являются:
- снижение защитной функции иммунной системы;
- частые простудные заболевания;
- нарушение обмена веществ;
- частые стрессы;
- переохлаждение;
- прием некоторых медикаментов.
Симптомы паратонзиллярного абсцесса
В случае возникновения паратонзиллярного абсцесса симптомы очень похожи на проявления ангины. Первым тревожным признаком является сильная боль в горле. Тем не менее, при открытии рта мы видим опухшие горло с изменениями, похожими на язвочки.
Симптомы паратонзиллярного абсцесса чаще всего развиваются в следующей последовательности:
- температура тела резко повышается до 38–39 °C;
- трудности с глотанием;
- боль в горле, как правило, односторонняя (но не исключено двухстороннее развитие абсцесса);
- при глотании боль может отдавать в ухо, зубы или затылок с той стороны, с которой болит горло;
- боль резко усиливается при попытке открыть рот;
- полностью открыть рот невозможно из-за спазмов жевательных мышц;
- слабость, боль в мышцах;
- состояние больного при отсутствии лечения быстро ухудшается, наблюдаются признаки микробной интоксикации: головная боль,
- тошнота, головокружение, диарея;
- увеличение лимфатических узлов под нижней челюстью, на затылке.
Паратонзиллярный абсцесс, если его не лечить, может привести к очень серьезным последствиям — затрудненное дыхание, инфицирование соседних органов, пневмония. Поэтому, если вы увидите признаки, указывающие именно на абсцесс, вы должны срочно принять меры.
Дифференциальная диагностика
Дифференциальную диагностику паратонзиллярного абсцесса следует проводить с:
- дифтерией, особенно ее токсичной формой,
- внутриминдальным абсцессом,
- рожей горла,
- твердым шанкром,
- гемангиомой,
- злокачественными опухолями,
- аневризмой — расширением участка сонной артерии.
Особенно надо иметь в виду последнее заболевание, поскольку хирургическое вмешательство приводит к летальному исходу.
Наличие пульсации в этой области, а также пункция решают правильный диагноз. В целом следует шире использовать пункцию для дифференциальной диагностики паратонзиллярного абсцесса с микроскопическим исследованием пунктата, что имеет решающее значение.
При внутриминдальном (интратонзилярном) абсцессе
воспаление небольших размеров локализуется в небной миндалине. Больной жалуется на боль в горле, дискомфорт при глотании. При фарингоскопии выявляются гиперемия и отек небной миндалины. Отек увеличивается в размерах, контуры значительно сглаживаются. Через 2-4 дня после начала заболевания четко определяется место формирование абсцесса.
Часто происходит самопроизвольный прорыв абсцесса, или проводится его вскрытие после пункции. Прогноз, как правило, благоприятный.
Осложнения
Обычно течение паратонзиллярного абсцесса заканчивается выздоровлением, однако при высокой вирулентности патогенной флоры и ослаблении защитных сил организма может развиться такое грозное осложнение, как флегмона парафарингеального пространства, она сопровождается такими нарушениями:
- интоксикация организма;
- пациент испытывает сильное слюноотделение;
- сложность при открывании рта;
- высокая температура тела;
- больному становится сложно дышать, и он практически не может глотать.
Особенно опасен переход флегмона в гнойный медиастинит, что приводит к следующим последствиям паратонзиллярного абсцесса:
- тромбофлебит;
- кровотечения шейных сосудов;
- септические процессы;
- инфекционно-токсический шок;
- некроз тканей.
Медицинский прогноз и возможные осложнения
Паратонзиллярный абсцесс хорошо поддается лечению, при условии четкого соблюдения рекомендаций лечащего врача и раннем диагностировании. В противном случае абсцесс может осложниться флегмоной окологлоточного пространства. Состояние больного резко ухудшается, боль, и отек полностью нарушают функцию проглатывания пищи и дыхания. При отсутствии адекватного лечения, воспалительный процесс может перерасти в гнойный медиастинит, вплоть до инфекционно-токсического шока. При появлении первых настораживающих симптомов, рекомендуется обратиться за помощью в медицинское учреждение.
Как лечить паратонзиллярный абсцесс
Следует понимать, что паратонзиллярный абсцесс невозможно вылечить в домашних условиях. Все средства, применяемые для лечения ангины – неэффективны. Даже если нарыв созрел и вам показалось, что гной вытек – это далеко не так. Большая часть патологического гнойного содержимого осталась в глубине мягких тканей. С течением времени патологическая микрофлора будет способствовать образованию гнойных масс. Гной в абсцессе будет накапливаться до тех пор, пока не достигнет критической массы и не произойдет повторное его излияние.
В зависимости от симптомов, лечение паратонзиллярного абсцесса проводится тремя основными методами:
- Комплексная терапия – самый эффективный метод лечения, который основан на грамотном сочетании разных методов лечения.
- Консервативная терапия – применение медикаментозных препаратов местного и общего действия, физиотерапевтических процедур. Эффективно при раннем выявлении воспалительного заболевания миндалин.
- Оперативное лечение – является радикальным методом лечения, которое подразумевает удаление поврежденных тканей.
Если лечение паратонзиллярного абсцесса начато своевременно, прогноз исхода заболевания благоприятный. В противном же случае возможно развитие более серьезных осложнений, в числе которых сепсис. Средства народной медицины также широко применяют в лечении абсцесса: миндалины полощут отварами ромашки, эвкалипта, делают паровые ингаляции. Необходимо также следить за диетой. Больному рекомендовано есть теплую и жидкую пищу.
Лечение
Для лечения паратонзиллярного абсцесса применяется консервативное (таблетками) и хирургическое (скальпелем) лечение.
Консервативное лечение паратонзиллярного абсцесса
заключается в назначении антибиотиков, в основном внутривенно, аэрозолей с антибиотиками и антисептиками, антигистаминных препаратов, поливитаминов.
Хирургическое лечение
заключается в раскрытии абсцесса или тонзилэктомии (удалении миндалин) на больной стороне. Раскрывают паратонзиллярный абсцесс на 4-5 день. В промежутке 2-3 дней до раскрытия проводят разведение краев разреза для лучшего опорожнения гнойника.
При паратонзиллярном абсцессе сначала целесообразно сделать пункцию, после чего его раскрыть. Разрезают абсцесс в месте наибольшего выпячивания слизистой оболочки.
Причины болезни
Главные причины возникновения абсцесса данной локализации заключаются в проникновении болезнетворных микроорганизмов в ткани, которые окружают небные миндалины. Однако такой недуг не очень часто выступает в качестве самостоятельной патологии, то есть как у взрослого, так и у ребенка развивается на фоне других заболеваний.
Таким образом, предрасполагающими факторами принято считать:
- хронический или острый тонзиллит;
- рецидив ангины;
- острую форму фарингита;
- повреждение верхних моляров кариесом;
- хроническое протекание гингивита;
- периостит альвеолярных отростков;
- неполноценное удаление миндалины, то есть ситуации, когда хирурги оставляют небольшой участок тканей этого органа;
- широкий спектр травм;
- хронический синусит;
- иммунодефицитные состояния;
- протекание сахарного диабета;
- инфицирование ран, расположенных на слизистом слое ротовой полости.
В качестве предрасполагающих факторов могут выступать:
- переохлаждение организма на протяжении длительного времени;
- нерациональное питание;
- многолетнее злоупотребление вредными привычками;
- проживание в неблагоприятных климатических или социальных условиях.
В подавляющем большинстве случаев провокаторами являются:
- стрептококки;
- пневмококки;
- клебсиеллы;
- грибки из рода Кандида;
- Streptococcus pyogenes;
- Staphylococcus aureus;
- Haemophilus influenzae;
- Escherichia coli.
Не последнее место в формировании абсцесса занимают аномалии развития глотки или миндалин.
Диагностика
Диагностирование паратонзиллярного абсцесса обычно не вызывает затруднений у врача. Оно базируется на типичных клинических проявлениях и результатах осмотра. При этом фарингоскопическая картина зависит от стадии болезни (асимметрия зева, наличие выпячивания надминдаликовой области, отек и гиперемия пораженных тканей). Причем в период абсцедирования фарингоскопия затруднена, так как больной может открыть рот только на несколько сантиметров. Подтверждают диагноз характерные изменения в крови – лейкоцитоз с увеличением юных форм, повышение СОЭ.
Следует отметить, что опытный специалист, несмотря на все эти данные, всегда проводит дифференциальную диагностику с дифтерией, скарлатиной и опухолевым процессом. В подозрительных случаях он осуществляет пункцию припухлости и анализ его содержимого.
Лечение[ | ]
- Вскрытие абсцесса с целью выведения гноя;
- Анальгетики;
- Антибиотикотерапия клиндамицином, амоксиклавом, цефалоспоринами[5] Назначение метронидазола в сочетании с бензилпенициллином является излишним[6];
- Дренирование гноя при помощи иглы или при помощи надреза одинаково эффективно[7];
- Внутривенное введение глюкокортикостероидов может увеличить скорость выздоровления и облегчить симптомы[2]
- Также необходимо помнить, что консервативная монотерапия антибиотиками является недостаточной[8].