Классификация бесплодия
Первичное, или абсолютное бесплодие – это тот случай, когда родить не представляет никакой возможности. И причиной тому всяческие пороки в развитии половых органов – недоразвитие матки, яичников или полное их отсутствие. И данный диагноз возможен у пациенток, что ни разу не были беременны, в случае, когда они вели регулярную половую жизнь, не предохраняясь.
Вторичное бесплодие ставят женщинам, которые уже хоть раз были беременны, и в данный конкретный случай не могут зачать ребенка. Согласно статистике, вторичное бесплодие – самое распространённое бесплодие.
Диагностика бесплодия
Мероприятия по проведению диагностики бесплодия проводятся в условиях гинекологического отделения или поликлинике по своему месту жительства. Очень важно проводить среди населения и профилактику данного заболевания.
Необходимо сразу сказать, что бесплодие является осложнением различных заболеваний организма человека. Профилактические мероприятия должны уже проводиться с детства, чтобы закрепить данные рекомендации. В первую очередь нужно объяснить, что следует предохраняться при половых контактах. Данный вопрос особенно касается подростков. Необходимо привить понятия о половых контактах и о чистоте половых органов.
Чаще всего, около 75% бесплодий появляются вследствие различных процессов воспалительного характера. Данный процесс наблюдается в области половых органов. Сюда же входят инфекционные процессы и проникновение венерологических агентов.
Если касаться женщин, то около 80% всех женщин у которых диагностировали бесплодие, возникало вследствие абортов в раннем периоде. Частая смена половых партнеров также пагубно влияет на детородную функцию женщины. Большая вина в этом лежит родителей, которые должны были объяснить своему потомству, что необходимо соблюдать качество своей интимной жизни. Ведь иначе, в дальнейшем, репродуктивная система может пострадать из-за ошибок в молодости. Ошибкой считается беспорядочные половые связи.
Самой основной профилактикой бесплодия является своевременное лечение заболеваний репродуктивной системы. Ведь поздно выявленная патология может привести к необратимым процессам. Если произошел процесс воспаления в области слизистых тканей репродуктивных органов, то далее формируются спаечные процессы у женщины. А это прямая дорога к тому что, женщина не сможет иметь детей. Что касается мужчин, то здесь наблюдается иной процесс. Если он не лечит различные заболевания своих половых органов, то может снизиться качество и количество спермы. Сперматозоиды постепенно теряют свою подвижность. Подвижность является основной функцией сперматозоида.
Интимная жизнь играет огромную роль в детородной функции человека. Если у человека есть различные заболевания органов репродукции хронического плана, то можно предположить о дальнейшем бесплодии. Основным законом для предупреждения бесплодия является личная гигиена наружных органов репродукции, а также порядочная половая жизнь. Если постоянно происходит смена партнера, то повышается риск развития бесплодия. Данное правило касается как мужчин, так и прекрасную нашу половину.
При наличии у человека инфекционного процесса, у пациента происходит сбои микрофлоры в области половых органов. А такой процесс негативно сказывается на иммунитет, он потихоньку снижается. Далее если человек не лечит себя, то присоединяются иные патогенные агенты, что ухудшают общее состояние.
Профилактика бесплодия больше всего касается молодой части населения. В первую очередь необходимо исключить различные вредные привычки (алкоголь, сигареты, наркотики), нездоровый прием пищи. Также если снижен иммунитет и малоподвижный образ жизни также ведет к развитию бесплодия. Любому детородному организму следует питаться здоровой пищей, где много белков, углеводов и жиров. Следует заниматься спортом и выделять время на отдых. Исходя из этого, можно родить нормального здорового ребенка без особых проблем.
Немаловажным является такое заболевание, как анорексия. Это больше касается женской половины населения. Это патологический процесс приводит к снижению функции репродуктивной системы. Женщина не сможет нормально зачать ребенка, а уж тем более его родить. В процессе механизмов тканевого обмена, подкожно-жировая клетчатка производит синтез основного гормона. Этим представителем является эстроген. Если женщина плохо питается, то выработка этого гормона резко падает.
Итак, необходимо сделать вывод. Чтобы исключить развитие у женщины бесплодия, необходимо соблюдать элементарные правила. Такими пунктами являются:
- Исключение различных половых беспорядочных связей.
- Избегание абортов.
- Использование различных средств контрацепции.
- При появлении различных патологических процессов в области репродуктивной системы в быстрые сроки необходимо обратиться к врачу.
Также, чтобы снизить повышения риска появления бесплодия, женщина должна соблюдать чистоту своих половых органов. Кроме того, следует:
- Избегать стрессовых состояний.
- Питаться здоровой и полезной пищей.
- Исключение различных вредных привычек (табакокурение, алкоголь, наркотические средства).
- Постоянный контроль врача, по поводу половой системы (профосмотры).
Если выполнять вышеуказанные рекомендации, то можно избежать страшного приговора – бесплодие.
Эндокринное бесплодие у женщин симптомы
Именно гормональное бесплодие, или как его еще называют эндокринное – это одна из наиболее часто встречаемых проблем, с которой сталкиваются женщины, что не могут забеременеть. Определить, что имеются проблемы с гормонами женщина может и сама, стоит ей просто измерить базальную температуру тела, или же приобрести тест на овуляцию.
Если симптомом бесплодия является именно гормональное нарушение, тогда первым признаком будет нарушение овуляции женщины. Измеряя базальную температуру женщина заметит, что график стабилен и постоянен, а в тесте на овуляцию можно будет увидеть негативное значение.
Эндокринное нарушение женщины проявляется в нерегулярных месячных, которые либо отсутствуют вовсе, либо достаточно обильны, с сильными болями. Такое заболевание, как аменорея – заболевание, когда месячные совсем отсутствуют.
Во время гормонального сбоя у женщины на теле можно заметить значительное оволосение, что имеет место быть в районе пупка, на животе, также на предплечьях и голенях. Это означает, что количество андрогенов в организме значительно увеличено.
Когда гормонов в организме сильно много, это сопровождается тем, что возникают угри, жирность кожи повышается, и возникает себорея. В случае обнаружения данных признаков, врач назначает прохождение анализов на гормоны.
Признаки бесплодия при физикальном, лабораторном и инструментальном обследовании
Симптомы бесплодия у девушек можно обнаружить во время физикального обследования. Это такие признаки:
- Пациентка страдает дистрофией или ожирением. В таком случае масса тела больше или меньше нормы на 25% и более.
- Кожа очень бледная, что говорит о нарушениях эндокринной системы. Если уши стали бледными, а не розовыми, возможно у женщины железодефицитная анемия.
- Молочные железы плохо развиты. Например, соски очень маленькие по отношению к груди.
- Уплотнения в области малого таза, а при нажатии на них наблюдается болью.
- Симптомы болезней половой системы, которые обнаруживаются при осмотре влагалища и шейки матки с помощью зеркал или кольпоскопии.
Кроме того, признаки бесплодия определяют при лабораторном и инструментальном обследовании. Например, на УЗИ врач может увидеть недоразвитость яичников или щитовидной железы, в результате чего заторможена выработка гормонов. Лапароскопия позволяет обнаружить непроходимость маточных труб, наличие спаек, опухолей, кист, воспалений.
Бесплодие может быть связано также с заболеваниями головного мозга. Если на МРТ будут обнаружены опухоли, возможно именно они затормаживают выработку гормонов, необходимых для успешного зачатия.
Инфекции
Очень часто, оба пола обладают различного рода инфекциями, что передаются половым путем. Самыми опасными являются как раз те, что протекают бессимптомно, и часто безболезненно. Это такие инфекции как кандидоз, или молочница, вирусы генитального герпеса, вирус папилломы человека, хламидиоз и др.
Опасность таких инфекций заключается в том, что с их появлением, может возникнуть воспаление половых органов, спайки в трубах, что приводит в бесплодию. Поэтому, когда вы начнете планировать беременность, вам обязательно нужно будет сделать анализ крови, и мазки из половых путей, чтобы исключить инфекции.
Диагностика мужского бесплодия
Диагностика бесплодия у мужчины проводится для того, чтобы выяснить причину возникновения недуга, а также для проведения дальнейшего лечения. Существуют основные критерии, которые необходимо соблюдать, чтобы полноценно провести мероприятия диагностического плана. Таковыми являются:
- Врач проводит осмотр пациента. То есть изучаются гениталии мужчины, их общее состояние.
- Далее изучается анамнез мужчины. То есть доктор расспрашивает больного. Были ли ранее различные оперативные вмешательства, травмы, или иные патологические процессы в области репродуктивной системы. Не помешает врачу узнать у мужчины различные привычки полового характера.
- Проведение спермограммы. То есть у мужчины забирается сперма, которая потом используются для ее изучения в лабораторных условиях. Изучается как количественный, так и качественный состав данной семенной жидкости. Данное обследование дает возможность оценить жизненные возможности мужских половых клеток. Могут ли они вообще выполнять свою основную функцию – оплодотворить яйцеклетку.
- Изучение в организме мужчины различных процессов инфекционного плана. Необходимо выяснить процессы воспаления в системе репродукции.
В конце концов, если все обследования показали норму, то необходимо искать причину не у мужчины, а у супруги. Ведь бесплодие сразу невозможно выявить, часто бывает ошибочным, когда бесплодие ставят тому, или иному человеку.
Если вышеуказанных обследований недостаточно, то лечащий врач назначает дополнительные методы исследования, чтобы поставить окончательную точку в данном вопросе.
Что касается дополнительных методик, то они иногда решают вопрос в диагностике бесплодия. Таковыми являются:
- Исследование мошонки аппаратом ультразвукового плана. Данная методика дает возможность оценить деятельность этого органа, часто можно выявить варикоцеле, процессы воспаления яичка, или иных процессов патологического плана.
- Изучение крови мужчины на наличие уровня гормонов в организме. Если выявлен переизбыток, или недостаток, то необходимо срочно бить тревогу и решать данный вопрос. Самым основным гормоном у мужчины является тестостерон. Именно он отвечает, как за половое развитие мужчины, так и за выработку мужских половых клеток, их деятельность и основную функцию.
- Взятие мочи для проведения лабораторного исследования. При этом нужно собирать мочу после того, как была эякуляция спермой. Если в самой моче будут выявлены следы спермы, то можно говорить, что у мужчины ретроградное выделение спермы в полости мочевого пузыря.
- Проведение биопсии яичка. То есть проводится забор необходимого количества ткани, которая будет далее исследоваться на гистологии. Этим методом можно добиться того, что будет известно, нормально ли продуцируется сперма, то есть мужские половые клетки. Данная методика оправдывает себя, ее смело можно применять при подозрении у мужчины бесплодия.
- Анализ генетического генеза. Если выявлено у мужчины низкое количество сперматозоидов, то можно подозревать, что есть сбои генетического плана. Генетические исследования дают возможность решить данную проблему, и выяснить этиологию этого патологического состояния.
- Ультразвуковое исследование трансректального генеза. Этот метод исключает или подтверждает блокаду протока семявыносящего канала, в противном случае семенных пузырьков.
Неплохим дополнительным методом исследования мужчины на выявление или опровержения бесплодия является функциональная методика. То есть, как только произведено выделение спермы, лабораторно изучается длительность жизни мужских половых клеток. Таким образом, и этот момент можно выяснить и решить.
Лечебные мероприятия проводятся только тогда, когда полностью проведена диагностика мужского организма. В себя лечебное мероприятие включает следующие пункты:
- Оперативное лечение бесплодия. То есть проводятся всевозможные операции, чтобы добиться того, чтобы мужчина мог иметь свое потомство. Это может быть проведение операции на семявыносящем протоке, то есть исключение непроходимости. Проводится также вазэктомия, а также иные методики, которые индивидуальны для каждого больного.
- Купирование процессов инфекционного плана. Для этого назначаются средства антибактериального генеза, чтобы купировать процесс воспаления. Но не всегда вылеченный инфекционный процесс дает возможность мужчине иметь своего ребенка.
- Терапия гормонального происхождения.
- Решение вопроса сексуального плана. Прежде всего, необходимо решать проблему, если есть дисфункция эректильного плана.
- Проведение оплодотворения альтернативного плана. Существует множество способов проведения такой процедуры.
В первую очередь следует всегда помнить, что нельзя тянуть к визиту к врачу, если у вас уже несколько лет не получается зачать ребенка. Многие пациенты боятся идти к врачу, то есть впадают в панику. Этого делать не следует. В большинстве случаев вылечить пациента с вторичным бесплодием возможно. Для начала необходимо главную причину, чтобы ее же и устранить, если это конечно возможно. Придется длительное время проводить различные исследования и часто посещать, так как состояние является очень серьезной проблемой.
В первую очередь для любой женщины необходимо посетить гинеколога и пройти осмотр. Проводится это не сразу, сначала заранее на прием записываются, и доктор сам устанавливают дату приема пациента. Ведь необходимо проверять базальную температуру определенный промежуток времени каждый день, а также использовать тесты на момент овуляции. Данные результаты собирают воедино и доктору уже легче выстроить тактику дальнейшей диагностики или лечения.
Немаловажным является проведение ультразвуковой диагностики. Проводится данное исследование не один раз, а несколько. Причиной тому является изучение эндометрия в различных фазах менструального цикла. Кроме того, изучается общее состояние яичников и матки.
Чтобы проверить проходимость и состоятельность труб матки проводится гистеросальпингография. А чтобы проверить состояние матки, то проводится гистероскопия. Если требуется удалить какую-либо причину в матке, например, кисту, то проводится лапароскопия. Удаляется интересующий элемент в матке. Если есть наличие спаек, то можно эти же способом их разъединить.
Обязательным является исключение различных инфекционных процессов. Берется анализ, чтобы исключить герпес простой, цитомегаловирус, уреаплазмоз, микоплазмоз, хламидиоз и другие. Данные инфекционные агенты могут привести к развитию процессов воспаления. А этот негативный процесс ведет к тому что, у женщины развивается бесплодие вторичного генеза. Мазки берутся в обязательном порядке из влагалища. Что касается забора крови на выявление антител к инфекции, то часто бывают ошибочные результаты.
После вышеуказанных мероприятий, у женщины проверяется гормональный фон в организме. Перед тем, как сдавать данный анализ, женщина должна заранее подготовиться к нему. Пациентка не должна употреблять пищу и пить любую жидкость. Кроме этого, такой анализ сдается на 3 день цикла менструаций. Данное мероприятие направлено на то что, есть ли наличие высокого уровня мужских гормонов. Кроме того, определяется уровень:
- Фолликулостимулирующего гормона.
- Лютеинизирующего гормона.
- Пролактин.
- Эстрадиол.
- Прогестерон.
- Кортизол.
Что касается мужского обследования, то необходимо также проводить некоторые диагностические мероприятия. Проводится анализ выявления антител антиспермального генеза. При этом их не стоит пускать к яйцеклетке.
Также пациенту необходимо посетить некоторых врачей (андролог, уролог). Проводится ультразвуковое исследование, сдается сперма для проведения спермограммы. В индивидуальных случаях проводится MAR тест. После вышеуказанных диагностических мероприятий, лечащий врач назначает какое-либо необходимое лечение.
На сегодняшний день существует масса методик, чтобы помочь человеку. Ведь невозможность родить ребенка является для любого человека большой трагедией. Если по каким-либо причинам не удается помочь человеку, чтобы восстановить его репродуктивную функцию, существует альтернатива. Суррогатное материнство и экстракорпоральное оплодотворение является спасением для бесплодных пар.
Бесплодие: виды, причины, диагностика. К сожалению, уровень бесплодия на сегодняшний день достигает таких показателей, что о нем говорят чуть ли не все ведущие специалисты в области акушерства и гинекологии. Разнообразие форм, способствующих факторов этого заболевания, становиться с каждым годом намного больше, даже несмотря на высокий уровень оказания медицинской помощи населению. Именно поэтому врачи стараются привлечь внимание молодого поколения, которые только вступили в период репродуктивного возраста для того, чтобы максимально доступно донести о проблеме бесплодия и ознакомить со способами его предотвращения. Цифры, которые отражают уровень бесплодия во всем мире, не могут порадовать представителей медицинской сферы. Речь идет о 15-20% бесплодных пар, которые обречены на появление собственного ребенка в семье. Но, вот уже на протяжении нескольких десятков лет, даже с самой тяжелой формой бесплодия умело справляются современные альтернативные способы оплодотворения. Но перед тем, как выбрать один из методов репродуктивных технологий, необходимо четко установить причину заболевания и возможные способы разрешения этой проблемы с помощью консервативных методов лечения.
Виды бесплодия. По последним данным классификация форм бесплодия имеет широкую направленность. Так данную патологию классифицируют по некоторым признакам, среди которых особенно выделяют — формы бесплодия относительно пола, формы бесплодия относительно частоты возникновения, форма бесплодия относительно степени тяжести патологического процесса. Среди мировой практики репродуктивных клиник и других организаций, занимающихся медицинскими статистическими данными, бесплодие принято разделять на мужское, женское и сочетанное бесплодие. Частота случаев бесплодия среди женского населения составляет около 40-45 %, в то время как показатели мужского бесплодия варьируются в пределах 37-40%. На сочетанное или семейное бесплодие приходится около 15 % от всей численности населения.
Первичное бесплодие, данную категорию бесплодия рационально отнести к женской форме бесплодия, и вот почему: данный диагноз ставится на основании ряда причин, связанных с данными акушерского анамнеза. Первичное бесплодие ставится только в том случае, когда женщина на протяжении более одного календарного года не может забеременеть от своего партнера, при этом не используя различные контрацептивные средства. Помимо этого, основным критерием первичного бесплодия является отсутствие предыдущих беременностей и родов. Около 20 лет назад, согласно статистическим данным, первичное бесплодие встречалось, как минимум, в два раза чаще, нежели вторичное. На сегодняшний день ситуация приобрела несколько иной характер — для этого необходимо более подробно рассмотреть определение вторичного бесплодия.
Вторичное бесплодие-диагноз, который выставляется в случае отсутствия наступления беременности после того, как женщина хотя бы один раз была беременна. Как уже говорилось ранее, вторичное бесплодие встречалось гораздо реже, нежели первичное. Теперь положение изменилось, и частота вторичного бесплодия возросла за счет внедрения современных репродуктивных технологий. Такая процедура, как экстракорпоральное оплодотворение, способна решить проблему бесплодия на любом уровне сложности, однако, в качестве побочных эффектов ЭКО включает в себя предрасположенность к развитию осложнений со стороны работы женской половой системы, вплоть до вторичного бесплодия.
Причины бесплодия, лечение. Изучая по сей день различные скрытые факты о развитие того или иного заболевания, с которым врачам до сих пор не так-то просто справится (онкология, СПИД, генетические заболевания), этиология бесплодия вышла на новый уровень, и ведущие специалисты стараются изучать эту проблему разносторонне. Как выяснилось, причины возникновения бесплодия до конца не изучены, так, за последнее десятилетие была включена группа психологических факторов, которые способствуют возникновению трудностей оплодотворения.
Диагностика причины бесплодия не составляет труда, поскольку по последним данным, количество диагностических методов, которые активно применяются в репродуктивной сфере, насчитывает около 100 наименований начиная от простейших клинико-лабораторных исследований, которые использовались еще на этапе становления медицины, заканчивая сложными инструментальными диагностическими мероприятиями, которые дают возможность углубленно изучить свойства организма на молекулярном, генетическом и других уровнях. Количество необходимых исследований устанавливает лечащий врач супругов, а оснащенность оборудованием, для проведения различных диагностических мероприятий, находится на высшем уровне почти в каждом городе нашей страны. Ценовая политика диагностики бесплодия зависит прежде всего от степени тяжести и клинической формы бесплодия. Иногда супругам достаточно базового спектра исследований для того, чтобы установить истинную причину заболевания одного из супругов.
Причины бесплодия у женщин требуют особого внимания, поскольку в большинстве случаев причиной бесплодного брака являются именно проблемы женской половой системы. Ученые специалисты сгруппировали некоторые причины бесплодия у женщин для того, чтобы легче классифицировать форму патологии. Среди наиболее распространенных причин заболевания можно выделить следующие:
- Заболевания женской половой системы
- Эндокринные нарушения
- Травмы и хирургические вмешательства на органах женской половой системы
- Аутоиммунные заболевания
- Инфекционные заболевания (ВИЧ, СПИД, туберкулез)
- Врожденные аномалии развития органов малого таза, структур головного мозга
- Психические расстройства
Мужское бесплодие причины и лечение. В связи с тем, что уровень мужского бесплодия за последние годы значительно повысился, ведущие специалисты в области репродуктивного здоровья принялись за активное изучение этиологических факторов мужского бесплодия с новой точки зрения. При изучении проблемы учитывались некоторые социально-биологические аспекты жизни молодого поколения — уровень сексуального воспитания, средние показатели начала половой жизни юношей и т.д. Таким образом, полученные данные привели к следующим выводам — мужскому бесплодию зачастую способствуют:
- Воспалительные заболевания органов мужской половой системы
- Травмы и хирургические вмешательства на органах малого таза
- Венерические заболевания
- Инфекционные заболевания
- Врожденные аномалии развития органов мужской половой систем
- Незрелость структур головного мозга, отвечающих за регуляцию репродуктивной функции
- Генетические аномалии
- Обменные нарушения
- Тяжелые соматические заболевания
Врач, занимающийся бесплодием в нашей стране, имеет особую направленность в работе и образовании. Среди многих профессий медицинского характера врач репродуктолог — довольно узкий специалист, популярность профессии которого возникла не так давно. Деятельность этого специалиста заключается в своевременном выявлении факторов, препятствующих естественному оплодотворению, качественной диагностике бесплодия, и подбору оптимального способа консервативного лечения заболеваний, которые привели к проблеме бесплодия. В связи с тем, что врач такой направленности относится к той категории специалистов, которые занимаются конкретной проблемой, посетить его консультацию не так просто, особенно для тех людей, которые живут в отдаленных от крупных городов России местах.
Врач, лечащий мужское бесплодие, называется врач- андролог. Несмотря на то, что врач репродуктолог имеет возможность решить проблему как мужского, так и женского бесплодия, его территориальная доступность достаточно ограниченная. К тому же, как показывает статистика, мужчины, в случае подозрений на какие-либо отклонения в мужской половой системе, чаще всего обращаются к врачу- урологу, или врачу- хирургу. Деятельность врача-андролога заключается в своевременном выявлении патологии мужской половой системы, связанной с нарушениями образования спермы, ее выделением и другими патологическими состояниями.
Диагностика бесплодия в классическом представлении заключается в нескольких этапах. Обследование пациентов с подозрением на бесплодие должно проходить в определенном порядке. В случае возникновения проблем с зачатием малыша обследованию подлежат оба супруга, даже при наличии прямых показаний для женского или мужского бесплодия. Вторым, не менее важным, условием диагностики бесплодия является структура обследования пациентов. Зачастую, врачи используют классическую схему обследования гинекологического/ урологического больного, добавляя лишь современные диагностические мероприятия в схему обследования, чтобы ускорить процесс клинических мероприятий и установить истинную причину бесплодия. Согласно медицинским источникам, классическая схема исследования заключается в следующих этапах:
- Сбор анамнеза (осмотр, опрос, и т.д.)
- Клинико-лабораторные исследования (анализы крови, мочи, посевы и т.д.)
- Дополнительные инструментальные исследования (УЗИ, МРТ, рентгенографическое исследование, лапароскопия и т.п.)
Проблемы со здоровьем
Такие заболевания, как – эндометриоз, полипы в матке, миомы, и даже последствия абортов, могут быть причиной бесплодия у женщины. Если у Вас есть какие-то из вышеперечисленных заболеваний, то скорее всего Вы наблюдаете периодическое выделение крови после полового сношения, также могут быть кровотечения с середине менструального цикла. Лечится это терапией.
Если же имеются проблемы с яичниками, и кистами, что там возникают, врач скорее всего пропишет Вам гормональные контрацептивы, для того, чтобы скорректировать функционирование придатков.
Таким образом, если вы обнаружили хоть один из вышеперечисленных симптомов, в случае, если вы планируете беременность, немедля обратитесь к врачу, ведь своевременная обращение к врачу, это уже наполовину решение проблемы.
Причины женского бесплодия — почему у тебя нет детей?
На самом деле, причин настолько много, что перечислить их все в одной статье просто невозможно. Поэтому мы выделим основные:
- Проблемы с овуляцией. При менструальном цикле, составляющем более 35 или менее 21 дня, появляется риск нежизнеспособности или недозревания яйцеклетки. Нередки ситуации, когда яичниками просто не вырабатываются зрелые фолликулы, способные стать впоследствии яйцеклетками. В итоге, овуляция становится невозможной, а сперматозоидам, увы, просто нечего оплодотворять. Есть решение — стимуляция овуляции.
- Нарушение функции яичников. Пятая часть всех ситуаций дисфункции яичников – это проблема выработки гормонов. При таких нарушениях выработка гормонов снижается или увеличивается, их соотношение отклоняется от нормы, что и влечет нарушение процесса созревания фолликула.
- Гормональные нарушения. Любые гормональные нарушения у женщины могут повлечь за собой отсутствие менструации и созревания яйцеклетки.
- Ранний климакс. Традиционно климакс наступает в период от 50 до 55 лет. Но по причинам, которые неизвестны специалистам до сих пор, запасы яйцеклеток в некоторых случаях кончаются много раньше – в 45, а то и в 40 лет. Тогда идет речь об истощении яичников, которое иногда удается вылечить с помощью гормональной терапии. Обычно эта причина – явление наследственное.
- Генетические нарушения. Случаи, когда девочка появляется на свет с нарушением функции/развития яичников (или и вовсе их отсутствием), к сожалению, тоже имеют место. Такие нарушения ведут к невозможности созревания яйцеклеток.
- Поликистоз яичников. При наличии такого заболевания начинаются изменения в балансе гормонов, а также в яичниках. Что касается внешних симптомов – поликистоз проявляет себя нарушением менструального цикла, избыточным ростом волос, отсутствием овуляции.
Проблемы, связанные со средой цервикального канала. При ядовитости слизи шейки матки активные сперматозоиды гибнут еще на старте к яйцеклетке. При излишней густоте этой слизи возникает препятствие для преодоления сперматозоидами такого барьера.
- Эрозия шейки матки. Еще до непосредственного лечения бесплодия все имеющиеся полипы и эрозия шейки матки требуют обязательного устранения. Нередко они и становятся той самой, единственной причиной бесплодия.
- Непроходимость (изменение подвижности, повреждения) маточных труб. Как правило, это случается из-за воспалительных процессов, а также по причине какого-либо повреждения труб при аборте, не самых удачных родах или имеющихся заболеваниях внутренних органов. Помимо прочего, причиной бесплодия может стать и врожденное недоразвитие матки и труб (несколько процентов всех случаев).
- Рубцы на яичниках. Образованные вследствие инфекции или хирургии рубцы ведут к прекращению выработки фолликулов яичниками.
- Неразорвавшийся фолликул. Бывает, что созревающий фолликул (объяснения этому факту нет) своевременно не разрывается. Вследствие чего, оставшаяся в яичнике яйцеклетка не может принять участие в оплодотворении.
- Эндометриоз. При отсутствии отклонений от нормы функция клеток эндометрия – это участие в менструации и помощь в питании плода. В случае эндометриоза разрастающиеся клетки — причина для нарушения созревания яйцеклетки и прикрепления ее к стенке матки.
- Аномалии в строении матки, наличие образований. При полипах, миоме и прочих образованиях, а также при врожденных аномалиях (наличие двойной матки, двурогой и пр.) измененная структура матки является препятствием для прикрепления яйцеклетки к эндометрию (как, например, в случае с маточной спиралью).
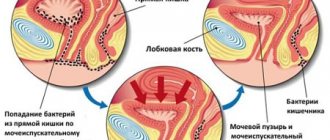
Трубно-перитонеальное бесплодие
Сложно переоценить значение маточной трубы в процессе зачатия, ведь именно в ней происходит встреча яйцеклетки со сперматозоидом и их слияние.
Именно от проходимости трубы, нормальной функции ворсинок ее слизистой и правильных перистальтических движений зависит успех оплодотворения яйцеклетки, продвижение ее в сторону полости матки и дальнейшая имплантация эмбриона в эндометрий.
Трубный фактор и изменения со стороны брюшины малого таза составляют в развитии бесплодия до 40% среди остальных его причин. Наиболее часто эта форма развивается в результате:
- нарушения проходимости маточных труб вследствие воспалительных изменений (сальпингит) при различных инфекциях, переохлаждении;
- эндометриоза с поражением придатков матки, брюшины малого таза;
- удаления трубы после эктопической (трубной) беременности;
- после операций на органах малого таза, удалении аппендикса, которые привели к образованию спаек, сдавливающих или деформирующих стенку трубы снаружи;
- перенесенных абортов, осложненных родов.
При трубно-перитонеальном бесплодии вследствие наличия сращений в просвете трубы или спаек извне, нарушается процесс оплодотворения и продвижения эмбриона к полости матки. При этом овуляторная функция яичника сохранена, эндокринные нарушения в организме отсутствуют, а строение эндометрия соответствует фазе нормального менструального цикла. При данном виде бесплодия применение вспомогательных репродуктивных технологий с подсадкой готовых эмбрионов в полость матки может быть весьма эффективным.
Диагностика и лечение бесплодия
Женское бесплодие: диагностика. Специфика обследования женского организма заключается в изучении функции гормонального регулирования женской половой системы, в частности регуляции менструального цикла. К тому же, с учетом особенности строения системы нейрогуморальной регуляции, специалисты делают упор на исследование желез внутренней секреции, которые входят в состав не только женской половой системы, но и эндокринную систему, в частности. На стабильность работы этих структур влияет, как и данные анамнеза (наличие абортов, внематочных беременностей, выкидышей и т.д.), так и сопутствующие заболевания, причем немаловажным являются данные о наследственности со стороны родственников женщины.
Лапароскопия при бесплодии — применяется достаточно часто, поскольку это хирургическое вмешательство имеет несколько положительных качеств. В первую очередь, это современное оперативное вмешательство дает возможность извлечь необходимый участок и патологическое новообразование из органов малого таза для его тщательного обследования. Во-вторых, устранение того самого патологического очага может автоматически решить проблему бесплодия. При этом, лапароскопический метод активно используется в любых хирургических направлениях, поскольку его показатели минимальной травматизации органов и высокого уровня скорейшего физического восстановления поражают многих специалистов.
Маточные формы бесплодия
Различные гинекологические заболевания с нарушением нормального строения эндометрия, поражением миометрия, опухоли, а также пороки развития матки также могут быть причинами бесплодия при наличии овуляции.
Среди наиболее распространенных заболеваний из этой группы следует назвать внутренний эндометриоз, который сопровождается появлением эндометриоидных гетеротопий в миометрии.
При этом, как правило, нарушается нормальное строение слизистой матки, появляются обильные и болезненные кровотечения, происходит деформация маточных стенок, а также возможны вторичные эндокринные и психологические нарушения, затрудняющие возникновение беременности.
Миома матки, хоть и является доброкачественной опухолью, также может доставить немало проблем при попытках забеременеть. Все чаще она встречается у женщин репродуктивного возраста, а причины ее развития так до конца и не выяснены. Миома вызывает деформацию полости матки, а, располагаясь под слизистой оболочкой (субмукозная миома), она в значительной степени препятствует нормальному развитию эндометрия в соответствии с фазой менструального цикла и предрасполагает к его гиперплазии и росту полипов.
Гиперплазия эндометрия, полипы, эндометрит, а также неоднократные диагностические выскабливания сопровождаются изменениями нормального строения слизистой матки, которые препятствуют, прежде всего, имплантации плодного яйца и дальнейшему развитию беременности даже при состоявшейся овуляции и последующем оплодотворении. В таких случаях либо беременность не развивается и женщина не подозревает о том, что оплодотворение произошло, либо происходит ее прерывание в ранние сроки.
Пороки развития органов репродуктивной системы женщины могут быть причиной как первичного, так и вторичного бесплодия. Понятно, что такие тяжелые нарушения как отсутствие матки, приведут к невозможности беременности даже при наличии яичников и маточных труб, хотя, чаще всего, имеет место сочетание различных видов пороков.
Двурогая матка также может стать причиной бесплодия при выраженной ее деформации, нарушениях со стороны эндометрия, однако описаны случаи и удачно завершившейся беременности, возникшей в одном из рогов.
Когда ставят диагноз бесплодие?
Постановка диагноза осуществляется при наличии следующих условий:
- половые отношения на протяжении 1 года без использования контрацептивов;
- незащищенные сексуальные контакты у женщин после 35 лет в течение 6 месяцев.
Оплодотворение требует удачного передвижения сперматозоида к яйцеклетке. Их соединение происходит в маточной трубе, а образовавшийся эмбрион передвигается в матку, и после его прикрепления наступает беременность.
Наличие патологии вызывает проблемы с оплодотворением, потому требуется правильное установление причины и варианты ее устранения. При этом факторы, влияющие на успех зачатия, имеют различный характер.
Лечение женского бесплодия
Когда все анализы сданы и причина бесплодия выяснена, начинается лечение. Терапия зависит от ответов анализов и может иметь разные сроки выздоровления. Главное — терпение и соблюдение всех рекомендаций специалиста.
Когда результаты всех анализов показали, что нарушений нет, а беременность не наступает, есть несколько способов, которыми обязательно надо воспользоваться:
- Первый способ, когда девушка высчитывает дни своей овуляции. Здесь так же важно знать, что сперматозоиды у мужчины созревают за 48-72 часов, поэтому для получения качественного и созревшего семени сексом для плодотворного зачатия не рекомендуется заниматься каждый день. Важно выбрать правильную позу. Например, при позе «женщина сверху» большое количество спермы просто вытечет. После полового акта 10 мин. нужно полежать на спине, а при загибе матки — на животе.
- Если анализы показали что бесплодие — это ответ на гормональный сбой, то при таком диагнозе назначают препараты, которые нормализуют гормоны, стимулируют деятельность яйцеклетки и яичников.
- Третий способ забеременеть, когда с помощью УЗИ врачи определяют момент созревания фолликулы, подготавливают организм. А когда созревшая яйцеклетка выходит, искусственным путем оплодотворяют ее спермой мужчины-партнера.
- Если у женщины непроходимость труб, рекомендуют сделать ЭКО: врач берет у женщины, которая находится под наркозом, яйцеклетки и искусственным путем оплодотворяет их. 72 часа эмбрионы находятся в пробирке и спустя это время их переносят в матку девушки.
- Распространен способ донорства, когда женщина может выносить ребенка сама, но по каким-либо причинам у нее не созревают яйцеклетки. Для этого используют донорскую яйцеклетку и после ее оплодотворения помещают женщине.