Питание при заболевании поджелудочной железы главенствующий фактор, способствующий сохранению ее функций. Механизм переваривания пищи, и участие железы может не всем знаком.
Но о грозном заболевании сахарным диабетом знает почти каждый. Поэтому часто знакомство с поджелудочной железой начинается с гормона, который она продуцирует, инсулина. При более конкретном углублении знаний приходит понимание ее важности в организме. При многих болезнях рекомендуется диета, но питание, связанное с недугами поджелудочной железы, в силу специфики ее функционирования особенно важно.
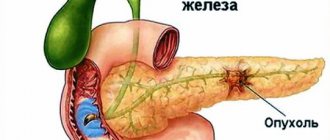
Панкреатит и его признаки
Когда мы питаемся правильно, количество выделяемых ферментов находится в норме. При нарушении питания, курении, злоупотреблением алкоголем железа воспаляется. Ферменты, задерживаясь в её протоках, начинают разрушать сам орган и, попадая в кровь, вызывают интоксикацию. Такое нездоровое состояние поджелудочной называется панкреатитом.
Симптомы:
- боль. Появление интенсивной боли, вызывающей режущие ощущения. Если своевременно не оказать медицинскую помощь и не снять боль, у человека может произойти болевой шок. В зависимости от пораженного места может болеть в подреберье справа или слева. Если воспален весь орган, то боль имеет опоясывающий характер;
- меняется цвет лица. Сначала больной бледнеет, а затем кожа приобретает сероватый оттенок;
- появляется сыпь на кожных покровах;
- нарушение стула (диарея или запор);
- появление тошноты, рвоты;
- сильное вздутие живота;
- учащается сердцебиение, может появиться одышка;
- в области пупка и поясницы могут появиться синие пятна. Это говорит о том, что кровь из воспалённой железы проникла под кожу живота;
- повышение температуры;
- низкое или высокое давление.
Формы панкреатита и диеты
Панкреатит бывает различных видов. Он классифицируются по причинам возникновения, по степени утраты железой функций, по возможности восстановления повреждённого органа. В упрощённом варианте классификации рассматривается три вида воспаления.
Классификация панкреатита
- острый. Воспаление железы с кровоизлияниями и некротическими процессами возникает из-за того, что орган начинает переваривать сам себя панкреатическими ферментами;
- хронический. При хроническом виде панкреатита поджелудочная теряет способность вырабатывать пищеварительные ферменты и гормоны;
- реактивный. Воспаление вызывается спазмом протока поджелудочной железы.
Как проявляется заболевание
Поджелудочная железа реагирует на различные неблагоприятные факторы и воспаляется. Причины возникновения панкреатита могут быть разными:
- Заболевания, сопровождающиеся инфекциями. К этому списку можно отнести грипп, ангину, ОРЗ и т. д.
- Воспаление сопутствующих органов (гастрит, холецистит).
- Нарушение питания и его режима.
- Прием антибиотиков также негативно отражается на организм и вызывает воспаление поджелудочной железы.
- Травмы области брюшной полости.
- Стресс.
- Вредные привычки — употребление алкоголя.
У мужчин нередко панкреатит может возникать из-за злоупотребления алкоголя. Также заболевание поджелудочной железы у них может появиться из-за неправильного питания, переедания и употребления большого количества жирной и острой пищи (фаст-фуд). По статистике, мужчины реже обращаются за медицинской помощью к врачам при обострении заболевания.
У женщин очень часто причиной заболевания являются гормональная перестройка: при беременности, климаксе, во время приема гормональных препаратов. Многие, желая похудеть, применяют диеты, которые наносят негативно отражаются на работе поджелудочной железы.
У маленьких диагностировать заболевание сложнее, поскольку они не могут указать на локализацию и характер болей. Часто ухудшение общего состояния у них сопровождается криком и плачем, которые характерны и для других заболеваний.
При беременности
Заболевание поджелудочной железы во время беременности – очень частое явление. Это связано с тем, что нагрузка на организм значительно увеличивается, пища переваривается медленнее, в результате возникает дисбактериоз в кишечнике. Прием витаминов при беременности также приводит к воспалению органа.
В данном случает лечение предусматривает госпитализацию в отделение стационара. Это связано с необходимостью вводить лекарственные препараты внутривенно, через капельницу. Терапия для беременных женщин запрещает самостоятельный прием любых медикаментозных средств без согласования с врачом.
Питание при воспалении поджелудочной железы
Одним из основных условий успешного и эффективного лечения является соблюдение специальной диеты. Важно определить в какой форме у больного протекает заболевание, чтобы правильно подобрать рацион.
Диета при остром воспалении поджелудочной железы
В период обострения врачи, как правило, лишают больного пищи на двое – трое суток. При ухудшении состояния голодание продлевается. Питательные вещества вводят через специальный зонд в вену. Пить разрешается только отвар шиповника, минеральную воду без газа и не крепкий чай.
Как только больному становится лучше, ему назначается первый вариант диеты №5.
Особенности диеты:
- низкая калорийность;
- прием пищи маленькими порциями пять – шесть раз в день;
- дополнительные перекусы запрещены;
- исключение грубой клетчатки и продуктов, стимулирующих секрецию пищеварительных желез;
- употреблять больше жидкости, особенно, напитков с щелочной средой.
Можно употреблять:
- отвары из ромашки, шиповника;
- протертые компоты из сухофруктов или свежих фруктов;
- молочные продукты, пудинги на пару, свежие творожные пасты;
- яйца всмятку, омлет на пару;
- пудинги на пару и пюре из картофеля, кабачка, моркови или цветной капусты;
- рыба и мясо нежирных сортов, приготовленных в виде котлет на пару, кнелей или суфле;
- слизистые супы на легком овощном бульоне или воде с добавлением крупы (кроме пшена);
- сухари из пшеничного хлеба (не больше 50 грамм);
- сливочное масло (добавлять в еду).
Нельзя употреблять:
- различные специи и пряности;
- кондитерские изделия, выпечка;
- мороженое и шоколад;
- алкоголь;
- консервы;
- острые, жареные, копченые, жирные блюда;
- колбасы;
- фрукты и овощи в сыром виде;
- крепкие грибные и овощные бульоны;
- редис, лук, репа, редька, салат, брюква, щавель, белокочанная капуста;
- мясо и рыба жирных сортов.
Примерное меню
- Завтрак белковый омлет на пару
- гречневая каша на воде
- чай
- суфле из творога на пару
- слизистый суп с рисом и сухарями
- суфле из кураги
- суфле из отварного мяса
- отвар шиповника
Лечебное питание
Диета при заболевании поджелудочной железы не приговор. В настоящее время новые технологии обеспечили семьи бытовой техникой, которая поможет справиться с приготовлением диетических блюд. Среди такой техники мультиварки, блендеры, прессы.
Не надо протирать сваренную кашу через сито, как было раньше, или делать домашнее приспособление для варки на пару. В те времена диетическое питание было проблематично, и не каждый ему следовал. Даже если человек здоров, то щадящий режим питания ему не навредит.
При любом заболевании, если настаивает доктор, нужно соблюдать определенную диету. При различных болезнях разные и диеты, и подбор продуктов. От стадии течения болезни назначается диетический стол. Кроме того, что он будет легким для организма, должен еще быть и оптимальным, т. е. насыщать организм нужными компонентами, углеводами, жирами, витаминами, аминокислотами макро и микроэлемнтами, минералами белками, и прочим.
Поэтому немаловажно понимать состав продуктов, какие элементы и сколько их содержится в количественном соотношении. Если, например, диета при панкреатите поджелудочной железы требует ликвидировать из меню продукты, имеющие тяжелую клетчатку, то надо знать определение клетчатки и перечень продуктов, ее содержащих.
Диета при хроническом воспалении поджелудочной железы
Рацион при хроническом панкреатите немного разнообразнее, чем при обострении- как питаться при воспалении поджелудочной железы . Больной, несмотря на улучшение состояния, должен продолжать так же тщательно следить за питанием и не перегружать поджелудочную железу вредными продуктами, чтобы не спровоцировать повторное обострение. При ремиссии воспаления поджелудочной врачи рекомендуют придерживаться второго варианта диеты №5.
Особенности диеты:
- употреблять пищу только в запечённом, тушёном, варёном виде и на пару;
- исключить жареное;
- температура пищи должна быть от 15 до 60 градусов;
- еду распределять на 5-6 приемов;
- постепенное расширение рациона (если есть сомнения в продукте, проконсультироваться у врача);
- ограничить потребление животных жиров;
- употреблять в сутки не более 10 грамм соли и 30 грамм сахара.
Можно употреблять:
- несдобное печенье;
- подсушенный пшеничный хлеб второго сорта;
- слизистые или протёртые овощные супы с добавлением крупы (кроме пшена);
- мясо и рыба нежирных сортов на пару или отварные;
- полувязкие протёртые каши на воде или с небольшим добавлением молока;
- макароны, вермишель;
- пресный творог (лучше всего домашний), творожный пудинг; некислый кефир, в блюда можно добавлять сливки или сметану;
- запечённые или отварные овощи в протёртом виде: морковь, цветная капуста, тыква, картофель, зелёный горошек, свекла, фасоль;
- сливочное, рафинированное подсолнечное или оливковое масла (добавлять в еду);
- яблоки некислых сортов протёртые или запечённые без кожуры;
- некрепкие чаи, отвары шиповника, ромашки, чёрной смородины.
Нельзя употреблять:
- бобовые;
- кондитерские изделия, выпечка;
- крепкие грибные и овощные бульоны;
- алкоголь и газированные напитки;
- консервы;
- острые, жареные, копчёные, жирные блюда;
- колбасы;
- фрукты и овощи в сыром виде;
- грибы;
- редис, лук, репа, редька, салат, брюква, щавель, белокочанная капуста;
- мясо и рыба жирных сортов;
- крепкий чай, кофе, какао;
- шоколад, мороженое.
Примерное меню
- Завтрак картофельное пюре
- отварное мясо
- чай с молоком
- обезжиренный творог, печёное яблоко
- протёртый овощной суп с перловкой
- белковый омлет на пару
- запечённое куриное мясо
- кефир
Что можно есть в период обострения?
Соблюдение диеты при воспалении поджелудочной железы – важный аспект на любой стадии заболевания. Однако в период обострения болезни пациент чувствует себя очень плохо, ведь его мучает беспрерывная рвота, диарея, вздутие живота, поэтому думать о еде он не сможет. Переедание в этот период вообще противопоказан – только строгая диета!
В момент обострения болезни человек может только пить щелочную минералку, это немного облегчает его самочувствие. А если употреблять ее в подогретом виде, то у минеральной воды есть ещё и лечебный эффект. Кроме этого, разрешено пить отвары трав или травяные чаи. Лечащий врач при панкреатите может подсказать, в соответствии с анализами пациента, что лучше всего подойдет ему для лечебного процесса.
Любая пища, поступающая в организм в период острого воспалительного процесса, будет вызывать усиление симптоматики, провоцируя сильную боль, от которой пациент может терять сознание, впадать в кому и даже умереть. Но опасаться того, что произойдет истощение или слабость сил не стоит, так как питание больному будет поступать с помощью катетеров, через специальные системы. В тело вводится раствор, обогащенный минеральными веществами, витаминами и питательными микроэлементами, в организме поддерживается баланс и появляются силы для физической активности и ускоренного выздоровления.
Диета при реактивном воспалении поджелудочной железы: что можно и нельзя
Диета при реактивном панкреатите не сильно отличается от предыдущих диет, так как в основе питания при всех видах воспаления железы лежит диета №5. Главной целью при реактивном панкреатите является строгое соблюдение такого рациона, который обеспечит минимальный энергетический расход железы на переваривание еды.
Особенности диеты:
- частое дробное питание пять – шесть раз в день;
- отдавать предпочтение теплым пюреобразным блюдам;
- исключение жиров;
- ограничение углеводов до минимума;
- употреблять больше белков.
Можно употреблять:
- вчерашний хлеб грубого помола, сухари;
- супы на овощном или курином бульоне с добавлением крупы, макаронных изделий, варёного измельченного мяса;
- мясо и рыба (желательно речная) нежирных сортов;
- яйца в виде паровых омлетов;
- кисломолочные продукты;
- сливочное, подсолнечное, оливковое масла (небольшое количество добавлять в блюдо);
- овощи в виде пюре или отварные;
- крупа (гречка, овсянка, рис), макаронные изделия;
- запечённые некислые яблоки без кожуры;
- отвары из шиповника, щелочная минеральная вода без газа, некрепкий чай, компоты, желе, мусс;
- сухое галетное печенье.
Нельзя употреблять:
- сырые овощи и фрукты;
- продукты, содержащие грубую клетчатку;
- наваристые рыбные или мясные бульоны;
- кофе, какао, крепкий чай;
- кислый фруктовый сок, газированные напитки, квас;
- острые, жареные, копчёные, жирные блюда;
- алкоголь;
- шоколад, мороженое;
- грибы;
- кислый фруктовый сок, газированные напитки;
- молоко;
- мёд;
- кондитерские изделия.
Примерное меню
- Завтрак картофельное пюре
- отварная курица
- некрепкий чай с сухариками
- кефир
- овощной суп с рисом
- яблочное пюре
- запечённое куриное мясо
- простокваша