Об анатомии и топографии
Аорта – основной ствол артерий в большом круге кровообращения. Начало она берет в полости левого желудочка сердца. Состоит из 3 частей:
- восходящей;
- средней;
- нисходящей.
Дуга аорты – средняя часть. Она является производным 4-ой левой артериальной дуги. Топографически располагается между рукояткой грудины и IV грудным позвонком. Ход дуги при этом – назад и влево. Затем она перекидывается через верхушку левого бронха, где начинается уже нисходящая часть аорты.
Условно в структуре выделяют 2 части:
- вогнутую;
- выпуклую.
От вогнутой стороны дуги аорты отходят кровеносные сосуды, питающие бронхи и вилочковую железу. От выпуклой части берут начало 3 ствола, располагаясь справа налево:
- Брахиоцефальный (плечеголовной).
- Общий каротидный (сонный) левый.
- Левый подключичный.
Отходят ветви дуги аорты от ее средней части вверх. Все эти артерии питают верхнюю половину туловища, включая головной мозг.
Виды кардиосклероза
Различают несколько видов кардиосклероза. Классификация проводится по участкам поражения.
- Диффузная форма характеризуется равномерным поражением всей мышцы сердца.
- Рубцовый кардиосклероз образует рубцовую соединительную ткань на очаговых участках мышцы сердца.
Атеросклеротический кардиосклероз является следствием ишемической болезни. Происходит медленное замещение соединительной ткани, вследствие нарушения кровоснабжения миокарда и кислородного голодания мышцы сердца.
При этом заболевании сократительная способность снижается. Сердце увеличивается в размерах, происходит гипертрофия левого желудочка. Рентген сердца определяет состояние рубцовой ткани и степень её разрастания.
Аномалии, дефекты и заболевания
Патология кровеносного сосуда может быть разделена на 2 большие группы:
- Врожденная.
- Приобретенная.
В первом случае происходят нарушения на этапе эмбриогенеза. Это зависит от наследственной предрасположенности, действия агрессивных факторов на ранних сроках беременности. Изменения могут быть обнаружены в других отделах аорты. Если возникла такая ситуация, то говорят о комбинированных и сочетанных пороках.
При приобретенной патологии дуга аорты изначально не имеет анатомических дефектов и отклонений. Поражение является следствием основного заболевания.
К врожденным порокам и аномалиям относят:
- Гипоплазию.
- Атрезию.
- Патологическую извитость (Кинкинг-синдром).
- Коарктацию.
- Пороки системы среднего отдела, среди которых выделяют:
- полную двойную дугу аорты;
- пороки развития правой и левой дуг;
- аномалии длины, размеров, непрерывности хода;
- аномалии легочного ствола и артерий.
Из приобретенных заболеваний среднюю часть поражают:
- атеросклероз;
- огнестрельные и ножевые ранения;
- аортоартериит Такаясу;
- аневризмы.
Такое многообразие возможных поражений этой части кровеносной системы обеспечивает заинтересованность врачей в ранней диагностике и своевременном лечении.
Признаки и симптомы
Сегодня благодаря наличию современной аппаратуры есть возможность диагностировать атеросклероз брюшной аорты на ранних стадиях. Это заболевание протекает бессимптомно, обнаружить его можно только при случайных обследованиях. Компьютерная томография показывает происходящие изменения в самом начале заболевания. Но внешне распознать атеросклероз брюшного отдела очень сложно, человек может годы жить с этой патологией и даже не подозревать о ней. Но по мере прогрессирования начнут проявляться типичные признаки атеросклероза брюшной аорты:
- Дискомфортные ощущения в районе живота.
- Частые боли внутри брюшной полости, которые становятся сильнее после еды.
- Расстройства пищеварительной системы – запоры или поносы.
- Пульсирующие сокращения с левой части живота и вокруг пупа.
- Отрыжка, изжога, тошнота после еды.
- Снижение веса.
Краткие характеристики отдельных видов
Гипоплазия представляет собой единообразное трубчатое сужение. Такое ограничение диаметра кровеносного сосуда препятствует полноценному оттоку крови от левого желудочка. Вовлекаться в патологический процесс при этом может не только сама дуга, но и нисходящая аорта и восходящий отдел.
В большинстве случаев сочетается с другими пороками. Большинство таких пациентов погибает в раннем возрасте. Лечение только хирургическое.
Атрезия или перерыв именуют аномалией Стейделя. При этом полностью отсутствует один из сегментов сосуда. Следствием этого становится то, что нисходящая часть аорты не сообщается с восходящей.
Они изолированы друг от друга. Кровоснабжение осуществляется за счет открытого артериального протока. Дети с таким пороком без оперативного вмешательства умирают в первый месяц жизни.
Патологическую извилистость называют синдромом Кинкинга. Суть его состоит в том, что дуга аорты в дистальном ее конце имеет аномальную длину, изогнутость. Жалобы больные с таким пороком не предъявляют.
При обнаружении Кинкинг-синдрома у детей врачи избирают выжидательную тактику. По мере роста ребенка порок может пройти самостоятельно.
Данная аномалия чаще диагностируется у женщин. Представляет собой сужение любой части кровеносного сосуда. Когда поражаются ветви дуги аорты, выделяют несколько вариантов:
- Стеноз или атрезия левой подключичной артерии.
- Стеноз правой подключичной артерии.
- Аномальное отхождение правой подключичной артерии:
- дистальное;
- проксимальное.
Сужение может быть локализованным, но обычно состоит из распространенного на несколько см патологического процесса. Часто сочетается с другими врожденными аномалиями. Входит в тетраду Фалло, синдром Турнера. Выявляется порок с рождения.
При адекватной медикаментозной поддержке и небольшой степени выраженности аномалии пациенты имеют благоприятный прогноз. Ранняя хирургическая коррекция позволяет существенно увеличить продолжительность жизни (до 35–40 лет) и ее качество.
Проявления атеросклероза
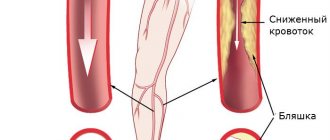
Достаточно часто атеросклероз протекает без явных симптомов, что связано с крупным размером аорты (а также отделы, ветви аорты), развитыми мышечным и эластическим слоями. Разрастание бляшек приводит к перегрузкам сердца, что проявляется скачками давления, усталостью, усиленным сердцебиением.
При прогрессировании патологии процесс распространяется на ветви дуги аорты нисходящего и восходящего отделов, в том числе и артерий, что питают сердце. В этом случае возникают следующие симптомы: стенокардия (загрудинные боли, что отдают в лопатку или руку, одышка), нарушение пищеварения и работы почек, скачки АД, похолодание конечностей, головокружения, головные боли, частые обмороки, слабость в руках.
Пороки системы дуги аорты
К этой группе относят аномалии положения, размера, формы, хода, соотношения и непрерывности артериальных сосудов. Протекают такие пороки чаще всего бессимптомно.
Жалобы появляются при выраженных изменениях и распространении аномалии на проксимальную часть нисходящего отдела. Возможно появление дисфагии или респираторных явлений в связи с тесным патологическим контактом дуги аорты и ее ветвей с трахеей, пищеводом.
При этом необходимо оперативное вмешательство, чтобы предупредить развитие тяжелых осложнений.
Чаще всего встречается полная двойная дуга аорты. Отличительный признак такого порока – наличие обеих дуг (правой и левой), от которых также отходят ветви. Затем они все сливаются с нисходящей артерией позади пищевода.
Прогноз для жизни у таких пациентов крайне благоприятный. В большинстве случаев они не нуждаются в медикаментозной поддержке.
Неотложная помощь
Неотложная помощь бригады общего профиля и спецбригады симптоматическая в зависимости от наличия и характера ведущих симптомов. Обезболивание — морфин 0,5 в/в и 0,5 в/м 1 % р-ра, при коллаптоидных реакциях — дофамин (400 мг в 400 мл 0,9 % физраствора под контролем АД) или мезатон (1 мл 1 % р-ра) п/к или в/в. В условиях спецбригады при наличии повышенного А/Д могут быть введены гипотензивные под тщательным контролем для предупреждения дальнейшего расслоения аневризмы — нитропруссид натрия — 1,0—1,5 мкг/кг/мин в/в; магния сульфат (10 мл 25 % р-ра) в/в.
Приобретенные пороки
Наибольшее значение из вторичных поражений кровеносного сосуда имеют:
- атеросклероз;
- аневризма.
В первом случае происходит сужение просвета за счет формирующихся «жировых» бляшек. Легко диагностируется за счет уплотненного подчеркнутого контура сосуда при проведении УЗИ сердца, рентгенограммы легких.
Соблюдение принципов правильного питания и рациональная фармакотерапия помогут замедлить процесс, предотвратить осложнения.
Под аневризмой подразумевают участок расширения кровеносного сосуда. Следствием этого становится сужение просвета ее ветвей в месте их отхождения. Причиной возникновения такой ситуации чаще всего служат травмы или атеросклеротические изменения.
Длительное время патология может не выдавать себя. При вовлечении в процесс восходящего или нисходящего отделов аорты, большого размера аневризмы появляются первые симптомы.
Основной способ лечения – хирургический. В схему лечения до операции обязательно входят лекарства, снижающие артериальное давление для предотвращения расслаивания или разрыва аневризмы.
Топ основных симптомов
Несмотря на многообразие вариантов патологии в системе дуги аорты и ее ветвей, большинство больных отмечают следующие жалобы:
- одышку;
- кашель;
- осиплость голоса;
- расстройства акта глотания;
- головные боли;
- головокружения;
- временный паралич конечностей;
- отечность лица.
Перечисленные жалобы обусловлены вовлечением в патологический процесс основных ветвей средней части аорты. Какое именно заболевание или порок имеет место, установить может только врач.
Для этого выполняется целый комплекс различных инструментальных обследований. Схемы терапии подбираются индивидуально с учетом вида патологии.
Дуга аорты занимает важное место в процессе кровоснабжения органов и систем. Наличие порока или заболевания её системы может приводить к тяжелым последствиям, смерти.
Поэтому важно проходить диспансеризацию, своевременно обращаться к специалисту, соблюдать все его рекомендации.
Аорта, её отделы
Аорта – самый крупный артериальный сосуд в теле человека. От аорты отходят все артерии, образующие большой круг кровообращения. Аорта делится на восходящую аорту, дугу аорты и нисходящую аорту.
I.
Восходящая аорта
– выходит из левого желудочка сердца и в начальном своём отделе имеет расширение – луковицу аорты. Длина восходящей части аорты около 6 см, вся она находится в пределах перикарда и идёт в восходящем направлении. От восходящей аорты отходят правая и левая венечные (коронарные) артерии , кровоснабжающие сердце.
II.
Дуга аорты
– обращена выпуклостью вверх и направляется спереди назад справа налево , переходя в нисходящую часть. От дуги аорты отходят 3 крупных сосуда: плечеголовной ствол (безымянная артерия), левая общая сонная и левая подключичная артерии . Плечеголовной ствол – крупный сосуд длинной до 40см, который идёт вверх и вправо и на уровне грудино-ключичного сустава делится на 2 ветви: правую общую сонную и правую подключичную артерии.
III.
Нисходящая аорта
– является непосредственным продолжением дуги. Это самая длинная часть аорты, идущая от уровня 3 – 4 грудных до 4 поясничного позвонков, где делится на правую и левую общие подвздошные артерии, и это место называется бифуркацией аорты . От места бифуркации в полость таза отходит тонкая срединная крестцовая артерия . В нисходящей аорте различают 2 части: до диафрагмы нисходящая аорта называется грудной аортой, а ниже диафрагмы – брюшной аортой.
Артерии головы и шеи
Общая сонная артерия
Левая общая сонная артерия отходит от дуги аорты, правая – от плечеголовного ствола. Выходя через верхнюю апертуру грудной клетки, правая и левая общие сонные артерии располагаются по боковым поверхностям шеи и на всём своём протяжении ветвей не имеют. На уровне верхнего края щитовидного хряща гортани каждая из них делится на наружную и внутреннюю сонные артерии.
I.
Наружная сонная артерия
многократно ветвится.
а) Переднюю группу ветвей образуют:
– верхняя щитовидная артерия – кровоснабжает щитовидную железу, гортань и мышцы шеи, лежащие ниже подъязычной кости, грудино-ключично-сосцевидную мышцу.
– язычная артерия – кровоснабжает язык, околоушные и подъязычные слюнные железы , мышцы шеи, лежащие выше подъязычной кости.
– лицевая артерия – идёт от угла нижней челюсти к медиальному краю глаза. Кровоснабжает мимические мышцы, глотку, миндалины, подчелюстные слюнные железы.
б) Заднюю группу составляют:
– затылочная артерия – кровоснабжает кожу и мышцы затылка, твёрдую мозговую оболочку.
–задняя ушная артерия – кровоснабжает ушную раковину и сосцевидный отросток.
в) Медиальная группа включает восходящую глоточную артерию, которая отдаёт ветви к стенке глотки, глубоким мышцам шеи, твёрдой мозговой оболочке, среднему уху, миндалинам, мягкому нёбу, слуховой трубе.
г) Группа конечных ветвей :
– поверхностная височная артерия – проходит впереди ушной раковины в височную область, отдавая ветви к околоушной слюнной железе, ушной раковине, височной мышце и затем разделяется на лобную и теменную ветви, питающие кожу и мышцы свода черепа.
– челюстная артерия – достигает подвисочной и крыловидной ямки, кровоснабжая глубокие области лица и головы: полость среднего уха, зубы, слизистую оболочку полости рта , носа и его придаточных пазух и мягкое нёбо, твёрдую оболочку головного мозга.
II.
Внутренняя сонная артерия
– на шее ветвей не даёт. Она поднимается вверх и через сонный канал пирамиды височной кости проходит в полость черепа, где разветвляется на ветви:
1) Глазная артерия – направляется через зрительный канал в глазницу и кровоснабжает глазное яблоко и его мышцы, веки, слёзную железу.
2) Артерии мозга : передняя артерия мозга, средняя артерия мозга и задняя соединительная артерия – кровоснабжают головной мозг.
Артерии туловища и верхних конечностей
I.
Подключичная артерия
– парный сосуд. Правая подключичная артерия отходит от плечеголовного ствола, левая – от дуги аорты. Вначале подключичная артерия идёт под ключицей, затем проходит в щель между передней и средней лестничными мышцами, огибает 1-ое ребро и переходит в подмышечную впадину, где продолжается уже под названием подмышечной артерии. По пути в подмышечную впадину подключичная артерия отдаёт ряд крупных ветвей:
1. Позвоночная артерия – поднимается вверх через отверстия в поперечных отростках шейных позвонков, отдавая по ходу ветви к спинному мозгу и глубоким мышцам шеи, проходит через большое затылочное отверстие в полость черепа, сливается с позвоночной артерией противоположной стороны в одну базилярную артерию , от которой отходят ветви, питающие головной мозг.
2. Внутренняя грудная артерия – спускается от подключичной артерии в грудную клетку, доходя до диафрагмы. Её ветви кровоснабжают вилочковую железу, трахею, бронхи, околосердечную сумку, диафрагму, мышцы груди, молочную железу.
3. Щитошейный ствол – направляется вверх, отдавая ветви к щитовидной железе, мышцам шеи и спины.
4. Рёберно-шейный ствол – отходит от подключичной артерии в межлестничном промежутке, где сразу делится на ветви, кровоснабжающие мышцы 1-2 межрёберных промежутков, глубокие мышцы головы и шеи, а также спинной мозг.
5. Поперечная артерия шеи – тянется в поперечном направлении от подключичной артерии к верхней части трапециевидной мышцы. Питает мышцы шеи и верхнего отдела спины.
II.
Подмышечная (подкрыльцовая) артерия
является продолжением подключичной и лежит в глубине подмышечной ямки. Её основные ветви:
1. Верхняя грудная артерия – кровоснабжает молочную железу, межрёберные мышцы, большую и малую грудные мышцы.
2. Грудоакромиальная артерия – ключицу, плечевой и акромиально-ключичный сустав, кожу и мышцы плеча.
3. Латеральная грудная артерия – подмышечные лимфоузлы, мышцы груди, молочную железу.
4) Подлопаточная артерия – кожу и мышцы плеча , плечевого пояса, спины.
5) Передняя артерия, огибающая плечевую кость и задняя артерия, огибающая плечевую кость – кровоснабжают мышцы плеча, плечевого пояса и плечевой сустав.
III.
Плечевая артерия
является продолжением подмышечной и отдаёт ветви к коже и всем мышцам плеча, а также к локтевому суставу. В локтевой ямке плечевая артерия делится на локтевую и лучевую, причём локтевая артерия лежит с медиальной стороны предплечья, лучевая – с латеральной. Они кровоснабжают кожу и мышцы предплечья и локтевой сустав, а затем спускаются на кисть и образуют поверхностную и глубокую ладонные дуги , от которых отходят ветви к мышцам ладони и пальцев.
Артерии грудной и брюшной полостей
Нисходящая аорта и её ветви
I.
Грудная аорта
прилегает к позвоночному столбу и имеет висцеральные и париетальные ветви. К висцеральным ветвям относятся:
1. Бронхиальные – кровоснабжают трахею, бронхи, лёгкие.
2. Пищеводные – к стенке пищевода.
3. Медиастинальные –к органам средостения.
4. Перикардиальные – к околосердечной сумке.
К париетальным ветвям грудной аорты относятся:
1. Верхние диафрагмальные – кровоснабжают верхнюю поверхность диафрагмы.
2. Задние межрёберные – в количестве 10 пар проходят в 3-12 межрёберных промежутках – кровоснабжают межрёберные мышцы, молочные железы, кожу груди и спины, частично спинной мозг.
II.
Брюшная аорта
является продолжением грудной и лежит на передней поверхности поясничных позвонков левее срединной линии. На уровне 4 – 5 поясничных позвонков брюшная аорта делится на правую и левую общие подвздошные артерии (бифуркация аорты). От места бифуркации отходит непарная срединная крестцовая артерия. По ходу брюшной аорты от неё отходят париетальные и висцеральные ветви.
К париетальным ветвям относятся:
1. Нижние диафрагмальные – питают нижнюю поверхность диафрагмы, частично надпочечники.
2. Поясничные артерии – в количестве 4-х пар кровоснабжают кожу и мышцы живота и спины, частично спинной мозг.
К висцеральным ветвям относятся парные и непарные. Парные ветви кровоснабжают парные органы брюшной полости. К ним относятся: почечная, надпочечниковая, яичниковая (у женщин) и яичковая (мужчин) артерии. К непарным висцеральным ветвям брюшной аорты относятся: чревный ствол, а также верхняя и нижняя брыжеечные артерии.
I.
Чревный ствол
отходит от аорты на уровне 12 грудного позвонка и сразу делится на 3 ветви:
1. Левая желудочная артерия – идёт влево от чревного ствола вдоль малой кривизны желудка, питая его стенки, и соединяется с правой желудочной артерией.
2. Общая печёночная артерия – идёт вправо от чревного ствола и делится на:
а) Собственную печёночную артерию – питает печень, желчный пузырь идаёт ветвь к желудку – правую желудочную артерию.
б) Гастродуоденальную – к поджелудочной железе и 12-ти перстной кишке.
в) Правую желудочно-сальниковую – идёт по большой кривизне желудка, кровоснабжая его стенки и большой сальник. Соединяется с левой желудочно-сальниковой артерией.
3. Селезёночная артерия – идёт влево от чревного ствола и кровоснабжает селезёнку, а также даёт ветви к желудку – желудочные артерии и к большому сальнику – левую желудочно-сальниковую артерии.
II.
Верхняя брыжеечная артерия
– отходит от брюшной аорты на уровне 12 грудного – 1 поясничного позвонков и даёт ветви к поджелудочной железе, всем отделам тонкого кишечника (12-типерстной, тощей и подвздошной), а также верхним отделам толстого кишечника.
III.
Нижняя брыжеечная артерия
– отходит от аорты на уровне 3 поясничного позвонка и даёт ветви ко всем отделам толстого кишечника (слепой, ободочной, прямой кишке).
Артерии таза и нижних конечностей
Общая подвздошная артерия и её ветви
Общие подвздошные артерии (правая и левая) образуются при делении брюшной части аорты (на уровне 4 поясничного позвонка). Затем каждая из общих подвздошных артерий на уровне крестцово-подвздошного сустава делится на наружную и внутреннюю подвздошные артерии.
I. Внутренняя подвздошная артерия
– спускается в малый таз, кровоснабжая его стенки и органы. К пристеночным (париетальным) её ветвям относятся:
1. Подвздошно-поясничная артерия – питает мышцы поясничной области спины и живота.
2. Латеральные крестцовые артерии – идут к костям, коже и мышцам крестцовой области.
3. Верхняя и нижняя ягодичные артерии – идут к коже и мышцам ягодичной области , таза и бедра.
4. Запирательная артерия – через запирательное отверстие выходит на бедро, кровоснабжает мышцы таза, бедра, тазобедренный сустав, седалищную кость, кожу промежности и наружных половых органов.
К висцеральным ветвям внутренней подвздошной артерии относятся:
1. Пупочная артерия – к мочеточнику, мочевому пузырю, семенным пузырькам, семявыносящему протоку, придатку яичка.
2. Маточная артерия (у женщин) – к стенкам матки, влагалищу, маточной трубе и яичнику.
3. Средняя прямокишечная – к прямой кишке, семенным пузырькам, предстательной железе.
4. Внутренняя половая артерия к половому члену (у мужчин), клитору (у женщин), мочеиспускательному каналу, мышцам промежности.
II. Наружная подвздошная артерия
– несёт кровь ко всей нижней конечности. В области таза от неё отходят ветви к мышцам таза, живота, оболочкам яичка и большим половым губам. Затем наружная подвздошная артерия проходит под паховой связкой и располагается на бедре под названием бедренной артерии, которая даёт ветви к коже и мышцам бедра, паховой области, коленному суставу. Продолжением бедренной является подколенная артерия лежащая в подколенной ямке и оплетающая своими ветвями коленный сустав. Затем она делится на переднюю и заднюю большеберцовые артерии. Передняя большеберцовая отдаёт ветви к коже и мышцам передней поверхности голени, а затем продолжается в тыльную артерию стопы, идущую к мышцам плюсны и пальцев.
Задняя большеберцовая артерия – кровоснабжает своими ветвями заднюю поверхность голени и на стопе продолжается в медиальную и латеральную подошвенные артерии – к коже и мышцам подошвенной поверхности стопы.
Важную роль в функционировании организма играет система кровообращения, состоящая из сердца – своеобразного мышечного насоса, бесперебойно качающего кровь, и сосудов, которые по своему строению и выполняемым функциям делятся на артериальные, венозные и капиллярные.
Магистральным стволом, который даёт начало всем артериальным сосудам, является аорта. А какие сосуды отходят от дуги аорты: разберём в нашем обзоре и видео в этой статье.
Ветви нисходящего отдела
Нисходящая аорта, в свою очередь, делится на отделы:
- Грудной, расположенный выше диафрагмы;
- Брюшной, располагающийся ниже диафрагмы.
Грудной отдел:
- Париетальные артериальные сосуды для кровоснабжения стенок грудной клетки: верхние диафрагмальные артерии, разветвляющиеся поверхности диафрагмы со стороны грудной полости, и задние межреберные артериальные сосуды, снабжающие кровью межреберные и прямые брюшные мышцы, молочную железу, спинной мозг, а также мягкие ткани спины.
- Висцеральные сосуды, отходящие от грудного отдела, разветвляются в органах заднего средостения.
Брюшной отдел:
- Париетальные ветви, разветвляющиеся в стенках брюшной полости (четыре пары поясничных артерий, кровоснабжающих мышцы и кожу области поясницы, брюшных стенок, поясничный отдел позвоночника и спинной мозг) и нижней поверхности диафрагмы.
- Висцеральные артериальные ветви, идущие к органам брюшной полости — парные (к надпочечникам, почкам, яичникам и яичкам; причем названия артерий соответствуют названиям кровоснабжаемых ими органов) и непарные. Наименования висцеральных артерий соответствуют названиям кровоснабжаемых ими органов.
Анатомия и топография аорты
Аорта – крупнейшая артериальный ствол большого (основного) круга кровообращения. Он стартует в левом желудочке сердца и продолжается до уровня тела IV поясничного позвонка.
В строении стенки аорты выделяют:
- эндотелий – внутреннюю оболочку, обеспечивающую избирательную проницаемость веществ из крови в сосудистую стенку;
- мышечный слой, состоящий из гладкомышечных клеток;
- наружный слой, в состав которой входят эластические волокна в большом количестве, нервные окончания и питающие сосуды.
Благодаря контролю со стороны ЦНС происходит регулярное сокращение и расслабление гладкомышечных волокон. Это способствует физиологическому току крови и активному ее распределению от центра к периферическим тканям. Узнать подробнее какие сосуды отходят от дуги аорты можно только прочитав эту статью полностью.
Это интересно. Скорость продвижения крови по аорте в среднем составляет 0,5-1,3 м/с.
В анатомии и клинической медицине принято выделять следующие части в строении аорты:
- восходящую часть длиной около 6 см;
- дугу;
- нисходящую часть:
- грудной отдел, который продолжается 16-17 см;
- брюшной отдел.
Восходящая часть аорты выходит из ЛЖ сердца, продолжая его артериальный конус. В самом своём начале сосуд образует расширение – луковицу (bulbus) с диаметром 25-30 мм. Позади грудины она направляется вверх и постепенно переходит в дугу.
Дуга аорты характеризуется отклонением влево и кзади. На уровне четвертого грудного позвонка она немного сужается, образуя перешеек, и переходит в грудной отдел.
Нисходящая часть аорты – самый продолжительный отдел артериального сосуда. Он продолжается от грудного (IV позвонок) до поясничного (IV позвонок) отдела позвоночника и при прохождении дифрагмы делится на две части – грудную и брюшную.
Все сосуды, отходящие от аорты, представлены в таблице ниже.
| Часть аорты (см. фото) | Отходящие сосуды | ||
| Коронарные артерии (правая, левая) | |||
| Брахиоцефальный ствол | |||
| Общая a. carotis (левая) | |||
| Подключичная а. (левая) | |||
| Нисходящая | Межреберные ветви | ||
| Пищеводные ветви | |||
| Трахеальные ветви | |||
| Плевральные ветви | |||
| Перекардиальные ветви и др. | |||
| Чревный ствол | |||
| Брыжеечные а. | |||
| Почечные а. и др. | |||
Обратите внимание! Сосуды восходящей части аорты питают собственно сердечную мышцу, обеспечивая его стабильную работу. Сужение коронарных артерий приводит к таким серьезным патологиям как ИБС, стенокардия, острый коронарный синдром (инфаркт).
Причины заболевания
Главной причиной развития атеросклероза является нарушение обмена липидов. Именно холестерин, а точнее, холестерин низкой плотности, откладывается на сосудистой стенке и постепенно образует бляшку. Ее формированию способствует нарушение целостности стенок артерии.
Повреждение сосудов провоцируется воздействием следующих факторов:
- высокое артериальное давление – приводит к истончению артериальной стенки и утрате эластичности;
- возраст – с годами стенки сосудов становятся ломкими;
- повышенная концентрация холестерина и липопротеинов низкой плотности в крови;
- курение – химические соединения табачного дыма повреждаются стенки;
- лишний вес;
- избыток в рационе жирной пищи;
- генетическая предрасположенность – наличие у ближайших родственников атеросклероза;
- малоподвижный образ жизни;
- злоупотребление спиртным;
- длительные стрессы;
- хронические воспалительные заболевания;
- прием некоторых лекарственных препаратов.
Гормональные нарушения и обменные патологии тоже способствует накоплению в организме опасного холестерина. Повышенное кровяное давление благоприятствуют тромбообразованию, что является предрасполагающим к атеросклерозу состоянием.
Отходящие артерии
Согласно анатомическому строению человеческого организма, от дуги отходит три крупные артерии (см. ).
Плечеголовной ствол
Truncus (tr.) brachiocephalicus, или плечеголовной ствол – первая и самая крупная артерия, отходящая от аортальной дуги. Это короткий и толстый сосуд: его длина составляет в среднем 3-5 см, а диаметр – 7 мм.
Сосуд расположен примерно по срединной линии организма и направляется вверх, на уровне грудинно-ключичного сочленения он делится на правые артерии – брахиоцефальную, подключичную.
Левая общая сонная артерия
Arteria carotis communis sinistra, или левая сонная артерия (общая) – артерия, в отличие от своей правой пары, отходящая непосредственно от дуги. Она отвечает за достаточное кровоснабжение головного мозга, глазного яблока, ткани шеи и головы.
A. carotis communis идёт строго вверх, не давая на всем своём протяжении ветвей, и на уровне верхней границы щитовидного хряща делится на следующие артерии:
- наружную сонную;
- внутреннюю сонную.
Обратите внимание! Показатель нормального кровотока в сосудах головного мозга составляет 55 мл/100 г. Основной причиной его снижения (более чем в 90% случаев) считается атеросклеротическое поражение артерий.
A. subclavia sin.
Arteria subclavia sinistra, левая подключичная артерия – основной сосуд, кровоснабжающий верхний плечевой пояс, а также органы шеи и головы.
Имеет три отдела:
- первый, начинающийся от аортальной дуги, огибающий купол плевры, выходящий на шею и завершающийся в межлестничном промежутке;
- второй, проходящий по межлестничному промежутку и одноименной борозде правого ребра;
- третий, начинающийся в месте выхода из межлестничного промежутка и на уровне края первого ребра продолжающийся в подмышечную артерию.
От первого отдела а.subclavia отходит:
- позвоночная артерия, питающая позвоночник и спинной мозг;
- внутренняя грудная артерия, кровоснабжающая щитовидную железу, органы средостения, крупные бронхи, перикард, диафрагму, грудину и другие органы грудной и верхнего отдела брюшной полости;
- щитошейный ствол, обеспечивающий бесперебойное поступление кислорода и питательных веществ к щитовидной железе, тканям шеи и частично спины.
Примерно у 30% всех людей от дуги ответвляется также щитовидная артерия (нижняя), питающая добавочную пирамидальную часть щитовидной железы. При необходимости проведения коникотомии или трахеотомии высока вероятность ее повреждения, поэтому важно, чтобы эти манипуляции проводил опытный врач.
Сосуды, отходящие от аортальной дуги, играют ключевую роль в кровоснабжении органов головы и шеи, в том числе головного мозга. Любые изменения в их работе приводят к симптомам гипоксии и функциональных расстройств ЦНС.
Именно поэтому врачебная инструкция рекомендует пациентам с головными болями, приступами головокружения, ухудшением памяти и другими когнитивными расстройствами как можно раньше пройти обследование и начать лечение сосудистых проблем, ведь ухудшение состояния – цена промедления – прогрессирует с каждым днём.
Аорта
, aorta, — самый крупный артериальный сосуд в теле человека. Она выходит из левого желудочка; начало ее — отверстие аорты, ostium aortae. От аорты отходят все артерии, образующие большой круг кровообращения.
В аорте выделяют восходящую часть аорты (восходящая аорта), pars ascendens aortae (aorta ascendens), дугу аорты, arcus aortae, и нисходящую часть аорты (нисходящая аорта), pars descendens aortae (aorta descendens). Последняя в свою очередь делится на грудную часть аорты (грудная аорта), pars thoracica aortae (aorta thoracica), и брюшную часть аорты (брюшная аорта), pars abdominalis aortae (aorta abdominalis).
Восходящая часть аорты
, pars ascendens aortae, берет начало в левом желудочке от отверстия аорты. Позади левой половины грудины, на уровне третьего межреберья, она направляется вверх, немного вправо и вперед и доходит до уровня хряща II ребра справа, где продолжается в дугу аорты.
Начало восходящей части аорты расширено и называется луковицей аорты, bulbus aortae. Стенка луковицы образует три выпячивания — синусы аорты, sinus aortae, соответствующие положению трех полулунных заслонок аорты.
Так же как заслонки, эти синусы обозначают: правый, левый и задний.
От правого синуса берет начало a. coronaria dextra, а от левого — a. coronaria sinistra.
Дуга аорты
, arcus aortae, обращена выпуклостью вверх и направляется спереди назад, переходя в нисходящую часть аорты. В месте перехода заметно небольшое сужение — перешеек аорты, isthmus aortae. Дуга аорты имеет направление от хряща II ребра справа к левой поверхности тел III-IV грудных позвонков.
От дуги аорты отходят три крупных сосуда: плечеголовной ствол, truncus brachiocephalicus, левая общая сонная артерия, a. carotis communis sinistra, и левая подключичная артерия, a. subclavia sinistra.
Плечеголовной ствол, truncus brachiocephalicus, отходит от начальной части дуги аорты. Он представляет собой крупный сосуд длиной до 4 см, который идет вверх и вправо и на уровне правого грудино-ключичного сустава делится на две ветви: правую общую сонную артерию, a. carotis communis dextra, и правую подключичную артерию, a. subclavia dextra. Иногда от плечеголовного ствола отходит низшая щитовидная артерия, a. thyroidea ima.
Редко встречаются варианты развития: 1) плечеголовной ствол отсутствует, правая общая сонная и правая подключичная артерии отходят в этом случае непосредственно от дуги аорты; 2) плечеголовной ствол отходит не справа, а слева; 3) имеется два плечеголовных ствола, правый и левый.
Нисходящая часть аорты
, pars descendens aortae, является продолжением дуги аорты и залегает на протяжении от тела III — IV грудного позвонка до уровня IV поясничного позвонка, где отдает правую и левую общие подвздошные артерии, аа. iliacae communes dextra et sinistra, а сама продолжается в полость таза в виде тонкого стволика — срединной крестцовой артерии, a. sacralis mediana, которая проходит по передней поверхности крестца.
На уровне XII грудного позвонка нисходящая часть аорты проходит через аортальное отверстие диафрагмы и спускается в брюшную полость. До диафрагмы нисходящая часть аорты называется грудной частью аорты, pars thoracica aortae, а ниже диафрагмы — брюшной частью аорты, pars abdominalis aortae.
Аорта,
aorta
, подразделяется на три отдела: восходящую часть аорты, дугу аорты и нисходящую часть аорты, которая в свою очередь делится на грудную и брюшную части.
Почему опасен этот вариант атеросклероза
Любая болезнь не приносит человека что-либо хорошее. Однако, атеросклероз венечных артерий и аорты – это худший вариант этого заболевания.
Отходящие от аорты ветви обеспечивают адекватный кровоток головного мозга и, соответственно, полноценное выполнение всех его функций. Атеросклероз грудной аорты приводит к значительному и прогрессирующему ухудшению кровотока всего головного мозга с постепенным снижением всех его функциональных возможностей.
Венечные, они же коронарные, артерии отвечают за кровоснабжение сердца. Чем хуже кровоток сердечной мышцы, тем хуже кровоснабжение во всех остальных органах и тканях человеческого организма. Сочетание с другой патологией, а также нарушениями свертываемости в несколько раз повышает вероятность развития инфаркта и инсульта у людей с атеросклерозом аорты и венечных артерий.
Восходящая часть аорты
pars
ascendensaortae,
выходит из левого желудочка позади левого края грудины на уровне третьего межреберья; в начальном отделе она имеет расширение — луковицу аорты,
bulbusaortae.
В месте расположения клапана аорты на внутренней стороне аорты имеется три синуса,
sinusaortae.
От начала восходящей, части аорты отходят правая и левая венечные артерии.
Дуга аорты
arcus
aortae,
поворачивает влево и назад от задней поверхности II реберного хряща к левой стороне тела IV грудного позвонка, где переходит в нисходящую часть аорты. В этом месте имеется небольшое сужение — перешеек аорты,
isthmusaortae.
К передней полуокружности аорты с правой и левой ее сторон подходят края соответствующих плевральных мешков. К выпуклой стороне дуги аорты прилежит спереди левая плечеголовая вена, а под дугой аорты начинается правая легочная артерия, внизу и чуть левее — бифуркация легочного ствола. Сзади дуги аорты находится бифуркация трахеи. От выпуклой полуокружности дуги аорты начинаются три крупные артерии: плечеголовной ствол, левая общая сонная и левая подключичная артерии.
Нисходящая часть аорты
pars
descendensaortae,
делится на правую и левую общие подвздошные артерии; это место называется бифуркацией аорты,
bifurcatioaortae.
Нисходящую часть аорты в свою очередь подразделяют на грудную и брюшную части.
Грудная часть аорты, pars
thoracicaaortae,
находится в грудной полости в заднем средостении. В грудной полости грудная часть аорты отдает парные париетальные ветви; задние межреберные артерии, а также висцеральные ветви к органам заднего средостения.
Брюшная часть аорты, pars
abdomindlisaortae,
располагается на передней поверхности тел поясничных позвонков. Брюшная часть аорты отдает парные париетальные ветви к диафрагме и к стенкам брюшной полости. Висцеральными ветвями брюшной части аорты являются чревный ствол, верхняя и нижняя брыжеечные артерии (непарные ветви) и парные — почечные, средние надпочечниковые и яичковые (яичниковые) артерии.
Диагностика
Атеросклеротический кардиосклероз можно диагностировать на начальном этапе развития. Для постановки диагноза назначают ряд исследований. Чем раньше пациент обратится к врачу, тем эффективней будет лечение.
- По биохимическому анализу крови определяют изменения холестерина, ЛПНП, ЛПВП, триглицериды.
- Электрокардиография позволяет определить ишемию отдельных участков мышцы сердца, образование рубцовой соединительной ткани миокарда.
- Эхокардиография показывает патологическое состояние миокарда, обнаруживает нарушения его сокращений.
- Ангиография коронарных артерий проводится в условиях стационара.
- В некоторых случаях назначают рентген грудной и брюшной области.
- Рентген производят в нескольких проекциях для оценки состояния соединительной ткани и размеров сердца.
- Велоэргометрия и степ-тест назначаются для определения скрытой формы коронарной недостаточности.
После полного обследования назначается лечение. Задачей лечебных процедур является улучшение проходимости коронарных сосудов, снижение уровня холестерина, ЛПНП и триглицеридов, повышение ЛПВП.
При правильном лечение снижается риск повторных приступов инфаркта миокарда. В особо сложных случаях проводится операция.