Воспаление промежности проявляется его покраснением, отечностью, болезненностью.
Иногда появляется сыпь или отделяемое.
Причины могут быть разными.
В основном воспаление в области промежности возникает в результате инфекционных, аллергических или дерматологических заболеваний.
Оно также может быть результатом системных гормональных нарушений, например, сахарного диабета.
Воспаление промежности при натертости
Промежностью называют зону между анусом и гениталиями.
В этом месте кожа нередко натирается.
Тогда развивается воспалительный процесс травматического происхождения.
Как минимум в начальной стадии он асептический: то есть, не связан с колонизацией проблемного участка кожи микроорганизмами.
Любая травма кожи приводит к воспалению.
И чем сильнее повреждение, тем воспалительный процесс сильнее и продолжается он дольше.
Любая царапина на коже приводит к тому, что в этой зоне появляется покраснение и отечность.
После любых хирургических операций воспаление поврежденных тканей продолжается несколько дней, и это ни в коем случае не свидетельствует о присоединении инфекционных осложнений.
Воспалительный процесс – нормальная реакция организма на любые повреждающие факторы.
Он способствует предотвращению инфицирования и нормальной регенерации тканей.
Натиранием называют повреждение кожи, возникающее в результате длительного воздействия механического фактора слабой силы.
Если трение непродолжительное, оно обычно не приводит к травматизации.
Но при длительном натирании кожи её верхний слой повреждается.
Изначально человек может не ощущать никаких симптомов.
Но затем кожа в зоне натертости воспаляется.
Она отекает, краснеет, становится слишком чувствительной.
Факторы, повышающие риск натирания:
- тесное бельё
- потливость (влажная кожа размягчается, поэтому она повреждается быстрее)
- высокая подвижность (когда человек долго ходит, количество натирающих движений увеличивается)
Возникающая боль, как правило, приводит к тому, что человек прекращает движение, меняет нижнее белье или выполняет другие действия, которые предотвращают дальнейшую травматизацию кожи.
Но иногда этого не происходит.
Не всегда у человека есть возможность прекратить дальнейшее натирание немедленно.
Потому что зона трения находится в области, которая скрыта от глаз окружающих.
При нахождении в публичном месте, вдали от дома, что-либо предпринять бывает проблематично.
В таких условиях трение продолжается, и повреждение кожи промежностной зоны может быть весьма существенным.
Возникающее воспаление может продолжаться от суток до нескольких дней.
Обычно оно проходит само по себе, без всякого лечения.
Но задача пациента состоит в том, чтобы не допустить инфицирования.
Любое механическое повреждение кожи, даже поверхностное, это фактор риска развития инфекции.
В рану могут попасть бактерии, грибки.
Для нормального заживления повреждения и предотвращения осложнений необходимо:
- по возможности держать проблемное место открытым для доступа воздуха (минимум одежды, просторное нижнее белье)
- устранить дальнейшее механическое воздействие
- регулярно проводить гигиену воспаленной промежности, сразу же высушивая кожу в этой зоне
- не допускать повышенной потливость в этот период, чтобы избежать мацерации кожи
При значительном повреждении и воспалении кожи промежности можно делать сидячие ванночки с антисептиками.
Допустимо применение хлоргексидина или раствора калия перманганата.
Нужно также понимать, что если кожа промежности попадет в аналогичные условия, в которых она была натерта, то проблема повторится.
Поэтому стоит по возможности исключить факторы риска (сменить белье, надевать меньше одежды, чтобы не потеть).
Разрезы, разрывы и швы
Естественное разрешение не всегда проходит гладко: часто плод слишком большой, а таз женщины не приспособлен к такому расширению. Для того чтобы не травмировать ребенка и не причинять лишнюю боль матери, акушер делает разрез, расширяя выход так, чтобы головка пролезла без проблем.
Разрез делают для того, чтобы избежать разрыва, так как гладкую ткань легче сшивать, чем рваную рану, заживает она быстрее и риск кровотечения меньше. На это место потом накладывают швы нерассасывающимися нитями. По сути, это мини-операция. Отвечая на вопрос о том, как долго болит промежность после родов, можно сказать, что если вам наложили такие швы, в течение 3-4 недель вы будете чувствовать боли после родов в районе влагалища.
Также неприятные ощущения вам доставят внутренние швы, если во время процесса рождения происходят разрывы и врачу приходится зашивать мини-раны на шейке матки или в лоне. Подобные рубцы заживают быстро, а нити потом полностью рассасываются организмом или выходят наружу по кусочкам через вульву. Такие швы приносят женщине меньше неприятностей и после родов болит между ног намного меньше. По интенсивности и по времени — до 21 дня.
Воспаление промежности при опрелости
Опрелость – результат длительного воздействия влаги на кожу.
Под её действием происходят размягчение эпидермиса – верхнего рогового слоя.
Он может отслаиваться.
При длительном сохранении высокой влажности кожных покровов промежности начинается воспаление.
Изначально оно происходит без инфекционного фактора.
В дальнейшем могут присоединяться условно-патогенные бактерии или грибки, обитающие на коже.
В области промежности их достаточно много, так как рядом находится кишечник, заселенный микроорганизмами.
Факторы риска опрелости:
- жаркий климат
- не по погоде теплая одежда
- ожирение
- повышенная потливость
- лихорадка, тиреотоксикоз или другие патологические состояния, провоцирующие повышенное потоотделение
Высокая влажность также может быть с другими факторами, помимо пота.
Например, она наблюдается при недержании мочи.
Чтобы избежать усугубления клинических проявлений опрелости и предотвратить инфицирование области промежности, стоит вовремя принять необходимые меры.
Обычно для устранения воспалительного процесса достаточно обеспечить доступ воздуха к промежности.
Как только постоянная влажность кожи уходит, она подсыхает и регенерирует.
Происходит это достаточно быстро, в течение 2-3 дней.
Однако при утяжелении процесса, когда появляются эрозии, пятна, папулы, выделяется экссудат, может потребоваться применение антисептиков и антибиотиков.
Если симптомы сильно выражены, нарастают на фоне лечения или не исчезают в течение длительного времени, стоит показаться врачу.
Ситуации, в которых следует обращаться к врачу
К лечащему гинекологу следует обратиться, если наблюдаются следующие симптомы:
- Повышение температуры в отсутствии каких-либо внешних факторов.
- Выделение большого количества гноя.
- Появление неприятных выделений, имеющих желто-зеленый цвет и гнилостный запах.
- Увеличение припухлости, отека.
- Расхождение шва.
Самолечение и малейшее промедление в такой ситуации может повлечь за собой опасные последствия.
Мы рассмотрели, что означает, когда болит промежность после родов.
как прошло, чем лечились ,? что помогло и вообще что вам врачи говорили почему такое происходит ?
у меня в подружки подобное, сразу лед не ложили уже 3 й день отек не спадает, мазь не помогает ;(
Воспаление промежности при стрептодермии
Стрептодермией называют воспаление кожи, которое вызвано стрептококками.
Особенность этих бактерий состоит в том, что они могут поражать даже те участки кожных покровов, на которых нет волосяного покрова.
Наиболее частой формой поверхностной стрептодермии остается стрептококковое импетиго.
Первичным элементом воспаления является фликтена в области промежности.
Это элемент сыпи, который выглядит как пузырь с гнойным содержимым.
Он окружен ободком гиперемии.
Покрышка пузыря напряжена.
Достаточно быстро она вскрывается.
На этом месте появляются желтые корочки.
При большом количестве фликтен на ограниченном участке кожи может образоваться одна крупная корка.
Все корочки обычно отходят через 5 дней.
Для фликтен характерен периферический рост.
То есть, уже после возникновения на кожных покровах промежности они могут увеличиваться в размерах.
Из промежности человек с немытыми руками может занести стрептодермию на любые другие участки кожи, чаще всего на область туловища, лица, конечностей.
При сильном воспалении в промежности появляются крупные фликтены.
Они могут иметь диаметр до 2 см.
Эта форма стрептодермии называется буллезным импетиго.
Встречается также сухая стрептодермия в области промежности.
В этом случае фликтены не формируются.
Появляются лишь красные пятна, которые растут по периферии и сопровождаются зудом.
Поверхностная стрептодермия подлежит лечению.
Обычно достаточно местных форм антибиотиков.
Хорошо помогают мази с эритромицином.
Иногда требуется системная антибиотикотерапия.
Стрептококковые инфекции кожи могут протекать тяжело, но лечатся легко.
Потому что к большинству антибиотиков стрептококки обладают высокой чувствительностью.
В том числе к самым старым препаратам пенициллинового ряда.
Если адекватного своевременного лечения нет, поверхностная стрептодермия может стать глубокой.
Наиболее частая её форма – это вульгарная эктима.
Она представляет собой глубокое язвенное воспаление кожи промежности.
Клинические признаки примерно такие же.
Появляются фликтены на кожных покровах.
Однако после их вскрытия образуются глубокие язвы.
Заживают такие повреждения до 1 месяца.
На их месте остаются рубцы.
Что делать, если не прошли
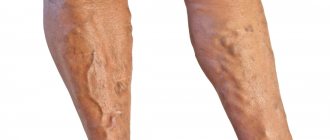
Если отеки остаются стойкими и не прошли через неделю после родов, а также при внезапном появлении одностороннего отека с краснотой и болью в ноге необходимо обратиться к врачу. Обследование начинают с терапевта в том случае, если есть жалобы на болезненность в области поясницы, области сердца. При видимом расширении вен и тяжести в ногах обращаются к флебологу, а при его отсутствии – к хирургу.
Для выяснения причины назначают:
- анализы крови – общий, биохимия;
- УЗИ сосудов нижних конечностей с дуплексным сканированием;
- анализ мочи;
- ЭКГ;
- рентгенографию стопы и костей голени, позвоночника.
Для углубленного обследования сосудов применяется реовазография, лимфангиография. Исследовать состояние матки помогает УЗИ органов малого таза, а почки и печень сканируют ультразвуком при исследовании брюшной полости. При подозрении на снижение функции щитовидной железы или другие гормональные нарушения нужна консультация эндокринолога и анализ уровня гормонов в крови.
Для уменьшения отеков и тяжести в ногах при венозном застое рекомендуется ношение компрессионного трикотажа, поддерживающего бандажа при физической активности. Такие медицинские изделия предупреждают избыточное накопление крови в поверхностных слоях тканей, ускоряют восстановление кровообращения.
На ночь и в период отдыха их обязательно нужно снимать. При сидячем или лежачем положении помогает активизировать отток венозной крови и лимфы приподнимание ног на возвышенность.
Женщинам также нужно носить обувь на каблуке не выше 4 см, при необходимости использовать ортопедические стельки, ограничить ношение тяжести, поддерживать вес тела в границах нормы.
Воспаление промежности при ЗППП
Воспалительные процессы в промежностной зоне могут наблюдаться при некоторых половых инфекциях.
Однако такая симптоматика не является характерной для ЗППП, у большинства больных с половыми инфекциями промежность не воспаляется.
Данный синдром возможен при:
- герпесе
- сифилисе
- гонорее
- трихомониазе
- хламидиозе
При ЗППП воспаление промежности у женщин встречается чаще, чем у пациентов мужского пола.
Оно обычно наблюдается при выраженном воспалительном процессе во влагалище.
Гонококковый, хламидийный или трихомонадный кольпит может сопровождаться обильными выделениями.
Они затекают в область промежности.
В этой зоне начинается воспаление.
Здесь появляются красные пятна, папулы, эрозии.
Возможно отделяемое с неприятным запахом.
При сифилисе в области промежности могут появиться элементы сыпи вторичного периода.
Но они также выявляются и на других участках тела.
Лечение осложненных раздражений
Осложненная опрелость, характеризующаяся повреждением кожи.
Опрелости второй и третьей степени отличаются:
- обширной площадью поражений;
- присоединением инфекции (вирусов, бактерий, грибков);
- появлением мокнущих ран и гнойников;
- усилением болевого синдрома;
- появлением признаков интоксикации.
Чтобы справиться с этим, одних только мазей, антисептиков и травяных примочек не достаточно.
Если, не смотря на принимаемые меры, патология не проходит, а симптомы нарастают, следует посетить врача. Оптимальный комплекс лечебных мер и препаратов подберет дерматолог.
Прежде, чем назначить терапию, врач оценит степень поражения кожи и общее состояние пациента, а также возьмет на анализ фрагмент эпителия и отделяемого из пораженного участка, чтобы определить инфекционного возбудителя.
В тяжелых и осложненных случаях, помимо мазей и наружных антисептиков, назначаются:
- антибактериальные (или противовирусные, антимикотические) таблетки;
- антигистаминные лекарства;
- иммуностимуляторы (или иммуномодуляторы);
- нестероидные противовоспалительные средства;
- препараты, снимающие боль.
В некоторых случаях показано гормональное лечение.
Очень важно начать терапию вовремя, чтобы болезнь не усугубилась. На поздних стадиях крайне опасно заниматься самолечением. Последствия могут быть самыми тяжелыми – лечение придется продолжать в стационаре, где врачам придется бороться не только за здоровье кожи пациента в области паха, но нередко и за его жизнь.
Воспаление промежности при герпесе
Герпетическая инфекция довольно часто вызывает воспаление области промежности.
Возбудитель при заражении внедряется в кожу аногенитальной зоны.
Через несколько дней после заражения появляется пузырьковая сыпь.
Её элементы располагаются на лобке, мошонке, пенисе, половых губах, промежности.
Классические герпетические высыпания представляют собой везикулы (пузырьки с прозрачной жидкостью, которая через несколько дней мутнеет).
Однако встречаются и атипичные формы.
Тогда сыпь может быть представлена пятнами, папулами, либо пузырьками с геморрагическим (кровянистым) содержимым.
Герпетическая инфекция имеет хроническое рецидивирующее течение.
Однажды инфицировавшись, человек становится носителем вируса герпеса навсегда.
Иногда дело ограничивается только одной острой инфекцией, которая длится около 2 недель.
Но у 80% первый рецидив наступает уже в течение первого года после заражения.
Сыпь появляется на старых местах.
Если изначально она локализовалась в промежности, то и при последующих рецидивах пузырьки будут там же.
Тяжесть рецидивов всегда ниже, чем первичной инфекции.
Но она коррелирует с выраженностью симптомов и длительностью заболевания при первом заражении.
Кроме того, если при первой встрече с вирусом герпес протекал дольше и тяжелее, с высокой вероятностью рецидивы будут случаться чаще.
Воспаление промежности при грибке кожи
Для грибков в промежности создается идеальная среда обитания.
Там есть складки, в них тепло и влажно.
Нередко накапливается пот, кожное сало, отшелушенные клетки.
Они являются питательным субстратом для грибков.
Чаще всего в этой зоне выявляются три вида грибковых инфекций:
- дерматофития
- кандидоз
- отрубевидный лишай
Дерматофитией заражаются от другого человека.
В основном изначально поражаются стопы.
Воспаление промежности у мужчин грибковой этиологии наблюдается чаще, чем у женщин.
Они заносят инфекцию в интимную область от собственных ног, немытыми руками.
Если грибки находят эти условия обитания приемлемыми для себя, здесь начинается воспалительный процесс.
Появляются шелушащиеся пятна.
Они часто повторяют форму складок.
Часто ощущается зуд.
Кроме того, в области промежности может появиться отрубевидный лишай.
Как и многие другие заболевания, эта патология возникает при высокой влажности кожи.
Обычно она не доставляет существенного дискомфорта.
Появляются круглые пятна, которые шелушатся только при поскабливании, и почти никогда не зудят.
Болезнь протекает без субъективных симптомов.
Пятна мешают человеку лишь как эстетический дефект.
Грибки, провоцирующие отрубевидный лишай, являются сапрофитами кожи человека.
Они не представляют существенной угрозы здоровью.
Тем не менее, без лечения патология может протекать годами.
Нередко пятна сливаются, и область воспаления промежности может быть весьма обширной.
Воспаление промежности при кандидозе
Кандида относится к нормальной микрофлоре человека.
Это грибок, который выявляется почти у всех людей.
Он живет во рту, кишечнике, на половых органах и коже.
Как правило, его рост сдерживается другими представителями биоценоза.
Но иногда кандиды провоцируют воспаление кожи промежности.
Для этого нужны предрасполагающие факторы.
Таковыми могут быть:
- снижение иммунитета
- переохлаждение
- отсутствие должной гигиены интимной зоны
- потливость
- антибиотикотерапия (антибиотики убивают бактерий – конкурентов грибковой флоры)
- местное или системное использование кортикостероидов
Тяжелые грибковые процессы возникают на фоне иммунодефицитов, сахарного диабета.
Основные симптомы кандидоза промежности:
- покраснение кожи
- зуд
- папулы
- пустулы
- трещины
- эрозии
- белые налеты
Какие анализы сдать при воспалении промежности?
Для успешного лечения важно выяснить, почему промежность воспалилась.
Только после этого можно приступать к лечению.
Основные анализы, которые нужно сдать:
- соскоб с кожи и микроскопическое исследованием образца
- ПЦР на грибки
- ПЦР на половые инфекции
- посев с кожи на инфекции
- кровь на аллергию
По показаниям могут проводиться исследования для выяснения предрасполагающих факторов воспалительных процессов.
Например, сдается кровь на сахар или делается иммунограмма.
Обычно эти анализы проводят при длительном или тяжелом воспалении промежности.