Появление эндоцервицита связано с развитием патологического процесса, поражающего слизистую оболочку внутреннего канала шейки матки. Причиной развития патологии могут быть возбудители, проникшие в организм женщины, активно размножающие организмы условно-патогенной флоры или инфицирование органов репродуктивной системы. Следствием эндоцервицита может стать распространение инфекции и появление спаечного процесса, поэтому заболевание необходимо своевременно выявлять и лечить.
Эндоцервицит шейки матки — что это такое?
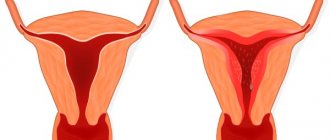
Шейка матки в организме женщины играет роль естественного барьера, не позволяющего инфекции проникать в орган. Цервикальный канал покрыт слоем цилиндрического эпителия, в состав которого входят железы, вырабатывающие густую слизь. Она обладает бактерицидными свойствами, препятствуя проникновению микробов и сохраняя стерильность наружной части шейки.
Если механизмы защиты не срабатывают, микроорганизмы, попадающие в канал, проникают в железистые клетки, вызывая развитие воспаления и появление эндоцервицита. В результате инфекционного процесса клетки слизистой оболочки усиленно размножаются и в области выходного протока образуются кисты, закупоривающие шеечный канал.
Выделяются специфический (вызываемый половыми инфекциями) и неспецифический (обусловленный активным размножением микроорганизмов патогенной флоры) виды болезни. Различают следующие виды эндоцервицита:
- очаговый, характеризующийся единичными воспалительными участками;
- диффузный (при распространении инфекции на всю слизистую оболочку);
- атрофический (при присоединении к воспалительным атрофических процессов).
Течение заболевания бывает как острым, так и хроническим.
Этиология
Микрофлора внутренних половых органов способна справиться с большим количеством микробов, но при неблагоприятном стечении обстоятельств — из-за ослабленной иммунной системы или сопутствующих патологий — происходят сбои.
Основные причины возникновения экзоцервицита (воспаления):
- сопутствующие заболевания мочеполовой системы — кольпит, эндоцервицит, эндометрит, аднексит, цистит, эрозия, когда инфекция способна проникнуть на поверхность матки из цервикальной полости или из влагалища;
- половые инфекции (трихомониаз, гонорея, хламидия);
- механические травмы матки во время аборта, родов, в процессе диагностических процедур или спринцевания;
- химическое повреждение слизистой половой сферы некачественными гигиеническими средствами;
- бесконтрольные половые связи без предохранения;
- гормональные нарушения;
- слабая иммунная система.
Причины развития
Причиной возникновения эндоцервицита является инфекция, вызывающая воспаление оболочки канала шейки матки. Способствуют этому следующие факторы:
травмы при оперативных вмешательствах и родах;- патологические процессы в матке, яичниках, фаллопиевых трубах и мочевыводящих путях;
- опущение матки, в результате которого проникновение инфекции в шеечный канал провоцирует появление эндоцервицита;
- инфекции, полученные половым путем (хламидоз, гонорея и др.);
- несоблюдение норм гигиены;
- перерождение влагалищной микрофлоры (размножением вирусов, бактерий, грибков) из-за уменьшения полезных микроорганизмов;
- снижение иммунитета;
- нарушения при использовании средств механической контрацепции;
- доброкачественные и недоброкачественные новообразования шейки матки.
Экзоцервицит — что это такое?
Из-за специфических особенностей женской анатомии, а в частности, мочеполовой системы, патогенные организмы могут очень легко проникнуть внутрь организма. В результате они могут вызвать экзоцервицит шейки матки. Что это такое? Это воспалительные процессы в слизистой шейки матки, которые сопровождаются болями внизу живота и нехарактерными для женщины выделениями.
Воспалительный процесс — экзоцервицит — чаще всего наблюдается у женщин в возрасте от 25 до 35 лет, которые ведут активную и неупорядоченную половую жизнь.
Симптомы
Главным признаком эндоцервицита служит изменение количества, качества и внешнего вида выделений. В норме выделения из влагалища бывают прозрачными и небольшими по объему, при болезни они становятся обильными и мутными, меняют цвет на желтоватый. Появляется неприятный запах, а консистенция в зависимости от вида инфекции становится вязкой, тягучей или жидкой.
Признаки эндоцервицита при остром заболевании определяются степенью интоксикации организма и выражаются ухудшением самочувствия, появлением слабости, ознобом, повышением температуры, нарушением сна и аппетита. Может появиться чувство зуда или жжения, выделения могут содержать примеси гноя.
При обострении хронического эндоцервицита к симптомам болезни добавляется болевой синдром, выраженность которого зависит от распространенности воспалительного процесса и степени поражения мышечного слоя. Отсутствие правильного лечения при хроническом течении болезни приводит к тому, что симптоматика имеет слабовыраженный характер, что затрудняет диагностику заболевания.
Экзоцервикс что это такое в гинекологии расшифровка
Экзоцервицит
Многие женщины, которые следят за своим здоровьем, сталкивались с такими распространенными болезнями, как молочница или цистит, но существуют менее известные заболевания, оказывающие негативное воздействие на мочеполовую систему женщины. К ним относя вагинит, экзоцервицит. От чего возникают такие болезни, рассмотрим ниже.
Из-за особенностей строения женских половых органов, болезнетворные микроорганизмы легко могут проникнуть в организм. В результате такого явления может возникать воспаление слизистой ткани шейки матки, что называют экзоцервицитом. К характерным признакам стоит отнести боль внизу живота и специфические выделения.
Воспалительный процесс слизистой – экзоцервицит – что это такое знают женщины возрастной категории 25-35 лет, ведущие активную половую жизнь с частой сменой половых партнеров.
Что такое экзоцервикс в гинекологии – причины появления заболевания
Есть несколько факторов, которые могут стать причиной развития данного заболевания, это:
- Бездумные половые связи при условии отсутствия защиты во время секса;
- Ухудшение иммунитета на фоне почечной или печеночной болезни, ВИЧ или сахарного диабета;
- Роды, аборты и травмирование внутренних половых органов;
- Воспалительные заболевания мочеполовой системы, например, цистит или кольпит;
- Опущение шейки матки;
- Заболевания, при которых инфекция и микробы разносятся по всему организму, тонзиллит и прочие воспаления;
- Неаккуратное применение средств внутренней контрацепции и частые спринцевания с помощью агрессивных составов для предотвращения беременности;
- Гормональный дисбаланс, происходящий в постменопаузе, или гормональный сбой, вызванный приемом средств оральной контрацепции;
- Несоблюдение правил личного ухода за собой.
Эндо и экзоцервикс – что это такое в гинекологии и какие симптомы воспаления частей матки бывает?
Эндоцервиксом в гинекологии обозначают цервикальную часть шейки матки, а экзоцервиксом – влагалищную ее часть. Для диагностики воспаления эндо и экзоцервикса врач обязательно обращает внимание на симптоматическую картину, проявления которой зависят от стадии болезни. Сначала женщина может даже не подозревать о наличии инфекции и развитии воспалительного процесса, но при обострении воспаления возникают такие специфические симптомы:
- Боль внизу и дискомфорт внизу живота;
- Болевые ощущения при сексе и выделения в виде крови практически сразу после него;
- Болезненное мочеиспускание, сопровождающееся резью и жжением;
- Выделения могут боль с примесью крови, гноя или слизи;
- Зуд наружных половых органов.
Кроме этого женщину беспокоят общее недомогание, чрезмерная сонливость и высокая температура тела.
Воспаление — экзоцервицит – что это такое по классификации болезни?
Исходя из характера данного заболевания, экзоцервицит может быть:
- Острым – эта форма болезни часто диагностируется у женщин, у которых ранее была здоровая шейка матки. Возбудителем болезни является грибковая инфекция или гонорея. Для нее характерны такие признаки, как резкие боли внизу живота, лихорадка, слизисто-гнойные выделения из влагалища;
- Хроническим – такая форма экзоцервицита обнаруживается на фоне полностью невылеченного заболевания, протекающего в острой форме. При таком состоянии у женщины уплотняется шейка матки, усиливаются боли, образуются кисты и отторгается эпителий.
Воспалительный процесс слизистой экзоцервицит – что такое, может показать диагностика
Для быстрого и эффективного лечения заболевания важно обратиться к врачу при обнаружении первых признаков экзоцервицита. Поставить точный диагноз можно только после диагностических мероприятий.
Для начала гинеколог опрашивает пациентку, выслушивает ее жалобы, интересуется о характере выделений и особенностях ее менструального цикла. Также во внимание берутся ранее перенесенные инфекционные болезни.
На втором этапе диагностики врач проверяет женщину на гинекологическом кресле. После осмотра наружных половых органов исследуется влагалище и шейка матки. Такой метод диагностики дается возможность определить, какой это экзоцервицит – острый или хронический.
Для точного подтверждения диагноза и подбора эффективных методов лечения женщине придется пройти такие дополнительные процедуры:
- Влагалищный мазок на флору;
- Анализы для выявления или исключения наличия вирусных болезней, которые передаются половым путем. В частности, это касается ВИЧ и гепатита В;
- Общий анализ крови и мочи;
- УЗИ ОМТ. Обязательно требуется исследование яичников и придатков матки;
- Кольпоскопия.
Для окончательного подтверждения диагноз нужно пройти цитологическое исследование. Результаты такой процедуры дадут возможность полноценно оценить характер воспалительного процесса. Также дается детальная информация, касательно изменений влагалищной флоры. Особое внимание уделяется изменениям эпителия.
С помощью цитограммы врач сможет объяснить, воспаление «экзоцервицит» — что это такое. Также исходя из особенностей организма, появляется возможность назначить индивидуальный курс лечения.
Что такое экзоцервит – что значит «эффективное лечение»?
После прохождения всех диагностических процедур и получения результатов определяется схема лечения, которая является индивидуальной для каждой пациентки. Это обуславливается разным характером течения болезни и наличием определенного типа возбудителей.
- Если воспаление начало развиваться по причине размножения бактерий, то будет назначен курс применения антибиотиков, дозировку которых определяет только врач.
- Если причиной заболевания стал вирус, то лечение будет заключаться в применении противовирусных препаратов. Расчет дозировки также будет индивидуальным.
- Если при постановке диагноза экзоцервит выявлено, что такое заболевание было спровоцировано грибком, то врач назначает противогрибковую терапию.
Экзоцервицит шейки матки – ч
chemzanyatsya.ru
Диагностика заболевания
Диагноз эндоцервицит ставится врачом-гинекологом по результатам осмотра на гинекологическом кресле и комплексного обследования, включающего:
исследования УЗИ и кольпоскопию;- биопсию тканей;
- анализ на бактериологический посев;
- клинический анализ крови;
- ПРЦ-диагностику;
- цитологическое исследование.
Диагностика эндоцервицита позволяет определить вид микроорганизмов, вызвавших появление инфекции, область распространения и характер воспалительного процесса. При обследовании по эхопризнакам определяют размер и расположение кист, выявляют наличие или отсутствие процессов разрастания тканей слизистой оболочки и перерождения клеток. От результатов исследования зависит выбор терапевтических методов и средств.
Эндоцервикс
Основные и известные органы репродуктивной системы женщины – это матка, яичники, трубы и влагалище. Чаще всего женщина интересуется именно их здоровьем и состоянием, когда проходит обследование. Но не менее важную роль играют и ткани, слизистые оболочки, которые покрывают каждый этот орган.
Слизистая оболочка, покрывающая внутреннюю часть цервикального отверстия – эндоцервикс. Основная функция канала шейки матки заключается в соединении матки и влагалища между собой. Он состоит из специальных небольших пор, которые секретируют слизь, а сверху покрыт цилиндрическим эпителием.
Главная функция секретируемой слизи – защита от попадания инфекций в полость матки. Количество данной слизи изменяется в зависимости от дня цикла и гормонального фона женщины. Также гормональный фон влияет и на толщину эндоцервикса. При здоровом колебании гормонов, которое вызвано сменой фазы цикла, процесс протекает абсолютно нормально.
Диагностика
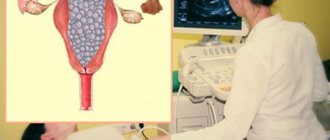
Основной метод диагностики – это ультразвуковое исследование, которое проводится специальным влагалищным датчиком. В качестве дополнительных методик могут быть использованы и другие способы, которые помогут врачу найти развитие различных патологий.
Самый простой – это ручной осмотр. На гинекологическом кресле врач может прощупать цервикальный канал. При осмотре он должен быть плотно закрыт, если диагностируются расширения, то гинеколог делает об этом пометку.
Помимо этого, при осмотре может быть диагностирована короткая шейка матки, но для точной установки данного диагноза необходимо провести ультразвуковое исследование. Короткая шейка матки может не беспокоить женщину, поэтому выявляется она случайно.
Данная особенность может представлять опасность только во время беременности, поэтому для коррекции используется наложение швов или устанавливается пессарий. Если этого не делать, беременность может закончится преждевременными родами.
Исследование цервикального канала также проводится, если девушка девственница. В данном случае не используется вагинальный датчик или ручной осмотр. Врач обследует пациентку через брюшную стенку.
Также в качестве дополнительного обследования может быть назначена биопсия эндоцервикса, в процессе которой происходит забор клеток слизистого слоя. Далее материал передается в лабораторию, где детально исследуется под микроскопом.
Патологии
В большинстве случаев основные патологии эндоцервикса – это новообразования, которые могут быть диагностированы при ультразвуковом исследовании. В основном это полипы или кисты. При постановке любого диагноза необходимо в обязательном порядке провести лечение, оно может быть консервативным или хирургическим.
Опасность кист напрямую зависит от их количества и размера. Так, мелкие кисты чаще всего образуются в местах рубцевания. При диагностировании небольшого количества мелких кист, которые не имеют тенденцию к росту, также не стоит переживать, ведь они не представляют никакой угрозы.
При обнаружении единичной кисты следует тщательно за ней наблюдать, ведь она может начать расти, в результате чего перекроет цервикальный канал. Из-за этого может произойти нарушение репродуктивной функции женщины, ведь семенная жидкость не сможет проникнуть внутрь.
Основные причины, по которым происходит образование кист, это:
- кольпит – воспалительный процесс в слизистой оболочке влагалища, который начинается из-за действия инфекции;
- закупорка прохода;
- травмирование матки, которое чаще всего происходит в процессе родов;
- эндометриоз;
- ВМС, вызывающие травмы;
- резкое изменение гормонального фона;
- половые инфекции.
При обнаружении кист небольшого размера в большинстве случаев лечение не назначается, основной рекомендацией становится контроль за их состоянием. Для этого женщине рекомендуют производить ультразвуковое исследование каждые полгода, что поможет оценить динамику роста новообразований.
При необходимом лечении врач может выбрать несколько видов терапии, например:
Метод удаления кисты зависит от особенности организма, от размера кисты и от общего состояния женщины.
Функции
За весь менструальный цикл функции эндоцервикса немного меняются, что объясняется изменениями в гормональном фоне. Так, в первые дни менструального цикла наблюдается его расширение, это происходит из-за влияния эстрогена. Вместе с этим начинается отторжение эндометрия, который проходит через канал шейки матки и выводится наружу. На данном этапе слизистая оболочка выполняет выделительную функцию, помогая очистится матке.
После этого происходит сужение и удлинение цервикального канала. Поры практически не секретируют слизь. Основные гормоны переправляют свое влияние на рост и созревание фолликулов. Именно этот период считается лучшим временем для проведения диагностических процедур.
В середине цикла наступает овуляция, именно этот период считается самым важным в репродуктивной жизни женщины. В этот момент поры эндоцервикса максимально расширяются, что способствует увеличению слизи, которая поможет в продвижении семенной жидкости.
После овуляции слизистый слой вновь становится неактивен, наблюдается сужение пор и уменьшение секреции слизи. При наступлении зачатия в организме женщины начинает активно вырабатываться прогестерон, что приводит к увеличению пор и появлению обильных выделений.
Слизь не выходит вся наружу, определенная ее часть остается внутри и образует пробку, которая будет защищать плод от попадания различных инфекций.
Во время родов наблюдается максимальное истончение данного слоя, также укорачивается и раскрывается шейка матки. Если процесс родов ведется неправильно, то образуются разрывы эндоцервикса. Чтобы их устранить после рождения ребенка врач сшивает поврежденные участки.
Экзоцервикс
Вагинальная часть шейки матки, которая соприкасается с влагалищной микрофлорой, называют экзоцервиксом. Он покрыт многослойным плоским эпителием. При своем здоровом состоянии экзоцервикс покрыт клетками плоского эпителия, если в процессе диагностики обнаруживают цилиндрический эпителий, то говорят о развитии патологии.
При покрытии цилиндрическим эпителием ставят диагноз цервикальная эктопия. Многие специалисты называют данное заболевание псевдоэрозией. Основные причины, по которым образуется эктопия:
- наличие половых инфекций;
- воспалительные процессы;
- нарушение в гормональном фоне;
- снижение иммунитета;
- травмы.
Неопасные формы эктопии не требуют лечения, а лишь тщательного контроля. При наличии осложнений в обязательном порядке женщине назначаются противовирусные, антибактериальные или гормональные препараты. Выбор методики лечения напрямую зависит от причин, которые вызвали развитие заболевания.
После этого поврежденные участки деструктируют. Для этого используют радиоволны, лазер и другие методики.
Различные изменения эндоцервикса и экзоцервикса поддаются лечению, если они были вовремя диагностированы. При этом у женщины не происходит образование осложнений, а значит, продолжительность терапии не займет много времени.
Чтобы не запускать свое здоровье следует в обязательном порядке посещать гинеколога один раз в полгода или проходить ультразвуковое исследование, которое поможет оценить состояние органов малого таза.
Не следует заниматься самолечением, если вы простыли или у вас появились нетипичные выделения, ведь они могут быть сигналом развития опасной половой инфекции, которая скажется на здоровье многих органов репродуктивной системы.
uterus2.ru
Лечение эндоцервицита
Лечение эндоцервицита проводится врачом на основании данных диагностики. Восстановление занимает длительное время, его целью является уничтожение патогенной флоры, устранение воспалительных процессов репродуктивных органов, нормализация гормонального фона и повышение иммунитета женского организма.
Как при хронической, так и при острой форме эндоцервицита назначают медикаментозное лечение. Выбор фармакологической группы и препаратов обусловлен характером патогенной флоры:
- для лечения хламедийной инфекции назначают макролиды;
- при инфицировании грибками — противогрибковые средства;
- при поражении трихомонадой — антипротозойные средства;
- против стафилококков и стрептококков используют антибиотики пенициллинового ряда.
Правильно выбранная схема лечения эндоцервицита поможет добиться положительного эффекта.
Местное лечение (спринцевание, вагинальные свечи, ванночки, таблетки) используют для устранения и предотвращения распространения инфекции, восстановления микрофлоры и нормализации кислотности. Иммуностимуляторы и поливитаминные комплексы применяют для повышения защищенности организма. Для предотвращения рецидива эндоцервицита, усиления действия медикаментов и закрепления положительного эффекта после окончания курса медикаментозной терапии назначают физиотерапию, включающую электрофорез, воздействие лазером и ультразвуком, радио- и магнитотерапию.
Хирургическое вмешательство используется для устранения кистозных образований и гипертрофированной ткани шейки матки, применяется в тех случаях, когда консервативная терапия эндоцервицита не дает нужного результата. Для лечения эрозий применяют криотерапию, диатермокоагуляцию, лечение лазером, аппаратное прижигание.
После проведенного лечения и исчезновения симптомов для подтверждения прекращения инфекционного процесса повторно проводится цитологическое обследование.
Экзоцервикс и эндоцервикс
Женская репродуктивная система строится не только из влагалища, матки, маточных труб и яичников. Неотъемлемой частью системы также считаются разные ткани и слизистые оболочки, покрывающие половые органы.
Изучая органы половой системы, приходится сталкиваться с вопросом «что такое экзоцервикс и эндоцервикс?». Многие думают, что это названия каких-то болезней, но такое мнение является ошибочным. На самом деле это названия частей слизистых оболочек шейки матки.
Соскоб экзоцервикс и эндоцервикс эндометрия – опасно ли это и какие способы лечения применимы?
Эндоцервикс – это не патология, как считают некоторые. Это слизистая оболочка, которая выстилает внутреннюю поверхность шейки матки (цервикального канала). Если рассмотреть под микроскопом, то можно увидеть оболочку с наличием мелких пор, через которые выделяется слизь. Верхнее покрытие эндоцервикса – это цилиндрический эпителий.
За счет нормального выделения слизи инфекции попасть в полость матки из влагалища не легко. Понять, какое ее количество выделяется, поможет соскоб на экзоцервикс. Слизь может увеличиваться или уменьшаться в объеме в зависимости от дня менструального цикла. На этот факт также оказывает влияние состояние гормонального фона. Исходя из количества гормонов, толщина этого слоя шейки матки может меняться. Такой процесс принято считать нормой, если нет серьезного гормонального дисбаланса.
В овуляторные дни экзоцервикс мазок покажет наличие большого количества слизи, которая необходима для облегчения продвижения мужского семени по женским половым путям.
Если случилось оплодотворение, то шейка матки будет постепенно удлиняться, а цилиндрический эпителий (в экзоцервиксе он многослойный плоский) в эндоцервиксе будет усиленно вырабатывать слизь для формирования защитной пробки. Такая плотная слизистая пробка в норме отходит от стенок шейки матки перед родами.
Слизь, находящаяся в цервикально канале, также отходит во время менструации, поэтому в такие дни инфекция может легко проникнуть в полость матки.
Для оценки состояния слизистого слоя шейки матки врач используется специальные гинекологические зеркала. Если речь идет о девушке-подростке или девочке, то предлагается альтернативный метод обследования – УЗИ. Иногда мазок из экзоцервикса может указывать на наличие разных патологий, в частности это касается образования кист.
Что означает экзоцервикс и эндоцервикс? Цитология и обнаружение кист на шейке матки
Кисты могут быть опасными и неопасными. В данном случае все будет зависеть от габаритных и количественных параметров. Встречаются такие ситуации:
- Кисты маленьких размеров часто образовываются в областях рубцевания;
- Большие кисты чаще всего располагаются в полости матки, где постепенно растут. Они считаются не опасными для здоровья;
- Самыми опасными являются единичные кисты, которые по мере своего увеличения перекрывают цервикальный канал. Иногда такая ситуация может стать причиной женского бесплодия.
Существует несколько факторов, провоцирующих образование кист, это:
- Раннее перенесенный кольпит;
- Закупорка цервикального канала;
- Травмирование матки, к примеру, послеродовая травма;
- Неаккуратное применение внутриматочной спирали;
- Все формы эндометриоза;
- Резкий гормональный дисбаланс, который может случиться в период менопаузы;
- ИППП.
Если диагностированы мелкие кисты, при этом не отмечается динамика их роста, то угрозы никакой нет. Чтобы контролировать их динамику, нужно регулярно проходить обследование.
Если обнаружена одиночная киста или стремительный рост сразу нескольких образований, то не обойтись без обязательного лечения. Для этого врач может назначить такие терапевтические методы:
- Криотерапия;
- Лазерное лечение;
- Пунктирование образования;
- Радиоволновая терапия.
Выбор того или иного метода лечения будет зависеть от врача, который учитывает особенности женского организма и самой кисты.
Что такое мазок на экзоцервикс? Расшифровка анализа
Этот слизистый слой располагается на вагинальной области шейки матки, то есть предусматривается ее контакт с микрофлорой влагалища. В норме верхний слой экзоцервикса – это плоский многослойный эпителий.
Для обнаружения патологий врач назначает пациентке мазок экзоцервикс. Цитограмма воспаления может показать наличие клеток цилиндрического эпителия, что является ненормальной ситуацией.
Между цилиндрическим и плоским эпителием должна быть четкая граница, располагающаяся в месте наружного зева. Если цилиндрический эпителий покрывает экзоцервикс, то это не будет являться нормой. Это состояние носит название цервикальная эктопия. Чтобы не возникли осложнения на фоне этой патологии, нужно лечиться.
Иногда подобное явление считается исключительной нормой, в частности это касается возраста девочек от рождения до полового созревания. То есть на момент полового созревания должны сформироваться четкие границы между цилиндрическим и плоским эпителием.
Цитологическое исследование экзоцервикс. Лейкоциты не в норме – о чем это говорит?
В частых случаях такой результат анализа может указывать на развитие эрозии шейки матки. Также эктопия может быть причиной постановки диагноза псевдоэрозия. Это объясняется тем, что симптоматическая картина и признаки при осмотре очень схожи. Такое явление может рассматриваться как норма, если у девушки еще не закончилось половое созревание или при беременности, когда работа яичников приостановлена. В других же случаях спровоцировать развитие патологического состояния шейки матки могут такие факторы:
- ИППП;
- Воспалительный болезни, протекающие в ОМТ;
- Гормональный дисбаланс;
- Ослабление защитных сил организма;
- Травмирование шейки матки.
Часто врожденные патологии не нуждаются в лечении, но, несмотря на это, за ними нужно следить в динамике для исключения рисков развития осложнений.
Выбор метода лечения осложненной формы болезни зависит от причины ее возникновения. Практически во всех случаях не обойтись без применения противовирусных, антибактериальных и гормональных препаратов.
После прохождения терапевтического курса пораженные участки слизистого слоя шейки матки восстанавливают при помощи радиоволн, лазера и других методов.
ectocervical.ru
Народная терапия
При диагнозе эндоцервицит лечение народными средствами применяется как вспомогательный консервативный метод. Его можно использовать после применения медикаментозных способов для закрепления полученных результатов. Заниматься самолечением нельзя. Каждый шаг в терапии должен согласоваться с врачом.
Вылечить эндоцервицит в домашних условиях поможет выполнение следующих процедур:
- Марлевый тампон, смоченный облепиховым маслом, устанавливается во влагалище на ночь. Рекомендуется 10-дневный курс процедур.
- Тампон со смесью аптечных настоек прополиса, календулы (по 20 г) и ланолина (60 г), выполняется 10 процедур.
- В качестве действующего вещества для пропитки тампонов используют мумие: 2 г средства растворить в 1/2 стакана воды (10 процедур).
Для устранения эндоцервицита в качестве спринцеваний используют следующие настои:
- зверобоя (4 ст. л. на 2 л кипятка);
- коры вяза (1 ст. л. на 1 стакан воды);
- розмарина, шалфея (по 1 ст. л.), тысячелистника (2 ст. л.) и дубовой коры (3 ст. л.) на 1 л воды;
- цветов ромашки (2 ст. л.), цветов календулы, шалфея, травы сушеницы, листьев березы, коры дуба (по 1 ст. л.) на 1 л кипятка.
Травы заваривают кипятком, дают настояться 20 мин на водяной бане или в термосе, остужают, применяют для вечерних спринцеваний в теплом виде, курс продолжается от 7 до 10 дней.
Для применения внутрь используют мумие (0,3 г ежедневно) и настойку пиона уклоняющегося аптечного или домашнего приготовления (5 ст. л. измельченного корня настоять в 0,5 л водки 1 месяц), которую принимают 3 раз в день перед едой по 1 ч. л. в течение 40 дней.
Гнойный цервицит
Причинами образования гнойного цервицита может стать наличие в организме гонококков, палочек трахомы, уреаплазмы. Признаками появления недуга являются слизистые выделения, имеющие примеси гноя и специфический запах. Внутри матки образуются отеки, если прикоснуться к ней тампоном при эктопии, происходит выделение крови. В период лечения этого заболевания доктора дают рекомендацию о воздержании от половых контактов.
- Тест на беременность в домашних условиях. Как определить беременность народными методами и результаты теста
- Куда можно пойти работать в 14 лет
- Почему болит поясница у женщин
Осложнения
Эндоцервицит шейки матки при неправильном или несвоевременном лечении может нанести вред женскому организму. При острой форме болезни инфекция быстро попадает в полость матки, а затем распространяется на другие органы. Если заболевание перешло в хроническую стадию, то создается очаг инфекции, которая, протекая бессимптомно, трудно выявляется и может в течение длительного времени угрожать органам репродуктивной системы.
К распространенным последствиям эндоцервицита относятся следующие заболевания:
- гиперплазия тканей шейки и полости матки;
- эрозия шейки матки;
- аднексит;
- кистозные образования;
- эндометрит;
- деформация цервикального канала;
- непроходимость маточного канала как результат спаечного процесса;
- ухудшение растяжимости матки вследствие разрастания соединительной ткани и утолщение стенок;
- дистрофия тканей;
- новообразования.
Хроническое течение эндоцервицита при беременности может приводить к обострению болезни и угрожать здоровью женщины и будущего ребенка. Длительное воздействие инфекции приводит к развитию следующих осложнений:
- повышение тонуса матки;
- гипоксия плода;
- разрыхление плодных оболочек и преждевременный отток околоплодных вод;
- нарушение внутриутробного развития;
- выкидышу и преждевременные роды;
- осложнение процесса родов.
Особенности цитограммы
Этот метод исследований используется для диагностики эрозии. Он выступает в роли скринингововго, поэтому прохождение такого анализа могут назначить любой женщине.
Одна из главных задач, преследуемых в ходе диагностики – определение наличия атипических клеток, которые предшествуют развитию онкологических заболеваний.
Как правило, материал для анализа биологический. При его передаче на анализ указываются:
- Предварительный диагноз.
- Данные менструального цикла.
- Место, откуда была взята ткань.
Как правило, образцы материала берутся до проведения других исследований. Для взятия биоматериала используются сухие, стерильные инструменты. Это обусловлено тем, что вода может разрушать такого рода материал. Образцы берутся при помощи специальных шпателей и щеток.
При проведении профилактического исследования, материал получают с поверхности влагалища или стенок цервикального канала. Как правило, получают материал путем аспирации или соскоба.
Далее материал, который был отобран для анализа, располагают на специальном стекле и маркируют с указанием места забора и фамилии женщины.
Беременность
Вылечить экзоцервицит у беременной женщины не легко, поэтому лучше сразу обратиться за помощью к лучшему гинекологу.
Если у беременной женщины появились подозрительные симптомы и признаки развития воспалительной болезни, то нужно незамедлительно обратиться к гинекологу, у которого женщина состоит на учете в ЖК. Такая срочность объясняется тем, что могут возникнуть осложнения на фоне гормональных и анатомических изменений. Также особое влияние оказывает ухудшение иммунитета.
На фоне болезни могут возникать такие осложнения и риски:
- Остановка развития беременности на раннем сроке;
- Преждевременные роды;
- Замирание эмбриона или плода;
- Инфицирование плода в процессе его внутриутробного развития;
- Плацентарная недостаточность;
- Задержка развития плода.
При обнаружении патологии шейки матки нужно сразу провести лечение с применением препаратов, назначаемых врачом.
В настоящее время, к большому сожалению, наступление беременности мало кто планирует. Чаще всего беременность становиться неожиданностью, как для женщины, так и для ее партнера. В тех случаях, когда беременность планируется женщина проходит все необходимые обследования и лабораторные исследования, поэтому исключит сочетание беременности и цервицита не составляет труда.
Однако, в практике гинекологи часто сталкиваются с проблемой заболевания эндоцервицит при беременности на ранних сроках. Это может повлечь за собой ряд последствий и осложнений в течении беременности.
Лечение не зависимо от сроков гестации проводится этиотропное, не прибегая к радикальным мерам. Перенесенный эндоцервицит или его хроническая форма могут спровоцировать остановку развития плода, преждевременные роды, задержку развития плода, а так же внутриутробное инфицирование.
Кроме того, эндоцервицит несет большую угрозу для матери и ребенка во время родов. Таким образом, при прохождении родовых путей ребенок может инфицироваться, а у матери развивается эндометрит.
Профилактика
Во избежание заболевания нужно посещать гинеколога не менее 2 раз в год. Если у женщины стоит спираль, то и 3-4 раза в год. Нужно вовремя лечить инфекции.
Киста эндоцервикса к новообразованиям, лечащимся медикаментозно, не относится, но на ранних стадиях иногда используют гомеопатические препараты. Чтобы вовремя обратиться к гинекологу, нужно знать строение своего организма и некоторые сопутствующие женским болезням симптомы.
А чтобы постараться предотвратить заболевания, необходимо не пренебрегать профилактикой. А если всё же заболели, то идите к врачу. После постановки диагноза узнайте о возможных последствиях и методах лечения своего заболевания.
Воспаление шейки матки – это весьма серьезное заболевание, которое в запущенной стадии может стать причиной развития разного рода осложнений. Для предотвращения такой ситуации требуется такая профилактика экзоцервицита:
- На прием к гинекологу стоит приходить два раза в год;
- После родов разрывы матки ушивают;
- Не рекомендуется делать аборты;
- Стоит воздержаться от частой смены половых партнеров и секса без презервативов;
- Лечить инфекционные и прочие половые болезни стоит своевременно;
- Нужно периодически делать упражнения для укрепления мышц влагалища;
- В период климакса можно проводить заместительно-гормональную терапию.
Чтобы исключить риск развития заболевания также важно укреплять свой иммунитет и вести правильный образ жизни.
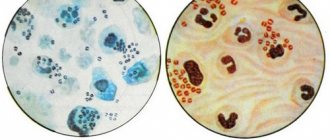
Цитограмма экзо- и эндоцервицита
Цитологический анализ взятого материала из шейки матки позволяет оценить структурные изменения в слизистой оболочке, а так же выявить наличие клеток атипии. Кроме того цитологическое исследование позволяет проанализировать реакцию организма на инфекции.
Так же при цитологическом исследовании возможно определение типа повреждения и изменения выстилающего эпителия. Для точности результата мазки берутся отдельно из влагалищной части шейки матки и так же из цервикального канала шейки матки.
Цитогрмма соответствует воспалительному процессу (эндоцервициту) в том случае, когда при исследовании будут видны изменения, характеризующие воспаление: дегенеративные, репаративные изменения. Клетки атипии воспалительного характера со специфическими ядрами и цитоплазмы.
Цитограмма соответствует эндоцервициту, что значит в цервикальном канале происходит замещение цилиндрического эпителия на плоскоклеточный. Что характерно замещение происходит не только на оболочке, но и в тканях желез. Процесс сопровождается лейкоплакией, появляются атипии, что в дальнейшем может привести к развитию дисплазии различной степени.
Цитограмма соответствует экзо-эндоцервициту, что значит в результатах анализа будет примерно такая картина:
- при описании мазка с влагалищной части шейки матки будет описано наличие или отсутствие многослойного плоского эпителия, и какой его тип реакции, к примеру, 3-4 тип. Важно, чтобы не было признаков атипии. Так же в анализе будет определять слизь, лейкоциты и возможно эритроциты;
- при описании мазка из цервикального канала, при эндоцервиците будут определяться клетки эпителия (большое количество), признаки гиперпластических изменений с клетками атипии или без. В большинстве случае диагноз подтверждается, если в цитограмме определяются клетки метеплазированного эпителия. В острой стадии будет большое количество лейкоцитов, возможно и присутствие небольшого количества эритроцитов.
Проведение цитологического анализа является важным диагностическим моментов в классифицировании и дальнейшем лечении патологии шейки матки.
Воспалительные изменения по цитологическому анализу могут отличаться. После того как было проведено онкоцитологическое исследование эндо- и экзоцервикса могут быть выявлены такие результаты:
- Экссудативные нарушения – на присутствие воспалительного процесса буду указывать разрушенные лейкоциты с обломками ядер;
- Репаративные изменения – дефективная поверхность слоев шейки матки находится в процесс репарации и эпитализации. Под микроскопом можно увидеть клетки увеличенных размеров, которые способствуют разрастанию ткани для покрытия поврежденных мест. Ядра этих клеток увеличиваются, при этом имеются четкие границы. Нагромождения хроматина нет, он имеет нежно-зернистую структуру;
- Дегенеративные изменения – в результате такого процесса клеточное ядро сморщивается, а ядерная мембрана и структура хроматина нарушаются. О хронической форме воспаления может говорить пролиферация эпителиальной ткани.
В ходе цитологического анализа может быть выявлено совмещение сразу нескольких воспалительных изменений, указанных выше. Под микроскопом специалист увидит присутствие многоядерных клеток. В размерах также увеличены ядра самих лейкоцитов.