Цистоцеле – основные симптомы:
- Боль в пояснице
- Боль внизу живота
- Недержание мочи
- Боль при половом контакте
- Ощущение неполного опорожнения кишечника после дефекации
- Болезненные менструации
- Нарушение процесса дефекации
- Выпадение матки из влагалища
- Увеличение длительности менструального цикла
- Геморрой
- Камни в мочевом пузыре
- Воспаление в мочевом пузыре
- Застой мочи
Что такое цистоцеле
Цистоцеле – это грыжа мочевого пузыря, при которой происходит его выпячивание в вагинальную полость. В большинстве случаев сопутствующим отклонением является опущение мочеиспускательного канала. Такая болезнь чаще всего встречается у женщин после 40 лет. Заболевание вторично, ему предшествует нарушение эластичности мышц и связок тазового дна, что приводит к образованию грыжи.
- Этиология
- Симптоматика
- Диагностика
- Лечение
- Возможные осложнения
- Профилактика
Диагностируется патология после осмотра специалистом и проведения дополнительных исследований: сдается анализ крови, мочи, проводится ультразвуковая диагностика.
Лечение цистоцеле будет зависеть от степени течения заболевания: при первой и второй степени применяется консервативная терапия, а третья степень лечится хирургическим путем.
Причины болезни
Данная патология возникает по причине нарушения функциональных особенностей мышц и связок тазового дна.
Факторы, способствующие такому патологическому процессу, следующие:
- лишняя масса тела;
- осложнения в процессе родов;
- нарушение в расположении тазовых костей после родов;
- ребенок родился с большим весом;
- возрастные особенности;
- тяжелая физическая работа, когда основной вес приходится на мышцы живота;
- генетическая предрасположенность;
- нарушения в работе кишечника;
- занятия тяжелыми видами спорта, связанные с подъемом гантелей;
- варикозное расширение вен малого таза;
- дегенеративные изменения соединительной ткани.
В группу риска попадают женщины после удаления матки. Вероятность возникновения грыжи у женщин после кесарева сечения намного ниже, чем после самостоятельных родов.
У мужчин грыжа мочевого пузыря встречается не так часто и проявляется на фоне аденомы простаты или по причине дряблости мышц живота, что приводит к ущемлению внутренних органов и их смещению. В течение определенного времени грыжа увеличивается и выпячивается через брюшную стенку.
Норма и цистоцеле
Причины ректоцеле
Причинами развития этого заболевания являются:
Врач хирург
- Многоплодная беременность, частые и тяжелые роды, многоводие.
- Тяжёлые физические нагрузки, повторяющиеся регулярно.
- Длительное повышение внутрибрюшного давления (запоры, приступообразный кашель).
- Хронические гинекологические, проктологические болезни.
- Естественное возрастное ослабление мышц тазового дна и промежности.
- Врождённая патология или генетическая предрасположенность.
Отвечая на вопрос, что такое прямокишечное ректоцеле, следует помнить, что в зоне риска находятся женщины, имеющие в анамнезе более трёх родов. Также большой риск развития возникает у лиц с ожирением 3 — 4 степени, при низкой двигательной активности.
Симптомы болезни
Цистоцеле связано с нарушением и сдвигом в мочевом пузыре, когда орган располагается неправильно. Заболевание может сопровождаться выпадением матки – уретероцеле и опущением прямой кишки – ректоцеле.
Существуют основные степени цистоцеле:
- 1 степень – является самой благоприятной, когда мочевой пузырь опускается при значительном натуживании. Симптоматически проявляется в болезненности внизу живота или в пояснице, присутствует болезненный половой акт, усиление боли в период менструации, затяжная менструация.
- 2 степень – в состоянии покоя отмечается опущение стенки влагалища. Симптомы: частое возникновение мочекаменной болезни, цистита, пиелонефрита, наблюдается застой мочи, может появляться недержание мочи.
- 3 степень – самая тяжелая, когда стенка влагалища располагается за его пределами. Симптоматически это проявляется в постоянном травмировании матки при ходьбе, так как ее стенки выходят наружу, что приводит к нарушению кровообращения, могут отекать и воспаляться ткани, появляться пролежни.
Ректоцеле сопровождается проблемами с дефекацией, присутствует чувство неполного опорожнения кишечника, увеличивается частота позывов к испражнению. На этом фоне могут развиться инфекционные воспаления. Если не лечить такое заболевание, состояние пациента может ухудшиться и привести к хроническому геморрою, свищу прямой кишки.
Цистоцеле
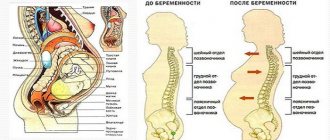
Опущение и выпадение (пролапс) органов малого таза у женщин (цистоцеле, ректоцеле и др.) «Пролапс тазовых органов (опущение органов малого таза): опущение мочевого пузыря (цистоцеле), опущение прямой кишки (ректоцеле), опущение и выпадение матки, опущение влагалища, опущение стенок влагалища» Один из наиболее часто выставляемых диагнозов в женских консультациях и гинекологических стационарах. В России выпадение матки и опущение стенок влагалища наблюдается у 15-30% женщин, а в возрасте старше 50 лет частота пролапса возрастает до 40%. Среди женщин пожилого и старческого возраста частота пролапса гениталий достигает 50-60%.
Пациентки, страдающие опущением органов малого таза (цистоцеле, ректоцеле, опущение влагалища и стенок влагалища, выпадение матки), чаще всего предъявляют жалобы на заметный анатомический дефект, а также ноющие боли/чувство тяжести внизу живота, чувство инородного тела во влагалище, нарушения мочеиспускания (недержание мочи, трудности с опорожнением мочевого пузыря) и дефекации (запоры, недержание газов), нарушение сексуальной функции, выделения из влагалища.
Классификация опущения тазовых органов (пролапс тазовых органов) (ICS-1996, POP-Q):
- 1-я стадия – Наиболее пролабирующая точка влагалища более, чем на 1 см выше уровня гименального кольца (входа во влагалище)
- 2-я стадия – Наиболее пролабирующая точка влагалища менее, чем на 1 см выше и менее, чем на 1 см ниже уровня гименального кольца
- 3-я стадия – Влагалище выпадает, но не полностью (не менее, чем 2 см его длины остается внутри)
- 4-я стадия – Влагалище выпадает полностью
Наиболее часто встречаются следующие типы пролапса тазовых органов:
- цистоцеле (опущение мочевого пузыря и опущение передней стенки влагалища),
- ректоцеле (опущение прямой кишки и опущение задней стенки влагалища),
- утероцеле.
Среди факторов, способствующих развитию опущения органов малого таза (цистоцеле, ректоцеле, опущение влагалища и выпадение матки), традиционно выделяют:
- травматичные и длительные роды,
- системную дисплазию (недостаточность) соединительной ткани,
- эстрогенную недостаточность (снижение общего и местного уровня женских половых гормонов),
- хронические заболевания, сопровождающиеся повышением внутрибрюшного давления (бронхит, астма, запоры и др.),
- нарушение процессов микроциркуляции крови и лимфы в малом тазу,
- ожирение,
- малоподвижный образ жизни, также может стать фактором развития опущения матки (выпадения матки), ректоцеле или цистоцеле.
В последние годы все большее значение придают системной «дисплазии соединительной ткани» пациенток, страдающих пролапсом тазовых органов: цистоцеле, ректоцеле, выпадение матки. Опущение мочевого пузыря (цистоцеле), прямой кишки (ректоцеле) и опущение /выпадение матки (утероцеле) являются, по сути, грыжами дна брюшной полости.
Грыжа – это выпячивание (выхождение) содержимого брюшной полости за ее пределы при наличии у данного выпячивания оболочек (например, брюшины). Брюшная полость (живот) представляет собой замкнутую емкость, содержащую большое количество плотно прилегающих друг к другу органов. Давление в животе постоянно меняется – от почти нулевых значений (лежа в покое) до 200 см водного столба (при кашле, чихании, смехе, натуживании, подъеме тяжестей)! Деться этому давлению некуда – оно распространяется на стенки брюшной полости. Их четыре: верхняя (диафрагма), нижняя (тазовое дно, влагалище), передняя (передняя брюшная стенка) и задняя (задняя брюшная стенка). Задняя стенка живота, где расположен позвоночник и ребра, является ригидной и не может деформироваться при изменениях давления. Остальные стенки живота состоят из мягких тканей и так или иначе изменяют конфигурацию при скачках давления в брюшной полости. «Несущими конструкциями» во всех стенках живота являются фасции (соединительнотканные пленки) и, в несколько меньшей степени, мышцы. Последние выполняют в основном двигательные и «поддерживающие» функции. Вся брюшная полость окружена, так называемой, «внутрибрюшной фасцией» или f. endoabdominalis (в тазовом дне эта фасция называется «внутритазовой» — f. endopelvicalis). В большинстве областей брюшной стенки эту фасцию снаружи «страхуют» мощные мышечно-соединительнотканные образования – косые и прямые мышцы живота, мышца, поднимающая задний проход и др. Но есть, так называемые, «слабые места» брюшной стенки, где f. endoabdominalis вынуждена практически «в одиночку» противодействовать внутрибрюшному давлению. Одним из таких мест в передней стенке живота является паховый канал, где образуются всем известные паховые грыжи.
Влагалище, как и передняя брюшная стенка, находится на границе между органами брюшной полости и окружающей средой. Разница только в том, что влагалище является составным элементом дна брюшной полости или тазового дна. Передняя и задняя стенки влагалища отделены от мочевого пузыря и прямой кишки только листками внутритазовой фасции. При ее дефектах мочевой пузырь и/или прямая кишка начинают «проваливаться» в просвет влагалища – образуются грыжи стенок влагалища. Матка держится в анатомическом положении преимущественно благодаря так называемым «крестцово-маточным» и «кардинальным» связкам, которые являются на самом деле утолщенными отделами той же внутритазовой фасции. Повреждение этих «связок» приводит к тому, что матка «опускается» во влагалище – формируется грыжа «купола (апекса) влагалища».
Таким образом, опущения (пролапсы) органов малого таза (цистоцеле, ректоцеле, опущение матки, выпадение матки) являются типичными грыжами дна брюшной полости (тазового дна).
С давних времен хирурги занимались пластическим закрытием дефектов передней брюшной стенки при грыжах, используя при этом собственные ткани пациента. Но, несмотря на самые изощренные методы наложения швов, результаты были далеко не утешительны – до 60% пациентов возвращались с рецидивом грыжи. В начале-середине 80-х годов произошла революция в хирургии грыж – была предложена концепция «герниопластики без натяжения» — «tension-free hernioplasty» с применением сетчатых эндопротезов из монофиламентного полипропилена. Использование с виду нехитрых «сеток» привело к совершенно нескромным результатам. В частности, частота рецидивов после оперативного лечения паховых грыж снизилась с 15-20% до 0,1-0,5%!
Только спустя десятилетие (в 1995 году) «синтетика» пришла в хирургию недержания мочи у женщин. И снова произошла революция! Но на этот раз – в урогинекологии. Появилась технология TVT (Tension-free Vaginal Tape) – «влагалищная лента, свободная от натяжения». Применение TVT позволило перевернуть представления врачей и пациентов о хирургическом лечении недержания мочи при напряжении. Теперь операция продолжительностью 20-30 минут под местной анестезией обеспечивала почти 90% успех в отдаленном периоде наблюдения.
Поразительный успех TVT вдохновил урогинекологов на применение полипропиленовых сеток и в хирургическом лечении выпадения и опущения матки и других органов малого таза. Вначале это было просто «укрепление» сеткой швов после традиционной передней кольпоррафии, затем появился «задний» слинг, позволявший весьма эффективно бороться с опущением матки.
Показанием для хирургического лечения с применением синтетических сетчатых протезов является опущение органов малого таза (цистоцеле, ректоцеле, опущение матки, выпадение матки) III – IV стадии.
Традиционные оперативные вмешательства по поводу ВЫРАЖЕННЫХ форм цистоцеле, ректоцеле или опущения матки, предусматривающие пластику собственными тканями (без применения «сеток»), в настоящее время нельзя считать оптимальным выбором
Причина – крайне высокий риск рецидива (не менее 30-50%) при достаточно большом количестве осложнений (нарушение половой функции, болевой синдром и т.д.). К сожалению, в России и СНГ передняя и задняя кольпоррафия, кольпоперинеолеваторопластика и т.д. до сих пор остаются основными операциями, выполняемыми по поводу цистоцеле и ректоцеле. А гистерэктомия (удаление матки) часто применяется для «лечения», что в большинстве случаев совершенно неоправданно и даже вредно.
Влагалищные операции, предусматривающие применение эндопротезов как правило выполняются под регионарной анестезией. Косметических дефектов после операции практически не остается (все разрезы — во влагалище). В абсолютном большинстве случаев, операции переносятся легко, и уже на 2-3 сутки пациентка самостоятельно уходит домой. К нормальной физической активности можно приступать спустя 2-3 недели после оперативного вмешательства.
Применение синтетических имплантатов у молодых пациенток, активно живущих половой жизнью, в настоящее время – предмет оживленной дискуссии среди специалистов. Есть как сторонники, так и противники данного подхода. В настоящее время идет накопление клинического опыта имплантации «сеток» влагалищным доступом у таких больных. Исследуются новые эндопротезы и хирургические методики.
И, наконец, слово в защиту традиционных операций. Корректно выполненные реконструктивные операции с использованием собственных тканей у правильно подобранных больных обеспечивают прекрасные результаты! В целом ряде случаев можно успешно комбинировать применение сеток и традиционную пластику.
САМОЕ ГЛАВНОЕ для пациента:
Реконструктивная хирургия тазового дна – очень специфическая область, требующая глубокого понимания анатомии и функции тазовых органов, а также уверенного владения как «сеточными», так и «традиционными» операциями. Знания делают врача свободным в выборе метода лечения, а пациента – довольным результатами.
Диагностика
Диагноз цистоцеле ставится после осмотра на гинекологическом кресле, при этом может потребоваться дополнительное натуживание живота, чтобы проявилось смещение влагалища.
Специалист назначает дополнительные исследования, чтобы подтвердить степень заболевания и исключить развитие воспалительного процесса.
Лабораторные исследования:
- сдается анализ мочи и крови общий;
- может потребоваться анализ кала;
- мазок из влагалища.
Инструментальная диагностика включает в себя:
- проведение ультразвукового исследования мочевого пузыря и матки;
- назначается урофлоуметрия;
- проводится цистоскопия при подозрении на сопутствующие патологические процессы – новообразования в мочевом пузыре, цистит;
- дополнительно могут проводиться ректальные или радиологические исследования кишечника.
Цистоскопия
После всего комплекса исследовательских мероприятий подтверждается диагноз, устанавливается степень патологии. Назначается лечение, а в тяжелых случаях будет проведена операция.
Лечение
Первая и вторая степень заболевания не требуют хирургического вмешательства.
Пациент должен выполнять в этом случае следующие клинические рекомендации:
- не поднимать большие тяжести – допустимый вес 3 килограмма;
- нижнее белье не должно сдавливать и причинять дискомфорт;
- соблюдать гигиену половых органов, мыло должно быть гипоаллергенным;
- если наблюдается сухость влагалища, необходимо его увлажнять льняным или оливковым маслом;
- следует носить специальные прокладки при недержании мочи.
Цистоцеле лечение проводится только с использованием комплексных мероприятий и будет зависеть от симптоматических проявлений:
- при обнаружении дефицита эстрогенов назначается гормонотерапия;
- прописывается диета, при этом рацион должен содержать большое количество растительной клетчатки для улучшения моторики кишечника;
- при сопутствующей мочекаменной болезни прописываются обезболивающие, противомикробные и средства, способствующие выводу песка из мочевого пузыря.
Пациентке может прописываться ношение пессария – это специальное устройство, что вводится трансвагинально и способствует нормализации положения матки и стенок влагалища. С помощью этого приспособления уретра возвращается на место, предотвращая самопроизвольное мочеиспускание.
Чтобы влагалищное кольцо не вызывало зуд или воспаление, пациенткам рекомендовано орошение влагалища отварами календулы, ромашки, подорожником.
Хирургическое вмешательство назначается на третьей стадии заболевания, осуществляется через трансвагинальный доступ. При выпадении влагалища выполняется аутопластика, с помощью которой подтягивается связочный аппарат матки. Но эта процедура носит временный характер, так как при прогрессировании заболевания возможен рецидив.
Может предприниматься реконструктивное вмешательство, когда имплантируется специальная сетка, которая будет выполнять поддерживающую функцию. Такой способ самый эффективный при 3 стадии цистоцеле.
Еще одним способом является лазеротерапия, что используется на первых стадиях, но имеет массу противопоказаний.
После операции цистоцеле пациент будет проходить реабилитацию. В это время нельзя поднимать тяжести, выполнять резкие движения. Могут прописываться противовоспалительные препараты. Пациентка обязана соблюдать правила личной гигиены и периодически посещать гинеколога, чтобы контролировать свое состояние.
Лечение цистоцеле
Лечение зависит от того, насколько тяжело протекает заболевание, и какие имеются сопутствующие проблемы (например, опущение матки). В легких случаях, когда нет симптомов или они слабо выражены, лечение может вообще не потребоваться. Достаточно наблюдения и выполнения специальных упражнений (методика Кегеля) для укрепления мышц тазового дна.
Если эти меры неэффективны, американские врачи рекомендуют такие варианты:
Вагинальные пессарии. Это пластиковые или резиновые изделия, которые вводятся во влагалище и способствуют поддержанию мочевого пузыря. Врач подберет изделие такого размера, как нужно, и научит правильно им пользоваться. Вагинальные пессарии в США рекомендуют тем женщинам, которые желают отсрочить операцию, или для которых операция нежелательна. . Терапия эстрогеном. Врач может назначить препараты с женским половым гормоном (эстрогеном) — обычно в форме вагинального крема или суппозиториев. Такое лечение подходит женщинам после менопаузы. Эстроген помогает поддерживать тонус тазовых мышц.
Если консервативное лечение не помогает, а симптомы цистоцеле сильно влияют на качество жизни женщины, то может потребоваться хирургическое лечение. При такой операции хирург возвращает опущенные органы на место и удаляет лишнюю ткань, «натягивая» поддерживающие мышцы. Если цистоцеле сочетается с опущением матки, то врач может посоветовать удаление матки (гистерэктомию).
Если вы планируете забеременеть, то следует отложить хирургическое вмешательство. Использование вагинальных пессариев помогает облегчить симптомы на определенное время. Эффект хирургического вмешательства при цистоцеле не долговечен — симптомы болезни могут вернуться через несколько лет после операции, что потребует повторного вмешательства.
Что делать?
Если Вы считаете, что у вас Цистоцеле
и характерные для этого заболевания симптомы, то вам может помочь врач гинеколог.
Желаем всем крепкого здоровья!
Заболевания со схожими симптомами
Эндометриоз (совпадающих симптомов: 4 из 13)
Эндометриоз представляет собой гинекологическое неопухолевое заболевание, сопровождающееся разрастанием внутренней оболочки матки (эндометрия) вне пределов ее полости. Проще говоря, ткани, которые находятся в матке у здоровых женщин, при эндометриозе разрастаются в других органах. Эндометриоз, симптомы которого при этом испытывают женщины, развивается по неопределенным причинам, хотя имеются некоторые основания для выделения иммунных, гормональных, наследственных и некоторых других факторов.
Понравилась статья? Поделись с друзьями в соц.сетях: