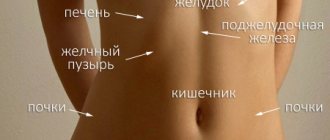
Сердечно сосудистые заболевания
Чаще всего всдшники, почувствовав боли за грудиной, начинают переживать о наличии у них проблем с сердцем. В памяти всплывают страшные слова: аорта, аневризма , стенокардия, инсульт, инфаркт. Давление поднимается, пульс учащается и на человека накатывает паническое состояние, еще больше усугубляяъющее его состояние.
Чувство сдавленности в груди может быть признаком инфаркта, но, только при наличии ряда дополнительных симптомов:
- побледнение кожных покровов;
- обильное выделение пота;
- нарушение сердечного ритма;
- боль в области грудины посередине;
- слабость, не позволяющая сесть или встать;
- тошнота.
Признаки стенокардии позволяют отличить эту патологию от проявлений вегетососудистой дистонии:
- боль имеет обволакивающий характер, она словно жжет все внутренности, постепенно сдвигаясь из центра к левой части грудины;
- неприятные ощущения чаще появляются после переживаний или физической нагрузки;
- присутствуют трудности с дыханием;
- в горле стоит ком;
- боль утихает после того как человек примет таблетку Нитроглицерина;
- проявления стенокардии возникают с регулярным постоянством.
Помимо приступа стенокардии , причиной появления загрудинной боли, может являться легочная эмболия. Это состояние довольно опасно, оно имеет такие характерные признаки:
- постоянно присутствующая нехватка воздуха;
- чувство сдавленности в грудине;
- кашель, при котором выделяется мокрота, окрашенная кровью;
- ухудшение общего состояния.
Эмболия легочных артерий чрезвычайно серьезная патология, требующая незамедлительного обращения за скорой медицинской помощью.
Нередко провоцируют боли в середине груди разные формы ишемических заболеваний сердца. Эти патологии объединяет ряд симптомов:
- боль: тупая, резкая, давящая, жгучая;
- отдача в область рук, шеи, лопаток;
- одышка при повышении сердечного ритма;
- ускорение биения сердца;
- возрастание показателей артериального давления;
- боли в голове;
- отечность конечностей;
- побледнение кожных покровов.
Болит грудная клетка посередине: причины
Специалисты выделяют ряд патологических состояний, когда часто можно ощущать боли за грудиной посередине:
- Травмы грудной клетки;
- Болезни сердца: инфаркт миокарда и стенокардия;
- Болезни легких: тромбоэмболия;
- Болезни пищеварительной системы: острый панкреатит, нарушение работы пищевода, язва двенадцатиперстной кишки и желудка.
Характерным симптомом инфаркта миокарда и стенокардии является появление острой боли в груди колющего характера. Если у вас впервые болит посередине грудная клетка , то вам нужно сразу же показаться врачу.
Если вы ощущаете жжение и вдобавок ко всему у вас присутствует в области грудины чувство сдавливания посередине, то причиной может быть начинающийся инфаркт миокарда, поэтому вам необходимо сразу же вызвать скорую. Не стоит пренебрегать такими признаками, поскольку известно немало случаев, когда это приводило к смерти человека.
Достаточно часто боли приступообразного характера возникают при болезнях психогенного типа. При подобных состояниях боли приобретают колющий или давящий характер, а также бывают острые или тупые. Часто они ощущаются в средней или верхней части грудной клетки.
Куда меньше риска представляет постоянная ноющая боль в грудине в отличие от внезапного болевого приступа. Этот симптом часто указывает на наличие неврологических заболеваний, повреждений позвоночника или нарушения работы пищеварительного тракта.
Почему болит в грудине посередине
К наиболее распространенным причинам, по которым возникает боль в области грудины посередине, относят:
- остеохондроз;
- ишемическую болезнь сердца;
- аневризму аорты;
- гастроэзофагеальную рефлюксную болезнь.
Заболевание представляет собой деструктивный процесс, поражающий межпозвонковые диски, которые расположены в грудном отделе позвоночного столба. Его прогрессирование запускает дистрофические реакции в тканях дисков, приводящие к нарушениям их амортизирующих функций, а также вызывает изменение костных структур непосредственно самих позвонков и приводит к их патологическому сближению между собой.
Результатом таких деструктивных реакций становится нарушение подвижности позвоночника и компрессия нервных корешков, находящихся в непосредственной близости от позвоночного столба. Как следствие, возникающая боль в грудине посередине отдает в спину и усиливается при физических нагрузках, резких движениях, поднятии тяжестей и даже при чихании или кашле.
Факторами, предрасполагающими к развитию остеохондроза, являются:
- Наследственность.
- Возрастные изменения.
- Травматические повреждения.
- Повышенные физические нагрузки.
- Нарушения кровообращения.
- Гормональный дисбаланс.
- Вредные условия труда.
- Врождённые морфологические аномалии позвоночника.
- Инфекционные процессы.
- Хронические стрессы.
Отсутствие адекватного лечения приводит к разрушению фиброзного кольца и выходу фрагментов межпозвонкового диска в позвоночный канал (грыжа), что ведёт к усилению компрессионной миелопатии и многократному нарастанию болевых проявлений.
Другой частой причиной выступает ишемическая болезнь (ИБС). Патология представляет собой органическое поражение миокарда, вызванное недостатком коронарного кровообращения в сердечной мышце. Может иметь острые формы проявления (инфаркт миокарда, остановка работы сердца) либо принимать хроническое, затяжное течение (стенокардия, кардиосклероз). Факторами, способствующими появлению ИБС, служат:
- Гиперлипедемия.
- Артериальная гипертония.
- Употребление алкоголя, курение.
- Избыточный вес.
- Нарушение обмена веществ.
Заболевание имеет волнообразный характер течения с медленным развитием патологических проявлений и постепенным нарастанием негативной симптоматики. К основным его признакам относятся:
- Головокружение.
- Давящая боль в грудине посередине (нередко — в груди слева).
- Повышенное потоотделение.
- Помутнение сознания.
- Тошнота.
- Отёки нижних конечностей.
- Одышка.
- Усиленное сердцебиение.
ИБС носит необратимый характер. Адекватные терапевтические меры способны очень сильно замедлить ее прогрессирование и предотвратить самые негативные сценарии развития. При отсутствии терапии велика вероятность преждевременного летального исхода (внезапная коронарная смерть).
Аневризма аорты
Патология подразумевает локальное расширение определённого участка аорты, вызванное нарушением тканевой структуры её стенок. К распространенным причинам, вызывающим возникновение аневризмы, относят:
- Артериальная гипертензия.
- Атеросклероз.
- Синдром Морфана.
- Сифилитическая инфекция.
- Травматические поражения грудной клетки.
- Фиброзная дисплазия.
- Синдром Эрдхайма.
- Возрастные изменения.
- Злоупотребление алкоголем.
При появлении недуга у человека не только болит в грудине посередине, но и возникают дополнительные симптомы:
- Тахикардия.
- Боли в области сердца.
- Головокружение.
- Брадикардия.
- Дисфония.
- Сухой кашель.
- Дисфагия.
- Усиленное слюнотечение.
Отсутствие лечебных мер может привести к развитию разнообразных осложнений. Самыми серьёзными из них выступают инсульт, острая почечная недостаточность, лёгочное кровотечение. В критических случаях показано срочное оперативное вмешательство. Профилактика болезни, прежде всего, направлена на снижение уровня холестерина в крови.
Подобная патология характеризуется систематическим забросом содержимого желудка обратно в пищевод. Это вызывает воспалительную реакцию в тканях, выстилающих стенки пищевода, что влечет за собой возникновение различной негативной симптоматики и вызывает регулярные болевые проявления во всей пищеводной мышечной трубке. Основными факторами, провоцирующими развитие ГЭРБ, называют:
- Грубые погрешности питания.
- Избыточный вес.
- Беременность.
- Диафрагмальная грыжа.
- Бесконтрольный приём определённых лекарственных средств.
- Курение.
- Употребление алкоголя.
- Метеоризм.
Основные симптомы ГЭРБ:
- Изжога.
- Отрыжка кислым.
- Чувство жжения за грудиной.
- Одинофагия.
- Дисфагия.
- Коронароподобные болевые ощущения в грудной клетке.
Чаще всего боль в грудине посередине при вдохе связана с легочными болезнями. При поражении легких дискомфорт связан обычно с нарушением их плевральной оболочки, которая содержит множество нервных окончаний и при разрыве, воспалении или раздражении вызывает неприятные ощущения в груди, а также боль в позвоночнике посередение спины. Как правило, подобные проявления возникают при пневмонии, туберкулезе, бронхите, плеврите.
На втором месте стоят травмы грудной клетки. При падении с высоты или ДТП происходит перелом ребер, который провоцирует болезненность при дыхании, а особенно – при глубоком вдохе. Третьими по частоте считаются межреберная невралгия, патологии сосудов и сердца.
Помимо всех перечисленных недугов, при боли в грудине посередине причинами дискомфорта также могут быть:
- язва желудка;
- вегетососудистая дистония;
- патологии щитовидной железы;
- беременность;
- инородное тело в пищеводе.
Во всех случаях причины подобных ощущений требуют врачебного уточнения.
Сжимающая (давящая, жгучая) боль посередине груди – распространенный симптом ишемической болезни сердца (стенокардии). Иногда она распространяется на левую половину грудной клетки, левую руку (лопатку, подреберье, спину). Возникает обычно при физической нагрузке, стрессе, реже – в покое. Приступ продолжается до 10-15 минут, снимается нитроглицерином.
Острая, резкая, интенсивная боль в центре грудной клетки или слева, сопровождающаяся холодным потом, удушьем, тошнотой, сильным страхом смерти — это клинический признак инфаркта миокарда. Возникает спонтанно, без привязки к нагрузкам, даже ночью во сне, длится более 15 минут, не снимается средствами от стенокардии. При инфаркте требуется срочная госпитализация.
Боль в грудине локализуется посередине при болезнях легких (пневмония, бронхиты, трахеиты), ЖКТ (язва желудка и двенадцатиперстной кишки, гастрит, заболевания пищевода), грудного отдела позвоночника (остеохондроз), периферической нервной системы (вегетососудистая дистония, межреберная невралгия), при диафрагмальном абсцессе или онкозаболеваниях органов грудной области.
Гастроэзофагеальная рефлюксная болезнь вызывает постоянное чувство жжения посередине груди и в горле (изжога). Если болевые ощущения усиливаются, когда человек ложится, это указывает на возможную грыжу диафрагмы. Болевые симптомы в верхней части груди – это вероятные заболевания верхних дыхательных путей.
При вышеперечисленных болезнях болезненность, локализующаяся обычно посередине груди, иногда распространяется на левую часть тела (реже правую или в спину). Поставить диагноз сможет только врач, поэтому, за исключением случаев экстренной госпитализации, откладывать визит к специалисту неразумно. Важно отследить и сообщить терапевту о сопутствующих симптомах: одышка, потливость, отеки, высокая температура, кашель, характер боли при нагрузке/покое, приеме пищи, разных положениях тела.
Перикардит (воспаление оболочки сердца), как правило, сопровождается постоянной умеренной (порой усиливающейся) ноющей болью, которая беспокоит в области сердца и над ним, иногда распространяется на правую половину грудной клетки, а также эпигастральную область и левую лопатку. Если человек лежит на спине, болевые ощущения усиливаются.
Другими заболеваниями с характерным болевым симптомом как в правой, так и левой стороне грудины могут быть неврологические проблемы. Воспаление, абсцесс, опухоль правого легкий сопровождаются разнохарактерной постоянной болью (ноющей, давящей, тупой, жгущей), иногда с иррадиацией на здоровую сторону, живот, шею, плечо, и усиливающейся при кашле.
Если болевой симптом в груди возникает или усиливается при кашле, это может быть признаком:
- болезней плевры (оболочки внутренних поверхностей грудной полости);
- нарушений подвижности грудного отдела позвоночника и ребер;
- межреберной невралгии;
- простудных заболеваний дыхательных путей (трахеит, бронхит);
- почечной колики;
- пневмоторакса;
- онкологии легких;
- травм грудной клетки.
При остеохондрозе
Обострение остеохондроза грудного отдела позвоночника порой принимают за патологию сердечно-сосудистой системы, т.к. сопровождающая его боль в грудине локализуется, как правило, в области сердца, иногда с иррадиацией на правую половину, в спину или бок. Болевой симптом возникает внезапно, приступообразно или характеризуется неинтенсивным длительным течением. Усиление неприятных ощущений происходит при вдохе, выдохе (при приступе бывает тяжело дышать), кашле, движении рук и шеи.
Схожесть симптомов с инфарктом и стенокардией приводит к тому, что пациенты безуспешно пытаются облегчить свое состояние лекарствами от этих болезней. При неправильном лечении или его отсутствии поражаются внутренние органы (поджелудочная железа, печень, кишечник), не исключено возникновение сбоев работы сердечно-сосудистой системы, поэтому посещение врача не стоит откладывать.
При движении
При многих болезнях (стенокардия, инфаркт, миокардит, плеврит, остеохондроз, травмы грудной кости, перелом ребра) боль в грудине при движении усиливается. Иногда неприятные ощущения беспокоят только при некоторых движениях, например, при наклонах, резких поворотах, поднятии тяжестей, надавливании на грудную кость. Не стоит пренебрегать обследованием, если болевые ощущения прошли, или полагаться на народные методы лечения, т.к. эти симптомы могут быть первичным признаком серьезной проблемы.
Если сильная боль возникла внезапно и сопровождается нехваткой воздуха, одышкой, помутнением сознания, тошнотой, следует немедленно обратиться за врачебной помощью.
Экстренная госпитализация показана при таких заболеваниях, имеющих без оказания своевременной помощи высокий процент летального исхода, как:
- инфаркт миокарда;
- тромбоэмболия легочной артерии;
- спонтанный разрыв пищевода;
- расслаивающая аневризма аорты;
- ишемическая болезнь (стенокардия);
- спонтанный пневмоторакс.
Миокардит
Причины давящей тяжести за грудиной
При обращении к врачу пациент может описывать свои ощущения, как давящая тяжесть в грудине посередине. Такие явления могут указывать на развитие патологического процесса со стороны различных внутренних органов и систем:
- сердечно-сосудистой (врожденные и приобретенные пороки, инфаркт миокарда, стенокардия, миокардит, аневризма аорты и пр.);
- дыхательной (бронхиальная астма, туберкулез, ХОБЛ, эмфизема легких, плеврит, пневмония, пневмоторакс);
- пищеварительной (диафрагмальная грыжа, рефлюкс-эзофагит, желчнокаменная болезнь, язвенный колит);
- костно-мышечной (травмы позвоночника, остеохондроз, протрузии и грыжи межпозвоночных дисков);
- нервной (депрессивные состояния, тяжелые неврозы, невралгии).
Чувство тяжести за грудиной может появиться при опухолевых процессах в средостении, при формировании грыжи в пищеводе или в связи с тяжелыми психогенными отклонениями. В любом случае правильно оценить состояние и поставить верный диагноз может только специалист.
Во время визита к врачу пациенту нужно подробно описать свои ощущения во время приступа. Например, отметить, что чувство тяжести за грудиной сопровождается одышкой, болями, проблемами с дыханием или нарушением сердечного ритма. Это важные симптомы, которые помогут врачу понять суть проблемы. Немаловажным диагностическим признаком является характер боли (сдавливающий, острый, тупой, ноющий или жгучий) и область ее локализации.
Боль и тяжесть в груди – распространенные явления, которые сопутствуют многим патологиям. Поэтому при появлении неприятного симптома необходима всесторонняя дифференциальная диагностика, позволяющая установить причину подобного состояния. Рассмотрим основные заболевания, при которых возникает тяжесть в грудине посередине и тяжело дышать.
Патологии сердца и сосудов
Заболевания сердечно-сосудистой системы представляют наибольшую опасность для пациента, так как могут закончиться летальным исходом.
Ишемическая болезнь сердца (ИБС)
Развивается на фоне недостаточного кровоснабжения тканей сердца, провоцирующего гипоксию (кислородное голодание) и поражение миокарда. Среди основных симптомов ИБС называют тяжесть и боль за грудиной, отдающей в левую руку, нарушения сердечного ритма, головокружения, обмороки, появление холодного пота. При присоединении симптомов сердечной недостаточности пациент страдает от одышки, возникающей при малейшем физическом усилии и отеков нижних конечностей.
Стенокардия
Патология проявляется жгучими, давящими болями, тяжестью в левой грудине. Болезненные ощущения распространяются на левую половину туловища и отдают в плечо, руку и под лопатку. Стенокардия развивается на фоне ишемической болезни сердца и расценивается как предынфарктное состояние. Причиной приступа может стать тяжелый стресс или чрезмерные физические нагрузки. Купировать его можно с помощью таблетки нитроглицерина.
Инфаркт миокарда
Сердечный приступ проявляется давящей, резкой болью за грудиной, которая распространяется на левую сторону. При этом пациент испытывает удушье, страх смерти, приступы тошноты. Отмечается бледность кожных покровов, помутнение сознания, обливной холодный пот. Приступ невозможно снять привычными средствами (например, нитроглицерином). Пациент нуждается в срочной госпитализации в отделение кардиологии.
Тахикардия
Это приступы учащенного сердцебиения, при которых возникает ощущение нехватки воздуха, кома в горле, чувство сдавливания в грудной клетке, необъяснимая тревожность. Приступ может начать на фоне физической нагрузки, стрессовых ситуаций, обострения патологий дыхательной, нервной системы или заболеваний сердца.
Пороки сердца (врожденные или приобретенные)
Врожденные аномалии обычно диагностируют сразу после рождения ребенка, приобретенные – выявляют на основании характерных жалоб. При таких состояниях пациент должен находиться под наблюдением кардиолога. Периодически его могут тревожить боли в сердце, одышка, чувство тяжести за грудиной, которые усиливаются при физической нагрузке и под влиянием прочих провоцирующих факторов (нервного напряжения, тревоги, стресса).
Атеросклероз
Патологический процесс сопровождается закупоркой сосудов склеротическими бляшками. По сути, это заболевание можно рассматривать как предынфарктное или предынсультное состояние. Проявляется оно стойким повышением артериального давления, ощущением сдавленности и тяжести в груди, одышкой, нарушением сердечного ритма, шумом в ушах.
Заболевания органов дыхания
Затруднения дыхания и тяжесть за грудиной часто вызывают заболевания легких и бронхов. В таких случаях дополнительно возникают такие симптомы, как кашель, одышка, боли в груди, общее недомогание, лихорадка.
Бронхиальная астма и ХОБЛ
Патологии имеют много общего в плане симптоматики. Проявляются одышкой, общим ухудшением состояния, длительным, сухим кашлем, ощущением сдавленности в грудине. Бронхиальная астма обостряется под влиянием аллергенов – проявляется приступами удушья, учащенным сердцебиением, тяжестью в груди, появлением холодного пота. Приступ завершается выделением вязкой, стекловидной мокроты.
Хроническая обструктивная болезнь легких (ХОБЛ) чаще всего диагностируется у курильщиков со стажем и сопровождается изнуряющим сухим кашлем, давящими ощущениями в середине грудины, постепенным нарастанием одышки. Приступы кашля и удушья усиливаются при вдыхании пыльного воздуха, табачного дыма и прочих раздражающих веществ.
Эмболия легких
При этом заболевании сгустки крови закупоривают ветви легочной артерии, провоцируя нехватку кислорода (гипоксию), от которой страдают все ткани и внутренние органы. При этом возникают приступы удушья, в попытке компенсировать нехватку воздуха сердце работает интенсивнее, возникает тахикардия, появляется ощущение тяжести и сдавленности в грудине. Легочная эмболия – опасное заболевание, которое при отсутствии своевременной помощи может привести к летальному исходу.
Кроме того, характерные симптомы, связанные с ощущением тяжести за грудиной сопутствуют двухстороннему воспалению легких, туберкулезу, пневмотораксу и прочим заболеваниям дыхательной системы.
Болезни пищеварительной системы
Существует несколько патологий ЖКТ, которые проявляются симптомом сдавливания в области грудной клетки.
Диафрагмальная грыжа
При этой патологии в диафрагме пищевода образуется отверстие, через которое может выходить кардиальный отдел желудка. В результате возникает дополнительное давление на легкие и сердце, провоцирующее тяжесть за грудиной, колющие боли и одышку в сочетании с диспепсическими расстройствами.
Рефлюкс-эзофагит
Заболевание характеризуется обратным забросом содержимого желудка в пищевод, что сопровождается изжогой, отрыжкой, дискомфортом, ощущением тяжести, распирания за грудиной и в эпигастральной области.
Гастрит
Обострение гастрита вызывается воспалительным процессом в стенках желудка и становится причиной давления на грудину, с сопуствующим ухудшением дыхательных функций. Одновременно с этим отмечаются расстройства пищеварения, общее ухудшение самочувствия, колики в животе, ощущение распирания, появление отрыжки и изжоги.
Опухоли средостения
Формирование новообразования в этой анатомической области провоцирует сдавливание близлежащих органов – пищевода, легких, перикарда и вызывает стойкого ощущение тяжести и боли в грудине. При компрессии бронхов пациент страдает от одышки, приступов кашля. При защемлении нервных окончаний и верхней полой вены появляются такие симптомы, как отечность и синюшность кожи лица, головные боли, выбухание шейных вен, опущение века или сужение зрачков.
Если процесс злокачественный, то опухоль быстро прорастает в соседние ткани, вызывая боли в сердце, признаки плеврита, воспаление и увеличение лимфоузлов. Пациент жалуется на общую слабость, недомогание, отсутствие аппетита, быструю потерю веса.
Патологии опорно-двигательной системы
В эту группу заболеваний можно отнести остеохондроз шейного или грудного отдела позвоночника, сколиоз, протрузии и грыжи дисков.
Остеохондроз
При этом заболевании разрушению подвергается хрящевая ткань межпозвоночных дисков, в итоге диски «проседают», ущемляют нервные корешки , что вызывает различные нарушения – от ощущения нехватки воздуха, тяжести за грудиной, до появления постоянных, изматывающих болей в пораженном отделе позвоночника, ощущения ползания мурашек и онемения кожи. Иногда симптомы остеохондроза напоминают сердечный приступ, так как боли распространяются на грудину, отдают в руку и под лопатку. Но такие проявления сердечными препаратами купировать невозможно.
Сколиоз
Искривление позвоночника провоцирует осложнения со стороны различных систем организма и со временем может привести к развитию остеохондроза, заболеваниям пищеварительной и дыхательной системы, проявлениям вегето-сосудистой дистонии. Сколиоз грудного отдела сопровождается болезненными ощущениями и тяжестью в области груди и спины, нарушением дыхательных функций, быстрой утомляемостью, ощущением онемения и покалывания в верхних конечностях при ущемлении нервно-сосудистых пучков.
Травмы грудной клетки
Давящая тяжесть в грудине, затрудняющая дыхание может быть следствием перенесенной ранее травмы. Любые ситуации, связанные с сильным ударом в грудь, могут привести к поражению надкостницы, в результате появляются длительные боли в этой области, которые усиливаются при физической нагрузке и ослабевают в состоянии покоя. Выявить последствия травмы поможет рентгеновский снимок. Лечение занимается врач-травматолог.
Заболевания нервной системы
Регулярные стрессы, нервные срывы, психоэмоциональное перенапряжение сопровождаются ухудшением физического состояния – ощущением нехватки воздуха, комом в горле, давящей тяжестью в груди, головной болью, учащенным сердцебиением. Иногда стрессовая ситуация вызывает панические атаки, с потерей ориентации, удушьем, нарушением сердечного ритма, приступами страха и тяжелой тревоги. В таких случаях снять острое состояние помогает прием успокоительных средств.
Межреберная невралгия
Это патологическое состояние сопровождается болевым синдромом вследствие сдавливания межреберных нервов. Боли разной степени выраженности (от ноющих, до резких и стреляющих) распространяются от позвоночника к грудине. Сопровождаются они ощущением тяжести и сдавленности, затруднением движений, ограничением подвижности верхних конечностей. Причиной патологии могут стать переохлаждения, инфекции, ущемление нервов при остеохондрозе или развитие корешкового синдрома при межпозвонковой грыже в грудном отделе. Иногда симптомы невралгии сигнализируют о развитии таких тяжелых заболеваний, как опухоли спинного мозга, средостения или плеврит.
Таким образом, существует множество причин, способных вызвать тяжесть посередине грудины. При появлении подобного симптома не стоит затягивать с обращением к врачу, так как он может указывать на развитие опасных патологий.
Принципы диагностики
Тяжесть в грудине – признак многих заболеваний, поэтому пациенту предстоит широкий спектр лабораторно-инструментальных исследований. Кроме сбора анамнеза и физикального осмотра терапевт даст направление на:
- общеклинический анализ крови и мочи;
- биохимическое исследование крови;
- анализ мокроты и плевральной жидкости;
- ренгенографию грудной клетки, позвоночника;
- УЗИ внутренних органов;
- ЭКГ и ЭхоКГ сердца;
- ФГДС желудка.
При необходимости могут назначить ряд дополнительных исследований –процедуру спирометрии, суточного мониторирования ЧСС, компьютерную или магнитно-резрнансную томографию.
Получив результаты обследования, специалист поставит диагноз, на основании которого к лечению пациента подключаются узкие специалисты – кардиолог, гастроэнтеролог, невролог, пульмонолог, фтизиатр, онколог или нефролог.
Методы лечения
Тактика лечения зависит от вида патологии, причины, вызывающей характерный симптом, наличия сопутствующих заболеваний, тяжести состояния, возраста пациента и прочих нюансов.
При лечении заболеваний сердца и сосудов применяют препараты для снижения артериального давления, сердечные гликозиды, ингибиторы АПФ, средства для стабилизации сердечного ритма. При проявлениях атеросклероза назначают медикаменты для нормализации кровообращения, статины, фибраты, предотвращающие образование холестериновых бляшек.
При заболеваниях позвоночника применяют препараты из группы НПВС в уколах и таблетках (Диклофенак, Ибупрофен), инъекции витаминов (Актовегин, Комбилипен), которые снимают боль, купируют воспалительный процесс, улучшают процессы кровообращения в области поражения. Для снятия мышечных спазмов используют релаксанты Мидокалм или Баклофен.
При купировании симптомов межреберной невралгии в схему лечения включают миорелаксанты (избавляют от спазмов и болевого синдрома), противовоспалительные средства, в тяжелых случаях делают инъекции гормонов – Преднизолона, Дексаметазона.
При неврологических расстройствах врач назначит успокоительные средства (Персен, пустырник, валериану), при необходимости лечение дополнят транквилизаторами или антидепрессантами.
Подход к устранению проблемы, вызывающей тяжесть в грудине, индивидуальный. Правильное и эффективное лечение может подобрать только специалист с учетом основного заболевания. Самолечением заниматься недопустимо, это может иметь непредсказуемые последствия или привести к серьезным осложнениям. При появлении приступов удушья, тяжести и сдавливания в области грудины нужно, как можно скорее посетить врача или вызвать неотложную медицинскую помощь.
источник
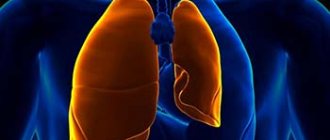
Легочные заболевания
Легочные патологии являются частой причиной развития болей посередине грудины и паники, провоцируемой их возникновением. Сильную боль в грудине могут вызывать:
- трахеит;
- плеврит;
- бронхит;
- абсцесс легких;
- пневмония.
Отнести боль к легочной можно, если присутствуют такие дополнительные признаки:
- невозможность полноценно вдыхать и выдыхать воздух;
- лихорадочное состояние;
- спутанность сознания;
- затруднение дыхания, покраснения кожных покровов;
- изменение (в том числе ускорение) ритма сердца;
- уменьшение показателей артериального давления;
- приобретение кожными покровами оттенков синего цвета.
Характерной особенностью плеврита является усиление болей в момент вдыхания воздуха, особенно, если человек лежит на спине.
Диагностика
Выяснением причины возникновения болей в грудной клетке занимается врач-терапевт или семейный врач. Для верификации диагноза обследуют костно-мышечный аппарат и внутренние органы. Основными являются инструментальные методы визуализации анатомических структур, для уточнения причины торакалгии выполняют лабораторную диагностику. Наиболее информативные методы:
- Электрокардиография.
Чтобы исключить или подтвердить кардиальную этиологию боли в левой части грудной клетки, регистрируют ЭКГ в стандартных отведениях. Расширения и деформация комплексов, подъем интервала ST указывают на ишемию миокарда. Для диагностики аритмий проводят мониторинг по Холтеру. - Ультразвуковые исследования
. Эхокардиография (ЭхоКГ) необходима, если болит грудная клетка с левой стороны. Оценивают сократительную функцию сердечной мышцы, фракцию выброса, признаки деструктивных поражений клапанного аппарата. УЗИ брюшной полости используется для выявления болезней селезенки, поджелудочной железы или желчного пузыря, вызывающих торакалгию. - Рентгенография
. На рентгенограммах ОГК можно обнаружить очаговые процессы в легочной ткани, объемные образования легких и средостения, которые обычно являются этиологическим фактором болей в грудной клетке. Женщинам назначают маммографию. Обзорная рентгенография ЖКТ рекомендована для обнаружения диафрагмальной грыжи, язвенных дефектов. - Эндоскопические методы
. Для диагностики повреждений пищевода, провоцирующих боль в грудной клетке, выполняют ЭГДС. Во время исследования изучают состояние слизистой оболочки, сократительную способность кардиального сфинктера. При тяжелом поражении дыхательной системы показана бронхоскопия для осмотра слизистой и взятия материала для бакпосева.
В общем и биохимическом анализах крови обнаруживают признаки воспалительных процессов, патологий печени и желчевыводящей системы. Бактериологический посев мокроты и промывных вод бронхов необходим для установления вида возбудителя. У женщин определяют концентрацию половых гормонов. При ощущении невыносимых болей в грудной клетке и подозрении на онкологическое заболевание проводят биопсию подозрительного образования для цитологического анализа.
Заболевания желудочно кишечного тракта
Легкие, пищевод , желудок – все эти органы расположены в грудном отделе, соответственно изменение их нормального состояния может являться причиной возникновения неприятных ощущений в этой области. Характер проявления болей органов ЖКТ отличен от тех, что сопровождают заболевания сердца и сосудов. А употребление седативных или сердечных препаратов не даёт никакого эффекта.
Если у человека присутствует грыжа, то она проявляется такими симптомами:
- изжогой;
- отрыжкой;
- болями за грудиной;
- рвотой;
- урчанием в животе;
- слишком быстрым насыщением во время приёма пищи.
Язвенная болезнь и гастрит диагностируются посредством проведения специальных исследований, а также наличия таких признаков:
- мучительные болевые ощущения в середине грудины;
- диспепсические расстройства;
- отрыжка;
- ощущения, что желудок распирает от наполненности;
- изжога;
- раздражительность;
- нарушения пульса (тахикардия).
Причины возникновения
Патологические процессы в грудной стенке, органах дыхания, находящихся внутри грудной клетки, заболеваниями сердца или аорты, иррадиацией (проведением) за грудину болей из позвоночника, органов брюшной полости – это все причины, вызывающие боль за грудиной.
Заболевания сердца
К этой группе относятся сердечные патологии, в частности, стенокардия, инфаркт миокарда. Характеризуются резкими болями, высокой интенсивности, обычно локализуется с левой стороны, отдает в левую руку, левую половину шеи, в спину с левой стороны.
При заболеваниях аорты ощущаются в центре, за рукояткой грудины. При закупорке легочной вены (легочной тромбоэмболии) также чаще бывают с левой стороны, в области сердца, но что отличает от боли при инфаркте миокарда, так это усиление при совершении дыхательных движений.
Заболевания легких
Наиболее часто встречаются причины боли, связанные с заболеваниями легких, когда в процесс вовлекается плевра. Это пневмонии, рак легкого, туберкулез, особенностью их является интенсификация боли при кашле, чихании, вдохе. При нижнем, диафрагмальном плеврите боль давящая, отдает в живот с правой стороны, что иногда приводит к ошибочному диагностированию заболеваний печени.
Заболевания и травмы грудной стенки
К заболеваниям грудной стенки относится остеомиелит, при этом грудина болит в определенном участке кости, чаще всего в центре, от дыхательных движений грудной клетки зависимости нет. При переломе грудины ощущается болезненность, резко усиливающаяся при движениях грудной клетки.
Заболевания опорно-двигательной системы
Боли в области груди, располагающиеся точно в центре или немного левее, могут быть симптомом межреберной невралгии, при которой происходит воспаление нервных волокон мышечных тканей.
Дополнительно можно отметить такие проявления патологии:
- боль усиливается при движениях;
- человеку трудно кашлять или чихать, все эти процессы сопровождаются неприятными ощущениями.
Причинами возникновения такого заболевания может выступать переохлаждение организма, полученные ранее травмы грудной клетки, позвоночника и конечностей.
Остеохондроз грудного отдела позвоночника ещё одно заболевание, провоцирующее боли в середине груди. Оно протекает с такими дополнительными признаками:
- постоянное сильное напряжение спинных мышц;
- онемение мышечного корсета спины;
- увеличение болевых ощущений во время глубоких вдохов, наклонов, поворотов или подъёма рук, по ночам и в холод;
- покалывание и «мурашки» бегающие в разных частях тела;
- чувство давления в груди;
- межреберные боли;
- холод или жар в области нижних конечностей.
С целью купирования болевого синдрома используется курсовой массаж, занятия лечебной физкультурой и прием обезболивающих и противовоспалительных препаратов.
Боль при травмах грудной клетки
Ощущать боль в области грудины человек может вследствие полученных в автоаварии, дружеской борьбе или пьяной драке травм. И от большинства пациентов можно услышать жалобы на ощущение боли в грудной клетке и спине.
Травма провоцирует разрыв мышц и кровеносных сосудов, а это и объясняет появление боли, которая начинает усиливаться при вдохе, поворотах и наклонах тела.
Очень опасно повреждение надкостницы при ударе в грудь. В этом случае человек может долго ощущать непрекращающуюся боль, которая начнет сходить на нет только по истечении многих недель.
Получение трещин и переломов грудины чревато не только болями, но и нарушением общего самочувствия, попытки же нащупать источник боли руками приводит к усилению неприятного ощущения.
Причиной боли может быть повреждение грудины , правда, в каждом случае она может сопровождаться различными симптомами. В состоянии покоя боль ощущается гораздо слабее, а любое движение и глубокое дыхание приводит к ее обострению.
Психологические заболевания на фоне стрессов
Боли посередине грудной клетки, которые сопровождаются ухудшением настроения, появлением депрессивных мыслей и возрастанием тревожности, могут быть последствиями перенесенных стрессовых ситуаций.
Возникновению таких болей подвержены люди мнительные, остро переживающие любые конфликтные ситуации. Если боль сопровождается панической атакой, заставляя человека сильно нервничать, задыхаться и страдать от перепадов давления и увеличения скорости сердечных сокращений, то речь идёт о вегетативных нарушениях нервной системы.
Для избавления от подобных проявлений имеет смысл обратиться за поддержкой к психологу или психотерапевту, которые помогут справиться с волнующими человека переживаниями, научат самоуспокоению и принципам медитации.
Симптомы заболеваний
При возникновении болей за грудиной симптоматика бывает довольно разной. Это объясняется широким спектром заболеваний, которые провоцируют неприятные болевые ощущения.
Опасные симптомы, при появлении которых, необходимо срочно обратиться к врачу:
- Резкий скачок температуры тела.
- Тошнота и позывы к рвоте.
- Увеличение потоотделения.
- Появление одышки и нарушенного дыхания.
- Потеря сознания. Может стать одним из основных симптомов инфаркта миокарда.
- Учащение или уменьшение частоты сердечных сокращений.
- Во время смены положения тела, кашле или активном движении возможно усиление болевых ощущений.
- Мышечная слабость.
- Ломота в теле.
Симптомы редко бывают одинокими, часто они комбинируются и мешают правильно оказать первую медицинскую помощь.
При появлении следующих симптомов необходимо сразу же вызвать скорую помощь:
- При изменении характера боли.
- Болевые ощущения то в левой части грудной клетки, то в правой.
- Усиление боли при положении лежа.
- Препараты первой помощи не выявляют эффективности.
Что за симптом: сдавливание в грудной клетке в центре, тяжело дышать? — ответ на вопрос читайте здесь.
ВРАЧИ РЕКОМЕНДУЮТ!Читать далее »
Что значит боль при вдохе и выдохе?
Боль в грудине при выдохе или вдохе не связана напрямую с миокардом, а является признаком следующих заболеваний:
- межреберная невралгия (боль локализуется чаще слева, неприятные ощущения усиливаются при попытке глубоко вздохнуть или при кашле);
- пневмоторакс (когда воздух скапливается между грудной стенкой и легким, характеризуется болью слева, которая усиливается, когда человек глубоко дышит);
- предкордиальный синдром (сильная боль неожиданно возникает во время вдоха, повторяется несколько раз за день, не связана с нагрузками, не требует специфического лечения).
Кардиалгии сердечного происхождения
Одна из распространенных причин болей в груди — перикардит.
Боль в грудной клетке при патологии сердца не всегда одинаково проявляет себя и может иметь различное происхождение. Каждое из заболеваний сердца имеет свои особенности, которые учитывает врач на этапе постановки диагноза.
Ишемическая болезнь сердца
Ишемия сердечной мышцы возникает при несоответствии между потребностью мышечных клеток в кислороде и его доставкой по венечным артериям. Патологические изменения этих сосудов при данной патологии варьируют от частичного сужения при наличии атеросклеротической бляшки до полной окклюзии тромбом, что определяет клинику заболевания от эпизодов безболевой ишемии до трансмурального инфаркта миокарда.
Боль при этой патологии ощущается человеком как давящая или сжимающая, обычно она локализуется за грудиной или в области сердца и иррадиирует в шею, под лопатку, нижнюю челюсть, руку (чаще левую). Говоря о своих ощущениях, больные показывают участок расположения боли, сжимая руку в кулак и прикладывая ее к груди, что еще раз подчеркивает характер боли. При стенокардии она:
- кратковременная;
- возникает после физической нагрузки;
- купируется приемом нитроглицерина.
При инфаркте миокарда боль:
- интенсивная;
- сопровождается вегетативной симптоматикой;
- не проходит после употребления нитратов.
Диагноз подтверждается изменениями на электрокардиограмме.
Перикардит
В наружной соединительнотканной оболочке сердца находятся болевые рецепторы. Нервные волокна от этих рецепторов идут в составе межрёберных, диафрагмальных и симпатических нервов, что определяет возможную иррадиацию болевых ощущений. При патологии перикарда происходит раздражение его рецепторного аппарата и у человека появляется острая боль в области сердца, нередко отдающая в верхненаружный край трапециевидной мышцы. В случае распространения воспаления на прилежащую плевру боли при перикардите могут иметь плевральный характер.
При сухом перикардите боль очень интенсивная. При этом ее характер может отличаться – она может быть тупой, острой, режущей. Она усиливается при попытке лечь на левый бок и уменьшается в положении сидя или наклоне кпереди. При обследовании обнаруживаются:
- шум трения перикарда;
- повышение температуры тела и симптомы интоксикации;
- изменения в крови (лейкоцитоз) и др.
Миокардит
Боль при миокардите (воспалении сердечной мышцы) появляется в грудной клетке после перенесенной инфекции, аллергии, паразитарной инвазии. Она имеет свои особенности:
- длительная, не приступообразная;
- ноющая или колющая;
- не связана с физической нагрузкой;
- не уменьшается после приема нитратов.
При обследовании у таких больных выявляются признаки миокардита:
- увеличение размеров сердца;
- аритмии;
- сердечная недостаточность и др.
Кардиомиопатии
Этот термин объединяет группу патологических состояний, общей чертой которых являются структурные и функциональные изменения сердечной мышцы при отсутствии патологии клапанов сердца, поражения венечных артерий и артериальной гипертензии. Кардиомиопатии могут быть первичными и вторичными. Причину первичных выяснить не удается. Для этого заболевания также характерен болевой синдром, который сочетается:
- с нарушениями ритма;
- увеличением размеров сердца;
- обмороками;
- застойной сердечной недостаточностью.
Боль при этом может длиться часами и уменьшается только после приема анальгетиков. На более поздних стадиях она может напоминать таковую при стенокардии и даже купироваться нитроглицерином, но другие проявления болезни позволяют поставить правильный диагноз.
Вторичная кардиомиопатия часто наблюдается на фоне гормональных перестроек, например, при патологическом климаксе. У больных возникают неприятные ощущения в области сердца различного характера и интенсивности, они продолжаются очень долго (недели, месяцы), то ослабевая, то усиливаясь. Такие боли:
- не провоцируются физической нагрузкой;
- сочетаются с одышкой, ощущением сердцебиений;
- ослабевают после приема седативных средств, применения горчичников.
У лиц, злоупотребляющих алкоголем, могут появляться колющие, ноющие боли в груди. Нередко такие приступы возникают по ночам, особенно на 2-3-й день после употребления алкогольных напитков. Такие пациенты имеют характерный внешний вид. У них выявляется:
- увеличение печени;
- симптомы сердечной недостаточности;
- различные нарушения сердечного ритма;
- изменения психики.
Патология аорты
Боли, напоминающие ишемические, возникают у лиц, страдающих выраженным стенозом устья аорты. При этой патологии они встречаются чаще, чем при других сердечных пороках. Такие ощущения обусловлены относительной коронарной недостаточностью, но выявить их связь с физической активностью не удается.
При недостаточности клапана аорты тоже присутствует болевой синдром. Однако механизм его совсем иной – низкое диастолическое давление в аорте в сочетании с атеросклеротическими изменениями.
Особое внимание следует уделить расслаивающей аневризме аорты, которая чаще выявляется у лиц пожилого возраста с большим стажем артериальной гипертензии. При этом заболевании внезапно возникают сильнейшие боли в груди с иррадиацией в спину, последующей миграцией вниз живота и нижние конечности. Типичным признаком данной патологии считается асимметрия артериального давления и пульса на руках и ногах.
ТЭЛА
При ТЭЛА боль интенсивная, не облегчается приемом анальгетиков.
Тромбоэмболия легочной артерии – угрожающее жизни состояние, распознать которое возможно с учетом некоторых клинических особенностей его течения:
- боль в грудной клетке различной интенсивности, чаще за грудиной, которая купируется только наркотическими анальгетиками;
- сочетание ее с одышкой, кашлем, кровохарканьем, страхом смерти;
- нарушения сердечного ритма по типу экстрасистолии, фибрилляции предсердий;
- в анамнезе – тромбофлебиты, переломы, оперативные вмешательства, длительный постельный режим.
Подтвердить диагноз позволяют данные объективного обследования и дополнительных методов диагностики (ЭКГ, рентгенография).
Вегетативная дисфункция
Болевые ощущения могут возникать вследствие вегетативной дисфункции ЦНС. Причем расстройства такого рода свойственны в большей степени детям и подросткам.
Причинами развития таких патологий являются:
- факторы психоэмоционального характера;
- поражения ЦНС, возникшие в перинатальном периоде;
- наследственность.
Признаками вегетативных дисфункций выступают:
- приступообразные боли за грудиной, имеющие сжимающий или давящий характер;
- ускоренное биение сердца;
- чувство нехватки воздуха;
- паническое состояние;
- изменения давления, с перепадами от низких цифр к высоким, и наоборот;
- снижение температуры тела;
- расстройства работы ЖКТ;
- кружение головы;
- бессонница;
- вялость;
- депрессивные настроения.
Как правило, проводимое обследование не выявляет у пациента серьезных физических отклонений. Приступы боли же возникают периодически, снижаясь и повышаясь, длясь от 5-10 минут до нескольких дней. А возникают они после того, как человек сильно переволновался или перенес сильные нагрузки физического характера.
Для купирования приступа требуется прием успокоительного средства (настойки пустырника, валерианы или Валидола).
Когда возникает?
Для дифференциальной диагностики имеет значение не только характер болевого синдрома, но и условия, провоцирующие обострение. Этими факторами могут быть вдох-выдох, нажатие на грудь или ребра, активное движение.
При движении
При ИБС, стенокардии, атеросклерозе коронарных сосудов, при поражении позвоночника сколиозом, остеохондрозом или радикулитом, при новообразованиях в грудном отделе часто появляется сильная боль в грудине посередине при движении конечностями или ходьбе.
Если болевой синдром в груди связан с движением, это серьезный повод для обращения к врачу.
В покое
При критичном сужении коронарных сосудов боль под грудиной посередине (точнее, за ней) способна возникнуть даже в спокойном состоянии, что не очень характерно для стенокардии, но имеет место именно при серьезных атеросклеротических поражениях.
Отличительная черта боли при стенокардии в покое — давящий, сжимающий или жгучий болевой синдром, почти всегда сопровождающийся одышкой или нехваткой воздуха.
Не кардиальные причины болевых сигналов в груди в спокойном состоянии могут быть связаны с патологиями позвоночника, невралгическими и опухолевыми заболеваниями, а также патологиями органов дыхания. Определить точную причину помогут диагностические процедуры, предложенные лечащим врачом.
При нажатии
Причиной болезненных сигналов, возникающих при нажатии на ребра или грудную клетку, может быть воспаление в надкостнице, приведший к нарушению сочленения ребер с центральной костью — синдрому Титце. Это заболевание характерно для пациентов подросткового и молодого возраста.
Но боль в грудине посередине при нажатии возникает не только по этой причине, а вследствие травмы или хирургического вмешательства, возрастных изменений в костно-хрящевых тканях, инфекций, гиповитаминоза и нарушений электролитного баланса.
При вдохе
Когда болит в грудине посередине и больно дышать, это может быть симптомом очень многих патологических состояний:
- плеврита;
- туберкулеза легких;
- пневмонии;
- бронхита;
- трахеита;
- опухоли дыхательных органов;
- ТЭЛА;
- сердечных патологий;
- травм;
- невралгических заболеваний.
Каждую группу вероятных причин характеризуют специфические дополнительные симптомы (кашель, одышка, синюшность кожи и другие), на основании которых выстраивается диагностическая гипотеза.
При дыхании
Бывает, боль затрудняет дыхание, усиливается при вдохе и выдохе. Причины таких симптомов:
- невралгические патологии;
- расстройства в работе ЖКТ;
- сердечно-сосудистые нарушения;
- болезни дыхательной системы.
Но не стоит заниматься самодиагностикой, об таких симптомах лучше рассказать врачу.
Общие рекомендации
Болезни сердца, органов дыхания, ЖКТ, опорно-двигательного аппарата и нервной системы – всё это может выступать в качестве факторов, провоцирующих боли в середине грудной клетки.
Чтобы не запустить собственное состояние, допустив развитие опасного заболевания или значительного ухудшения самочувствия, следует вовремя предпринять такие шаги:
- Обратиться за консультацией к терапевту, который назначит необходимый комплекс исследований и сдачу анализов для исключения ряда патологических состояний.
- Изменить пищевые привычки, исключив из рациона жирные, соленые, острые блюда. Вместе с тем, следует чаще употреблять свежие фрукты и овощи, кисломолочную продукцию, каши, и пить больше жидкости.
- Ввести в собственный образ жизни умеренную физическую активность. Она может выражаться в занятиях лечебной физкультурой, посещениях бассейна или курсов йоги, неспешных прогулках по парку или бегом по утрам.
- Отказаться от вредных привычек (частого питья кофесодержащих напитков, курения, употребления алкоголя или наркотических веществ). Органы дыхательной и нервной системы, сердце и сосуды обязательно оценят такую заботу и ответят полноценной работой на протяжении долгих лет жизни.
- Исключить стрессовые ситуации из собственной жизни: для этого следует сменить излишне нервное место работы или собственное отношение к подобным ситуациям. Для самоуспокоения не помешает освоить дыхательные техники, приёмы медитации и релаксации.
Причины
Причиной возникновения тянущих или жгучих болей посередине грудной клетки могут быть болезни сердца, сосудов, дыхательной системы, травмы и многие другие факторы.
Задайте свой вопрос врачу-неврологу бесплатно Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>>
Патологии сердца
Стенокардия и инфаркт миокарда
Описание болезни Стенокардия характеризуется сильными непродолжительными болями в груди. Причина патологии в непроходимости артерий, при котором сердечная мышца получает меньше крови.
Её вызывает атеросклероз, функциональные нарушения в организме, постоянное высокое давление, табакокурение, повышенный уровень холестерина в крови.
Инфаркт миокарда – патологии сердечной мышцы, при котором нарушается её питание кровью из-за поражения атеросклерозом. Сердцем не дополучается нужное количество кислорода, следствием становится отмирание участка сердца. Это явление может спровоцировать полная закупорка артерии или тромбы. Вероятность летального исхода в первые 2 часа после приступа очень высока. Характер боли Стенокардия — патология, характеризующаяся короткой тупой болью, которая повторяется короткими эпизодами. Наиболее часто проявляется при движении пациента, нагрузках. Дискомфорт проходит после того, как человек отдохнул.
При инфаркте возникают резкие приступообразные болевые ощущения похожие на стенокардию, но ощущения более интенсивные и длительные. У пациента приступ возникает даже, когда он лежит, находясь в состоянии покоя. Больного беспокоит сильное необъяснимое чувство страха. Дыхание больного становится чаще, его конечности пульсируют, возможна потеря сознания.
Кожные покровы бледнеют, возникает тошнота, человек потеет, его поташнивает. Речь нарушена.
Локализация
При стенокардии и инфаркте боль словно сдавливает грудь, ирригируя в левую область грудины. Она часто отдаёт в лопатку и руку.
Вмешательство врача
Для консультации, диагностики и лечения необходима помощь кардиолога
Диагностика
Диагностируют заболевание следующими методами:
- ЭКГ. При сужении артерий такая кардиограмма покажет отклонения от нормы.
- УЗИ сердца.
- Эхокардиограмма с нагрузкой
- Радиоизотопным сканированием.
Лечение
Чтобы вылечить стенокардию следует уменьшить количество приступов. Для этого врач понижает холестерин в крови, больному необходимо снизить вес, отказаться от вредных привычек, уменьшить уровень сахара в крови. Пациенту необходимо следить за своим давлением и не нервничать.
Все эти меры помогут уменьшить количество рецидивов.
- Лечение медикаментами. В качестве лекарств пациенту назначаются бета адреноблокаторы, блокаторы кальциевых каналов. Они не дадут сужаться артериям, а средства, содержащие нитроглицерин, усилят местное кровообращение, расширив сосуды.
- Хирургическое вмешательство. В сложных и запущенных случаях врачи предлагают коронарное шунтирование. Операция позволяет продолжить путь поступающей в сердце крови мимо поражённого сосуда. Медики предлагают ещё один вариант операционного вмешательства – ангиопластика. Хирург ставит специальный катетер, который раздувается механически, расширяя узкий сосуд, облегчая прохождение через него крови.
Острый перикардит
Описание болезни Воспаление околосердечной сумки, которое характеризуется болями за грудиной, усиливающимися при дыхании. Может быть вызвано бактериями, нередко возникает при ревматизме, болезнях почек, при пневмонии, инфаркте и туберкулёзе.
Характер боли
Болевые ощущения могут быть тупыми или острыми, бывают интенсивными, усиливаются при вдыхании, движении, резкой смене позы. Они могут продолжаться несколько дней, появляются шумы в сердце. Пульс и давление у пациента не меняется, но появляется одышка.
Локализация
Боли с левой стороны в грудной клетке, ирригируя в область лопаток.
Вмешательство врача
Лечится заболевание терапевтом и кардиологом.
Диагностика
Диагностировать заболевание можно на основе ЭКГ, анализов крови на уровень аспарагиновой аминотрансферазы. С помощью рентгена врач увидит изменения перикарда.
В некоторых случаях для выявления болезни врач берет пункцию.
Лечение
Методы лечения зависят от разновидности патологии и их природы. При острой форме перикардита следует провести госпитализацию, а хроническое течение болезни может лечиться амбулаторно.
- Диета. Рациональное питание с ограничением жиров животного происхождения. Пациент не должен пить алкоголь, следует уменьшить количество соли и употребляемой воды.
- Лечение противовоспалительными лекарствами для устранения симптомов заболевания. А также применяется терапия для купирования боли.
- Применение диуретиков для выведению жидкости, антибиотиков, противогрибковых средств.
- Стимуляция иммунитета.
- Операция применяется когда у больного тяжелые последствия и воспалительный процесс угрожает сердцу пациента, например, гнойные явления, «панцирное сердце».
Мерцательная аритмия
Описание болезни
Фибрилляция предсердий характеризуется нарушенным сердечным приступом, периодами возбуждений и сокращений предсердий пациента и отдельных мышечных волокон. Сердечные сокращения учащаются до 600 в минуту. Если приступ продолжается больше 2 суток, то у больного развивается ишемическая болезнь. Возможно образование тромбов. При хроническом течении наблюдается нарушение кровоснабжения сердца.
Характер боли
В некоторых случаях патология протекает без всяких симптомов, но чаще всего у человека начинаются боли в груди, учащается биение сердца. Возможны перебои в работе сердца и остановка.
Пациент слабеет, у него кружится голова, усиливается потоотделение, возникает одышка, больной начинает задыхаться. При постоянной болезни сердца мышца истощается, возникают застойные явления во внутренних органах, одышка при подъёме по лестнице. Ночью у пациента может быть отёк лёгких приступы удушья со свистящим дыханием.
Пациент может терять сознание, бывают параличи конечностей, резко падает давление, бывают остановки дыхания и сердца.
Локализация
Боль локализуются в области сердца, отдаёт в руки, реже в челюсть или брюшину.
Вмешательство врача
Для лечения необходимо лечение, назначенное врачом кардиологом.
Диагностика
Врач распознает мерцательную аритмию визуально, осматривая пациента, подсчитав пульс, услышав хрипы в лёгких пациента. У больного во время приступа резко падает давление.
Если врач затрудняется с диагнозом, то назначает:
- ЭКГ
- Холтеровское мониторирование
- УЗИ сердца с доплерографией.
- Рентген грудины
- Компьютерная томография
- МРТ
Лечение
- Лечение лекарствами происходит с помощью назначения тромболитических ферментов, мочегонных средств, бета-адреноблокаторов, антикоагулянтов и др. медикаментов. Курс лечения длится несколько лет.
- Хирургическое вмешательство. Пациентам рекомендуют упражнения по дыхательной гимнастике для выравнивания сердечного ритма.
- Специально разработанный комплекс ЛФК
- Операция. Этот метод применяется в случаях когда все остальные способы неэффективны. Катетерная абляция направлена на прижигание повреждённого участка. Абляция с кардиостимулятором характеризуется, работу сердца переводят на искусственного водителя ритма. Вшивание дефибриллятора используется для ликвидации приступа аритмии. Хирургическое вмешательство по типу лабиринта перенаправляют импульсы тока для нормализации работы сердца.
- Народные рецепты. Это составы из натуральных компонентов: калина, тысячелистник, семена укропа, грецкие орехи, мед и др.
Синдром пролапса митрального клапана
Описание болезни
Патология
характеризуется нарушением работы левого желудочкового клапана сердца (разрастание тканей клапана, миксоматозная дегенерация). В других органах нарушений нет. В процессе участвует задняя или передняя створка левого клапана. Иногда сопровождается деформацией костной ткани грудины.
Может быть вызвана ишемической болезнью сердца или ревматизмом сердца в хронической стадии.
Характер боли
Характеризуется периодическими болевыми ощущения в середине грудной клетки. На ранних стадиях часто протекает бессимптомно, а выявляется при медицинском обследовании. Пациент недомогает, у него на длительный период времени повышается температура до 37, 5 градусов. Потоотделение усиливается, в утреннее и вечернее время начинаются приступы мигрени. В ночное время пациент может задыхаться, делая судорожные глубокие вдохи. Боли, которые начинаются в области сердца не снимаются лекарствами, начинается аритмия. Врачи выявляют наличие шумов в сердце.
Локализация
Боли проявляются в области сердца, отдавая в середину грудной клетки.
Вмешательство врача
Для назначения лечения необходима консультация кардиолога и терапевта.
Диагностика
Для диагностирования используется УЗИ, эхокардиография, электрокардиография.
Лечение
- Необходимо нормализовать режим дня, спать не менее 8 часов, не перегружать организм физическими нагрузками
- Хорошо помогает курс психотерапии, аутотренинги, иглоукалывание, электрофорез.
- Массаж отделов позвоночника
- Врачи назначают бета-блокаторы, кардиотрофики, седативные лекарства
- Возможно назначение курса антибиотиков
Патологии крупных сосудов
Расслоение аорты
Описание болезни
Расслаивание аорты – опасная патология, которая может закончиться для больного летальным исходом. Характеризуется повреждением стенок аорты, создаёт лишний канал.
Осложнением может быть выбухание стенок сосудов в местах, где они становятся менее прочными.
Характер боли
Боль резкая интенсивная, возникает внезапно, у пациента могут неметь ноги (чаще левая). Болевые ощущения описываются пациентами, как раздирающие. Если при стенокардии боли имеют свойство стихать, то эти неприятные ощущения продолжаются и в состоянии покоя, и при смене поз.
У пациента резко повышается, а потом снижается давление, потоотделение становится сильней. Пульс асимметричен, человек чувствует усталость и слабость. Кожные покровы приобретают синеватый оттенок и бледнеют. Появляется одышка, человек хрипнет и шумно дышит. Иногда расслоение приводит к потере сознания и коме.
Локализация
Болеть начинает впереди грудины (проксимальное расслоение), болевые ощущения сзади грудной клетки или за лопаткой чаще всего проявляются при дистальном характере патологии.
По мере расслаивания аорты боль начинается и в шее, челюсти, между лопаток, ирригирует в спину и пах.
Вмешательство врача
Нужно срочное лечение у сосудистого хирурга, патология в основном исправляется только хирургическим путём.
Диагностика
Для диагностирования заболевания врачи используют следующие методы:
- Рентген грудины
- Чреспищеводная эхокардиография
- КТ-ангиография
- магнитно-резонансная ангиография
- ЭКГ
- Анализы крови
Лечение
Основным лечением при расслоении аорты будет срочная госпитализация в реанимацию и операция. Врачи купируют боль и выводят человека из состояния шока анальгетиками или наркотическими веществами.
Состояние больного стабилизируется. В редких неосложненных случаях возможно медикаментозное лечение. Если другие виды лечения неэффективны, то пациенту проводят операцию проводя пластику клапана аорты, протезируя его, проводят трансплантацию коронарных артерий.
Тромбоэмболия лёгочной артерии
Описание болезни
Это закупоривание артерий лёгких тромбом, нередко является следствием родовой деятельности, начинается после операций, травм лёгких и т. д. Патология на втором месте по летальным исходам после сердечно-сосудистых заболеваний и онкологии. Заболевание сложно диагностируется, с этим связана столь высокая смертность. При вскрытии тела больных статистика свидетельствует что у половины из них заболевание не было диагностировано.
При своевременном лечении болезни количество летальных исходов снижается до 10%.
Характер боли
Симптоматика этой патологии очень разнообразна, что усложняет диагностирование. Все зависит от скорости развития негативных процессов в лёгких, стадии заболевания и предпосылок, вызвавших тромбоэмболию лёгочной артерии.
Болевые ощущения зависят от места попадания тромба, например, если он находится в крупной артерии, то у пациента может наблюдаться только одышка и ничего больше, а при перекрывании мелких сосудов боль резкая, жгучая, интенсивная.
У человека резко развивается одышка. Начинается сильное сердцебиение, кожа пациента бледнеет, становится серой, нарушается работа кишечника, возникает напряжение в брюшном отделе. Аорта пульсирует, начинаются шумы в сердце, падает давление.
Наполняются кровью вены шеи и брюшного отдела, начинают выбухать.
Локализация
Болевые ощущения локализуются посередине грудной клетки, походя на признаки плеврита.
Вмешательство врача
Для лечения необходимо вмешательство сосудистого хирурга.
Диагностика
Для диагностирования используются следующие методы:
- ЭКГ
- Рентген
- Компьютерная томография
- МРТ
- Эхокардиография
- Ультразвуковое исследование вен
- Сцинтиграфия
Лечение
- Медикаментозное лечение: внутривенно фраксипарин, гепарин натрия; перорально варфарин;
- Использование лекарств для растворения тромбов, например, стрептокиназа, урокиназа, альтеплаза.
- Врачи могут применять следующие мероприятия: непрямой массаж сердца, оксигенотерапию, искусственную вентиляцию лёгких, введение солевых растворов капельницами.
- Операция. Это может быть ликвидация эмбола или стенки артерии с бляшкой. Нередко необходима пластическая операция сердца, из-за растягивания правого желудочка.
- Установка кава-фильтра, что позволяет делать профилактику заболевания.
Заболевания дыхательных путей
Ларинготрахеит, бронхит
Описание болезни
Это воспалительные заболевания, развивающиеся вследствие инфекции, сопровождающиеся кашлем, ознобом, осложнением дыхания.
Характер боли
Болевые ощущения могут быть острыми или тупыми, но непременно усиливаются при кашле. Пациент жалуется на першение в горле, у него саднит за грудиной, возникает мучительный кашель, при котором чувствуется боль.
Кашель сухой из-за отёка голосовых связок, поднимается температура, мокрота густая. Гортань пересыхает, возникает хрипота в голосе.
Возможно увеличение лимфоузлов на шее.
Локализация
Боль начинается за грудной клеткой при кашле.
Вмешательство врача
Лечит это заболевание педиатр, пульполог, отоларинголог.
Диагностика
Врач выявляет заболевание на основе визуального осмотра пациента, при жалобах больного, при прослушивании. При необходимости делается рентген, компьютерная томография, МРТ.
Проводится анализ крови, мазков мокроты. Иногда делается биопсия слизистой гортани.
Лечение
- Щадящий режим для голосовых связок
- Диета с отсутствием солений, горячих или холодных блюд, острых приправ. Дополняется обильным щелочным питьем.
- Медикаментозное лечение антивирусными лекарствами (циклофен, Ингавирин); антибиотики (Флемоклав, Азитромицин); антигистаминные лекарства (Зиртек, Супрастин); препараты, снимающие воспаление (Парацетамол).
- Обязательно применения лекарств от кашля (Синекод, Коделак) и отхаркивающих средств, мулокилитики (Мукалтин, доктор Мом).
- Применение гомеопатических средств.
Плеврит
Описание болезни Воспаление плевры (оболочки, которая защищает лёгкие) из-за бактерий (стрептококки, грибов, пневмококков и т. д.), травм, туберкулёза, аллергических реакций.
Характер боли
Болевые ощущения часто можно перепутать с сердечными, врачи исключают вероятность сердечного приступа ЭКГ. Когда человек лежит на поражённом месте, то дискомфорт уменьшается. Характер боли интенсивный, у пациента повышается температура, ему сложно дышать, кашель тоже происходит с болью.
Пульс у больного становится частым.
Локализация
Обычно боли локализуются за грудиной, становятся сильней при вдохе-выдохе. При нетипичных формах возможна ирригация в живот, поэтому иногда плеврит можно спутать с приступом аппендицита.
Вмешательство врача
Лечит заболевание врач пульполог.
Диагностика
- Для диагностирования заболевания необходим рентген для выявления затемнений, скоплений жидкости.
- Пункция жидкости в плевре
- Биохимия крови
- Биопсия плевры
- Осмотр пациента
- Прослушивание лёгких
- Пальпация грудной клетки
Лечение
- Пациенту необходимо соблюдение постельного режима с обтиранием влажной смоченной в тёплой воде салфеткой.
- Снятие воспаления с помощью гормональных, антибактериальных, противоотечных лекарств.
- Симптоматическое лечение: снижение температуры жаропонижающим, купирование боли анальгетиками, повышение защитных сил организма иммуностимуляторами.
- Физиотерапия с прогреванием грудины
- Откачивание содержимого плевры, что не устраняет компрессию внутренних органов
- Местное лечение: втирание растирок, накладывание компрессов и повязок.
- Восстановление с помощью ЛФК, йоги, приём витаминов и минералов, полноценное питание.
Рак (лёгкого, бронхов, плевры, метастатическое поражение лимфоузлов)
Описание болезни
Новообразование злокачественного характера лёгких, которое вызвано вдыхание канцерогенов, табакокурением, вредным производством.
Характер боли
На ранних этапах болезнь протекает бессимптомно, он просто похож на бронхит в хронической стадии или заболевание ОРВИ. Поэтому нередко диагностирование рака происходит на запущенной стадии болезни. При центральной форме онкологии патология проявляется быстрей из-за нарушений дыхания.
Сначала начинается тупая боль в грудной клетке, которая возникает периодически; потом болевые ощущения становятся настолько сильными, что человек не может спать, облегчают состояние только наркотические вещества. Кашель нередко сопровождается мокротой с кровью, визуально похожей на розовое или красное желе. Начинается одышка.
У пациента кружится голова, повышается температура, происходит потеря веса.
Локализация
Боли локализуются в грудной клетке на месте очага заболевания, но при прорастании опухоли могут начинаться в области рёбер, в районе близлежащих внутренних органов.
Вмешательство врача
Лечит заболевание врач-онколог.
Диагностика
Диагностируют онкологическое заболевание следующими методами:
- Рентген в двух проекциях
- Флюорография
- Бронхоскопия
- КТ
- МРТ
- Медиаскопия
- Биопсия лимфатических узлов, внутренних органов
Лечение
- Хирургическое вмешательство
- Химиотерапия, направленная на подавление роста клеток опухоли. Делается при помощи Винкристина, Карбоплатин, Иринотекан, Этопозида.
- Курс лучевой терапии. Основные методики: технология (IGRT) (облучает поражённые клетки, корректирует, переводит нагрузки на другой участок ткани); брахитерапия (перемещение к клеткам средств, которые усиливают их действие); «умный нож» (точное воздействие кибер-ножа на поражённые клетки).
- Гормональная коррекция
- Иммунотерапия
Болезни органов желудочно-кишечного тракта
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Описание болезни
Хроническая патология ЖКТ, возникающая из-за периодического заброса пищи в пищевод с последующим повреждением слизистых оболочек, близлежащих органов (бронхи, глотка, трахея).
Характер боли
Пациент жалуется на изжогу, кислую отрыжку. Нередко начинаются болевые жгущие ощущения при глотании и после приёма пищи, в редких случаях возникает рвота с последующей икотой. Пациент может жаловаться на болезненность за грудиной, походящие на инфаркт или стенокардию.
Ночью из-за забрасывания в пищевод пациент начинает кашлять, у него в глотке першит, возникает осиплость, возможно развитие бронхита или астмы.
Симптоматика усиливается при физических нагрузках, после еды.
Локализация
Жгущая боль, сопровождающаяся изжогой, локализуется в подложечной области, ирригирует в шейный отдел, плечи. Начинается через 1-2 часа после еды. Может становиться сильней после выпивания газировки, при движении.
Вмешательство врача
Для диагностики и назначения лечения необходима консультация терапевта и гастроэнтеролога.
Диагностика
- Тест с ингибитором протонной помпы.
- Внутрипищевой рН мониторинг
- Фиброэзофагогастродуоденоскопия
- Хромоэндоскопия пищевода.
- ЭКГ
- УЗИ внутренних органов
- Рентген.
- Анализы крови и кала
Лечение
- Хирургическое вмешательство необходимо только в крайних случаях.
- Соблюдение диеты и специальных рекомендаций. Из рациона исключаются горячие блюда, нельзя употреблять много еды на ужин, есть цитрусовые, шоколад и жирное. Нельзя делать резкие наклоны вперёд после еды, не рекомендуется ношение тесной одежды и корсетов, чтобы не поднимать внутрибрюшное давление.
- Рекомендуется снижение веса при наличии ожирения.
- Нельзя пить спазмолитики, простагландины.
- Курс медикаментов: антациды (Алмагель), прокинетики (Мотилиум).
Эзофагит
Описание болезни
Это патология, характеризующаяся воспалительным процессов слизистых оболочек. Если не лечить болезнь, то осложнениями станет пептическая язва, возникновение перфорации пищевода. Существуют разные виды патологии: болезнь бывает как острой, так и хронической. Она поражает поверхностные слои слизистой или глубокие.
Поражение пищевода может быть полным, в некоторых случаях, воспаление распространяется только на верхний или нижний отдел.
Характер боли
Проявления боли зависят от воспалительного процесса. Например, при катаральной форме пищевод чувствителен только к холодным и горячим блюдам. При тяжёлых формах появляются интенсивные жгучие боли. При глотании тоже начинается боль. Пациент жалуется на повышенное отделение слюны, изжогу, возможны приступы рвоты с кровью. Потом симптомы исчезают, но в течение 3 месяцев на стенах пищевода появляются рубцы.
Локализация
Болезненность ощущается за грудиной, может ирригировать в шейный отдел и в спину.
Вмешательство врача
Для лечения заболевания необходима консультация хирурга и гастроэтеролога.
Диагностика
- Рентген
- эзофагоскопия,
- эндоскопическая биопсия слизистой
- Гистологическое исследование
- Эзофагоманометрия
Лечение
- Приём медикаментов: антациды и лекарства из группы фамотидина.
- Диета с исключением алкогольных напитков, пищи усиливающей выделение желудочного сока
- Курс антибиотиков
- Отказ от транквилизаторов и седативных препаратов
- Физиотерапия (электрофорез, грязелечение).
- Операция. Делается в крайне тяжёлых случаях при рубцевании тканей пищевода.
Инородные тела пищевода
Описание болезни
Инородные тела в пищеводе бывают не так часто, но попадания в него монет, костей, протезов, пищи, мелких деталей игрушек требуют быстрой помощи. Застревать предметы в нём могут из-за большого объёма предмета в сравнении с просветом пищевода, опухоли и т. д.
Характер боли
Если у игрушек нет острых краёв, то родители часто и не подозревают, что потерянный предмет застрял в пищеводе. При попадании в пищевод тела с острыми краями замечено сильное слюнотечение. Такие дети отказываются от пищи, не хотят лишний раз поворачивать голову. При попадании тел с гладкой поверхностью пациент может кашлять, пьёт, но не ест густую пищу.
Наблюдаются нарушения дыхания.
Пациент чувствует жажду, теряет вес от недостатка воды. При нахождении предмета в верхней части пищевода гортань отодвигается вперёд и становится шире. Если проводить пальпацию впереди гортани, то возникает ноющая боль, которая проходит, как только врач убирает пальцы. Пациента знобит, может наблюдаться температура
Локализация
Боль развивается ниже того места куда попало инородное тело
Вмешательство врача
Для консультации и диагностики может понадобиться помощь хирурга и терапевта.
Диагностика
- Визуальный осмотр пациента
- Эзофагоскопия
- Рентген
- КТ
- Фистулография
Лечение
Главные меры, которые врач может предпринять – это извлечение предмета. Это можно сделать щадящим способом при помощи обволакивающих веществ, специальной диетой, промыванием фурациллином.
Если инородное тело не удаляется, то нужно провести эндоскопию с извлечением под общей или местной анестезией.
Язвенная болезнь желудка
Описание болезни
Это болезнь хронического характера с частыми рецидивами. При ней формируются дефекты в желудке с проникновением под слизистые оболочки. При болезни чередуются периоды ремиссии и обострения.
Характер боли
Клиническая картина патологии может быть разной, она зависит от болевого порога пациента, стадии болезни, локализации очага, индивидуальных характеристик человека. Характер боли бывает постоянным и периодическим (в ночное время, после приёма пищи). Болезненность, наблюдаемая у пациента, бывает тянущей, тупой, острой и т. д. Варьируется и её интенсивность: от сильной до чуть заметной болезненности.
Пациент жалуется на тяжесть в животе после еды, отрыжку, изжогу, пониженный аппетит и задержку дефекации.
Локализация
Боль наблюдается в левой стороне грудной клетки, отдаёт в руку или спинной отдел, ребра, поясницу, область таза.
Вмешательство врача
Для лечения необходима консультация хирурга и гастроэнтеролога.
Диагностика
Выявление заболевания производится с помощью анализа крови, фиброэзофагогастродуоденоскопии, рентгена, рН-метрии и суточного мониторирование рН желудочного сока.
Лечение
- Курс антибиотиков (Амоксициллин, Тетрациклин).
- Лечение антисекреторными препаратами, которые нейтрализуют соляную кислоту (Маалокс).
- Приём Ранитидина, Омепразола, Сукральфата, Де-нола и т. д.
- Рекомендуется приём антидепрессантов и транквилизаторов.
- Для купирования боли используют спазмолитики, например, но-шпа.
- Назначают лечение пробиотиками, например, Линекс.
Обязательно посмотрите следующее видео
Причины боли в груди: диагностические этапы
Можно следовать такому несложному алгоритму действий:
- принять таблетку Нитроглицерина либо Аспирина (которую желательно всегда иметь при себе);
- принять лежачее положение;
- расстегнуть одежду, мешающую дыханию;
- организовать доступ свежего воздуха в помещение;
- применить дыхательные техники (к примеру, глубокий вдох – кашель, снова вдох и опять принудительный кашель).
Вне зависимости от причин болей в середине грудины, вызывающих панический страх, следует держать себя в руках, не попадая в плен фобий и переживаний. Своевременный осмотр врача и следование его рекомендациям, позволят сберечь собственное здоровье и жизнь.
При острой мучительной боли необходимо немедленно вызвать «Скорую помощь». Требуется исключать такие причины, как инфаркт миокарда, расслаивающую аневризму, пневмоторакс, тромбоэмболию легочной артерии, сухой плеврит и спонтанную эмфизему средостения.
Сбор анамнеза
При уточнении истории заболевания обращают внимание на такие особенности:
- тромбофлебит может стать причиной инфаркта легкого или тромбоэмболии легочной артерии;
- туберкулез, эмфизема легких, болезни соединительной ткани могут осложниться спонтанным пневмотораксом;
- пневмония или абсцесс легких сопровождается лихорадкой и ознобом;
- причиной внезапной боли чаще становится опоясывающий лишай и межреберная невралгия.
Боль в грудной клетке: виды болей, что делать
Возникшая в грудной клетке боль свидетельствует о неполадке в организме, игнорировать такой сигнал нельзя. Чтобы предупредить возможные в будущем проблемы, важно вовремя определить и устранить причину сбоя.
Что означает боль в груди
Такое состояние в медицинской практике называют торакалгией. Термин создан на основе латинского слова «торакс», что в переводе на русский язык означает грудь, как верхняя часть скелета туловища, или грудной отдел позвоночника.
Жалобы на болевые ощущения в этой области врачи слышат не только от стариков, но и от людей в расцвете сил. Это вторая после болей в животе причина обращения за медицинской помощью.
Первое, что приходит на ум человеку при появлении очевидной боли в груди, – дисфункция сердечно-сосудистой системы.
Но в действительности причин, от чего может болеть грудная клетка, много. Их может быть несколько, одновременно переплетающихся. На качестве жизни негативно отражается любая разновидность боли в грудной клетке, независимо от причины ее возникновения.
Часть из них – кратковременные болевые ощущения, опасности не представляют, поводом для беспокойства не являются. Некоторые же виды могут сигналить о развитии состояний, угрожающих здоровью и самой жизни больного.
Так, сильная и резкая боль в грудной клетке, напоминающая приступ, требует неотложной врачебной помощи.
Чтобы отдифференцировать опасную боль, которую нельзя откладывать, от физиологической нормы, следует ответить себе на ряд вопросов:
- в каком точно месте (или на каком участке) ощущается боль или дискомфорт в области груди;
- какого типа боль, ее распространение;
- как долго болит грудная клетка;
- что служит провоцирующим фактором;
- какие симптомы сопутствуют болезненному состоянию.
Что может болеть в грудной клетке
Многообразие причин, почему болит грудная клетка, и сложность решения объясняется анатомией вкупе с физиологией. Это костно-хрящевой образование, важный элемент защиты организма, имеет структуру замкнутого полого пространства.
Ее скелет образован:
- ребрами, соединенными с позвоночным столбом (12 грудных позвонков);
- грудиной, защищающей от травм и повреждений уязвимые легкие, сердце, печень, пищевод, важнейшие артерии;
- мышечным каркасом;
- диафрагмой, играющей главную роль в дыхательном процессе;
- связочным аппаратом.
Потенциально все эти органы и участки могут являться источником боли. Анализируя, из-за чего еще может болеть грудная клетка, следует вспомнить об анатомических особенностях женского тела, ее репродуктивной системе.
У женщин причиной болезненных ощущений в грудине дополнительно может являться:
- физиологическая боль, возникающая как реакция нервной системы в ответ на различные стимулы, повреждающие или разрушающие железистую и соединительную ткань женской груди. Грудные железы женщины обильно пронизаны нервными волокнами;
- заболевания молочной железы – онкология, инфекционные воспаления, болезни фиброзно-кистозного характера;
- циклические изменения гормонального фона – в период менопаузы или связанные с менструальным циклом (изменения в нейрогуморальной системе регуляции, в яичниках, матке, других внутренних половых органах);
- наступление беременности;
- травмы груди, оперативные вмешательства.
Для обозначения чувства дискомфорта или боли, локализующейся в любой части молочной железы, используют термин «масталгия». Это собирательное понятие, представляет собой не диагноз, а клинически значимый симптокомплекс.
Еще одной причиной, почему болит грудная клетка у мужчин, является гинекомастия – доброкачественное увеличение грудной железы. Часто наблюдается у бывших спортсменов, резко прекративших занятия, мужчин с опухолевыми заболеваниями, нарушениями работы эндокринных желез.
В группу риска также входят мужчины, длительно применяющие гормональные, антипсихотические препараты, транквилизаторы.
Этиология боли в области грудной клетки
Болью в грудине сопровождаются многие заболевания и нарушения.
В зависимости от причин возникновения дискомфорта принято различать 2 вида болевого синдрома:
- Вертеброгенный – обусловлен патологией позвоночника либо окружающих его тканей. Возникает в результате сдавливания, раздражения нервных корешков ветвей грудных спинномозговых нервов или в связи с избыточным мышечным тонусом. Чаще всего провоцируется остеохондрозом или грыжей межпозвонкового диска. Причиной того, что болит грудная клетка, также может быть нестабильность или перелом позвонков, грудной либо шейный спондилез, радикулит, опухоли, болезнь Бехтерева, стеноз позвоночного канала, травмы, спондилоартропатии, разновидности дегенеративно-дистрофического и инфекционного поражения.
- Невертеброгенный – связан с заболеванием внутренних органов, сосудов или носит психогенный характер. Основной причиной боли в грудине или области сердца служит ухудшение коронарного кровообращении, стенокардия, миокардит. Торакалгией сопровождается ишемия сердца, ревматизм, перикардиты, некроз миокарда. К возникновению невертеброгенного синдрома приводит аневризма аорты, закупорка легочной артерии, неврозы, панические проявления, болезни органов дыхания, воспаление слизистой ЖКТ, панкреатит, опухолевые заболевания, грыжа или спазм пищевода, язва желудка.
Как распознать причину боли
Чтобы решить, что делать, если болит грудная клетка, стоит ли вызывать скорую помощь, необходимо диагностировать состояние своего организма и попытаться самостоятельно определить причину боли по симптомам. О происхождении болевых ощущений можно судить по их характеру, интенсивности, локализации и по тому, какие еще симптомы преобладают в клинической картине.
В первую очередь следует обратить внимание на временной фактор.
Какие признаки позволяют исключить кардиологию и заподозрить невралгию:
- постоянная боль, сохраняющаяся днем и ночью, по утрам может утихать, при ходьбе усиливаться;
- место, в котором ощущается дискомфорт, обычно точно соответствует локализации патологического процесса. Может наблюдаться явление иррадиации, когда процесс возбуждения распространяется на другие нервные центры, отзывается в пояснице, плечевом поясе. В таких случаях отмечается характерное усиление болевых ощущений при физической нагрузке, при смехе, чихании, глубоких вдохах, кашле;
- при надавливании на точки, расположенные вдоль позвоночника, начинает ощущаться боль или увеличивается ее интенсивность;
- местное повышение температуры, гиперемия;
- мышечные боли, нарастающие при наклоне корпуса вперед, подъеме или вытягивании рук, развороте плеч;
- защемление нерва сопровождается онемением того участка, в котором произошло сдавливание;
- болевое состояние разовое, связано с определенным действием или ситуацией – чрезмерной перегрузкой, переохлаждением, простудой, а также при неудачно выполненном движении или резком наклоне, либо травме.
При сердечных недугах четкая локальная болезненность наблюдается редко, имеет место преимущественно отраженная периодическая боль, которая не длится постоянно, часто проявляется приступами. На какие симптомы стоит обратить внимание?
Так, если:
- печет, ноет грудная клетка, прослеживается связь с приемом пищи – диагностируется гастрит, язва, колит или панкреатит. Нарушение сопровождается изжогой, отрыжкой, расстройством стула;
- болит в центре груди либо в верхней части – простуда, скорее всего бронхит, либо проблемы с сердцем;
- болит выше груди – можно предположить последствие действия сквозняков, поднятия тяжести;
- ломит грудную клетку, монотонно щемит в груди, тяжело дышать, возможно, повысилось потоотделение, появилось головокружение, но других явных симптомов не обнаруживается – так обычно проявляют себя стрессы, тревожность, негативные эмоции, неврозы;
- не связанная с дыханием постоянная давящая, временами пронизывающая боль (особенно в районе молочной железы) – ситуация должна насторожить, т.к. это может являться признаком формирования злокачественной опухоли;
- приступообразная боль, возникающая за грудной клеткой, длящаяся 3-5 минут, чувство давления, жжения, сжатия в сердечной области или более широко слева – вероятно стенокардия, нередко на фоне эмоционального напряжения или физической перегрузки.
Как лечить и что делать при болях в грудной клетке
Точно определить первопричину болевого синдрома может только квалифицированный медик, проведя опрос, первичный осмотр, лабораторно-диагностические исследования.
Каждая конкретная ситуация требует использования своей специально подобранной схемы терапии.
К какому врачу обращаться: пациентам с жалобами на боль в груди помогает терапевт, невролог, кардиолог, а при необходимости, врач узкой специализации – пульмонолог, гастроэнтеролог, онколог.
В качестве доврачебной помощи больному следует остановиться, успокоиться, обеспечить приток свежего воздуха, принять валидол, нитроглицерин, иное лекарство, назначенное врачом. Следует знать, что при невралгии сосудорасширяющие средства не работают, для облегчения состояния применяют анальгетики (обычно в виде мазей, свечей, пластырей).
Что делать при ломоте в груди: если это не проявление сколиоза, а результат влияния психологических факторов, помочь могут седативные, психотропные средства.
Состояния, требующие экстренного реагирования:
- тупая продолжительная боль, длящаяся от получаса до суток и более, когда болит вся передняя часть грудной клетки, при этом прием препаратов нитроглицерина не приводит к регрессу – инфаркт миокарда;
- иррадиация в левое подреберье, плечо, подмышечную впадину, шею, челюсть;
- нестерпимая режущая боль на любом участке;
- сильная распирающая боль (нередко отек верхних конечностей, шеи), блуждающая вдоль позвоночника, говорит об аневризме грудной аорты. Если наблюдается замедленный пульс, цианоз, обморок, то это свидетельствует о расслоении аорты – процессе, представляющем летальную опасность;
- внезапная острая боль при дыхании вкупе с кашлем, лихорадкой, откашливанием мокроты с кровью – тромбоэмболия легочной артерии, угрожает жизни. Может привести к инфаркту легкого, стойкой гипотензии, шоку;
- дополнительные проявления – нехватка воздуха, ком в горле, нарушение сознания, сердцебиения, стойкое повышение или понижение артериального давления, рвота.
В любом случае откладывать посещение врача не стоит, лечение должно быть своевременным и комплексным.
Источник: https://proartrit.ru/bol-v-grudnoy-kletke/
Прочие факторы развития
Не всегда дискомфорт, особенно тянущая боль в грудине, оказывается результатом кардиальных патологий. В 40-50% ситуаций причина вообще не связана с мышечным органом.
- Гастрит и язва желудка. В первом случае речь о воспалении, во втором — о формировании эрозий на слизистой оболочке. Оба состояния могут давать отраженный дискомфорт. Грудная клетка оказывается основной мишенью.
- Рефлюкс-эзофагит. Заброс кислоты обратно в пищевод. При длительном течении патологического процесса возникают стойкие ноющие боли в надчреаной области, острый характер дискомфорт нетипичен.
- Травмы грудины. Переломы дают наиболее резкие, выраженные ощущения.
- Воспаление легких или пневмония. Инфекционного происхождения. С левой стороны. Характеризуется сильными, давящими болями. Нитроглицерин эффекта не дает.
- Остеохондроз. Дегенеративно-деструктивное заболевание позвоночного столба.
- Грыжи дисков (экструзии).
- Миозит или воспаление скелетных мышц.
- Межреберная невралгия. Частая причина неприятных ощущений.