Здравствуйте! У моего отца-пенсионера обнаружена атрофия мышц ног. Лечение, которое ему назначено, не дает результатов. Что можно сделать еще?
Если развивается атрофия мышц ног, лечение назначается с учетом причины, вызвавшей болезнь. Происходит замена эластичной мышечной ткани на соединительную, не обладающую способностью сокращаться. Подобные изменения могут привести к параличу.
Атрофия — патология, представляющая опасность, может стать причиной потери способности двигаться. Проявления:
- слабость в ногах, усиливающаяся в результате физической нагрузки;
- чувство дрожания;
- нарушение походки;
- чувство ползания мурашек;
- изменение объема больной мышцы;
- трудность при подъеме по лестнице и спуске.
Симптомы и лечение
Начало болезни сопровождается быстрой усталостью ног, увеличением в размерах икроножных мышц. Чаще бывают атрофированные проксимальные мышцы ног. Отмечается ограничение двигательных функций, пациенту трудно встать из положения лежа.
Атрофирование мышц ног может длиться несколько лет. Болезнь поражает одну или обе стороны сразу, симметрично или асимметрично. Симптомы зависят от:
- состояния организма;
- возраста;
- формы заболевания;
- причины, вызвавшей патологический процесс.
При выборе лечения руководствуются возрастом больного, причинами развития болезни, степенью тяжести.
Назначают медикаментозные средства:
- Галантамин для улучшения проводимости нервных импульсов.
- Пентоксифиллин для лучшего кровоснабжения ног (Папаверин, Но-Шпа обладают аналогичным действием).
- Витамины группы В нормализуют функции периферической нервной системы, ускоряют обменные процессы в тканях, что помогает быстрее восстановить объем мышц.
Лечение длительное, в течение нескольких месяцев требуется повторение курса. В этот период проводится физиолечение и массаж, лечебная гимнастика. Все назначения делает врач, и только после консультации с ним можно изменять выбранную схему. Из средств народной медицины используют настойку кальция (готовят ее из свежих яиц с соком лимонов), лекарственные травы, зерновые.
Важно устранить причину. Следует обратить внимание на неврологические и инфекционные заболевания, атеросклероз. К сожалению, пока нет препаратов, которые гарантированно устраняют атрофию мышц. При правильном лечении процесс замедляется, быстрее восстанавливаются мышечные волокна, утраченные возможности понемногу возвращаются.
Атрофия мышц руки , кисти, предплечья развивается в основном, как вторичное заболевание на фоне нарушения иннервации (питания, кровообращения) на определенном участке мышечной ткани и реже, как первичное (как правило, при миопатии), когда двигательная функция не нарушается.
Причины атрофии мышц руки, плеча и кисти
Для развития мышечной атрофии предрасполагающими причинами являются: профессиональный фактор (постоянное перенапряжение при тяжелом физическом труде), лучезапястного сустава, эндокринная патология – ожирение, и заболевания щитовидной железы, акромегалия; рубцовые процессы после перенесенных травм, метаболические и системные заболевания (красная волчанка), различного генеза, врожденные патологии развития нижней конечности.
Симптомы атрофии мышц руки, плеча и кисти
Атрофия мышц – это серьезное заболевание, в результате которого происходит поражение преимущественно мышечных волокон. Основным типичным признаком является симметричность поражения (кроме миастении) и медленное развитие болезни (за исключением миозита), атрофия пораженных мышц и ослабление сухожильных рефлексов при сохраненной чувствительности.
Большинство периферических нервов имеют смешанную структуру, и при поражении нарушается работа чувствительных, двигательных и вегетативных волокон. Бывает, что больше всех оказывается затронутым одно из волокон.
Если в процесс вовлечены двигательные волокна, то наступает парез мышц, которые иннервируются этим нервом. Больной предъявляет жалобы на мышечную слабость, низкий тонус мышц. Атрофия развивается не сразу, а спустя 2-3 месяца после поражения. При отсутствии надлежащего лечения через год-полтора мышца полностью атрофируется.
Если в процесс вовлечены чувствительные волокна, клиника проявляется парастезиями – больные ощущают чувство покалывания, бегание мурашек. Неврологическая симптоматика выражается в виде гиперстезий (повышенная чувствительность), либо гипестезией (пониженная чувствительность). Ощущение онемения в пораженной конечности появляется при обширном поражении нервных волокон.
В большинстве случаев происходит снижение болевой чувствительности при сохранении тактильной. На поздних стадиях развития заболевания происходит глубокая гипестезия вплоть до полного отсутствия чувствительности. Покраснение или побледнение кожных покровов, появление мраморного рисунка говорит о сосудистых нарушениях, которые возникают при поражении непосредственно вегетативных волокон.
Как правило, присоединяется повышенная или пониженная потливость пораженной конечности. Беспокоит жгучая боль гиперпатического характера, иррадиирущая на всю вовлеченную в процесс конечность. Нарушается трофика (клеточное питание) тканей вследствие глубоких вегетативных расстройств.
Атрофия мышц руки начинается, как правило, с наиболее удаленных или дистальных отделов верхних конечностей. Рука приобретает вид «обезьяньей кисти» за счет поражения межкостных мышц и пальцев. Наблюдается полная потеря сухожильных рефлексов, но сохраняется чувствительность в пораженной конечности. По мере прогрессирования заболевания в процесс включаются мышцы шеи и туловища.
Диагностика атрофии мышц руки, плеча и кисти
Постановка диагноза не вызывает в настоящее время особых сложностей в связи с введением в клиническое обследование метода электромиографии и биопсии пораженных мышц. Больному назначается в обязательном порядке биохимический и общий анализы крови, анализ мочи; в сыворотки крови определяют активность мышечных ферментов (в основном методом КФК). В моче подсчитывают показатели креатина и креатинина. По показаниям больной направляется на КТ или МРТ шейно-грудного отдела позвоночника и головного мозга, обследование на эндокринологическую патологию.
Лечение атрофии мышц руки, плеча и кисти
При выборе метода лечения учитываются следующие факторы: форма заболевания, тяжесть и распространенность процесса, возраст больного. Наряду с медикаментозным лечением большое значение придается правильному питанию, выполнению физиотерапевтических процедур, прохождению курсов лечебного массажа и гимнастики, электролечению. В отдельных случаях уместно назначение больному сеансов психотерапии.
В настоящее время не существует лекарственного средства, которое способно полностью вылечить атрофию мышц, но правильный выбор метода лечения и вовремя установленный диагноз позволяют затормозить патологический процесс, восстановить регенерацию мышц и возвратить пациенту утраченные способности. Главное, неукоснительно придерживаться рекомендаций врача.
Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Атрофия мышц — ослабление мышечных волокон, уменьшение их размеров или перерождение из-за длительной неподвижности. Даже незначительная атрофия влечет за собой снижение подвижности и силы мышц. Другими словами, болезнь приводит к истончению и даже исчезновению мышечных волокон, а значит к долгосрочной обездвиженности или ограничению двигательной активности пациента.
Профилактические меры
Для предотвращения мышечной атрофии необходимо соблюдать следующие правила:
- питаться сбалансированно;
- избегать сильных нагрузок;
- своевременно обращаться к врачу;
- носить удобную обувь;
- вести здоровый образ жизни.
Атрофия мышц – сложная патология, от которой невозможно избавиться полностью. Если соблюдать все рекомендации, посещать врачей и правильно питаться, можно существенно улучшить качество жизни.
Малахов Юрий
Сердечно-сосудистый хирург высшей категории, флеболог, специалист УЗИ, Заслуженный врач РФ, доктор медицинских наук
Варикоз и все проблемы, связанные с бёдрами человека.
- Варикозная болезнь нижних конечностей.
- Постфлебитический синдром.
- Острый тромбофлебит.
- Трофические язвы.
- Тромбоз глубоких вен.
- Лимфэдема нижних конечностей.
- «Сосудистые звездочки».
- Облитерирующий атеросклероз сосудов нижних конечностей.
- Синдром диабетической стопы.
- Стенозы сонных артерий.
Высшее образование:
- 1985 — Военно-медицинская академия имени С. М. Кирова (лечебно-профилактическое дело)
- 1986 — Военно-медицинская академия имени С. М. Кирова (интернатура северного флота по специальности: «хирургия», г. мурманск.)
- 1991 — Военно-медицинская академия имени С. М. Кирова (клиническая ординатура на кафедре военно-морской и госпитальной хирургии)
Повышение квалификации:
- 1992 — Тренинг по ангиографии и сосудистой хирургии в Гамбурге, Германия
- 1992 — Хирургия сосудов
- 2003 — Сердечно-сосудистая хирургия
- 2004 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2006 — Лимфедема и венозный отек: Европейский опыт лечения
- 2006 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2008 — Сердечно-сосудистая хирургия
- 2008 — Лазерная система Dornier Medilas D MultiBeam
- 2009 — «Ультразвуковые методы исследования в диагностике хирургической патологии сосудов нижних конечностей»
- 2009 — Сердечно-сосудистая хирургия
- 2009 — Тренинг во флебологической клинике; Висбаден, Германия.
- 2012 — «Рентгенэндоваскулярная диагностика и лечение»
- 2013 — «Сердечно-сосудистая хирургия»
- 2016 — «Ультразвуковая диагностика»
Опыт работы:
- 1985-1989 Большая атомная подводная лодка Северного флота
- 1989-1991 Военно-Медицинская Академия им.С.М.Кирова
- 1991-1994 Центральный военно-морской клинический госпиталь
- 1994-1998 Центральный военно-морской клинический госпиталь
- 1998-2015 Центальный военно-морской клинический госпиталь
- 2016-н. в. Многопрофильная клиника ЦЭЛТ (Центр эндохирургии и литотрипсии)
Атрофия мышц – серьезное заболевание, приводящее к уменьшению объемов и преобразованию мышечной ткани. Истончение мышечных волокон может привести к ограничению двигательной активности, а то и к полному обездвиживанию больного.
Чаще всего заболевание развивается при малоактивном образе жизни, различных травмах, патологиях суставов, нарушениях нервной системы. При наличии явных признаков возникновения атрофии мышц, а это – быстрая утомляемость, снижение мышечного тонуса или характерные подергивания конечностей, во избежание дальнейших осложнений больному необходимо обратиться за врачебной помощью. В качестве дополнительного лечения можно воспользоваться рецептами народной медицины, но только после консультации с врачом-невропатологом.
Лечение атрофии мышц настойкой из яичной скорлупы, лимона, мёда и коньяка
Считается, что атрофия мышц может развиться на фоне нехватки кальция в организме. Казалось бы, пополнить его запасы довольно легко, ведь в аптеках продаются всевозможные препараты с этим макроэлементом, однако для организма человека полезен только органический кальций.
Эффективную кальциевую настойку можно приготовить по такому рецепту. Взять свежие яйца с белой скорлупой в количестве 6 штук, хорошенько вымыть их и аккуратно сложить в стеклянную банку. Выжать сок из 10 лимонов и залить им яйца. Горлышко банки обвязывается марлей, а сама она оборачивается темной бумагой, после чего на 5-8 дней ставится в теплое место до полного растворения яичной скорлупы.
Яйца аккуратно вынимаются, а в банку заливается 300 г подогретого липового меда, перемешанного с 200 мл коньяка. Во избежание разложения кальция снадобье хранится в темном прохладном месте и употребляется по 1 десертной ложке 3 раза в сутки сразу же после приема пищи.
Лечение атрофии мышц травяным настоем
В травяной сбор для лечения атрофии мышц входят: корень аира, шалфей, льнянка, кукурузные рыльца и спорыш, взятые по 100 г. Для приготовления настоя 3 ст. ложки перемешанных измельченных трав следует залить в термосе 0,7 л кипятка и оставить на ночь. После процеживания полученную жидкость делят на 4 равные порции, каждая из которых выпивается за час до еды.
Лечение атрофии мышц овсяным квасом
Овсяный квас при атрофии мышц можно пить круглый год, ведь он не только полезный, но и вкусный. Чтобы приготовить удивительный напиток, следует взять пол-литровую банку качественных овсяных зерен (в оболочке, но не в шелухе), промыть их 3 раза и пересыпать в 3-х литровую банку, наполненную очищенной водой. Туда же следует добавить 1 ч. ложку лимонной кислоты и 3 ст. ложки сахара. Через 3 дня квас будет готов. За счет одной порции овса квас можно готовить 3 раза, добавляя сахар и воду (без лимонной кислоты).
Также рекомендуется как можно чаще употреблять в пищу пророщенные зерна пшеницы, есть кукурузную, пшенную и овсяную каши, использовать продукты с высоким содержанием витамина B.
Лечение атрофии мышц при помощи камышовых метелок
Самым популярным рецептом народной медицины при атрофии мышц считается рецепт, для приготовления которого используют метелки камыша. Их применяют в свежем виде, собирая с октября по март. Две жмени метелок заливают кипящей водой на 45 минут, после чего обкладывают ими конечности, закрепляя на теле повязками и тепло укутывая. Когда компресс остынет, больному массируют руки и ноги, тщательно растирая мышцы, начиная с кончиков пальцев.
Формы
Для начальной стадии болезни характерны такие симптомы как патологическая утомляемость мышц ног при беге и ходьбе, реже – спонтанные подергивания мышц и увеличение объемов икроножных мышц. Заболевание первоначально локализуется в нижних конечностях, тазовом поясе, бедрах, что ведет к атрофии мышц ног. Это вызывает затруднения при ходьбе, особенно по лестнице, приводит к изменению походки.
Первичная атрофия мышц
Основной симптом — прямые поражения мышцы. Данный вид патологии может быть обусловлен плохой наследственностью или ушибами, травмами, физическим перенапряжением. В этом случае больной быстро утомляется, тонус его мускулатуры снижается, отмечаются непроизвольные подергивания мышц, что говорит о нарушениях двигательных нейронов.
Вторичная атрофия мышц
Этот вид патологии развивается чаще всего после перенесенных инфекций и сильных травм. У пациентов наблюдается атрофия мышц ног, кистей и предплечья, что влечет частичный или полный паралич конечностей. В большинстве случаев недуг прогрессирует медленно, но обострения сопровождаются сильными болями.
Вторичную форму заболевания подразделяют на несколько типов:
- невральная миотрофия, когда наблюдается атрофия мышц ног с деформацией голеней и стоп. При ходьбе человеку приходится высоко поднимать колени, походка сильно нарушается. Постепенно стопы утрачивают рефлексы, а болезнь прогрессирует на остальные конечности;
- мышечная атрофия Арана-Дюшена, локализуется в некоторых отделах рук. У больных атрофируются пальцы и межкостные мышцы, в результате этого верхние конечности приобретают вид так называемой «обезьяньей кисти». Чувствительность рук сохраняется, но при этом сухожильные рефлексы отсутствуют. Процесс неуклонно прогрессирует и доходит до атрофии мышц шеи и туловища;
- прогрессирующая атрофия мышц впервые проявляется, как правило, у детей. Заболевание протекает крайне тяжело, характеризуется потерей сухожильных рефлексов, гипотонией и подергиванием конечностей.
Анатомия грудных мышц
Непосредственно к грудным относят следующие мышцы:
- Межреберные мышцы. Расположены межу смежными ребрами. Основная функция заключается в сокращении межреберных промежутков, что обеспечивает акт выдоха.
- Передние зубчатые мышцы. Расположены непосредственно над скелетом грудной клетки. Они тянуться от 1−9 ребер до внутреннего края лопаток с обеих сторон. Основная функция мышц заключаются в создании так называемого мышечного кольца, которое прижимает лопатки к ребрам со стороны спины. Таким образом передние зубчатые мышцы косвенно принимают участие в движениях пояса верхних конечностей.
- Малые грудные мышцы. Также начинаются от ребер. Но идут поверх зубчатых мышц и крепятся к акромиальному отростку лопатки. При ее сокращении лопатка оттягивается вперед и вниз. Также мышцы могут принимать участие во вдохе.
- Большие грудные мышцы. Своей широкой частью мышцы прикрепляются к нижнему краю ключицы, хрящам ребер и сухожилиям широчайшей мышцы живота. Другим своим краем мышцы крепятся на бугристость плечевой кости. Мышцы участвуют в движении рук и акте дыхания.
Это важно! Таким образом, все мышцы груди (за исключением межреберных) участвуют в движениях верхних конечностей или его пояса, а также способствуют дыханию. Этими обстоятельствами определяется перечень причин, приводящий к их дистрофическим изменениям. Также данные обстоятельства являются ведущими при развитии клиники поражений мышц.
Лечение
Выбор методик и средств лечения атрофии мышц зависят от возраста пациента, тяжести процесса и формы заболевания. Медикаментозная терапия обычно включает подкожное или внутримышечное введение следующих препаратов:
- Атрифос или Миотрифос (аденозинтрифосфорная кислота);
- витамины E, В1 и В12;
- галантамин;
- прозерин.
Большое значение в лечении также имеет правильное питание, лечебная гимнастика, массажные и физиотерапевтические процедуры, психотерапия. Когда атрофия мышц протекает у ребенка, который отстает от сверстников в интеллектуальном развитии, назначают нейропсихологические сеансы.
Атрофия мышц – симптом определённого патологического процесса, который приводит к истончению мышечных волокон, и как следствие этого, к обездвиженности больного. Следует отметить, что развитие данной патологии довольно длительное по времени — от нескольких месяцев до нескольких лет. Фактически происходит замена мышечной ткани на соединительную, что влечёт за собой нарушение или полную утрату двигательной функции у человека. Лечение такого нарушения должно осуществляться строго под контролем профильного медицинского специалиста.
Этиология
Клиницисты выделяют два типа этиологических факторов атрофирования мышц — первичный и вторичный. Первичная форма недуга является наследственной, и какие-либо неврологические патологии могут только усугубить патологию, но не станут провоцирующим фактором.
К вторичным этиологическим факторам относят следующее:
- постоянное физическое напряжение, которое является следствием чрезмерных физических нагрузок в спорте или ввиду особенностей трудовой деятельности;
- инфекционные патологии;
- травмы нервных окончаний;
- патологии двигательных клеток головного мозга;
- инфекционные заболевания с типичной этиологией.
Кроме патологических процессов, которые могут привести к атрофии мышц, следует выделить общие предрасполагающие факторы для развития этого патологического процесса:
- нарушения в работе периферической нервной системы;
- паралич;
- механическое повреждение позвоночника;
- отсутствие полноценного питания и отдыха;
- поражение организма токсическими веществами;
- нарушение обменных процессов в организме;
- длительный постельный режим.
Следует отметить, что довольно часто этот симптом может наблюдаться после сильной травмы опорно-двигательного аппарата или нахождения без движения. В любом случае реабилитацию после таких патологий должен проводить только квалифицированный медицинский специалист. Самолечение (в этом случае речь идёт не только о приёме медикаментов, но и о массаже, ЛФК) может привести к полной инвалидности.
Почему развивается атрофия?
Обстоятельства, из-за которых возникает мышечная атрофия, бывают двух типов. Первый тип относится к отягощенной наследственности. Происходит усугубление состояния неврологическими расстройствами, но они не провоцируют атрофию. Вторичный вид патологии связан с внешними первопричинами: патологиями и травмированием. У взрослого человека мышцы начнут атрофироваться сперва на руках.
У детей миоволокна атрофируются из-за:
- Неврологических нарушений, например, аутоиммунная патология, вызывающая парез мышц (синдром Гийена-Барре).
- Доброкачественной псевдогипертрофической миопатии (миопатия Беккера). Появляется из-за отягощенной наследственности в подростковом возрасте и у молодых людей 25–30 лет. Это легкая степень атрофических изменений с поражением икроножных миоволокон.
- Травмы при родах, тяжело протекающей беременности.
- Спинномозгового паралича у ребенка, вызванного инфекцией (полиомиелит).
- Инсульта у ребенка. Нарушаются микроциркуляторные процессы в сосудах головного мозга из-за тромбов или геморрагии.
- Аномального развития поджелудочной железы.
- Хронически протекающих воспалений мышечных тканей.
Основные причины мышечной атрофии у взрослых:
- Работа, при которой человек испытывает постоянное перенапряжение.
- Неправильно подобранные занятия физкультурой, когда нагрузка неверно рассчитана по весу человека.
- Эндокринные дисфункции. Если человек болен, например, сахарным диабетом, то нарушаются процессы метаболизма, возникнет полинейропатия.
- Полиомиелитная инфекция или иные инфекционные патологии, вызывающие нарушение движений.
- Онкологические процессы позвоночного столба, вызывающие сдавление спинномозговых нервных волокон. Нарушается их питание с проводимостью.
- Парализация после травмы, инфарктных изменений головного мозга.
- Сосудистые нарушения и расстройства ЦНС, ПНС. Возникает дефицит кислорода, мышцы голодают.
- Хронический интоксикационный синдром, возникающий при длительном контакте химическими токсинами, алкогольная, наркотическая интоксикация.
- Физиологическое старение, из-за которого мышцы атрофировались.
Симптоматика
На начальном этапе развития атрофия мышц спины или других частей тела проявляется только в виде повышенной утомляемости от физических нагрузок. Как следствие этого, больного могут беспокоить болевые ощущения.
По мере развития симптоматики, клиническая картина может дополняться следующими симптомами:
- при атрофии мышц конечностей наблюдается ;
- ограничение движений рук, ног, туловища;
- изменение привычной походки;
- потеря чувствительности конечностей;
- пониженное артериальное давление.
Если причиной атрофии мышц бедра или других частей тела стал инфекционный процесс, то клиническая картина может дополняться следующими симптомами:
- – бессонница днём и повышенная сонливость ночью;
- , особенно в ночное время суток;
В том случае, если причиной спинальной атрофии мышц стало поражение нервной системы, то общая клиническая картина может дополняться следующими признаками:
- нарушения двигательной функции, вплоть до полного паралича.
Степень выраженности симптоматики при спинальной атрофии будет полностью зависеть от тяжести травмы или степени ухудшения тонуса мышц. Поэтому к врачу нужно обратиться при первых же признаках поражения мышечной ткани. В таком случае серьёзных осложнений можно избежать.
Особенности проявлений у детей
Так как атрофированные мышцы у детей в большинстве случаев обусловлена генетическими факторами, то первые симптомы могут выявляться еще внутриутробно — отмечаются поздние и слабые шевеления плода, после рождения такие дети обычно погибают в первые несколько недель жизни из-за паралича дыхательной мускулатуры.
При развитии атрофии в младенческом возрасте формируется так называемый синдром вялого ребенка, у таких детей отмечается характерная «поза лягушки» – с широко разведенными бедрами и распластанным животом, выраженное снижение общего тонуса и двигательной активности, при некоторых заболеваниях наблюдается расстройство сосания, глотания и дыхания.
Дистрофия мышц у ребенка старшего возраста проявляется нарушениями двигательной активности, специфическими деформациями конечностей.
Диагностика
При подозрении на развитие атрофического процесса мышц следует обращаться сразу же за медицинской помощью. Специализация врача при первичном осмотре будет зависеть от текущей клинической картины и общего состояния пациента.
Программа диагностики состоит из следующего:
- физикальный осмотр с выяснением общего анамнеза;
- клинический и биохимический анализ крови;
- электромиография;
- гормональные исследования;
- УЗИ щитовидной железы;
- биопсия мышечной ткани;
- тестирование нервной проводимости;
- КТ и МРТ.
Дополнительные методы диагностики будут зависеть от текущей клинической картины и состояния пациента на момент обращения за медицинской помощью. Важно — если пациент принимал какие-либо препараты для устранения симптоматики, об этом следует уведомить врача до начала диагностики.
Лечение
Базисная терапия будет полностью зависеть от установленного первопричинного фактора. Лечение, в первую очередь, будет направлено на устранение основного недуга, а уже потом симптоматики.
Выделить единую программу лечения, в этом случае, невозможно, так как атрофия мышц это неспецифический симптом и терапия будет зависеть не только от этиологии, но и от возраста больного. В любом случае практически всегда в комплекс лечебных мероприятий включают ЛФК, массаж и оптимальные физиотерапевтические процедуры.
Профилактика
Целенаправленных профилактических мероприятий нет, так как это симптом, а не отдельный недуг. Следует в целом придерживаться правил здорового образа жизни и выполнять профилактику тех недугов, которые могут вызвать подобное нарушение.
Такое заболевание, как атрофия мышц голени, является достаточно редкой патологией, развивающейся по ряду причин, связанных с нарушением питания и иннервации мышечной ткани, а также при нарушении внутренних обменных процессов мышцы.
Это важно!
Заболевание представляет собой деструктивный процесс поперечнополосатых мышц, сопровождающийся уменьшением органа в объеме, замещением мышечных волокон жировой и соединительной тканью, а также значительным снижением функциональных возможностей пораженной конечности.
Атрофия мышц чаще развивается у мужчин в молодом возрасте, а также среди людей, имеющих нарушение двигательной функции ног и перемещающихся в инвалидной коляске. Помимо этого, влияние на развитие атрофического процесса может оказывать выраженный атеросклероз сосудов либо другие факторы, влияющие на их пропускную способность.
Атрофия мышечной ткани, в том числе и тканей голени, может быть первичной или вторичной. Первичная форма развивается как самостоятельное заболевание, чаще связанное с нарушением обменных процессов непосредственно в пораженной мышце. Вторичные атрофии являются результатом других имеющихся соматических и неврологических заболеваний.
Краткая характеристика заболевания
В медицинской практике различают несколько видов атрофии, но о них мы поговорим чуть ниже, а пока более подробно остановимся на причинах появления данной патологии. Атрофия мышц ног и других конечностей тела возникает вследствие:
- снижения обмена веществ и старения организма;
- хронических заболеваний желез внутренней секреции, кишечника, желудка, соединительной ткани;
- инфекционных и паразитарных заболеваний;
- нарушений нервной регуляции мышечного тонуса, связанных с отравлениями, полиневритами и другими факторами;
- врожденной или приобретенной недостаточности ферментов.
Причины развития атрофических явлений в мышцах голени
В зависимости от формы заболевания (первичная или вторичная), атрофия мышц ног может развиваться по нескольким различным причинам. Так, первичная атрофия зачастую возникает вследствие следующих патологических процессов:
- Наследственное нарушение обменных процессов непосредственно в самой мышце
- Инфекционные процессы в поперечнополосатых мышцах
- Травматические поражения, связанные с длительным нарушением процессов питания мышцы
- Частое физическое перенапряжение без соответствующего восстановительного режима
Вторичные атрофии, как было сказано выше, являются результатом генерализованных соматических заболеваний. При этом факторы, оказывающие влияние на развитие атрофии, далеко не всегда оказывают непосредственное воздействие на мышцы ног.
В формировании вторичных мышечных атрофий играют роль такие заболевания, как:
- Повреждение нервных стволов, иннервирующих нижние конечности, и передних рогов спинного мозга. Патология может возникать вследствие воздействия инфекционных, травматических, трофических факторов.
- Нарушение кровообращения, сопровождающееся недостаточным кровоснабжением нижних конечностей
- Длительное бездействие мышечных групп, связанное с инвалидностью пациента и его перемещением в инвалидной коляске.
- Генетическая патология процессов иннервации нижних конечностей в области спинного мозга
Атрофия мышц бедра и голени может брать свое начало с воздействия некоторых провоцирующих факторов. Так, способствует развитию заболевания длительное курение, злоупотребление алкоголем, питание, включающее в себя большое количество вредных жиров и способствующее развитию атеросклероза.
Это важно!
Атрофические явления, при наличии предпосылок к ним, могут развиваться при низкой физической нагрузке, сидячем или лежачем образе жизни. Имеет значение и другая крайность — чрезмерные физические нагрузки, не обеспеченные достаточным для восстановления мышечной ткани количеством белков и углеводов.
Общие причины деформации контрактуры
Наиболее распространенными причинами контрактуры являются бездействие и образование рубцов в результате травмы или ожога. Люди, у которых есть другие состояния, которые мешают им двигаться, также подвергаются более высокому риску деформации контрактуры.
Например, часто развиваются контрактуры у людей с тяжелым остеоартритом (ОА) или ревматоидным артритом (РА). Поскольку их мышцы и суставы не двигаются в обычном диапазоне, в этих тканях может проявиться контрактура.
Например, контрактуры суставов распространены у пациентов, выписанных из отделений интенсивной терапии или после длительного пребывания в больнице. Также они очень часто встречается у людей, перенесших инсульт и паралич.
Другие причины включают заболевания, которые передаются по наследству или развиваются в раннем детстве, такие как:
- Мышечная дистрофия. Люди с этим заболеванием часто испытывают напряжение в мышцах, потому что значительно более слабые мышцы ухудшают их способность двигаться.
- Церебральный паралич. Это заболевание вызывает мышечную напряженность и ограничивает движение.
- Заболевания центральной нервной системы. К ним относятся полиомиелит, рассеянный склероз (РС) или болезнь Паркинсона.
- Воспалительные заболевания. Наличие ревматоидного артрита (РА) подвергает большему риску деформации контрактуры.
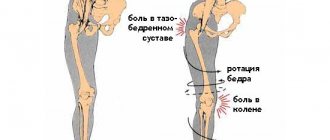
Клинические признаки и диагностика атрофии мышц нижних конечностей
Развитие заболевания происходит медленно, с постепенным увеличением степени выраженности клинической картины. Первые симптомы болезни заключаются в появлении мышечной слабости, изменении походки больного, быстрой утомляемости. Походка, возникающая на начальном этапе развития атрофии, развалистая, напоминает утиную.
Со временем становится визуально различимо значительное уменьшение пораженных мышц в объеме. Они теряют тонус, становятся дряблыми. Больной не может длительно ходить, быстро устает. Ему требуется отдых.
При атрофии мышц голени возникает деформация и атония нижней части конечности. При этом поднятие пациентом ноги приводит к безвольному обвисанию стопы. При нарушениях нервной проводимости, являющейся причиной атрофии, конечность может терять болевую чувствительность, утрачивать имевшиеся ранее рефлексы.
Непосредственно атрофия крайне редко сопровождается развитием болевого синдрома. Однако подобные ощущения могут возникать по причине основного заболевания, вызвавшего атрофические явления (перемежающаяся хромота при атеросклеротических поражениях сосудов ног).
Диагностика заболевания осуществляется на основании визуального осмотра, пальпации мышечных образований ног, а также после оценки их функционального состояния. При этом важно помнить о возможных явлениях псевдогипертрофии, когда подкожный объем тканей может быть сохранен за счет жировых и соединительнотканных отложений, возникающих на месте атрофированной мышцы.
Лечебная физкультура и физиотерапия
Комплекс упражнений для восстановления атрофированных мышц разработан так, чтобы нагрузка подавалась дозировано, с постепенным увеличением. При этом мышечная масса увеличивается, функциональность возвращается.
На первом этапе проводятся занятия, не допускающие уставание или возникновение болезненного ощущения. Все движения выполняются в медленном режиме. Важно понимать, что на данный момент тело ослаблено и не имеет той силы, которая была до поражения.
Рекомендуют начинать с упражнений в воде. Это позволяет при минимальной нагрузке заставить работать все группы мышечного аппарата. К тому же вода позволит снизить болезненные ощущения. Регулярные занятия в бассейне способствуют возвращению тонуса в пораженных участках тела, мышцам возвращается память о функционировании. Происходит расслабление поврежденных мышечных тканей. Все упражнения желательно проводить с инструктором, который подскажет правильность выполнения и сможет посоветовать дополнительные движения для лучшего результата.
Находясь в бассейне, выполняют следующие действия:
Ходьба по бассейну не несет угрозы здоровью, наоборот мышцы развиваются и укрепляются. Также значительно здоровее становится нижняя часть тела. В это время для тренировки верхней половины используются предметы, взятые для удержания равновесия.
Хорошие результаты дает поднимание ног на высоту бедра. Отжимание от пола бассейна позволяет разработать мышечный аппарат верхних конечностей. Для этого нужно подойти к стенке бассейна, положить руки на пол и поднять свое тело из воды до положения вытянутых рук, затем плавно вернуться в воду. Если это упражнение невозможно выполнить, то используется более простая версия: согнутые локти положить на пол, наклониться к стене.
После достаточного укрепления мышц, приступают к выполнению упражнений без использования водного пространства. При этом первые занятия проводятся под наблюдением врача или опытного инструктора, то второй этап разрешен для самостоятельного выполнения.
Движения выполняются из положения лежа. Это и поднятие ног, тренировка рук, нагрузка на все тело.
Лечение атрофии мышечной ткани
Это важно! Существующее лечение атрофии мышц бедра и голени является комплексным мероприятие, включающим в себя меры как фармакологического, так и физиотерапевтического воздействия. Помимо этого, в качестве вспомогательной меры могут использоваться некоторые рецепты народной медицины и лечебная физкультура.
Помимо этого, важным моментом в лечении атрофии является устранение фактора, вызвавшего заболевание. Так, проводится активное лечение атеросклероза, инфекционных и неврологических болезней.
Медикаментозное лечение мышечной атрофии
Медикаментозное лечение мышечной атрофии бывает направлено на улучшение кровотока в пораженной конечности, улучшении проведения нервного импульса, повышении активности анаболических обменных процессов.
Так, наиболее часто пациентам назначают следующие лекарственные препараты:
- Нивалин (галантамин). Данный препарат способствует значительному облегчению проведения нервного импульса. Используется длительно, с постепенным увеличением и снижением дозы. Может применяться исключительно по назначению врача в форме подкожных, внутримышечных или внутривенных инъекций.
- Пентоксифиллин (трентал). Используется с целью расширения периферических кровеносных сосудов и улучшения кровотока в нижних конечностях. С этой же целью могут быть использованы и спазмолитические средства (папаверин, но-шпа).
- Витамины группы В (цианкобаламин, тиамин, пиридоксин). Витамины способствуют улучшению проведения нервного импульса и работы периферической нервной системы в целом. Помимо этого, они значительно повышают интенсивность обмена веществ в органах и тканях, что способствует более быстрому восстановлению утраченного мышечного объема.
Физиотерапевтические методики
Является показанием для назначения пациентам курса электролечения. При этом осуществляется воздействие на пораженные ткани токов низкого напряжения и силы, что является стимулирующим регенеративным фактором. Процедура является безболезненной, не приносящей пациенту неприятных ощущений. Однако в качестве самостоятельного метода лечения электричество не используется в силу низкой результативности способа.
Помимо электролечения, пациентам назначают массажные процедуры. Массаж при атрофии мышц ног способствует улучшению кровотока, что обеспечивает ускоренную регенерацию мышечной ткани вследствие нормализации процессов ее питания и клеточного дыхания.
Лечебная физкультура
Восстановление мышечной массы после атрофии невозможно без некоторых физических нагрузок, интенсивность которых напрямую зависит от возможностей пациента. Как правило, после выраженной атрофии начало физических упражнений происходит в постели либо в пределах комнаты. В дальнейшем упражнения проходят в условиях спортивного зала или площадки.
Это важно!
Физкультура должна сочетаться с полноценным питанием. Так, восстановление мышечной массы требует получения 2 граммов белка на 1 кг массы тела больного в сутки. Помимо этого, пациент должен получать необходимое количество углеводов и жиров. В противном случае существует риск усугубления состояния пациента.
Сколько заживает растяжение связок голеностопного сустава?
Три кости — большая и малая берцовая, таранная кость стопы — образуют голеностопный сустав. Его функциональность обеспечивается связочным аппаратом — тремя группами соединительнотканных тяжей, которые фиксируют кости между собой. Связки поддерживают стабильность сустава, несколько ограничивая подвижность его составляющих. Они также «управляют» вращением, отведением и приведением стопы.
Когда же объем движения стопы превышает допустимый, связки голеностопа могут надорваться. В народе подобную травму называют растяжением связок.
Наиболее подвержены ему связки, проходящие вдоль наружной лодыжки. Почему же возникает растяжение связок голеностопного сустава, сколько заживает, и какие мероприятия ускорят выздоровление?
Жертвы красоты и не только
Лидирующей причиной растяжения доктора называют подворачивание ноги, когда лодыжка резко движется кнаружи, а пятка – подворачивается вовнутрь. Такая ситуация знакома практически всем любительницам высоких каблуков. Если же неудачный «старт» в обуви на каблуке сопровождается хрустом или треском, следует заподозрить полный разрыв связки или повреждение кости.
Иногда сухожильно-связочный аппарат ослаблен уже с рождения, или имеются врожденные изменения конфигурации стопы, — тогда малейшее травматическое воздействие чревато растяжением связок.
И лишь у 6 пациентов из 1000 повреждение связочного аппарата голеностопного сустава наступает во время спортивных баталий. Чаще всего неотложная помощь требуется конькобежцам и лыжникам, у которых при резком торможении на высокой скорости осуществляется вращательное движение стопы вовнутрь с последующим растяжением связок.
Среди прочих причин «надрыва» связочного волокна – избыточный вес, перенос тяжестей, чрезмерная двигательная активность, вызванная профессиональной необходимостью, а также ряд заболеваний – плоскостопие, артроз и воспалительные явления в суставе.
Ай, болит!
В зависимости от объема повреждений – полный или неполный разрыв – выделяют 3 степени растяжения связок голеностопа, для каждой из которых характерны признаки:
- Степень 1 – расслаивание волокон связок. Отек и болезненность в голеностопе, небольшие. пострадавший прихрамывает;
- При растяжении связок голеностопного сустава 2 степени отек мягких тканей выражен, пострадавший испытывает сильную боль, в области сустава формируется гематома. Передвижение затруднено;
- Симптомы растяжения связок голеностопного сустава 3 степени свидетельствуют о полном разрыве связок: травма сопровождается сильным отеком с обширной гематомой и гемартрозом; местной гипотермией или повышением температуры тела. Резкая боль не дает возможности стать на ногу или сделать шаг, однако стопа при этом неестественно подвижна.
Что делать при растяжении голеностопа?
При значительной травме – если пострадавший не может опереться на ногу — следует вызвать «скорую» и предоставить пострадавшему первую помощь, которая при растяжении голеностопа заключается в максимальной иммобилизации сустава путем наложения лонгеты из «подручных» средств.
С этой целью используют неширокую доску, которую прибинтовывают, охватывая голень, голеностоп и колено.
При несильном растяжении связок голеностопного сустава накладывается восьмиобразная повязка. Ее закрепляют, делая виток на уровне лодыжек, и постепенно, восьмиобразными витками, опускаются на стопу. Обязательно к травмированному участку прикладывают лед и дают пострадавшему препарат против боли. Иногда полный разрыв требует наложения гипса.
Как лечить растяжение связок голеностопа?
Получив квалифицированную помощь травматолога или хирурга, лечение растяжения связок голеностопа пострадавший продолжает в домашних условиях.
Как зафиксировать стопу
В течение 7 дней поврежденный голеностоп нуждается в фиксации и полной разгрузке. Фиксаторы – бинт или тейп (удерживаемый повязкой эластичный пластырь) – не следует оставлять более чем на 2-3 часа. Они не должны быть слишком тугими, иначе прилежащие к травмированным тканям сосуды окажутся сдавленными и синюшность увеличится.
Тейпирование голеностопного сустава при растяжении связок правильно выполнять так:
- Больного укладывают; стопы под углом 90 градусов;
- Подъем стопы смазывают вазелином и накладывают на него 2 амортизационные накладки, охватывая ими всю поврежденную область;
- 3-4 полосками тейпа оборачивают голень. Полоски обязательно должны быть уложены внахлест;
- Из 3 последующих полосок формируют «стремя», перекрывающее нижнюю повязку;
- Закрывают «стремя», делая 7-8 витков сверху вниз по направлению к ступне. Полоски укладывают внахлест;
- Стопу оборачивают 2-3 полосками тейпа и, закрепив его на подъеме, отводят поперек стопы к подошве и заводят под пятку;
- Обводят тейп вокруг пятки и закрепляют его в той части голеностопа, где начинали фиксировать подъем. Полоску обрывают;
- Фиксируют пятку, наложив поперек стопы новую полосу тейпа и проводя ее через подошву;
Более доступным и универсальным средством фиксации является эластичный бинт — незаменимый в случае, когда лечение травмы сопровождается наложением гипса.
Как наложить эластичный бинт на голеностоп:
- Двигаясь по кругу, формируют начало повязки немного выше лодыжки;
- Охватив бинтом пятку, дважды захватывают стопу;
- Далее бинт перемещают крестообразными движениями: от стопы на голень и снова на стопу;
- Еще раз вернувшись на голень несколько раз охватывают лодыжку и закрепляют бинт.
Как правильно наложить повязку вы узнаете из видео:
Помимо эластичного бинта и тейпа для голеностопа при растяжении связок используют специальные фиксаторы – эластичные лечебные, приостанавливающие воспалительный процесс, или жесткие, обеспечивающие максимальное обездвиживание при серьезной травме.
Для любителей баскетбола выпускают также специальные кроссовки с фиксатором.
Как снять отек
Ушиб и растяжение голеностопа с опухолью на несколько дней «укладывает» пострадавшего в постель. Для уменьшения отечности стопы рекомендуется лежать, приподняв ноги кверху.
В первые сутки на прикрытый марлей травмированный участок накладывают ледяные компрессы. Делают их, выдерживая 15-20 минут, далее — получасовой перерыв – и больное место снова охлаждают.
На следующий день переходят к согревающим процедурам. Горячая грелка, теплые ванночки расслабляют мышцы, ускоряют кровоток, способствуя заживлению. При отсутствии костных повреждений отечность сойдет к 3-му дню, а гематома, даже большая – спустя 4 дня. Если же по истечению 14 дней после растяжения связок голеностопа опухоль все же не проходит, следует нанести визит доктору, который порекомендует детализировать последствия травмы путем рентгенологического обследования и МРТ.
Как обезболить
Противовоспалительная терапия — обязательная составляющая лечения растяжения связок голеностопного сустава.
В первый день сильную болезненность облегчат уколы кетанова, анальгина, ренальгана. На вторые сутки их заменяют таблетками.
С третьего дня лечение делают более интенсивным, подключая к нему мази, — при растяжении связок голеностопа это препараты, способствующие обезболиванию – никофлекс, финалгон, а также оттоку крови и «рассасыванию» гематомы — троксевазин, долобене, лиотон, индовазин.
Можно ли ходить при растяжении связок голеностопа? Ходить можно, если не больно. При наличии боли доктора-ортопеды и травматологи не рекомендуют «нагружать» голеностоп, или советуют передвигаться, опираясь на костыли.
Как восстановить «растянутые» связки?
Не тяжелая травма позволяет приступить к реабилитации уже с 3-4 дня.
Такое раннее начало предотвратит тугоподвижность сустава и атрофию его мышц.
ЛФК
Несложная гимнастика ускорит восстановление связок голеностопа после растяжения:
- Очень действенно сгибание-разгибание голеностопа, в т.ч. с небольшим отягощением; вращение им;
- Осторожно подвигайтесь по комнате, сгибая и разгибая пальцы и перебирая ими;
- Переминайтесь с пятки на пальцы ног и обратно;
- Пальцами ног зацепитесь за ножку стула, потяните к себе.
Больше упражнений при растяжении связок голеностопа, вы узнаете из видео:
Массаж
Начинают его при благоприятном течении со 2-3 дня. При растяжении связок голеностопного сустава массаж начинают с поглаживания и разминания области чуть выше места повреждения. Затем, охватывая прилежащие сухожилия мышц и стараясь проникнуть пальцами вглубь сустава, поглаживают и растирают сам голеностоп. Массажное воздействие способствует оттоку экссудата и рассасыванию подкожных кровоизлияний, ускоряет сращивание связок.
Физиотерапевтическое лечение
Его назначают при уменьшении боли, в комплексе с ЛФК и массажем. При растяжении связок голеностопного сустава физиотерапия включает лечение лазером и парафинами, диадинамотерапию и УВЧ. Для ускорения лимфодренажа и повышения тонуса сосудов также применяется магнитотерапия.
Подробно о методах физиотерапевтического лечения читайте в этой статье…
Народные средства при растяжении связок голеностопного сустава
С позволения доктора, дома лечение растяжения голеностопа полезно дополнить натуральными средствами.
Лучшие из них – различные примочки и компрессы — помогут быстрее справиться с отечностью при растяжении связок голеностопа и облегчат болезненные ощущения:
- Бинт или марлю смочить в водке, наложить на место повреждения. Сверху прикрыть целлофановой пленкой и ватой (можно шерстяной тканью). Оставить на 6-8 часов. Аналогично делают компрессы из теплого молока. Уже на вторые сутки отек спадает;
- 2 головки лука пропустить через мясорубку, смешать кашицу с 1 ст.л. соли. Наложить на голеностоп слой марли, сверху – смесь, и прикрыть марлей. Можно смешивать луковую кашицу со смесью из двух натертых картофелин, капустного листа и сахара;
- Значительно облегчить боль и воспаление можно при помощи компресса из разведенного до 50% димексида: при растяжении связок голеностопа его ставят в течение 15-20 дней на час;
- Отличный эффект дает сочетание 50 мл разведенного препарата с 30 мл воды и 2%-го раствора новокаина с добавлением 1 ампулы раствора гидрокортизона. Выдерживают компресс 40 минут.
Больше рецептов народных средств для лечения растяжения связок, вы узнаете из видео:
Вместо заключения
Самые неприятные последствия растяжения связок голеностопа — при невнимательном к нему отношении возможна «разболтанность» сустава и высокая вероятность повторных его травм в будущем.
А потому не пренебрегайте советами доктора, и будьте здоровы!