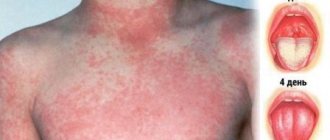
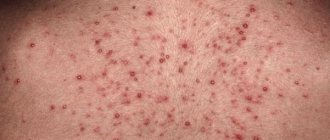
Строение и функции, которые выполняет опорно–двигательный аппарат
Опорно–двигательная система состоит из костей, суставов и мышц, соединенных связками и сухожилиями. Она отвечает не только за нашу способность двигаться.
Функции опорно двигательной системы
Постуральная: отвечает за вертикальное положение тела и равновесие.
Функция опоры: обеспечивает поддержку внутренним органам.
Защитная: предохраняет от повреждений жизненно важные органы: череп — головной мозг, грудная клетка — сердце и легкие.
Функция движения: обеспечивает перемещение тела в пространстве, моторику рук, мимику.
Амортизирующая: смягчает действие ударной силы на внутренние органы при ходьбе, прыжках.
Кроветворная: красный костный мозг находится в ребрах, грудине, тазовых костях.
Обменная: участвует в метаболизме кальция, фосфора, железа и других микроэлементов.
Нарушения функций опорно двигательного аппарата ограничивают активность, снижают качество жизни, могут привести к инвалидности и влияют на другие процессы в организме. Поэтому важно вовремя диагностировать и лечить эти заболевания.
Заболевания скелета и мышц у детей
Наиболее распространенными болезнями являются следующие:
- Дисплазия тазобедренного сустава — его недоразвитие либо чрезмерная подвижность при плохой развитости соединительных тканей. Может способствовать вывиху (подвывиху) бедра. Обращаться к врачу желательно в первые 3 недели жизни ребенка после диагностирования неонатологом.
- Сколиотическая болезнь (сколиоз) – трехплоскостное приобретенное, посттравматическое или врожденное искривление позвоночника. Имеется тенденция прогрессирования по мере роста ребенка.
- Косолапость (односторонняя или двусторонняя) – неправильное расположение стопы, отклоняющейся пяткой внутрь или наружу. Чаще страдают мальчики.
- Плоскостопие (первоначальное, поперечное, продольное) – опущение продольного или поперечного свода стопы. В запущенных случаях обнаруживаются боли в ногах и спине, нарушение походки, проблемы равновесия, выпирающая косточка большого пальца, предрасположенность к вросшему ногтю.
- Болезнь Пертеса. Дефект, связанный с плохим кровоснабжением головки бедренной кости, что, при отсутствии лечения, может привести к некрозу, а так же гипотрофии ягодичных мышц.
- Миастения (бульбарный паралич). Аутоиммунное заболевание (генетическая мутация), при котором мышцы быстро утомляются. Наиболее подвержены мышцы глаз, лицевые, жевательные. Может поражать дыхательную систему. Чаще развивается в связи с имеющейся опухолью вилочковой железы, а так же при онкологических заболеваниях некоторых внутренних органов.
- Кривошея. Деформированная шея, отчего голова малыша наклонена в сторону поражения, лицо частично повернуто к здоровой стороне грудино-ключично-сосцевидной мышцы. Чаще встречается дефект правой стороны. Причинами могут быть ягодичное предлежание, флегмоны, абсцессы, поражение мышц в области шеи.
- Детский церебральный паралич. Группа расстройств опорно-двигательной системы, связанных с аномалиями нервной системы, различных областей мозга, возникших во внутриутробном периоде. Сопровождается нарушениями мышечного тонуса, речи. Походка неустойчивая, что приводит к частым падениям, нередко имеются отклонения на психическом и физическом уровнях.
- Бурсит. Воспаление суставных (локтевых, бедренных, чаще — плечевых) сумок.
- Вывих (суставные концы полностью разошедшиеся) и подвывих (поверхности суставов частично соприкасаются) суставов. Одновременно могут наблюдаться повреждения сухожилий, сосудов, нервов.
Могут наблюдаться дистрофические изменения в хрящах суставов, что приведет в дальнейшем к развитию остеохондроза (шейного, грудного или поясничного отделов).
Заболевания опорно двигательного аппарата
Болезни опорно двигательного аппарата занимают третье место среди всех патологий. На первом и втором местах — заболевания сердечно–сосудистой системы и онкологические болезни.
Также группа заболеваний опорно двигательной системы одна из самых многочисленных. В зависимости от области и вида поражения, все заболевания можно разделить на подгруппы:
Дегенеративные и воспалительные заболевания суставов — артропатии
— Инфекционные артриты, полиартриты; — Воспалительные артриты (ревматоидный, деформирующий, псориатический, ювенильный и др.); — Артрозы (деформирующий, эрозивный, коксартроз, гонартроз и др.); — Другие заболевания суставов (деформации пальцев, анкилоз, остеофиты и др.).
Заболевания соединительной ткани
— Узелковый полиартериит; — Системная красная волчанка; — Дерматомиозит; — Системный склероз.
Дорсопатии
— Деформируемые (патологические кифозы и лордозы, сколиоз, остеохондроз, спондилолистез); — Спондилопатии (анкилозирующий спондилит, спондилез); — Другие дорсопатии (грыжа Шморля, нарушения шейного диска, дорсалгия, люмбалгия, ишиалгия и др.).
Заболевания мягких тканей
— Поражение мышц (миозиты, диастаз, контрактура, растяжение, разрыв сухожилий); — Поражение синовиальной оболочки сустава и сухожилий (синовиты, тендосиновиты, тендиниты, разрывы синовиальной оболочки и сухожилий); — Другие поражения (бурситы, фасцииты, миалгии).
Заболевания костей — остеопатии и хондропатии
— Нарушения целостности и структуры (остеопороз, остеомаляция, переломы); — Другие остеопатии (остеомиелит, остеонекроз, деформирующий остит); — Хондропатии (ювенильный остеохондроз, хондромаляция и др.).
В России число страдающих заболеваниями костно–мышечной системы каждый год увеличивается на 30% по сравнению с предыдущим. Многие пациенты не обращаются к врачам, т.к. считают эту патологию неизлечимой, естественной для их возраста.
Виды заболеваний
Медицина различает два типа заболеваний: первичные (развиваются самостоятельно) и вторичные (как следствие полученных травм). К первичным заболеваниям относятся:
- Остеохондроз — самая частая проблема. В местах сдавливания межпозвоночных дисков происходит сдавливание нервов, что постепенно приводит к деформации и смещению позвонков. Чаще всего диагностируется у мужчин 40–60 лет.
- Болезнь Бехтерева — воспалительный процесс в межпозвонковых суставах. Поврежденные участки сжимаются, сокращаясь в размерах и провоцируя неестественный прогиб в пояснице.
- Ревматоидный артрит — системное заболевание воспалительного характера. Поражает мелкие суставы конечностей, постепенно деформация становится более выраженной, движения затрудняются.
- Подагра — заболевание проявляется на фоне нарушения обмена веществ. Чаще всего диагностируется у мужчин, ведущих нездоровый образ жизни. Провоцирует нарушение и деформацию суставов. Постепенно переходит в хроническую форму, вовлекая в процесс и другие суставы.
Травмы также воздействуют на опорно-двигательный аппарат. Подавляющее число приходится на профессиональных спортсменов. При чрезмерной нагрузке на отдельные области, связки и мышцы происходят разные виды травм. К ним относятся:
- Ушибы — повреждения мягких тканей, сопровождаемые отеком, покраснением и гематомами.
- Растяжения — для этого типа травм характерны растяжение и разрыв связок. В зависимости от тяжести повреждения, делятся на три типа.
- Вывихи — нарушения, при которых суставные поверхности смещаются.
Симптомы болезней опорно двигательного аппарата
Для каждого заболевания характерны свои признаки. Самые частые из них:
– Боль — в спине, в суставах, в мышцах. Она может быть острой, ноющей или тупой, разной по интенсивности, длительности и времени появления. – Ограничение подвижности — скованность в суставах, невозможность выполнять обычные действия: ходить, наклоняться, приседать, работать руками и т.д. – Общие симптомы — слабость, усталость, повышение температуры.
Узнать больше о причинах и лечении болей в спине вы можете здесь.
Какие бывают заболевания ОДА
Современная медицина разделяет заболевания, характерные для опорно-двигательного аппарата на первичные (развивающиеся самостоятельно) и вторичные (развивающиеся на фоне других заболеваний, являются побочным эффектом или симптомом).
Рассмотрим наиболее часто встречающиеся заболевания опорно-двигательного аппарата у человека средних лет и старше.
Остеохондроз и спондилез
Оба эти заболевания имеют схожую природу — дегенеративно-дистрофические процессы в позвоночном столбе, вызывающие сильные боли в спине. Также, спондилоартроз (спондилез) и остеохондроз являются наиболее частыми недугами, спровоцированных разрушением хрящевой ткани межпозвоночных дисков.
В местах деформации межпозвоночных дисков возникает сдавливание или защемление нервных окончаний, образование остеофитами разрастание костной ткан, а также смещение позвонков ближе друг к другу.
Болезненные ощущения беспокоят при длительном положении стоя, сидя или ходьбе.
Наиболее часто разрушению и дистрофии подвержены шейный отдел позвоночника и пояснично-крестцовый.
Анкилозирующий спондилоартит
Болезнь Бехтерева представляет собой воспаление межпозвоночного содержимого и связок спины, сопровождающееся болевыми ощущениями.
Боль характеризуется своим постоянством, усилением при перепадах температур внешней среды, локализуется по всей длине позвоночника или в местах воспаления.
При защемлении нервных окончаний спинного мозга человек испытывает сильную боль в попытке держать спину в естественном положении ровно.
Можно наблюдать у пациента со спондилоартритом постоянный наклон вниз или прямую спину без естественного прогиба в пояснице.
Деформирующий остеоартроз
В результате неспособности суставов позвоночника справится с возлагаемой на них нагрузкой, при наличии избыточного веса, тяжелых тренировок, при нарушении обмена веществ и гормонального сбоя, а также при наличии заболеваний неврологического и эндокринного характера, человека начинает беспокоить медленно развивающаяся болезненность спины.
Деформирующий остеоартроз — это хроническое заболевание, провоцирующее дистрофический процесс в гиалиновом хряще, уменьшающее межпозвоночный просвет.
В результате прогрессирования остеоартроза, болезненность увеличивается не только при движении, но и в состоянии покоя.
Боль увеличивается к вечеру, вызывая чувство тяжести и скованности суставов, слышимый хруст.
Деформирующему остеоартрозу чаще подвержены коленные, локтевые, тазобедренные суставы.
Ревматоидный артрит
Ранняя стадия данного недуга характеризуется иммунно-воспалительным развитием соединительных тканей и суставов человека. Далее, заболевание прогрессирует в деструктивные нарушения — полиартрит.
Чаще всего дистрофии подвергаются симметричные мелкие суставы, реже — височно-лобные, тазобедренные, плечевые и другие.
Пациента преследует ноющая боль в пораженном суставе, усиливающаяся ночью или утром, а также во время движения. В спокойном положении болезненность мало выражена.
Характерными признаками для ревматоидного артрита являются:
- утренняя скованность во всем теле;
- опухоль и покраснение пораженного участка;
- сильная боль при попытки приведения в движение пораженный сустав;
- деформация сустава;
- атрофия прилежащих к пораженному участку мышц;
- ограниченность в движении;
- сезонные обострения, сопровождающиеся сильным воспалением в суставах и высокой температурой тела.
С течением времени ревматоидный артрит начинает поражать и другие суставы опорно-двигательного аппарата.
Подагра или королевская болезнь
Данное заболевание часто встречается у зрелых мужчин, злоупотребляющих белковой пищей, ведущих нездоровый образ жизни.
Причинами подагры считается нарушение обмена мочевой кислоты в крови, приводящее к формированию скапливанию в суставах осадочных структур мочевины.
Формирование кристаллов моноурата натрия приводит к деформации сустава.
Подагрические приступы наступают в результате нарушения безбелковой диеты, употребления алкоголя, сильного стресса или тяжелой физической активности. Болезненные ощущения увеличиваются в ночное время.
Очевидные симптомы подагры выделяют следующие:
- покраснение и увеличение тканей воспаленного сустава;
- глянцевая припухлость в месте поражения;
- жгучая боль в суставе, который оказывается горячим, если его ощупать;
- лихорадка.
При усугублении течения подагрического артрита пациента мучат постоянные боли в деформированном суставе, устранить которые могут только нестероидные противовоспалительные препараты.
Приобретая хроническое течение, подагра доставляет неудобства человеку в совершении простых телодвижений.
С развитием болезни, в деструктивный процесс вовлекаются и другие суставы ОДА.
Плоскостопие
Данная патология имеет наследственный или приобретенный характер. При плоскостопии изменяется привычное строение стопы, нарушается амортизирующая функция сустава, ослабевает мышечный корсет стопы.
Радикулит
Заболевание характерно для пожилых людей, проявляющееся при затяжном развитии остеохондроза.
Боль возникает в результате защемления нервных окончаний вдоль позвоночника, протрузией или грыжей межпозвоночных дисков.
Сколиоз кифоз кифосколиоз
Искривление позвоночного столба имеет множество стадий, классификаций и причин.
Однако, основными являются: сколиоз, кифоз, кифосколиоз, при которых протекают схожие процессы в разых областях позвоночного столба с различной клинической картиной.
Основные причины искривления позвоночника: травмы, остеопороз, рахит, длительное нахождение в неправильном положении, инфекция, туберкулез и другие.
Причины патологии опорно двигательного аппарата
Есть прямая зависимость между техническим прогрессом и ростом болезней, связанных с костно–мышечным аппаратом. Транспорт, средства связи, механизация и автоматизация труда — все это облегчает жизнь современного человека и в то же время вредит его здоровью. Чем больше меняется его образ жизни, чем меньше он двигается, тем выше для него риск патологии костно–мышечной системы.
Главный фактор, провоцирующий развитие болезней опорно двигательного аппарата — это недостаточная физическая активность. Ежедневные занятия физкультурой за 5 месяцев увеличивают плотность костей при остеопорозе почти на 4%.
Кроме малоподвижного образа жизни, вызвать болезни опорно двигательного аппарата могут:
– перенесенные и хронические болезни внутренних органов (пневмония, язвенная болезнь, патология органов малого таза и т.д.); – родовая травма; – стоматологические нарушения (неправильный прикус, дисфункция ВНЧС и др.); – эндокринные нарушения; – патология обмена веществ; – тяжелый физический труд и чрезмерные нагрузки; – хронические травмы, микроповреждения; – инфекции; – вредные факторы окружающей среды; – генетические болезни.
Движение — лучшая профилактика болезней костей и суставов. Если каждый день прыгать на одной ноге, то уже через 2 недели на рентгенограмме будет заметно, что ее кости гораздо плотнее и крепче, чем кости другой ноги.
Группы риска
Заболеваний опорно-двигательного аппарата множество, попасть в зону риска может каждый человек.
К первой группе риска относятся профессиональные спортсмены. При интенсивном графике тренировок и нагрузках избежать травм опорно-двигательного аппарата сложно. Сама специфика большого спорта провоцирует чрезмерные нагрузки на организм, вызывая травмы если не в настоящее время, то в обозримом будущем.
Другими причинами становятся:
- Врожденные аномалии в развитии грудного отдела, позвоночника, конечностей, тазовых костей.
- Нарушение органов на фоне перенесенных болезней, например, рахит, гормональные сбои, инфекционные и аутоиммунные заболевания.
- Тяжелый физический труд.
- Сидячая работа и малоподвижный образ жизни.
К частым заболеваниям опорно-двигательного аппарата относятся и родовые травмы. Неправильный процесс родов вызывает повреждения связок, хрящей у новорожденных малышей. Если вовремя не начать лечение, проблемы будут усугубляться.
Профилактика заболеваний опорно двигательного аппарата
Профилактика, а также лечение сводится к устранению причин, которые их вызывают. На генетические нарушения повлиять невозможно, но на остальные факторы — вполне реально.
Соблюдение простых мер поможет избежать дорогостоящего лечения и тяжелых осложнений:
— подвижный образ жизни; — отказ от курения и злоупотребления алкоголем; — контроль веса; — сбалансированное питание: — своевременное лечение первых признаков болезни.
Меры профилактики сводятся к внимательному отношению к здоровью. Нельзя игнорировать или терпеть симптомы, самому ставить диагнозы и заниматься самолечением. Опасны любые физические упражнения без консультации врача.
В клинике «Качество жизни» каждому пациенту мы подбираем индивидуальную программу физической активности, учитывая его возраст, пол, физиологические особенности и наличие предрасполагающих факторов.
Остеопатия и заболевания костно–мышечной системы
Каждая кость, мышца или сустав имеет определенную форму, плотность, температуру, расположение и подвижность. Во время болезни эти параметры нарушаются — появляется мышечно–связочное напряжение, спазм, дисфункция костей и суставов, боль.
Главный принцип остеопатии — поиск и лечение первопричины болезни, а не отдельных ее симптомов.
Знания анатомии, физиологии и чувствительность рук помогают остеопату уловить изменения в органах и тканях, которые не всегда может обнаружить традиционная медицина.
Поэтому с помощью остеопатического лечения можно предотвратить развитие болезней костно–мышечной системы на ранних сроках.
Еще одно преимущество остеопатического лечения — это отсутствие лекарств и инструментальных методов, а значит ее техники безопасны и безболезненны для пациентов, независимо от их возраста и общего состояния.
Остеопатическое лечение эффективно при патологии опорно двигательного аппарата, а также для ее профилактики. Здесь вы можете подробнее узнать об остеопатическом лечении суставов у детей и взрослых.
Группы диагнозов ОДА
Выделяют три группы диагнозов в зависимости от причины формирования нарушений:
- связанные с центральной нервной системой (церебральные параличи различного происхождения, паралитические синдромы, негативные последствия полиомиелита);
- врожденные аномалии развития (вывих бедра, деформированные и недоразвитые конечности);
- приобретенные заболевания, при которых двигательные механизмы нервной системы остаются сохранными, но имеются парезы, дефекты стоп или кистей, нетяжелая степень сколиоза, полиартрит (следствие травмирования или интоксикации, туберкулеза костей, онкологических заболеваний, рахита, хондродистрофии).