Клиническая картина эзофагита
Чтобы лечение эзофагита было эффективным, выясняется история развития болезни. Острую форму воспалительного процесса могут вызвать инфекционные заболевания, сопровождающиеся кровоизлияниями в стенку пищевода, отравления химическими веществами, термические ожоги, чрезмерное употребление алкоголя. Хроническая форма воспаления чаще всего возникает в результате постоянного контакта пищевода с дуоденальным или желудочным содержимым. Также хронический эзофагит может быть вызван причинами профессионального характера или чрезмерным увлечением слишком горячей и острой пищей, алкоголем.
В зависимости от причин рефлюкс-эзофагита лечение симптомов требует специальных методов терапии. Прежде чем определить схему лечения и назначить медицинские препараты, специалист проводит диагностику с целью определения формы болезни. Для клинического проявления рефлюкс-эзофагита характерными являются такие признаки, как изжога, отрыжка с неприятным запахом, нарушение функции глотания, боли за грудиной, которые усиливаются во время приема пищи. В тяжелых случаях возможны сильная рвота, следы крови в стуле и диспепсия.
Такой клинической картины достаточно для того, чтобы было назначено лечение симптомов эзофагита, однако следует знать, что в большинстве случаев хроническая форма болезни на начальном этапе развития может протекать бессимптомно. Определить наличие воспалительного процесса можно только в ходе инструментального исследования пищевода. И лишь после установления точного диагноза гастроэнтеролог дает рекомендации по лечению симптомов рефлюкс-эзофагита, которое обычно представляет собой комплекс терапевтических мероприятий.
Степени и виды рефлюкса
Как и в любом другом заболевании, в РЭ различают виды и степени течения болезни. Существуют следующие виды рефлюкс-эзофагита:
- Дуоденальный.
- Билиарный.
- Катаральный.
- Эрозивный.
- Каждый вид имеет свои особенности и характеристику.
В зависимости от уровня поражения пищевода выделяют 4 степени РЭ.
- Первая степень характеризуется легким течением заболевания. У больного обнаруживают отдельные эрозивные участки на слизистой пищевода, возможно возникновение эритемы.
- При второй степени РЭ эрозии поражают большую площадь, объединяясь друг с другом.
- Для третьей степени характерно появление множественных язв, прободений, которые располагаются в нижней части тела желудка.
- При четвертой степени заболевания диагностируется язва пищевода, стеноз пищевода. Заболевание приобретает хроническую форму.
Степень заболевания может определить только врач гастроэнтеролог, после назначения определенных видов анализов и других вариантов диагностики.
Схема лечения острого и хронического рефлюкс-эзофагита
Начинается лечение рефлюкс-эзофагита с определения причин развития воспалительного процесса. Сразу после определения диагноза больной должен придерживаться некоторых правил жизнедеятельности, которые сведут к минимуму негативное воздействие факторов внешней среды.
Особых трудностей при лечении эзофагита пищевода в острой форме, вызванного травмой, отравлением вредными химическими веществами или вследствие инфекционного заболевания, обычно не возникает. В таких случаях больным назначается прием медикаментозных препаратов с одновременным соблюдением жесткой диеты, которая в дальнейшем переводится в более щадящий режим.
Лечение хронического эзофагита, вызванного рефлюксом, тоже проводится медикаментозно. При хронической форме воспалительного процесса органов пищеварения, медикаментозное лечение состоит из нескольких этапов, при этом терапия постепенно усиливается. Сначала больным назначаются антацидные препараты, а также корректируется образ жизни пациента. Если этот метод терапии не приводит к исчезновению симптомов болезни, переходят ко второму этапу этой схемы лечения эзофагита, который сводится к назначению прокинетиков, они могут применяться отдельно или в комбинации с Н-2 блокаторами.
Ориентировочные ценники лечения в основных центрах
| УЗИ желудка и пищевода | Средняя стоимость |
| Москва | 1500 руб. |
| СПб | 1200 руб. |
| Омск | 900 руб. |
| Новосибирск | 800 руб. |
| Самара | 650 руб. |
| Челябинск | 1000 руб. |
| Волгоград | 700 руб. |
| Киев | 500 грн. |
| Харьков | 420 грн. |
| Днепропетровск | 390 грн. |
| Минск | 48 бел. руб. |
| Алма-Ата | 4500 тенге |
Основные принципы лечения эзофагита
Терапия воспалительного процесса, в который вовлечены слизистые оболочки органов пищеварительной системы, построена на таких основных принципах, способствующих быстрому выздоровлению:
- Изменение образа жизни. Заключается в полном отказе от курения и алкоголя, а также снижении веса при его избытке. Из одежды должны быть исключены тугие корсеты и пояса. Больным запрещено поднимать тяжести и выполнять физические упражнения, связанные с нагрузкой на брюшной пресс. На время лечения заболевания пациентам рекомендуется спать с приподнятым изголовьем кровати, не менее чем на 15 см.
- Прием обезболивающих препаратов. Болезнь сопровождается выраженным болевым синдромом. При возникновении боли необходимо принимать лекарственные препараты, возрастание болевых ощущений указывает на увеличивающееся повреждение слизистой оболочки пищевода.
- Щадящее питание. Диета при лечении эзофагита – обязательный этап комплексной терапии. Питание больных обязательно должно быть дробным, исключаются переедания, перекусы и лежания в постели после приема пищи.
Этиология
Немногие знают, что такое рефлюкс-эзофагит. У взрослых и у детей основным фактором развития данной патологии является повреждение слизистой оболочки пищевода желудочным соком с последующим развитием воспалительного процесса. При этом причин обратного заброса желудочного сока может быть несколько:
- Кардиальная недостаточность, особенно в сочетании с абдоминальным ожирением.
- Употребление большого количества пищи, особенно в вечернее время.
- Снижение скорости эвакуации пищи из желудка (чаще бывает при заболеваниях привратника и двенадцатиперстной кишки).
- Работа, связанная с постоянными наклонами туловища вперед, или малоподвижный образ жизни.
Чаще всего у пациента, страдающего от рефлюкс-эзофагита, выявляется сразу несколько провоцирующих факторов.
Полезная статья? Поделись ссылкой Вконтакте
Консервативное лечение симптомов эзофагита: эффективные лекарства
Лечение симптомов эзофагита лекарствами является основой консервативной терапии. В большинстве случаев прием медикаментов при их правильном назначении дает положительные результаты. В гастроэнтерологии при лечении эзофагитов разных форм и различного происхождения используются препараты нескольких фармакологических групп.
Самое эффективное лечение рефлюкс-эзофагита проводится с помощью таких медикаментов:
Антацидные препараты. Их действие направлено на снижение кислотности желудочного сока, оказывающее раздражающее действие на воспаленную слизистую оболочку органов пищеварения. Эти лекарственные средства являются обязательными компонентами при терапии большинства заболеваний желудка и кишечника. Антацидные препараты делятся на две большие группы – всасывающиеся и невсасывающиеся, вторые обладают более выраженным эффектом, чем первые.
К их числу принадлежит:
«Алмагель», «Маалокс»,
«Гевискон» и многие другие.
Они противопоказаны при тяжелых заболеваниях почек, непереносимости фруктозы, аллергических реакциях организма на отдельные компоненты препаратов.
Альгинаты. Медикаменты этой группы представляют собой вытяжку из бурых водорослей, являются хорошей альтернативой антацидам при лечении эзофагитов. Альгинаты преимущественно назначаются при непереносимости антацидов. Они считаются быстродействующими эффективными средствами, которые снижают кислотность желудочного сока, защищают слизистую от пагубного воздействия содержимого желудка, повышают местный иммунитет.
Блокаторы Н-2 гистаминовых рецепторов. Препараты из этой группы показаны к применению при кислотозависимых формах эзофагита. Принцип действия базируется на блокировании Н-2 гистаминовых рецепторов клеток желудка, в результате чего снижается кислотность желудочного сока. К числу таких медикаментов относится: «Ранитидин», «Циметидин», «Фамотидин».
Ингибиторы протонной помпы. Действие этих препаратов направлено на снижение продуцирования соляной кислоты, благодаря чему лечение гастроэзофагеальной рефлюксной болезни и других заболеваний ЖКТ становится более эффективным. Фармакологический эффект от приема этих лекарств достигается за счет блокирования специального фермента, который отвечает за выработку соляной кислоты. Пока организм синтезирует этот фермент заново, достигается терапевтический эффект. Эту группу медикаментов составляют: «Омепразол», «Пантопразол», «Лансопразол».
Прокинетики. Это противорвотные препараты, часто назначаемые больным при лечении рефлюкс-эзофагита. Они подавляют рвоту за счет стимуляции моторики кишечника. При стимуляции моторики не происходит обратный заброс соляной кислоты из желудка в пищевод. В гастроэнтерологии при лечении таких заболеваний преимущественно применяется «Цизаприд».
Блокаторы дофаминовых рецепторов. Представляют собой разновидность прокинетиков. Механизм их действия тот же – они предупреждают заброс пищи вместе с соляной кислотой из желудка в пищевод. Эту группу медикаментов представляет «Метоклопромид» и «Домперидон».
Описание
Сильный болевой синдром возникает неожиданно и может продолжаться в течение нескольких часов, а то и целого дня. Вызван он систематическим приемом грубой, острой, соленой пищи, алкоголем, курением и сопутствующими заболеваниями. Помимо жжения в подложечной области, отрыжки, боли в области желудка, человек может испытывать трудности при проглатывании твердой пищи. Ткани пищевода воспаляются и отекают.
При рефлюкс-эзофагите пища, не сдерживаемая сфинктером, частично попадает в пищевод и усугубляет болезненные симптомы. Может подняться температура. Под воздействием соляной кислоты, которая разъедает ткани, возможно развитие очаговых поражений в виде язв. Впоследствии на фоне затруднения глотания возникают нервные расстройства.
Острое течение заболевания постепенно переходит в хроническую форму, если больной не принимает никаких мер по лечению.
Дискомфортные ощущения могут появляться как после приема пищи, так и независимо от него. Изжога и боль возникают и в состоянии покоя, и во время работы или занятий физическими упражнениями. При горизонтальном положении признаки болезни усиливаются. Стойкие нарушения постепенно приводят к тяжелым формам заболевания.
Периоды ремиссии могут меняться острыми приступами и вновь принимать хроническую форму, если лечение было прервано или проводится неправильно. В группу риска входят люди, питающиеся беспорядочно, злоупотребляющие вредной пищей, страдающие вредными привычками, имеющие заболевания пищеварительной системы.
Факторы
Причинами эзофагита наряду с процессом заброса желудочного содержимого в трубку пищевода (речь идет о рефюкс-эзофагите) становятся другие болезни желудочно-кишечного тракта (грыжа пищеводного отверстия диафрагмы,
при которой часть желудка и кишечные петли могут «выпадать» через отверстие в нижней части пищевода; язвы желудка и 12-перстной кишки), химиотерапия, применяемая при злокачественных опухолях; лучевая терапия груди, спины и др.
Факторы, приводящие к развитию болезни, делятся на экзогенные и эндогенные. К экзогенным (внешним) причинам относится попадание в организм продуктов, алкоголя и веществ, вызывающих острое раздражение стенок желудка и пищевода, а также горячей еды. Эндогенными причинами, кроме заболеваний, вызывающих патологические изменения тканей, являются:
- операции на сфинктере (кардии), перекрывающей вход из желудка в пищевод;
- беременность;
- травмы;
- врожденные патологии и др.
Болезнь может развиться и в результате инфекционных заражений. Такие заболевания, как туберкулез, грипп, дифтерия вызывают поражение слизистой пищевода и желудка.
Виды эзофагита
Болезнь может иметь разные источники возникновения и морфологические признаки. Эзофагит может быть:
- алиментарным (вызван грубой, вредной пищей, крепкими алкогольными напитками);
- аллергическим (употребление продуктов и напитков, вызывающих аллергическую реакцию);
- профессиональным (попадание паров щелочей, кислот или самих этих веществ в организм на работе с вредными условиями);
- застойный (стойкие нарушения, вызванные постоянным попаданием содержимого желудка в пищевод).
К наиболее часто встречающимся морфологическим формам болезни относится эзофагит:
- катаральный (поверхностное поражение тканей, легкая отечность) — самая распространенная форма;
- эрозивный (на поверхности пищевода образуются очаги поражения в виде язвочек);
- некротический (глубокие язвы, сопровождающиеся частичным отмиранием тканей);
- флегмонозный (попадание инородного тела с болезнетворными бактериями в стенки слизистой пищевода);
- геморрагический (вызван инфекционными и вирусными заболеваниями, сопровождается повреждением капилляров, сосудов, кровотечениями) и др.
Для того, чтобы лечение было успешным, необходимо разобраться в истинной причине болезни и установить морфологические признаки методами тщательной диагностики.
Медикаменты при лечении кандидозного эзофагита
Кандидозный эзофагит, вызванный действием гриба Кандида, требует применения противогрибковых препаратов. Они являются основой терапии этой формы заболевания пищеварительной системы.
Самыми эффективными являются такие противогрибковые препараты, как
«Флуконазол»,
«Кетоконазол», «Нистатин».
Дозировка и схема приема препарата определяется специалистом для каждого пациента индивидуально.
Лечение кандидозного эзофагита проводится и другими медикаментами в зависимости от симптоматики:
- при изжоге – препараты-антациды, снижающие кислотность и защищающие слизистую оболочку от действия раздражающих факторов;
- при нарушении сна назначаются седативные средства;
- иммуностимулирующие препараты – «Эхингин», «ИРС-19», экстракт эхинацеи;
- витамины группы В;
- противоаллергические препараты.
При лечении кандидозного эзофагита важная роль отводится диете. На весь период терапии запрещены такие продукты, как грибы, сладости, перловка, газированные напитки, приправы, крепкий кофе, алкоголь. Они не только усиливают воспалительный процесс, оказывая раздражающее действие на слизистую оболочку пищевода, но также способствуют росту грибов Кандида.
Симптомы
Симптоматическая картина рефлюкс-эзофагита почти не отличается от других форм поражения слизистой оболочки пищевода. Пациенты жалуются на болевые ощущения и нарушение глотания. К другим симптомам относят:
- Воспаление слизистой оболочки горла.
- Хриплый голос.
- Длительные приступы изжоги.
- Боли в груди.
- Тошнота и рвота.
- Боли в эпигастральной области живота.
- Ухудшение аппетита.
- Кашель.
При появлении следующих признаков необходимо как можно быстрее обратиться к врачу:
- Появление одышки и сильной боли в груди.
- Симптомы продолжаются в течение нескольких дней.
- Выраженные болевые ощущения не дают возможности нормально питаться и спать.
- Возникновение головной и мышечной боли, лихорадки.
- Появление симптомов эзофагита при наличии заболеваний сердца и артериальной гипертензии.
- Ощущение постороннего предмета в пищеводе или глотке.
Особенное внимание необходимо уделить детям и пациентам пожилого возраста, поскольку даже опасные симптомы могут быть менее выраженными.
Эффективное лечение рефлюкс-эзофагита в дистальной форме
При дистальной форме эзофагита происходит поражение слизистой оболочки пищевода или отдельного его участка. Лечение дистального эзофагита начинается с устранения источника раздражения. Следующим этапом терапии является назначение щадящей диеты, способствующей уменьшению воспалительного процесса.
Эффективное лечение рефлюкс эзофагита дистальной формы заключается в приеме антацидных препаратов. Они обволакивают слизистую оболочку и снижают кислотность желудочного сока. Также при терапии дополнительно назначаются лекарственные средства, направленные на снижение кислотности желудочного сока, курс приема таких медикаментов обычно составляет 4-6 недель.
К этой фармакологической группе относятся такие препараты, как Маалокс, Фосфалюгель, Альмагель.
Кроме антацидов показано лечение антисекреторными препаратами, снижающими выработку желудочного сока.
Для эффективного лечения эзофагита пациентам назначаются такие антисекреторные препараты, как:
Фамотидин и Омепразол, курсом на 4-6 недель.
При этой форме рефлюкс-эзофагита пищевода обязательно назначаются больным прокинетики –
Мотилиум,
Мотониум, Мотилак.
Их действие направлено на повышение тонуса дистального сфинктера пищевода. Кроме этого действия на организм прокинетики также способствуют ускорению пищеварения, благодаря этому пища гораздо быстрее попадает из желудка в кишечник, поэтому не успевает забрасываться в пищевод. Такие лекарственные средства необходимо принимать каждый раз перед едой и обязательно на ночь.
Лекарства, используемые для лечения
Терапия воспаления пищевода проходит с применением нескольких групп препаратов. При различных стадиях болезни употребление лекарств проводится комплексно в разных сочетаниях и дозировке.
Прокинетики
Действующее вещество оказывает влияние на мышечную деятельность органов пищеварения, нормализует тонус сфинктера пищевода. Восстановление нормального функционирования пищевода способствует быстрому продвижению пищи, помогает очищению слизистой. К этой группе относят Итоприд, Домперидон, Мотилиум. Последний назначается при наличии рвоты и чувства тошноты. Ганатон помогает снять симптомы за неделю, заживлению за три недели и не имеет побочных эффектов.
Ингибиторы протонной помпы
Препараты, помогающие снижению вырабатывания соляной кислоты клетками слизистой. Применяются для снятия выраженной симптоматики воспаления и облегчения болевого синдрома. Быстродействующие вещества, имеющие минимальные побочные действия.
Курс терапии назначается специалистом, так как продолжительный приём способен привести к хрупкости костей и повлиять на работу почек. Основные препараты, входящие в группу: Омепразол, Лансопразол, Пантопразол.
Н-2 блокаторы
Имеют схожее действие с ИПП, действие происходит за счёт блокировки гистаминовых рецепторов. Производство соляной кислоты приостанавливается, что позволяет облегчить состояние пищевода и желудка.
Разработано пятое поколение таких медикаментов. Самые эффективные Ранитидин и Фамотидин. Резкое прекращение употребления способно привести к кратковременному усилению признаков болезни.
Альгинаты и антациды
При эзофагите для успешного излечения назначают препараты, нейтрализующие действие кислоты на пищевод. Антациды рекомендуют пить в жидкой форме. Срок действия лекарства – 10-15 минут. Курс терапии составляет максимум две недели, так как в состав средств входят магний и алюминий. К этой группе относят Фосфалюгель, Альмагель, Маалокс.
Альгинаты имеют более мягкое действие, поэтому их назначают при беременности. В состав включена альгиновая кислота, которая после приёма образует защитный слой на поверхности слизистой.
Цитопротекторы
Повышают степень защиты слизистого слоя пищевода и желудка при . Таблетки помогают улучшению кровяного тока, повышают выделение защитной слизи, понижают уровень кислотности, при способствуют заживлению очагов эрозий. Наиболее известные препараты Мизопростол и Даларгин.
Использование антибиотиков при эзофагите
При флегмозном типе эзофагита для снятия воспаления у взрослых пациентов и обезболивания назначают антибиотики. При продолжительной терапии способен развиться , поэтому рекомендуется совместный приём противогрибковых средств.
Применение других лекарств
Урсосан снижает возможность повреждения тканей желудочным соком за счёт разрушения и вывода желчных кислот. Тримедат помогает уменьшить рефлюкс и увеличивает скорость прохождения пищи через пищевод.
Лечение рефлюкс-эзофагита и гастрита: комплексная терапия
Нередко у пациентов обнаруживается одновременно протекание в организме двух заболеваний ЖКТ – гастрита и эзофагита. В таком случае одновременное лечение гастрита и эзофагита должно представлять собой комплексную терапию. Чаще всего гастрит вызван действием такого патогенного микроорганизма, как Helicobacter Pylori, при котором назначаются эффективные антибиотики.
Обычно это двухнедельная антибиотикотерапия
Метронидазолом, Амоксициллином,
Кларитромицином.
Обычно применяется комбинация из двух антибиотиков, которые подбирает специалист.
При лечении гастрита и рефлюкс-эзофагита, когда отмечается повышенная кислотность желудочного сока, назначаются ингибиторы протонной помпы:
Омепразол, Лансопразол, Рабепразол,
Эзомепразол, Париет,
Нексиум.
Также могут быть показаны к применению Н-2 гистаминоблокаторы, когда требуется снижение выработки соляной кислоты:
Ранитидин, Фамотидин, Ранигаст.
Если у больного нормальная или пониженная кислотность желудочного сока, то принимать препараты из этих двух фармакологических групп при лечении гастрита и эзофагита не нужно.
Кроме этих лекарств, применяемых при лечении таких заболеваний ЖКТ, назначаются антациды и прокинетики. Незаменимыми также являются репаранты – препараты, ускоряющие процесс заживления слизистой и способствующие восстановлению ее нормальной структуры.
К числу этих лекарственных средств принадлежит
Сукралфат, Вентер, Солкосерил,
Пептобисмол, Новобисмол, Де-Нол.
Для терапии сочетанной патологии, когда диагностируется гастрит и эзофагит, другие медикаменты не применяются. Несмотря на то, что для лечения гастрита существуют другие лекарства, они не могут применяться при эзофагите.
Основные принципы медикаментозной терапии
В зависимости от стадии патологии применяются следующие стандартизированные курсы лечения:
- Эрозивная стадия
. На данном этапе медикаментозная терапия применяется в течение 2 месяцев. Ингибиторы протонной помпы, подавляющие дополнительную выработку соляной кислоты в желудке, применяют дважды в сутки. - Неэрозивная стадия
. Поскольку травмирование пищевода существенно меньше, курс лечения короче на месяц, чем в случае эрозивной стадии патологии. Ингибиторы протонной помпы применяют всего 1 раз в день. Дозу подбирают в зависимости от интенсивности кислотного выброса.
При прохождении курса лечения дополнительно назначают прокинетические средства для нормализации моторики желудочно-кишечного тракта, а также антацидные препараты для понижения концентрации соляной кислоты желудка. Это стимулирует восстановление нормальной работы пищеварительной систему и не дает разрушаться клеткам и тканям слизистых оболочек желудка, пищевода и кишечника.
В последствии эти лекарственные средства применяют в качестве поддерживающей терапии для снижения риска возникновения ремиссии патологического процесса.
В тех случаях, когда состояние имеет хронический характер или существует риск возникновения рака пищевода, лекарственные средства для поддерживающей терапии принимаются пожизненно.
Препараты для лечения рефлюкс-эзофагита у детей
Лечение эзофагита у детей существенно отличается от терапии этого заболеваний у взрослых пациентов, прежде всего, возрастными ограничениями при назначении многих лекарственных препаратов.
Обязательным методом лечения этого гастроэнтерологического заболевания у ребенка является соблюдение диеты. Она позволит уменьшить воспалительный процесс и снизит интенсивность симптоматики.
При лечении рефлюкс-эзофагита у детей, как и у взрослых, применяются препараты из таких фармакологических групп, как антациды и гистаминовые нейтрализаторы.
Лечение этого заболевания у ребенка может проводиться с помощью таких препаратов, как:
Ранитидин, Циметидин, Фамотидин.
Из группы антацидов эффективны
Маалокс, Фосфалюгель, Смекта.
Для более быстрого освобождения желудка от содержимого детям назначается Мотилиум.
Лечение симптомов эзофагита у детей должно проводиться сразу после обнаружения первых признаков нарушения работы пищеварительной системы, иначе могут возникнуть серьезные последствия. При отсутствии лечебного эффекта от проведения консервативной терапии возникают показания к хирургическому вмешательству.
Основной курс лечебной терапии
Эрозивная стадия
Лечение рефлюкс-эзофагита длится 8 недель. Ингибиторы помпы (ИПП) принимаются дважды за день (утро, вечер). Омепразол также назначается два раза за сутки по 20 мг. Лансопразол следует принимать по 30 мг также утром и вечером. Прием рабепрозола является самым эффективным при лечении рефлюкс-эзофагита (1 раз за 24 часа). Пантопразол – 40 мг/2р. день. Эзомепразол назначается по 20 мг с аналогичной периодичностью, как у пантопразола.
Неэрозивная
Курс лечения должен продолжаться на протяжении месяца. ИПП принимаются единожды за день. Дозировка остальных препаратов колеблется от 10 мг до 40 мг. Количество зависит от тяжести воспалительного процесса.
После основного курса лечебной терапии всегда назначается поддерживающее лечение. Это является хорошей профилактикой, поскольку только 20% больных эзофагитом сохраняют ремиссию на протяжении шести месяцев при отсутствии должного лечения.
Неэрозивная форма рефлюкс-эзофагита требует месячного медикаментозного лечения
Большинство больных принимают лекарственные препараты пожизненно, так снижается риск возникновения рака пищевода.
Меню диеты при эзофагите
Диета при лечении рефлюкс-эзофагита основана на правильном питании. Из рациона должны быть исключены такие продукты, как газированные напитки, пиво и любой другой алкоголь, жирные, острые блюда. Важно сократить или полностью исключить употребление сливочного масла. Последний прием пищи должен быть осуществлен за 2-3 часа перед отходом ко сну.
В меню диеты при лечении симптомов эзофагита должно быть больше таких продуктов, как вязкие каши, пюре, пудинги. Кислые продукты – помидоры, яблоки, грейпфруты, апельсины и соки из них, не рекомендованы больным при рефлюкс-эзофагите, поскольку они будут раздражать и так воспаленную слизистую оболочку.
К числу запрещенных продуктов при диете для лечения симптомов рефлюкс-эзофагита принадлежат орехи и сырые овощи, так как они раздражают пищевод. Рекомендуется отдавать предпочтение приготовлению пищи на пару или в вареном виде.
В рационе больного рефлюкс-эзофагитной болезнью могут быть такие продукты:
- подсушенный хлеб, галетное печенье;
- овощные супы с протертыми овощами и крупами;
- нежирное мясо, приготовленное на пару, отварное или запеченное в духовке;
- молоко, нежирный кефир, ряженка, сметана;
- нежирная рыба – отварная или запеченная в духовке;
- яйца, сваренные всмятку – не более 2 штук в день;
- все каши, кроме перловой, пшенной и кукурузной.
- сладкие фрукты;
- некрепкий чай, какао.
Примерный вариант меню при лечении эзофагита может выглядеть так:
- Первый завтрак – рисовая каша на воде, яйцо всмятку, некрепкий черный чай с молоком.
- Второй завтрак – некислое яблоко, запеченное в духовке.
- Обед – суп с овсянкой, паровые фрикадельки, морковное пюре, чай.
- Полдник – сухарик с отваром шиповника.
- Ужин – запеченная в духовке рыба, морковно-яблочное пюре.
- За три часа до сна можно выпить стакан молока.
Приемы пищи должны быть частыми – 5-6 раз в день, а порции – небольшими.
Диагностика эзофагита
При эзофагите для установления диагноза обычно бывает достаточно данных опроса — жалобы пациента довольно характерны. Для подтверждения диагноза используют эзофагоскопию — эндоскопический метод исследования. Он позволяет врачу оценить состояние слизистой оболочки, наличие отека, покраснения, изъязвлений, рубцов и т. д. При необходимости делают биопсию: берут небольшие частицы слизистой оболочки для дальнейшего исследования под микроскопом. Это помогает определить характер патологических изменений и вовремя выявить предраковую трансформацию клеток.
Эндоскопия позволяет визуально оценить состояние слизистой оболочки
Если по какой-либо причине эндоскопия невозможна или врачу недостаточно полученных данных, используют рентгенографию пищевода с контрастом. На рентгенограмме можно увидеть стриктуры, дивертикулы, изъязвления.
Для оценки кислотности в просвете пищевода используют рН-метрию с помощью специального зонда. В норме водородный показатель (рН) в нижней части пищевода 6, при рефлюкс-эзофагите он уменьшается до 4. Чтобы оценить моторную функцию пищевода, назначают эзофагоманометрию.
Хирургическое лечение рефлюкс-эзофагита
В случаях, когда выбранная специалистом схема лечения рефлюкс-эзофагита методом приема медицинских препаратов для устранения симптомов воспалительного процесса не дала положительных результатов, показано оперативное вмешательство. Хирургическое лечение направлено на нормализацию функций нижнего пищеводного сфинктера.
Специалисты называют такие показания к проведению операции при этом заболевании:
- отсутствие положительного эффекта при консервативной терапии;
- частые аспирационные пневмонии;
- стриктуры;
- частые кровотечения;
- пищевод Барретта.
В процесс проведения операции выполняется формирование искусственного желудочно-пищеводного клапана. После таких действий заброс желудочного содержимого в пищевод сразу прекращается.
Диагностика
Доктор предварительно диагностирует билиарный рефлюкс гастрит, основываясь на жалобы пациента. Чтобы впоследствии уточнить диагноз, выполняются такие исследования:
- Суточный рН-мониторинг внутри пищевода – основной способ, позволяющий определить у человека гастроэзофагеальный рефлюкс. При этом определяется длительность рефлюксов и их количество за сутки, продолжительность периода, когда рН в пищеводе опускается ниже 4.
- Специальный тест с присутствием ингибитора протонного насоса. Человеку назначают на 14 дней прием препарата, относящегося к категории ингибиторов протонной помпы. Если терапия эффективна – заболевание подтверждается.
- Фиброэзофагогастродуоденоскопия, выполняемая с уреазным тестом.
- рентген пищевода и одновременно желудка с применением контрастного раствора.
- Хромэндоскопия пищевода.
- ЭКГ – суточное мониторирование.
- УЗИ брюшины.
На основании исследований симптомы и лечение, которыми характеризуется гастроэзофагеальный рефлюкс, находят свое обоснование.
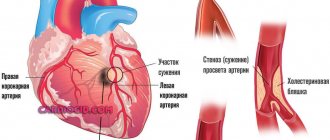
Эзофагит
При нарушении работы нижнего клапана происходит заброс остатков пищи и желудочного сока из желудка в пищевод. Агрессивный характер содержимого раздражает неадаптированные стенки пищеводного канала и вызывает воспаление.
Этот процесс характеризует рефлюкс-эзофагит. Единичные эпизоды могут время от времени повторяться и длиться не более пяти минут.
В случае развития патологии заброс пищи происходит каждый день, длится не меньше часа.
Прогноз
При правильно подобранном лечении и неукоснительном соблюдении рекомендаций врача прогноз – благоприятный.
Заболевание не ведет к сокращению срока жизни, потере трудоспособности. Необходимо принимать меры для предотвращения появления осложнений.
Рефлюкс-эзофагит, связан с воспалительными процессами в пищеводе. Заболевание проявляется неприятными симптомами: изжогой, горечью во рту, отрыжкой.
В тяжелых случаях сопровождается рвотой. Важное место в лечении и профилактике занимает диета и соблюдение режима питания.
Лечение
С целью устранения симптомов рефлюкс-эзофагита и лечения используются лекарственные препараты, средства народной медицины, физиотерапевтические методы, в тяжелых случаях проводится операция.
Медикаментозное лечение
Терапия при рефлюксе направлена на увеличение тонуса нижнего пищеводного клапана и уменьшение уровня кислотности. На срок лечения влияет тяжесть болезни. Обычно он составляет 4-6 недель.
Прокинетики направлены на улучшение моторики пищевода и желудка. Назначается Мотилиум с действующим веществом домпиридоном. В качестве альтернативы используется Итоприд, Реглан.
Уменьшения кислотности можно добиться двумя способами: путем ее нейтрализации или подавления образования.
Представителем первой группы лекарств является Алмагель. Его модификация, Алмагель-А, помогает также снимать боль.
Эффект от этих средств носит краткосрочный характер, их используют в качестве дополнения основного лечения.
К препаратам, подавляющим образование кислоты, относят ингибиторы протоновой помпы (Лансопразол, Омепразол), гистаминовые (Роксатидин, Ранитидин), М-холинолитики.
При обнаружении желчи в содержимом, появляющемся при рефлюксе, назначается Урсосан.
Для защиты слизистой пищевода назначается отвар льняного семени.
Физиотерапия
При легкой степени патологии рекомендовано проведение амплипульстерапии. Для уменьшения боли назначается электрофорез с использованием ганглиоблокаторов.
Показана бальнеотерапия, грязелечение. При тяжелом рефлюксе методы физиотерапии противопоказаны.
Хирургическое лечение
В сложных случаях при длительном сохранении симптомов для лечения эзофагита проводится эндоскопическая операция.
В нижний сфинктер вводятся полимерные вещества, функция которых заключается в восстановлении защитной функции.
Показаниям к полостным и лапароскопическим операциям являются:
- сохранение симптомов и диагностических признаков в течение шести месяцев;
- возникновение осложнений;
- пищевод Барретта;
- наличие у больного бронхиальной астмы;
- частые эпизоды воспаления легких, сопровождающие патологию.
В рамках хирургического вмешательства расширяется канал, удаляется его часть, частично замещается удаленный участок.
Народная медицина
В лечении эзофагита могут использовать народные средства. Их применение необходимо согласовать с лечащим врачом.
Кисель из семян льна защищает слизистую пищевода. Берут 3 столовых ложки, заливают кипятком и настаивают в течение трех часов. Принимают до еды, за 20 минут по две столовые ложки.
Эффективен чай с ромашкой. Заваривают одну чайной ложки сухого растения, заваривают, пьют дважды в день.
Сухие ягоды шиповника (2 столовые ложки) смешивают с одним литром кипяченого молока и настаивают в течение шести часов. Процеживают и выпивают в течение одного дня.
Отжимают сок хорошо вымытого, неочищенного картофеля и сразу выпивают 100 мл. Он защищает пищевод, уменьшает кислотность.
Профилактика
С целью предотвращения возникновения и развития заболевания необходимо соблюдать здоровый образ жизни.
Важно избегать ситуаций, связанных с сильным психоэмоциональным напряжением, стрессом. Показано соблюдать диету, режим дня. Кушать лучше понемногу до пяти раз в день. После еды нельзя ложиться, рекомендуется вместо этого погулять. Не стоит есть продукты, вызывающие аллергию.
Утренняя гимнастика, физическая активность помогут сбросить психическое напряжение. При этом нужно стараться не поднимать тяжелые предметы и слишком сильно напрягать мышцы пресса.
Продолжительность сна должна быть восемь часов в день. Голова должна находиться на высоте 25-30° над телом. Это позволит уменьшить ночные эпизоды рефлюкса.
Рекомендуется не употреблять алкоголь, бросить курить.
Виды эзофагита
Разнообразие симптомов и особенности течения заболевания позволяет говорить о нескольких видах заболевания.
По особенностям течения
При острой форме болезни наблюдается высокая температура, слабость, недомогание. Пациента беспокоит дискомфорт при прохождении пищи по пищеводу, изжога.
Многие жалуются на повышенное слюноотделение, отрыжку, острые боли, отдающие в шею. Болезнь часто сопровождает патологии желудка.
Выделяют три степени острой болезни:
- Поверхностное поражение. Затрагивает только поверхность, не приводит к образованию язв и эрозии.
- Поражение слизистой. Сопровождается язвами, некрозом тканей.
- Повреждение подслизистой. Характеризуется глубокими поражениями, стенки пищевода перфорированы, возможно кровотечение, образование рубцов.
В основе развития хронической формы лежит невылеченный острый эзофагит. Больные жалуются на периодическую болезненность, появляющуюся за грудиной. Симптомы усиливаются после еды, физической нагрузки.
В развитии заболевания выделяют 4 стадии:
- Очаги покраснения. Возможно появление небольших эрозий, не превышающих диаметр 5 мм.
- Небольшие очаги дефектов. Размер язв превышает 5 мм.
- Отдельные точечные проявления сливаются между собой, поражая меньше 75% поверхности пищевода.
- Повреждение охватывает более 75%.
По характеру проявления
Заболевание может носить эрозивный и неэрозивный характер.
В первом случае на слизистой появляются язвы, которые кровоточат. В начале патология себя никак не проявляет или имеет признаки гастрита. Возникает из-за инфекций, ожогов различного генеза.
При неэрозивной форме ткани пищеводного канала не повреждаются. Для устранения симптомов требуется соблюдение диеты.
По особенностям проявления
Выделяют несколько видов эзофагита в зависимости от ведущих признаков.
- Катаральный. Происходит покраснение слизистой.
- Отечный. Сопровождается возникновением отеков.
- Геморрагический. Характеризуется кровоизлиянием в толщу пищевода.
- Некротический. Развивается в случае тяжелых инфекций. При этом происходит омертвление клеток стенки пищевого канала.
- Флегмонозный. Возникает из-за нарушения целостности тканей пищевода посторонним предметом или в ходе диагностики.
По локализации
Место расположения дефекта позволяет говорить о дистальной, проксимальной и тотальной патологии.
При дистальном эзофагите поражение охватывает отдел пищевода в непосредственной близости к желудку.
При проксимальном воспаляется верхняя часть канала. Тотальная болезнь характеризуется воспалением, охватывающим весь пищевод.
По патогенезу
Виды заболевания различаются по причинам, которые его вызвали:
- Алиментарный. К патологии ведет употребление алкоголя, горячей пищи.
- Застойный. Возникает из-за остатков пищи, скопившихся в желудке.
- Профессиональный. Появляется при постоянном выполнении работы, которую сопровождает вдыхание едких паров.
- Дисметаболический. Связан с нарушением обмена веществ.
- Эозинофильный. Вероятно, к заболеванию приводит аллергия.
- Идиопатический ульцерозный. Причины патологии неясны.