Обморок, коллапс: причины развития, алгоритм диагностики, неотложная помощь.
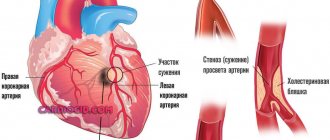
В патогенезе острой сосудистой недостаточности решающее значение имеет несоответствие между емкостью сосудов и количеством циркулирующей в них крови. Чаще всего потеря тонуса и расширение сосудов наблюдаются в органах брюшной полости. Застой крови в них приводит к выключению из кровообращения большого количества крови. Вследствие уменьшения объема циркулирующей крови отмечается недостаточное кровоснабжение головного мозга и других органов. С другой стороны, уменьшение объема циркулирующей крови наблюдается при кровопотерях, травмах, шоке, дегидратации. Острая сосудистая недостаточность клинически может проявляться в виде обморока, коллапса и шока. Причинами могут являться интоксикация, гипертермия, психические и физические травмы, хирургическое вмешательство, особенно с большой кровопотерей, и т.д.
Обморок (syncope)
– кратковременная потеря сознания, развивающаяся в результате острой ишемии головного мозга. Чаще наблюдается у девочек в период полового созревания, а также у эмоционально лабильных детей, у которых легко рефлекторно возникает перераспределение крови под влиянием различных психогенных воздействий.
Клиника обморока.
Внезапно появляется чувство слабости, потемнение в глазах, шум в ушах, головокружение, тошнота, иногда рвота. Затем наступает кратковременная потеря сознания. Артериальное давление резко падает – 50 – 60 мм рт. ст. Зрачки сужены, пульс замедлен (40 – 50 в 1 мин) или ускорен, тоны сердца приглушены. Дыхание редкое, поверхностное (иногда глубокое). Резкая бледность кожи и слизистых оболочек. Обильный пот. Продолжительность приступа от нескольких секунд до 1 мин.
Неотложная помощь при обмороке.
Больного необходимо уложить в горизонтальном положении со слегка опущенным головным концом кровати или с приподнятыми нижними конечностями, обеспечить достаточный приток свежего воздуха, расстегнуть (разорвать) стесняющую одежду, сбрызнуть холодной водой грудь, лицо, согреть конечности (грелка). Эффективно вдыхание паров раствора аммиака. Этого обычно достаточно для возвращения сознания и улучшения состояния. В более тяжелых случаях – ввести внутримышечно 1 мл 10% раствора Кофеина или 2 мл Кордиамина. До восстановления сознания, нормализации кровообращения и дыхания больного следует лечить на месте. Затем при необходимости поместить в стационар для исключения каких-либо заболеваний внутренних органов и внутреннего кровотечения.
Коллапс (collapsus)
– острая сосудистая недостаточность, являющаяся следствием нарушения регулирующей функции сосудодвигательного центра, резкого снижения тонуса сосудов (расширение и парез), особенно в органах брюшной полости. Это приводит к скоплению крови в органах брюшной полости и ишемии головного мозга.
Этиология коллапса.
Причины коллапса – тяжелые острые инфекционные заболевания, интоксикации, кровопотеря, обезвоживание, поражение надпочечников, тяжелые травмы, острый миокардит. При этом, в отличие от обморока, наблюдаются не только функциональные, но и органические изменения сосудов с повышением проницаемости их стенки и выходом из кровяного русла плазмы. В патогенезе коллапса основное значение имеет уменьшение количества циркулирующей крови и минутного объема сердца, снижение артериального давления. Развивается гипоксия мозга, нарушается функция центральной нервной системы, печени, почек и сердечно-сосудистой системы (вторичная недостаточность сердца), отмечается азотемия, ацидоз.
Клиника коллапса.
Больной вначале беспокоен, кожа бледная с цианотичным оттенком («мраморная»). Температура тела снижена, тургор тканей низкий, дыхание поверхностное, учащенное. Затем беспокойство сменяется угнетением, больной вялый, жалуется на слабость, зябкость, жажду. Акроцианоз, холодный липкий пот. Пульс – неправильный, частый, малого наполнения. В дальнейшем больной апатичен, неподвижен, черты лица заострены, глаза запавшие; зрачки расширены, слабо реагируют на свет, мышцы расслаблены. Артериальное давление падает. Печень может быть увеличена, чувствительна при пальпации. Нередко отмечается частая рвота. Диурез уменьшается. Сознание обычно сохранено. Во всех случаях коллапса следует провести дифференциальный диагноз с недостаточностью сердца в связи с различной лечебной тактикой при этих состояниях. В зависимости от патогенеза и клинических проявлений в настоящее время выделяют три типа коллапса: симпатотонический, ваготонический и паралитический.
Симпатотонический коллапс
сопровождается преобладанием тонуса симпатической нервной системы, что приводит к спазму артериол внутренних органов, мышц, кожи. Кровь скапливается в сердце и крупных сосудах (централизация кровообращения). Причины: кровопотеря, нейротоксикоз, острая дегидратация. Отмечается нормальное или повышенное систолическое давление при высоком диастолическом и, следовательно, резко уменьшенном пульсовом давлении.
Ваготонический коллапс
развивается на фоне преобладания тонуса парасимпатической нервной системы. Отмечается расширение артериол и артериовенозных анастомозов, в которых скапливается кровь при ишемии мозга. Наблюдаются брадикардия, снижение диастолического и увеличение пульсового давления. Причины: обморок, испуг, гипогликемическая кома, анафилактический шок, тяжелые инфекции с поражением надпочечников.
Паралитический коллапс
развивается при истощении механизмов, регулирующих кровообращение. В результате наступает пассивнее расширение сосудов, где депонируется кровь, ишемия головного мозга. Причины: дегидратация, нейротоксикоз, диабетическая кома,тяжелые интоксикации, тяжелое поражение надпочечников. Артериальное давление (максимальное и минимальное) резко снижено.
Причины коллапса
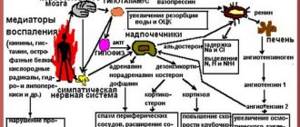
Регуляция сосудистого тонуса осуществляется с помощью трех механизмов: местного, гуморального и нервного. Нервный механизм заключается в стимуляции стенки сосуда волокнами симпатической и парасимпатической нервной системы. Гуморальный способ реализуется за счет ионов натрия и кальция, вазопрессорных гормонов (адреналина, вазопрессина, альдостерона). Местная регуляция предполагает появление очагов эктопии непосредственно в сосудистой стенке, клетки которой обладают способностью к генерации собственных электрических импульсов. Кровеносная сеть скелетных мышц регулируется преимущественно нервным способом, поэтому причинами коллапса могут стать любые состояния, при которых подавляется активность сосудодвигательного центра головного мозга. Основными этиофакторами являются:
- Инфекционные процессы. К развитию сосудистой недостаточности приводят тяжелые инфекции, сопровождающиеся выраженной интоксикацией. Наиболее часто коллапс возникает при крупозных пневмониях, сепсисе, перитоните, менингите и менингоэнцефалите, брюшном тифе, очаговых воспалительных заболеваниях ЦНС (абсцессе мозга).
- Экзогенные интоксикации. Патология выявляется при отравлении фосфорорганическими соединениями, угарным газом, лекарственными средствами, способными влиять на сосудистый тонус (клофелином, капотеном, эбрантилом). Кроме того, коллапс может развиваться под действием препаратов для местной анестезии при их эпидуральном или перидуральном введении.
- Сердечные заболевания. Наиболее распространенной причиной является острый инфаркт миокарда. Коллаптоидные состояния также могут обнаруживаться на фоне пороков развития сердца, снижения сократительной способности миокарда, тахи- или брадиаритмии, нарушения функции синусно-предсердного узла (водителя ритма), отказов атриовентрикулярного соединения (АВ-блокада 3 степени) с дискоординацией работы предсердий и желудочков.
- Травмы. Основная причина сосудистой недостаточности при травмах – большой объем кровопотери. При этом наблюдается не относительное, а фактическое уменьшение ОЦК за счет физической утраты жидкости. При отсутствии профузной геморрагии падение сосудистого тонуса становится реакцией на сильную боль, что чаще встречается у детей и пациентов с высокой тактильной чувствительностью.
Что такое коллапс
При многих заболеваниях может произойти нарушение в работе вегетативной нервной системы, которая отвечает за регуляцию тонуса сосудов. В таких ситуациях может развиваться острая сосудистая недостаточность.
Во время коллапса падает давление, так как наступает парез мелких сосудов. Объем крови, движущийся по ним, резко уменьшается, замедляется кровоток. Это приводит к тому, что головной мозг перестает получать необходимое количество кислорода и питательных веществ. То же самое касается сердечной мышцы.
В таком состоянии нарушается кровоснабжение во всем организме, что приводит к нарушению обмена веществ. Не только нервно-рефлекорные расстройства могут привести к сосудистой недостаточности, но и токсические вещества белковой природы. Это обычно бывает при инфекционных заболеваниях, например, пневмонии, сыпном тифе, во время инфаркта или сильных кровопотерях.
Симптомы
Клиническая картина ортостатического коллапса может быть различной, и в зависимости от тяжести ее симптомов выделяют три степени тяжести этого состояния:
- I (легкая) – редкие предобморочные состояния без утраты сознания;
- II (среднетяжелая) – появление эпизодических обмороков при длительном стоянии в неподвижной позе или после перевода тела в вертикальное положение;
- III (тяжелая) – частые обмороки, которые появляются даже в положении полусидя и сидя или после кратковременного стояния в неподвижной позе.
Эпизоды ортостатической гипотензии у большинства больных протекают однотипно. Сразу после перевода тела в вертикальное положение или при длительном пребывании в положении стоя у больного появляются такие симптомы:
- внезапная и нарастающая общая слабость;
- «туман» или «помутнение» перед глазами;
- головокружение, сопровождающееся ощущениями «проваливания», «предчувствия обморока», «падения в лифте» или «утраты опоры»;
- сердцебиение (в некоторых случаях).
Если ортостатический коллапс вызывается длительным и неподвижным стоянием, то пациенты часто отмечают такие ощущения:
- испарины на лице;
- зябкости;
- «дурноты»;
- тошноты.
Клиническая картина легкой степени ортостатической гипотензии ограничивается только этими симптомами. Обычно они устраняются самостоятельно после переступания при прямых ногах с пятки на носок, ходьбе или выполнения упражнений по напряжению мышц голеней, бедер и брюшного пресса.
При среднетяжелой степени ортостатической гипотензии, если больной не успел прилечь, приподняв ноги, вышеописанные симптомы завершаются обмороком, во время которого может наблюдаться непроизвольное мочеиспускание. Перед утратой сознания, продолжающейся не более нескольких секунд, у больного наблюдаются такие изменения в состоянии:
- нарастающая бледность;
- влажность ладоней;
- похолодание рук и ног;
- холодный пот на лице и шее.
При среднетяжелом течении ортостатической гипотензии наблюдаются два варианта изменений со стороны артериального давления и пульса:
- нитевидный пульс и нарастающая брадикардия, сопровождающаяся снижением систолического и диастолического давлений;
- выраженная тахикардия, сопровождающаяся снижением систолического и повышением диастолического давления.
Легкая и среднетяжелые степени ортостатического коллапса развиваются постепенно: приблизительно за несколько секунд. В большинстве случаев, больной успевает принять какие-то меры для того, чтобы сгладить падение: подгибает колени (как бы приседает на пол), успевает выставить вперед руку и т. п.
При тяжелой степени ортостатической гипотензии обмороки сопровождаются судорогами, непроизвольными мочеиспусканиями и становятся более внезапными и продолжительными (до 5 минут). Больной внезапно падает без каких-либо изменений в движениях. Падения могут приводить к различным травмам. У таких пациентов эпизоды ортостатического коллапса могут наблюдаться на протяжении длительного времени (месяцами или годами), и это вызывает изменения в походке. Они ходят размашистыми шагами, при полусогнутых коленях и низко опуская голову.
По продолжительности периодов, в которых наблюдаются эпизоды ортостатического коллапса, разделяют на:
- подострые – несколько дней или недель (характерны для ортостатических гипотензий, вызываемых преходящими нарушениями в работе вегетативной нервной системы вследствие инфекционных заболеваний, интоксикаций или приемом лекарственных препаратов);
- хронические – более месяца (характерны для патологий сердечно-сосудистой, нервной или эндокринной систем);
- хронические прогрессирующие – годами (характерны для идиопатической ортостатической гипотензии).
Разновидности коллапса
В зависимости от клиники и патогенеза коллапс делится на три типа:
- Симпатотонический. Эта форма коллапса сопровождается повышенным тонусом симпатического отдела нервной системы, что приводит к спазму артерий во всем организме. Систолическое давление в таких ситуациях нормальное или немного повышено, а диастолическое высокое. Если наблюдается такой коллапс, неотложная помощь требуется срочная, чтобы не заработать более серьезных осложнений.
- Ваготонический коллапс. При таком состоянии в тонус приходит парасимпатическая система. Артерии, наоборот, расширяются, диастолическое давление снижается, наблюдается брадикардия. Причиной такого состояния бывает испуг, обморок, гипогликемическая кома.
- Паралитический. Чаще всего бывает при сильном истощении механизмов, которые отвечают за регуляцию кровообращения. Сосуды расширяются, давление падает, и наступает коллапс, неотложная помощь сводится к нормализации в первую очередь артериального давления.
Механизм развития коллапса
При резкой перемене положения тела человека с горизонтального в вертикальное или при длительном стоянии на ногах в одном положении венозная кровь под силой собственной тяжести опускается к нижним конечностям и в меньшем объеме поступает к сердечной мышце. Уменьшение объема поступающей в сердце крови приводит к резкому снижению показателей артериального давления и гипоксии головного мозга, что приводит к развитию предобморочного состояния или обморока.
Обморочное состояние
Ортостатическая гипотензия может возникать у людей разного возраста и под влиянием различных факторов – от заболеваний внутренних органов и систем до ситуационных причин. В этой статье вы найдете полную информацию о том, как распознать начинающийся коллапс и предотвратить развитие обморока, а также, как оказать первую помощь человеку, у которого случился сосудистый коллапс, и он потерял сознание.
Признаки коллапса
Как правило, распознать коллапс не представляется сложным. Его проявления обычно четкие и яркие, поэтому перепутать с другими заболеваниями практически невозможно. К основным симптомам коллапса можно отнести следующие:
- Резкое ухудшение состояния человека.
- Сильная и внезапная головная боль.
- Шум в ушах.
- В глазах темнеет.
- Слабость в теле.
- В сердце появляются неприятные ощущения.
- Резкое снижение давления.
- Кожные покровы бледнеют, и появляется холодный пот.
- Появляется синеватый оттенок ногтей, кожи на руках и ногах.
- Черты лица заостряются.
- Дыхание становится частым и поверхностным.
- Снижается температура тела.
- Пульс нитевидный, и его сложно прощупать.
- Часто бывает потеря сознания.
Оказание неотложной помощи при коллапсе должно производиться незамедлительно, чтобы вывести как можно быстрее человека из этого состояния.
Причины
Если у человека часто бывает головокружение при перемене положения тела, а иногда и резкая слабость, вплоть до обморока, то необходимо обязательно обратиться к врачу для выяснения причины такого состояния.
Основными причинами развития ортостатического коллапса становятся:
- кислородное голодание головного мозга;
- несвоевременная реакция сердца и сосудов на изменение положения тела;
- резкое снижение артериального давления.
Такие изменения в функционировании организма могут вызываться множеством факторов. Иногда ортостатическая гипотензия наблюдается и у здоровых людей. Резкий подъем с постели после сна (особенно если человек не полностью проснулся), длительное и неподвижное стояние, продолжительные космические полеты, – такие события могут приводить к резкому снижению давления и вызывать различные по своей тяжести предобморочные состояния или обмороки у людей, не страдающих заболеваниями сердца, сосудов или эндокринной и нервной систем. В остальных случаях ортостатическая реакция провоцируется патологиями или неблагоприятными воздействиями различных факторов.
Ортостатический коллапс может вызываться следующими нарушениями:
- первичные невропатии: синдром Брэдбери-Эгглестон, синдром Шая-Дрейджера, синдром Райли-Дея, болезнь Паркинсона;
- вторичные невропатии: аутоиммунные заболевания, сахарный диабет, постинфекционная полиневропатия, амилоидоз, алкоголизм, порфирия, сирингомиелия, паранеопластические синдромы, спинная сухотка, пернициозная анемия, авитаминозы, состояния после проведенной симпатэктомии;
- идиопатические факторы, т. е. невыясненные причины;
- прием лекарственных средств: диуретиков, антагонистов кальция, нитратов, ингибиторов ангиотензина, допаминэргических препаратов (применяемых при гиперпролактинемии или болезни Паркинсона), некоторых антидепрессантов, барбитуратов, Винкристина, Хинидина и др.;
- тяжелая варикозная болезнь;
- инфаркт миокарда;
- ТЭЛА;
- тяжелая кардиомиопатия;
- аортальный стеноз;
- сердечная недостаточность;
- констриктивный перикардит;
- тампонада сердца;
- кровотечения;
- инфекционные заболевания;
- анемии;
- нарушения водно-электролитного баланса, приводящие к обезвоживанию;
- феохромоцитоз;
- надпочечниковая недостаточность;
- длительный постельный режим;
- первичный гиперальдостеронизм;
- переедание.
Ортостатический коллапс может являться одним из признаков многих кардиологических патологий. Его внезапное появление может указывать на нераспознанные аритмии, ТЭЛА или инфаркт миокарда, а при аортальном стенозе, констриктивном перикардите и тяжелой кардиомиопатии ортостатическая гипотензия появляется только при быстром переводе тела в вертикальное положение.
Симптомы коллапса у детей
Детский организм намного сильнее воспринимает любые неполадки в его работе, поэтому наступление коллапса можно точно зафиксировать. Симптомы при этом обычно следующие:
- Ребенку резко становится плохо.
- Он вялый, его не интересует окружающий мир.
- Кожные покровы становятся бледными, покрываются холодным потом.
- Наблюдается цианоз губ.
- Еле прощупывается нитевидный пульс.
- Обычно тахикардия, но может быть и брадикардия.
- Резко понижается артериальное давление.
- У малышей из-за возникшей гипоксии могут быть судороги.
В таких ситуациях срочно требуется неотложная помощь при коллапсе у детей.
Первая помощь при коллапсе
Может случиться так, что вашему близкому человеку потребуется помощь при коллапсе. От этого никто не застрахован, поэтому иметь элементарные навыки по ее оказанию должен каждый человек. Алгоритм оказания неотложной помощи при коллапсе хоть и объемный, но его вполне под силу запомнить любому.
- Вызвать неотложку.
- В случае такого приступа необходимо больного положить на спину на ровную поверхность.
- Расстегнуть верхние пуговицы на одежде, если таковые имеются.
- В комнате желательно открыть окно, чтобы поступало больше свежего воздуха.
- Ноги можно немного приподнять, чтобы увеличить приток крови к голове.
- Так как наблюдается снижение температуры тела, то больного надо согреть с помощью грелки.
- Поднести к носу тампон, смоченный в нашатырном спирте.
- Ввести 0,1 % раствор «Адреналина», 0.5 % раствор «Эфедрина».
- Если коллапс вызван сильным кровотечением, то его необходимо остановить.
- Больному обеспечить полный покой.
- В случае остановки сердца необходимо проводить непрямой массаж сердца в сочетании с искусственным дыханием.
Мы рассмотрели, что представляет собой коллапс. Неотложная помощь, алгоритм ее проведения – эти вопросы также были затронуты нами, но есть и другие моменты, которые при этом необходимо учитывать.
Запрещено при коллапсе
Если требуется оказать человеку первую помощь при коллапсе, это не означает, что все средства хороши. Есть вещи, которые нельзя делать:
- Ни в коем случае нельзя давать больному сердечные препараты, так как они расширяют сосуды.
- Во время потери сознания нельзя стараться влить в рот немного воды или запихнуть таблетку.
- Также не рекомендуется прибегать к помощи пощечин, чтобы привести человека в чувства.
Чаще всего счет в таких ситуациях идет на минуты, поэтому еще до приезда скорой помощи должна быть оказана грамотная неотложная помощь при обмороке и коллапсе.
Лекарственная терапия во время коллапса
Приехавшая скорая помощь непременно заберет больного в стационар. В его стенах будет оказана помощь, но уже с применением лекарственных препаратов. В первую очередь назначаются внутривенные вливания «Хлорида натрия». Количество препарата определяется по состоянию пациента. Врач обращает внимание на следующие признаки:
- Состояние человека и совокупность всех показателей.
- Цвет носогубного треугольника: если он слишком бледный, то сосудорасширяющего средства потребуется больше.
- Диурез.
- Величину артериального давления.
- ЧСС.
В качестве дополнительной терапии назначают:
- Противовоспалительные препараты, например, «Метипред», «Преднизолон».
- Внутривенно вводят вазопрессорные лекарства.
- Для быстрого снятия спазма вводят «Новокаин».
После того как состояние пациента нормализуется, приступают к лечению того заболевания, которое спровоцировало коллапс. Необходимо всегда помнить: если у вашего родного человека случается коллапс, неотложная помощь, которую вы ему окажете, может спасти жизнь. Именно поэтому знать перечень необходимых действий во время такой ситуации должен каждый. Здоровья всем, пусть такие ситуации никогда в вашей жизни не случаются.
Что такое коллапс?
В упрощенном представлении коллапс представляет собой обморок. Происходит резкое изменение положения тела, при котором давление снижается до критических показателей. Это острая форма сосудистой недостаточности. Состояние, характеризующееся снижением тонуса сосудов и, как следствие, значительным ухудшением деятельности системы кровообращения.
Если экстренно оказать первую помощь при коллапсе, можно избежать неприятных осложнений или спасти жизнь пострадавшему. При недостаточности сердца снижается ток крови, внутренние органы не получают достаточного количества питания, ухудшается мозговая деятельность и развивается асфиксия. Длительное пребывание в таком состоянии при отсутствии помощи грозит угнетением жизненно важных функций.
Причины возникновения
Коллапс может возникать из-за резкой потери крови при ранениях. Кроме того, нарушение сердечной деятельности развивается, если организм столкнулся с негативными факторами окружающей среды (токсическое воздействие, инфекции и проч.). Существуют определенные факторы риска, усиливающие риск проявления острой дыхательной недостаточности. К причинам, способствующим этому, относят:
- кровотечения (как внутренние, так и внешние);
- значительное увеличение дозы некоторых препаратов (нейролептики, адреноблокаторы и проч.);
- поступление токсических веществ в организм, тяжелые интоксикации;
- инфекционный коллапс развивается на фоне перенесенных инфекций (тиф, пневмония и проч.);
- недостаточное содержание кислорода в помещении;
- острые патологии поджелудочной железы;
- чрезмерный перегрев, а также обезвоживание;
- удар током;
- гормональная перестройка организма в подростковом возрасте (часто встречается у девочек);
- патологические болезни сердца.
Чтобы правильно оказать первую помощь при коллапсе, потребуется знать, какой фактор риска спровоцировал обострение состояния.
Виды коллапса
В медицине условно выделяют три вида коллапса:
- Гиповолемический;
- Кардиогенный;
- Вазодилятационный.
Возникновение гиповолемического коллапса обусловлено обезвоживанием организма, сильной кровопотерей или плазмопотерей, из-за которых резко уменьшается объем крови в сосудах.
Кардиогенный коллапс возникает на фоне:
- Сердечной недостаточности;
- Острого нарушения сердечной деятельности;
- Резкого уменьшения сердечного выброса.
Вазолидационный коллапс характерен для тяжелых инфекционных и токсических состояний, глубокой гипоксии, гипертермии, гипокапнии, эндокринопатии, развивается при неправильном применении лекарственных средств и при избытке кининов, гистамина и аденозина в крови, ведущих к общему периферическому сосудистому сопротивлению.
Механизм проявления
Ухудшение самочувствия в большинстве случаев развивается внезапно, поэтому становится неожиданностью для пострадавшего. Он может оставаться в сознании, но не будет реагировать на происходящее.
При патологическом состоянии давление максимально низкое, но проявления могут немного отличаться. Это зависит от того, к какому виду относится коллапс.
Важно определить тип поражения, поскольку он может повлиять на оказание помощи и дальнейшее лечение:
- инфекционный. Появляется на фоне перенесенных ранее тяжелых инфекций;
- токсический. Связан с воздействием токсинов. Часто развивается у тех, кто трудится на производствах;
- ожоговый тип сердечной недостаточности. Этимология и патогенез относятся к сильному термическому поражению кожных покровов;
- гипоксемический. Эта разновидность связана с перепадами давления на улице, на которые реагируют метеозависимые люди;
- панкреатический. Возникает при патологиях поджелудочной железы;
- гипертермический. Образуется при тепловом ударе;
- дегидратационный. Связан с обезвоживанием организма;
- сердечный. Причина появления – наличие патологий сердечно-сосудистой системы;
- ортостатический. Появляется при резкой смене положения тела у пациентов, которые не могут самостоятельно ходить;
- геморрагический. Развивается на фоне сильной кровопотери.
Профилактика
В профилактике коллапса практически отсутствуют методики. Можно лишь предупредить состояние массивной кровопотери. Или же состояние стресса. А также интоксикации, ишемию, инфекционные заболевания.
Инфекционные заболевания необходимо вовремя вылечивать. Это способствует предупреждению таких состояний, как коллапс. Поражение сердечно-сосудистой системы важно также предупредить.
В данном случае необходимо чаще наблюдаться у врачей. Особенно, если имеются отклонения в сердечной деятельности. Обширные интоксикации также способствуют развитию данного состояния.
Чтобы предупредить интоксикацию необходимо не заниматься самолечением, принимать препараты только по показаниям, вовремя излечивать различные инфекции.
В профилактике коллапса важно предупредить состояние стресса. При этом имеется в виду сильное эмоциональное потрясение. Только определенные седативные препараты позволят справиться со стрессом.
Если имеется серьезная эндокринная патология, то необходимо принимать гормональные средства. Гормональная терапия направлена на замещение необходимых гормонов. А значит на необходимую терапию данного состояния.
Если имеет место токсический фактор. Например, при отравлениях. Следует незамедлительно принять необходимые меры. Лечить данное состояние. Иначе тяжелое течение отравлений приведет к развитию коллапса.
перейти наверх
Симптомы коллапса
Помощь при коллапсе нужно оказать при появлении первых симптомов. Даже находясь в сознании, человек не способен адекватно реагировать на окружающих. Обморочное состояние сопровождается следующими признаками:
- крайне бледный оттенок кожных покровов, местами отливающий синевой;
- ухудшение самочувствия, шум в ушах, темнота в глазах;
- сухость слизистых оболочек;
- понижение температуры тела, озноб;
- дыхание учащенное или, напротив, замедленное, появляется одышка;
- пульс прощупывается с трудом, он замедленный, может совсем отсутствовать;
- резкое снижение артериального давления до минимальных значений;
- неприятные ощущения в области сердца, головная боль;
- тошнота и рвота.
При коллапсе черты лица заостряются, может возникать дрожь в конечностях, потеря сознания. При обмороке неотложная помощь должна быть оказана немедленно.
Характерная симптоматика
Перед оказанием первой помощи при шоке, обмороке и коллапсе, нужно оценить состояние пострадавшего.
Симптоматика приступа, вызванного недостаточностью циркулирующей крови, выражена ярко. Главные признаки того, что пострадавшему нужно оказание доврачебной помощи следующие:
- Внезапное ухудшение общего состояния здоровья;
- Головные боли, сопровождающиеся головокружением;
- Пострадавший ощущает слабость, в глазах у него темнеет, слышится шум в ушах;
- Чуть слышный, но очень частый пульс;
- Снижение показателей артериального давления до критических отметок;
- Кожа быстро бледнеет, затем синеет;
- В области сердца ощущается дискомфорт;
- Из-за снижения показателей температуры тела больному холодно и зябко;
- Частое, прерывистое и поверхностное дыхание;
- Спутанность сознания, которое проявляется в полном безразличии больного ко всему происходящему;
- Лицо покрыто холодным потом, язык сухой;
- Возможна тошнота, переходящая в рвоту;
- Заострение черт лица.
В очень тяжелом состоянии, если вовремя не оказать первую помощь при коллапсе, наступит обморок с потерей всех рефлекторных движений или шок.
Следует отметить, что сосудистый коллапс представляет собой менее опасную патологию, чем сердечный. Однако в этом случае промедление со стороны спасателей или врача будут стоить пострадавшему жизни.
Доврачебная помощь при коллапсе
Перед тем, как оказать неотложную помощь при коллапсе, нужно вызвать бригаду медиков, а уже затем приступать к проведению реабилитационных мероприятий. Оцените состояние пострадавшего, попытайтесь выяснить, что могло спровоцировать ухудшение самочувствия, не страдает ли он от сердечных заболеваний.
Крайне важно не медлить, если коллапс возник у детей, поскольку существует риск ускоренного развития осложнений.
Алгоритм помощи при коллапсе включает соблюдение следующих действий:
- помогите человеку занять удобное положение, положив его лицом вверх;
- ноги поднимите, подложите под них что-нибудь, чтобы придать положение выше уровня сердца. Используйте подушку или скрученную одежду;
Не тревожьте пострадавшего и обеспечьте полный покой до прибытия скорой помощи. Если человек находится без сознания, нельзя поить его, трясти или пытаться дать какие-либо препараты.
Лечение
Когда вы экстренно использовали алгоритм действий и помощи, остальное доверьте медикам. Бригада скорой должна восстановить нормальную деятельность системы кровообращения при помощи медикаментозных средств. Перед использованием препаратов измеряют давление, смотрят на цвет кожных покровов, считают количество сердечных ударов в минуту.
Для стабилизации состояния внутривенно вводят раствор хлорида натрия, применяют глюкокортикостероиды, средства, снимающие спазм и проч. Если нужна госпитализация пострадавшего (нельзя на месте выяснить причину ухудшения состояния), в условиях медицинского учреждения определяют алгоритм оказания помощи.
При кровотечениях их останавливают. Если существуют иные причины развития состояния, помощь заключается в их устранении и восстановлении всех функций организма.
Коллапс требует быстрого реагирования от тех, кто в момент ухудшения состояния находился рядом с человеком. В домашних условиях помощь будет заключаться в придании удобного положения, приведении в сознание. Нельзя использовать медикаментозные средства, если неизвестна точная причина ухудшения самочувствия. Только медики могут принимать решение о внутривенном использовании тех или иных препаратов. В некоторых ситуациях потребуется госпитализация пострадавшего.
Коллапс: первая помощь и лечение
В зависимости от причины, послужившей возникновению состояния, необходимо в короткий срок оказать при коллапсе первую медицинскую помощь больному. Если состоянию послужило кровотечение – необходимо его остановить, отравление токсическими веществами – удалить их из организма, применяя специфические антидоты.
Затем больного нужно доставить в медицинское учреждение, где ему назначат адекватное лечение коллапса – проведут трансфузию кровезаменителей, применяя солевые растворы, гемодез, полиглюкин и реополиглюкин, при необходимости и строго по назначению могут применять компоненты крови.
Затем, при лечении коллапса, пациенту вводят струйно внутривенно 60-90 мг Преднизолона, если эффект от его применения недостаточный, добавляют:
- 10% раствор кофеина – 1-2 мл;
- 1% раствор Мезатона – 1-2 мл;
- 0,2% раствор Норадреналина – 1 мл;
- Кордиамин – 1-2 мл;
- 10% раствор сульфокамфокаина – 2 мл.
При метаболическом ацидозе пациенту внутривенно вводят либо 8,4% (50-100 мл), либо 4,5% (100-200 мл) раствор гидрокарбоната натрия. Если появлению коллапса послужил синдром малого сердечного выброса, обусловленный аритмией, обычно назначают противоаритмические препараты, внутривенно капельно вводят разведенные 25, 100 или 200 мг дофамина в изотоническом растворе хлорида натрия или 5% растворе глюкозы, а также оказывают экстренную электрокардиостимуляцию.
Коллапсом называют состояние, при котором происходит ухудшение кровоснабжения внутренних органов и падение кровяного давления, что угрожает жизни человека. Наиболее важно при развитии состояния определить, что послужило его появлению, так как последующее лечение коллапса должно быть направлено на устранение причины. Далее, в зависимости от показаний и вида коллапса, врач назначает адекватное медикаментозное лечение, может назначить трансфузию кровезаменителей и применить электрокардиостимуляцию.