Синдром вегетативной дисфункции, что это такое?
Вегетативная дисфункция (СВД) – синдром, характеризующийся функциональными нарушениями вегетативной нервной системы на надсегментарном и сегментарном уровнях и общего состояния больного. В настоящее время комплекс этих вегетативных симптомов описывается термином «соматоформная вегетативная дисфункция». Обоснованность постановки этого диагноза до сих пор обсуждается в широких научных кругах.
Причины
Базовая причина таких расстройств — нарушение нервной регуляции вегетативной нервной системы, то есть той, что отвечает за регуляцию и стабильность функционирования всех внутренних органов и всего организма в целом. Это тот отдел нервной системы, которым человек управлять не может — она не подчиняется сознанию. То есть, считать ВД капризом, избалованностью, слабостью — не только ошибочно, но даже опасно.
Что же нарушает регуляцию деятельности организма на уровне нервных волокон? Прежде всего, это наследственность — есть огромное число семей, где симптомы вегетативной дисфункции есть у всех членов. Эндокринные нарушения и патологии, в том числе преходящие — в период пубертата, климакса, беременности — тоже причины манифестации ВД.
Вегетативная дисфункция неизбежна у ведущих малоподвижный образ жизни, предпочитающих обилие жирной пищи и блюд с избытком экстрактивных веществ. Провоцируют ее курение, алкоголь, частые инфекционные заболевания и хроническая инфекция (кариозные зубы, тонзиллит, гайморит), аллергия, синдром хронической усталости, ятрогенные заболевания, травмы, инсульт.
Причины расстройства
Данный синдром нередко возникает в результате влияния уже имеющихся у человека психических или соматических расстройств. Как правило, вегетативные нарушения являются следствием вторичной дисфункции нервной, гуморальной и вегетативной регуляции тонуса сосудистой стенки при патологических состояниях различных органов и систем.
К соматической патологии относят артериальную гипертензию, ишемическую болезнь сердца, заболевания желудочно-кишечного тракта. Среди психических выделяют депрессивные расстройства, панические атаки.
Также к причинам возникновения вегетативных нарушений относят:
- Нарушенный режим труда и отдыха;
- Избыточный вес тела, ожирение I, II и III степени;
- Сниженная физическая активность в течение дня (сидячий образ жизни, что особенно характерно для офисных работников);
- Продолжительное времяпрепровождение за компьютером/телевизором/электронными гаджетами;
- Злоупотребление алкогольными напитками;
- Длительный стаж курения;
- Инсомния (бессонница), диссомния (нарушения сна);
- Хронические заболевания в стадии декомпенсации;
- Хронические инфекционные процессы;
- Иммунодефицитные состояния;
- Хронический стресс, особенно, если он присутствует как на работе, так и дома;
- Прием наркотических, психостимулирующих или токсических препаратов.
Что такое психовегетативный синдром?
Психовегетативным синдромом или вегетативной дистонией называется патология, которая сопровождается нарушением вегетативных функций организма.
Заболевание представлено в международной классификации болезней. Ему отведен код по МКБ 10 – F45.3.
Причины нарушения
Невроз – основной фактор, вызывающий психовегетативный синдром
Психовегетативные нарушения связаны с появлением сбоев в работе разных отделов организма. Нередко они возникают на фоне несоответствия физического развития человека и функции его эндокринной системы.
Чаще всего патология встречается у детей старшей возрастной группы и подростков. Изредка болезнь диагностируется у мужчин и женщин, которые достигли сорокалетнего возраста.
Патологический процесс может быть спровоцирован влиянием генетических факторов и конституционных особенностей строения тела человека. Не исключается влияние нарушения работы нервной системы, которое имеет органический характер. Синдром обусловлен также психическими и соматическими расстройствами.
Клинические признаки психовегетативного синдрома проявляются по причине гормональной перестройки организма. Этот фактор объясняет развитие заболевания у детей и подростков. Психофизиологические сдвиги оказывают не меньшее влияние на становление патологии. Острые и хронические стрессы способствуют ухудшению общего состояния здоровья человека, который находится в группе риска.
К числу основных факторов, вызывающих синдром, относятся следующие заболевания:
- Патологии нервной системы;
- Профессиональные заболевания;
- Неврозы;
- Психические нарушения;
- Психосоматические расстройства.
Любой из этих факторов, если оставить его без врачебного внимания, однажды приведет к развитию психовегетативного синдрома. Также не исключается возникновение осложнений, усугубляющих течение основного заболевания.
Вегетативная дистония вполне может быть обусловлена органическими поражениями головного мозга. В этом процессе не последнее место занимает нарушение функции периферической нервной системы. Эндокринные перестройки в организме возглавляют перечень основных причин, которые приводят к развитию синдрома. Поэтому в группу риска попадают подростки и женщины, переживающие период менопаузы.
В отдельную категорию медики выделяют вегетативную дистонию психофизиологического характера. Она вызывается частыми стрессами, чрезмерным физическим перенапряжением, невротическими сбоями и переутомлением. Эти факторы должны воздействовать на организм человека в течение длительного времени, чтобы привести к синдрому.
Симптоматика
На фоне общего ухудшения самочувствия, которое вызывает нарушение деятельности организма из-за вегетативной дисфункции, у пациентов возникают специфические симптомы. Именно они дают возможность врачам заподозрить у человека течение данного заболевания.
Как правило, больные приходят на прием к врачу с жалобами на вегетативные симптомы, которые не позволяют определить конкретное заболевание.
Человека с таким диагнозом тревожат болезненные признаки, которые обычно проявляются при наличии дисфункции внутренних органов и систем. Речь идет о следующих симптомах недомогания:
- Сердце и сосуды – тахикардия, учащенное сердцебиение, болезненность в области груди, повышение или снижение кровяного давления, предобморочное состояние и приливы холода или жара;
- Органы дыхания – появление ощущения кома в горле, нехватка воздуха, неравномерное дыхание и одышка;
- Нервная система – головные боли, головокружения, вздрагивания, напряжение в мышечных тканях, проблемы со сном, парестезии, озноб и тремор;
- Пищеварительный тракт – диспепсия, тошнота, ощущение сухости в полости рта, запор, диарея, метеоризм и проблемы с аппетитом;
- Мочеполовая система – пониженное либидо, импотенция, частые позывы к мочеиспусканию.
При цереброваскулярных и других расстройствах возникают и общие симптомы, указывающие на ухудшенное состояние здоровья. Пациенты сталкиваются с такими нарушениями, как слабость в теле, двигательные беспокойства, суетливость, мышечная скованность, неспособность сконцентрироваться, снижение памяти и раздражительность. Именно такие проявления имеет вегетативная дистония. Симптомы данного синдрома многообразны. У каждого пациента можно наблюдать индивидуальный ряд болезненных признаков с разной интенсивностью.
Осложнения и последствия
Игнорирование лечения психовегетативного синдрома оборачивается развитием частых головных болей
Специалисты провели массу исследований, пытаясь выяснить причины психовегетативного синдрома и осложнения, которые он способен вызвать. Они пришли к выводу, что игнорирование лечения приводит к развитию психологических и неврологических нарушений. Не исключается также появление кардиологических проблем.
Последствия синдрома, как и вегето-сосудистой дистонии (ВСД), несут в себе угрозу для здоровья человека. Больные с психовегетативным синдромом рискуют столкнуться с такими осложнениями:
- Снижение уровня работы сердечной мышцы, появление перебоев;
- Сбои в работе мочеиспускательного канала и частые позывы в туалет;
- Появление симптомов пониженного или повышенного артериального давления;
- Нарушение функции сосудистой системы;
- Нарушение обменных процессов и резкое снижение массы тела;
- Возникновение зависимости от погодных условий;
- Нарушение работы пищеварительной системы.
Осложнения вегетативной дистонии делают более выраженными ее основные симптомы, которые давали о себе знать на раннем этапе развития болезненного процесса.
Если пациент не приступит к лечению заболевания, его состояние продолжит ухудшаться. Игнорирование проблемы оборачивается развитием частых головных болей, тревожных атак, неврозов, депрессий и повышением психологической ранимости. Человек из-за синдрома становится более раздражительным и апатичным.
Симптомы
Синдром вегетативной дисфункции имеет полиэтиологический характер. Это объясняет вариабельность симптомов.Симптоматика при вегетативной дисфункции достаточно неспецифичная. Ее подразделяют на 2 основных группы. Первая группа симптомов характеризуется появлением у больного жалоб общего характера: подъем температуры тела до субфебрильных цифр, повышенная потливость, беспокойное состояние, тремор, чувство биения сердца.
Вторая группа симптомов более специфична и характеризуется жалобами на дисфункцию со стороны одного органа или одной системы.
Симптомы зачастую оказываются субъективными и не подтверждаются объективными исследованиями:
- Головная боль, головокружения;
- Тошнота;
- Вздутие живота (метеоризм);
- Одышка;
- Боль в области сердца;
- Вегетативные кризы;
- Нейрогенные обмороки;
- Ортостатическая гипотензия;
- У мужчин – импотенция;
- Стенокардия;
- Сниженное настроение (гипотимия);
- Парестезии верхних и нижних конечностей (ощущение «ползания мурашек» по телу);
- Кардиофобия (боязнь смерти, страх «остановки» сердца);
- Общая слабость, снижение работоспособности;
- Нарушение мочеиспускания (оно может быть затруднено или, наоборот, учащено);
- Диссомнические расстройства;
- Дисменорея у женщин;
- Отечность лица в утренние часы;
- Неприятные ощущения по всему телу.
Симптомы объединяются в синдромы. Таким образом, основные клинические синдромы это:
- Кардиалгический;
- Тахикардиальный;
- Астенический;
- Астено-невротический;
- Гиперкинетический;
- Синдром миокардиодистрофии;
- Синдром респираторных расстройств.
Наибольшее распространение в клинической практике нашла классификация, предложенная Никитиным и Савицким. Она включает в себя три синдрома – кардиальный, гипертензивный и гипотензивный. Этот принцип подразделения симптомов основан на преобладании ваготонических или симпатикотонических проявлений.
Симптомы соматоформных расстройств
Выделяют 5 видов соматоформных расстройств: ипохондрическое, соматизированное, хроническое соматоформное болевое, недифференцированное соматоформное расстройство и соматоформную дисфункцию вегетативной нервной системы.
Ипохондрическое расстройство
проявляется выраженными опасениями за наличие тяжелого неизлечимого заболевания, например, рака или прогрессирующей ишемической болезни, которая якобы в любой момент может стать причиной инфаркта и смерти больного. «Предположительный диагноз» пациента зависит от имеющихся симптомов. Отличительными признаками этой разновидности соматоформного расстройства являются многочисленные сенестопатии, постоянные опасения по поводу своего здоровья и сопутствующие аффективные нарушения – тревога, печаль, безнадежность, уныние. На этом фоне часто развиваются характерные ипохондрические депрессии.
Пациенты с данным соматоформным расстройством очень настойчивы в своем стремлении выявить свою якобы неизлечимую болезнь и найти профессиональную помощь. Побуждаемые тревогой и страхом за свое здоровье, они снова и снова обращаются к различным врачам, просят или требуют провести повторные обследования. Еще одной характерной особенностью данной разновидности соматоформного расстройства является неустойчивость представлений о наличии и тяжести заболевания. «Предположительный диагноз» может меняться: сегодня больной с ипохондрическим соматоформным расстройством больше переживает по поводу ишемической болезни, через месяц – по поводу возможного инсульта или рака простаты. Меняется и уровень опасений: сегодня пациент считает, что конец близок, и полностью погружен в ипохондрические переживания, завтра надеется, что «какое-то время протянет».
Соматизированное расстройство
– разновидность соматоформного расстройства, при котором внутрипсихические конфликты выражаются на уровне тела, в виде соматических симптомов. Отличается от ипохондрического расстройства эмоциональным восприятием и трактовкой патологических проявлений. Больной с ипохондрическим соматоформным расстройством боится за свое здоровье, тревожится по поводу неминуемой смерти или тяжелых страданий. Пациент с соматизированным расстройством убежден, что его боль обусловлена соматическим заболеванием, а задача врачей – выявить это заболевание и предоставить соответствующую помощь.
Больные с этим соматоформным расстройством крайне негативно реагируют на попытки специалиста указать на психологическую природу их симптомов. Они отрицают наличие психологической проблемы и нередко конфликтуют с врачами. Жалобы при данном соматоформном расстройстве разнообразные, нетипичные для соматического заболевания, но достаточно постоянные по сравнению с ипохондрическим расстройством. Соматизированное расстройство сопровождается устойчивым снижением настроения, возможна депрессия или повышенная тревожность.
Соматоформная дисфункция вегетативной нервной системы
– соматоформное расстройство, сопровождающееся возникновением вегетативных симптомов. Обусловлено нарушением деятельности органов, управляемых вегетативной нервной системой. Жалобы изменчивые, неспецифические. Возможны боли в сердце, тахикардия, нарушения мочеиспускания, одышка, потливость, нарушения работы ЖКТ, повышение температуры до субфебрильных цифр, колебания АД и другие патологические проявления.
Как и при других соматоформных расстройствах, пациенты связывают свои симптомы с каким-то соматическим заболеванием, однако устойчивый страх перед неизлечимой болезнью (как при ипохондрическом расстройстве) или конфликтность и убежденность в чисто соматической природе симптомов (как при соматизированном расстройстве) выражены менее ярко. Как и в остальных случаях наблюдается непризнание психологической природы соматоформного расстройства, но реакция на сообщение врача об отсутствии физических нарушений чаще протекает по астеническому типу.
Хроническое соматоформное болевое расстройство
проявляется постоянными болями. Боли при этом соматоформном расстройстве изнуряющие, мучительные, возникают без видимой причины, локализуются в одном и том же месте, обычно – в области сердца или желудка. Характер болей практически не меняется с течением времени, вегетативные и неврологические нарушения отсутствуют.
Недифференцированное соматоформное расстройство
– расстройство, при котором пациенты предъявляют многочисленные жалобы, характерные для группы соматоформных расстройств, однако эти жалобы не укладываются в клиническую картину перечисленных выше разновидностей заболевания.
Стадии и формы
Выделяют различные формы (по А.М. Вейну):
- Конституциального характера;
- На фоне гормональных перестроек;
- Психофизиологической природы;
- На фоне соматических заболеваний;
- На фоне профессиональных заболеваний;
- При нервозах и психических расстройствах.
Также нередко вегетативные нарушения подразделяются на генерализованную, системную и локальную формы. Локальные формы вегетативной дисфункции характеризуются поражением периферической нервной системы, а генерализованные – нарушением функционирования надсегментарных вегетативных структур.
Синдром вегетативной дисфункции также характеризуется наличием степеней тяжести:
- Легкая;
- Средняя степень тяжести;
- Тяжелая.
Степень тяжести определяется выраженностью тахикардии, уровнем артериального давления (гипертензия или гипотензия), выраженностью болевого синдрома, а также частотой вегетативных кризов.
Симптомы заболевания
Вегетативные нарушения различаются по 3 направлениям, что обусловлено ослаблением или усилением деятельности симпатической и парасимпатической системы.
Проявления патологии следующие:
1. Активизация симпатической системы. Симптомы затрагивают сердечную деятельность. Возникает сердечно-сосудистая дистония, которая выражается в учащении пульса и скачках артериального давления. Больной испытывает дискомфорт, нервозность и головную боль. Нередки случаи предобморочных состояний. Человек боится внезапно умереть, теряет покой и сон.
2. Излишняя активность парасимпатической нервной системы. На фоне снижения частоты сердцебиения, больной испытывает слабость и головокружение. Конечности становятся холодными и теряют чувствительность. Недостаточный приток крови вызывает нарушения в работе внутренних органов. Пациент страдает поносами и запорами. В отдельных случаях возникает непроизвольное мочеиспускание и дефекация.
3. Переменная активность нервных подсистем. Отсутствие координации в их деятельности приводит к тому, что приступ дистонии носит смешанный характер. Он может начаться с симптомов, которые присущи первому направлению, а закончиться проявлениями, характерными для второго.
В тех случаях, когда болезнь затрагивает органы дыхания, больной испытывает приступы удушья. У него появляется одышка и страх задохнуться из-за нехватки воздуха. Как правило, обезболивающие препараты не помогают избавиться от боли во время приступа.
Нарушения в работе вегетативной системы начинают проявляться уже в раннем детстве. Дети с таким диагнозом склонны к простудным заболеваниям. Они пассивны, быстро утомляются, жалуются на слабость и головную боль. Как правило, с возрастом подобные симптомы исчезают или становятся менее выраженными. Если этого не происходит, то необходимо обращаться к врачу.
Протекание заболевания в зависимости от возраста
Синдром вегетативной дисфункции достаточно широко распространен: он выставляется более чем 30% пациентов, обратившихся за медицинской помощью. У детей, подростков и лиц молодого возраста встречаемость данной патологии составляет до 30%. Это объясняется гормональными изменениями, происходящими в молодом организме. У более взрослой возрастной группы первопричинами развития вегетативных нарушений считают хронические заболевания (панкреатит, язвенная болезнь желудка и ДПК), инфекционные процессы, курение и гиподинамия.
Также существенное влияние на заболеваемость учащихся оказывает учебная нагрузка, огромные информационные потоки и малоподвижный образ жизни.
Диагностика
Диагностика синдрома вегетативной дисфункции имеет значительные трудности, связанные с отсутствием четко определенной этиологии заболевания и объективных методов исследования. Пациент, обратившийся за медицинской помощью, должен быть тщательно обследован с целью выявления первичных причин возникновения тех или иных симптомов. Как правило, диагноз «вегетативная дисфункция» устанавливается при исключении сердечно-сосудистых заболеваний, патологии дыхательной и других систем.
Диагностика основывается на следующих данных:
- Жалобы больного, динамика их развития;
- Анамнез заболевания (когда появились симптомы, как начались, как изменялись, их динамика);
- Отягощенный наследственный анамнез (наличие у родителей сердечно-сосудистых заболеваний или сахарного диабета в возрасте до 55 лет);
- Определение артериального давления (в покое и при проведении функциональных проб) и частоты сердечных сокращений;
- Электрокардиография и эхокардиография для исключения патологии сердечно-сосудистой системы;
- Общий и биохимический анализ крови для исключения патологии других органов;
- Общий анализ мочи;
- Рентгенография органов грудной клетки и спирометрия при ярко выраженных симптомах со стороны дыхательной системы;
- Проведение велоэргометрии позволяет адекватно оценить сердечный ритм.
Особое значение имеет проведение дифференциальной диагностики с другими заболеваниями.
Диагноз и лечение
Больные могут ходить месяцами от врача к врачу с подобными жалобами. Начинают обычно с врачей общей практики, далее настает черед кардиолога, гастроэнтеролога, хирурга, пока, наконец, не доходят до невролога или психоневролога, в чью компетенцию это состояние входит.
Данные анамнеза, функциональных и инструментальных исследований (они обычно к этому времени пройдены все: ЭКГ, КТ, ЭЭГ, суточное мониторирование, ФГДС, лабораторные анализы) ясно указывают на отсутствие органической патологии, что становится поводом к дифференциальной диагностике с нервно-психическими заболеваниями и постановке диагноза вегетативной дисфункции.
Лечение должно начинаться сразу и быть максимально полным. Не стоит надеяться, что нормализация питания, режима дня и отказ от курения мгновенно решат проблему — нервная система расшатывалась годами, и ее требуется основательно подлечить.
Несомненно, ведение здорового образа жизни (оптимальное питание, полноценный отдых, отказ от вредных привычек, занятия спортом) — важнейший фактор лечения.
Лекарственные же препараты помогут стабилизировать работу организма и поддержать его на первых порах. Используются дневные транквилизаторы, ноотропы, снотворные, сердечные, антидепрессанты, сосудистые средства. Эффективен прием адаптогенов, витаминов, физиолечение, массаж, бассейн.
Методы лечения
Тактика лечения синдрома вегетативной дисфункции зависит от симптомов и сопутствующих заболеваний. В большинстве случаев терапия имеет комплексный характер и основывается на клинической картине заболевания.
Препараты
Обязательным компонентом лечения является воздействие на вегетативные нарушения с их последующей коррекцией.
- Ингибиторы ангиотензин-превращающего фермента (эналаприл) и сартаны используются при гиперактивации симпатоадреналовой системы при тахикардиальном и кардиалгическом синдромах;
- Бета-адреноблокаторы;
- Применение препаратов мелатонинового ряда (мелаксен, циркадин) оправдано тем, что синдром вегетативной дисфункции нередко сопровождается нарушением нормальных суточных ритмов;
- Противоастенические лекарственные препараты, обладающие вегетостабилизиующим эффектом (энерион, ладастен);
- Витаминотерапия: витамины группы В;
- Ноотропные препараты, обладающие противопароксизмальным действием (фенибут, фенотропил);
- Противоастенические лекарства со свойствами адаптагенов;
- Психотропные средства с анксиолитическим эффектом (тенотен, атаракс);
- Антидепрессанты назначают при тяжело протекающей ВСД. Кроме антидепрессивного они обладают также противотревожным, анальгетическим, стимулирующим, седативным и противотревожным эффектами.
Физиотерапия
Физиотерапия представляет под собой использование физических факторов с лечебной целью.
Среди методов физиотерапии, используемых для лечения вегетососудистой дистонии, активно применяются следующие:
Электролечение – метод физиотерапии, подразумевающий под собой использование электрической энергии, магнитных и электрических полей. В эту категорию относят гальванизацию и электрофорез.
- Гальванизация стимулирует обменно-трофические процессы, улучшает лимфо- и кровообращение в тканях;
- Лекарственный электрофорез используется для достижения успокаивающего эффекта у пациентов с выраженными кардиалгическим, гипертензивным синдромом и нарушениями ритма. При различной симптоматике показано использование различных концентраций лекарственных веществ;
- Электросон нашел широкое применение при гипотензивной форме вегетативной дисфункции. Эти процедуры проводят ежедневно, а курс составляет не более 20 процедур;
- Аэроионотерапия предполагает использование аэронизаторов как для индивидуального, так и для коллективного использования. В процессе ионизации воздуха образуются положительно и отрицательно заряженные аэроионы. Влияние аэроионотерапии приводит к снижению артериального давления и частоты сердечных сокращений, улучшению сна, уменьшению головных болей и слабости;
- Иглорефлексотерапия;
- Лечебный массаж;
- Водные процедуры (особенно с использованием элементов закаливания);
- Солнечные и воздушные ванны.
Лечение в домашних условиях
Поскольку синдром вегетативной дисфункции характеризуется достаточно разрозненной симптоматикой, лечение также должно иметь комплексный подход. Кроме медикаментозной терапии широко используются растительные адаптогены – жень-шень, элеутерококк, китайский лимонник.
К немедикаментозному лечению вегетативных нарушений относят следующие методы:
- Ведение здорового образа жизни;
- Избавление от вредных привычек (курение, употребление спиртных напитков);
- Ночной сон не менее 8 часов в сутки;
- Дозированная физическая нагрузка;
- Рациональное питание;
- Психокоррекция при психических нарушениях.
Фармакотерапия
Единого стандарта, как лечить вегето-сосудистую дистонию, не существует. Большинство невропатологов вовсе придерживаются мнения, что прием медикаментов лишь усугубляет ситуацию – человеку необходимо в корне пересмотреть свой образ жизни. Если найти и устранить провоцирующие факторы, то вылечить ВСД удастся без аптечных препаратов.
Тем не менее, с целью облегчения самочувствия больного, проводится симптоматическая терапия. Так, при высоких цифрах артериального давления прописывают гипотензивные средства. Или, наоборот – при склонности к гипотонии человеку рекомендуют тонизирующие лекарства. Устранить нервную возбудимость помогают успокоительные препараты, лучше на растительном сырье – валериана, боярышник, либо пустырник, мелисса.
Чаще всего, как вылечить ВСД раз и навсегда, не скажет ни один врач. При тяжелом течении патологии прибегают к помощи анксиолитиков, антидепрессантов, психокорректоров. С целью улучшения кровообращения в головном мозге и в районе внутренних органов могут быть назначены такие курсы медикаментов, как расширяющие и ускоряющие кровоток.
Все лекарства выписываются при ВСД в индивидуальном порядке, после тщательного анализа информации от диагностических процедур и исключения иных причин ухудшения самочувствия. Можно ли вылечить ВСД навсегда врач объясняет больному при личной беседе, уже после того, как выполнены основные лечебные мероприятия.
Возможные осложнения и последствия
Нередко при вегетативной дисфункции могут развиваться пароксизмальные состояния, требующие немедленной медицинской помощи. Это говорит о важности правильно поставленного диагноза и вовремя начатой терапии для избегания развития таких явлений. Пароксизмальные состояния включают в себя вегетативные кризы и панические атаки. Клиническая картина представлена следующими симптомами:
- Повышенная потливость;
- Учащенное сердцебиение (более 90 ударов в минуту);
- Одышка, затрудненное дыхание;
- Тремор конечностей;
- Удушье;
- Резко появившийся страх смерти;
- Ощущение жара или, наоборот, холода.
В межприступный период симптоматика приобретает более «мягкий» характер.
стороны дыхательной системы наблюдаются затруднение дыхания и одышка. Диспепсические явления и абдоминальные боли со стороны органов желудочно-кишечного тракта. Также характерен ряд неспецифических симптомов, появляющихся при нарушении терморегуляторной, потоотделительной и вестибулярной систем. Как правило, развитие серьезных осложнений происходит при ошибках в диагностике заболеваний и, как следствие, отсутствия адекватной и своевременной терапии основного заболевания.
Боль в области сердца
Психогенная кардиалгия – боль в области сердца при дисфункции ВНС, которая может возникнуть в любом возрасте. При этом электрокардиограмма, результаты УЗИ сердца и других исследований в норме.
При психогенной кардиалгии боль колющая, отдает в лопатку, левую руку, правую половину грудной клетки. Она вызывается волнением, переутомлением, может быть связана с переменой погоды. Боль не связана с физической нагрузкой. При прощупывании выявляется болезненные ощущения в области грудной мышцы, между ребрами, на левом плече и предплечье по ходу нерва.
Болевые ощущения могут сопровождаться:
- Учащенным сердцебиением;
- Аритмией;
- Скачками артериального давления;
- Одышкой без нагрузки;
- Приступами потливости;
- Паническими атаками, появляющимися в ночное время.
Психогенная кардиалгия проходит после приема седативных препаратов. Но если не лечить дисфункцию ВНС, то боль в груди повторно появляется при эмоциональном напряжении.
Профилактические меры
Профилактика вегетативной дисфункции имеет особую важность в предотвращении развития осложнений и основывается на следующих принципах:
- Физическая нагрузка в соответствии с функциональными возможностями организма;
- Рациональное сбалансированное питание;
- Психотерапия;
- Соблюдение режима сна и бодрствования;
- Минимизации стресса в жизни человека;
- Лечение хронических заболеваний;
- Наблюдение у врача-терапевта, современное выявление и лечение заболеваний;
- Витаминотерапия;
- Борьба с лишним весом;
- Санация очагов хронических инфекции;
- Отказ от курения;
- Отказ злоупотребления спиртными напитками.
Источник: nervy-expert.ru
Помощь больным с соматоформными расстройствами предусматривает комплекс лечебных воздействий, направленный на купирование клинических проявлений и включающий, наряду с психотерапией, медикаментозное лечение психофармакологическими и общеукрепляющими средствами, физиопроцедурами, ЛФК. При терапии соматоформных расстройств учитывается сопровождающая вышеуказанное расстройство тревожно-депрессивная симптоматика, личностные особенности, наличие сверхценных идей. Для этой цели необходимо применение комплекса препаратов с выраженным антидепрессивным действием. При лечении соматоформных расстройств также возможно применение бета-адреноблокаторов (пропанолол, тразикор, обзидан и др.). Подбор психофармакотерапии и выбор медикамента или их комплекса осуществляется строго индивидуально, с учетом многообразия клинических проявлений, индивидуальной переносимости лекарственных веществ, с постепенным подбором оптимальной терапевтической дозы для данного пациента.
Перечень применяемых лекарственных средств и их доза
1. Диазепам – в начале терапии необходимо парентеральное введение препарата в дозе 20-80 мг/с. в 3-4 приема в течение первых десяти дней, с последующим переводом на пероральное введение 20-40 мг/с. в 3-4 приема в течение 7-10 дней.
2. Амитриптиллин – в дозе 50-150 мг/с. в течение 30 дней в 3-4 приема. Применяется для купирования соматоформных и тревожно-депрессивных симптомов.
3. Хлорпротиксен — 30—
100 мг в сутки в течение 10-20 дней в 3 приема.
4. Имипрамин — 50-150 мг/с. в 2 приема в первую половину дня. Применяется для купирования депрессивных симптомов, сопровождающихся моторной и идеаторной заторможенностью (адинамическим, апатическим компонентом), алгических расстройств.
5. Флуоксетин – 20-60 мг/с. 4-6 недель в первую половину дня в 1-2 приема в 30 % случаев. В отличие от амитриптилина и мелипрамина не вызывает затруднения при мочеиспускании, не оказывает кардиотоксического действия, удобен в применении, применяется 1 раз в сутки.
6. Флувоксамин по 100-150 мг в сутки до 30 дней приема. Применяется для купирования соматоформных, тревожно-депрессивных расстройств.
7. Трифлуперазин 5 мг/с. в 2 приема. Применяется для устранения сверхценных идей, психопатологических личностных реакций.
8. Рисперидон — оральный раствор 30 мл 2-6 мг/с. в 1-2 приема. Применяется для устранения сверхценных идей, психопатологических личностных реакций, аффективных расстройств.
9. Карбамазепин — 200-400 мг/с. в 2 приема.
10. Тригексифенидил — применяется для предупреждения побочных экстрапирамидных расстройств по 2 мг 3 раза в день (суточная доза 6 мг).
Перечень основных медикаментов: 1. *Диазепам 0,010 г, табл., 0,5% — 2 мл, амп. 2. *Амитриптиллин 0,025, 0,01, табл., 1% – 2 мл, амп. 3. Хлорпротиксен 50 мг, табл., драже 4. *Флуоксетин 0,02 г, капс. 5. *Имипрамин 0, 025 г, табл., 1,25 % — 2 ,0 мл, амп. 7. *Флувоксамин 0,05 г, табл. 8. *Карбамазепин 0,1, 0,2 г, табл.
Перечень дополнительных медикаментов: 1. *Трифлуоперазин 0,005 г, табл. 2. *Рисперидон оральный раствор, 30 мл, фл. 3. *Тригексифинидил 0,002 г, табл.
Источник: diseases.medelement.com
Симптомы вегетативной дисфункции
Симптоматика настолько разнообразна, что до постановки правильного диагноза, больной может длительное время ошибочно обращаться к разным специалистам.
Основные проявления расстройства вегетативной нервной системы разнятся в зависимости от вида дисфункции, однако можно выделить основные:
— тахикардия, боли в области сердца, чувство замирания сердца;
— больной чувствует нехватку воздуха, появляются спонтанные приступы одышки;
— скачки венозного и артериального давления;
— нарушение кровообращения в тканях (особенно в конечностях);
— наблюдаются периодические колебания температуры тела (от 35°С до 38°С);
— возможны нарушения в работе ЖКТ (диарея, запор, рвота, отрыжка);
— состояние общей слабости, вялости, снижение работоспособности, раздражительность, головокружения, частая смена настроения, нарушение сна, чувство беспокойства, периодические вздрагивания во сне.
Нарушения функций вегетативной нервной системы
Нарушения вегетативной иннервации органов и тканей могут возникнуть при повреждениях в различных звеньях вегетативной нервной системы.
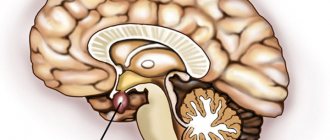
Повреждения гипоталамуса
Высшим интеграционным и организационным центром всех вегетативных функций является гипоталамус. Хотя в нем не имеется точечных, четко очерченных центров, установлено, что стимуляция переднего отдела гипоталамуса вызывает вегетативные реакции, связанные с активацией парасимпатической нервной системы (снижение кровяного давления, брадикардия, урежение дыхания и т. д.).
Раздражение заднего отдела гипоталамуса приводит к повышению тонуса симпатической нервной системы и появлению соответствующих вегетативных реакций — увеличения кровяного давления, тахикардии, учащения дыхания (рис. 135).
Гипоталамус является не только центром вегетативной нервной системы, но и функционирует как эндокринный орган. В настоящее время выделено 7 рилизинг-факторов гипоталамуса, регулирующих деятельность гипофиза. Это факторы, стимулирующие выделение гипофизом АКТГ, СТГ, тиреотропина, фолликулостимулирующего гормона, лютеинизирующего гормона, а также фактора, тормозящего выделение гипофизом мелано-цитостимулирующего гормона. Если к тому же учесть, что гормоны окситоцин и вазопрессин (антидиуретический гормон) образуются в нейросекреторных ядрах переднего гипоталамуса и затем депонируются в задней доле гипофиза, следует рассматривать систему гипоталамус — гипофиз как единый эндокринный комплекс. Поэтому патологические процессы, возникающие в результате повреждения различных отделов гипоталамуса и гипофиза, нужно анализировать с точки зрения нарушения деятельности этого важнейшего эндокринного аппарата.
При поражениях (травмы, опухоли, кровоизлияния и др.) в области вегетативных ядер гипоталамуса возникают различные вегетативные нарушения в зависимости от локализации повреждения.
Повреждение ядер переднего гипоталамуса вызывает нарушение углеводного обмена. Развивается активация перехода гликогена в сахар, увеличение содержания сахара в крови и состояние типа транзиторной формы сахарного диабета. Повреждение надоптического ядра переднего гипоталамуса сопровождается нарушением гипоталамо-гипофизарных связей с задним гипофизом. Уменьшается секреция антидиуретического гормона. Вследствие этого возникает увеличение мочеотделения — полиурия. При обезвоживании организма нейросекреция этих ядер гипоталамуса увеличивается. Это вызывает повышение секреции АКТГ и альдостерона. Увеличивается реабсорбция воды в канальцах. Сокращается мочеотделение.
Разрушения заднего и среднего гипоталамуса тормозят секрецию кортикостероидов.
Электрическое раздражение ядер заднего гипоталамуса (вживление электродов) увеличивало секрецию кортикостероидов. Раздражение задних участков серого бугра и мамиллярных тел также вызывало секрецию кортикостероидов и лимфопению.
Повреждение клеток ядер среднего гипоталамуса вызывает расстройство вегетативной иннервации слюнных желез парасимпатической природы и сопровождается усиленным слюноотделением. В среднем гипоталамусе располагаются также области, повреждения которых влияют на тепло-регуляцию.
Повреждение области вентро-медиальных ядер приводит к нарушению жирового обмена. Возникает резкое ожирение вследствие полифагии и торможения процессов окисления жиров. Повреждение ядер заднего гипоталамуса, по некоторым данным, вызывает торможение синтеза белков крови. Особое значение имеет влияние повреждения этого отдела гипоталамуса (латеральное гипоталамическое ядро и туберомамиллярные ядра) на минеральный обмен. Повреждение этих, а также ядер среднего отдела гипоталамуса (вентро-медиальное, дорсомедиальное; инфундибулярное ядра и др.) вызывает существенное изменение минерального обмена.
Увеличивается выделение натрия с мочой. Этот эффект реализуется через уменьшение действия нейросекретов указанных выше отделов гипоталамуса на клетки передней доли гипофиза. Возникает угнетение секреции адренокортикотропного гормона гипофиза и альдостерона коры надпочечников, который, как известно, задерживает выделение натрия из организма.
Гипоталамус может влиять на деятельность желудочно-кишечного тракта. Так, например, раздражение переднего отдела гипоталамуса вызывает усиление перистальтики кишечника, а раздражение задней области гипоталамуса — ее угнетение. Было отмечено, что поражение гипоталамуса на уровне серого бугра вызывало у обезьян кровоизлияния в желудок, пептическую язву и прободение желудка.
Отделение гипоталамуса от гипофиза вызывает атрофию щитовидной железы. В свою очередь удаление щитовидной железы тормозит нейросекрецию ядер переднего гипоталамуса.
Таким образом, здесь имеется обратная связь в виде взаимной регуляции функций щитовидной железы и гипоталамуса.
Разрушение парасимпатических (латеральных) ядер гипоталамуса у крыс приводит к раннему аборту, а в конце беременности вызывает преждевременные роды. Стимуляция или разрушение симпатических (вентро-медиальных) ядер у кошек и крыс не влияло на течение беременности.
Разрушение вентро-медиальных ядер существенно отражается на овариально-менструальном цикле. У животных прекращается течка, увеличивается вес матки, исчезают желтые тела в яичнике. Эти изменения сопровождаются ожирением.
Повреждение симпатической иннервации
Экспериментально в несколько приемов можно удалить все узлы симпатической цепочки и паравертебральные узлы у кошки и изучить жизнедеятельность такого животного. Указанная операция называется полной десимпатизацией. Напомним, что удаление симпатической цепочки, т. е. всех узлов, пограничных позвоночному столбу, нарушает сосудодвигательную и трофическую иннервацию многих органов. В результате наблюдается выпадение многих функций, среди которых особое значение имеет влияние десимпатизации на кровообращение, обмен веществ, деятельность гладкомышечных органов и пр. Влияние десимпатизации на кровообращение сказывается в выпадении сосудосуживающего действия на артериолы многих областей тела симпатической иннервации. Происходит расширение артериол и падает артериальное давление. Выключение симпатической иннервации сердца (усиливающий нерв Павлова и другие нервы) приводит к ослаблению и замедлению сердечных сокращений. Эти эффекты, однако, могут компенсироваться за счет рефлекса с барорецепторов кровеносных сосудов, вызванного падением артериального давления. Ослабление раздражения барорецепторов, вызванное падением кровяного давления, уменьшает поток импульсов по чувствительным волокнам к центру сердечных ветвей блуждающего нерва.
Уменьшение рефлекторных раздражений сердечных центров блуждающего нерва вызывает снижение их тонического возбуждения. Это обусловливает уменьшение тонического влияния блуждающего нерва на сердце, сердце выходит из-под его влияния (феномен «ускользания») и развивается тахикардия.
Влияние десимпатизации на гладкомышечные органы выражается в выпадении действия симпатической иннервации на функцию того или иного органа. Например, удаление верхнего шейного симпатического узла у кролика или кошки сопровождается сужением зрачка (выпадение расширяющего зрачок влияния симпатического нерва) и расширением артерий уха вследствие выпадения сосудосуживающего влияния симпатического нерва.
Выпадение влияния симпатической нервной системы на желудочно-кишечный тракт сопровождается активацией двигательной функции желудка и особенно кишечника, так как симпатическая иннервация угнетает движения желудка и кишечника.
Симпатическая иннервация гладкомышечных сфинктеров мочевого пузыря и заднего прохода обеспечивает расслабление этих сфинктеров, а выпадение симпатической иннервации способствует их спастическому сокращению. Таково же отношение симпатической иннервации к сфинктеру Одди, регулирующему поступление желчи из желчного пузыря.
Десимпатизации вызывает угнетение окислительных процессов, падение температуры тела животного, гипогликемию, лимфонению и нейтрофильный лейкоцитоз. Возникает уменьшение содержания кальция и увеличение содержания калия в крови.
Понятно, что при явлениях раздражения симпатической нервной системы все указанные изменения обмена веществ и функций гладкомышечных органов происходят в направлении, противоположном описанному.
Повреждение парасимпатической иннервации
Нарушения парасимпатической иннервации могут возникнуть вследствие:
- 1) повышения возбудимости и возбуждения парасимпатического отдела вегетативной нервной системы;
- 2) угнетения или выпадения парасимпатической иннервации органов.
Возможны также извращения функций парасимпатической системы. Они называются амфатонией или дистонией.
Повышение возбудимости и возбуждение парасимпатической нервной системы. Повышение возбудимости парасимпатической нервной системы может возникнуть на фоне наследственно-конституционных влияний в виде так называемой ваготонии. В качестве примера подобного состояния можно указать на тимико-лимфатическое состояние — увеличение зобной железы и лимфатических узлов, при котором даже слабые раздражения блуждающего нерва, например электрическим током или механические (удар в подложечную область), могут вызвать моментальную смерть от остановки сердца (вагусная смерть). Это состояние чаще является выражением общего вегетативного невроза, при котором одновременно с повышением возбудимости парасимпатического отдела вегетативной нервной системы увеличивается возбудимость ее симпатического отдела.
Раздражения парасимпатических (блуждающих) нервов могут возникнуть вследствие:
- а) раздражения центра вагуса в продолговатом мозге механически при повышении внутричерепного давления (травмы и опухоли мозга);
- б) раздражения окончаний блуждающего нерва в сердце и других органах, например желчными кислотами при механической желтухе.
Отсюда возникают брадикардия, усиление перистальтики (понос) и другие проявления раздражений блуждающего нерва.
Возбудимость парасимпатического отдела вегетативной системы повышается под влиянием веществ, усиливающих (потенцирующих) действие медиатора парасимпатической нервной системы — ацетилхолина. К ним относятся ионы калия, витамин B1, препараты из поджелудочной железы (ваготонин), холин, некоторые инфекционные агенты: вирусы гриппа, бактерии кишечно-тифозной группы, некоторые аллергены.
Повышение возбудимости и возбуждение парасимпатической нервной системы и специально блуждающего нерва может возникнуть под влиянием веществ, угнетающих (ингибирующих) холинэстеразу. К ним относятся многие фосфорорганические соединения (тетраэтилфлюэрофосфат, тетраэтилпирофосфат и многие другие соединения этого ряда). Вещества этого типа известны также как «нервные яды», применяемые империалистами как средства химической войны. Отравление этими веществами вызывает накопление в организме ацетилхолина и смерть от избытка этого вещества. Накопление ацетилхолина в организме является также причиной отравления тетраэтилсвинцом (детонатор в двигателях внутреннего сгорания), а также марганцем.
Угнетение или выпадение парасимпатической иннервации. Угнетение или выпадение парасимпатической иннервации возникает в эксперименте у животных после удаления большей части поджелудочной железы. У таких животных резко ослабляется отрицательное хронотропное и инотропное влияние вагуса на сердце. Резко снижается синтез медиатора парасимпатической нервной системы — ацетилхолина.
Перерезка одного, а в особенности двух блуждающих нервов на шее у животных (собаки, кролики) и у человека является очень тяжелой операцией. Ваготомированные животные обычно погибают в сроки от нескольких дней до нескольких месяцев после операции. Двусторонняя ваготомия вызывает смерть значительно раньше.
Известно, что в стволах блуждающих нервов проходит до 300 различных нервных волокон в каждом. Перерезка блуждающего нерва вызывает следующие явления:
- 1) расстройства дыхательных движений вследствие перерыва путей рефлексов с легких на дыхательный центр (рефлекса Геринга и Брейера). Дыхательные движения становятся редкими и глубокими;
- 2) паралич мышцы, закрывающей вход в гортань при глотании. Это вызывает забрасывание пищи в гортань и легкие, способствуя развитию аспирационной пневмонии;
- 3) гиперемию и отек легких вследствие паралича сосудосуживающих нервов в легких. Это также способствует развитию пневмонии («вагусная пневмония»);
- 4) расстройства пищеварения вследствие торможения секреции желудочного и поджелудочного сока.
Наибольшие сроки выживания ваготомированных животных были получены И. П. Павловым при специальном кормлении их через желудочную фистулу легкоусвояемой пищей. Нарушения парасимпатической иннервации сердца вызываются также бактериальными токсинами (ботулинический, дифтерийный) и антигенами бактерий кишечно-тифозной группы.
Нарушения крестцового нарасимпатикуса (S2—S4) тазового нерва возникают при травмах или опухолях этого отдела спинного мозга или тазового нерва. Возникают расстройства мочевыделения (опорожнения мочевого пузыря), дефекации, функций половых органов.
Вегетативные неврозы
Эти весьма распространенные расстройства вегетативной иннервации чаще всего распространяются на оба отдела вегетативной нервной системы. Они заключаются в резком и длительном повышении возбудимости вегетативной нервной системы. Это выражается в расстройствах частоты и ритма деятельности сердца, нарушениях тонуса кровеносных сосудов («сосудистая дистония», «сосудистые кризы»), усиленном потоотделении или, наоборот, сухости. кожи, явлениях белого или красного дермографизма, нарушениях пищеварения (диспепсия, поносы, запоры) и др. Прежнее деление вегетативных неврозов на «симпатикотонию» и «ваготонию» в настоящее время оставлено, так как обычно нарушения происходят в обоих отделах вегетативной нервной системы.
Нарушение эмоций. Эмоциональный стресс
Эмоциональные расстройства развиваются при поражении гипоталамуса, лимбической системы и новой коры.
Так, при поражении задних ядер гипоталамуса развиваются вялость, апатия, снижение инициативы, потеря интереса к окружающему. Двустороннее удаление миндалевидных ядер в эксперименте снижает эмоциональные реакции у животных, делает их ручными и послушными.
Явления немотивированного возбуждения, гнева, ярости или эйфории объединяются понятием «эмоциональный стресс». У лиц с патологией передних отделов гипоталамуса возникают явления возбуждения с эйфорией, немотивированными переходами к раздражительности и гневу.
Удаление орбитальной коры у кошек и обезьян вызывало повышенную раздражительность и агрессивное поведение. Есть данные, что субстрат ярости у кошек находится в вентро-медиальных ядрах гипоталамуса.
Эмоциональные расстройства возникают также вследствие повреждения лобных долей мозга. Например, различные чувства: страх, радость, горе и многие другие у людей, перенесших операции на этих долях, утрачивают свою силу и живость. Значительно снижается способность к фантазии, творчеству. Вольные становятся беспечными. Их поведением управляет принцип «удовольствие — неудовольствие».
При опухолях медиальных отделов лобных долей развиваются вялость, апатия; нередко нарушается память на текущие события.
Обширные поражения головного мозга, например его некрозы, в числе прочих нарушений ведут к эмоциональным расстройствам в виде стереотипных, нецеленаправленных вспышек ярости, возникающих в ответ на действие любых внешних раздражений. Эти реакции до некоторой степени напоминают так называемый ложный гнев (усиление агрессивности) у декортицированных животных.
Диагностика вегетативной дисфункции
Для постановки диагноза необходимо исключить органическую патологию.
Осуществляется сбор анамнеза. Измеряют ЭКГ с суточной регистрацией электрокардиограммы. Также может применяться реовазография. Исследуется ЖКТ методом гастроскопии. Проводится исследование нервной системы. Это осуществляется при помощи электроэнцефалографии и компьютерной томографии. Учитывая полученные данные и общую клиническую картину, врач может диагностировать расстройство вегетативной нервной системы.