Опухоль головного мозга — это новообразование из нервной или иной ткани, которая возникает в результате аномально быстрого, недостаточно сдерживаемого иммунной системой деления клеток.
Такие структуры могут быть злокачественными или доброкачественными. Строго говоря, это не всегда рак. Поскольку такое название носят только неоплазии из эпителиальной ткани.
Церебральные новообразования имеют собственный под по МКБ-10, располагаются в классификаторе под шифром C71: злокачественные опухоли головного мозга.
Структуры, не склонные к быстрому росту, доброкачественные неоплазии определяются как D33. Возможны различные постфиксы, которые уточняют этиологию расстройства, патологического процесса.
Опухоли нужно лечить практически всегда, поскольку иначе не миновать осложнений. В том числе тяжелого неврологического дефицита.
С пациентами такого профиля работают онколог и нейрохирург. Как правило, оба, в тандеме.
Причины опухолей
У детей основной причиной возникновения опухолей является нарушение строения генов, ответственных за правильное формирование нервной системы, или появление одного или нескольких патологических онкогенов, которые отвечают за контроль над жизненным циклом клеток, в структуре нормальной ДНК. Такие аномалии могут иметь врожденное происхождение, могут также появляться в незрелом еще мозге (ребенок рождается с еще не полностью сформированной, «готовой» нервной системой).
Врожденные изменения возникают в таких генах:
- NF1 или NF2. Это вызывает синдром Реклингаузена, который в ½ случаев осложняется развитием пилоцитарной астроцитомы;
- АРС. Его мутация приводит к синдрому Тюрко, а он – к медуллобластоме и глиобластоме – злокачественным опухолям;
- РТСН, чье изменение приводит к болезни Горлина, а она осложняется невриномами;
- Р53, связанным с синдромом Ли-Фраумени, который характеризуется появлением различных сарком – злокачественных неэпителиальных опухолей, в том числе и в головном мозге;
- некоторых других генов.
Основные изменения затрагивают такие белковые молекулы:
- гемоглобин – белок, переносящий кислород к клеткам;
- циклины – белки-активаторы циклин-зависимых протеинкиназ;
- циклин-зависимые протеинкиназы – внутриклеточные ферменты, которые регулируют цикл жизни клетки от рождения до гибели;
- E2F – белки, ответственные за контроль клеточного цикла и работу тех протеинов, которые должны подавлять опухоли. Они также должны следить, чтобы вирусы, содержащие ДНК не изменяли ДНК человека;
- факторы роста – протеины, которые дают сигнал расти той или иной ткани;
- белки, которые «переводят» язык поступающего сигнала в язык, понятный органеллам клетки.
Доказано, что изменениям подвергаются в первую очередь те клетки, которые активно делятся. А у детей таких гораздо больше, чем у взрослых. Поэтому, опухоль мозга может быть активирована даже у новорожденного малыша. А если клетка накопит много изменений в собственном геноме, угадать, с какой скоростью она будет делиться и какие у нее потомки появятся, невозможно. Так доброкачественные опухоли (например, глиома – наиболее распространенное образование головного мозга) могут при неконтролируемых мутациях составляющих их клеточных структур, перерождаться в злокачественные (глиома – в глиобластому).
Пусковые факторы появления опухолей мозга
Когда в головном мозге есть предрасположенность к появлению опухоли, или имеется снижение скорости восстановления повреждений, то спровоцировать (а у взрослых – изначально вызвать) появление опухоли могут:
- ионизирующее излучение;
- электромагнитные волны (в том числе от обильной связи);
- инфракрасное излучение;
- воздействие газа винилхлорида, который нужен при изготовлении вещей из пластмассы;
- пестициды;
- ГМО в продуктах питания;
- вирусы папилломатоза человека 16 и 18 типов (диагностировать их можно по ПЦР крови, а их лечение заключается в поддержке иммунитета на хорошем уровне, в чем помогают не только лекарства, но и закаливание, и растительные фитонциды, и овощи в рационе).
Факторы риска опухолей
Больше шансов «заполучить» образование в полости черепа у:
- мужчин;
- лиц возрастом до 8 лет или 65-79 лет;
- ликвидаторов ЧАЭС;
- тех, кто постоянно носит мобильный телефон возле головы или разговаривает по нему (даже через устройство hands-free);
- работающих на токсичном производстве, когда происходит контакт с ртутью, продуктами нефтеперегонки, свинцом, мышьяком, пестицидами;
- если производилась трансплантация органов;
- ВИЧ-инфицированных;
- получавших химиотерапию по поводу опухоли любой локализации.
То есть, будучи осведомленным в плане факторов риска, вы, если считаете, что их у вас или ребенка достаточно, можете поговорить с невропатологом и получить у него направление на магнитно-резонансную (МРТ) или позитронно-эмиссионную томографию (ПЭТ) головного мозга.
Как вылечить рак головного мозга
Это заболевание относится к одной большой группе онкологических заболеваний, но оно имеет большие различия с другими опухолями органов. Причина этого – распространение раковых клеток в нервной системе. Доля рака головного мозга составляет полтора процента от всех онкологических заболеваний.
Есть 5 стадий развития новообразований в мозге, однако последняя, пятая, означает летальный исход. Поэтому считается, что последняя стадия – это все-таки четвертая. В этом случае у человека практически нет ни единого шанса на полное выздоровление, однако врачи способны продлить жизнь как минимум в 20 случаях из 100. Сложность лечения заключается в том, что постепенно происходит развитие матастазов. Понять, каковы шансы больного на полное выздоровление, можно лишь отслеживая первые признаки.
Конечно, даже 4 стадию рака мозга пытаются подвергнуть лечению, но уже 3 стадия иногда признается неоперабельной. Терапия, проводимая при этом, направлена не на лечение, потому как оно практически невозможно, а на облегчение состояния больного. Именно из-за нестерпимых болей на запущенных стадиях назначаются сильнодействующие наркотики, которые и успокаивают нервы, и снижают болевые ощущения.
Классификация опухолей
По происхождению опухоли головного мозга бывают:
- Первичными: которые развиваются из тех структур, которые есть в полости черепа, будь то кости, белое или серое вещество мозга, сосуды, питающие все эти структуры, нервы, выходящие из мозга, оболочки мозга.
- Вторичными: их составляют видоизмененные клетки любого другого органа. Это – метастазы.
В зависимости от клеточного и молекулярного (на одном типе клеток могут находиться различные молекулы рецепторов) строения выделяют много видов опухолей мозга. Приведем основные, наиболее распространенные:
- Развивающиеся из ткани мозга – нейронов и эпителия. Это доброкачественные эпендимома, глиома, астроцитома.
- Происходящие из оболочек мозга: менингиомы.
- Растущие из черепно-мозговых нервов – невриномы.
- Чье происхождение – клетки гипофиза. Это аденома гипофиза.
- Дизэмбриогенетические опухоли, которые возникают во внутриутробном периоде, когда нарушается нормальная дифференцировка тканей. В этом случае в мозге можно обнаружить клубок волос, зачатки зубов или другие, неподходящие для данной локализации, ткани.
- Метастазы из органов вне полости черепа. Они попадают в головной мозг с током крови, реже – лимфы.
Есть также классификация, учитывающая дифференцировку опухолевых клеток. Тут надо сказать, что чем более опухоль дифференцированная (то есть клетки более похожи на нормальные), тем медленнее она растет и метастазирует.
Классификация первичных опухолей говорит о том, что они делятся на 2 большие группы: глиомы и не-глиомы.
Глиомы
Это – общее название для опухолей, происходящих из клеток, окружающих нервную ткань – основу мозга. Именно они обеспечивают нейронам «микроклимат» и условия для нормального функционирования. На долю глиом приходится 4/5 всех злокачественных образований мозга.
Выделяют 4 класса глиом. Классы 1 и 2 – наименее злокачественные, медленнорастущие. Третий класс считается уже злокачественным, растет он умеренно быстро. Класс 4 – наиболее злокачественные из всех первичных образований, известные как глиобластома.
Они делятся на следующие виды:
Астроцитомы
На этот вид приходится 60% всех первичных образований головного мозга. Состоят из астроцитов – клеток, которые разграничивают, питают и обеспечивают рост нейронов. Из них состоит барьер, отграничивающий клетки мозга от крови.
Олигодендроглиомы
Происхождение данных опухолей – из клеток-олигодендроцитов, которые также защищают нейроны. Это редкий тип новообразований. Они представлены среднедифференцированными и умеренно злокачественным видом опухолей; встречаются у молодых людей и лиц среднего возраста
Эпендимомы
Эпендима – это клетки, которые выстилают стенки желудочков мозга. Именно они, обмениваясь компонентами с кровью, синтезируют спинномозговую жидкость, которая омывает спинной и головной мозг.
Эпендимальные опухоли бывают 4 классов:
- Высокодифференцированные: миксопапиллярные эпендимомы и субэпендимомы. Они медленно растут и не метастазируют.
- Среднедифференцированные: эпендимомы. Растут быстрее, не метастазируют.
- Анапластические эпендимомы. Их рост достаточно быстрый, могут метастазировать.
Смешанные глиомы
Такие опухоли содержат смесь разных клеток различной дифференциации. Почти всегда в них есть мутировавшие астроциты и олигодендроциты.
Не-глиомы
Это второй основной вид злокачественных новообразований мозга. Его также составляют несколько типов различных опухолей.
Гипофизарные аденомы
Такие опухоли чаще всего доброкачественные; более распространены у женщин. Ранняя стадия этих новообразований характеризуется симптомами эндокринных нарушений, связанных с повышением (реже – снижением) выработки одного или нескольких гормонов. Так, при синтезе большого количества гормона роста у взрослых развивается акромегалия – избыточный рост отдельных частей тела, у детей – гигантизм. Если растет выработка АКТГ, развивается ожирение, замедление заживления ран, угревые высыпания, повышенный рост волос в гормонально-активных зонах.
Лимфомы ЦНС
В этом случае злокачественные клетки образуются в лимфатических сосудах, которые расположены в полости черепа. Причины подобной опухоли до конца не известны, но ясно, что развиваются они при иммунодефицитных состояниях и после трансплантологических операций. Подробнее о симптомах, диагностике и лечении лимфомы.
Менингиомы
Так называются новообразования, происходящие из видоизмененных клеток мозговых оболочек. Менингиомы бывают:
- доброкачественными (1 класс);
- атипичными (2 класс), когда в структуре видны мутировавшие клетки;
- анапластические (3 класс): появляется тенденция к метастазированию.
Признаки у женщин
Первые признаки опухоли мозга у женщин схожи с теми, которые наблюдаются у мужчин. Поэтому говорить о специфических признаках развития новообразований у женщин – не приходится.
Признаки часто повторяют симптомы других патологических состояний, например, головная боль, шум в ушах, снижение зрения, тошнота и другие.
Однако симптомы, которые продолжаются длительное время (несколько недель) и носят стойкий, нарастающий характер, свидетельствуют о протекании опухолевых процессов.
Поэтому важно обратиться за медицинской помощью, как можно раньше. Это позволит провести диагностику и применить эффективные методы лечения.
Симптомы опухолей мозга
Нарушение нормального строения клетки периодически возникает в каждом органе в процессе его обновления (когда клетки делятся), но в норме подобные аномальные клетки быстро распознаются и уничтожаются «подготовленной» к таким событиям иммунной системой. «Проблема» мозга – в том, что его окружает специальный клеточный барьер, мешающий иммунитету (он выступает в роли «полицейского») «осмотреть» все клетки этого органа. Поэтому, до того времени, пока:
- опухоль не сдавит соседние ткани;
- или не станет распространять в кровь продукты своей жизнедеятельности,
симптомы не появятся. Некоторые опухоли гипофиза и вовсе выявляются только посмертно, так как их признаки столь незначительны, что не обращают на себя внимания. МРТ же головного мозга с внутривенным введением контраста, которое могло б их обнаружить, не входит в перечень требуемых обследований.
Ранние симптомы любой опухоли головного мозга – следующие:
- Головные боли при опухоли мозга. Она появляется ночью или с утра (это связано с тем, что оболочки отекают за ночь, так как в это время ликвор хуже реабсорбируется). Боль имеет распирающий или пульсирующий характер, усиливается при поворотах головы, кашле, напряжении пресса, но исчезает через время после принятия вертикального положения (когда спинномозговая жидкость и кровь из мозговых сосудов лучше оттекают). Синдром не устраняется приемом обезболивающих. С течением времени головная боль становится постоянной.
- Тошнота и рвота, не связанные с едой. Они сопровождают головную боль, но, возникая на ее высоте, не облегчают состояние человека. Состояние рвотных масс зависит от того, как давно человек ел: если это происходило недавно, то там будет еще непереваренная пища, если давно – примесь желчи. Это вовсе не значит, что произошло отравление этими продуктами.
- Другие симптомы на ранних стадиях – это:
- ухудшение запоминания;
- хуже получается анализировать информацию;
- плохо получается сосредоточиться;
- изменение восприятия происходящего.
В некоторых случаях первыми симптомами первыми симптомами могут стать судороги – подергивания конечностей или вытягивание всего тела, при этом человек теряет сознание, в некоторых случаях – на какой-то промежуток времени перестает дышать.
Последующими симптомами опухоли головного мозга могут стать:
- Общемозговые. Это:
- Угнетение сознания. Вначале человек – на фоне сильной головной боли – становится все более сонливым, пока не начинает спать сутками, не просыпаясь для приема пищи (при этом пробуждение, когда человек не понимает, где он находится, и кто его окружает, может происходить для того, чтобы сходить в туалет).
- Головная боль. У нее постоянный характер, утром она сильнее, при приеме мочегонного боль немного уменьшается (список мочегонных препаратов).
- Головокружение.
- Светобоязнь.
- Зависящие от локализации опухоли:
- Если она расположена в двигательной коре, могут развиваться парезы (движения еще возможны) или параличи (полное обездвиживание). Обычно парализует только одну половину тела.
- Галлюцинации. Если опухоль – в височной доле, галлюцинации будут слуховыми. Когда она локализуется в зрительной затылочной коре, галлюцинации будут зрительными. Когда образование затрагивает передние участки лобной доли, могут появляться обонятельный галлюциноз.
- Слуховые нарушения вплоть до глухоты.
- Нарушение распознавания или воспроизведения речи.
- Зрительные нарушения: утрата зрения – полная или частичная; двоение в глазах; искажение формы или размера предметов.
- Нарушение узнавания предметов.
- Неспособность понимать написанный текст.
- Нистагм («бегающий зрачок»): человек хочет смотреть в одну сторону, но его глаза «бегают».
- Разница в диаметре зрачков и их реакции на свет (один может реагировать, второй – нет).
- Асимметрия лица или отдельных его частей.
- Неспособность написать текст.
- Нарушения координации: пошатывание при ходьбе или при стоянии, промахивание мимо предметов.
- Вегетативные расстройства: головокружение, беспричинная потливость, ощущение жара или холода, обмороки вследствие низкого давления.
- Нарушение интеллекта и эмоций. Человек становится агрессивным, плохо ладит с окружающими, хуже соображает, ему труднее скоординировать свою деятельность.
- Нарушение болевой, температурной, вибрационной чувствительности в определенных участках тела.
- Гормональные нарушения. Они возникают при опухолях гипофиза или эпифиза.
Все эти симптомы похожи на инсульт. Отличие в том, что они развиваются не сразу, а имеется определенная стадийность.
Стадии опухоли головного мозга – следующие:
- Опухоль находится поверхностно. Составляющие ее клетки неагрессивны, занимаются только поддержанием своей жизнедеятельности, то есть практически не распространяются вглубь и вширь. Обнаружение новообразования на такой стадии затруднительно.
- Рост и мутация клеток прогрессируют, они проникают уже в более глубжележащие слои, спаивая соседние структуры между собой, поражая кровеносные и лимфатические сосуды.
- На этой стадии появляются симптомы: головная боль, головокружение, исхудание, повышение температуры тела. Могут развиваться нарушение координации, зрительные расстройства, тошнота и рвота, после которой легче не становится (в отличие от отравления).
- На этой стадии опухоль прорастает все мозговые оболочки, из-за чего удалить ее уже нельзя, а также метастазирует в другие органы: легкие, печень, органы брюшной полости, вызывая симптомы их поражения. Нарушается сознание, появляются эпилептические припадки, галлюцинации. Головная боль настолько значительна, что борьба именно с ней занимает все мысли и время.
Симптомы, которые должны послужить причиной посещения невропатолога:
- головная боль появилась впервые после 50 лет;
- головная боль появилась до 6 лет;
- головная боль + тошнота + рвота;
- рано утром возникает рвота, при этом головной боли нет;
- изменения в поведении;
- быстро наступает усталость;
- появились очаговые симптомы: асимметрия лица, парезы или параличи.
Признаки у мужчин
Первые признаки опухоли мозга у мужчин зависят от размеров опухоли, ее типа и локализации. Например, доброкачественные новообразования развиваются медленно, без симптоматики, протекают в течение нескольких лет в скрытой форме с периодическими обострениями клинической картины.
Злокачественные новообразования развиваются быстро и остро, имитируя сосудистые болезни (инсульт, вирусный инфекционный менингоэнцефалит и др.).
К симптомам у мужчин относят следующие:
- головная боль – общемозговой симптом, характер которого зависит от гистоструктуры опухоли и ее месторасположения;
- рвота – общемозговой симптом, который наблюдается крайне часто, носит внезапный, фонтанирующий, рефлекторный характер. Часто возникает натощак, независимо от времени приема пищи;
- головокружения – наступает при резком повышении ликворного и внутричерепного давления, сопровождается снижением слуха, шумом в ушах, рвотой и головной болью;
- психические нарушения – появляются постепенно при нарушении лимфо- и кровообращения, отека мозга, повышения внутричерепного давления, гипоксии, изменения клеточных структур коры обоих полушарий. Часто у мужчин наблюдаются такие психические нарушения, как снижение внимания, повышенная критика к себе и окружающим, ослабление памяти, оглушенность.
Диагностика
Назначить обследование при подозрении на опухоль головного мозга может только невропатолог. Вначале он осмотрит пациента, проверит его рефлексы, вестибулярные функции. Затем направит на осмотр к смежным специалистам: офтальмологу (он осмотрит глазное дно), ЛОР-врачу, который оценит слух и обоняние. Будет проедена электроэнцефалография – для определения очага судорожной готовности и его степени активности. Одновременно с оценкой повреждения нужно поставить диагноз, выявив локализацию и объем опухоли. В этом помогут следующие методы:
- Магнитно-резонансная томография – метод, который может быть применен лицам без металлических частей в организме (кардиостимулятор, эндопротезы суставов, осколки взрывных устройств).
- Компьютерная томография. В диагностике опухоли мозга она не так эффективна, как МРТ, но может проводиться при невозможности выполнения первого метода.
- Позитронно-эмиссионная томография – помогает уточнить размеры новообразования.
- Магнитно-резонансная ангиография – метод, позволяющий исследовать сосуды, питающие опухоль. Для этого требуется введение в кровеносное русло контрастного вещества, которое окрасит и капилляры новообразования.
Все эти методы могут только «натолкнуть» на мысль о гистологическом строении опухоли, но точно определить его, чтобы составить план лечения опухоли головного мозга и прогноз, возможно только с помощью биопсии. Ее выполняют после построения 3D-модели мозга и опухоли в ней, чтобы ввести зонд строго в патологический участок (стереотаксическая биопсия).
Параллельно постановке диагноза выполняются и другие методы исследования, позволяющие установить стадию опухоли: производится инструментальная диагностика тех полостных органов, в которые новообразование мозга могло бы метастазировать.
Признаки рака мозга на начальной стадии
Главным симптомом являются периодически головные боли. Болезненные ощущения в голове способны возникать по великому множеству причин, поэтому, обычно не вызывают никаких подозрений. Человек думает — просто переутомление, погода, стресс и принимает дежурную таблетку, купирующую болевой синдром.
С другой стороны, после каждого приступа боли в голове делать МРТ тоже смысла нет. Важно следить за своим самочувствием и «отловить» серьезные проявления возможной патологии. Если приступы появляются очень часто, интенсивность и продолжительность их нарастает, а лекарственные средства не приносят ощутимого эффекта, пропуск похода к врачу может дорого стоить.
На какие еще симптомы следует обращать внимание при подозрениях на опухоль в головном мозге:
- Тошнота и рвота по утрам
- Головокружение или впечатление крутящихся вокруг себя предметов
- Проблемы с пространственным ориентированием и координацией
- Эпилепсия
- Проблемы со слухом, временные его потери
- Нарушения зрения: мушки и туман
Проявления опухоли в мозгу на первых стадиях
Подведем итог. Головная боль значится первым проявлением опухоли в мозгу. Она характеризуется нарастанием продолжительности и силой, сопровождается приступами тошноты и рвоты. Болеть может затылочная область, лобная, виски, в том числе только на одной стороне. Если новообразование воздействует на мозжечок, то возникают симптомы нарушения его работы: головокружения, потери ориентации и координации.
Начальная фаза у взрослых
У взрослых людей, как мужчин, так и женщин, уже при ранних этапах появления головных опухолей возможно снижение массы тема, так как разрушаются процессы нормального метаболизма. Если атипичные ткани уже попали в кровь, то отмечается общая слабость, высокая температура, изменения кожных покровов.
В группе наибольшего риска мужское население белой расы возрастом более 65 лет. К факторам, провоцирующими болезнь относят:
- Долгое пребывание в поле магнитных или радиационных излучений, обычно в связи с профессиональной деятельностью
- Подверженность ранее головы облучению
- Наличие заболеваний, снижающих иммунитет, таких как ВИЧ
- Подверженность химиотерапии ранее
Первые признаки и проявления у детей
Развитие глиомы мозга у детей достаточно распространено. В более зрелом возрасте вероятность возникновения снижается и повышается лишь в старости. Признаки рака мозга у детей в целом точно такие же – боли в голове, рвота –, как и у взрослых, но имеются некоторые особенности, связанные с ростом и адаптацией детского организма к окружающему миру:
- Появляется сколиоз с болями в спине
- Косые глаза
- Замедление роста
- Неправильная походка, отсутствие точного координирования в пространстве
- Судороги мышц
- Хронические проблемы со зрением
Лечение опухолей
Основное лечение патологии – операция по удалению опухоли. Она возможна только в случае наличия границ между новообразованием и интактными тканями. Если опухоль проросла в мозговые оболочки, она выполняться не может. Но если она сдавливает важный участок мозга, иногда проводят срочную операцию, в ходе которой удаляют не все новообразование, но только его часть.
Перед операцией проводится подготовка: вводятся средства (это осмотическое мочегонное «Маннитол» и гормональные препараты «Дексаметазон» или «Преднизолон»), уменьшающие отек мозга. Также назначаются противосудорожные и обезболивающие медикаменты.
Для уменьшения объемов опухоли и более четкого ее отграничивания от здоровых участков в предоперационном периоде может проводиться лучевая терапия. При этом источник облучения может располагаться как дистанционно, так и быть введенным в мозг (для этого также нужна трехмерная модель и аппаратура, способная по заданным координатам имплантировать капсулу с радиоактивным веществом – стереотаксическая методика).
Если опухоль блокирует свободный ток спинномозговой жидкости, или затрудняет движение крови по сосудам, то в качестве предоперационной подготовки может проводиться шунтирование – постановка системы гибких трубочек, которые будут выполнять роль искусственных ликвороносных путей. Подобная операция выполняется под контролем МРТ.
Непосредственное удаление опухоли головного мозга может выполняться:
- скальпелем;
- лазером: он будет выпаривать мутировавшие клетки с помощью высокой температуры;
- ультразвуком: опухоль разбивается на мелкие кусочки звуком высокой частоты, после чего каждый из них убирается из полости черепа с помощью всасывания отрицательным давлением. Возможно только на подтвержденных доброкачественных опухолях;
- радионожом: помимо выпаривания ткани опухоли, что сразу же останавливает тканевое кровотечение, производится облучение близлежащих мозговых участков гамма-лучами.
После удаления опухоли – при наличии показаний – может проводиться лучевая терапия дистанционного (то есть источник радиации располагается вне тела) характера. Особенно нужна она, если образование было удалено не полностью или имеются метастазы.
Начинается лучевая терапия через 2-3 недели после операции. Проводится 10-30 сеансов, по 0,8-3 Гр каждый. Такое лечение, ввиду тяжелой его переносимости, требует медикаментозной поддержки: противорвотных, обезболивающих, снотворных средств. Может комбинироваться с химиотерапией.
Задача и химиотерапии, и лучевого лечения – в прекращения жизнедеятельности опухолевых клеток (при этом воздействие происходит и на здоровую ткань), которые могли остаться после операции.
Альтернатива операции
Если опухоль невозможно удалить вышеуказанными методами, врачи стараются максимально улучшить качество жизни человека с помощью одного или сочетания нескольких нижеуказанных методов.
Радиотерапия
Такое второе название имеет лучевая терапия. При невозможности удалить мозговое новообразование проводится стереотаксическое облучение опухоли и ее метастазов, когда на патологические участки из нескольких точек направляются гамма-лучи. Планируется такое вмешательство с помощью трехмерной модели мозга конкретного пациента, а чтобы лучи получили четкую направленность, голову фиксируют в специальной плексигласовой маске.
Лучевая терапия может быть проведена и как брахитерапия, когда источник излучения помещается – опять-таки с помощью стереотаксиса – непосредственно в очаг. Возможно сочетание дистанционной лучевой и брахитерапии.
Если опухоль мозга – вторичная, требуется дистанционное облучение всей головы, но более низкими, чем в вышеуказанном случае, дозами. Волосы после этого выпадают, но через несколько недель после окончания лучевого лечения отрастают вновь.
Химиотерапия
Этот метод подразумевает введение в организм (чаще всего – внутривенно) препаратов, которые максимально избирательно будут влиять на опухолевые клетки (они отличаются от клеток здорового организма). Для этого важно тщательно верифицировать опухоль, определив ее иммуногистотип (выявить специфические белки, которые есть только в опухолевой ткани).
Курс химиотерапии – 1-3 недели. Промежутки между введением препаратов – 1-3 дня. Требуется дополнительная медикаментозная поддержка для облегчения переносимости химиопрепаратов и ускорения восстановления после них клеток нормальной ткани (костный мозг – наиболее активно делящаяся структура, способствующая обновлению крови человека – поражается при химиотерапии почти всегда).
Побочные эффекты химиотерапии: рвота, головная боль, потеря волос, анемия, повышение кровоточивости, слабость.
Целевая терапия
Это – подвид химиотерапии, изобретенный недавно. В этом случае в организм вводятся не подавляющие деление препараты, а те, которые будут блокировать только реакции, связанные с ростом именно опухолевых клеток, из-за чего токсичность будет гораздо ниже.
Для таргетированной терапии опухоли мозга применяются препараты:
- избирательно блокирующие рост сосудов, которые питают именно опухоль;
- выборочно ингибирующие белки, которые командуют ростом опухолевых клеток;
- ингибиторы фермента тирозинкиназы, которая в клетках опухоли должна регулировать передачу сигнала, их деление и программированную гибель.
Сочетанное применение лучевой и химиотерапии
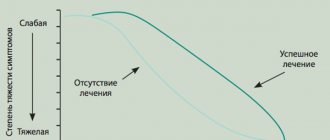
Если совместно проводить дистанционное облучение гамма-лучами и вводить препараты, угнетающие деление опухолевых клеток, прогноз значительно улучшается. Так, при лечении низкозлокачественных опухолей сочетанной терапией трехлетняя выживаемость увеличивается с 54% до 73%.
Криохирургия
Так называется метод, когда опухолевый очаг подвергается воздействию крайне низких температур, при этом окружающая ткань не травмируется. Данный вид терапии может применяться как самостоятельное лечение – при неоперабельных опухолях, прорастающих в соседние ткани; также его выполняют во время операции – для более четкого видения границ опухоли.
Замораживать опухолевую ткань можно с помощью криоаппликатора, который накладывается на патологический очаг сверху. Также может использоваться криозонд, вводимый вглубь очага.
Показаниями к криохирургии являются:
- опухоль расположена в глубине важных зон мозга;
- множественные опухоли (метастазы), расположены глубоко;
- нельзя применить традиционные хирургические методы;
- после операции остались фрагменты опухоли, «приклеенные» к оболочкам мозга;
- опухоли расположены в области гипофиза;
- новообразование обнаружено у пожилого человека.
Лечение
Терапия для взрослых людей (и мужчин и женщин) подбирается врачом индивидуально для каждого пациента и зависит от степени развития опухоли, ее размера и локализации, а также от возраста пациента, сопутствующих заболеваний и общего состояния больного.
- Хирургический метод относят к самому эффективному способу лечения. Новообразование либо полностью, либо паллиативно, то есть частично, с целью снижения давления, извлекают из черепной коробки. Однако, операция не всегда показана. Противопоказания – это поздняя стадия развития опухоли, ее затруднительная локализация, тяжелое состояние больного;
- Лучевой вид лечения используют в качестве дополнения оперативного вмешательства или как самостоятельный метод. Представляет собой ионизирующее дистанционное облучение;
- Химиотерапию относят к сильнодействующим средствам лечения. В организм больного курсами вводят токсин, который специально подобран для борьбы с конкретной опухолью. Яд в большинстве случаев воздействует на новообразование летально. Однако организм в целом также подвергается химии, что сопровождается гибелью и здоровых клеток жкт и костного мозга – главного органа иммунитета и кроветворения. Вследствие этого данный метод лечения сопровождается множеством побочных эффектов – это тошнота, рвота, истощение организма, вялость, потеря волос, зуд и пигментация кожи, снижение аппетита, сонливость, нарушение работы почек и признаки менопаузы у женщин;
- Симптоматическая терапия применяется с целью побороть не саму причину, а неприятные проявления, которыми сопровождается болезнь. Используют седативные, противорвотные средства, глюкокортикостероидные, наркотические анальгетики.
Какие последствия у опухоли мозга
Можно назвать такие основные последствия опухолей головного мозга:
- Судороги – подергивания конечностей или их вытягивание с резким выпрямлением всего туловища, сопровождаемые потерей сознания. При этом изо рта может появляться пена, может быть прикушен язык, также часто судороги сопровождаются остановкой дыхания на некоторое время. Данное состояние лечится противосудорожными препаратами.
- Нарушение нормального тока спинномозговой жидкости, из-за чего развивается гидроцефалия. Симптомами этого осложнения являются сильная головная боль, рвота, судороги, сонливость, тошнота, нарушение зрения, головокружение. Подобное осложнение лечится шунтирующей операцией, когда в полость черепа устанавливаются трубки, по которым будет происходить отток спинномозговой жидкости. Подробнее о симптомах гидроцефалии.
- Депрессия – подавленное настроение, когда нет желания заниматься какой-либо деятельностью, речь замедлена, а реакции заторможены. В подобных случаях применяются психотерапевтические методы лечения, также назначается прием антидепрессантов (список антидепрессантов, продающихся без рецептов).
Описание
Головной мозг – сердце любой личности, тот удивительный орган, который руководит всем и делает человека индивидуальностью. Именно поэтому поражение опухолью вызывает такой страх. Отправная точка для возникновения новообразования – это генетический сбой в системе развития. Группа причинных факторов вставляет палку в колеса формирования нормальных клеток. В результате, организм пополняется атипичными, не характерными чужаками, которые ко всему прочему еще и бессмертны. Они начинают бесконечно делиться, создавая армию своих неправильных клонов.
Вне зависимости от места поражения все опухоли головного мозга делятся на доброкачественные и злокачественные. Первые — предпочтительный вариант опасного заболевания и развиваются на ранней стадии. К этой группе относят менингиому (20%), гемангиобластому (1%), шванному (9%), гипофиза (15%). Новообразования растут достаточно медленно, не сдавливая и не врастая в соседние органы. Не распространяют метастаз. Их клетки не такие атипичные, различаются от нормальных незначительно. Можно определить из какой ткани они произошли. Однако, в затяжном течении болезни, могут превратиться в онкологическую форму.
Злокачественная опухоль несет большую опасность. Саркомы, глиомы, менингиомы, невриномы растут чрезвычайно быстро, буквально на глазах, сметая все на своем пути. Они сдавливают органы, врастают, разрушая, распространяют метастазы. Злокачественное новообразование такое атипичное, бесконтрольное, что не удается установить происхождение этих клеток. Даже после излечения, возможно рецидивирующее течение болезни. Большинство опухолей головного мозга, к несчастью, носят злокачественный характер.
В настоящее время нет точной причины, которая ведет к появлению новообрахований. Но существует установленный определенный список факторов, который предрасполагает генетическую систему к клеточному сбою:
- Наследственная отягощенность – если в семье были родственники с такой болезнью, то вероятность возниктовения патологии возрастает;
- Ионизирующее излучение — провоцирующий фактор множества пороков развития;
- Токсическое воздействие на организм вредных химических веществ.
Клиника
Симптомокомплекс болезни складывается из постепенно нарастающих общемозговых и очаговых признаков. Прогрессирование заболевания обусловлено ростом опухоли. В связи с этим в зависимости от степени распространенности первичного объемного образования выделяют 4 стадии.
Первые симптомы сводятся к общемозговым проявлениям. К ним относится неспецифическая симптоматика, свидетельствующая об общем неблагополучии мозга, которая часто остается без должного внимания. Однако желательно диагностировать объемное образование уже на этом этапе. В этот период по жалобам человека могут выявлять:
- головную боль, чаще распирающего мучительного характера, возникающая утром, усиливающаяся при перемене положения головы. Является наиболее ранним и облигатным симптомом болезни;
- тошноту и рвоту;
- головокружения;
- общую утомляемость;
- лабильность эмоционального настроя;
- психические расстройства;
- нарушения сознания.
Ранние стадии заболевания представлены именно общемозговыми симптомами. Присоединение и динамическое изменение очаговых знаков происходит на более поздних этапах и свидетельствует о росте опухоли.
Именно участок головного мозга, пораженный новообразованием, обуславливает клиническую картину заболевания. Очаговые проявления опухоли могут быть представлены симптомами раздражения и симптомами выпадения. К симптомам раздражения относят локальные или вторично-генерализованные эпилептические пароксизмы. Они проявляются в виде:
- соматомоторных припадков – судорожных подергиваний отдельных участков тела;
- соматосенсорных припадков – ненормальных ощущений на коже в виде покалывания, жжения, ползанья мурашек и так далее;
- галлюцинаций (слуховых, зрительных, обонятельных или вкусовых);
- вегетативных симптомов – болей в эпигастрии, грудной клетке, изменения цвета кожных покровов, повышенного потоотделения;
- психических симптомов – внезапно преходящего нарушения речи (афатические припадки), ощущения эйфории, искаженного восприятия действительности.
Данные варианты пароксизмов могут переходить во вторичную генерализацию с развитием больших тонико-клонических припадков.
Симптомы выпадения заключаются в развитии двигательных, чувствительных нарушений, экстрапирамидных расстройств, патологии высших корковых функций (гнозиса, праксиса и фазиса). При полушарных новообразованиях могут возникать парезы и параличи конечностей с развитием анестезии, выпадение полей зрения, атаксия. Данные клинические признаки возникают на противоположной от очага поражения стороне. Опухоли мозжечка дают статическую и динамическую атаксию на стороне, соименной локализации объемного образования. Опухоли ствола приводят к поражению не только двигательных, чувствительных и мозжечковых трактов, но и черепно-мозговых нервов. Данная патология проявляется глазодвигательными нарушениями, асимметрией лица, затруднением глотания, нечеткостью речи, возможно присоединение дыхательных расстройств.