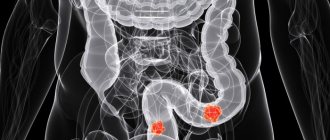
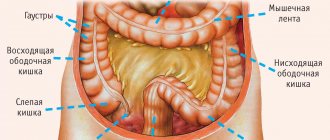
Толстый кишечник – особый отдел желудочно-кишечного тракта. Длина кишечника взрослого человека достигает двух метров. Этот орган состоит из слепой кишки с аппендиксом, ободочной кишки и прямой, которая заканчивается задним проходом. В толстом отделе кишечника собирается до трех килограмм частично переваренной еды и именно здесь происходит всасывание полезных элементов. При дефекации человек избавляется от двухсот-трехсот грамм каловых масс, остальное усваивается. Все отделы важны для полноценного усваивания и переваривания пищи. Существуют разнообразные заболевания толстой кишки. Временной промежуток между попаданием пищи в толстую кишку и актом дефекации составляет в среднем десять часов. Запором считается задержка выполнения акта дефекации более чем на сутки. При таком состоянии человек чувствует тяжесть в животе, становится раздражительным, возможны болезненные спазмы и газообразование, попытки насильственной дефекации не дают результата. Самые распространенные органические заболевания толстого кишечника это:
- язвенный колит;
- болезнь Гиршпрунга;
- болезнь Крона;
- ишемический колит;
- колит, обусловленный приемом антибиотиков;
- опухоли толстого кишечника;
- синдром раздраженной кишки;
- дивертикулез толстого кишечника;
- долихосигма;
- мегаколон.
Отмечают группу расстройств, относящихся к функциональным болезням кишечника:
- запор (затрудненное выведение каловых масс);
- понос (частый процесс дефекации, каловые массы жидкие);
- синдром раздраженного кишечника (чередование поноса и запора)
- метеоризм (усиленное газообразование);
- постоянные болевые ощущения в животе.
Значение толстого кишечника
Толстая кишка — часть пищеварительной трубки, которая обеспечивает формирование и выведение каловых масс. В просвете толстой кишки накапливаются экскреторные вещества (продукты метаболизма), соли тяжелых металлов и др. Бактериальная флора толстой кишки вырабатывает витамины В и К, а также обеспечивает переваривание клетчатки.
Особенностью рельефа слизистой оболочки толстой кишки является наличие большого количества крипт и отсутствие ворсинок.
Подавляющее большинство клеток эпиталиального пласта слизистой оболочки толстой кишки составляют бокаловидные клетки, которые продуцируют большое количество слизи на поверхность слизистой оболочки и, смешиваясь с непереваренными частицами пищи, способствуют прохождению каловых масс в каудальном направлении.
В правой части ободочной кишки мышечные сокращения, которые называют волнами антиперистальтики, создают обратное движение, способствуя временной задержке содержимого кишечника для полной переработки микроорганизмами.
Различия толстого и тонкого кишечника
Они созданы из мышечной ткани, однако имеют ряд физиологических и функциональных различий. Однако они тесно связаны, поскольку слаженно принимают участие в процессе переваривания еды.
| Физиологические развития | Тонкий кишечник | Толстый кишечник |
| Диаметр | 2-4 см | 4-9 см |
| Цвет | Розовый | Пепельно-серый |
| Мышечная ткань | Гладкая, продольная | Неравномерная |
| Сальниковые отростки | Отсутствуют | Присутствуют |
| Толщина стенок | От 2 до 3 мм | От 3 до 5 мм |
У живого человека длина тонкого кишечника составляет 3,5-4 метра, у мертвого — около 6-8 м из-за потери тонуса кишки, то есть в 2 раза больше.
Длина толстого кишечника намного меньше — 1,5-2 метра.
Существует более сотни достоверных медицинских исследований, которые подтверждают, что более 65 заболеваний человеческого организма так или иначе связаны с неправильной работой кишечника.
Дисбаланс толстой кишки может быть причиной многих хронических заболеваний, среди которых артрит, аллергия, астма, синдром раздраженного кишечника, проблемы с печенью, почками, кожей и даже болезни сердца или злокачественные образования.
Чтобы избежать долгосрочных проблем со здоровьем, чрезвычайно важно заботиться о здоровье кишечника и поддерживать его нормальную работу.
Для нормализации работы кишечника и организма в целом рекомендуется проходить программу «Здоровье ЖКТ как основа» 2 раза в год.
Хорошо работающая печень — это нейтрализатор всех токсинов, которые могут попадать с толстого кишечника в печень. Поэтому важно поддерживать и здоровье печени: программа «Здоровье Вашей печени».
Лечение доброкачественных опухолей прямой кишки
В настоящее время основным методом лечения доброкачественных опухолей прямой кишки считается хирургический. Подход к выбору и характер) оперативного вмешательства определяется видом и характером доброкачественного новообразования.
Лечение одиночных и групповых полипов прямой кишки
При одиночных и групповых полипах хирургические методы стали широко применяться после того, как в 1912 г. Аlbi доказал возможность их малигнизации. Низко расположенные одиночные и групповые полипы прямой кишки он удалял трансанально, а более высоко расположенные через ректоскоп.
Ряд авторов впоследствии защищали консервативную тактику при аденоматозных полипах, считая, что они в рак не переходят (Fiegel В. et.al., 1962; Castleman N., Krikstein С., 1962). Однако современные представления онкологической науки позволяют считать единственно надежным способом излечения полипов прямой кишки, а, следовательно, и способом профилактики рака, хирургическое удаление полипов.
Оно может быть осуществлено несколькими способами: путем трансанального иссечения, методом электрокоагуляции через ректоскоп, а также с помощью более обширных операции — задней ректотомии, резекции или ампутации прямой кишки. В таблице 22.1 представлены сведения о хирургических операциях при одиночных и групповых полипах прямой кишки.
Таблица 22.1. Характер хирургических вмешательств при одиночных и групповых полипах прямой кишки
| № п/п | Характер операции | Количество больных |
| 1 | Трансанальное иссечение | 21 |
| 2 | Электрокоагуляция | 44 |
| 3 | Задняя ректотомия | 3 |
| 4 | Передняя резекция прямой кишки | 2 |
| Итого | 70 | |
Трансанальное иссечение полипов показано при локализации опухоли на расстоянии не более 8-10 см от ануса. Наиболее благоприятны условия для такой операции при полипах, расположенных на участке до 6 см от анального отверстия.
Эта операция не должна выполняться если имеются клинические или, тем более, гистологические признаки малигнизации. Кроме того, не следует выполнять трансанальные иссечения полипов больших размеров, сидящих на широком основании, которые локализуются не выше 6 см от края ануса.
Послеоперационная подготовка должна предусматривать:
1) назначение бесшлаковой диеты за 2-3 дня до операции; 2) накануне операции вечером — очистительная клизма (600-800 мл); 3) утром на 1,5-2 часа до операции — очистительная клизма (600-800 мл) и после опорожнения кишки необходимо ввести в нее дренажную трубку для стекания остатков воды и жидкого кала; 4) у больных с запорами за 18 часов до операции следует назначить прием касторового масла (30 г) 5) операцию следует выполнять под общим обезболиванием или с использованием эпидуральной анестезии.
В положении больного как для операции промежностного каинесечения в прямую кишку вводится ректальное зеркало. Если полип располагается а анальном канале, то он после наложения зажима Бильрота на его ножку отсекается. Гемостаз В случае, если полип на широком основании, производится окаймляющий овальный разрез вокруг него и полип иссекается. Рана слизистой оболочки зашивается двумя узловыми кетгутовыми швами.
Если полип расположен на расстоянии от 6 до 10 см от ануса необходимо после перерастяжения анальных сфинктеров ввести гинекологическое зеркало. С помощью этого зеркала отводится стенка кишки, свободная от опухоли. Полип захватывается у основания.
Полип иссекается в пределах здоровых тканей и по мере отсечения рана слизистой оболочки зашивается кетгутовыми швами, которые можно использовать в качестве держалок, подтягивая слизистую оболочку. После наложения швов слизистая оболочка обрабатывается 1 % раствором йода или йодонатом. В прямую кишку вводится газоотводная трубка, обернутая мазевыми тампонами.
Групповые и множественные полипы удаляют поочередно. Следует помнить, что между ранами оставшимися после иссечения нескольких полипов должна оставаться полоска здоровой слизистой оболочки, во избежание рубцовых деформаций и стриктур.
После трансанального иссечения полипов назначается специальная диета, постельный режим на 4-5 дней. Для искусственной задержки стула дают внутрь настойку опия (6 капель 3 раза в день — за 30 минут до еды). Первая перевязка должна быть осуществлена на 3 сутки после операции после предварительной теплой (35-36 °C) сидячей ванны на 10-15 минут и обезболивания (1,0 мл 1 % раствора промедола).
Удаляется газоотводная трубка с тампонами, рана промывается антисептиками и в прямую кишку вновь вводится мазевой тампон. Вторая перевязка — через 2 суток. На 5-6 суток при позывах на стул можно назначать масляную клизму (60-80 мл). Затем ежедневные сидячие ванночки и перевязки.
Электрокоагуляция полипов прямой кишки через ректоскоп впервые была предложена в 1928 г. И.С.Фридманом и П.И.Гельфером, которые использовали токи высокой частоты. В дальнейшем метод был усовершенствован рядом авторов. Эта операция выполняется при локализации полипа на расстоянии от 10 до 25 см от анального отверстия. Этим способом могут быть удалены небольших размеров полипы с отчетливо обозначенной ножкой, маленькие полипы на широком основании.
Подготовка больных к этой операции такая же, как к трансанальному иссечению полипов. Положение на операционном столе коленно-плечевое. Электрокоагуляция полипов производится специальными активными электродами в виде щипцов или петель. Пассивный электрод из свинцовой пластины фиксируется в пояснично-крестцовой области.
В прямую кишку вводится ректоскоп с мубусом длиной 20 или 25 см. Конец его устанавливается на уровне полипа. Вводится активный электрод, на который в течении 2-3 секунд подается потенциал. При этом производится небольшое подтягивание электрода вместе с полипом.
Как правило, бывает достаточно одного прижигания. Если полип при этом не иссекается, то прижигание повторяют. Важно, чтобы электрокоагуляция производилась во избежание рецидива на уровне места прикрепления ножки к стенке кишки.
Полипы на широком основании иногда удается иссечь только по частям. Вначале коагулируют большую часть основания, а затем остатки полипа.
В послеоперационном периоде назначается постельный режим на 6-7 дней, легко усваиваемая диета, средства, направленные на задержку стула, антибиотики. Следует отметить, что после электрокоагуляции опухолей, локализованных в ректосигмоидном отделе могут наблюдаться боли в нижних отделах живота и симптомы раздражения брюшины.
В редких случаях может наступить перфорация стенки кишки. Мы наблюдали это осложнение у одного больного. Полип размерами 2 см в диаметре на тонкой ножке находился на расстоянии 1,6 см от ануса. Через 1 сутки после операции возникли сильные боли в животе, появились признаки перитонита. При лапаротомии выявлена перфорация стенки кишки.
Таким образом, к электрокоагуляции полипов ректосигмоидного отдела, особенно, на широком основании, следует относиться осторожно. Возможно, нужно следовать рекомендациям производить электрокоагуляцию таких полипов по частям, в несколько сеансов.
Существует еще одна опасность при выполнении этой операции. Описаны случаи взрыва в прямой и ободочной кишке во время электрокоагуляции. Это связано с находящимся в кишке и увеличивающемся при обугливании слизистой оболочки метаном.
Микровзрывы метана наблюдаются довольно часто при электрокоагуляции, что проявляется характерными щелчками. Общепринятой рекомендацией для профилактики этого осложнения является прерывистость электрокоагуляции и дополнительная подача воздуха в прямую кишку.
Для удаления полипов больших размеров на широком основании, находящихся на расстоянии до 8 см от анального отверстия, можно использовать его удаление из более широкого доступа. С этой целью выполняют заднюю ректотомию.
Предоперационная подготовка к этой операции такая же как при трансанальном иссечении полипа. Обезболивание общее. Больного укладывают на операционном столе на животе таким образом, чтобы таз больного являлся наиболее высокой точкой. Нижние конечности разводят как можно шире.
Кзади от анального отверствия по средней линии проводят разрез кожи длиной 9-12 см. Выделяется копчик и под ним m. levator ani. От копчика отсекаются волокна большой ягодичной мышцы, после чего от вершины копчика до наружного сфинктера по средней линии рассекается m.levator ani. После этого обнажается задняя стенка ампулы прямой кишки.
Прямую кишку тупым и острым путем выделяют из окружающих тканей и вскрывают ее просвет. Таким образом, возникает широкий доступ к расположенной, как правило, на передней или на боковых стенках опухоли.
Опухоль иссекают не менее чем на 1 см отступя от нее в пределах здоровых тканей вместе со слизистой оболочкой, щадя при этом мышечную оболочку. Останавливают кровотечения, а подвижную слизистую сшивают кетгутовыми швами. Ректотомическое отверстие тщательно зашивают двухрядными швами. Несколькими швами сшивают рассеченную часть мышцы, поднимающей задний проход.
Через отдельный разрез кожи в раневую полость вводится дренаж, а кожа зашивается с использованием швов Донати. После операции необходимо осуществить devulcio ani и ввести в прямую кишки газоотводную трубку, обернутую мазевыми тампонами. Газоотводная трубка извлекается на 3 сутки, дренаж — через 6-8 дней.
Если полип ректосигмоидного отдела достигает больших размеров, имеет широкое основание, а также при клинических признаках малигнизации целесообразна передняя резекция прямой кишки, описание которой ниже.
При хирургическом лечении одиночных и групповых полипов отдаленные результаты, как правило, удовлетворительные, хотя описываются случаи рецидивов. В шестидесятые годы процент рецидивов по данным различных авторов составлял от 10 до 24,5 %, а в настоящее время наблюдается реже. Из наших 70 больных с одиночными и групповыми полипами рецидивов отмечен у 5 больных (7,1 %). У всех них выполнена электрокоагуляция полипов надампулярного и верхнеампулярного отделов.
Лечение ворсинчатых опухолей прямой кишки
Лечение ворсинчатых опухолей обязательно хирургическое. Выбор оперативного вмешательства зависит прежде всего, от того имеются ли признаки ракового перерождения. При видимых уже при клиническом обследовании признаках малигнизации показана радикальная операция как при раке прямой кишки.
Некоторые авторы считают, что при имеющемся высоком потенциале к раковому перерождению все ворсинчатые опухои должны подвергаться радикальным операциям. Однако, с учетом отсутствия раковых клеток при гистологическом исследовании, все же допускается при ворсинчатых опухолях применения щадящих операций.
При обнаружении в удаленной таким образом ворсинчатой опухоли признаков рака эти авторы прибегают к повторной радикальной операции или даже ограничиваются послеоперационной рентгенотерапией в тех случаях, когда рак еще не инфильтрирует слизистую оболочку в области ножки опухоли.
Итак, подвижные, небольших размеров ворсинчатые опухоли на ножке без клинических и морфологических признаков малигнизации могут быть удалены с помощью щадящих операций.
Если ворсинчатая опухоль расположена на расстоянии до 10 см от ануса, то возможно трансанальное иссечение ее. При локализации в сегменте, удаленном на 9-14 см обычно производится иссечение через заднюю ректотомию. Опухоли, расположенные в ректосигмоидном отделе в 15-18 см от ануса, требуют выполнения передней резекции прямой кишки.
При невозможности произвести иссечение стелющейся опухоли больших размеров трансанально или при задней ректотомии, выполняется брюшно-анальная резекция прямой кишки с низведением сигмовидной кишки и сохранением анальных сфинктеров.
Электрокоагуляция ворсинчатых опухолей применяется как исключение в тех случаях, когда опухоль имеет хорошо выраженную ножку, располагается на расстоянии 10-25 см от анального отверстия, при доказанном гистологически отсутствии раковых клеток, а также если состояние больного не позволяет выполнить расширенную операцию.
Из 15 больных с ворсинчатыми опухолями электрокоагуляция произведена лишь в 1 случае. У двух больных опухоль удалена через заднюю ректотомию, у трех — трансанально. Остальные 9 больных подверглись радикальным операциям: передняя резекция прямой кишки (4), брюшно-анальная резекция с низведением сигмовидной кишки (5).
Столь радикальный выбор операций у этих больных был обусловлен тем, что при клиническом обследовании выявлялись участки уплотнения или изъязвления. Даже отсутствие в этих случаях данных биопсии о малигнизации не позволило выполнить щадящих операций.
Тем более, что имеются сведения о том, что предоперационная биопсия может не выявить раковые клетки, а после гистологического исследования всей удаленной опухоли в последней часто обнаруживается рак. Из 15 больных такая ситуация имела место у трех. Всем им выполнены радикальные операции.
При редких доброкачественных опухолях прямой кишки (лейомиома, фиброма, лимфома) даже при небольших их размерах редко удается удалить их трансанально или с помощью электрокоагуляции. Эти опухоли в отличие от полипов малоподвижны, не имеют ножки, плохо низводятся в анальное отверстие, находятся в подслизистом или мышечном слоях.
Поэтому операцией выбора при опухолях, расположенных на уровне 4-12 см от анального отверстия является их иссечение через заднюю ректотомию, а при более высоком расположении выполняется колэктомия или чаще резекция кишки.
Причины развития заболеваний толстого кишечника
- наследственность;
- наличие других болезней системы пищеварения (гастрит, панкреатит);
- кишечные инфекции;
- прием некоторых медикаментозных средств (продолжительная и бесконтрольная антибактериальная терапия может нарушить состав микрофлоры);
- погрешности питания (злоупотребление жирными, жареными блюдами, полуфабрикатами, недостаток в рационе клетчатки и т.п.);
- нехватка витаминов и микроэлементов;
- вредные привычки;
- избыточная масса тела;
- гиподинамия;
- стресс;
- нарушение моторики;
- проблемы с пищеварением;
- проблемы с всасыванием;
- воспалительные процессы;
- появление новообразований.
Статистика гласит, те или иные заболевания пищеварительной системы присутствуют у 90% населения развитых стран.
Воспалительные заболевания кишечника, к которым принадлежат болезнь Крона и язвенный колит, диагностируются примерно у 200 человек из 100000 обследуемых. В основном им подвержены лица молодого возраста. Мужчины и женщины болеют примерно с одинаковой частотой.
Все чаще у пациентов с симптомами заболеваний кишечника диагностируют синдром раздраженного кишечника. Его распространенность в мире достигает 20%. По разным данным женщины страдают синдромом раздраженного кишечника в 2-4 раза чаще мужчин, причем наиболее высокие показатели заболеваемости приходятся на возраст 30-40 лет.
Симптомы заболевания толстого кишечника
Большинство заболеваний толстого кишечника долгое время протекает бессимптомно, а затем заявляют о себе так называемым кишечным дискомфортом, который со временем нарастает.
Общие признаки, которыми проявляются заболевания толстого кишечника, следующие:
- нарушения стула (запор, понос, неустойчивый стул);
- боли в животе;
Чаще всего беспокоят боли в боковых отделах живота, в области заднего прохода.
Боль в подложечной области или над пупком встречается реже. Как правило, боли тупые, ноющие, распирающие, реже — схваткообразные. Они ослабевают после отхождения газов или опорожнения кишечника. Урчание в животе, вздутия, скопления газов чаще наблюдаются во второй половине дня. Они усиливаются к вечеру, а к ночи ослабевают.
Другими признаками заболеваний толстой кишки являются выделения слизи или гноя из заднего прохода, кровотечения или примесь крови в испражнениях, частые ложные позывы к дефекации (тенезмы), недержание газов и кала.
Многие воспалительные и опухолевые заболевания толстой кишки сопровождаются серьезным нарушением обменных процессов. В результате человек чувствует нарастающую слабость, истощение, нарушаются функции половых органов.
У больных детей замедляется рост и развитие.
Дивертикулез, симптоматика и лечение
Психическое потрясение
Дивертикулез – это патологическое изменение структуры ткани. Большую опасность представляют различные осложнения. Самое опасное – переход болезни в злокачественную форму. Образование дивертикул происходит в результате растягивания стенок толстого кишечника. Наблюдают за течением болезни гастроэнтерологи. Вероятность перехода болезни в онкологию требует тщательного контроля со стороны врача. Дивертикулез разделяют на такие подвиды:
- бессимптомное течение;
- симптомное течение;
- осложненное.
Ранняя диагностика возможна только путем эндоскопического исследования. При наблюдении за пациентом необходимо следить за изменением дивертикул. В некоторых случаях проводится оперативное вмешательство. Больным людям требуется контроль за качеством питания, организация приема пищи. Профилактическое очищение кишечника практикуется во всех случаях.
Заболевания толстого кишечника
Язвенный колит — это хроническое воспалительное заболевание толстого кишечника поражает слизистую оболочку прямой кишки и других ее отделов. Воспалительный процесс от прямой кишки может распространится на всю толстую кишку.
Болезнь крона — поражается вся кишка, желудок и пищевод. Воспалительные изменения единичные или множественные. Воспалительный процесс распространяется на всю толщу кишки. Осложнения — образования свищей (гнойных ходов), лихорадка, поражение суставов, глаз, печени, высыпания на коже.
Опухоли толстого кишечника — доброкачественные и злокачественные (рак толстого и прямого кишечника). К факторам риска опухолей относятся рацион, богатый рафинированными продуктами и животными жирами, наличие полипов толстой кишки, наследственные полипозы, наследственность, длительный язвенный колит.
Дискинезия толстой кишки — нарушение моторной функции толстой и в меньшей степени тонкойкишки, не обусловленное органическими поражениями и характеризующееся болевыми ощущениями, изменением функции отправления кишечника, а иногда и повышенной секрецией слизи.
Дивертикулез толстой кишки — это заболевание, при котором в стенке кишки образуются небольшие, размером до одного-двух сантиметров мешковидные выпячивания (дивертикулы).
Геморрой — болезнь, состоящая в расширении вен нижней части прямой кишки, где образуются узлы, которые временами кровоточат.
Аппендицит — воспаление червеобразного отростка.
Дисбиоз — это изменение состава и количественных соотношений нормальный микрофлоры (микроорганизмов), которые заселяют человеческий организм.
Противовоспалительные продукты компании NSP:
- Моринда;
- Сок Нони;
- Коллоидное серебро;
- Сок Алое Вера;
- Листья оливы.
Язвенный колит
Язвенный колит (язва толстой кишки) – хроническое воспаление слизистой оболочки кишечника, обуславливается образованием язв.
Причины возникновения этого заболевания не выяснены. Мнения исследователей разделились, и разные группы докторов выдвигают разные гипотезы:
- наследственная болезнь, катализатором ее запуска становится неблагоприятная окружающая среда;
- инфекционное заболевание, болезнь возникает вследствие не выявленного пока возбудителя;
- аутоиммунное заболевание, собственная иммунная система производит антитела.
Предшественником язвенного колита является стресс, несбалансированное питание, дисбактериоз, гиподинамия. Чаще всего болеют люди от двадцати до шестидесяти лет.
Заболевание протекает с чередованиями ремиссии и обострения. Степень тяжести протекания болезни варьируется от легкой до очень тяжелой. В острый период легкой степени температура тела повышается до 38 градусов, человек чувствует себя разбитым, в стуле присутствуют примесь крови и слизь, дефекация до шести раз в день. В острый период тяжелой степени заболевания температура тела достигает 39 градусов, появляется тахикардия, головокружение, тремор, апатия. Частота дефекации достигает восьми раз в сутки, позывы сопровождаются болезненными спазмами, кал с примесью гнойного, кровяного наполнения. При острой боли и выделении крови, следует срочно обратиться к врачу. Такие клинические явления схожи с острой хирургической патологией, и потеря времени в таком случае крайне опасна. Чтобы не смазать клиническую картину, принимать болеутоляющие лекарства крайне нежелательно! В некоторых случаях можно принять лекарства для снятия спазмов.
Читать
О Фильтруме и Лактофильтруме: как выбрать лучшее средство
Для подтверждения диагноза язвенного колита нужно сдать общий анализ крови, сделать эндоскопическое исследование слизистой. Фиброколоноскопия делается через задний проход. Для острого периода данный метод обследования не подходит, так есть вероятность разрыва стенки кишки. В таком случае выполняют ирригоскопию. Это рентгенологическое исследование.
Язвенный колит
В период лечения язвенного колита главной задачей считается выход из острого периода и достижение стабилизации состояния пациента. Назначаются противовоспалительные, спазмолитические препараты, цитостатики. В тяжелых случаях, при сильных кровотечениях и больших потерях крови рекомендовано переливание крови. Применение антибактериальных средств назначается по мере необходимости. При крайне тяжелом течении болезни может требоваться внутривенная подача питательных смесей. Если все мероприятия, направленные на улучшение состояния, не дают результата, показана резекция прямой кишки.
Классификация типов пищеварения
По происхождению ферментов пищеварения делят на три типа:
- собственное;
- симбионтное;
- аутолитическое.
По локализации процесса расщепления полимеров:
- внутриклеточное пищеварение;
- внеклеточное пищеварение: дистантное (полостное);
- контактное (пристеночное, мембранное).
Симбионтное пищеварение
Симбионтное пищеварение — гидролиз питательных веществ за счет ферментов синтезированных симбионтами макроорганизма — бактериями и простейшими пищеварительного тракта. Симбионтное пищеварение осуществляется у человека в толстой кишке.
Клетчатка пищи у человека из-за отсутствия соответствующего фермента в секретах желез не гидролизуется (в этом заключается определенный физиологический смысл — сохранение пищевых волокон, играющих важную роль в кишечном пищеварении), поэтому переваривание ее ферментами симбионтов в толстой кишке является важным процессом.
Ферментные продукты от компании NSP:
1. Пищеварительные ферменты
- Пищеварительные ферменты восполняют дефицит пищеварительных ферментов.
- Улучшают расщепление и усвоение питательных веществ.
- Пищеварительные ферменты также нормализуют работу органов пищеварения.
2. Протеаза Плюс
- Используется как системный ферментный препарат.
- Улучшает расщепление и усвоение белков.
- Уменьшает вязкость крови, улучшает циркуляцию крови.
- Оказывает противовоспалительное и противоотечное действие.
3. Аг-Икс
- Снижает воспалительные процессы в пищеварительной системе, уменьшает болевые ощущения.
- Усиливает секрецию пищеварительных ферментов и желчи, улучшает переваривание пищи в желудочно-кишечном тракте.
- Повышает защитные свойства организма.
Как диагностируют рак?
Общий анализ крови поможет вовремя выявить опухоль.
Из-за неспецифичности симптомов раковой опухоли кишечника, выявить ее на ранних стадиях очень непросто. Именно поэтому так важно своевременно обращаться к специалистам при первых же признаках расстройства функций органов ЖКТ.
Особенно это касается людей, для которых риск образования опухолей считается повышенным (речь идет, в частности, о лицах старше 50 лет).
Так или иначе, если в ходе беседы с пациентом у медика появятся основания заподозрить у посетителя рак, он направит больного на дополнительные диагностические обследования. Чтобы своевременно обнаружить злокачественную опухоль, врачи проводят целый ряд исследовательских процедур. В их числе:
- визуальный осмотр пациента;
- сбор анамнеза;
- обследование кишечника методом пальпации;
- ректороманоскопия;
- общий анализ крови;
- анализ кала на скрытую кровь;
- колоноскопия.
Читайте: Рак тонкой кишки: почему он возникает и возможно ли его вылечить
Все перечисленные исследования проводятся строго в описанном выше порядке. Обычно упомянутых процедур бывает достаточно, чтобы подтвердить или опровергнуть диагноз «рак толстой кишки». В иных случаях врач может направить пациента и на другие, более детальные обследования:
- УЗИ живота;
- УЗИ органов малого таза;
- эндоректальное УЗИ;
- биопсию кишечника.
Стоит отметить, что опухоль, образовавшуюся в нижних отделах кишечника, как правило, можно обнаружить и с помощью пальпации. Однако с новообразованиями, распространившимися на верхнюю часть упомянутого органа, все не так просто.
Часто, чтобы обнаружить их, требуется провести не один десяток различных анализов и обследований. Именно поэтому, обнаружив у себя один или несколько тревожных симптомов, способных свидетельствовать о раке кишечника, нельзя пренебрегать ни одной из доступных диагностических процедур.
Значение микрофлоры толстого кишечника
Бактерии обитают и снаружи (кожа) и внутри человеческого тела.
Нормальная микрофлора организма человека
Для возникновения инфекционного процесса важное значение наряду со свойствами возбудителя имеет состояние макроорганизма. Оно определяется сложным комплексом факторов и механизмов, тесно связанных между собой, и характеризуется как восприимчивость (чувствительность) или невосприимчивость (резистентность) к инфекции.
Важнейшим фактором неспецифической защиты является нормальная микрофлора кожи и слизистых.
Нормальная микрофлора человека играет важную роль в защите организма от патогенных микроорганизмов. Представители нормальной микрофлоры участвуют в неспецифической защите заселенных ими участков желудочно-кишечного, дыхательного, мочеполового трактов, кожных покровов.
Обитающие в определенных биотопах (сообществах) микроорганизмы препятствуют адгезии (склеиванию) и колонизации поверхностей тела патогенными микроорганизмами.
Защитное действие нормальной микрофлоры может быть обусловлено конкуренцией за питательные вещества, изменением pH среды, продукцией активных факторов, препятствующих внедрению и размножению патогенных микроорганизмов
Микрофлора толстого кишечника
Микрофлора толстого кишечника — совокупность бактерий, сосуществующих с организмом человека. На долю кишечной микрофлоры примерно приходится 2 кг бактерий из 3-4 кг общей микрофлоры, причем большая их часть обитает в толстом кишечнике.
Симбиотическая микрофлора толстого кишечника играет значимую роль в выработке некоторых витаминов и аминокислот, а также в подавлении роста чужеродных бактерий, и остановке гнилостных процессов.
Кишечная микрофлора помогает не только процессам пищеварения, но выполняет и поддерживает иммунитет человека.
Проблемы кишечника — это причина множества заболеваний.
Нормальная микрофлора способствует созреванию иммунной системы и поддержанию ее в состоянии высокой функциональной активности, так как компоненты микробной клетки неспецифически стимулируют клетки иммунной системы.
Лечение антибиотиками, при котором меняется состав нормально микрофлоры, а иногда происходит ее полное исчезновение, вызывает тяжелые дисбактериозы, существенно осложняющие заболевание.
В случаях нарушения составов биотопов или при существенном снижении естественной иммунной защиты организма заболевания могут вызвать и представители нормальной микрофлоры организма.
Роль бактерий в процессе пищеварения
Все, что попадает в организм человека, перерабатывается, расщепляется и усваивается, принося пользу или вред, но обязательно оставляет после себя какие-то отходы или непереваренные частички. Функции «очистки» и «выведения» в организме выполняют бактерии толстого кишечника, входящие в состав здоровой микрофлоры.
Наше пищеварение во многом зависит от этих бактерий. По утверждениям ученых в желудочно-кишечном тракте человека существует около пятисот различных видов бактерий. Только 30-40 разновидностей из них являются основными «работниками».
Отношения между организмом-носителем и бактериями составляют стройную симбиотическую систему, т.е. они взаимовыгодны. Организм дает бактериальным клеткам еду и «место под солнцем» , а те взамен выполняют крайне важную работу по переработке пищи, удалению остатков, укреплению иммунитета, защите от опасных вирусов и т.д.
Разнообразие кишечных бактерий
В процессе жизнедеятельности бактерий толстого кишечника образуются органические кислоты снижающие рН среды, что не дает развиваться патогенным микробам, уничтожает гнилостные и газообразующие бактерии.
По опасности для здоровья представители микрофлоры толстого кишечника разделяются на:
- полезные (лактобациллы и бифидобактерии);
- условно-патогенные, т.е. не опасные при определенных условиях (кишечная палочка);
- патогенные (протеи и стафилококки).
В толстом кишечнике в норме должно быть следующее соотношение микроорганизмов: на 100 бифидобактерий 1 лактобактерия и до 10 шт. кишечных палочек. Нарушение этой пропорции может привести к уменьшению защитной функции микрофлоры и спровоцировать возникновение различных заболеваний.
Опасность патогенных организмов
Действие или «спячка» болезнетворных организмов во многом зависят от образа жизни человека. При здоровом иммунитете патогенные микроорганизмы подавлены и не представляют угрозы.
Спровоцировать уничтожение защитных сил организма может:
- неправильный образ жизни и вредная пища;
- алкогольная или иная интоксикация;
- частые ОРВИ;
- неконтролируемый прием лекарственных препаратов, особенно гормональных средств и антибиотиков;
- стрессы и депрессии;
- другие вредные факторы (загрязнение окружающей среды, вредное производство и т.д.).
Значение бифидобактерий
Основная часть микрофлоры толстого кишечника приходится на бифидобактерии. Их основные функции:
- принимают участие в защите организма от патогенных микробов (образуют защитный слой на слизистой);
- осуществляют пристеночное пищеварение (в непосредственной близости от стенок кишечника) и расщепляют твердые частички;
- синтезируют аминокислоты, белки и витамины (В1, В2, В3, В6);
- стимулируют усваивание кальция, железа и витамина D;
- увеличивают рост иммунных клеток и влияют на синтез интерферона (белок, который противостоит вирусам);
- оказывают противоаллергическое действие, замедляя выработку гистамина, который вызывает аллергию;
- проводят детоксикацию — удаляют кишечные яды, связывают канцерогенные химические вещества.
Значение лактобактерий
Лактобактерии появляются в организме человека сразу после рождения и заселяют практически все отделы желудочно-кишечного тракта от полости рта до толстого кишечника.
Функции лактобактерий:
- баланс кислотности;
- в процессе жизнедеятельности лактобактерий образуются молочная кислота и перекись водорода, подавляющие патогенные бактерии;
- синтез защитных веществ, за счет чего образуется антибиотический барьер в желудке и тонкой кишке;
- поддержание иммунной реакции и направленная стимуляция иммунных клеток;
- оказывают противоопухолевое действие, подавляя развитие раковых клеток.
Значение кишечной палочки
Кишечная палочка относится к условно-патогенным бактериям.
В норме при здоровой микрофлоре кишечная палочка:
- расщепляет лактозу;
- синтезирует витамины группы В и К;
- производит вещества, по действию похожие на антибиотики, и стимулирует выработку антител.
Колостома
Хирург формирует колостому, пришивая конец толстой кишки к отверстию в брюшной полости. Это отверстие получило название стомы. Она может быть округлой или овальной, выглядеть красной и влажной.
Касание ее не вызывает боли, поскольку отсутствует иннервация. Поэтому необходимо быть осторожным, чтобы не травмировать ее, так как можно не почувствовать, что нанесены какие-либо повреждения. После операции стома будет опухшей, постепенно она станет меньше и более плоской. К коже на животе над стомой прикрепляется калоприемник.
При раке кишечника колостома может быть временной. Она дает возможность кишечнику восстановиться после удаления опухоли. Спустя несколько месяцев проводится еще одна операция, восстанавливающая кишечник и закрывающая стому.
Медсестра в больнице Асаф ха Рофэ научит ухаживать за стомой, очищать и менять калоприемники.
Илеостома отличается тем, что к отверстию в брюшной полости пришивают конец тонкой кишки.
Нарушение баланса микрофлоры кишечника
После приема антибиотиков, травм, стресса, хирургического вмешательства или в результате нарушения режима питания состав микрофлоры может измениться и болезнетворных бактерий становится больше. Такое состояние называется дисбактериозом. Это приводит к тому, что в кишечнике прекращается синтез некоторых жиров, ферментов и витаминов, за счет чего стройная симбиотическая система повреждается.
Организму человека требуется немедленная помощь для восстановления утраченного баланса. Нельзя просто «устранить» опасные микробы. Уменьшение количества бактерий ничуть не лучше, чем увеличение. Основная гарантия сохранения здоровья — поддержание количественного и качественного баланса микрофлоры организма.
Продукты компании NSP, содержащие бифидобактерии и лактобактерии:
1. Бифидофилус Флора Форс
- Восстанавливает нормальную микрофлору кишечника.
- Регулирует работу желудочно-кишечного тракта.
- Поддерживает естественную защиту организма от бактерий и вирусов.
- Нормализует синтез витаминов E и K.
- Создает благоприятные условия для размножения и роста полезных микроорганизмов.
2. «Бифидозаврики» — жевательные таблетки для детей с бифидобактериями
- Нормализуют функцию пищеварительной системы.
- Поддерживает естественную защиту организма от бактерий и вирусов.
- Создают благоприятную среду для роста полезных микроорганизмов.
- Восстанавливают кишечную микрофлору.
Рак кишечника 3 степени
Как и любое онкологическое заболевание, рак кишечника 3 степени несет серьезную угрозу жизни человека.
Данная стадия заболевания характеризуется более выраженной симптоматикой, чем две предыдущие, поэтому чаще заболевание обнаруживается уже в запущенной форме.
Болезнь развивается в течение нескольких лет и люди живут, не догадываясь о наличии проблемы. Для предупреждения серьезных осложнений следует при любых нарушениях работы ЖКТ обращаться к врачу.
Онкология третей степени имеет небольшие шансы на выживание, потому следует незамедлительно проводить основную и вспомогательную терапию для спасения жизни.
Отличие 3 стадии
Данная степень отличается значительным увеличением опухоли, которая занимает уже больше, чем полуокружность кишечника. Новообразование прорастает сквозь стенку кишки и может затрагивать брюшную полость.
На данном этапе развития болезни возможно наличие только первичной опухоли либо возникновение регионарных метастаз, поражающих лимфоузлы возле опухоли.
В зависимости от того, насколько далеко зашло поражение лимфоузлов, специалисты определяют, сколько осталось жить пациенту.
По статистике, если рак третьей степени не вышел за границы кишечника, шанс выжить составляет не менее 99%.
Существующие жалобы
Возникает подозрение на рак кишечника третьей степени, если пациент имеет следующие жалобы:
- В кале видна кровь.
- Боли в животе, метеоризм, не зависящий от характера питания. Соблюдение диеты не помогает.
- Нарушение стула (запор сменяется диареей).
- После дефекации сохраняется чувство неполного опорожнения кишечника.
- Живот стал больше либо увеличен определенный участок.
- Ухудшение аппетита, отвращение к пище. Если для пациента стали отвратительными мясные блюда, можно говорить о наличии онкологического заболевания.
- Резкое снижение массы тела, упадок сил.
- При поражении метастазами печени и желчного пузыря кожа пациента приобретает желтый оттенок.
- Боль в органах, пораженных метастазами.
- Кишечная непроходимость.
Клиническая картина
Увеличение опухоли приводит к непроходимости кишечника. Просвет кишки перекрывается новообразованием, каловые массы не могут двигаться и накапливаются. Происходит растяжение кишечника.
Поэтому данное состояние сопровождается болями, метеоризмом и признаками интоксикации: рвотой, тошнотой, упадком сил. При формировании непроходимости у человека появляется субфебрильная температура (в пределах 37,1—38,0 °C), мышцы живота напряжены.
Порой болевые ощущения в правом боку способствуют постановке ошибочного диагноза — аппендицита.
Постепенно интенсивность симптомов возрастает, боли усиливаются, возникает задержка газов, запор сменяется диареей, в животе сильно урчит. Образуется частичная или полная непроходимость. Наличие подобных симптомов у людей старше 50 лет требует проведения обследования на выявление онкологических заболеваний. Даже незначительное промедление порой стоит человеку жизни.
При подозрении на рак третьей степени или при обнаружении новообразования, проводится ряд исследований, целью которых является определить природу опухоли, ее тип, этап развития, наличие метастаз, поражения других органов. Для этого применяют такие методы:
- Ректороманоскопия. Исследование состояния внутренней поверхности прямой и сигмовидной кишки посредством ректороманоскопа, который вводится через анальное отверстие.
- Биопсия. Частица ткани новообразования берется для определения в ней раковых клеток.
- Колоноскопия. Обследование внутренней поверхности толстого кишечника.
- Рентгенография, КТ.
- Анализ крови на онкомаркеры определяет наличие раковой опухоли в организме.
- Ультразвуковое исследование выявляет наличие опухоли и метастаз в других органах.
Рентгенологическое обследование — основной метод диагностики онкологических заболеваний, проводимый в рамках профилактики.
Устранение рака кишечника 3 степени потребует кардинальной терапии.
В отличие от начальных этапов развития болезни, лечение 3 степени рака кишечника требует проведения комплексных мероприятий. Хирургическое вмешательство не способно решить проблему без дополнительной терапии. Поэтому в данном случае, в зависимости от особенностей протекания болезни, проводят лучевую терапию (так называемое «облучение») и химиотерапию.
Лучевая терапия подразумевает воздействие на опухоль рентгеновским излучением. В результате рост новообразования несколько замедляется. Во время химиотерапии в организм вводят специальные препараты, разрушающие опухоль.
Но вместе с этим, данный метод также негативно сказывается на общем состоянии человека, так как разрушаются не только клетки рака, нарушается работа всех клеток организма.
Терапия сопровождается побочными эффектами: рвотой, тошнотой, выпадением волос.
Если рак не пустил метастазы, химиотерапии достаточно. При наличии метастазов применяют лучевую терапию. Это препятствует развитию большего числа метастазов, соответственно, у человека появляется больше шансов выжить.
При 3 степени развития болезни хирургическое вмешательство может быть противопоказано ввиду индивидуальных особенностей. Поэтому часто проводится паллиативный курс лучевой терапии, включающий 10 сеансов «облучения».
Народные средства
В последнее время приобретает большую популярность народный метод лечения онкологических заболеваний препаратом «АСД-2». В середине прошлого века данное средство широко использовалось для лечения людей, особенно важен этот препарат был в армии.
Затем его стали применять только в ветеринарии. В настоящее время с помощью «АСД-2», которое является антисептиком-стимулятором, люди начинают самостоятельно лечить рак, чтобы избежать операции.
Противопоказаний у препарата нет. Тем не менее, во избежание негативных последствий, перед его применением нужно обязательно проконсультироваться с лечащим врачом.
Опираясь на полученные в ходе диагностики результаты, доктор назначает необходимое лечение с учетом индивидуальных особенностей. Обычно на 3 этапе развития рака операция малоэффективна и ее проводят только в случае непроходимости кишечника.
Если ситуация позволяет, посредством хирургического вмешательства удаляется вся опухоль вместе с пораженной частью кишечника и затронутыми патологией лимфоузлами. Это сложная процедура, которая зачастую приводит к инвалидности пациента. Возможно выведение кишки наружу через брюшную полость.
Создается фиктивное анальное отверстие. В таком случае продолжительность жизни пациента невелика.
Отказ от пищи животного происхождения и высока физическая активность снижает риск возникновения рака кишечника в 10−20 раз.
Так как на 3 этапе развития рака кишечника под поражение попадают лимфоузлы и другие органы, прогноз неблагоприятный. Зачастую пациенты с таким диагнозом проживают около года, в лучшем случае не более 3 лет.
При поражении стенок кишки шанс выжить составляет 85%. Поражение близлежащих лимфатических узлов снижает этот показатель до 66%. При метастазах в регионарных лимфоузлах — 35%.
Чем большее число лимфатических узлов поражено, тем хуже прогноз.
Важно диагностировать рак как можно раньше. Для этого в рамках профилактики следует регулярно проходить медицинский осмотр, подразумевающий, в частности, УЗИ, колоноскопию. Например, в Японии люди старше 35 лет должны ежегодно проходить колоноскопию в обязательном порядке. Таким образом, в стране снижена смертность от рака кишечника в 2 раза.
Высокая физическая активность, правильное питание, отказ от вредных привычек, своевременное лечение возникающих заболеваний, отсутствие стрессов значительно снижают риск возникновения рака кишечника.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь все органы ЖКТ — жизненно важные, а их правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Значение клетчатки для толстого кишечника
Влияние клетчатки не ограничивается только здоровьем кишечника. Клетчатка — средство профилактики атеросклероза, сахарного диабета, дисбактериоза и опухолей кишечника, не говоря уже о таких заболеваниях, как функциональные расстройства пищеварения.
Воздействие клетчатки на организм начинается еще в ротовой полости. Часть низкомолекулярных волокон используется для питания микрофлорой полости рта.
В желудке волокна набухают и создают иллюзию сытости, что помогает бороться с перееданием и ожирением.
В тонком кишечнике волокна оказывают многостороннее действие: ускоряют движение пищи, замедляют всасывание углеводов. Замедленное всасывание углеводов очень важно как для профилактики сахарного диабета, так и для профилактики ожирения.
Эффекты пищевой клетчатки на толстый кишечник реализуются за счет трех основных составляющих:
- водоудерживающей способности;
- связывания вредных соединений (мутагенов, токсинов, тяжелых металлов);
- питание полезной микрофлоры.
Водоудерживающие свойства клетчатки актуальны для профилактики запоров и функциональных заболеваний кишечника.
В настоящее время доказано, что наличие ежедневного стула служит важным фактором профилактики онкологических заболеваний толстого кишечника.
Продукты компании NSP содержащие клетчатку
Локло
- Является источником пищевых волокон.
- Улучшает перистальтику кишечника, способствует его очищению.
- Обладает пребиотическим действием для кишечной микрофлоры.
- Снижает уровень холестерина и сахара в крови.
- Оказывает онкопротективное действие, связывает и выводит токсические вещества
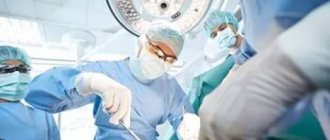
Полостная или лапароскопическая хирургия в Израиле
Операция при раке кишечника проводится как с помощью полостного, так и лапароскопического подхода.
В первом случае хирург выполняет один большой разрез в брюшной полости, чтобы удалить опухоль. Его размер может быть от нижней части грудины до уровня тазовых костей.
В ходе минимально инвазивной операции хирург делает несколько небольших разрезов, через которые работает с помощью лапароскопа и специальных инструментов.
Такой вид оперативного вмешательства занимает больше времени, но пациенты, как правило, выздоравливают быстрее. Иногда во время лапароскопической операции хирург переходит на открытую. Врач в Асаф ха Рофэ подробно расскажет обо всех рисках и преимуществах этих подходов.
Несколько медицинских центров в Израиле располагают роботизированными системами, которые применяются в ходе лапароскопической операции. Роботизированная хирургия снижает:
- Количество переходов к полостной операции.
- Вероятность осложнений во время и после хирургии.
- Продолжительность времени пребывания в клинике.
Если опухоль блокирует кишечник
Операция при раке кишечника обычно планируется заранее, после проведенной диагностики. Но иногда опухоль полностью блокирует орган, когда ее обнаруживают. Такое состояние называется непроходимостью кишечника. В этой ситуации сразу же требуется операция.
Хирург может установить стент во время колоноскопии. Он удерживает орган открытым, чтобы кишечник вновь возобновил нормальную работу. Либо может быть необходимо немедленное хирургическое вмешательство по удалению опухоли.
Паразиты и толстый кишечник
Большинство паразитов находится в толстой кишке или мигрируют непосредственно через нее.
По мнению Королевской Медицинской Академии Британии, 95% болезней прямо или косвенно связаны с толстой кишкой. Академия определила более 40 видов отравляющих веществ, которые формируются в толстой кишке.
Эти токсины попадают в кровь и разрушающее действуют на организм. Доктор Бернен Дженсен считает, что в толстой кишке среднего человека старше 40 лет наслаивается от 2 до 12 килограммов калового вещества. В этих остатках, не вышедших наружу, процветают паразиты всех размеров, которые отравляют весь организм.
Паразиты получают лучшее, и того, что есть их хозяин, оставляя ему лишь объедки. Именно поэтому у многих людей, ведущих здоровый образ жизни и принимающих витамины, не наблюдается улучшение здоровья. Кстати, и необычные реакции на травы в виде дискомфорта, болей, высыпаний тоже можно соотнести с наличием паразитов в организме.
За счет обеспечения жизнедеятельности паразитов организм недополучает значительное количество питательных веществ:
- Интоксикация продуктами жизнедеятельности гельминтов.
- Уничтожение паразитами здоровой кишечной микрофлоры.
- Снижение иммунитета.
- Общее плохое самочувствие.
- Нарушение в работе желудочно-кишечного тракта.
- Тяжелые поражения органов и систем, как отдельные последствия гельминтоза.
Примерная схема противопаразитарной программы.
Желаю хорошего самочувствия!
Рекомендации врача-нутрициолога Сало И.М.
Полную запись материала по теме «Значение и роль толстого кишечника для организма» можно прослушать ниже:
Методы лечения рака толстой кишки и прогноз на выздоровление
Лечение рака толстой кишки проводят при помощи трёх основных методов:
- хирургически;
- химиотерапия;
- облучение.
Хирургический метод направлен на удаление самой опухоли, части кишечника и лимфоузлов. Это позволяет избавить пациента от возможного возвращения болезни. Обычно хирургический метод применяется лишь в случае, когда болезнь только начала прогрессировать.
Химиотерапия — использование мощных препаратов, способных подавить рак. Курс такой терапии обычно занимает несколько недель и также имеет побочные эффекты. Пациенты ощущают сильное недомогание, тошноту, снижение иммунитета и даже появление болезненных язв на слизистых.
Лучевая терапия используется на поздних стадиях рака. При помощи специального оборудования, врачи облучают пораженную часть кишечника. Длительность такой терапии обычно включает несколько недель. Хоть метод и является безболезненным, пациенты страдают от тошноты, рвоты, кожного зуда и потери аппетита.
При своевременном начале лечения, прогноз на выздоровление является положительным. Главное не временить!