Основные симптомы:
- Апатия
- Бледность
- Головная боль
- Желтуха
- Запах аммиака изо рта
- Нарушение кровообращения
- Обезвоживание
- Остеопороз
- Пониженная свертываемость крови
- Потеря аппетита
- Рвота
- Сильная жажда
- Слабость
- Тошнота
- Увеличение объема выделяемой мочи
- Частое ночное мочеиспускание
Почечная недостаточность под собой подразумевает такой синдром, при котором нарушению подвергаются все функции, актуальные для почек, в результате чего провоцируется расстройство различных видов обменов в них (азотистого, электролитного, водного и пр.). Почечная недостаточность, симптомы которой зависят от варианта течения этого расстройства, может быть острой или хронической, каждая из патологий развивается в силу воздействия отличных друг от друга обстоятельств.
Онлайн консультация по заболеванию «Почечная недостаточность».
Задайте бесплатно вопрос специалистам: Уролог.
- Описание заболевания
- Причины почечной недостаточности
- ОПН: симптомы
- ОПН: прогноз
- ХПН: симптомы
- ХПН: прогноз
- Диагностика
- Лечение
Общее описание
В основных функциях работы почек, к которым в частности относятся функции выведения из организма продуктов обмена, а также поддержание баланса в кислотно-щелочном состоянии и водно-электролитном составе, принимают непосредственное участие почечный кровоток, а также клубочковая фильтрация в комплексе с канальцами. В последнем варианте процессы заключаются в концентрационной способности, секреции и ре-абсорбции.
Что примечательно, не все изменения, которые могут затронуть перечисленные варианты процессов, являются обязательной причиной последующего выраженного нарушения в функциях почек, соответственно, в качестве почечной недостаточности, которая нас интересует, нельзя определить любое нарушение в процессах. Таким образом, важно определить, чем почечная недостаточность в действительности является и на основании каких именно процессов целесообразно выделять ее в качестве такого типа патологии.
Итак, под почечной недостаточностью подразумевается такой синдром, который развивается на фоне тяжелейших нарушений в почечных процессах, при которых речь идет о расстройстве гомеостаза. Под гомеостазом понимается в целом поддержание на уровне относительного постоянства свойственной организму внутренней среды, что в рассматриваемом нами варианте приобщается к конкретной его области – то есть к почкам. Одновременно с этим актуальность в этих процессах приобретает азотемия (при которой в крови отмечается избыток продуктов белкового обмена, в состав которых входит азот), нарушения в организме общего кислотно-щелочного баланса, а также нарушения в балансе водно-электролитном.
Как мы уже отметили, интересующее нас сегодня состояние может возникнуть на фоне воздействия различных причин, причины эти в частности определяются тем, о каком виде почечной недостаточности (об острой или хронической) идет речь.
Почечная недостаточность, симптомы у детей при которой проявляются аналогично с симптомами у взрослых, будет рассмотрена нами ниже по части интересующего ее течения (острое, хроническое) в комплексе с причинами, провоцирующими их развитие. Единственный момент, который хотелось бы отметить на фоне общности симптоматики, заключается у детей при хронической форме почечной недостаточности, в задержке роста, причем эта связь известна достаточно давно, отмечаясь рядом авторов в качестве «почечного инфантилизма».
Собственно причины, провоцирующие подобную задержку, окончательно не выяснены, однако в качестве наиболее вероятного фактора, к ней приводящего, может быть рассмотрена потеря калия и кальция на фоне воздействия, провоцируемого ацидозом. Возможно, что происходит это и из-за почечного рахита, развивающегося в результате актуальности остеопороза и гипокальциемии в рассматриваемом состоянии в комплексе с отсутствием превращения в требуемую форму витамина D, что становится невозможным из-за гибели почечной ткани.
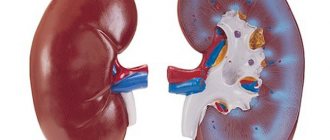
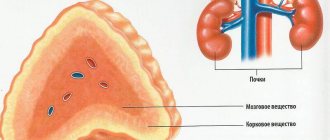
Строение почки
Почечная недостаточность: причины
- Острая почечная недостаточность: Шоковая почка. Это состояние достигается за счет травматического шока, который проявляется в комплексе с массивным тканевым поражением, что происходит в результате снижения общего объема циркулирующей крови. Данное состояние провоцируют: массивные кровопотери; аборты; ожоги; синдром, возникающий на фоне раздавливания мышц с их размозжением; переливание крови (в случае несовместимости); истощающая рвота или токсикоз во время беременности; инфаркт миокарда.
- Токсическая почка. В этом случае речь идет об отравлении, возникшем на фоне воздействия нейротропных ядов (грибы, насекомые, змеиные укусы, мышьяк, ртуть и пр.). Помимо прочего актуальна при данном варианте и интоксикация рентгеноконтрастными веществами, медпрепаратами (анальгетики, антибиотики), алкоголь, наркотические вещества. Не исключается возможность возникновения острой почечной недостаточности в этом варианте провоцирующего фактора при актуальности профессиональной деятельности, непосредственно связанной с ионизирующим облучением, а также с солями тяжелых металлов (органические яды, соли ртути).
- Острая инфекционная почка. Данному состоянию сопутствует воздействие, оказываемое на организм инфекционными заболеваниями. Так, например, острая инфекционная почка – актуальное состояние при сепсисе, который, в свою очередь, может иметь различное по типу происхождение (прежде всего здесь актуально анаэробное происхождение, а также происхождение на фоне септических абортов). Помимо этого, рассматриваемое состояние развивается на фоне геморрагической лихорадки и лептоспироза; при обезвоживании на фоне бактериального шока и таких инфекционных заболеваниях как холера или дизентерия и пр.
- Эмболии и тромбозы, актуальные для почечных артерий.
- Острый пиелонефрит или гломерулонефрит.
- Непроходимость мочеточников, обусловленная сдавливанием, наличием опухолевого образования или камней в них.
Следует заметить, что острая почечная недостаточность возникает порядка в 60% случаев в результате травмы или оперативного вмешательства, около 40% отмечается в период лечения в условиях медучреждений, до 2% — во время беременности.
- Хроническая почечная недостаточность: Хроническая форма гломерулонефрита.
- Поражения почек вторичного типа, спровоцированные следующими факторами: артериальная гипертензия;
- сахарный диабет;
- вирусные гепатиты;
- малярия;
- системные васкулиты;
- системные заболевания, поражающие соединительные ткани;
- подагра.
Лидерство в позициях причин, провоцирующих развитие синдрома хронической почечной недостаточности, закреплено за хроническим гломерулонефритом и хронической формой пиелонефрита.
Почечная недостаточность: причины
Этиология
Этиология преренальной ОПН
Преренальная ОПН может развиваться при состояниях, которые сопровождаются снижением сердечного выброса (при тромбоэмболии легочной артерии, сердечной недостаточности, аритмии, тампонаде сердца, кардиогенном шоке). Нередко причиной становится уменьшение количества внеклеточной жидкости (при диарее, дегидратации, острой кровопотере, ожогах, асците, вызванном циррозом печени). Может возникать вследствие выраженной вазодилатации, возникающей при бактериотоксическом или анафилактическом шоке.
Этиология ренальной ОПН
Возникает при токсическом воздействии на почечную паренхиму удобрений, ядовитых грибов, солей меди, кадмия, урана и ртути. Развивается при бесконтрольном приеме нефротоксичных медикаментов (противоопухолевые препараты, ряд антибиотиков и сульфаниламидов). Рентгенконстрастные вещества и перечисленные препараты, назначенные в обычной дозировке, могут стать причиной ренальной ОПН у больных с нарушением функции почек.
Кроме того, данная форма ОПН возникает при циркуляции в крови большого количества миоглобина и гемоглобина (при выраженной макрогемаглобинурии, переливании несовместимой крови, длительном сдавлении тканей при травме, наркотической и алкогольной коме). Реже развитие ренальной ОПН обусловлено воспалительным заболеванием почек.
Этиология постренальной ОПН
Развивается при механическом нарушении пассажа мочи при двухсторонней обструкции мочевых путей камнями. Реже возникает при опухолях предстательной железы, мочевого пузыря и мочеточников, туберкулезном поражении, уретритах и периуретритах, дистрофических поражениях забрюшинной клетчатки.
При тяжелых сочетанных травмах и обширных хирургических вмешательствах острая почечная недостаточность вызывается несколькими факторами (шок, сепсис, переливание крови, лечение нефротоксичными препаратами).
Острая почечная недостаточность: симптомы
Острая почечная недостаточность, которую далее по тексту мы будем сокращать до аббревиатуры ОПН, заключается в синдроме, при котором происходит быстрое снижение либо полное прекращение свойственных почкам функций, причем эти функции могут снизиться/прекратиться как у одной почки, так и у обеих одновременно. В результате этого синдрома резким образом нарушаются обменные процессы, отмечается рост продуктов, образуемых при азотистом обмене. Актуальные в этой ситуации нарушения нефрона, в качестве которого определяют структурную почечную единицу, возникают по причине снижения в почках кровотока и вместе с тем – из-за снижения объема кислорода, им доставляемого.
Развитие ОПН может произойти как в течение буквально нескольких часов, так и в срок от 1 до 7 суток. Длительность состояния, с которым при данном синдроме сталкиваются пациенты, может составлять от 24 часов и более. Своевременное обращение за медицинской помощью при последующем адекватном лечении может обеспечить полное восстановление всех функций, в которых непосредственным образом задействованы почки.
Переходя, собственно, к симптоматике острой почечной недостаточности, изначально следует отметить, что в общей картине на переднем плане отмечается именно та симптоматика, которая послужила своеобразной основой для возникновения этого синдрома, то есть от заболевания, непосредственным образом его спровоцировавшего.
Таким образом, можно выделить 4 основные периода, которые характеризуют течение ОПН: шоковый период, период олигоанурии, восстановительный период диуреза в комплексе с начальной фазой диуреза (плюс фаза полиурии), а также период восстановления.
Симптоматика первого периода (в основном его длительность составляет 1-2 дня) характеризуется уже отмеченной выше симптоматикой заболевания, спровоцировавшего синдром ОПС – именно в этот момент его течения она проявляет себя наиболее ярко. Наряду с ней также отмечается тахикардия и понижение артериального давления (которое в большинстве случаев является преходящим, то есть в скором времени стабилизирующимся до нормальных показателей). Возникает озноб, отмечается бледность и желтушность кожи, температура тела повышается.
Следующий, второй период (олигоанурии, длительность в основном составляет порядка 1-2 недель), характеризуется уменьшением либо абсолютным прекращением процесса мочеобразования, чему сопутствует параллельное нарастание в крови остаточного азота, а также фенола в сочетании с иными видами продуктов обмена. Что примечательно, во многих случаях именно в этом периоде состояние большинства пациентов значительно улучшается, хотя при нем, как уже отмечено, отсутствует моча. Уже позднее появляются жалобы на выраженную слабость и головную боль, у больных ухудшается аппетит, сон. Также появляется тошнота с сопутствующей ей рвотой. О прогрессировании состояния свидетельствует появляющийся во время дыхания запах аммиака.
Также при острой почечной недостаточности у больных отмечаются расстройства, связанные с деятельностью центральной нервной системы, причем расстройства эти достаточно разнообразны. Наиболее частыми проявлениями такого типа определяют апатию, хотя не исключается и обратный вариант, при котором, соответственно, больные находятся в возбужденном состоянии, с трудом ориентируясь в той обстановке, которая их окружает, спутником этого состояния может выступать и общая спутанность сознания. В частых случаях также отмечаются судорожные припадки и гиперрефлексия (то есть оживление или усиление рефлексов, при которых, опять же, больные находятся в слишком возбудимом состоянии из-за актуального «удара» по ЦНС).
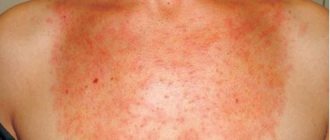
В ситуациях с появлением острой почечной недостаточности на фоне сепсиса, у больных может появиться герпетического типа сыпь, сосредоточенная в области вокруг носа и ротовой полости. Кожные изменения в целом могут быть самыми разнообразными, проявляясь как в виде уртикарной сыпи или фиксированной эритемы, так и в виде токсикодермии или иных проявлений.
Практически у каждого больного отмечается тошнота и рвота, несколько реже – понос. В особенности часто те или иные явления со стороны пищеварения возникают в комплексе с геморрагической лихорадкой наряду с почечным синдромом. Поражения ЖКТ обуславливаются, прежде всего, развитием выделительного гастрита с энтероколитом, чей характер определяется как эрозивный. Между тем, часть актуальной симптоматики обуславливается нарушениями, возникающими со стороны электролитного баланса.
Помимо перечисленных процессов отмечается развитие в легких отека, возникающего в результате повышенной проницаемости, которой в данный период располагают альвеолярные капилляры. Клинически распознать его тяжело, потому диагностика производится с помощью рентгенограммы области грудной клетки.
В период олигоанурии уменьшается общий объем выделяемой мочи. Так, изначально ее объем составляет порядка 400 мл, а это, в свою очередь, характеризует олигурию, после, при анурии, объем выделяемой мочи составляет порядка 50 мл. Длительность течения олигурии или анурии может составлять порядка до 10 суток, однако некоторые случаи указывают на возможность увеличения этого срока до 30 суток и более. Естественно, при затяжной форме проявления этих процессов требуется активная терапия для поддержания жизни человека.
В этот же период постоянным проявлением ОПН становится анемия, при которой, как, вероятно, читателю известно, падает гемоглобин. Анемия, в свою очередь, характеризуется бледностью кожи, общей слабостью, головокружением и одышкой, возможными обмороками.
Острая почечная недостаточность также сопровождается повреждением печени, причем происходит это практически во всех случаях. Что касается клинических проявлений этого поражения, то они заключаются в желтушности кожи и слизистых.
Период, при котором отмечается увеличение диуреза (то есть объема образуемой в рамках определенного временного промежутка мочи; как правило, этот показатель рассматривается в рамках 24 часов, то есть в рамках суточного диуреза) наступает зачастую спустя несколько суток с момента завершения олигурии/анурии. Для него характерно постепенное начало, при котором моча изначально выделяется в объеме порядка 500мл с постепенным увеличением, и уже после, опять же, постепенным образом, эта цифра увеличивается до отметки порядка 2000 мл и более за сутки, и именно с этого момента можно говорить о начале третьего периода ОПН.
С третьего периода улучшения отмечаются в состоянии больного не сразу, более того, в некоторых случаях состояние и вовсе может ухудшиться. Фаза полиурии в данном случае сопровождается похудением больного, длительность фазы составляет в среднем порядка 4-6 суток. Отмечается улучшение аппетита у больных, помимо этого исчезают прежде актуальные изменения в системе кровообращения и работы центральной нервной системы.
Условно началом периода выздоровления, то есть очередного, четвертого периода заболевания, отмечается день нормализации показателей уровня мочевины или остаточного азота (что определяется исходя из соответствующих анализов), длительность этого периода составляет порядка от 3-6 месяцев до 22 месяцев. В течение этого срока времени гомеостаз подлежит восстановлению, улучшается концентрационная функция почек и фильтрация наряду с улучшением канальцевой секреции.
Следует учитывать, что в течение ближайшего года-двух возможным является сохранение признаков, указывающих на функциональную недостаточность со стороны тех или иных систем и органов (печень, сердце и т.д.).
Симптомы
На начальной стадии симптомы острой почечной недостаточности весьма схожи с симптоматикой заболеваний или состояний, которые привели к ОПН. Это симптоматика отравлений, шока, болезни.
Наряду с этим, при дальнейшем развитии синдрома, пациент начинает отмечать, что количество урины, выделяемой в сутки, резко уменьшается. Так, сперва развивается олигурия, а в скором времени – анурия.
К данному проявлению прибавляются симптомы интоксикации организма – рвота, снижение аппетита. Пациент становится сонливым, его сознание затормаживается, иногда доходит до того, что появляются галлюцинации и даже судороги.
Изменяются и кожные покровы – они становятся сухими, бледными, на них появляются мелкие кровоизлияния и отечность. Дыхание больного становится частым и глубоки. Доктор практически всегда прослушивает у пациента тахикардию, отмечается нарушенный сердечный ритм и повышение АД. Также характерны расстройства со стороны пищеварительной системы – вздутия и жидкий стул.
Острая почечная недостаточность у детей имеет ту же симптоматику, что и у взрослых и также требует немедленно врачебного вмешательства.
При появлении и развитии данной симптоматики, крайне важно вовремя и адекватно начать лечение. Только при соблюдении данного условия в кратчайшие сроки можно восстановить диурез и снять нараставшую до этого симптоматику. Полное же выздоровление наступает через полгода, но может затянуться и на пару лет.
Острая почечная недостаточность: прогноз
ОПН, в том случае если не становится причиной летального исхода для больного, завершается медленным, но, можно сказать, уверенным выздоровлением, причем это не указывает на актуальность для него тенденции к переходу к развитию на фоне этого состояния к хроническому заболеванию почек.
Спустя порядка около 6 месяцев более чем половина пациентов достигает состояния полного восстановления трудоспособности, однако не исключается и вариант ограниченности ее для определенной части больных, на основании чего им присваивается инвалидность (III группа). В целом же трудоспособность в этой ситуации определяется исходя из особенностей течения заболевания, спровоцировавшего острую почечную недостаточность.
Патогенез.
Первичной реакцией почек на многие этиологические факторы является уменьшение кортикального кровообращения и прегломерулярная вазоконстрикция. Они приводят к понижению реабсорбции натрия в проксимальных канальцах. Концентрация его в дистальных канальцах нарастает, достигает maculadensa и приводит к активированию системы ренин-ангиотезин. Ангиотензин II действует локально и увеличивает вазоконстрикцию афферентных артериол, уменьшает клубочковую фильтрацию и почечное кровообращение. Создается порочный круг, увеличивается клеточный отек и гипоксия. Олигурии способствует нарушение продукции простагландина Е и простагландина. Это мощные вазодилататоры и антагонисты системы ренин — ангиотензин.
Новые данные, полученные при изучении патогенеза олигурической острой почечной недостаточности показывают, что, кроме описанных факторов, имеют значение нарушения почечной ауторегуляции, повышение продукции эндогенного вазопрессина, нарушение способности почечных митохондрий поглощать кислород, повышение цитолизной активности кальция и др.
Сохранение диуреза при неолигурической почечной недостаточности можно объяснить тремя механизмами. Гемодинамическая функция небольшого количества нефронов сохраняется после начального поражения, в то время как резорбционная их способность нарушается. Нефроны теряют способность резорбировать фильтрат и наступает полиурия. Уменьшение фильтрации может быть генерализированным, но оно менее выражено, чем угнетенная резорбционная способность. Полиурия может быть результатом редуцирования гипертоничности интерстиция и кортикомедуллярного осмотического градиента. Таким образом увеличивается фракционированное освобождение воды, фильтруемой к петле Генле.
Диуретическая фаза.
Диуретическая фаза начинается тогда, когда дневной объем мочи составляет более 250 мл/м2 площади тела. Начало этой фазы нельзя предвидеть (с 24 ч до 60-го дня олигурии). Обыкновенно она развивается постепенно и диагностируется не столько по полиурии, сколько по увеличению соотношения концентрации мочевины и креатинина в моче и плазме. В ранней диуретической фазе теряется большое количество электролитов и воды. Это может потенцировать тяжелую гиповолемию, тем более, что еще не восстановлена концентрационная способность и моча гипотонична по отношению к плазме. С восстановлением почечной функции нормализируются и плазменные биохимические показатели. Одновременно быстро наступает улучшение клинического состояния больного.
Прогноз.
Смертность различна и в зависимости от ведущей патологии составляет 30-65%, в среднем — 50%. Имеют значение осложнения. Высокая смертность объясняется невозможностью предвидеть начало острой почечной недостаточности и все чаще наблюдающимися ятрогенными поражениями почек.
Хроническая почечная недостаточность: симптомы
ХПН, как мы далее будем периодически определять рассматриваемый вариант течения синдрома хронической почечной недостаточности, является процессом, свидетельствующем о необратимом нарушении, которому подверглись функции почек при длительности от 3 месяцев и дольше. Развивается это состояние в результате постепенного прогрессирования гибели нефронов (структурно-функциональных единиц почек). Для ХПН характерен ряд нарушений, и в частности к ним относятся нарушения выделительной функции (связанной непосредственным образом с почками) и появление уремии, что происходит в результате накопления азотистых продуктов обмена в организме и оказываемого ими токсического воздействия.
На начальном этапе ХПН располагает незначительной, можно сказать, симптоматикой, потому определить ее можно лишь на основании соответствующего лабораторного исследования. Уже явные симптомы хронической почечной недостаточности проявляются к моменту гибели порядка 90% из общего числа нефронов. Особенность этого течения почечной недостаточности, как мы уже отметили, заключается в необратимости процесса с исключением последующей регенерации почечной паренхимы (то есть внешнего слоя из коркового вещества рассматриваемого органа и слоя внутреннего, представленного в виде вещества мозгового). Помимо структурного поражения почек на фоне ХПН также не исключаются и иного типа иммунологические изменения. Развитие необратимого процесса, как мы уже отметили, могут быть достаточно короткими (до полугода).
При ХПН почки теряют способность к концентрации мочи и к ее разведению, что определяется рядом актуальных поражений данного периода. Помимо этого в значительной мере снижается секреторная функция, свойственная канальцам, причем при достижении терминальной стадии рассматриваемого нами синдрома она и вовсе сводится к нулю. Хроническая почечная недостаточность заключает в себе две основные стадии, это стадия консервативная (при которой, соответственно, возможным остается консервативное лечение) и стадия, собственно, терминальная (в данном случае поднимается вопрос относительно выбора заместительной терапии, которая заключается либо во внепочечном очищении, либо в процедуре по пересадке почек).
Помимо нарушений, связанных с выделительной функцией почек, актуальным становится и нарушение гомеостатической, кровоочистительной и кроветворной их функций. Отмечается вынужденная полиурия (увеличение образования мочи), на основании которой можно судить о небольшом количестве все еще сохранившихся нефронов, выполняющих свои функции, что происходит в комплексе с изостенурией (при которой почки неспособны вырабатывать мочу, обладающую большей либо меньшей удельной массой). Изостенурия в данном случае является прямым указателем того, что почечная недостаточность находится на завершающем этапе собственного развития. Наряду с другими актуальными для этого состояния процессами, ХПН, как можно понять, затрагивает и другие органы, в которых в результате свойственных рассматриваемому синдрому процессов развиваются изменения, аналогичные дистрофии при одновременном нарушении ферментативных реакций и снижении реакций уже иммунологического характера.
Между тем, нельзя не отметить и того, что почки в большинстве случаев все-таки не утрачивают способности к полному выделению попадающей в организм воды (в комплексе с кальцием, железом, магнием и пр.), за счет соответствующего воздействия которых в дальнейшем обеспечивается адекватная деятельность других органов.
Итак, теперь перейдем непосредственно к симптоматике, которая сопутствует ХПН.
Прежде всего, у больных отмечается выраженное состояние слабости, преобладает сонливость и в целом апатичность. Также появляется полиурия, при которой выделяется порядка от 2 до 4 литров мочи за сутки, и никтурия, характеризуемая частым мочеиспусканием в ночное время. В результате подобного течения заболевания пациенты сталкиваются с обезвоживанием, а на фоне его прогрессирования – с вовлечением в процесс других систем и органов организма. Впоследствии слабость становится еще более выраженной, к ней присоединяется тошнота и рвота.
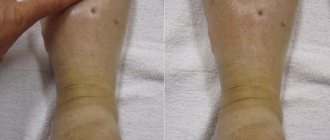
В числе других проявлений симптоматики можно выделить одутловатость лица больного и выраженную слабость мышц, которая в данном состоянии возникает в результате гипокалиемии (то есть недостатка в организме калия, который, собственно, и утрачивается за счет актуальных для почек процессов). Состояние кожи больных сухое, появляется зуд, чрезмерное волнение сопровождается повышенной потливостью. Также появляются и мышечные подергивания (в некоторых случаях доходящие до судорог) – это уже обуславливается потерями в крови кальция.
Также поражению подвергаются кости, что сопровождается болевыми ощущениями, нарушениями в движениях и в походке. Развитие данного типа симптоматики обуславливается постепенным нарастанием почечной недостаточности, баланса в показателях кальция и пониженной функцией клубочковой фильтрации в почках. Более того, такие изменения нередко сопровождаются изменениями в скелете, причем уже на уровне такого заболевания как остеопороз, и происходит это по причине деминерализации (то есть снижения содержания минеральных составляющих в костной ткани). Отмеченная ранее болезненность в движениях возникает на фоне происходящего в синовиальной жидкости накопления уратов, что, в свою очередь, приводит к отложению солей, в результате которого эта болезненность в комплексе с воспалительной реакцией и возникает (определяется это в качестве вторичной подагры).
Многие больные сталкиваются с появлением в груди боли, они же могут появиться в результате фиброзного уремического плеврита. В данном случае при прослушивании в легких могут отмечаться хрипы, хотя чаще это свидетельствует о патологии легочно-сердечной недостаточности. На фоне подобных процессов в легких не исключается возможность появления вторичной пневмонии.
Развивающаяся при ХПН анорексия может достичь появления у больных отвращения к любым продуктам, сочетаясь также с тошнотой и рвотой, появлением неприятного привкуса во рту и сухости. После еды может ощущаться полнота и тяжесть в области «под ложечкой» — наряду с жаждой, эти симптомы также характерны для ХПН. Кроме того у больных появляется одышка, часто повышенное артериальное давление, нередки боли в области сердца. Свертываемость крови понижается, что становится причиной возникновения не только носовых кровотечений, но и кровотечений желудочно-кишечных, с возможными кожными кровоизлияниями. Также развивается анемия на фоне общих процессов, воздействующих на состав крови, и в частности – приводящих к актуальному для этого симптома снижению уровня эритроцитов в ней.
Поздние стадии хронической почечной недостаточности сопровождаются приступами сердечной астмы. В легких формируется отек, сознание нарушается. В результате ряда перечисленных процессов не исключается возможность наступления комы. Важным моментом является также подверженность больных инфекционному воздействию, потому они легко заболевают как обыкновенными простудами, так и заболеваниями более серьезными, на фоне воздействия которых лишь усугубляется общее состояние и почечная недостаточность, в частности.
В претерминальном периоде заболевания у больных отмечается полиурия, в то время как в терминальном – преимущественно олигурия (при этом некоторые больные сталкиваются с анурией). Функции почек, как можно понять, с прогрессированием заболевания снижаются, и происходит это вплоть до полного их исчезновения.
Хроническая почечная недостаточность: прогноз
Прогноз для данного варианта течения патологического процесса определяется в большей мере на основании течения заболевания, давшего основной толчок для его развития, а также на основании осложнений, которые возникли в течении процесса в комплексном виде. Между тем, важная роль для прогноза отводится и актуальной для больного фазе (периоду) ХПН с характеризующими ее темпами развития.
Выделим в отдельности, что течение ХПН является не только процессом необратимым, но и неуклонно прогрессирующим, а потому о существенном продлении жизни больного можно говорить лишь в том случае если ему обеспечивается хронический гемодиализ или произведена пересадка почки (на данных вариантах лечения мы остановимся ниже).
Не исключаются, конечно, случаи, при которых ХПН развивается медленным образом с соответствующей клиникой уремии, однако это, скорее, исключения – в подавляющем большинстве случаев (в особенности при высокой артериальной гипертензии, то есть высоком давлении) клиника этого заболевания характеризуется отмеченным ранее быстрым своим прогрессированием.
Диагностирование
В качестве основного маркера, учитываемого при диагностике острой почечной недостаточности, выделяют повышение в крови уровня азотистых соединений и калия, происходящее при одновременно существенном снижении выделяемой мочи (вплоть до полного прекращения этого процесса). Оценка концентрационной способности почек и объемов выделяемой в течение суток мочи производится на основании результатов, полученных за счет пробы Зимницкого.
Важная роль отводится и биохимическому анализу крови на электролиты, креатинин и мочевину, ведь именно на основании показателей по этим составляющим можно делать конкретные выводы относительно тяжести течения ОПН, а также о том, насколько эффективны применяемые в лечении методики.
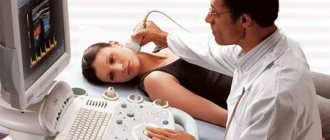
Основная задача диагностики почечной недостаточности в острой форме сводится к определению собственно самой этой формы (то есть ее конкретизации), для чего делается УЗИ области мочевого пузыря и почек. На основании результатов этой меры исследования определяется актуальность/отсутствие обструкции мочеточников.
При необходимости в оценке состояния почечного кровотока проводится процедура УЗДГ, направленная на соответствующее исследование сосудов почек. Биопсия почки может быть проведена в случае подозрения на наличие острого гломерулонефрита, канальцевого некроза либо системного заболевания.
Что касается диагностики хронической почечной недостаточности, то в ней используется, опять же, анализ мочи и крови, а также проба Реберга. В качестве основания для подтверждения ХПН используются данные, указывающие на пониженный уровень фильтрации, а также повышение уровня по показателям мочевины и креатинина. Проведение в этом случае пробы Зимницкого определяет изогипостенурию. В УЗИ области почек в данной ситуации определяется истончение паренхимы почек при одновременном их уменьшении в размерах.
Клиника.
Тяжесть синдрома варьирует от легкого, транзиторного эпизода олигурии до катастрофических форм с продолжительной олигурией, тяжелыми электролитными нарушениями, иногда поражающими многие органы и системы и требующими неотложных терапевтических мер. Необходимо дифференцировать преренальную, ренальную — олигурическую и неолигурическую, и постренальную почечную недостаточность. При уточненном диагнозе ренальной недостаточности необходимо определить вид почечного поражения: острый некроз канальцев, гломерулонефрит, острый интерстициальный нефрит или обострение хронической нефропатии. Уточнению диагноза помогает следующий комплекс необходимых исследований:
1. Анамнез о предшествующих водно-солевых потерях, приеме медикаментов, токсических воздействиях, гипертонии, никтурии и полиурии, полной анурии.
2. Объективное исследование: состояние гидрироваиности, наполнение мочевого пузыря, тяжесть в поясничной области, сопутствующие аномалии сердечно-сосудистой, желудочно-кишечной и нервной систем.
3. Определение содержания электролитов в сыворотке, осмолярности, уровня креатинина и мочевины.
4. Моча — почасовой диурез, осадок, посев, осмолярность, количество натрия, мочевины и креатинина.
5. Экскреторная урография (ЭУГ), микционная цистография, цистоскопия, ретроградная урография, эхография и радиоизотопная сцинтиграфия.
Дополнительные диагностические процедуры следующие: у дегидратированных больных — немедленная регидратация 10-20 мл/кг массы 0,9% NaCl и/или бессолевой Humman-albumin по 0,5-1,0/кг массы за 1 ч. Если диурез отсутствует, вводят стерильный катетер и проводят маннитоловый стимуляционный тест: 0,5-1,0 кг массы за 10-20 мин. Если диурез увеличится до 20 мл/ч и более, функция канальцев считается хорошей, а олигурия преренальной. При неуспешности маннитоловый тест можно повторить. Необходимое условие правильного проведения маннитолового теста — быстрое вливание. Маннитол не проникает в клетку, фильтруется клубочками и не резорбируется в канальцах. Он вызывает осмотический диурез, предупреждая образование цилиндров, уменьшает вискозитет крови и тканевое сопротивление и увеличивает плазменный объем. Маннитол уменьшает сокращение афферентных артериол и позволяет увеличить почечное кровообращение и клубочковую фильтрацию.
Противопоказаниями к проведению маннитолового теста являются полная анурия, сердечная недостаточность и отек легких.
Больным с нормоволемией или при неуспешности маннитолового теста назначают фурантрил, Ac. ethacrynicum, которые увеличивают приток крови к коре почек и уменьшают приток крови к юкстамедуллярному пространству, расширяют канальцы и увеличивают канальцевый ток через нефрон. ингибируют реабсорбцию NaCl в macula densa. Фурантрил и Ac. ethacrynicum противопоказаны при гиповолемии.
Различают три основные стадии острой почечной недостаточности: начальная, олигурическая и диуретическая; принимается и четвертая — восстановительная.
I. Начальная стадия. Продолжается несколько часов. Преобладают симптомы основного заболевания в сопровождении тяжелой гипотонии и шока. Постепенно эта стадия переходит в раннюю олигурическую фазу. Уровни и мочевины, и креатинина еще не высокие. В результате поражения почек появляются гипонатриемия, гиперкалиемия и метаболический ацидоз. Гипонатриемии часто способствуют нарушению водного равновесия — гипергидратация при неправильном лечении и образование эндогенной воды в результате более интенсивного жирового катаболизма. Гиперкалиемия соответствует олигурии: увеличивается в зависимости от белкового катаболизма, инфекции тканевой травмы и метаболического азидоза. Клиническими проявлениями гиперкалиемия являются парестезии, парезы, мышечная слабость и параличи. Наиболее серьезны изменения со стороны сердца: глухие сердечные то ны, брадикардия и характерные изменения ЭКГ: остроконечная Т-волна, исчезновение Р-волны, удлинение PR, декомпозиция и исчезновение QRS, аритмия и асистолия. Метаболический ацидоз чаще всего протекает бессимптомно, но требует коррекции гиперкалиемии.
II. Развившаяся острая почечная недостаточность. В результате прогрессирующих нарушений электролитного равновесия и накопления уремических токсинов появляются клинические симптомы острой уремии. Экстраренальные проявления острой уремии, состоящие из сердечно-сосудистых, желудочно-кишечных, неврологических и гематологических нарушений, осложняют клиническую картину. Кроме дисэлектролитных нарушений, отрицательно отражаются на сердце гипертония (чаще связанная с гипергидратацией) и повышение сердечного дебита (при тяжелой анемии), все это часто приводит к сердечной недостаточности. Нарушения со стороны желудочно-кишечного тракта наблюдаются особенно часто и иногда проявляются тревожными симптомами. Эти симптомы неспецифичны и часто необъяснимы, выражаются отсутствием аппетита, тошнотой, рвотой, икотой, поносами, запорами, стоматитом, рефлюкс-эзофагитом. Часто наблюдаются желудочно-кишечные кровоизлияния, связанные с наличием эррозий в слизистой желудка, пептической язвы или колита. Со стороны нервной системы наблюдаются многочисленные нарушения. Одним из ранних симптомов является дезориентированность и замедление реакций. Позднее появляются раздражительность, гиперрефлексия и судороги. Умеренная анемия развивается при продолжающейся более трех дней гематурии; склонность к кожным кровоизлияниям связана с нарушением функции тромбоцитов. Инфекции при острой почечной недостаточности чаще всего являются причиной летальности. Особенно часто наблюдаются респираторные инфекции, которым благоприятствует гипостаз и аспирация рвотных материй. Часто наблюдаются инфекции мочевой системы. Поражаются фагоцитарная система, антителообразование, нарушаются иммунные реакции клеток и возникает резистентность к антибиотикам в результате их бесконтрольного назначения. Часто развиваются кандидозные инфекции кожи и слизистых и монилиазный сепсис.
Особенную проблему представляет неолигурическая форма острой почечной недостаточности. Она встречается также часто, как и олигурическая форма у больных с нетравматическим рабдомиолизом, сепсисом и гиповолемией. Для лекарственно индуцированной почечной недостаточности полиурия более характерна, чем олигурия. Неолигурическая почечная недостаточность — более легкая разновидность олигурической. Уровень диагностических мочевых показателей и коэффициентов бывает средним между показателями при олигурической почечной недостаточности и показателями при преренальной азотемии: например соотношение мочевой и плазменной осмолярности при неолигурической форме составляет 1,1-1,5, а мочевая экскреция натрия больше, чем при преренальной, и меньше, чем при ренальной почечной недостаточности.