Инструкция
Инкубационный период составляет в среднем 30-50 дней. Особенно опасными считаются укусы в голову и укусы . В заболевании выделяют : начальную, возбуждения, паралитическую. Для первой стадии характерны следующие : недомогание, лихорадка, боли в , снижение аппетита, головные боли, боли в горле, может быть рвота или тошнота. В месте укуса появляется жжение, покраснение и зуд. Может быть бессоница, зрительные галлюцинации, кошмары.
У больного бешенством в среднем через 1-3 дня наступает стадия возбуждения. Возникает беспокойство, тревога, при попытке питья появляется чувство ужаса, резкие спазмы мышц гортани и глотки. На этой стадии человек становится возбудимым, раздражительным, агрессивным. В приступе больные бешенством кричат, ломают мебель, бросаются на людей. Отмечается повышенное слюноотделение, период обычно длится до 3-х дней.
При развитии заболевания наступает паралитическая стадия: повышается температура до 40 — 42 градусов, возникает паралич конечностей и черепно-мозговых нервов, нарушение сознания и судороги. Смерть, как правило, наступает от остановки сердца или паралича центра дыхания.
Эффективных методов лечения от бешенства нет. Уже при начальной стадии, как правило, исход летальный. Известен способ предупредить данное заболевание — это метод специфической иммунопрофилактики или проведение вакцинации против бешенства в течение 2-х недель от момента укуса. Самая эффективная специфическая профилактика — это введение иммуноглобулина и/или вакцинация.
Вакцина вводится внутримышечно 5 раз по 1 мл, по определенной схеме: в день инфицирования, далее 3, 7, 14, 28-й день. При такой схеме введения создается напряженный иммунитет, по рекомендации ВОЗ назначается и 6-я инъекция через 3 месяца или 90 дней после первого введения. Вакцина вводится в дельтовидную мышцу плеча или бедро. Лечение может быть прекращено при условии, если в течение 10 дней животное остается здоровым и у него не обнаружен вирус бешенства. Лица, которые являются группой риска (охотники, кинологи, ветеринары), прививаются заранее. Вакцинацию проводят по специальной схеме, первая ревакцинация через 12 месяцев, а затем повторные ревакцинации через 5 лет.
Если вас укусило животное, немедленно промойте место укуса водой с мылом в течение 10 минут. Глубокую рану необходимо промыть струей мыльной воды с помощью катетера или шприца. А затем необходимо немедленно обратиться в травмпункт. Врач назначит курс прививок из 5-6 инъекций. При появлении жалоб на ухудшение состояния, необходимо срочно обратиться к врачу. Только после полного обследования неврологом, терапевтом и рабиологом, комиссионно решается вопрос о продолжении вакцинации.
Значение вирусов в медицине можно сравнить с массовым разрушающим фактором. Попадая в организм человека, они снижают его защитные возможности, уничтожают клетки крови, внедряются в нервную систему, что чревато опасными последствиями. Но есть особые разновидности вирусов, которые не оставляют шансов на выживание. Бешенство — один из таких.
Что такое бешенство и насколько оно опасно для человека? Как происходит заражение у людей и бывают ли вспышки инфекции в наше время? Как проявляется заболевание и чем оканчивается? Лечится ли эта болезнь и какая необходима профилактика? Давайте узнаем всё об этой опасной инфекции.
Описание
Откуда взялся вирус бешенства неизвестно. С древних времён его называли гидрофобией, ведь один из частых признаков далеко зашедшей инфекции — это боязнь воды.
Первые научные труды появились в 332 году до н. э. Ещё Аристотель предположил, что человек заражается бешенством от больных диких животных. Само название происходит от слова бес, так как задолго до того, как обнаружили вирусную природу инфекции, больного человека считали одержимым злыми духами. Авл Корнелий Цельс (древнеримский философ и врач) назвал инфекцию водобоязнью и доказал, что переносчиками заболевания являются дикие волки, собаки и лисы.
Основы профилактики и лечения вируса бешенства у человека заложил французский микробиолог Луи Пастёр в XIX веке, который в результате многолетних исследований разработал антирабическую сыворотку, спасшую не одну тысячу жизней.
В самом начале прошлого века учёным удалось установить вирусную природу заболевания. А ровно спустя 100 лет, выяснили, что бешенство можно излечить даже на стадии появления первых признаков заболевания, чего раньше не было. Поэтому эта, как все полагали раньше смертельная болезнь, сегодня считается излечимой, но при определённых обстоятельствах.
Что такое бешенство
Бешенство — это нейротропная (поражающая нервную систему) острая вирусная инфекция, заразиться которой, может, животное и человек. После попадания вируса в организм симптомы быстро набирают обороты, а оканчивается инфекция в большинстве случаев смертельным исходом. Виной тому особенности микроорганизма.
Чем опасен вирус бешенства?
- Он устойчив к воздействию низких температур и не реагирует на фенол, раствор лизола, сулемы и хлорамина.
- Его нельзя убить сильнодействующим антибактериальным препаратом, даже вирусные средства бессильны.
- При этом вирус бешенства неустойчив во внешней среде — погибает при кипячении через 2 минуты, а под действием температуры более 50 ºC — всего за 15. Ультрафиолет его тоже быстро инактивирует.
- Вирус продвигается к нервным клеткам головного мозга, вызывая его воспаление.
- Микроорганизм существует практически на всех континентах и, согласно подсчётам ВОЗ, ежегодно от него умирает более 50 тысяч человек.
С вирусом бешенства можно встретиться не только в странах Африки и Азии, но и на постсоветском пространстве, так как он разносится дикими животными.
Что такое бешенство и чем оно опасно?
Бешенство (гидрофобия, водобоязнь) является природно-очаговым вирусным заболеванием. Эпидемические особенности патологического процесса:
- высокая смертность;
- распространение на обширной территории;
- связь с уровнем экономики в государстве;
- степень развития антирабической помощи больному.
Гидрофобия сопровождается развитием особой формы энцефалита, если укусила бешеная кошка. Часто водобоязнь заканчивается летальным исходом.
Возбудитель бешенства принадлежит к типу Lyssavirus. Вирус невозможно уничтожить дезинфицирующими препаратами, замораживанием, уколами антибиотиков (АБ).
A post shared by Official page of RumiyaAgayeva (@rumiya_agayeva_official) on Oct 24, 2020 at 7:11am PDT
Он разрушается в результате воздействия щелочей, кислот, высокой температуры. Исход болезни неблагоприятный. Возбудитель вызывает гибель клеток головного мозга, у травмированного человека появляется отек, кровоизлияние, некроз тканей.
Причины заражения человека
Как передаётся бешенство человеку? Это типичная зоонозная инфекция, то есть люди заражаются от больного животного. Резервуаром естественного обитания вируса являются плотоядные животные.
- Разносчиками инфекции являются лисицы и волки в наших лесах. Причём основная роль в распространении вируса бешенства принадлежит именно лисицам.
- В странах Америки большую роль в инфицировании людей играют енотовидные собаки, скунсы, шакалы.
- В Индии летучие мыши принимают участие в распространении инфекции.
- Заразить человека могут и домашние животные — кошки и собаки.
Какие существуют пути передачи вируса бешенства? — через раневые поверхности или слизистые, куда попадает вирус, находящийся в слюне животного.
Как происходит заражение? Вирус активен в последние дни инкубационного периода и во время развития проявлений болезни, именно тогда он уже присутствует в слюне больного животного. При попадании возбудителя бешенства на слизистые оболочки или на рану он проникает в организм человека и начинает размножаться.
Как можно заразиться бешенством от собаки, если не было укуса? Достаточно контакта со слюной заражённого домашнего питомца. Заподозрить о заболевании во время инкубационного периода практически невозможно, но при этом вирус уже присутствует и активно размножается внутри. Это ещё один опасный момент в распространении инфекции. Какие признаки бешенства у человека от укуса собаки? — они ничем не отличаются от таковых при заражении другими животными. Единственное, что имеет значение — это размер животного. Чем больше собака — тем существенней вред она может нанести и тем быстрее разовьётся инфекция.
Существует предположение о том откуда берётся вирус — учёные пришли к выводу, что в природе существует резервуар — это грызуны, заболевшие бешенством, которые не погибли сразу после заражения.
В наше время очаги инфекции можно встретить абсолютно везде, в любой стране мира. Но вспышки болезни не регистрировались в тех регионах, где активно используют антирабическую сыворотку (Япония или на островах Мальта, Кипр).
Восприимчивость к инфекции всеобщая, но чаще болеют дети в летне-осенний период из-за посещения леса. Можно ли заразиться бешенством от человека? На протяжении всей истории изучения заболевания врачи боялись, что больной человек опасен для окружающих. Но такое практически невозможно, ведь за ним ведётся пристальное наблюдение, включая его жёсткую фиксацию на кровати или полную изоляцию от окружающих.
Передаётся ли бешенство через царапину? — да, это возможный способ заражения инфекцией при условии, если в рану попадёт большое количество слюны. Вирус при этом концентрируется в мышечной массе, затем, достигает нервных окончаний. Постепенно микроорганизм захватывает всё большее количество нервных клеток и поражает всю их ткань. При размножении вируса бешенства в клетках образуются особенные включения — тельца Бабеша-Негри. Именно они служат важным диагностическим признаком заболевания.
Инфекция достигает центральной нервной системы и поражает важные образования головного мозга, после чего появляются судороги и параличи мышц. Но не только нервная система страдает, постепенно вирус проникает в надпочечники, почки, лёгкие, скелетные мышцы, сердце, слюнные железы, кожу и печень.
Проникновение вируса бешенства в слюнные железы и размножение его обуславливает дальнейшее распространение заболевания. Быстрее распространяется инфекция, если человека укусило животное в верхнюю половину туловища. Укус головы и шеи приведёт к молниеносному распространению инфекции и к большому количеству осложнений.
Диагностика
Диагностика бешенства у человека проводится достаточно специфично. Сначала потребуется посетить инфекциониста, который назначит соответствующие обследования. Нужно будет сдать кровь, мочу, а также делается биопсия тканей, на которые попала слюна в рану. Если есть бешенство, будет обнаружен лимфоцитарный лейкоцитоз, анэозинофилия. В отпечатках, которые были взяты с роговицы глаз, определяется антиген к вирусу.
Когда человек умирает от бешенства, для подтверждения диагноза берут для анализа ткани аммонового рога. Если в организме человека был вирус бешенства, в исследуемом материале будут обнаружены тельца Бебеша-Негри.
Проявления бешенства могут быть похожи на иные заболевания. Например, подобные симптомы могут быть у истероневроза, столбняка, белой горячки и т. д. При отравлении атропином или крысиным ядом также наблюдаются подобные проявления. Но есть и ряд отличий.
Стоит отметить, что анализ позволит избежать в некоторых случаях смерти, если патология вызвана иными заболеваниями. Но если диагноз подтвердится, помочь человеку будет нельзя.
Периоды развития болезни
Всего выделяют несколько этапов развития бешенства:
- инкубационный или период без проявлений болезни;
- начальный или продромальный период бешенства, когда видимые типичные признаки инфекции отсутствуют, но самочувствие человека значительно ухудшается;
- этап разгара или возбуждения;
- терминальная стадия или паралитическая.
Самое опасное время — это начало болезни. Инкубационный период бешенства у людей составляет от 10 до 90 дней. Известны случаи, когда заболевание развивалось через год после укуса животного. С чем связана такая большая разбежка?
- Как уже было отмечено, немаловажную роль в этом играет место укуса. Если животное, заражённое вирусом бешенства, укусило человека в верхнюю половину туловища — сроки развития болезни сокращаются. В случае травматизации стопы или голени — инфицирование развивается медленнее.
- Зависит от возраста пострадавшего человека. У детей инкубационный период значительно короче, чем у взрослых.
- Имеет значение и вид заражённого животного. Укус мелких разносчиков инфекции менее опасен, крупное животное нанесёт больший урон и болезнь быстрее разовьётся.
- Ещё один важный аспект — размер и глубина ранения, укуса или царапины.
- Чем больше количество возбудителя бешенства, попавшее в рану, тем значительнее шансы на быстрое развитие болезни.
- Играет роль и реактогенность организма человека, или, другими словами, насколько его нервная система окажется восприимчивой к данному возбудителю.
Симптомы
Фото: static1.jeanlouisdavid.com.es
Длительность инкубационного периода заболевания, который начинается от момента внедрения в организм человека вируса бешенства и продолжается до появления первых симптом заболевания, зависит от места укуса или попадания на поврежденные кожные покровы или слизистые оболочки слюны животного, имеющего бешенство. Так, например, наиболее длительный инкубационный период наблюдается при поражении нижних конечностей и составляет от 1 – 3 месяцев до 1 года. Инкубационный период значительно укорачивается (2 недели – 1 месяц) в тех случаях, когда входными воротами инфекции являются голова, лицо, шея.
В клинической картине заболевания выделяют 3 периода:
- Начальный период. Данный период в большинстве случаев характеризуется стертой клинической картиной, что существенно затрудняет диагностику. В основном наблюдаются изменения со стороны психики человека. Он становится замкнутым, реже раздражительным. Человек жалуется на нарушение сна (часто возникают сны устрашающего характера), появление тревоги и страха, головную боль, общую слабость, снижение аппетита. Появление таких неспецифических симптомов не дает возможность правильно выставить диагноз на данном этапе, тем более человек забывает о предшествующем укусе животного из-за длительного инкубационного периода. Значительно реже возникают предвестники заболевания в виде тянущей боли, зуда и жжения в области уже давно зажившей раны. Крайне редко можно наблюдать гиперемию (покраснение) и отечность на месте укуса. Температура тела на начальном периоде заболевания нормальная или субфебрильная. Начальный период заболевания длится 2 – 3 дня;
- Период возбуждения (стадия разгара заболевания). Характеризуется незначительным повышением температуры тела, общим возбуждением, повышенной раздражительностью, а также гидрофобией, аэрофобией, акустофобией и фотофобией. Гидрофобия вызвана появлением болезненных спазмов мышц глотки и гортани при попытке человека выпить воды. По мере прогрессирования процесса приступ гидрофобии возникает не только при виде стакана воды, но даже при шуме текущей воды или услышанном слове «вода». Однако стоит отметить, что не у всех пациентов выявляется гидрофобия, что может сбить врача с толку. Затем возникают так называемые пароксизмы, которые сопровождаются мучительными судорогами лицевых мышц. В это время человек с криком откидывает голову назад, дыхание учащается, становится прерывистым, с глубоким шумным выдохом. Человек становится агрессивным, может во время возбуждения укусить или даже ударить, он кричит, мечется в отчаянии. Не редкостью является появление зрительных и обонятельных галлюцинаций. Период возбуждения длится от 2 до 4 дней, реже вторая стадия заболевания продолжается до 6 дней;
Паралитический период. Предыдущее возбуждение сменяется апатией, что может восприняться как положительный прогноз, однако это далеко не так. На самом деле данный период очень опасен, так как возникают параличи конечностей и черепных нервов. Кроме того, температура тела повышается до высоких значений, снижается уровень артериального давления, наблюдается учащение сердцебиения. Смерть наступает вследствие паралича дыхательного и сердечно-сосудистого центов. Длительность паралитического периода варьирует от 1 до 3 дней.
Симптомы бешенства у человека
Какие первые признаки бешенства у человека?
Но даже в это время практически невозможно заподозрить о начале заболевания, ведь такие симптомы сопровождают многие инфекционные болезни, не только бешенство.
Симптомы в период разгара или возбуждения
После краткого продрома следует другой период — разгара. Длится он недолго, от одного до четырёх дней.
Дополнительно к симптомам заболевания присоединяются выраженные приступы агрессии:
- человек царапает, а иногда даже пытается укусить себя и окружающих, плюётся;
- пострадавший мечется по комнате, стараясь причинить себе или другим боль;
- у людей, заражённых вирусом бешенства, появляется аномальная сила, он старается разломать окружающую мебель, бьётся о стены;
- появляются приступы нарушения рассудка — возникают галлюцинации слуховые и зрительные, бредовые идеи.
Вне приступов человек находится в сознании и чувствует себя неплохо, он в состоянии относительного покоя. В этот период больной бешенством в красках описывает свои переживания и страдания во время приступа.
Симптомы бешенства в период параличей
Как проявляется период параличей при развитии бешенства?
- Из-за паралича мышц у человека возникает постоянное слюнотечение, при этом проглотить он не может и поэтому постоянно сплёвывает.
- Движения в руках ослаблены вследствие паралича плечевых мышц и конечностей.
- Челюсть у таких больных нередко свисает из-за слабости мышц лица.
- Кроме параличей, у больных бешенством на последней стадии заболевания повышается температура тела.
- Усиливаются нарушения работы сердечно-сосудистой и дыхательной системы, поэтому очередной приступ для человека может окончиться плачевно.
- Далее, симптомы бешенства у людей угасают — наступает общее спокойствие человека, исчезает страх и тревожные расстройства, приступы тоже не наблюдаются.
- Буйство при бешенстве сменяется апатией, вялостью.
Общая продолжительность всех периодов заболевания — не более 10 дней, исключая инкубационный.
Признаки бешенства
Инкубационный период может составлять всего двенадцать дней или же длиться до одного года. Но в среднем этот период при бешенстве составляет один-три месяца. На длительность инкубационного периода, прежде всего, влияет то, какой участок тела укусило больное животное. Так, наиболее короткая продолжительность инкубационного периода регистрируется при укусах в области головы, шеи, верхних конечностей, а наиболее длительная — при укусе, локализованном в области нижних конечностей. Короткий инкубационный период наблюдается у детей. Не меньшее влияние оказывают состояние иммунной системы организма, глубина раны, а также количество возбудителя, попавшего в рану.
Выделяют три стадии болезни:
- Начальная (депрессии);
- Возбуждения;
- Паралитическая.
Начальная стадия
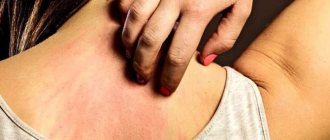
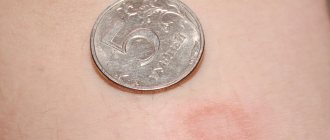
Первыми признаками заболевания является появление подергивания, зуда, жжения, тянущих болей в области укуса, даже если рана уже полностью зажила. Иногда рана может снова воспаляться, в этом участке кожа отекает и краснеет.
Пострадавший отмечает общее недомогание, может появляться головная боль. Температура поднимается до 37-37,5 градусов и удерживается на этом уровне.
В это время уже появляются признаки поражения нервной системы: человек становится угнетенным, депрессивным, появляется беспокойство, страх, реже — раздражительность. Такой человек замыкается в себе, отказывается от общения, еды, плохо спит. Продолжительность начальной стадии всего один-три дня. По истечению этого срока апатичность сменяется возбудимостью, отмечается учащение сердцебиения и дыхания, появление сжимающих болей в области груди.
Стадия возбуждения
Больной становится все более беспокойным. В эту стадию уже возникает наиболее характерный признак недуга — гидрофобия. При попытке глотнуть воду у человека возникают болезненные спазмы глотательных и вспомогательных дыхательных мышц. Поэтому даже при звуке льющейся воды из-под крана человек становится беспокойным, дышит шумно, делая короткие вдохи.
Центральная нервная система постепенно становится восприимчива к любым раздражителям. Мышечные судороги могут быть спровоцированы дуновением воздуха (аэрофобия), громким звуком (акустикофобия) или же ярким светом (фотофобия).
Обращает на себя внимание резко расширенные зрачки, взгляд больного устремлен в одну точку. Пульс сильно учащен, отмечается усиление слюно- и потоотделения. Пациент не в состоянии глотать такое большое количество слюны, а потому постоянно сплевывает или же слюна стекает по подбородку.
На высоте приступа возникает психомоторное возбуждение, больной становится агрессивным, рвет на себе одежду, мечется по палате, нападает на людей. При этом сознание помрачается и больной мучается от галлюцинаций устрашающего характера. В межприступные периоды сознание может проясняться и тогда пациент способен даже адекватно реагировать и отвечать на поставленные вопросы. Продолжительность этого периода составляет два-три дня.
Паралитическая стадия
В эту стадию судороги и гидрофобия прекращаются. Окружающие часто воспринимают подобные изменения как улучшение состояния больного, но на самом же деле это свидетельствует о скорой смерти.
Температура тела в этот период повышается до критических цифр: 40-42 градусов. Отмечается учащенное сердцебиение, падение артериального давления. Смерть обычно наступает в течение 12-20 часов от паралича дыхательного центра или сердца.
В среднем болезнь длится пять-восемь дней. Выше описан классический вариант протекания недуга, но далеко не во всех случаях бешенство протекает именно таким образом. Так, иногда болезнь сразу же проявляется возбуждением или параличами, без начального периода. У некоторых больных могут вовсе отсутствовать приступы психомоторного возбуждения и гидрофобия.
Атипичное течение бешенства и прогноз
Кроме, всем знакомого классического течения бешенства, есть ещё несколько вариантов нехарактерных для этой инфекции.
- Болезнь протекает без боязни света или воды, а начинается сразу с периода параличей.
- Возможно, течение болезни с лёгкими симптомами, без особых проявлений.
Врачи даже предполагают, что одним из важных факторов в распространении болезни является скрытое или атипичное течение инфекции.
Прогноз бешенства всегда сложно предсказать. Здесь, возможно, два основных варианта — это выздоровление либо смерть от бешенства. Чем позже начата терапия, тем сложнее вылечить пациента. Последний период болезни всегда неблагоприятный в плане выздоровления, в это время у человека уже нет шансов.
Лечение
Терапия бешенства начинается с важного этапа — полная изоляция человека в отдельную палату, в которой отсутствуют любые раздражители, чтобы не провоцировать приступы.
Затем, лечение бешенства у человека проводят с учётом симптомов.
- В первую очередь стараются откорректировать работу нервной системы, ведь основные проблемы из-за воспаления центров головного мозга. С этой целью назначают снотворные, препараты для уменьшения болей, противосудорожные лекарства.
- Учитывая, что больные бешенством ослаблены им назначают парентеральное питание, то есть вводят с помощью растворов глюкозу, витамины для поддержания работы нервной системы, плазмозамещающие вещества и просто солевые растворы.
- Лечится ли бешенство у людей противовирусными лекарствами или другими методами? На поздних стадиях заболевание неизлечимо и оканчивается летальным исходом. Любые даже самые современные противовирусные препараты неэффективны и поэтому не применяются против бешенства.
- В 2005 году в США вылечили девушку, которую в период разгара болезни ввели в искусственную кому, а после недели отключения головного мозга она очнулась здоровой. Поэтому сейчас ведутся активные разработки современных методов лечения больных бешенством.
- Кроме этого, пытаются лечить заболевание иммуноглобулином при бешенстве в сочетании с ИВЛ и другими методами.
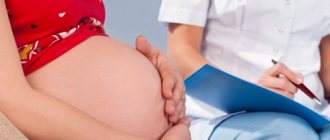
Лечение бешенства во время беременности
Бешенство крайне негативным образом отражается на беременности, а потому в период подготовки к материнству и при беременности показано всячески избегать неблагоприятных контактов.
Беременные женщины не относятся к категории людей, которым показан курс профилактических прививок против бешенства. Таковые применяются лишь по отношению к лицам, профессионально связанным с риском заражения бешенством (работники ветеринарных диагностических лабораторий, охотники и т.п.), и состоит из трех внутримышечных введений вакцины. Однократная повторная ревакцинация рекомендуется спустя год и в дальнейшем каждые 3 года, если человек продолжает пребывать в зоне высокого риска.
Профилактика
Ввиду отсутствия эффективных способов лечения бешенства самым надёжным на сегодня остаётся профилактика.
Неспецифическая профилактика бешенства начинается с истребления переносчиков инфекции и обнаружения, а также ликвидация источника. В недавние времена проводили так называемые зачистки диких животных, истребляли их. Так как в природе на первом месте по распространению бешенства стоят лисица и волк — их уничтожали. Сейчас такие методы не используют, только в случае изменившегося поведения им могут заняться специальные службы.
Так как в условиях города разносить вирус бешенства могут животные — большое внимание уделяется мерам профилактики домашних собак и кошек. С этой целью им проводят специфическую профилактику бешенства — регулярно делают прививки.
К неспецифическим методам защиты от бешенства относится сжигание трупов умерших животных или людей, чтобы вирус дальше не циркулировал в природе. Кроме этого, врачи настоятельно рекомендуют в случае укуса незнакомого животного сразу же промыть рану большим количествам жидкости и обратиться в ближайший медицинский пункт за оказанием экстренной помощи.
Специфическая профилактика бешенства
Экстренная профилактика бешенства состоит во введении пострадавшему человеку антирабической вакцины. Для начала рану активно промывают и обрабатывают антисептическими препаратами. При подозрении на заражение человека вирусом бешенства противопоказано иссечение краёв раны и зашивание её, так, как это делают в обычных условиях. Данные правила важно соблюдать, ведь при проведении хирургической обработки раны инкубационный период бешенства значительно уменьшается.
Куда делают уколы от бешенства? — препараты от инфекции вводят внутримышечно. Каждая вакцина имеет свои особенности в назначении и введении. Доза препарата тоже может изменяться в зависимости от условий. К примеру, она зависит от места укуса или от давности травмы и контакта с животными. Прививку от бешенства делают в дельтовидную мышцу или в переднебоковую поверхность бедра. Есть вакцины, которые вводят в подкожную клетчатку живота.
Сколько уколов делают человеку от бешенства? — здесь всё зависит от условий. Имеет значение кому назначено введение препарата — пострадавшему или человеку, который по роду своей деятельности может столкнуться с заражёнными животными. Разные виды вакцин создатели рекомендуют вводить по своему разработанному графику. После укуса больного бешенством животного может применяться метод шестикратного введения препарата.
При вакцинации важно соблюсти несколько условий:
- в течение некоторого времени после неё и весь период, когда прививают человека, нельзя вводить необычные продукты в рацион, так как часто развивается аллергия;
- в случае если за собакой удалось понаблюдать, и она в течение 10 дней не умерла от бешенства — график прививок сокращается и последние уже не делают;
- алкоголь и уколы от бешенства несовместимы, последствия могут быть непредсказуемыми, и вакцина попросту не подействует.
Весь период введения антирабической вакцины человек должен находиться под присмотром врачей. Экстренную иммунопрофилактику бешенства чаще всего проводят в травмпункте, которые для этого снабжены всем необходимым.
Какие могут быть побочные эффекты у человека после уколов от бешенства? Раньше широко использовали вакцины, приготовленные из нервной ткани животных. Поэтому несколько лет назад после применения прививки от бешенства развивались заболевания головного мозга, такие как энцефалит и энцефаломиелит. Сейчас состав и методы изготовления препаратов немного изменились. Современные вакцины намного легче переносятся, после их применения лишь иногда возникает аллергическая реакция или проявляется индивидуальная непереносимость.
Ещё не изобрели действенные препараты от бешенства, которые могли бы спасти жизнь человеку в момент развивающегося заболевания. Самое частое его осложнение — это смерть. По этой причине бешенство относится к числу наиболее опасных инфекций. Поэтому после укуса животного не нужно геройства — важно своевременно обратиться за помощью в травмпункт.
Бешенство это вирусное заболевание. Человек заражается им от больного животного, чаще всего после укуса. Вирус содержится в слюне больного животного. Самое страшное, что эта болезнь не излечима, можно лишь провести профилактику при помощи вакцины, которую вводят укушенному. Если симптомы бешенства у человека появляются, то спасти больного уже нельзя. Поговорим об этом подробнее, чтобы узнать как проявляется бешенство у человека.
Как заражаются бешенством?
Множественные и глубокие укусы животных считаются очень тяжелыми. Заразиться можно и через любые повреждения нарушающие целостность кожи: ссадины, потертости, царапины, слизистую глаз или полости рта. Факт заражения человека человеком, не доказан, но вероятен, и лучше соблюдать все меры предосторожности, общаясь с больным.
Бешенство у человека — симптомы
С момента заражения до того, как проявятся первые признаки бешенства у человека, должно пройти какое-то время. Обычно этот промежуток составляет от 10 до 60 дней. Но при ряде случаев он может увеличиться до 1 года или уменьшиться до 5 дней.
Проявления у человека бешенства делиться на три фазы :
Первые симптомы
Острые неврологические нарушения
Паралитическое состояние
Фаза первых симптомов
длиться несколько дней. У больного появляется боль и зуд на месте укуса, зажившая рана или рубец вновь набухает и краснеет. Из общих признаков на первый план выходит повышение температуры тела, но цифры не высокие.
Появляется головная боль, общее плохое самочувствие, вялость, тошнота, понос, вялость, боль при глотании и чувство не хватки воздуха. Увеличивается слуховая и зрительная чувствительность. Появляются нарушения сна в виде бессонницы или кошмарных сновидений. Согласитесь, все эти признаки могут говорить о любом другом заболевании.
Очень часто так и бывает, больному выставляется диагноз ОРВИ или острая кишечная инфекция, назначается лечение. Чтобы признаки заражения бешенством человека не появились, ему в первые 12 часов после возможного заражения нужно сделать прививку.
Фаза неврологических нарушений
характеризуется симптомами поражения нервной системы — это период разгара. Состояние человека больного бешенством очень тяжелое, вялость сменяется агрессивным поведением. Больные плохо ориентируются в пространстве, нарушается психика, они нападают на окружающих с кулаками, пытаются их укусить.
Пациенты очень возбуждены и эмоционально активны, делают попытки к бегству. Появляются судороги и галлюцинации. У больных есть различные приступы страхов (). Они провоцируются дуновением ветра, видом воды или мыслью о ней, ярким светом, громким звуком.
Во время таких приступов лицо больного человека искажается, возникает спазм мышц гортани и глотки, есть икота и рвота. Температура тела повышается до 40 С. Что характерно, между такими перепадами в общем самочувствии больные спокойны и адекватны, находятся в полном сознании.
Паралитическая или заключительная
. Она развивается спустя 2-3 дня в том случае, если больной не умер от продолжительного спазма дыхательных мышц раньше. Во время этой фазы нарастают симптомы паралича всех мышц.
Появляется двоение в глазах, нарушение функции тазовых органов, лицо перекошено. Возбуждение ослабевает, больные успокаиваются. Судорог нет, пациенты могут даже покушать и выпить воды. Но все это «ложное благополучие» и спустя 12-20 часов наступает смерть от остановки сердца и дыхания, причем происходит это внезапно.
Бешенство у человека — лечение
Бешенство не излечимо, оно не оставляет ни одного шанса человеку на жизнь, особенно если его симптомы уже развились. Поэтому лучше предупредить заболевание, чем лечить. Поэтому избегайте контакта с животными, у которых изменилось поведение или оно не адекватное. Но если укус уже был, то ранку нужно хорошо промыть мыльным раствором, и сразу обратиться к врачу. Прививка от бешенства для человека укушенного любым зверем в этой ситуации – единственный способ спасения им своей жизни!
Бешенство является острым инфекционным заболеванием человека и животных, при котором поражается центральная нервная система. Его причиной являются вирусы, обладающие тропностью к тканям нервной системы, куда после укуса больного животного они продвигаются со скоростью 3 мм в час. После репликации и накопления в тканях центральной нервной системы вирусы по нейрогенным путям распространяются в другие органы, чаще всего в слюнные железы.
Частота развития заболевания зависит от места и тяжести поражения при укусе. В 90% случаев болезнь развивается при укусах в шею и лицо, в 63% — в кисти рук, в 23% — в плечо. Признаки и симптомы бешенства на всех стадиях развития заболевания высокоспецифичны. Эффективных методик лечения заболевания не существует. Болезнь, как правило, заканчивается смертельным исходом. Своевременная прививка от бешенства — самая эффективная профилактика заболевания. Антирабическую вакцину впервые в 1885 году получил французский микробиолог Луи Пастер. А в 1892 году Виктор Бабеш и в 1903 году А. Негри описали специфические включения в нейронах головного мозга погибших от бешенства животных (тельца Бабеша — Негри).
Рис. 1. На фото вирусы бешенства.
Причины возникновения бешенства
Бешенство (гидрофобия) — острая контактная зоонозная инфекционная болезнь, вызываемая нейротропным вирусом и характеризующаяся развитием своеобразного энцефалита со смертельным поражением ЦНС.
В медицинской литературе других стран болезнь известна как рабиес, если она развивается у животных, и гидрофобия, когда речь идет о заболеваниях человека. Названия происходят от лат. rabies (производное от санскритских слов rabas — буйство; rabere — грезить) и hydrophobia — водобоязнь. Для определения рода, к которому принадлежит вирус бешенства, используют название Lyssavirus (от греч. Lyssa — имя богини безумия, ярости и неистовства).
С конца 1990-х годов из-за высокого уровня иммунизации диких животных в Западной и Центральной Европе эпицентр бешенства переместился на восток к Польше, Хорватии, России, Беларуси, Украине, Латвии. В последние годы в Украине эпизоотическая ситуация значительно ухудшилась. Активные очаги бешенства природного типа существуют на всей территории Украины, большинство из них регистрируют в Черниговской, Сумской, Полтавской, Харьковской, Хмельницкой и Луганской областях. Повышенная заболеваемость бешенством среди собак, кошек и сельскохозяйственных хозяйственных животных, прежде всего, является показателем эпизоотического неблагополучия среди диких животных. Осложняет ситуацию увеличение в населенных пунктах количества бездомных собак и котов, неполный охват профилактическими прививками домашних животных, нарушение правил содержания их владельцами. Все это является предпосылкой формирования ячеек бешенства городского типа, в свою очередь, увеличивает угрозу возникновения и распространения этой инфекции среди населения.
Так, в Украине за медицинской помощью по поводу укусов животными ежегодно обращаются около 110 тыс. человек, из них почти 20 тыс. получают антирабические прививки. В последние годы регистрируют единичные случаи заболевания бешенством у людей, обусловленные несвоевременным обращением пострадавших от укусов животными за медицинской помощью.
РНК-геномный вирус Rabies virus из группы миксовирусов семейства Rhabdoviridae, рода Lissavirus. Вирион имеет шарообразную форму, содержит однониточную РНК. Характерной особенностью морфологии вируса бешенства является наличие гликопротеиновых шипов на липопротеидной оболочке. Нуклеокапсид имеет РНК-полимеразу. Вирус содержит 5 основных протеинов:
- стабильный внешнеоболочковый гликопротеин, состоящий из более чем 300 различных триммеров; помогает вирусу проникнуть в клетку-мишень, индуцирует образование вирусонейтрализирующих антител и определяет единый антигенный вариант вируса;
- внутриоболочковый матричный протеин;
- ядерный протеин, стимулирующий образование комплемент-связывающих антител;
- внутренний большой протеин — транскриптаза;
- внутренний малый протеин — фосфопротеин.
Установлено полную антигенную однородность вирусов бешенства, что позволило создать высокоэффективную рабическую вакцину. Вирус бешенства исключительно тропный к нейронам головного и спинного мозга, а также тканям слюнных желез. Он способен к активной репликации в веществе мозга теплокровных животных, именно поэтому внутримозговое заражение мышей или кроликов недавно использовали при вирусологических исследованиях. Сейчас вирус обычно культивируют на первичных и прерывных культурах клеток или на куриных зародышах.
Известны два варианта вируса:
- уличный (дикий), циркулирующий в естественных условиях среди диких животных,
- фиксированный, полученный в ходе лабораторных исследований.
Фиксированный вирус бешенства после парентерального введения вызывает экспериментальную болезнь с коротким (7-дневным) инкубационным периодом, имеет в 20-30 раз меньшую инфицирующую дозу, не образует телец Негри в мозге, не выявляется в слюне; а из-за сохраненной иммуногенности его используют для получения рабических вакцин.
Вирус бешенства неустойчив в окружающей среде:
- инактивируется при нагревании (кипячение уничтожает его менее чем за 2 минуты),
- под действием УФО,
- под действием спирта, повсеместно используемых дезинфектантов,
- будучи замороженным, способен сохраняться в течение нескольких лет.
К роду лиссавирусов кроме вируса бешенства принадлежат еще 10 видов, объединенных в 7 основных генотипов по филогенетическим происхождением. Все другие вирусы этого рода способны вызывать у людей болезни с поражением ЦНС, которые иногда очень напоминают симптомы классического бешенства. Для большинства этих вирусов главным источником является летучие мыши.
Источником и резервуаром возбудителя бешенства являются дикие и домашние хищные животные, принадлежащие к классу млекопитающих. Различают природные очаги бешенства, которые формируют дикие животные (волки, лисы, барсуки, енотовидные собаки, мангусты, мыши, крысы, летучие мыши, ежи, шакалы, песцы, скунсы, в Центральной и Южной Америке — еще и летучие мыши-вампиры), и антропургичные ячейки, поддерживаемые собаками, котами, сельскохозяйственными животными.
Наибольшую опасность представляют бродячие животные. Животные, для которых укус — инстинктивная реакция повседневной жизни (хищники), являются самыми опасными по передаче инфекции представителями фауны. Отдельные мелкие млекопитающие (летучие мыши, мыши, крысы и пр.) не имеют признаков выраженной болезни и могут выделять вирус со слюной в течение всей жизни.
Механизм заражения — контактный, путь передачи — раневой. Человек заражается при укусе бешеным животным или в случае попадания его слюны на поврежденную кожу и/или слизистые оболочки, реже — при снятии шкуры с трупов бешеных животных, особенно лисиц.
У животного слюна становится контаминированной в последние 7-10 дней инкубационного периода и остается такой на протяжении всей болезни. Доказана возможность аэрогенного заражения (в лабораторных условиях, при посещении пещер, населенных летучими мышами), когда вирус попадает через поврежденные участки конъюнктивы, слизистых оболочек ротовой части горла.
В последние годы описаны отдельные случаи ятрогенного контактного заражения людей вследствие пересадки роговицы, почек или печени от умерших доноров, у которых бешенство как причина смерти не была установлена. Бешенство наблюдается на всех континентах, кроме Антарктиды. Болезнь не зарегистрирована в некоторых островных государствах: в Японии, Новой Зеландии, на Кипре и Мальте, а также в скандинавских странах (Норвегия, Швеция, Финляндия) и на Иберийском полуострове (Испания, Португалия). Природные очаги бешенства были ликвидированы на островах Великобритании, Ирландии, Исландии.
Восприимчивость к бешенству общая, но болеют преимущественно сельские жители; на городское населения приходится до 20-25% случаев. Чаще болеют мужчины. Заболевание развивается не у всех лиц, укушенных бешеным животным. Развитие недуга зависит от локализации, размеров раны и дозы вируса, попавшего в организм. Так, попадание вируса на конъюнктиву глазного яблока вызывает заболевание при отсутствии немедленных профилактических мер практически у 100% людей, при укусах лица бешенство возникает у 99%, кисти — у 63%, проксимальных отделов конечностей — у 23% лиц, поэтому создается ложное впечатление, что некоторые люди относительно резистентные к этой инфекции. Всего заболевают около 15-30% укушенных, но каждый заболевший умирает.
Благодаря повсеместной вакцинации людей, которым угрожает развитие бешенства, заболеваемость продолжает уменьшаться. Больной бешенством человек является биологическим тупиком природного эпидемического процесса.
В результате посттравматического проникновения вируса в мышечную и соединительную ткани происходит его первичная репликация в месте инокуляции (преимущественно клетки полосатых мышц), что обычно ассоциируется с так называемой вирусной латенцией, поскольку этот процесс может затягиваться на несколько месяцев. Гораздо быстрее вирус накапливается непосредственно в периферических нервах, что иннервируют поврежденную ткань, особенно при заражении через конъюнктиву и слизистые оболочки. В этом случае длительность инкубационного периода существенно сокращается (до 7 суток), если повреждено большее количество нервных волокон и рецепторов.
Более короткий инкубационный период наблюдается при глубоких укусах максимально иннервированных участков тела: головы, лица, шеи, пальцев рук, гениталий. При поражении участков, слабо иннервируемых, он может значительно удлиняться. Из-за вероятности такого длительного инкубационного периода (1 год и больше) и всегда рокового следствия бешенства у человека его относят к группе так называемых медленных инфекций.
Важно, что в период инкубации возбудителя защитные иммунные реакции организма еще не срабатывают. В месте первичного размножения вируса развиваются дегенеративные изменения нервных рецепторов, сопровождающиеся гиперестезией в области раны. Из-за своей нейротропности возбудитель проникает сначала в периневральную полость афферентных нервов, а затем по их аксонам продвигается со скоростью 12-24 мм/сутки к моменту попадания в спинную ганглию. Его размножение в ганглии сопровождается появлением боли или парестезии в месте инокуляции; это первые клинические симптомы, на которые больные обычно не обращают особого внимания.
Только этот процесс начинает синтез антител против вируса бешенства, поэтому их можно обнаружить в крови и спинномозговой жидкости лишь после появления первых симптомов болезни. Однако при таких условиях смерть больного наступает раньше, чем титры вирусонейтрализирующих антител достигнет защитного уровня. Поражение нейронов соответствующих структур приводит к повышению рефлекторной возбудимости, а следовательно и к развитию параличей.
Поражения ядер блуждающего, языко-глоточного и подъязычного нервов вызывает очень характерные для бешенства судороги дыхательных и глоточных мышц: при попытке глотнуть слюну или воду возникают крайне болезненны не координированные сокращение мышц горла. В свою очередь, это приводит к быстрому формированию условного рефлекса — любое упоминание о воде ассоциируются с сильной болью. Так формируется «визитная карточка» бешенства — гидрофобия.
Повышенная возбудимость вегетативных центров впоследствии приводит к парок- марксизму сокращения мышц горла на любые внешние раздражители. К типичной гидрофобии нередко присоединяется еще и аэро-, фото-, акустикофобия. Раздражение симпатического отдела нервной системы вызывает усиление слюнотечения, потливости и слезотечения, а поражения блуждающего нерва — нарушение деятельности сердечнососудистой системы.
Центробежно вирус по эфферентным волокнам периферических нервов распространяется в различные органы и ткани, накапливаясь, прежде всего, в слюнных, слезных железах и роговице. Возбудитель проникает также в легкие, надпочечники, почки, скелетные мышцы, поджелудочную железу, молочные железы (выделяется с молоком).
Невозможность глотания слюны приводит к ее сплевывания, широкому разбрызгиванию в период возбуждения во время пароксизмов, может при определенных условиях привести к гипотетическому заражению окружающих. Впоследствии дегенеративное перерождение периферических двигательных нейронов вызывает возникновение вялых парезов и параличей, отек мозга (прогрессивный энцефаломиелит) предопределяет впадение больного в кому и неизбежную смерть вследствие остановки дыхания и/или острой сердечной недостаточности.
У умерших изменения обнаруживают прежде всего в головном и спинном мозге. Размножаясь в нервной ткани, вирус вызывает в ней характерные изменения — отек, кровоизлияния, дегенеративные и некротические процессы. Гистологическая картина указывает на очаговый энцефалит с пролиферацией нейроглии, образующей милиарные гранулемы (которые иногда могут наблюдаться и при других болезнях) — «узелки бешенства».
Продолжительность инкубационного периода бешенства — от 7 дней до более 1 года, в среднем 30-90 дней. Клинически различают типичную и атипичную формы бешенства.
Типичная форма проходит три последовательные стадии: предвестников, возбуждения, паралитическое. Первые признаки болезни в стадию предвестников почти всегда появляются на месте укуса. Рубец нередко припухает, краснеет, становится болезненным, чешется. Боль часто распространяется вдоль соответствующих нервов, иннервирующих мышцы вблизи рубца. Больные испытывают беспричинный страх, тоску, тревогу, возникает повышенная чувствительность к звуковым и световым раздражителям, незначительное повышение температуры тела. Нарушается сон, беспокоят кошмарные сновидения, позже — бессонница. Больные неохотно вступают в контакт, жалуются на общую слабость, снижение аппетита, сухость во рту, повышенную потливость, сердцебиение, умеренную боль в горле при глотании, иногда — тошноту, рвоту.
Окружающие обращают внимание на изменение характера больных, поскольку те становятся мрачными, придирчивыми, грубыми в отношениях, с чередованием периодов немотивированного возбуждения и депрессии; в этой фазе часто блуждают в одиночестве. При осмотре обнаруживают определенное расширение зениц, умеренные симптомы в горле, частый лабильный пульс, усиленные тоны сердца. Через 2-3 дня наступает стадия возбуждения. Нарастает беспокойство, появляются симптомы чрезмерной рефлекторной возбудимости центров дыхания и глотания. Также характерна выраженная тахикардия. Лицо цианотично, глаза устремлены в одну точку; появляется экзофтальм, зрачки значительно расширены. Больного мучает жажда, но при попытке напиться внезапно возникают крайне болезненные судороги мышц горла и гортани; подобные симптомы впоследствии обусловливаются самим видом воды, ее журчанием, вербальным напоминанием о ней (типичная гидрофобия). В это время спазматически сокращаются и дыхательные мышцы, что вызывает затруднение дыхания. Значительно затруднен вдох, с участием всех вспомогательных мышц, сопровождается своеобразным свистом или храпом, выдох поверхностный и незаметный. Через несколько секунд спазмы мышц исчезают и дыхание восстанавливается. Больной жалуется на то, что ему «не хватает воздуха», не может глотать. Со временем спазмы развиваются все чаще и длятся дольше (иногда до 1-2 минут), возникают не только от воды, но и от движения воздуха, прежде холодного (аэрофобия), яркого света (фотофобия), громкой речи или сильного звука (акустикофобия).
Больные иногда мечутся, часто вскакивают с кровати, рвут на себе одежду, пытаются куда-то бежать из-за удушья, изредка становятся агрессивными; присоединяются зрительные и слуховые галлюцинации. На лице — выражение ужаса, голос хрипнет, обильное потоотделение. Вследствие затрудненного глотания и усиления секреции слюны нередко наблюдают значительное слюнотечение. Температура тела повышается до 40-41 °С. Стадия возбуждения длится 2-3 суток, редко до 6 дней и может закончиться смертью из-за длительного прекращения дыхания или остановки сердца. Но чаще заболевание переходит в паралитическую стадию, которая продолжается до 10 суток.
Приступы возбуждения прекращаются и наступает «зловещее» успокоение; резко ослабляются чувствительность и двигательная функция. Параличи, как правило, вялые, начинаются с ног (характерные восходящие параличи типа Ландри). В этой стадии больной лежит неподвижно, лицо синюшное, его черты заостренные, все тело покрывают капли пота. Вследствие паралича глазодвигательных нервов значительно расширяются зрачки, перестают реагировать на свет. Нарушается функция тазовых органов, сопровождается задержкой или недержанием мочи. В связи с исчезновением возбуждения и судорог дышать становится легче. Часто больные могут глотать и пить, однако температура тела повышается до 42 °С и вскоре наступает смерть вследствие паралича сердца или дыхательного центра.
К атипичным формам относятся бульбарная, паралитическая («тихое» бешенство), менинго-энцефалитная, мозжечковая. Соответственно болезнь начинается без предвестников, с возбуждения или сразу с параличей, может протекать с выраженными признаками повреждения продолговатого мозга (расстройства дыхания, дисфагией) и мозжечка (головокружение, атактическая походка), психики (бред, маниакально-депрессивный психоз). Болезнь всегда заканчивается смертью.
Вирус бешенства
Фильтрующийся вирус бешенства является представителем рода Lyssavirus
(от греческого lyssa, что значит бешенство, бес) семейства
Rhabdoviridae
.
Вирус бешенства обладает тропностью к нервной ткани.
- Вирусы бешенства чувствительны к нагреванию. Они быстро инактивируются при воздействии на них растворов щелочей, йода, детергентов (поверхностно-активных синтетических веществ), дезинфицирующих средств (лизол, хлорамин, карболовая и хлористоводородная кислоты).
- Вирусы чувствительны к ультрафиолетовому облучению, быстро погибают при высушивании, в течение 2-х минут погибают при кипячении.
- При низких температурах и заморозке вирусы бешенства сохраняются длительное время. До 4-х месяцев сохраняются в трупах животных.
Вирусы передаются человеку при укусах со слюной или через поврежденные кожные покровы, куда попала слюна больного животного. Поражение центральной нервной системы неизбежно приводит к смерти больного. О наличии вирусов в центральной нервной системе говорит обнаружение «телец Бабеша-Негри» в ганглиозных клетках.
Рис. 2. На фото вирусы бешенства, по внешнему виду напоминающие пулю. Один их конец закруглен, второй плоский. Синтез вирусных частиц происходит в цитоплазме нейронов.
Рис. 3. На фото вирус бешенства. Вирион окружен двойной оболочкой. На внешней оболочке вирусных частиц расположены шипы (выступы) с шишковатыми вздутиями на концах. Внутри вирионов расположен внутренний компонент, представляющий собой нитевидные образования. На фото отчетливо видны поперечные полосы, представляющие собой нуклеопротеид.
Тельца Бабеша-Негри
В 1892 году В. Бабешом и в 1903 году А. Негри были описаны специфические включения в цитоплазме нейронов головного мозга животных, которые погибли от бешенства. Они получили название телец Бабеша — Негри. Крупные нейроны аммонова рога, пирамидальные клетки больших полушарий, клетки Пуркинье мозжечка, нейроны зрительного бугра, клетки продолговатого мозга и ганглии спинного мозга — участки нервной системы, где чаще всего встречаются тельца Бабеша-Негри.
Цитоплазматические включения являются строго специфичными для заболевания бешенством
Тельца Бабеша-Негри определяются в нейронах головного мозга собак, погибших от бешенства, в 90 — 95% случаев, у человека — в 70% случаев.
По мнению ряда исследователей тельца Бабеша-Негри представляют собой:
- места, где происходит репликация вирионов,
- места, где происходит продукция и накопление специфического антигена возбудителя бешенства,
- внутренняя зернистость телец Бабеша-Негри представляет собой вирусные частицы, соединенные с клеточными элементами.
Рис. 4. На фото нервные клетки с цитоплазматическими включениями. Тельца Бабеша-Негри имеют разную форму — округлую, овальную, сферическую, амебовидную и веретенообразную.
Рис. 5. На фото тельца Бабеша-Негри. Внутренняя зернистость включений представляет собой вирусные частицы, соединенные с клеточными элементами.
Рис. 6. На фото тельца Бабеша-Негри в свете обычного микроскопа. Они окружены светлым ободком.
Репликация вирусных частиц при бешенстве всегда сопровождается процессом формирования специфических включений — телец Бабеша-Негри.
Эпидемиология
Статьи раздела «Бешенство» Самое популярное
Бешенство считается одной из самых страшных и опасных болезней для человека. К сожалению после укуса животного, в слюне которого содержится смертельный для человека вирус, наступает летальный исход. Важно заметить, что симптомы от укуса животного проявляются далеко не сразу, так как размножение вируса в организме человека происходит не сразу.
Если человеку не была вовремя оказана первая помощь, то вирус впоследствии постепенно размножается в организме, что приводит к необратимым последствиям: нарушения в работе опорно-двигательного аппарата, поражение мозга и в результате – смерть. К сожалению, бешенство не оставляет человеку шанс на жизнь.
Болезнь после появления первых симптомов длится в течение 5-7 дней, и уже на средней стадии заболевания, когда проявляются серьезные изменения в организме человека, возможна смерть больного.
Кроме того, бешенство является очень коварной болезнью, так как может протекать в «тихой» форме, то есть не иметь ярко выраженной симптоматики. Например, при укусе летучей мыши боль практически не чувствуется, поэтому человек может просто пропустить этот укус.
Все симптомы зараженного человека разделяются на 3 стадии:
Первые симптомы
Начинает болеть место укуса: ранка чешется, краснеет, появляется припухлость даже в том случае, если сама ранка уже зажила.
Повышается температура до 37 градусов, появляется ноющая головная боль и тошнота. Человек чувствует беспокойство, нарастающую внутреннюю панику, которая переходит в угнетенное состояние и депрессии.
Возможно возникновение бессонницы.
Стадия возбуждения
На стадии возбуждения человека начинают мучить судороги и спазмы, при этом такой симптом является реакцией на свет, шум или любые другие раздражители.
Появляются галлюцинации, необоснованное чувство страха, переходящее в манию преследования. Зараженный человек становится агрессивным, буйствует, ломает мебель и рвет одежду.
Температура продолжает повышаться до 40-41 градуса, начинается тахикардия.
У больного наблюдается обильное слюноотделение и пена изо рта. Исчезает глотательный рефлекс.
Уже на этой стадии возможен летальный исход.
Заключительная фаза
На заключительной фазе наступает полный паралич. При этом больной начинает дышать ровнее, может принимать пищу и пить, но уже через 14 (максимум 20) часов наступает смерть от паралича дыхательных путей, либо от остановки сердца.
Лечение после укуса
Шаг 1. Не паниковать. Вакцина помогает в первые 14 дней обращения после укуса. Поэтому счет все же идет не на часы, а на дни. Но это не повод отложить обращение к врачам!
Шаг 2. Срочно промыть рану обычным мыльным раствором и обильно залить ее перекисью водорода или медицинским спиртом.
Шаг 3. Посетить ближайший травмпункт, где вам незамедлительно сделают вакцину от бешенства. Далее врач расскажет схему лечения. Вы должны быть готовым к тому, что лечиться вам теперь нужно будет как минимум полгода, в течение которых строго запрещено употреблять алкоголь!
- Чем раньше после укуса человек обращается за помощью, тем эффективнее действует вакцина.
- Если есть возможность, необходимо проследить за животным, которое укусило пострадавшего. Если в течение 10 дней зверь погибает, это значит, он действительно передал больному вирус бешенства. Если животное остается живым, то, скорее всего, вакцины отменят.
- В первые полгода после укуса следует избегать переохлаждения или перегревания, чтобы не снижать защитную функцию иммунитета.
Как лечить бешенство?
При укусе или облизывании человека бешеным или подозрительным животным рекомендуются процедуры по оказанию первой медицинской помощи, которые включают немедленное и тщательное промывание раны в течение минимум 15 минут водой с мылом, моющим средством, повидон-йодом или другими веществами, которые убивают вирус бешенства, наложение стерильной повязки. Все дальнейшие мероприятия осуществляют под наблюдением врача-рабиолога в травматологических пунктах или кабинетах, где есть соответствующие вакцины и специфический иммуноглобулин.
Края раны в течение 3 суток не вырезают и не зашивают, за исключением повреждений, требующих специальных хирургических вмешательств по жизненным показаниям. Одновременно обязательно проводят экстренную профилактику столбняка. Курс антирабических прививок назначают в случае вероятного или имеющегося инфицирования человека в соответствии с определением принадлежности случаев укусов к определенным категориям контакта согласно рекомендациям ВОЗ. К категории II относятся случаи, когда при укусе произошло сдавливание открытых мест кожи, возникли небольшие царапины или ссадины без кровотечений. При этом необходимо провести местную обработку и немедленно ввести вакцину.
В случае принадлежности случая к категории III — единственный или множественные трансдермальные укусы или царапины, облизывание поврежденной кожи, загрязнения слизистых оболочек слюной при облизывании, контакты с летучими мышами — мероприятия показаны такие же, как при категории II, но с обязательным дополнительным немедленным введением специфического иммуноглобулина.
В нашей стране в соответствии с действующими приказами различают прививки по безусловным и условным показаниям. Прививки по безусловным показаниям назначают при укусах, нанесенных явно бешеными, дикими и неизвестными животными, а также тогда, когда диагноз бешенства у животного остался невыясненным. Для определения дозы и длительности курса прививок учитывают характер контакта (облизывания, укусы различной степени тяжести) и локализацию раны.
Прививки проводят по следующей схеме: по 1,0 мл антирабической вакцины в 0-й (день ввода первой дозы вакцины обозначают как 0-й день), 3-й, 7-й, 14-й, 30-й и 90-й дни внутримышечно только в дельтовидную мышцу плеча (детям до 5 лет — в верхнюю часть переднебоковой поверхности бедра). Курс из первых пяти прививок имеет в 100% случаев обеспечить выработку организмом специфических антител выше защитного уровня (1:80) до 45-х суток от начала проведения прививок.
Отдаленную (бустерную) дозу вакцины пострадавшему вводят на 90-й день для поддержания титра антител в течение года. Прививки эффективны, если их назначают не позднее 14-го дня с момента контакта с животным. В тяжелых случаях, а также в случае опасной локализации укусов (максимально иннервированные участки тела — лицо, голова, кисти и пучки пальцев, промежности) вакцинацию комбинируют с введением антирабического иммуноглобулина. Это связано с возможностью сокращения инкубационного периода до 7 суток — меньше, чем при выработке поствакцинного иммунитета. Пострадавшему вводят человеческий антирабический иммуноглобулин в дозе 20 МЕ на 1 кг массы тела (гетерологичный — 40 МЕ/кг) и рабическую вакцину по вышеприведенной схеме.
Условные показания возникают при тяжелых укусах, нанесенных здоровыми животными. Различают их по локализации (перечисленные ранее максимально иннервированные участки тела), а также по распространенности (множественные) и глубине. Если в течение 10-дневного срока наблюдения у животного не возникли признаки заболевания, прививки прекращают. Если же животное заболело или погибло (исчезло) по любой причине, переходят на безусловный (6 инъекций) курс прививок, что создает основу для длительного иммунитета.
В случае единичных укусов в конечности или туловище, нанесенных здоровыми животными, находящимися под ветеринарным наблюдением, и при отсутствии эпизоотологических данных о бешенстве прививки по условным показаниям не проводят.
При подозрении на бешенство показана немедленная госпитализация, а лечение бешенства непременно проходит в условиях стационара. Лечебные мероприятия нацелены на устранение болезненной симптоматики.
Больному предоставляется отдельная палата, обеспечивается максимальный покой, абсолютная тишина. Для снижения возбудимости необходимо назначать различные средства — морфин, натрия тиопентал, седативные препараты. Потерю жидкости восполняют путем парентерального введения солевых растворов, плазмозаменителей, глюкозы. Проводят искусственную вентиляцию легких. Незначительного временного облегчения можно достичь с помощью введения антирабического иммуноглобулина.
В последние годы обсуждается эффективность так называемого лечебного протокола Милуоки, применение которого способствовало выздоровлению двух больных в США и одного больного в Бразилии. Однако в этих случаях заражение произошло через укус летучих мышей, вирус классического бешенства не был выявлен, что вызывает определенные сомнения в его этиологии — не было ли это заболевания, вызванные другими лиссавирусами, для которых описано и спонтанное выздоровление.
Тем не менее, несмотря на все сомнения при лечении бешенства рекомендуют проводить мероприятия этого протокола — введение больного в искусственную кому для того, чтобы обеспечить время на выработку защитных вирусонейтрализирующих антител, применение рибавирина, интерферонов и антирабического иммуноглобулина с целью воздействия на вирус.
Медицинский персонал должен работать в защитной одежде, чтобы предотвратить попадание слюны на кожу и слизистые оболочки.