С первого дня беременности и до самых родов будущей маме крайне важно следить за своим здоровьем, прислушиваться к организму, наблюдать за выделениями из половых путей, следить за сердцебиением, артериальным давлением. При недостаточном интересе к себе может начаться внутриутробная гипоксия – недостаточное снабжение кислородом развивающегося организма в утробе матери, доводящее до плачевных последствий: отклонения, связанные с развитием плода, поражение центральной нервной системы, затруднения в своевременном развитии организма. Гипоксия плода при родах встречается в 12-15% случаях, а это достаточно часто.
Степени гипоксии: острая и хроническая
Наше тело не может жить без кислорода, поэтому даже короткое кислородное голодание приводит к серьезным последствиям. Различают два типа гипоксии – острая и хроническая.
В чем разница между ними? Простой пример: если в дыхательные пути перекрыл кусочек пищи, это вызывает острую гипоксию. А если вы месяцами живете в душном, плохо проветриваемом помещении, это вызывает хроническое кислородное голодание.
Хроническая гипоксия в результате постоянной духоты часто является причиной недомогания у взрослых – она приводит к снижению иммунитета, ухудшению качества сна, к частой головной боли, постоянной усталости и разбитости.
Важно! При беременности продолжительное нахождение в душном помещении опасно именно из-за риска развития внутриутробной гипоксии плода. Поэтому врачи рекомендуют как можно чаще быть на свежем воздухе, так как предполагают, что в квартире все окна закрыты и свежего воздуха недостаточно.
Плод на 100% зависит от среды, в которой находится. Поэтому будущим мамам необходимо избегать духоты, больших скоплений людей и регулярно проветривать квартиру, где они проводят много времени. Существует миф, что помещение необходимо проветривать только по 15 минут с утра и вечером. Проветривание должно быть постоянное, но это не всегда возможно из-за окружающей среды – грязи, шума, сквозняков, аллергии.
Острая гипоксия плода при беременности – это ночной кошмар любого врача акушера. Она может развиться из-за патологий внутриутробного развития (например, отслаивания плаценты), или в процессе родов – из-за аномалий родового акта.
Признаки
Внутриутробная проблема – то есть гипоксия плода – проявляется так. Как только началось кислородное голодание, плод начинает двигаться и вообще вести себя беспокойно. При этом будет заметна интенсивность подобной активности, но вы не увидите, что это обусловлено какими-либо физическими нагрузками.
Редко когда мамочки обращаются к врачам при таких проявлениях, наверное, не думают, что эти признаки настолько существенны. Наоборот, думают, что ребенок растет активный и «футболистом будет».
Однако, без должной помощи специалистов внутриутробная только появившаяся гипоксия плода начинает прогрессировать и переходит во вторую стадию. Характерные признаки:
- плод, напротив, уже менее активно двигается;
- сила и частота толчков «будущего футболиста» сокращаются.
Если вы отмечаете, что плод шевелится реже – в среднем, двигательная активность уменьшилась до 3 раз в час, это повод срочно идти к специалисту.
Если есть подозрение на кислородное голодание ребенка, сердцебиение у малыша уменьшается до 160 ударов в минуту. Заметно также приглушение сердечных тонов, уменьшение сердечных сокращений – до 100 или 120 ударов в минуту.
Последствия: чем опасен этот внутриутробный синдром?
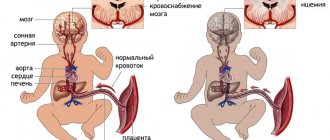
До того момента, как ребенок появится на свет, у него отсутствует самостоятельное дыхание. Он дышит жидкостью с растворенным в ней кислородом, который поступил в неё через плаценту из крови матери. Проще говоря, ребенок дышит тем воздухом, которым дышит его мама, и при проблемах доставки О2 на любом из этапов создаётся угроза гипоксии плода.
При возникновении дефицита кислорода организм ребенка начинает перераспределять его так, чтобы сначала О2 поступал в жизненно важные органы (мозг, сердце и надпочечники), а уже потом шёл в кожные покровы, почки, ЖКТ и лёгкие. Из-за этого первые нарушения сказываются на развитии тех органов и систем, которые при гипоксии получали кислород по «остаточному принципу».
Проблемы при хронической гипоксии:
- сложность в адаптации к раздражителям у новорожденного (судороги, проблемы с аппетитом и дыханием);
- риск развития эпилепсии;
- сердечно-сосудистые нарушения;
- риск почечной недостаточности;
- энтероколит, частые срыгивания;
- вторичный иммунодефицит;
Какие могут быть последствия для ребенка в будущем при острой гипоксии? В этом случае в первую очередь страдает центральная нервная система. Острый дефицит кислорода у плода может вызвать следующие нарушения:
- задержку психического развития;
- ДВС-синдром;
- неврологические расстройства;
- отек мозга;
- легочную гипертензию;
- некрозы и ишемию различных органов.
Почему развивается кислородное голодание плода при беременности?
Внутриутробная гипоксия не выделяется в отдельное состояние, а указывает на состояние недостатка у малыша кислорода. Она может быть вызвана патологическими изменениями в плаценте, организме ребёнка или матери.
Нарушение маточно-плацентарного кровотока
Перечисленные ниже причины приводят к развитию нарушений, срывающих нормальную работу системы «мать-плацента-плод».
- Артериальная гипертензия, преэклампсия или эклампсия (поздний токсикоз или гестоз). Эти тяжёлые состояния осложняют беременность во втором и третьем триместре. У будущей мамы повышается давление, сужаются все кровеносные сосуды, а в их просвете происходит образование небольших тромбов. В результате у неё страдает работа всех систем и органов. Подобные процессы происходят и в сосудах плаценты, вследствие чего она не справляется со своими функциями.
- Предлежание плаценты (нарушение её прикрепления). В норме она располагается в области тела или дна матки, по задней её стенке, с переходом на боковые поверхности — места наилучшего кровоснабжения. В случае предлежания или низкого расположения плацента прикрепляется в нижних отделах матки, частично или полностью перекрывая вход в неё. При этом она хуже снабжается кровью, а плод соответственно получает меньше кислорода и питательных веществ.
- Аномалии развития пуповины: перекрут или неправильное расположение сосудов, нарушение прикрепления их к плаценте, истинный узел пуповины, длинная или короткая пуповина, обвитие вокруг туловища или конечностей, киста или опухоль. В течение всей беременности аномалия может никак не проявлять себя, но во время родов при дополнительной нагрузке пуповина нередко сдавливается, перетягивается или выпадает.
- Аномалия плаценты (неправильная форма, недоразвитие, дополнительные дольки и др.). Её сосуды при этом располагаются неправильно и/или имеется их недоразвитие.
- Инфаркт плаценты — отмирание её участка с прекращением кровообращения в нём.
- Преждевременное старение плаценты или переношенная беременность — плацента постепенно отмирает и теряет свои функции.
Заболевания матери
- Анемия. В норме железо входит в состав красных клеток крови (эритроцитов) и участвует в доставке к тканям кислорода. При анемии отмечается его дефицит в крови будущей матери и в плаценте, приводя тем самым к нарушению обеспечения плода кислородом.
- Гормональные изменения. При сахарном диабете и сбоях в работе щитовидной железы происходят обменные нарушения, которые приводят к уменьшению эластичности и уплотнению стенок кровеносных сосудов плаценты. В результате снижается количество поступления обогащённой кислородом артериальной крови к плоду.
- Патологии сердечно-сосудистой системы: врождённые или приобретённые пороки развития сердца и крупных сосудов, эндокардит (воспаление внутренней оболочки сердца) и миокардит (воспаление сердечной мышцы), тромбофлебит (воспаление вен) и варикозное расширение вен, повышение артериального давления и другие. При всех этих заболеваниях часто нарушается гемодинамика, снижается сила сердечных сокращений, вследствие чего уменьшается приток к матке крови.
- Заболевания органов дыхания: хроническая обструктивная болезнь лёгких, бронхиальная астма и др. Они приводят к развитию дыхательной недостаточности, из-за которой возникает гипоксия тканей и органов будущей мамы и у плода.
- Внутриутробная инфекция. Различные инфекционные заболевания, вызванные вирусами, бактериями или грибами (микоплазмоз, хламидиоз, уреаплазмоз, токсоплазмоз, цитомегаловирус, грипп, краснуха и т.д.). Плацента инфицируется с развитием местного отёка и воспаления, нарушается эластичность её сосудов. Помимо того, интоксикация у беременной может приводить к уменьшению объёма крови и её сгущению, в результате чего уменьшается поступление крови к плоду. Некоторые вирусы и микроорганизмы способны проникать через плацентарный барьер и повреждать ткани малыша. Из-за этого часто нарушается закладка или развитие его органов, что ведёт к формированию врождённых пороков развития или даже к внутриутробной гибели плода.
- Патология со стороны матки: эндометриоз (при этом заболевании клетки внутреннего слоя маточной стенки (эндометрия) разрастаются за его пределами), аномалии строения (двурогая или седловидная матка, наличие перегородки, полное её удвоение). Плацента в этих случаях может прикрепляться на том участке, который хуже снабжается кровью. Кроме того, стенки матки перерастягиваются по мере роста плода, что приводит к ухудшению кровотока в плаценте и матке.
- Отравления или интоксикации алкоголем, пищевыми продуктами, лекарственными препаратами, солями тяжёлых металлов и другими веществами. Вследствие рвоты и диареи за счёт потери жидкости кровь сгущается, увеличивается риск образования тромбов, сосуды сужаются, нередко повышается температура, нарушается работа всех органов и систем будущей матери. В совокупности все эти процессы уменьшают приток крови к матке.
- Недосыпание и психоэмоциональное напряжение. При этих состояниях повышается выработка кортизола — гормона стресса, который сужает сосуды в организме будущей матери и в плаценте.
- Курение способствует формированию мелких тромбов в сосудах плаценты, ведя к нарушению кровотока в них.
Заболевания и состояния плода
- Аномалии развития плода. Основную часть их составляют врождённые пороки сердечно-сосудистой системы: дефект межжелудочковой или межпредсердной перегородки и др. При таких патологиях к тканям и органам плода плохо доставляется обогащённая кислородом кровь.
- Гемолитическая болезнь плода или новорождённого, при которой имеется несовместимость крови матери и плода по группе или резус-фактору. Материнская иммунная система вырабатывает антитела, проникающие через плаценту и разрушающие красные клетки крови (эритроциты) плода, которые являются главными переносчиками кислорода. Гемолитическая болезнь становится довольно частой причиной внутриутробной гибели.
- Особенности или осложнения беременности.
- Угроза преждевременных родов зачастую вызвана нарушением маточно-плацентарного кровотока, заболеваниями матери, стрессовыми ситуациями и другими факторами.
- Многоводие или маловодие в основном развиваются по причине тех же повреждающих факторов.
- Повышенный тонус матки. Частое и длительное сокращение мышц этого органа нарушает приток к плоду артериальной крови и вызывает застой венозной. В результате нарушаются обменные процессы между матерью и плодом.
- Многоплодная беременность. Материнскому организму и плаценте гораздо сложнее обеспечивать кислородом и необходимыми питательными веществами более одного плода.
Основные причины гипоксии
Есть четыре основных причины возникновения дефицита кислорода у плода – это патологии при беременности (например, конфликт резус-факторов), болезни матери, её вредные привычки и вредные воздействия среды.
Патологии при беременности. Гипоксию могут вызывать перенашивание, обвитие пуповиной, резус-конфликт между кровью мамы и ребенка, нарушения в развитии пуповины и плаценты, а также патологии самого плода:
- внутриутробные травмы;
- генетические аномалии;
- пороки развития;
- гемолитическая болезнь.
Болезни мамы. Спектр патологий очень широк. Одними наиболее частных причин гипоксии в данном случае является железодефицитная анемия.
К дефициту кислорода у плода также может привести:
- пиелонефрит;
- сахарный диабет;
- болезни мочевыделительной и дыхательной системы;
- артериальная гипертензия;
- эндокринные заболевания;
- заболевания почек;
- заболевания иммунной системы.
Отдельно стоит упомянуть и о последствиях ИППП (герпес, хламидиоз, гонорея, микоплазмоз, бактериальный вагиноз, кандидоз и трихомониаз), недостаточном питании, истощении и сильных токсикозах у мамы.
Употребление алкоголя и курение. Почему последствием вредных привычек матери зачастую становится гипоксия плода? Тут всё дело в том влиянии, которое оказывают перечисленные вещества на внутреннюю поверхность альвеол лёгких.
На альвеолах есть особая смазка, которая обеспечивает быструю доставку кислорода в кровь. Пары спирта разжижают эту смазку, в результате чего она хуже выполняет свою функцию. Это лишь одно из многих других вредных последствий употребления алкоголя при беременности.
Курение также провоцирует развитие гипоксии плода: смолы в составе табачного дыма «закупоривают» альвеолы, из-за них смазка не производится в нужном количестве. Курение способствует хронической гипоксии – как самой матери, так и еще нерожденного ребенка.
Факторы внешней среды. Проживание в экологически неблагополучном районе, работа на вредном производстве, при наличии в воздухе токсичных веществ также может стать причиной гипоксии плода. Сходный эффект вызывает постоянное пребывание в помещениях с плохой вентиляцией, когда в воздухе превышено содержание углекислого газа и слишком мало кислорода.
Гипоксия у взрослых людей
Симптомы гипоксии могут возникать не только у детей, но и у взрослых, вследствие некоторых причин. Гипоксия мозга развивается из-за следующих факторов:
- злоупотребление алкоголем;
- заболевания сердечно-сосудистой системы;
- тяжелые патологии органов дыхания;
- отравление угарным газом;
- как следствие серьезных хирургических операций и т.д.
Симптоматика кислородной недостаточности обычно очень ярко выражена. У больного наблюдается чересчур повышенная возбудимость, которая проявляется в чрезмерной энергичности, а также такие признаки, как:
- бледность или синева эпидермиса;
- головокружения;
- тошнота с рвотой;
- исчезновение рефлексов;
- обмороки;
- отсутствие функционирования внутренних систем и органов.
Если заболевание носит хронический характер, то человека может часто тошнить по утрам, наблюдается снижение работоспособности, появляются проблемы с речью и координацией, бессонница и т.д.
Лечение патологии должно осуществляться с учетом причин, по которым она возникла. Обычно врачи назначают препараты, способствующие восстановлению нормальной жизнедеятельности организма, а также способствующие интенсивному кровоснабжению головного мозга.
Нередко у взрослых пациентов развивается гипоксия миокарда, или кислородное голодание сердечной мышцы. Протекает патология в острой форме, при которой может наступить смерть человека в течение короткого промежутка времени, и в хронической, когда болезнь развивается годами.
Симптомы кислородного голодания сердечной мышцы:
- одышка;
- учащенное сердцебиение;
- синюшный оттенок кожных покровов;
- повышение артериального давления;
- болезненность в области сердца.
Для эффективного лечения требуется устранить причины, по которым возникла данная патология. Для этого требуется пройти тщательное комплексное обследование у врача (записаться на прием можно в самом верху страницы).
Обычно используется искусственная вентиляция легких, если наблюдается тяжелое состояние пациента, а также переливание крови, оперативное вмешательство, выведение токсинов из организма, коррекция питания и т.д.
Как выявить гипоксию: симптомы и диагностика
Современный уровень медицины позволяет выявить наличие гипоксии «по горячим следам», на самой ранней её стадии. Для этого существует ряд диагностических методов:
- анализ на биохимический состав крови и гормоны;
- прослушивание стетоскопом тонов сердца (выявление брадикардии и тахикардии);
- амниоскопия – анализ околоплодных вод (признак гипоксии – наличие в их составе мекония);
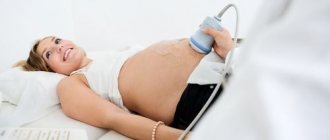
- ультразвуковое исследование;
- кардиотокография;
- ЭКГ;
- доплерометрия (исследование кровеносной системы, анализ кровообращения на всех её участках).
На что обратить внимание? Очень сильные, резкие толчки ребенка, которые вызывают у мамы боль – тревожный признак. Они могут быть следствием развития гипоксии: это рефлекторные движения, когда ребенок испытывает недостаток кислорода и хочет усилить поступающий приток крови. Следующий симптом – ослабление и полное исчезновение толчков.
Важно! Норма активности ребенка – за 12 часов не менее десяти движений.
С какого момента нужно контролировать активность плода? Врачи рекомендуют следить за свои ощущениями, частотой и силой толчков, начиная с 28 недели беременности. Однако риск развития гипоксии существует с первых недель, когда отследить активность плода невозможно.
Если есть факторы риска, то акушеры гинекологи рекомендуют комплекс мер по профилактике дефицита кислорода. Помимо этого, маме необходимо своевременно и полноценно питаться, не допускать недосыпания и переутомления, чаще бывать на открытом воздухе, обеспечить регулярное проветривание в помещении.
Оценка состояния малыша по шкале Апгар. При рождении акушеры оценивают состояние ребенка в баллах по шкале Апгар (по имени автора этой методики, Вирджинии Апгар). По этому методу анализируется пять критериев – дыхание, цвет кожи, тонус мышц, и частота сердцебиения. Оценка состояния ребенка проводится дважды – сразу после прохождения родовых путей, и спустя пять минут после этого.
- Норма (от 8 до 10 баллов);
- Состояние требует контроля (от 4 до 7 баллов). Возможна умеренная гипоксия, может потребоваться компенсация, прогнозы благоприятные;
- Асфиксия (от 0 до 3 баллов). Тяжелая гипоксия, при которой ребенок нуждается в немедленных реанимационных мерах.
Низкие баллы по этой шкале не всегда ставятся из-за гипоксии, однако в большинстве случаев именно дефицит кислорода является причиной сложного состояния новорожденного.
Диагностика
Долговременная гипоксия характеризуется увеличением двигательной активности плода с последующим ослаблением и сохранением её на низком уровне (около 3х ощутимых шевелений в течение часа).[1]
Электрокардиография плода позволяет установить нарушения его сердечной деятельности, появляющиеся при гипоксии. Допплерография используется для исследования кровообращения. Также применяется исследование околоплодных вод.
| Этот раздел не завершён. Вы поможете проекту, исправив и дополнив его. |
Лечение и профилактика
Лечение в данном случае подразумевает нормализацию кровотока, стабильное снабжение крови кислородом. Врачи составляют план лечения, основываясь на результатах осмотра и проведенных исследований. В отдельных случаях из-за угрозы жизни плода проводится вызов родов с помощью медикаментозных средств.
Гипоксия – это серьезная патология, поэтому назначать лечение имеет право только врач. Какие-либо готовых, универсальных схем лечения не существует. Есть только общие рекомендации для беременных – соблюдение покоя, постельный режим, сон на боку.
Профилактика. От женщины требуется в первую очередь ответственность при подготовке к беременности – предварительное лечение репродуктивных органов, соблюдение правил здорового питания, полный отказ от вредных привычек, физическая активность.
Частые прогулки на свежем воздухе – важная деталь профилактики. Также необходимо побеспокоиться о том, чтобы в доме исправно работала вентиляция, был обеспечен эффективный воздухообмен. Практичным решением будет установка компактной приточной вентиляции с комплектом фильтров – так можно быть уверенным, что в доме всегда будет свежий, чистый воздух.
Контроль состояния. После зачатия необходим регулярный медицинский контроль состояния плода. Отдельное внимание нужно уделить профилактике анемии, так как она является одной из распространенных причин гипоксии. Если была диагностирована гипоксия, необходим правильных выбор метода родов, а также мер по профилактике родовых травм.
Проветриватель OXY как средство профилактики гипоксии плода
Постоянная духота – одна из причин хронической гипоксии. Проблемы с вентиляцией обычно имеют место из-за плохо работающей вытяжки и установки пластиковых окон, которые «герметизируют» помещение. В этом случае «запустить» нормальный воздухообмен поможет приточная вентиляция.
Примером такой вентиляции является проветриватель OXY – компактное устройство, оснащенное вентилятором и комплектом фильтров. Для его установки в наружной стене бурится канал, на который монтируется проветриватель.
Проветриватель OXY – эффективное средство профилактики гипоксии плода. Сразу после установки он обеспечивает круглосуточный приток свежего воздуха при закрытых окнах. С ним будущую маму не будет беспокоить уличный шум, грязь и сквозняки. Благодаря оптимальному содержанию кислорода в атмосфере комнаты, вам будет обеспечен полноценный, здоровый сон и отдых, хорошее самочувствие и настроение.