Пигментная ксеродерма — одна из наследственных дерматологических болезней. Встречается она крайне редко: 2 случая на 1 миллион новорожденных. Симптоматика заболевания проявляется уже в раннем детском возрасте и неуклонно прогрессирует без комплексного лечения. Опасность пигментной ксеродермы заключается в ее высоком онкогенном потенциале. Кожные проявления болезни являются облигатным предраком, то есть склонны к злокачественному перерождению и практически во всех случаях переходят в рак.
Вместе с тем, первые дерматологические симптомы пигментной ксеродермы у ребенка чаще всего расцениваются родителями, как явления какого-либо аллергического дерматита и не вызывают излишнего беспокойства. Отсутствие настороженности приводит к позднему обращению за медицинской помощью и запоздалому лечению.
- Причины и механизм развития
- Виды
- Клиническая картина
- Осложнения
- Диагностика
- Методы лечения
- Прогноз
Этиология заболевания
Так как ксеродерма — заболевание генетической этиологии, для нее характерна наследуемая детьми патология, которая сказывается на ферментах, отвечающих за защиту кожных покровов от ультрафиолета. В случае ксеродермы такие ферменты либо полностью отсутствуют, либо не работают должным образом.
С возрастом клеток, подвергшихся генетической мутации становится все больше, что приводит к развитию рака. Сильная восприимчивость к влиянию ультрафиолета и радиации – факторы, которые влияют на прогресс образования патогенных клеток и, как следствие, пигментной ксеродермы.
БезОков рекомендует: генетика и механизм развития заболевания
Среди многообразия опухолей злокачественного характера 10% отводится на раковые заболевания кожи. Развитие подобной патологии преимущественно происходит у людей, вступивших в пенсионный возраст.
Наиболее часто поражаются неприкрытые участки тела, чаще лицо и шея. Это является ярким подтверждением теории о том, что повышенное ультрафиолетовое излучение является пусковым механизмом для развития опасного заболевания.
У подавляющего большинства людей в норме ДНК клеток кожи, повреждённая солнечным светом, постоянно восстанавливается, благодаря генетически обусловленным процессам. Одним из главных механизмов считается эксцизионное воспроизведение. Его действие основано на распознавании повреждённого участка и удалении его с помощью фермента ДНК-полимеразы. В это же время, на основе нетронутой нуклеотидной нити, происходит восстановление сегмента и постановка его на место удалённого.
Ещё одним механизмом, способным восстановить повреждённую цепочку, является фотореактивация. В этом процессе участвуют не менее 7 ферментов. Суть его заключается в полном восстановлении повреждённого участка ДНК-нитей без его удаления и замены. Повреждённый участок возвращается в норму.
С годами и старением организма процессы регенерации значительно замедляются. Сегментов ДНК, которые были повреждены, становится всё больше. Это приводит к накоплению мутирующих клеток и росту опасных опухолей.
Основной причиной развития патологии является снижение функции защиты или невозможность восстановления клеток. В результате происходит накопление мутированных сегментов и повреждение основных нитей ДНК.
Патология способна передаваться через поколения. То есть у совершенно здоровых родителей может появиться малыш с повреждённой ДНК. Это случается из-за копии мутировавшего гена, который делает невозможным процесс регенерации.
На что влияют провоцирующие факторы
Длительное пребывание на солнце при гиперчувствительности к ультрафиолету и радиации может стать причиной следующих патологий:
1. Нарушенной пигментации.
2. Ороговения кожных покровов.
3. Атрофии эпидермиса.
4. Истончения соединительных тканей.
5. Атипии на уровне клеток.
6. Предракового состояния.
Как и любая патология, ксеродерма имеет ряд сопутствующих заболеваний, таких как синдактилия (сращение пальцев), дистрофия тканей (облысение, задержка в росте и ухудшение в состоянии зубов).
Диагностика
Актуальность пигментной ксеродермы на сегодняшний день весьма высока. Ведь все большее количество людей стараются чаще бывать на солнце, совершенно не боясь действия УФ-лучей. И это неправильно. Пусть даже человеку и не угрожает данное заболевание, кожные покровы лучше всего в минимальной степени подвергать активному солнечному облучению. Как же можно обнаружить данную болезнь?
- Обследование кожи при помощи монохроматора, особого инструмента, который определяет уровень светочувствительности кожных покровов.
- Следующий шаг – биопсия. В данном случае исследуются частички новообразований на коже больного.
- Образцы тканей, взятые во время биопсии, гистологически исследуются.
Причины пигментной ксеродермы
Данное заболевание появляется как результат передачи от родителя ребенку аутосомного гена. Для этого родители должны состоять в близкородственной связи (иначе говоря, инцесте). В данном случае речь идет о заболевании семейного характера. Другой причиной возникновения ксеродермы называют малое количество или полное отсутствие УФ-фермента в фибробластах (клетках соединительной ткани).
Также и дефицит РНК-полимеразы (фермента, производящего рибонуклеиновую кислоту) может стать причиной развития ксеродермы. Провоцирует заболевание в данном случае аномальное ультрафиолетовое воздействие.
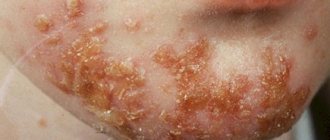
Некоторые ученые полагают, что пигментная ксеродерма (фото, приведенное ниже, демонстрирует, как болезнь проявляется на лице) может также появиться как следствие роста количества порфиринов в человеческом организме и попадания в кровь фотосенсибилизаторов.
Клиническое течение и симптомы болезни
Ксеродерма имеет три стадии развития:
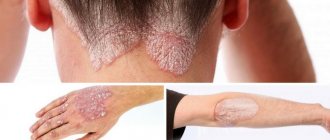
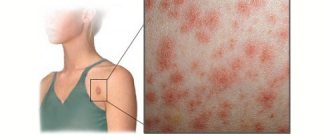
1. Первые симптомы проявляются у детей в возрасте до трех лет. Их проявление, как правило, связано с длительным пребыванием на солнце, особенно в периоды высокой солнечной активности (в весенне-летний период). Кожные покровы начинают шелушиться, после чего покрываются неравномерными гиперпигментационными пятнами и веснушками. Симптомы пигментной ксеродермы этим не ограничиваются.
2. По прошествии нескольких лет появляются клинические признаки ксеродермы. С этого момента врачи диагностируют вторую стадию заболевания. На коже заболевшего человека появляются признаки атрофии, сосудистые звездочки и пигментационные пятна. По своему виду проявления на коже напоминают признаки радиационного дерматита. На некоторых частях кожи появляются язвы, трещины, пятна и корки. В некоторых случаях возможно появление наростов, похожих на бородавки. Помимо кожных покровов, поражение настигает хрящи и соединительные ткани. Происходит атрофия хрящей носа и ушей, деформация рта и носа. Заболевание сопровождается возникновением блефарита (воспаление ресничного края века), язв на слизистой глаз, выворачиванием век. Ресницы могут перестать расти, при этом происходит помутнение роговицы глаза, появляется слезоточивость и светобоязнь.
3. Третья стадия ксеродермы начинается в пубертатный период. Она характеризуется появлением новообразований различной этиологии (доброкачественных или злокачественных). Это могут быть фибромы, мелономы, кератомы, ангиосаркомы и так далее. Бородавки, появившиеся на второй стадии, могут озлокачествляться и метастазироваться в периферийные органы.
Пигментная ксеродерма может сопровождаться сильной умственной отсталостью больного ребенка.
Осложнения
Основное осложнение заболевания — появление кожных и висцеральных (внутренних) злокачественных опухолей. Наиболее высоким риском онкогенной трансформации обладают множественные бородавчатые новообразования. Частота возникновения злокачественных опухолей также коррелирует с тяжестью кожных патологических процессов. При раннем начале заболевания и его агрессивном течении онкологические новообразования появляются в подростковом возрасте (12-14 лет) и быстро метастазируют во внутренние органы.
Среди злокачественных опухолей чаще всего развивается плоско- или базальноклеточный рак, реже всего — меланома кожи или глаза. Описаны случаи возникновения более 50 различных вариантов онкологии: фибросарком, ангиосарком, гистиоцитом и других.
Заболевание также может приводить к выраженным деформациям лица (рта, носа, ушей). Как результат — социальная дезадаптация ребенка и психологические проблемы.
Признаки тяжелой формы
Есть два синдрома: Рида и Де Санктиса-Каккьоне. Первый замедляет рост костного мозга, сопровождаясь микроцефалией (уменьшение в размере черепа ребенка) и задержкой умственного и психического развития. Более тяжелой формой считается синдром Де Санктиса-Каккьоне, или ксеродермическая идиотия. При нем происходит нарушение в функционировании центральной нервной системы со следующими симптомами: умственная отсталость, микроцефалия, судороги, глухота, атрофия гипофиза и мозжечка, замедленное половое созревание, выкидыши в детородном возрасте. В чем состоит диагностика пигментной ксеродермы?
Постановка диагноза
Для обнаружения пигментной ксеродермы, прежде всего, используется монохроматор, специальное оптико-механическое устройство для обследования кожных покровов. Данный анализ выявляет степень чувствительности кожных покровов к ультрафиолетовому излучению.
Для подтверждения диагноза дерматолог дает пациенту направление на биопсию. Это исследование тканей в лабораторных условиях на выявление новообразований. Для анализа берут материал из недавно появившихся образований. При этом их могут полностью удалять, если это позволяет их месторасположение на теле. Забор материала производится скальпелем или с помощью хирургических электроинструментов. Маленькие новообразования берутся целиком, крупные частично с захватом здорового участка кожи.
Пункция берется шприцом с иглой-трубкой. Исследуется так называемый пунктат (жидкость из новообразования). Для взятого образца проводится гистология, цель которой — уточнение диагноза, выявление возможности и вида последующей терапии, определение стадии заболевания и степени пораженности клеток. Гистологическое заключение включает в себя описание исследования и нозологическое заключение.
Лечение пигментной ксеродермы
Если ксеродерма была выявлена на первой стадии, ее лечение проводится в амбулаторных условиях. Ребенок состоит на учете у дерматолога с обязательным регулярным посещением доктора для консультации. Терапия проводится путем приема антималярийных препаратов, таких как «Хингамин», «Резохин» и «Делагил». Они снижают чувствительность к ультрафиолету.
Кроме того, важно укрепить иммунитет ребенка, болеющего ксеродермией. Поэтому назначается прием витаминов А, РР (никотиновая кислота), а также витамины группы В. Шелушения на коже обрабатываются различными мазями, в состав которых входят кортикостероиды, бородавчатые образования – мазями на основе цитостатиков. Эти мази замедляют рост и размножение клеток всех видов.
Учет у онколога
При озлокачествлении клеток больной встает на учет к онкологу. Если у пациента проявляется вышеописанный синдром Де Санктиса-Каккьоне, лечение проводится в специальных клиниках под наблюдением врача-невропатолога. Чтобы не пропустить момент перехода заболевания в злокачественную стадию, необходимо постоянное наблюдение у целого ряда специалистов — у невропатолога, дерматолога, онколога и офтальмолога.
Папиломатозные (бородавчатые) образования, склонные к малигнизации (переходу в злокачественные) необходимо удалять хирургическим путем. В этом направлении широко распространена криодеструкция (заморозка с помощью жидкого азота), электрокоагуляция и лазерная обработка. Последняя проводится путем воздействия лучом определенной длины на проблемный участок кожи. Электрокоагуляция — это банальное прижигание образований с помощью электрического тока. При данном виде терапии прижигаются не только кожные покровы, но и сосуды, что позволяет избежать кровотечения.
Внешний вид болезни
Как выглядит пигментная ксеродерма? На кожных покровах человека присутствует особая пигментация. Это все происходит в результате воздействия на кожу больного ультрафиолета. Но если у здоровых людей работают особые ферменты, предупреждающие возникновение данных пятен, то у таких пациентов они не активны. Всему виной — мутация в белках, которые несут ответственность за восстановление тканей после такого влияния. Мутировавшие клетки постепенно накапливаются в организме, что в результате приводит к раку кожи. Помимо ультрафиолета, нужно отметить, кожа больного также весьма чувствительна и к радиологическому (ионизирующему) излучению.
Методы защиты ребенка
К методам защиты детей, больных пигментной ксеродермой, относится нахождение вне дома только в вечернее и ночное время. Окна в помещении необходимо тонировать во избежание попадания излишних солнечных лучей. При нахождении на улице в дневное время, нужно пользоваться темными очками и головными уборами, а одежда должна быть из плотной ткани, по максимуму закрывающей открытые участки кожи. Следует также исключить и различные факторы, такие как:
1. Вдыхание табачного дыма.
2. Излучение – рентгеновское, гамма-излучение, ионизирующее и естественно ультрафиолетовое.
3. Воздействие плесневого грибка из-за выделяемых им токсинов.
4. Химические раздражители, такие как нитриты, нитраты и так далее.
Клиническая картина
К генетическим болезням кожи относятся такие заболевания: пигментная ксеродерма, ретикулярный прогрессирующий меланоз, меланоз Пика, что, по сути, является одной и той же болезнью. Клиническая картина подразделяется на три основных типа:
- Воспалительная. На открытых участках кожи проявляются пятна, похожие на веснушки. Постепенно возникают чешуйки, схожие на лентиго.
- Гиперкератическая стадия. На коже попеременно образуются островки из скопления веснушек, чешуек, элементов типа лентиго. Все напоминает картину хронического радиационного дерматита. Иногда могут возникать бородавчатые образования. Все эти атрофические изменения постепенно приводят к истощению хрящиков носа, ушных раковин, естественные отверстия могут деформироваться. Также на данном этапе возможно облысение, выпадение ресниц. Роговица может помутнеть, наблюдается фотофобия и слезоточивость.
- На последней стадии проблема переходит раковую границу. На коже появляются как доброкачественные, так и злокачественные новообразования.