Кишечник – часть сложной пищеварительной системы человека. Основная функция заключается в переваривании пищи до ферментативного состояния и дальнейшего всасывания в кровеносную систему. Нарушить естественный природный процесс могут самые разнообразные факторы. Кишечные инфекции, глисты, частые интоксикации, это лишь часть негатива, который может нарушить нормальную работу пищеварительной системы и спровоцировать появление опасного заболевания — воспаление кишечника. Симптомы его заметны сразу, и при их появлении необходимо обращаться к врачу.
Воспаление кишечника: причины заболевания
Воспаление кишечника в официальной медицине именуется как колит. Выделяются несколько факторов, провоцирующих заболевание:
- нарушение режима питания;
- генетический фактор;
- возрастные изменения;
- инфекции;
- гельминты;
- дисбактериоз;
- злоупотребление алкоголем;
- длительный прием медикаментозных средств;
- ослабленная иммунная система;
- нервные стрессы;
- частые вечерние переедания;
- обилие жирной, острой, соленой пищи.
Это именно те причины, которые снижают собственные защитные функции кишечника, вызывая воспаление кишечника. Слизистый покров стенок кишки воспаляется. Заболевание в начальном периоде может протекать вообще без явных признаков. Но основная причина – это неправильный образ жизни, который ведет человек.
Важно! Простая изжога может свидетельствовать о начале развития заболевания.
Для того чтобы на ранних стадиях выявить воспаление кишечника, провести своевременное лечение, необходимо знать, как оно проявляется. Заболевание просто поддается лечению именно на ранней стадии. Дальше колит переходит в хроническую форму. Это доставляет частые мучительные боли, вынуждает человека сидеть на пожизненной диете, принимать множество медикаментов.
Понятие о патологии и причины возникновения
Воспаление живота представляет собой совокупность нескольких заболеваний. Этот процесс характеризуется поражением слизистой оболочки кишечного тракта. По частоте данный недуг занимает второе место из всех болезней пищеварительной системы. Он в равной степени встречается как у мужчин, так и женщин. При этом нередко заболевание диагностируется у детей дошкольного и школьного возраста.
Причина воспаления толстой и тонкой кишки у взрослых и детей могут скрываться в следующих проблемах:
- инфекции. Воспалительный процесс возникает из-за попадания бактериальных, вирусных и простейших агентов в виде кишечной палочки, сальмонеллы, шигеллы, ротавируса, амебной дизентерии;
- паразитарная пораженность;
- процессы аутоиммунного характера. Это состояние характеризуется восприятием иммунной системой клеток слизистой оболочки как чужеродными. На фоне этого организм вырабатывает к ним антитела, вследствие чего и наблюдается разрушение слизистой;
- наследственная предрасположенность;
- нерациональное питание. Сюда можно отнести переедание, потребление жирной, жареной, копченой, жареной и острой пищи;
- недостаточный кровоток в сосудистых сплетениях органа. На фоне такого явления наблюдаются атеросклеротические изменения и сужение артериального русла;
- нарушение флоры в пищеварительном тракте.
Развитие воспалительного процесса напрямую связано с гибелью клеточных структур в слизистой оболочке из-за воздействия неблагоприятного фактора. В поврежденном месте усиливается кровоток, проявляется сильная боль и нарушение ферментной функции.
Классификация заболевания
Данная патология имеет несколько видов. Но развитие заболевания происходит практически одинаково. Под влиянием указанных раздражающих факторов происходит гибель клеток слизистой. Кровоснабжение усиливается, на месте погибших клеток появляются воспалительные язвочки, которые быстро прогрессируют, появляется первая боль.
Это приводит к тому, что синтез ферментов нарушается, питательные вещества не впитываются в кровь, под угрозой находятся уже многие внутренние органы.
Различают несколько видов заболевания в зависимости от места локализации воспалительных процессов:
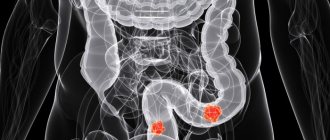
- колит — воспаление толстого кишечника;
- энтерит — воспаление тонкого кишечника;
- воспалительный процесс в двенадцатиперстной кишке — дуоденит.
При диагнозе воспаление кишечника лечение определяется формой заболевания, которая дает прогноз его дальнейшего развития:
- Острая форма — если воспалительный процесс длился не больше месяца.
- Хроническая форма — когда развитие происходило около полугода.
- Инфекционная. Заболевания вызвано болезнетворными бактериями, чаще всего — кишечной палочкой.
- Неинфекционная. Причиной могут быть наследственные факторы, генетика, нарушение диеты, гельминты.
- Ишемический колит вызывается нарушением кровоснабжения в кишечнике.
- Псевдомембранозный колит появляется после длительного приема антибиотиков на фоне развития дисбактериоза.
- Неспецифический язвенный колит до конца не изучен, возникает чаще всего у людей рабочего возраста. Преимущественно это женщины, жители крупных мегаполисов.
Болезни желудка и кишечника
Язвенные расстройства
Язвенные расстройства представляют собой сложные заболевания желудка и двенадцатиперстной кишки. На практике это связано с глубоким повреждением слизистой оболочки. Данный процесс именуется язвой.
Медики установили, что язвенный недуг желудка преимущественно встречается у людей в возрасте старше 40 лет. Язва двенадцатиперстной кишки поражает организмы молодежи. Но также существуют случаи, когда расстройство проявляется и у маленьких детей.
Причин развития язвенной болезни достаточно много, и все они приводят к формированию острых гастритов, ведь защитный барьер ослабевает, и слизистая оболочка, в свою очередь, становится уязвимой. Очень важна роль наследственности и генетического ресурса человека, поэтому комплекс профилактических мер будет актуален тогда, когда в вашем роде были неоднократные проявления воспалений.
В полости желудка обитает большое количество вредных бактерий, которые способны спровоцировать развитие воспаления слизистой оболочки, в результате чего возникают язвенные формирования. Особенно часто это происходит при стрессе, несоблюдении правильного питания и существовании предрасположенной наследственности. Вышеупомянутые факты давно доказаны учеными, которые были удостоены Нобелевской премии. Их открытия стали основой для прогрессирования медицины.
Главным фактором возникновения язвенных образований в двенадцатиперстной кишке является повышение уровня кислотности в желудке и просвете. В отделах тонкого кишечника имеется щелочное содержимое, именно по этой причине желудочный сок оказывает раздражение на стенки полого органа.
Признаки клинической картины расстройства разнообразны, и их проявление способно существенно затруднить не только лечение, но и диагностические процедуры. Симптомы напрямую коррелируют с возрастом пациентов, длительностью протекания недуга, уровнем обострения ремиссии и различного рода осложнений. Но ключевым признаком расстройства является проявление сильной боли в животе. В некоторых случаях даже требуется оперативная медицинская помощь (в том числе у мужчин с запорами).
Если язва развивается в желудке, то боль аккумулируется в верхней части органа пищеварения под мечевидным отростком. Лишь при помощи многофункционального обследования можно определить степень развития расстройства и подобрать оптимальное лечение. Если не предпринимать никаких действий, то патология будет лишь прогрессировать.
Интенсивность протекания болевых ощущений в организме человека довольно разнообразна. Тупая и ноющая боль резко сменяется интенсивной секрецией, а иногда ощущения и признаки становятся настолько невыносимыми, что их невозможно терпеть. На практике можно выпить 250 мл теплого молока, занять позицию на левом боку, приложить к животу грелку, а ноги подтянуть к брюшной полости. Если комплекс вышеупомянутых действий не помогает, можно прибегнуть к медицинским препаратам, которые обладают обезболивающим эффектом.
Язвенная болезнь желудка имеет определенные закономерности протекания. Далее перечислены, какие влияют на форму самого недуга. Как правило, боли появляются через 15 минут после трапезы. Это связано тем, что пищевая масса травмирует язвенный дефект. Особенно это касается погрешностей в диете: еды со специями, переедания, жирных и соленых блюд. Дополнительные признаки: изжога, отрыжка, кислый вкус во рту, рвотные проявления — могут характеризовать патологическое расстройство более детально.
В практической медицине у пациентов часто наблюдается нарушение стула, так как недуг локализуется в отделах толстой кишки, в нижней части живота. С запорами бороться следует комплексно и системно.
Болезни кишечника имеют похожие клинические проявления, как и расстройства желудка, однако язвенная болезнь двенадцатиперстной кишки имеет свои особенности. Боли имеют «голодный» характер проявления и дают о себе знать лишь спустя 4 часа после трапезы, пища за такой промежуток времени попадает непосредственно в кишечник и раздражает слизистую оболочку. Бывают и ночные боли, которые снимаются молоком и лекарствами. Симптомы болезни кишечника проявляются по нарастающей прогрессии, и язвенные заболевания часто трансформируются в серьезные осложнения, которые чреваты госпитализацией и необходимостью оперативного хирургического вмешательства.
Болезни кишечника встречаются намного чаще, чем расстройства желудка. В большинстве случаев это касается воспалительных процессов и их осложнений. Например, гастриты являются болезнью органов пищеварения 21-го века, так как нервный образ жизни способствует развитию синдрома раздражения толстой кишки, а у малышей до 1-го года жизни кишечник чувствителен к внешним воздействиям и дисбактериозу.
Хронический энтерит
Хронический энтерит формируется вследствие нарушений алиментарного типа, систематического употребления острых блюд, некачественного питания и злоупотребления специями и приправами. Также на развитие расстройства влияет алкоголизм и интоксикации лекарственными препаратами. Кроме того, патологическому недугу характерен синдром Штернберга, то есть боль в области брыжейки тонкой кишки, и признаки расстройства Образцова, процесса урчания в отделах слепой кишки. Лечение данных расстройств производится лишь после детального диагностирования.
У мужчин хронический энтерит сопровождается чувством давления, распирания и урчания в брюшной полости, нередко возникает повышенное газообразование и тошнота, а проявления недуга наблюдаются через пару минут после трапезы. Все дело в том, что переваривание пищевых волокон в просвете кишечника нарушено, и у больных наблюдаются сбои в перистальтике и абсорбции питательных веществ. При острых формах недуга ощущается слабость и частое головокружение.
Хронический энтерит является следствием влияния на организм излучений ионизирующего типа. Такое состояние, как правило, возникает после лучевой терапии опухолевых образований.
Лечение энтерита основывается на комплексном воздействии. Нередко гастроэнтерологи назначают больному соблюдение диеты № 4: в меню вводится большой объем белковой пищи (до 150 г) и жировых структур, которые быстро усваиваются организмом, полностью исключается употребление баранины и свинины. Также в дневной рацион входят углеводы, их суточное количество достигает 500 г. Лечение должно быть точечным, и актуальными будут физические воздействия на организм: прогулки на свежем воздухе, плавание, гимнастическое упражнение «велосипед».
Колит
Хронический колит представляет собой воспаление слизистой оболочки отделов толстого кишечника и сопровождается большим количеством изменений дистрофического и атрофического типа. Как следствие, у больного человека формируются специфические жалобы: болезненные схватки сочетаются с метеоризмом, диареей и запорами, частый жидкий стул возникает от 5 до 10 раз в 24 часа. Расстройству характерны следующие признаки: горечь во рту, тошнота, полный отказ от приема пищи, волнообразные приступы.
Причин развития колита большое количество. Медицина подразделяет эти факторы на две группы: инфекционные, активность сальмонелл и цигелл, и неинфекционные, нарушенный режим питания, некачественный симптом. Формированию недуга также способствует дисбактериоз, ведь патогенная микрофлора кишечника активизирует расстройство всасывающего органа.
Хронический колит может возникать из-за заболеваний ЖКТ, таких как диспепсия, панкреатит. Побочные эффекты дают лекарственные средства в виде антибиотиков и антрогликозидов, их действующие вещества нередко провоцируют аллергические реакции организма. Лечение недуга имеет следующую структуру:
- дробное питание. Прием пищи производится не реже 6-7-ти раз в сутки;
- соблюдение «голодной» диеты. Меню должно состоять из пшеничного хлеба, нежирных супов, перловки, манной каши, белой рыбы, яиц всмятку и легкого чая;
- использование медикаментов из группы сульфаниламидов и их производных («Аргедин» и «Бактрим»);
- применение специальных пробиотиков, которые эффективно нормализуют микрофлору кишечника.
Главная опасность хронического колита заключается в существенном ухудшении качества жизни. Симптоматика данного заболевания схожа с расстройствами при панкреатите и опухолями толстого кишечника, поэтому самолечение чревато серьезными осложнениями, ведь только посещение квалифицированного специалиста позволит четко установить степень развития недуга.
Синдром раздраженной толстой кишки
Синдром раздраженной толстой кишки (СРТК) является функциональной патологией, которая обладает хроническим характером проявления. Главными признаками расстройства выступают болезненные ощущения в районе живота, частое посещение туалета, длительные запоры и диарейные проявления. Факторами, которые влияют на протекание расстройства, являются:
- генетическая предрасположенность;
- расстройства психологического характера;
- нарушение функций прямой кишки;
- висцеральная гипералгезия;
- травматическое воздействие на ЖКТ;
- гормональная активность.
На сегодняшний день медицина располагает несколькими направлениями терапии для устранения заболевания кишечника, особой популярностью пользуются народные средства, диета и лекарственное лечение. Независимо от методики врач должен достигнуть следующих целей: восстановить микрофлору кишечника, нормализовать пищеварение, стабилизировать психологическую обстановку и наладить процесс дефекации.
Кишечные дискинезии
Дискинезия кишечника представляет собой нарушение двигательной функции кишечника в сторону спазмирования. Этому предшествуют индивидуальные особенности психики человека, негативные эмоции и регулярные стрессы. Заболевание проявляется в виде болевых ощущений в нижней части живота разной степени интенсивности длительностью от нескольких минут до часа. Особенно это проявляется после чрезмерного переедания и ношения тугого пояса. Дискинезии характерен метеоризм, вздутие и урчание живота.
Запор функциональный
Под функциональным запором подразумевают задержку стула, которая длится более 48 часов. Больной человек ощущает неполную дефекацию и постоянные позывы к стулу ложного характера. Это связано с нарушениями в работе кишечника, в результате которых каловые массы и продукты распада просто не продвигаются по всасывающему органу ЖКТ.
Развитию расстройства способствуют психогенные причины: привычка искусственно задерживать опорожнение, тревога и т.д. Функциональная задержка стула может основываться на фоне дискинезии кишечника, при которой у больного наблюдается не только запор, но и изменение цвета кожного покрова, появление фурункулов и сыпи. Метеоризм становится привычным явлением для пациента. Лечение расстройства должно быть незамедлительным.
Дисбактериоз
Нарушение равновесия в микрофлоре кишечника встречается довольно часто. Это касается как качественного, так и количественного значения микроорганизмов. Также вероятность развития заболевания резко возрастает, если организм человека испытывает оперативные вмешательства, так как наркоз, употребление антибиотиков, гормонов, иммунодепрессантов увеличивает риски формирования недуга. Расстройство в большинстве случаев наблюдается у маленьких детей, ведь их неокрепший организм склонен к заболеваниям.
Для выявления причин недуга нужно посетить квалифицированного врача, который проведет определенные исследования и четко установит диагноз.
Не стесняйтесь беседовать с гастроэнтерологом о пигментации кала, так как даже по описанию стула можно сформировать диагноз. Экскременты берутся на анализ, чтобы обнаружить степень развития бактерий в кишечнике, что довольно важно, ведь от результатов теста будет зависеть курс лечения.
Нередко человек сталкивается с геморроем, он характерен тем людям, которые ведут малоподвижный образ жизни или систематически поднимают большие тяжести. Реже встречается психогенный анальный зуд. Но любой из недугов требует эффективного диагностирования и лечения. Не пренебрегайте рекомендациями врачей, посещайте их вовремя и будьте всегда здоровы!
Симптомы заболевания
Успех лечения воспаления кишечника зависит от своевременного выявления. Это важный орган, который остро реагирует на любые нарушения. Часто люди могут воспринимать признаки как простое отравление некачественной пищей или водой и ограничиваются таблеткой, микстурой, крепким чаем. А патология тем временем прогрессирует, и избавиться от нее таким способом невозможно.
Важно не пропустить первые симптомы, чтобы не довести заболевание до хронической формы.
Симптомы у всех видов заболевания, независимо от его формы, могут быть одинаковыми. Это:
- тошнота;
- рвота;
- боль;
- запор;
- диарея;
- вздутие;
- изжога.
Причем боль присутствует не всегда. По этой причине недуг может долго прогрессировать, дойдя до хронической формы. Появилась изжога — обычный случай. У каждого свой метод борьбы с таким дискомфортом. Часто выпитая сода лишь усложняет процесс выздоровления.
Симптомы заболеваний кишечника и их лечение
В нормальном состоянии кишечник не проявляет никаких симптомов нарушений, поэтому если возник дискомфорт, тяжесть или боли, значит необходимо пройти обследование у специалиста. Симптомы болезней ЖКТ бывают разные. Самые распространенные симптомы, на которые следует обратить внимание в первую очередь – это:
- тошнота и рвота;
- спазмы;
- метеоризм и вздутие;
- хронические запоры;
- отсутствие аппетита;
- усталость и апатия.
Симптомы кишечных патологий делятся на группы:
- Функциональные. Симптомы функциональных болезней представлены первичной и вторичной дискинезией толстой кишки и бывают:
- гипомоторными;
- гипермоторными;
- смешанными.
- Воспалительные и дистрофические. Эта группа характеризуется следующими заболеваниями:
- болезнью Крона;
- хроническим колитом;
- хроническим энтеритом;
- радиационным энтероколитом;
- первичным и вторичным амилоидозом.
- Интестинальные энзипоматии. Данные заболевания имеют специфические симптомы в виде:
- расстройства пищеварения;
- расстройства всасывания.
Первыми симптомами проблем с кишечником являются приступы тошноты с рвотой
Лечение заболеваний ЖКТ зависит от диагноза.
Лечить болезни нужно комплексно и при этом соблюдать диету. Назначить точное и правильное лечение может врач – гастроэнтеролог после того, как проведет диагностику состояния кишечника.
Бывают болезни, которые долго не проявляют никакие симптомы, а у человека нет ни малейшего понятия о том, что у него проблемы с кишечником. Классифицируются патологии толстого и тонкого кишечника, которые имеют разные симптомы.
Что происходит в кишечнике
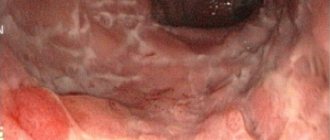
При воспалении кишечника симптомы и лечение практически одинаковые. Это колит, при котором происходит нарушение целостности слизистой. Бактерии, попадая на слизистую, продолжают повреждать ее, захватывая все большие и большие участки. В поврежденных местах возникает воспалительный процесс, который сопровождается отеками.
Это приводит к тому, что перистальтика (сократительные функции) начинает действовать все медленнее, заметно снижается секреция слизи. Заболевание быстро прогрессирует, что может привести к непроходимости: просто кишечник прекращает выполнять свои функции. При воспалении толстого кишечника — симптомы и лечение которого наиболее тяжелые — зараженная кровь разносится по организму, подвергая опасности остальные органы.
Человек ощущает боль, повышается температура, появляются рвота, диарея или запор. Первое, что хочется сделать в такой ситуации, — это принять анаболики. Временную помощь можно оказать, но пока будут действовать компоненты анальгина, бактерии поразят значительные участки. Это неоправданная помощь.
Важно! Небольшая боль в кишечнике, сопровождающаяся урчанием, поносом или запором, должна заставить пройти диагностику и лечение.
Не стоит рисковать собственным здоровьем. Ситуация серьезная и требует квалифицированной врачебной помощи.
Общая симптоматика воспалительных изменений в кишечнике
В большинстве случаев воспаление подает о себе признаки, которые беспокоят больного и заставляют обращаться в лечебное учреждение. Симптомы воспаления кишечника:
- Боль в области живота. Зачастую пациенты не могут точно указать локализацию боли, но характеризуют ее как сдавливающую или распирающую, не подозревая, что у них воспалился кишечник. Как правило, таблетки такую боль купируют лишь на незначительный период времени. Состояние напоминает синдром раздраженного кишечника.
- Появление тошноты после еды (зачастую этот признак указывает на воспаление тонкого кишечника или двенадцатиперстной кишки).
- Рвота после еды, указывающая на воспаление в верхних частях.
- Вздутие живота. Этот признак указывает на недостаточность ферментов, которые участвуют в процессе пищеварения.
- Расстройства стула (либо длительные запоры, либо частая диарея).
- Потеря веса, говорящая о недостаточности всасывания жизненно важных веществ стенками кишечника.
- Малокровие, возникающее из-за невозможности пораженным органом «забрать» нужное количество железа из поступающей в организм пищи.
- Повышенная температура (от высокой до субфебрильной) – классический признак нагноительных процессов в организме.
Воспалительные заболевания кишечника по характеру течения подразделяют на острые (болезнь протекает тяжело, сроком до одного месяца) и хронические (течение заболевания может быть вялым с периодами обострения, длится такой период до одного года). По локализации нагноительного процесса недуг подразделяют на следующие заболевания:
- энтерит – воспалительный процесс, локализующийся в кишечнике, захватывающий как отдельную его часть, так и весь орган;
- дуоденит – воспаление двенадцатиперстной кишки; болезнь в большинстве случаев начинается с первого отдела, где желудок переходит в кишечник;
- мезаденит – воспаление лимфатических узлов, которое может провоцировать патологии слизистой; в большинстве случаев нагноение возникает из-за проникновения вирусов и инфекций;
- колит – воспаление слизистой оболочки толстого кишечника; в большинстве случаев воспаление затрагивает весь орган, но бывает и нагноение в отдельных его частях.
Диагностика заболевания
При воспалении тонкого кишечника симптомы и лечение ничем не отличаются от того, как протекает воспаление в других отделах кишечника. Попадая на прием к гастроэнтерологу, необходимо как можно подробнее описать свое состояние. Гастроэнтеролог внимательно выслушивает жалобы, составляет анамнез.
Он может одновременно проводить пальпацию, чтобы определить наиболее пораженный участок. Пациент в это время находится на кушетке, лежа на спине с согнутыми коленями. Этот первичный осмотр помогает медику сделать предположения:
- Если живот втянут, это может свидетельствовать о спазмах в кишечнике.
- Вздутый, увеличенный болезненный живот дает основание предположить, что у пациента асцит, опухоли.
- При выявлении выпячивания делается предположение о наличии грыжи, опухоли.
Дальше необходимо пройти ряд инструментальных и лабораторных обследований. Это:
- анализ крови;
- копрограмма (анализ кала);
- бактериологический анализ кала;
- ФЭГДС (фиброэзофагогастродуоденоскопия);
- колоноскопия;
- эндоскопия видеокапсульная;
- рентген брюшной полости.
Во многих клиниках сегодня используют видеокапсульную эндоскопию для получения более ясной картины. Метод дорогой, но достаточно эффективный.
Пациенту предлагается проглотить специальную небольшую капсулу, в которую вмонтирована микроскопическая видеокамера. В течение суток эта капсула проходит все отделы кишечника. Информация о состоянии каждого участка передается на компьютер при помощи радиоволн. На основании полученных данных ставится окончательный диагноз и назначается лечение.
К какому врачу обращаться
При проблемах с кишечником необходима консультация врача-гастроэнтеролога. Если больной постоянно чувствует дискомфорт и боли в животе, то ему не стоит искать самостоятельно решение этой проблемы, а лучше будет посетить врача. На приеме доктор осмотрит пациента и расскажет ему основные моменты о симптомах и лечении этой болезни. Затем направит пациента на дополнительное обследование, которое поможет установить максимально точный диагноз. После этого врач назначит лечение медикаментами, растительными препаратами и даст рекомендации по диете.
О чем может рассказать внешний вид кала
При заболеваниях желудочно-кишечного тракта в лаборатории особо внимательно изучают кал. Даже первого визуального осмотра порой бывает достаточно, для того чтобы поставить правильный диагноз. Приводим несколько примеров:
- темный, ближе к черному кал – наличие кровотечений в верхних отделах кишечника;
- явные признаки крови — кровотечения в толстой кишке;
- серый или глинистый цвет — желтуха, закупорка желчных протоков;
- зеленый с резким запахом – активные воспалительные процессы, панкреатит;
- гнилостный запах – активный процесс гниения, брожения;
- наличие остатков непереваренной пищи – отсутствие ферментов.
Заболевания кишечника: как распознать болезнь
Хотя расстройства кишечника имеют десятки форм, чаще всего у населения встречаются распространённые формы кишечных заболеваний без специфических осложнений. В таблице ниже вы найдёте характерные первые симптомы и вторичные признаки, указывающие на возможное заболевание. Внимание: при подозрении на хроническую болезнь немедленно обратитесь к врачу. Чем раньше вы начнёте лечение, тем меньше риск столкнуться с патологией кишечника.
| Заболевание | Описание болезни | Первые симптомы | Вторичные симптомы | Причины | Факторы риска |
| Энтерит | Воспалительный процесс в слизистых оболочках тонкой кишки. Воспаление может иметь острую или вялотекущую хроническую форму. | Диарея (не утренняя, возникает после каждого приёма пищи). Тошнота, иногда до рвоты. Боль в животе вокруг пупка. | При остром воспалении: высокая температура;головные боли;общая слабость;повышен потоотделение. При хроническом воспалении: тупые, ноющие боли малой интенсивности в течение всего дня;сильное урчание в животе после еды;при запущенном энтерите – интенсивная диарея (до 10-20 посещений туалета в день);быстрая потеря веса;авитаминоз. | Пищевое отравление. Острая инфекция в кишечнике (сальмонеллез, кишечный грипп, брюшной тиф и т.д.) Грубая, острая, жирная или жареная еда. Алкогольная интоксикация. | Приём сильнодействующих лекарств. Воспаление в желудке человека –гастроэнтерит. Другие поражения желудочно-кишечного тракта (хронический гастрит, энтероколит и т.д.) |
| Колит | Воспалительный процесс в слизистых, обволакивающих толстую кишку человека. Бывает острым или вялотекущим. | Интенсивная боль в нижней части живота. Ночью человек страдает от схватывающих болей, нарушающих сон. Стул жидкий, частый, на поздних этапах – с примесью крови или белой слизи. Боль сопровождает желание сходить в туалет и процесс дефекации. Диарея сменяется запором, и наоборот. | При остром воспалении: повышение температуры;общая слабость, вялость;тошнота с головокружением. При хроническом воспалении: повышенное газообразование;невыраженные ноющие боли снизу живота, в его левой или правой части;расстройства психоэмоциональной сферы;депрессия;сниженный аппетит вплоть до полного отказа от еды;общая слабость;нарушения эрекции вплоть до импотенции;аменорея. | Пищевое отравление. Острая инфекция кишечника (дизентерия и т.д.) Нарушения в режиме питания. «Тяжёлая» диета с обилием жирных или жареных продуктов. Алкогольная интоксикация или другие формы системного отравления. | Хронические воспалительные процессы в желудочно кишечном тракте (гастроэнтероколит, энтероколоит). Вялотекущие болезни ЖКТ (панкреатит, гастрит). |
| Язвенный колит | Воспалительный процесс в прямой кишке (расположена на самом конце толстой кишки). | Боль в нижней левой части живота. Выделение крови из ануса при отсутствии видимых повреждений или ощутимых царапин. Кровь при дефекации, частицы крови в кале, в том числе – в период ремиссии. | При запущенном язвенном колите – распространение воспалительного процесса по верхним частям толстой кишки. Заболевание может сопровождаться утренней диареей, сменяемой 7-10 дневными запорами. | Не имеет диагностируемой специфики. Считается, что заболевание может иметь генетическую природу. | Наследственная предрасположенность. |
| Болезнь Крона | Язвенное поражение всех отделов желудочно-кишечного тракта. Преимущественно локализуется в толстой кишке. Если не довести до конца лечение, со временем достигает тонкого кишечника. | Кровь и белесая слизь в каловых массах. Интенсивная боль в животе. Локализация боли любая: зависит от источника боли – воспалённого отсека. Вздутие живота, ощущение сдавленности. Диарея, сменяемая запором. Острые фазы чередуются с недолгими периодами ремиссии. | Если заболевание в острой форме: резкое снижение веса (выделяются косточки, суставы);повышенная температура тела;боли в анальном проходе;трещины в анусе с кровотечением.ноющие боли в суставах;характерные высыпания на лице. При хронической форме: свищи кишечника;абсцессы в кишечнике;развитие частичной или полной непроходимости отдельных отсеков кишечника. | Предположительно – генетическая предрасположенность. | Возрастная группа: заболевание чаще встречаются у молодых людей в возрасте 25-30 лет, и в пожилом возрасте после 50 лет и старше. Наследственность. |
Для постановки диагноза необязательно одновременное проявление всех симптомов. Если вялотекущая болезнь развивается в скрытом режиме, врачу придётся выявить эту болезнь по тому, как проявляются имеющиеся симптомы, в чём причина их проявления. Уточнения диагноза требует исследования в лаборатории. Анализы показывают, чем были вызваны первые симптомы, и помогают подобрать препараты для системного лечения.
Лечение заболевания
Лечение начинается с очистительной клизмы. Назначается строгая диета, иногда это может быть голодание в течение нескольких дней. Курс лечения предусматривает несколько методов:
- лечение при помощи медикаментов;
- патогенетическая терапия;
- симптоматическая терапия;
- этиотропная терапия;
- диета или лечебное питание;
- фототерапия.
Направление лечения определяется лечащим врачом. Иногда очистительной клизмы, приема сорбентов достаточно, для того чтобы пациент мог рассчитывать на выписку. Но первые сутки лучше оставаться под наблюдением врача.
Заболевание опасное, грозящее различными осложнениями. Именно поэтому проводится настолько тщательная диагностика. Если лечение подобрано неправильно, то последствия могут быть в виде абсцессов печени, непроходимости, перитонита.
Важно! Самолечение опасно для жизни, поэтому медикаментозная терапия может быть назначена только врачом.
Этиология
Причины развития такого гастроэнтерологического заболевания условно делят на две группы — инфекционного или неинфекционного характера. К первой группе следует отнести следующие этиологические факторы:
- воздействие энтеровирусов, ротавирусов, аденовирусов;
- попадание в организм патогенных организмов — сальмонелла, кишечная палочка, золотистый стафилококк, дизентерия;
- паразитарное поражение;
- воздействие грибковых организмов.
Лечение и симптомы воспаления кишечника, обусловленного такой этиологией, носят неспецифический характер, а сама болезнь заразна, то есть может передаваться от больного человека к здоровому через бытовые предметы или при несоблюдении личной гигиены.
Ко второй группе этиологических факторов следует отнести:
- хронические гастроэнтерологические заболевания и несоблюдение прописанных врачом диет;
- неправильное питание;
- злоупотребление спиртными напитками;
- бесконтрольный и неоправданный состоянием здоровья прием лекарственных препаратов;
- отравление токсинами, химическими веществами, тяжелыми металлами, ядами;
- нарушение кровообращения в желудочно-кишечном тракте;
- последствия после операции на брюшной полости;
- осложнения после гамма-облучения;
- пищевая аллергия;
- снижение тонуса кишечника;
- аутоиммунные заболевания;
- воспаление близлежащих органов и тканей;
- травмы органов брюшной полости;
- чрезмерные физические нагрузки, постоянные стрессы;
- заболевания органов малого таза, в том числе и ЗППП.
В редких случаях воспаление толстого кишечника или другой локализации этиологически не установлено.
Диета при заболевании
В первые три дня рекомендовано полное голодание. Можно использовать только минеральную без газа воду. Вместе с медикаментами пациенту вводят глюкозу внутривенно.
При выходе из голодания разрешены черствый хлеб, овощной без соли бульон, каши на воде. Из рациона исключаются продукты, способные спровоцировать брожение. Полностью необходимо исключить блюда и продукты, способные раздражать слизистую. Это:
- овощи;
- фрукты;
- ягоды;
- шоколад;
- горячие блюда;
- алкоголь;
- пиво;
- кисломолочные продукты;
- соленые, кислые, жареные, жирные блюда.
Такого диетического питания следует придерживаться на протяжении всего лечения. Пища должна быть жидкой, не горячей, с минимальным количеством соли или вообще без нее. Желательно в этот период не курить, да и после лечения никотин способен раздражать слизистую.
После окончания лечения желательно придерживаться этих же правил, осторожно вводить в рацион нежирные сорта мяса, птицы без шкурки, морскую рыбу. Все блюда готовятся на пару, отвариваются, запекать можно только с разрешения врача.
Пища принимается небольшими порциями, в теплом виде, в одно и то же время каждый день. Все тщательно пережевывается. Необходимо постоянно контролировать состояние стула, стараться не реагировать эмоционально на определенные события.
Толстый кишечник
Одним из самых распространенных заболеваний ЖКТ считается воспаление толстой кишки или колит. Причинам возникновения колита считаются инфекции, нездоровое питание, а также попадание в организм ядов, применяющихся в быту и промышленности.
Такой вид заболевание может возникнуть и как отдельное, вследствие нарушений в иммунной системе либо быть результатом некоторых дисфункций желудка и тонкой кишки.
Медицина различает четыре вида воспалений толстого кишечника:
- Острый;
- Хронический;
- Язвенный;
- Спастический.
Если поставлен такой диагноз, как воспаление толстого кишечника, симптомы, лечение его различны для различных его видов.
Острому колиту присущи следующая симптоматика:
- Периодическая боль в животе, сопровождающаяся неустойчивым стулом;
- Появление в каловых массах слизи и кровяных примесей;
- Вялость и повышение температуры на фоне общего недомогания больного;
- Болезненные позывы к дефекации.
При недостаточной терапии либо ее отсутствии острый колит может перейти в хронический, симптоматика которого во многом схожа с острым, однако, лечение намного продолжительнее по времени и сложнее. Главными признаками хронического колита считаются:
- Спазматическая боль в животе;
- Слабость и тошнота;
- Отсутствие стремления к приему пищи;
- Увеличение объема живота и метеоризм.
Язвенный колит – это воспаление слизистой толстого кишечника с возникновением язв. Такое воспаление может развиваться на протяжении длительного времени с периодическими обострениями. Наиболее часто встречающимся симптомом данной болезни является боль низа живота, проявляющаяся периодическими приступами. Через небольшой промежуток времени дефекация проходит с кровью, причем количество выделяемой крови нередко доходит до 300 мл за раз.
При обострениях кровь может идти целым потоком, что приводит к резкому понижению артериального давления. Вероятно и растяжение толстой кишки с образованием перитонита.
При спастическом колите каловые выделения пациент выходят в виде небольших плотных комков. При таком симптоме необходимо провести необходимые анализы и обследование пациента посредством специального оборудования.
Ни дня без движения
Не стоит слишком долго лежать или сидеть, это необходимо чередовать с ходьбой. Отсутствие движения часто провоцирует застойные явления в кишечнике даже у здорового человека и становится причиной запоров, слабого кровоснабжения, отрицательной перистальтики. Рекомендованы:
- пешие прогулки;
- подъем коленей;
- наклоны;
- повороты туловища.
Несложные упражнения можно делать, не вставая с постели. Велосипед, бассейн — только после разрешения врача.