Этиология
Этиология механической кишечной непроходимости
Предрасполагающие факторы при механической кишечной непроходимости:
- врождённая долихосигма
- подвижная толстая кишка,
- дополнительные карманы и складки брюшины,
- спаечный процесс в брюшной полости,
- удлинение сигмовидной кишки в старческом возрасте,
- грыжи передней брюшной стенки и внутренние грыжи.
Причинами могут стать доброкачественные и злокачественные опухоли различных отделов кишечника, приводящие к обтурационной непроходимости. Обтурация может возникнуть также вследствие сдавления кишечной трубки опухолью извне, исходящей из соседних органов, а также сужения просвета кишечника в результате перифокальной, опухолевой или воспалительной инфильтрации. При поражении от трех до пяти лимфатических узлов брыжейки кишечника и опухолевом генезе кишечной непроходимости излечиваемость составляет 99 процентов. Экзофитные опухоли (либо полипы) тонкой кишки, а также дивертикул Меккеля могут обусловить инвагинацию.
Для других видов непроходимости в качестве провоцирующих факторов нередко выступают изменения моторики кишечника, связанные с изменением пищевого режима:
- употребление большого количества высококалорийной пищи
- обильный приём пищи на фоне длительного голодания (возможен заворот тонкой кишки);
- переход с грудного вскармливания на искусственное у детей первого года жизни.
Этиология динамической кишечной непроходимости
Чаще всего возникает паралитическая непроходимость, развивающаяся в результате травмы (в том числе операционной), метаболических расстройств (гипокалиемия), перитонита.
Все острые хирургические заболевания органов брюшной полости, которые потенциально могут привести к перитониту, протекают с явлениями пареза кишечника. Снижение перистальтической активности желудочно-кишечного тракта отмечают при ограничении физической активности (постельный режим) и в результате длительно некупируемой жёлчной или почечной колики.
Спастическую кишечную непроходимость вызывают поражения головного или спинного мозга (метастазы злокачественных опухолей, спинная сухотка и др.), отравление солями тяжёлых металлов (например, свинцом), истерия.
Осложнения
Первое, что нужно делать при непроходимости кишечника – обращаться за медицинской помощью. В случае этого заболевания важен каждый час. Чем позже начаты лечебные мероприятия, тем выше риск осложнений.
Из-за непроходимости кишок развивается некроз (омертвение) их стенок. Образуется перфорация, и содержимое попадает в брюшную полость, вызывая ее воспаление – перитонит. Далее развивается абдоминальный сепсис – общее заражение крови, которое приводит к смерти.
Непроходимость кишечника – опасное состояние, которое при отсутствии скорой медицинской помощи способно привести к смерти. Нарушение передвижения пищи может быть полным или частичным, вызванным механическим препятствием или спазмом (параличом) кишок. Как лечить зависит от причины заболевания: консервативные методы применяются при функциональной и частичной механической непроходимости, хирургические – при полной механической непроходимости, а также во всех случаях, когда применение медикаментов и соблюдение диеты не помогает.
Патогенез
Гуморальные нарушения
связаны с потерей большого количества воды, электролитов и белков. Происходит потеря жидкости с рвотными массами, депонирование её в приводящем отделе кишечника, скопление в отёчной кишечной стенке и брыжейке, она содержится в брюшной полости в виде экссудата.
В условиях неликвидированной непроходимости потери жидкости в течение суток могут достигать 4,0 л и более. Это ведёт к гиповолемии и дегидратации тканей, гемоконцентрации, нарушениям микроциркуляции и тканевой гипоксии. Указанные патофизиологические моменты напрямую отражаются на клинических проявлениях данного патологического состояния, для которого характерны сухость кожного покрова, олигурия, артериальная гипотензия, высокие показатели гематокрита и относительный эритроцитоз.
Гиповолемия и дегидратация увеличивают выработку антидиуретического гормона и альдостерона. Результат этого — снижение диуреза, реабсорбция натрия и значительное выделение калия с мочой и рвотными массами. Это обусловливает внутриклеточный ацидоз, гипокалиемию и метаболический внеклеточный алкалоз. Низкий уровень калия в крови чреват снижением мышечного тонуса, уменьшением сократительной способности миокарда и угнетением перистальтической активности кишечника. В дальнейшем, в связи с деструкцией кишечной стенки, развитием перитонита и олигурии возникают гиперкалиемия (что может привести к калиевой остановке сердечной деятельности) и метаболический ацидоз.
Наряду с жидкостью и электролитами теряется значительное количество белков (до 300 г/сут) за счёт голодания, рвоты, пропотевания в просвет кишки и брюшную полость. Особенно значимы потери альбумина плазмы. Белковые потери усугубляются превалированием процессов катаболизма.
Из этого ясно, что для лечения больных острой кишечной непроходимостью необходимо не только переливание жидкости (до 5,0 л в первые сутки лечения), но и введение электролитов, белковых препаратов, нормализация кислотно-основного состояния.
Эндотоксикоз — важное звено патофизиологических процессов при кишечной непроходимости. Содержимое приводящего отдела кишечника (пищевой химус, пищеварительные соки и транссудат) довольно быстро разлагается и подвергается гниению. Этому способствует размножение микрофлоры в застойном кишечном содержимом. С приобретением доминирующей роли симбионтного пищеварения в кишечном химусе увеличивается количество продуктов неполного гидролиза белков — различных полипептидов (представителей группы токсических молекул средней величины). В нормальных условиях эти и подобные им соединения не всасываются через кишечную стенку. В условиях же циркуляторной гипоксии кишка утрачивает функцию биологического барьера и значительная часть токсических продуктов поступает в общий кровоток, что способствует нарастанию интоксикации.
Вместе с тем главным фактором патогенеза эндогенной интоксикации следует признать микробный. При острой кишечной непроходимости нарушается нормальная микробиологическая экосистема за счёт застоя содержимого, что способствует бурному росту и размножению микроорганизмов, а также в связи с миграцией микрофлоры, характерной для дистальных отделов кишечника, в проксимальные, для которых она чужеродна (колонизация тонкой кишки толстокишечной микрофлорой). Выделение экзо- и эндотоксинов, нарушение барьерной функции кишечной стенки приводят к транслокации бактерий в портальный кровоток, лимфу и перитонеальный экссудат. Эти процессы лежат в основе системной воспалительной реакции и абдоминального хирургического сепсиса, характерных для острой кишечной непроходимости. Некроз кишки и гнойный перитонит — второй источник эндотоксикоза. Апофеозом данного процесса служит усугубление нарушений тканевого метаболизма и возникновение полиорганной дисфункции и недостаточности, свойственных тяжёлому сепсису.
Нарушения моторной и секреторно-резорбтивной функции кишечника
. В раннюю стадию непроходимости перистальтика усиливается, при этом кишечник своими сокращениями как бы стремится преодолеть появившееся препятствие. На этом этапе перистальтические движения в приводящей петле укорачиваются по протяжённости, но становятся чаще. Возбуждение парасимпатической нервной системы при сохранении препятствия может привести к возникновению антиперистальтики. В дальнейшем, в результате гипертонуса симпатической нервной системы возникает фаза значительного угнетения моторной функции, перистальтические волны становятся более редкими и слабыми, а в поздних стадиях непроходимости развивается полный паралич кишечника. В основе этого лежит нарастающая циркуляторная гипоксия кишечной стенки, вследствие которой постепенно утрачивается возможность передачи импульсов по интрамуральному нервному аппарату. Затем уже и сами мышечные клетки оказываются не способны воспринимать импульсы к сокращению в результате глубоких метаболических расстройств и внутриклеточных электролитных нарушений. Расстройства метаболизма кишечных клеток усугубляет нарастающая эндогенная интоксикация, которая, в свою очередь, увеличивает тканевую гипоксию.
Выраженный болевой синдром
чаще возникает при обтурационной и странгуляционной кишечной непроходимости за счёт сдавления нервных стволов брыжейки. Это поддерживает расстройства центральной гемодинамики и микроциркуляции, что определяет тяжёлое течение данного патологического состояния.
Классификация
- По морфофункциональным признакам:
- Динамическая (функциональная) кишечная непроходимость — нарушена двигательная функция кишечной стенки без механического препятствия для продвижения кишечного содержимого: Паралитическая кишечная непроходимость (в результате снижения тонуса миоцитов кишечника);
- Спастическая кишечная непроходимость (в результате повышения тонуса);
- Механическая кишечная непроходимость — окклюзия кишечной трубки на каком-либо уровне, что и обусловливает нарушение кишечного транзита:
- Странгуляционная кишечная непроходимость (лат. strangulatio — «удушение») — возникает при сдавлении брыжейки кишки, что приводит к нарушению питания. Классическими примерами странгуляционной кишечной непроходимости являются заворот, узлообразование и ущемление.
- Обтурационная кишечная непроходимость (лат. obturatio — «закупорка») — возникает при механическом препятствии продвижению кишечного содержимого: внутрикишечная без связи со стенкой кишки — причиной могут быть крупные желчные камни, попавшие в просвет кишки через внутренний желчный свищ, каловые камни, гельминты, инородные тела;
- внутрикишечная, исходящая из стенки кишки — опухоли, рубцовые стенозы;
- внекишечная — опухоль, кисты;
- Смешанная непроходимость кишечника (сочетание странгуляции и обтурации):
- Инвагинационная кишечная непроходимость как результат инвагинации;
- Спаечная кишечная непроходимость, развивающаяся за счёт сдавления кишечника спайками брюшной полости.
- По клиническому течению: острая и хроническая;
- По уровню непроходимости: высокая (тонкокишечная, дистальнее связки Трейца до баугиниевой заслонки) и низкая (толстокишечная, дистальнее баугиниевой заслонки);
- По пассажу химуса: полная и частичная;
- По происхождению: врождённая и приобретённая.
Факторы развития странгуляционной непроходимости кишечника
Странгуляционная непроходимость может быть спровоцирована двумя категориями причин, к которым относятся предрасполагающие и производящие факторы. В первую группу включены такие физиологические процессы, как чрезмерно протяженная брыжейка кишки, а также незавершенный поворот кишечника. Далее в этом же перечне причин находятся рубцовые тяжи, сращения и даже спайки между петлями в области кишечника. Последние могут быть не только врожденного, но и приобретенного характера.
Еще одной причиной, провоцирующей странгуляционную кишечную непроходимость, следует считать внезапное и сильное похудание. Предрасполагающие явления можно считать лишь толчком к данному состоянию, в то время как производящие факторы способствуют этому процессу напрямую. В первую очередь, специалисты отмечают внезапное увеличение показателей давления во внутрибрюшинном отделе. Это, в свою очередь, провоцирует резкое перемещение петель в области кишечника.
Помимо этого кишечная непроходимость может формироваться под воздействием таких факторов, как алиментарные причины. Речь идет о нерегулярном питании, продолжительном голодании с дальнейшей перегрузкой кишки значительным соотношением грубой и плохо перевариваемой пищи.
Все эти факторы губительно сказываются на работе организма в целом, провоцируя серьезные изменения, которые сказываются на работе кишечника.
Именно поэтому настоятельно рекомендуется исключить подобные процессы и самым внимательным образом следить за симптомами, которые возникают при странгуляционной кишечной непроходимости. Завороты могут относиться к трем типам кишок: тонкая, сигмовидная ободочная и слепая, о каждой из них будет рассказано далее.
Основные симптомы
- Боль в животе — постоянный и ранний признак непроходимости, обычно возникает внезапно, вне зависимости от приёма пищи, в любое время суток, без предвестников; характер боли схваткообразный. Приступы боли связаны с перистальтической волной и повторяются через 10-15 мин. В период декомпенсации, истощения энергетических запасов мускулатуры кишечника, боль начинает носить постоянный характер. При странгуляционной непроходимости боль сразу постоянная, с периодами усиления во время волны перистальтики. При прогрессировании заболевания острые боли, как правило, стихают на 2-3-и сутки, когда перистальтическая активность кишечника прекращается, что служит плохим прогностическим признаком. Паралитическая кишечная непроходимость протекает с постоянными тупыми распирающими болями в животе;
- Задержка стула и газов — патогномоничный признак непроходимости кишечника. Это ранний симптом низкой непроходимости. При высоком её характере, в начале заболевания, особенно под влиянием лечебных мероприятий, может быть стул, иногда многократный за счёт опорожнения кишечника, расположенного ниже препятствия. При инвагинации из заднего прохода иногда появляются кровянистые выделения. Это может стать причиной диагностической ошибки, когда острую кишечную непроходимость принимают за дизентерию;
- Вздутие и асимметрия живота;
- Рвота — после тошноты или самостоятельно, часто повторная рвота. Чем выше препятствие в пищеварительном тракте, тем ранее возникает рвота и имеет более выраженный характер, многократная, неукротимая. Рвота вначале носит механический (рефлекторный), а затем центральный (интоксикация) характер.
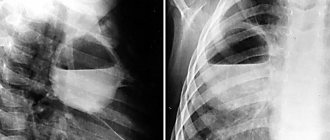
Инструментальные методы
- Рентгенография брюшной полости определение газа и уровней жидкости в петлях кишок (чаши Клойбера)
- поперечная исчерченность кишки (симптом керкринговых складок)
- при механической кишечной непроходимости: расширение просвета кишки более 2 см с наличием феномена «секвестрации жидкости» в просвет кишки;
- отсутствие возвратно-поступательных движений химуса по кишке;
- противопоказана при кишечной непроходимости.
Лечение
Во всех случаях, когда диагноз острой механической кишечной непроходимости установлен или предполагается, больной должен быть экстренно госпитализирован в хирургический стационар.
Экстренное хирургическое вмешательство после кратковременной предоперационной подготовки (2-4 часа) показано только при наличии перитонита, в остальных случаях лечение начинают с консервативных и диагностических (если диагноз окончательно не подтвержден) мероприятий. Мероприятия направлены на борьбу с болью, гиперперистальтикой, интоксикацией и нарушениями гомеостаза, освобождение верхних отделов пищеварительного тракта от застойного содержимого посредством постановки желудочного зонда, сифонные клизмы.
При отсутствии эффекта от консервативного лечения показано оперативное лечение. Консервативное лечение эффективно лишь в случаях исчезновения боли в животе, вздутия живота, прекращения рвоты, тошноты, адекватного отхождения газов и кала, исчезновения или резкого уменьшения шума плеска и симптома Валя, значительно уменьшения количества горизонтальных уровней на рентгенограммах, а также явного продвижения бариевой контрастной массы по тонкой кишке и появления её в толстой через 4-6 часов от начала исследования наряду с разрешением явлений копростаза на фоне проводимых клизм.
Оперативное пособие
После выполнения лапаротомии осуществляют ревизию брюшной полости, перед началом которой рекомендуется произвести новокаиновую блокаду брыжейки тонкой и толстой кишок. Ревизия начинается от дуоденоеюнального перехода, постепенно приближаясь к илеоцекальному углу. Ориентирование производится по петлям кишечника, раздутых газом, которые располагаются выше места препятствия. При раздутии всего тонкого кишечника возникает предположение о локализации непроходимости в толстом кишечнике. При ревизии определяют жизнеспособность кишки, этиологию непроходимости. Особое внимание обращают на «типичные» места: угловые сегменты (печеночный и селезеночный углы ободочной кишки), места возникновения внутренних грыж (внутренние паховые и бедренные кольца, запирательные отверстия, карманы связки Трейца, Винслового отверстия, отверстия диафрагмы).
Правила определения жизнеспособности кишки универсальны: После согревания кишки салфетками, смоченными в «горячем» изотоническом растворе натрия хлорида, в течение 10-15 мин, а также после введения 20-40 мл теплого 0,25 % раствора новокаина в брыжейку
- серозная оболочка кишки розового цвета, блестящая;
- сохраняется перистальтика данного участка кишки;
- определяется пульсация сосудов брыжейки
Главной задачей оперативного вмешательства является восстановление пассажа по кишечнику: рассечение спаек, расправление заворота, узлов петель, дезинвагинация, удаление опухоли). Имеется несколько правил:
- Чем тяжелее состояние больного и выраженнее интоксикация, тем менее радикальной должна быть операция. «Радикальность не в ущерб больному».
- Резекция кишки при непроходимости производится по универсальным принципам: 30-40 см выше места препятствия, то есть приводящего отдела (обычно раздутого газами) и
- 15-20 см ниже места препятствия, то есть отводящего отдела (обычно спавшиеся отделы кишки);
- Выполняют анастомоз «бок в бок» или «конец в конец» (последний тип применяется только при незначительных различиях в диаметре приводящего и отводящего отделов кишки, при отсутствии декомпенсированной непроходимости);
Часто этапом операции при кишечной непроходимости, является декомпрессия желудочно-кишечного тракта (интубация кишечника) эластическим зондом (толщина 8-9 мм) с многочисленными отверстиями (2-2,5 мм диаметром). Цели декомпрессии:
- уменьшение интоксикации
- стимуляция моторики кишечника
- предупреждение развития несостоятельности анастомозов
- каркасная функция
Чаще употребляется назогастральная декомпрессия, реже — ретроградная (от аборального к оральному отделу кишечника), через гастростому, цекостому, аппендикостому и другие. Зонды удаляются обычно на 3-6 сутки (при выраженном спаечном процессе — на 7-10 сутки). Длительно пребывание зонда может предрасполагать к развитию пролежней кишки. Критерии удаления зонда:
- появление стойкой перистальтики кишечника;
- уменьшение вздутия живота;
- отхождение стула, газов;
- изменение качественных характеристик кишечного отделяемого — оно приобретает светло-жёлтый или зеленоватый цвет, исчезает каловый запах.
Оперативное пособие дополняют санацией и дренированием брюшной полости — промывают антисептическими растворами, электроотсасывателями («атмосами»), осушают салфетками.
Общие сведения и виды
Особенностью нарушений кишечной проходимости странгуляционной природы является то, что сжимается не только пищевой канал, проблема распространяется на сосуды и нервные окончания в брыжейке, что вызывает проблемы с кровоснабжением и становится причиной некроза участка органа. К этому виду нарушения проходимости относится 3 патологических состояния:
- заворот кишок;
- защемление;
- узлообразование.
Вернуться к оглавлению
Заворот кишок
Заворот обычно происходит в районах локализации брыжейки. Заворот чаще встречается в подвздошном отделе органа. Обычно причиной появления патологии являются рубцы или подобные патологии в полости живота, переедание после длительного голодания, усиление перистальтики органа. Завороты классифицируют на те, что происходят по оси кишки и по оси брыжейки. Патология сразу развивается в острой форме и сопровождается сильными болезненными ощущениями в виде схваток, что ощущаются в районе пупка или сверху в полости живота. Через брюшную стенку можно визуализировать перистальтику кишечника. Другие симптомы появляются быстро. Через треть суток симптоматика немного отступает, что не свидетельствует об улучшении.
По локализации патологии классифицируют на завороты:
- в слепой кишке;
- в илеоцекальном угле (по своей оси, по оси брыжейки, перегиб вокруг поперечной оси);
- в поперечно-ободочной кишке;
- в сигмовидной кишке (встречается чаще других).
Вернуться к оглавлению
Узлообразование
Узлообразование — патология, от которой начинается ранний некроз отделов тонкой и толстой кишок.
К странгуляционному нарушению проходимости относится узлообразование кишки. С развитием патологии возникают проблемы с кровоснабжением органа, отчего начинается ранний некроз отделов тонкой и толстой кишок. Патология встречается у 3−4 человек из 100 страдающих на кишечную непроходимость. Это крайне тяжелая форма заболевания, приводит к летальному исходу менее, чем через сутки от образования узла. Смертность достигает половины случаев, вне зависимости от хирургического вмешательства. Патология обычно затрагивает одновременно тонкую и сигмовидную кишки. Узлообразование происходит, когда одна кишка формирует ось, а другая «накручивается» вокруг, сдавливая первую. В итоге происходит двойная закупорка кишки.
Вернуться к оглавлению
Защемление
Защемление происходит в любой из кишок. Оно развивается на фоне заворота или узлоообразования или быть спровоцировано другими причинами, что являются общими для странгуляционных непроходимостей (например, перееданием после длительного голодания), в их числе механические закупорки просвета органа, например, при опухоли, грыже, спайках и т. д.
Вернуться к оглавлению