Врожденная катаракта представляет собой заболевание, при развитии которого происходит помутнение глазного хрусталика. В большинстве случаев детская катаракта врожденного характера возникает еще у новорожденных.
Однако бывают случаи, что такого рода патология проявляет себя не сразу. Поэтому подтверждение диагноза происходит спустя некоторый промежуток времени после детального обследования глазных яблок. Данное заболевание может иметь как двухсторонний, так и односторонний характер, то есть поражать 1 либо сразу 2 глаза.
[toc]
Врождённая катаракта (фото)
В основном врожденная офтальмологическая патология обнаруживается еще в младенческом возрасте, то есть в течение первых лет жизни малыша. Однако иногда данная болезнь может не проявляться в течение длительного периода времени, поэтому в медицинской практике нередко наблюдается такое явление, как врожденная катаракта у взрослых.
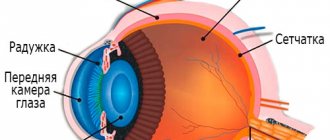
У здорового младенца хрусталик имеет вид прозрачной двояковыпуклой линзы. В нем нет кровоснабжения, а питательные вещества поступают в него посредством водянистой структуры глазного яблока.
В том случае, если происходит в результате воздействия определенных факторов нарушение структуры белковых волокон хрусталика. Данный орган начинает терять свою прозрачность, вследствие чего возникает его помутнение.
Причины возникновения и симптомы
Диагностирование врожденной катаракты остается сложным по причине того, что обычно, заболевание, на первых стадиях развития, обнаруживается только по жалобам пациента. И, все же, есть несколько симптомов, которые позволяют определить наличие врожденной катаракты у ребенка.
К таким симптомам относят:
частичное (очень редко – полное) помутнение зрачка, наличие на нем более светлых точек или дисков; косоглазие или патологическое ритмическое дрожание глазного яблока; по достижении двухмесячного возраста, у малыша не наблюдается фиксирования взгляда на лицах родителей или на игрушках; при рассмотрении различных предметов, ребенок поворачивается к ним только одним глазом (симптом будет отсутствовать в случае двусторонней врожденной катаракты).
Причин развития врожденной катаракты немного, к ним относят:
инфекционные заболевания матери на первом триместре беременности, в частности токсоплазмоз, краснуха, герпес; сахарный диабет у матери; метаболические нарушения в организме ребенка; патологические метаболические нарушения в организме матери во время вынашивания ребенка.
Симптомы
В норме все новорожденные имеют очень слабое зрение. Они видят лишь размытые очертания окружающих предметов и, к тому же, болезненно переносят яркий свет. Помимо этого, у маленьких деток имеется физиологическая дальнозоркость, которая может достигать +6 диоптрий. Это значит, что они плохо различают предметы, расположенные вблизи от них. Все это сильно мешает в диагностике катаракты.
Как правило, первые симптомы заболевания у ребенка выявляют в возрасте 2-6 месяцев. При массивном помутнении хрусталика малыш не может фиксировать взгляд на лицах близких, ярких игрушках или других предметах. Его глаза могут бесцельно блуждать и ни за что не «цепляться».
На врожденную катаракту могут указывать и другие симптомы:
- нистагм – хаотичные непроизвольные движения глазных яблок в направлении влево-вправо или вверх-вниз;
- появление в области зрачка белых пятен, которые можно заметить при внимательном рассмотрении;
- косоглазие – патологическое отклонение одного или обоих глазных яблок от своей нормальной оси;
- снижение остроты зрения, которое удается выявить в более старшем возрасте с помощью специальных тестов.
При односторонней катаракте ребенок фиксирует взгляд на предметах лишь одним глазом. Второй в это время может хаотично двигаться или отклоняться в другую сторону. Естественно, подобное явление должно насторожить родителей и заставить их обратиться к врачу.
Виды врожденной катаракты
Врожденные катаракты бывают разных типов, каждый из которых обладает индивидуальными нарушениями в тканях хрусталика, причинами возникновения и сопутствующими заболеваниями.
Различают такие основные типы врожденной катаракты:
капсулярная; полярная; слоистая; ядерная; полная; осложненная.
Капсулярная врожденная катаракта представляет собой изолированное поражение передней или задней капсулы хрусталика. В зависимости от площади и интенсивности помутнения, зрение может быть немного затуманенным или полностью отсутствующим. Причинами развития данного типа катаракты могут быть метаболические нарушения в материнском организме или внутриутробные воспалительные процессы (бактериального или вирусного происхождения).
Полярная врожденная катаракта – это поражение не только передней или задней капсулы, но и прилегающей к ней поверхности хрусталика. В большинстве случаев данное заболевание развивается в двустороннем варианте. Качество зрения напрямую зависит от силы и площади помутнения.
Слоистая врожденная катаракта представляет собой помутнение в центральной части хрусталика. Данный вид катаракты является наиболее распространенным. Опасность заключается в том, что в подавляющем большинстве случаев болезнь развивается в двустороннем варианте и практически полностью лишает зрения.
Ядерная врожденная катаракта всегда развивается одновременно на двух глазах, а причиной возникновения является наследственность. Обменные процессы в ядрах клеток хрусталиков сильно меняются, в результате чего прозрачность теряется практически полностью. Данный тип катаракты способен ухудшить зрение до показателя 0,1 или даже полностью лишить человека зрения.
Полная врожденная катаракта – данное заболевание развивается на обоих глазах одновременно, причем степень помутнения настолько велика, что в большинстве случаев дети рождаются слепыми, они обладают только светоощущением. Отличительной чертой данного типа катаракты является то, что ей сопутствуют и другие офтальмологические заболевания, наподобие таких, как: косоглазие, микрофтальмом, коломба сосудистой оболочки, нистагмома, гипоплазия желтого пятна и т.д.
Осложненная врожденная катаракта может развиваться в результате заражения матери и плода вирусными и бактериальными заболеваниями на первом триместре беременности. Данное заболевание всегда развивается в двустороннем варианте и почти всегда сопровождается другими болезнями. Отличительной чертой является то, что сопутствующие заболевания не всегда носят офтальмологический характер – это могут быть не только поражения глаз, но и слухового аппарата, речевого аппарата, нервной системы и различные пороки сердца.
Врожденные катаракты (Часть 2) | Руководство по детской офтальмологии
Описание
Существует большое число других форм врожденных катаракт с частичными, ограниченными помутнениями, которые обычно не-влияют на остроту зрения (или не намного снижают ее), их выявляют, как правило, на профилактических осмотрах.
К таким катарактам относится венечная (коронарная), характеризующаяся многочисленными ограничениями помутнениями, зеленовато-голубоватого цвета, которые располагаются в средних и глубоких слоях по периферии хрусталика подобно венку.
При передней аксиальной эмбриональной катаракта имеется помутнение хрусталика вблизи его переднезадней оси в области переднего ипсилонообразного шва эмбрионального ядра. Звездчатая катаракта швов характеризуется помутнением в области передних или задних швов хрусталика.
Множественные очень мелкие помутнения серовато-голубого цвета, диффузно рассеянные в области эмбрионального ядра, наблюдаются при точечной катаракте. Для ядерной порошкообразной катаракты характерно диффузное помутнение эмбрионального ядра, состоящее из пылевидных элементов.
Врожденная катаракта относительно редко представляет собой изолированное поражение хрусталика, часто она сочетается с другими патологическими изменениями органа зрения, а также других органов и систем организма ребенка. Различные дефекты органа зрения наблюдаются у 36,8 — 77,3% детей с врожденными катарактами: косоглазие, нистагм, микрофтальм, микрокорнеаг патология роговицы, стекловидного тела, сетчатки и зрительного нерва.
Косоглазие наблюдается у большого числа детей (до 83%) с врожденными катарактами. В одних случаях оно может быть осложнением катаракт, следствием резкого снижения зрения и глубоких нарушений сенсорно-двигательных связей зрительного анализатора. В других косоглазие является врожденной патологией, сопутствующей катаракте. Косоглазие при врожденных катарактах чаще бывает сходящимся, альтернирующим, преимущественно постоянным. Угол отклонения глаза варьирует от 5 до 60% чаще равняется 15 — 20°.
Нистагм, наблюдающийся у детей с врожденными катарактами, может быть врожденным и приобретенным, связанным с резким снижением зрения. Чаще встречается нистагм маятникообразный и смешанного типа, реже толчкообразный, он преимущественно горизонтальный, мелкокалиберный. Наиболее часто нистагм наблюдается при полных, пленчатых катарактах, сочетающихся с другими дефектами органа зрения, такими, как микрофтальм, микрокорнеа и др. Микрофтальм, характеризующийся уменьшением размеров глазного яблока и функциональной неполноценностью органа зрения, наблюдается у детей с врожденными катарактами.
Причинами врожденного микрофтальма могут быть наследственно-генетические факторы, а также внутриутробные воспалительные и дегенеративные процессы, задерживающие рост глазного яблока. Степень уменьшения глаза различна. При микрофтальме могут наблюдаться другие пороки развития глаза: колобомы сосудистого тракта и зрительного нерва, аплазия желтого пятна и др.
Микрокорнеа или малая роговица, в большинстве случаев отмечается при микрофтальме, но может встречаться и самостоятельно. При врожденных катарактах могут наблюдаться другие аномалии роговицы: ее помутнения, дермоидные кисты, мегалокорнеа.
Врожденные катаракты нередко сочетаются с различными изменениями стекловидного тела, в частности с его помутнениями разной степени выраженности — от небольших до грубых фиброзных. Нередкой находкой являются остатки не полностью редуцированной артерии стекловидного тела.
Аномалиями сосудистой оболочки при врожденных катарактах являются колобомы радужки и хориоидеи, поликория, смещение зрачка. Нередко наблюдаются гипоплазия и аплазия дилататора, гипоплазия радужки. Реже встречается радужки и роговицы, проявлениями которого служат задний эмбриотоксон, гиалиновые пленки и утолщения на задней поверхности роговицы, периферические передние спайки.
К изменениям глазного дна, выявляемым после удаления врожденной катаракты, относятся частичная атрофия зрительного нерва, миелиновые волокна, хориоретинальные очаги, гипоплазия желтого пятна, дистрофия сетчатки, перераспределение пигмента и др.
Обскурационная амблиопия, или точнее недоразвитие зрительного анализатора в результате отсутствия светового раздражителя сетчатки, — тяжелое осложнение врожденных помутнений хрусталика, которое является наиболее частой причиной низкой остроты зрения после удаления катаракты и несоответствия функциональных результатов оптическому эффекту операции.
Наиболее тяжелая обскурационная амблиопия развивается при полных (диффузных) помутнениях хрусталика. В целях профилактики поражений зрительного анализатора предложен метод, заключающийся в перманентном расширении зрачков с помощью мидриатиков и последующем раздражении глаз световыми стимулами. Эти манипуляции следует производить в первые 6 мес жизни, если к этому времени не сделана операция (экстракция катаракты).
Лечение
. Лечение врожденных катаракт хирургическое. Большинство авторов рекомендуют удалять врожденные катаракты при остроте зрения ниже 0,3. После экстракции катаракты проводят КоРрекцию афакии, плеоптическое и, по показаниям, ортопическое лечение мероприятия, направленные на устранение косоглазия, лечение нистагма.
Вопрос о сроках удаления врожденной катаракты решается индивидуально на основании клинической формы катаракты, остаточной остроты зрения, этиологии катаракты, общего состояния ребенка. В связи с опасностью возникновения обскурационной (депривационной) амблиопии при длительном существовании врожденной катаракты, а также необходимостью повысить остроту зрения, для того, чтобы ребенок мог развиваться, операцию целесообразно проводить в ранние сроки.
По данным большинства авторов, занимавшихся изучением изменений зрительного анализатора в условиях депривации, сенситивный период развития зрения приходится на период от 2-го до 6-го месяца жизни ребенка. В связи с этим указанный возраст является оптимальным для удаления врожденных катаракт у детей при наличии показаний к ранней операции.
Ранняя операция показана при:
- полных, полурассосавшихся, пленчатых катарактах;
- зонулярных, центральных, атипичных катарактах с диаметром помутнения более 3 мм, когда в условиях мидриаза невозможно осуществить ретиноскопию;
- наличии ригидного зрачка при всех формах врожденных катаракт в связи с тем, что в этих случаях невозможно достичь мидриаза, необходимого для проведения дооперационных мер профилактики амблиопии и недоразвития сетчатки;
- появлении нистагма при любой форме катаракты, что свидетельствует о нарушении развития глазодвигательного рефлекса.
Ранняя операция не показана при зонулярных катарактах с диском помутнения менее 3 мм, при которых можно выполнить ретиноскопию в связи с наличием в этих случаях, как правило, относительно высокой остаточной остроты зрения и отсутствии опасности развития тяжелой амблиопии. У таких больных операция может быть произведена в более поздний период.
Следует иметь в виду, что при врожденных катарактах, развитие которых связано с внутриутробной инфекцией (краснуха и др.), после ранней операции могут наблюдаться осложнения (иридоциклит).
Односторонние врожденные катаракты следует удалять практически в те же сроки, что и двусторонние. При любой форме катаракты операция должна быть отложена в тех случаях, когда имеются общие противопоказания к проведению хирургического вмешательства и наркоза (острые инфекции, хронические заболевания в стадии обострения и декомпенсации, наличие очагов фокальной инфекции, аллергический статус, увеличение вилочковой железы и др.).
Операцию в этих случаях проводят после лечения с разрешения соответствующих специалистов. При катарактах, происхождение которых связано с наследственными нарушениями обмена веществ (галактоземия, гомоцистинурия и др.), перед операцией необходимо провести корригирующее лечение.
Противопоказаниями к удалению врожденных катаракт могут быть обширная неоперабельная отслойка сетчатки, грубый фиброз стекловидного тела в сочетании с поражением сетчатки и др. Однако показания и противопоказания к операции в этих случаях устанавливают индивидуально на основании результатов клинико-функционального исследования органа зрения.
В связи с возрастными особенностями (прочность связочного аппарата хрусталика) для удаления катаракт у детей применяют эктракапсулярный метод. Интракапсулярную экстракцию в детском возрасте не применяют в связи с большой травматичностью операции и возможностью развития тяжелых осложнений, обусловленных прочностью волокон ресничного пояска и гиалоидо-капсулярной связки, тесной связью между задней капсулой хрусталика и передней пограничной мембраной стекловидного тела. Использовать зонулолитические средства для растворения волокон ресничного пояска у детей не рекомендуется.
Один из наиболее старых методов лечения врожденных катаракт — дисцизия. Принцип операции заключается в рассечении передней капсулы хрусталика дисцизионной иглой, в результате чего хрусталиковое вещество выходит в переднюю камеру, набухает и рассасывается.
Недостатками метода являются частые осложнения, связанные с оставлением хрусталикового вещества в глазу: формирование вторичной катаракты, вторичная глаукома, факогенный иридоциклит, а также медленное рассасывание катаракты, в связи с чем визуальный эффект операции появляется через несколько месяцев, в течение которых сохраняются условия для увеличения обскурационной амблионии.
В связи с перечисленными недостатками в настоящее время при мягких катарактах дисцизию не применяют. Двухэтапная операция, при которой вначале производят дисцизию, а через 2—3 нед, когда происходит набухание хрусталикового вещества, — выведение или аспирацию его, также не лишена указанных недостатков, поэтому не может быть рекомендована.
При зонулярных катарактах с небольшим (не более 5,0—5,5 мм) диском помутнения и существенным повышением остроты зрения при расширении зрачка мидриатическими средствами производят оптическую иридэктомию, преимуществом которой является сохранение аккомодации.
Однако метод имеет ряд существенных недостатков: не полностью восстанавливается зрение вследствие сохранения оптического препятствия в виде центрального помутнения хрусталика, изменяется форма зрачка, поэтому применять его- нецелесообразно.
При врожденных катарактах применяют различные модификации экстракапсулярной (линеарная) экстракции. Принцип операции заключается в экстракапсулярном удалении катаракты через небольшой (2,5 3,0 мм) разрез роговицы.
При хирургическом лечении врожденных катаракт широка используют метод аспирации. Принцип операции состоит в отсасывании хрусталикового» вещества. Достоинством аспирации является возможность удалить врожденные катаракты через маленький разрез (1,5—2,0 мм), что обеспечивает безопасность метода.
Цистотомом, введенным в переднюю камеру через разрез в роговице, лимбе или в лимбе под конъюнктивальным лоскутом, вскрывают переднюю капсулу хрусталика, вещество которого отсасывают через канюлю, соединенную со шприцем.
Целесообразно применять аспирационно-ирригационную технику, обеспечивающую большую эффективность и меньшую травматичность операции.Благодаря осуществляемой одновременно с аспирацией ирригации жидкости (чаще всего изотонического раствора хлорида натрия) поддерживается постоянная глубина передней камеры, в связи с чем исключается возможность травмирования инструментами эндотелия роговицы и радужки.
Операцию производят с помощью двух раздельных или сдвоенных канюль, одна из которых предназначена для осуществления аспирации, другая — ирригации. Отечественной промышленностью выпускается специальное устройство, предназначаемое для этих целей. Аспирацию зонулярных катаракт можно облегчить, предварительно введя в хрусталик 15—30% раствор сульфацил-натрия, вследствие чего вещество его в течение нескольких минут разжижается и мутнеет.
Эффективным, малотравматичным методом является факоэмульсификация, принцип которой заключается в эмульгировании катаракты с помощью ультразвука с последующей аспирацией хрусталикового вещества.
Предложенный для экстракции возрастных катаракт метод с успехом применяют при врожденных мягких катарактах. Операцию производят с помощью специального аппарата — факоэмульсификатора, обеспечивающего ультразвуковое воздействие и аспирацию — ирригацию с точным (благодаря компьютерной системе) балансированием притока и оттока жидкости, что позволяет на протяжении всего хирургического вмешательства поддерживать постоянными глубину передней камеры и внутриглазное давление.
Достоинства метода состоят в том, что он позволяет полностью удалить катаракту через разрез длиной 3 мм и сохранить заднюю капсулу хрусталика, а также малой травматичное операции, быстрой реабилитации больного.
Для удаления врожденных катаракт широко применяют отечественный ультразвуковой офтальмофрагментатор УЗХ-Ф-04—0, ультразвуковую факофрагментирующую систему «Sparta», витреотом , «Ocutom» (Франция). Установлена возможность устранить катаракту с помощью лазерфакопунктуры и последующей рассасывающей терапии.
Врожденные катаракты удаляют под операционным микроскопом с помощью микроинструментов. Операции производят в условиях сниженного внутриглазного давления, которого добиваются, принимая внутрь диакарб вечером накануне операции и утром в день операции. Для расширения зрачка за 30 40 мин до начала операции под конъюнктиву вводят 0,1% раствор адреналина гидрохлорида (0,2 мл).
Удаление катаракты производят через минимальные по длине (1,5—3,0 мм) разрезы роговицы, которые производят на расстоянии 0,5—1,0 мм от лимба, в лимбе или в лимбе под конъюнктивальным лоскутом. Используют также разрез в области плоской части ресничного тела.
По окончании операции добиваются герметизации разреза путем наложения швов с использованием микроигл и специального шовного материала толщиной 20—50 мк (нити из супрамида, капрона и др.).
Хирургическое вмешательство стремятся производить при сохраненной передней камере, что обеспечивается применением аспирационно-ирригационной техники. В тех случаях, когда задняя капсула прозрачна, ее сохраняют, очищая от субкапсулярных элементов специальными инструментами для предотвращения развития помутнений.
После окончания операции суживают зрачок миотическими средствами (пилокарпин, ацетилхолин) и восстанавливают переднюю камеру путем введения 0,85% раствора гидрохлорида натрия или стерильного воздуха. Под конъюнктиву вводят раствор антибиотика и накладывают бинокулярную повязку.
В послеоперационном периоде производят 3 -4-кратные инсталляции растворов антибиотиков, сульфаниламидных препаратов, кортикостероидов, мидриатиков и других средств по показаниям. Швы снимают, как правило, к исходу 2-й недели после операции.
Функциональные результаты хирургоплеоптического лечения врожденных катаракт и прогноз. В связи с применением микрохирургии значительно улучшились оптические результаты операций по удалению врожденных катаракт (рис. 109). Острота зрения после экстракции врожденных катаракт не всегда соответствует оптическому эффекту операций, что в большинстве случаев обусловлено обскурационной амблиопией и сопутствующими дефектами органа зрения. Острота зрения 0,3 и выше после лечения наблюдается у 26,7 29,4% больных, 0,05 -0,2 -у 46,8—48,5%, ниже 0,05 —у 23,8— 24,8%.
Наиболее высокие функциональные результаты хирургоплеоптического лечения отмечаются при зонулярных и центральных катарактах с небольшими дисками помутнения, относительно высокой остаточной остроты зрения, без сопутствующей патологии органа зрения.
У 83,6 — 89,9% детей острота зрения после лечения повышается до 0,2 и выше, у значительного числа больных восстанавливается бинокулярное зрение. Менее благоприятен прогноз при микрофтальме, нистагме и др. Функциональные результаты лечения односторонних катаракт значительно хуже, чем двусторонних. У 80,6 % детей острота зрения ниже 0,05.
Прогноз в отношении восстановления остроты зрения при врожденных катарактах определяется достигнутыми оптическими результатами операции, клинической формой катаракты, уровнем остроты зрения до операции, наличием или отсутствием сопутствующих дефектов органа зрения, а также тем, насколько своевременно произведено хирургическое лечение.
Лечение врожденной катаракты
Ранняя диагностика заболевания позволяет или остановить развитие катаракты без хирургического вмешательства, или провести операцию на глазу, тем самым, позволив зрительной системе ребенка полноценно развиваться. Поэтому всем родителям настоятельно рекомендуется уделять своим детям максимум внимания.
Если, при обнаружении, заболевание не имеет больших размеров и локализируется на участках, не мешающих полноценному развитию зрительной системы, то проводить операцию необязательно. В таком случае, офтальмологи назначают курс медикаментозного лечения, которое способно затормозить развитие заболевания и даже немного улучшить состояние глаза.
В случае активного роста катаракты, хирургическое вмешательство является единственным способом лечения. Благодаря развитию современной медицины и технологии, операции по удалению катаракты можно проводить в любом возрасте. Для эффективного устранения заболевания используются специальные ультразвуковые приборы, зонды которых, через небольшую прорезь, вводятся в пораженный глаз ребенка. Зонд испускает ультразвуковые волны, которые разжижают пораженные катарактой хрусталик или капсулу. После их полноценного разжижения, через уже готовую прорезь в роговице, из глаза устраняется его пораженная часть, на замену которой устанавливается искусственный эластичный самофиксирующийся хрусталик из силикона или акрила. Разрез в роговице, через который осуществляются все манипуляции, настолько минимален, что накладывания швов не потребуется: он сам герметизируется, спустя некоторое время после операции. Данное операционное вмешательство не потребует госпитализации ребенка и сдачи многочисленных анализов, а сама процедура по удалению катаракты длится не больше часа, а обычно – лишь 15-20 минут.
Если операция проводится одновременно на двух глазах, то искусственный хрусталик сразу не вживляется. На ранних сроках жизни, ребенок развивается без хрусталиков в глазах, спустя полтора-два года начинаются процедуры по контактной коррекции, и только в возрасте 4-5 лет, ребенку вживляются искусственные линзы.
Чем раньше будет диагностирована и устранена врожденная катаракта, тем лучше, поскольку, будучи пораженным болезнью, глаз начнет неправильно развиваться, и в будущем, при позднем устранении катаракты, восстановить полноценное зрение будет невозможно.
Среди врожденных патологий органов зрения врожденная катаракта встречается более чем в пятидесяти процентах случаев. Проявляется заболевание в помутнении хрусталика глаза. Этиология патологии носит, как наследственный характер, так и приобретенный внутриутробно.
Методика лечения
Врожденная катаракта лечится только посредством проведения хирургического вмешательства, которое подразумевает ее удаление. Однако оперативное вмешательство проводится, если ребенок достиг возраста 2-3 месяцев.
Это связано с тем, что в более раннем возрасте использование общего наркоза при проведении операции может нанести серьезный вред здоровью малыша. Операция по удалению катаракты двух или трехмесячным детям производится аспиративно-ирригационным методом.
Существует несколько других способов оперативного вмешательства, позволяющих удалить глазной дефект:
- Криэкстракция. Такая операция выполняется при помощи специального медицинского прибора, называемого криоэкстрактором. Использование данного метода, подразумевает извлечение глазного хрусталика путем его прикрепления к наконечнику прибора, имеющему низкую температуру. После этого на место хрусталика устанавливается специальная линза.
- Факоэмульсификация. Проведение такой операции характеризуется воздействием ультразвукового излучения на пораженный хрусталик через проделанные заранее отверстия. После этого он трансформируется в эмульсию, которая удаляется через эти отверстия.
Время проведения оперативного вмешательства по удалению катаракты в основном занимает 2 часа.
Операции с имплантированием соответствующих линз в глазные яблоки проводятся только детям старше 4 лет!
Что представляет собой врожденная катаракта глаза?
Катаракта – это патологическое видоизменение глазного хрусталика. Изменение выражается в его помутнении, деформации по форме и размерам. Может носить односторонний или двусторонний характер.
Часто, параллельно с этим заболеванием, проявляется какая-либо ещё аномалия органов зрения.
Распознать врожденную катаракту можно по помутнению глаза в области зрачка. Форма помутнения может быть разной:
Диффузная размытая. В виде точки. В виде диска.
Лечение врожденной катаракты, в зависимости от вида заболевания, может быть медикаментозным или оперативным.
Наиболее распространены следующие виды врождённой катаракты глаз:
Слоистая катаракта, как правило, имеет двусторонние проявления. Пораженный участок расположен по центру глаза. В средине его находится мутноватое, полупрозрачное ядро. При этом виде патологии в ста процентах случаев зрение значительно снижено.
Ядерная врожденная катаракта имеет генетически обусловленные причины. Заболевание носит ярко выраженный наследственный характер. Помутнение затрагивает центральные отделы хрусталика и имеет пылевидную форму. Встречается ядерное двустороннее помутнение хрусталика, при которой сильно падает зрение. Бывают также случаи, когда помутнение локализуется в виде эмбрионального ядра — при этом наблюдается незначительное снижение зрения. При полярной врожденной катаракте заболеванием поражается капсула хрусталика и его вещество у заднего и переднего полюсов. Поражение при полярной форме данного заболевания может иметь разные размеры и форму. Пропорционально их величине снижается и зрение. Каспулярная форма представляет собой изолированное помутнение задней либо передней капсулы хрусталика. Причиной возникновения данной патологии являются внутриутробные воспалительные процессы либо вирусные инфекции, перенесенные беременной женщиной. Помутнение капсулы хрусталика варьируется по форме и размерам. От размеров помутнения зависит, насколько снижено зрение человека. Полное врожденное помутнение хрусталика носит двусторонний характер. Хрусталик при этом полностью мутный — ребенок рождается слепым. У него есть лишь ощущение света. При данном виде патологии слепота возникает ещё на стадии внутриутробного развития, или может окончательно сформироваться в первые месяцы после рождения младенца.
Полное помутнение хрусталика сопровождается дополнительными патологиями развития органов зрения:
Косоглазием. Нистагмом. Колобомой сосудистой оболочки. Микрофтальмом. Гипоплазией желтого пятна и другими.
В редких случаях со временем может происходить рассасывание полной врожденной катаракты. Тогда на её месте образуется плёнчатая патология, поскольку после рассасывания остается плёнка.
Осложненный вид заболевания глаза возникает, как правило, на фоне таких врожденных патологий, как: Врожденные аномалии органов слуха вплоть до полной глухоты. Тяжелые врожденные сердечные патологии, в частности, порок сердца.
Факторами, провоцирующими развитие данной формы врожденной катаракты, могут стать:
Вирусная краснуха. Диабет. Галактоземия. Другие тяжелые заболевания.
У детей врожденная катаракта встречается без явно выраженных признаков помутнения хрусталика. Чтобы исключить у ребенка данную патологию, необходимо показать его глазному врачу.
Разновидности помутнения хрусталика
Большое количество разнообразных факторов, которые провоцируют развитие болезни, обуславливают полиморфность патологии. Классификация форм представлена в таблице:
| Вид | Клиническая картина |
| Передняя | Помутнения локализованные на передней капсуле |
| Задняя | Поражена только задняя капсула |
| Зонулярная | Серо-белые включения на заднем полюсе ядра |
| Веретенообразная | Тонкое веретено от переднего до заднего полюса |
| Центральная | Шаровидное, диаметром 2 мм в центре |
| Пленчатая | Хрусталик светло-серый, с течением массы разжижается, сморщиваются |
| В центре может плавать мелкое темное ядро | |
| Звездчатая | Патологическое напыление в области эмбриональных швов |
Врожденное заболевание передается генетически, независимо от протекания беременности.
Существует классификация по степени снижения зрения (I-III степень). Выделяют врожденный и внутриутробный тип. В первом случае болезнь наследуется от родителей, а во втором обусловлена действием повреждающих факторов. Помутнение хрусталика может быть в одном глазу или поражать обе стороны. Некоторые формы только двусторонние, например, пленчатая катаракта у детей, сформированная на фоне врожденного сифилиса.
От вида, локализации и обширности заболевания зависит тактика лечения и прогноз для пациента.
Причины врожденной катаракты глаз у детей и взрослых
Все причины возникновения данной патологии органов зрения можно разделить на:
Наследственные. Приобретенные внутриутробно.
Около одной трети всех случаев врожденного заболевания глаз у детей и взрослых относятся к категории наследственных.
Также, довольно часто, она возникает на фоне таких генетически обусловленных патологий, как:
Синдром Дауна. Синдром Ротмунда. Синдром Вернера.
Такое помутнение хрусталика развивается не сразу, а отсрочено, по мере проявления симптомов данных заболеваний.
Так, при синдроме Вернера заболевание может развиться в промежутке между двадцатым и сороковым годом жизни человека.
При синдроме Ротмунда — проявляется в третьей декаде жизни человека.
Во время внутриутробного развития ребенок может пострадать, и, как следствие — получить патологию, после перенесения беременной женщиной следующих заболеваний:
Краснуха. Цитомегаловирусная инфекция. Ветряная оспа. Токсоплазмоз. Герпес. Сифилис.
У ребенка также может развиться внутриутробно в тех случаях, если женщина больна:
Сахарным диабетом. Миотонической дистрофией. Гипокальциемией. Галактоземией. Болезнью Вильсона-Коновалова.
Внутриутробно рассматриваемая патология у детей возникает также в том случае, если плод сам пострадал от глазных воспалительных инфекций: например, от ирита – воспаления радужной оболочки глаза.
Симптоматика
Врожденная катаракта глаза у детей тяжело поддается диагностике. Основной субъективный симптом — снижение или отсутствие зрительных функций. Наличие его достоверно определяют с 2—3 месяцев, когда малыш начинает следить за яркими предметами. В редких случаях (при центральном, пленчатом типе) у ребенка невооруженным глазом отмечается молочно-белое затемнение на фоне радужки. Косоглазие и нистагм (ритмичные движения глазного яблока в вертикальном или горизонтальном направлении) могут указывать на одностороннее отсутствие зрения. При недоразвитии хрусталикового аппарата и сопутствующем подвывихе отмечают факоденез (его дрожание).
Доктор осматривает младенца сразу после рождения, чтобы исключить проблемы с глазами.
Чтобы не пропустить глазные симптомы у новорожденных, неонатологи еще в родильном доме проверяют наличие зрачкового рефлекса, объем движения глазных яблок. У малышей без сопутствующих патологий плановая консультация окулиста назначается в 3 месяца. При рождении недоношенного ребенка консультация офтальмолога проводится ежемесячно.
Как лечат врожденную катаракту глаз сегодня — когда нужна операция?
К главным симптомам проявления врожденной катаракты глаза относятся, помимо помутнения в области зрачка, ещё и такие как:
Нистагм. Косоглазие. Отсутствие у ребенка признаков слежения за игрушками взглядом. Рассматривание ребенком предметов одним глазом. При этом малыш норовит повернуться к изучаемому объекту какой-то одной стороной. Отсутствие у ребенка фиксации взгляда на игрушках и на лицах людей.
Для установления точного диагноза крайне важен прогноз. В зависимости от формы назначается и метод лечения.
Следует понимать, что данная патология медикаментозно не вылечивается!
Однако — далеко не всегда сразу применяется оперативное вмешательство. При постановке диагноза лечение разрабатывается индивидуально.
В случае, когда локализация помутнения хрусталика глаза не мешает нормальному развитию зрения ребенка, назначают консервативную поддерживающую терапию и наблюдают в динамике.
Катаракту, которая не дает развиваться зрению малыша правильно, следует удалять, как можно скорее.
Важно не допустить такого тяжелого осложнения врожденной катаракты, как амблиопия – сильная потеря зрения, которая не восстанавливается.
При установленном диагнозе лечение путем хирургического вмешательства проводится детям, начиная с двух-трех месяцев жизни. До 6 недель малышам не назначают операций из-за риска осложнений после общего наркоза.
В трехмесячном возрасте для удаления патологического хрусталика у детей достаточно сделать совсем небольшой надрез, поскольку мягкое ещё вещество легко удаляется аспиративно-ирригационным методом.
Сегодня для удаления врожденной катаракты глаза проводится несколько видов операций.
Способ интракапсулярной экстракции катаракты заключается в удалении хрусталика вместе с капсулой. При операции по способу экстракапсулярной экстракции катаракты капсула хрусталика остается на месте. Удаляется лишь ядро и вещество.
Операция по методу криоэкстракции заключается в извлечении хрусталика путем примораживания его к охлажденному инструменту криоэкстрактора.
Наиболее распространенным видом оперативного вмешательства является факоэмульсификация. Во время такой операции делается несколько очень небольших разрезов по 2-3 мм. Через них на массу хрусталика воздействуют ультразвуком, преобразуя вещество хрусталика в эмульсию. Затем размягченное вещество хрусталика извлекается. На место пораженного хрусталика помещают особую гибкую линзу. Она внутри глаза расправляется и фиксируется.
Детям операции с имплантацией интраокулярных линз назначают в возрасте четырех-пяти лет!
В более раннем возрасте малышам проводят операции по методу ирригации-аспирации.
Главная Заболевания глаз Катаракта
Врожденной катарактой называют помутнение хрусталика, которое имеет место у новорожденного ребенка. Однако достаточно часто эта патология выявляется не сразу, а спустя время после детального обследования.
При появлении любых признаков, которые указывают на катаракту у ребенка, следует обратиться за помощью к офтальмологу.
Хрусталик у здорового ребенка представляет собой прозрачную двояковыпуклую линзу, представляющую собой преломляющуюся среду. В ней отсутствует иннервация или кровоснабжение, а питание производится благодаря водянистой структуре органа зрения.
Существуют факторы, приводящие к нарушению состава белков волокон хрусталика, в результате чего он теряет свою прозрачность.
Согласно статистическим данным, это заболевание диагностируют у одного новорожденного ребенка из двух тысяч. Причем поражение обычно бывает односторонним.
Лечение
При наличии небольших помутнений, лечение врожденной катаракты проводят консервативно. Больному ребенку при этом назначают цитопротекторы и витамины. К сожалению, при массивной катаракте медикаментозная терапия не оказывает нужного эффекта.
Хирургическое лечение показано детям с центральным помутнением хрусталика, которое сильно снижает остроту зрения. Специалисты рекомендуют удалять такую катаракту в возрасте 6 недель–3 месяцев. Операцию чаще всего выполняют методом ирригации-аспирации. Вопрос о времени имплантации интраокулярной линзы до сих пор вызывает споры в медицинских кругах.
Некоторые врачи считают, что постановка ИОЛ препятствует нормальному росту и развитию глазного яблока. Следовательно, искусственный хрусталик лучше имплантировать ребенку позже, в возрасте трех и более лет.
С другой стороны, интраокулярная линза обеспечивает наиболее качественную и физиологическую коррекцию зрения. Ее постановка помогает избежать развития амблиопии и других нежелательных последствий отсутствия хрусталика.
Классификация
Данная патология имеет довольно много разновидностей, каждой из которых присущи некоторые особенности:
Капсулярная катаракта – это изолированное поражение задней или передней капсулы хрусталика. В такой ситуации зрение может быть слегка затуманенным или полностью отсутствовать – все зависит от площади поражения. К развитию этой патологии приводят обменные нарушения в организме матери или воспаления во время внутриутробного развития.
Полярная катаракта – поражение не только капсулы, но и поверхности хрусталика. Как правило, это форма патологии отличается двусторонним поражением. На качество зрения влияет интенсивность и площадь поражения.
Слоистая катаракта – поражение центральной области хрусталика. Такая форма заболевания встречается наиболее часто, ее опасность в том, что ребенок практически полностью теряет зрение. Основная причина развития патологии кроется в наследственной предрасположенности.
Полная катаракта – эта патология развивается сразу на двух глазах, причем для нее характерна настолько сильная степень помутнения, что, как правило, дети рождаются слепыми. Кроме того, полной катаракте сопутствуют другие заболевания глаз – косоглазие, гипоплазия желтого пятна.
Осложненная катаракта – это заболевание является следствием заражения вирусными или бактериальными инфекциями на ранних этапах беременности. В этом случае страдают сразу два глаза, и практически всегда присутствуют другие заболевания. Причем сопутствующие патологии совсем не обязательно затрагивают именно глаза – нарушения могут касаться органов слуха, речевого аппарата, сердца или нервной системы.
Профилактика
Чтобы избежать дальнейшего прогрессирования заболеваний глаз, ребенка нужно обязательно показать офтальмологу. Врач выпишет специальные глазные капли, которые необходимо использовать строго по инструкции. Большой эффективностью славятся примочки с чистотелом, которые нужно прикладывать к глазам на всю ночь. Они не только помогут снять неприятные ощущения, но и благотворно скажутся на зрении. Не стоит забывать и про соблюдение правильного рациона питания. Следует употреблять в пищу фрукты и овощи, молочные продукты, орехи, морепродукты, зелень, ягоды, особенно чернику. Желательно исключить всю жирную и жареную пищу, соления, копчености, острые блюда. После возвращения домой с улицы, лицо нужно мыть специальным гелем, чтобы удалить с него всю пыль.
В летнее время года врачи рекомендуют использовать солнцезащитные очки, которые уберегут глаза от воздействия ультрафиолетовых лучей. Следует ограничивать время просмотра телевизора или игр за компьютерной техникой до часа в день. При этом нужно делать небольшие перерывы на гимнастику для глаз. Читать желательно только днем при хорошем освещении, но если такой возможности нет, то следует купить качественную и яркую настольную лампу, при которой ребенок не будет напрягать зрение.
Причины развития заболевания
Существует целая группа факторов риска, которые повышают угрозу развития врожденной катаракты:
Генетическая предрасположенность – эта болезнь может быть унаследована по аутосомно-доминантному типу.
Нарушения обменных процессов – гипокальциемия, миотоническая дистрофия, сахарный диабет.
Генетически обусловленные патологии у ребенка – это может быть синдром Дауна, Лоу или Марфана.
Внутриутробные инфекционные заболевания – развитие врожденной катаракты нередко провоцируют сифилис, краснуха, токсоплазмоз, герпес, ветряная оспа.
Внутриутробные воспалительные процессы органов зрения – к примеру, ирит.
Прогноз и меры профилактики
Если маленькому пациенту в первые 6 месяцев жизни не сделать операцию прогноз по сохранению зрения неблагоприятный. Обуславливается тем, что нервные связи зрительного анализатора с мозгом формируются сразу после рождения, путем «тренировки» клеток сетчатой оболочки светом. Если этого не происходит нервная ткань отмирает и восстановить ее уже невозможно.
Профилактикой является стандартный скрининг беременных (ВИЧ, RW). Скомпрометированных по инфекционной патологии лиц следует обследовать на TORCH-инфекции. Необходима генетическая консультация будущих матерей, у которых в семье были случаи врожденной катаракты. Важна своевременная ультразвуковая диагностика состояния плода. При подозрении на инфекционные или обменные болезни возможны множественные пороки развития. Это показание к прерыванию беременности.
Диагностика на ранней стадии
Диагностика этого заболевания начинается с посещения врача-офтальмолога. Чтобы своевременно выявить патологию, нужно знать, какими симптомами она сопровождается:
помутнение зрачка; отсутствие фиксации взгляда в возрасте двух месяцев; косоглазие; рассматривание предметов одним глазом; нистагм; тяжелая амблиопия – слепота, связанная с отсутствием лечения.
Кроме того, детский офтальмолог должен провести следующие виды исследований, которые помогут обнаружить заболевание:
Офтальмоскопия. Оптическая когерентная томография. Щелевая биомикроскопия. Эхоофтальмоскопия – УЗИ глазного яблока.
Терапия
Чем раньше получится обнаружить катаракту, тем выше шансы на успешное избавление от нее. Когда катаракта удаляется у ребенка в возрасте до полугода, вероятность правильного развития глаз максимальна. При этом двухсторонняя форма лучше и быстрее излечивается, чем односторонняя.
Благодаря развитию современной медицины прогноз у заболевания благоприятный, но зависит от следующих факторов: степени тяжести болезни, площади поражения, а также сопутствующих заболеваний.
Народные способы
Имеется множество народных способов лечения катаракты. Наиболее популярные из них следующие:
- Капли с медом и яблоком. Берется небольшое яблоко, с него срезается верхняя часть. После этого удаляют всю сердцевину. В получившуюся выемку кладут 2 чайные ложки меда. Затем яблоко закрывается сверху срезанной верхушкой. В таком виде фрукт оставляют на 2 дня. По истечении данного времени сок из яблока переливают в емкость. Затем жидкость закапывают в глаза по одной или две капли три раза в день. Средство хранится в холодильнике.
- Мед. Для компресса из меда берут 1 ч.л. этого продукта на 1 стакан горячей воды и кипятят несколько минут. После охлаждения в смеси смачивают кусок марли и прикладывают на глаза в качестве компресса. Эту процедуру проводят ежевечерне, выдерживая марлю на глазах в течение 5 минут.
- Луковые капли. Луковицу очищают, натирают на терке и сцеживают из кашицы сок, который затем смешивают с водой 1 к 1. Воду лучше брать очищенную или дистиллированную. Полученный настой каждый день закапывают в глаза.
- Настой из ростков картофеля. Ростки картофеля собирают и высушивают. Сухие ростки (1 ст.л.) заливаются водкой (0,5 литра). Получившуюся смесь настаивают неделю в темном прохладном месте. Настой применяется по одной чайной ложке трижды в день.
Медикаментозное лечение
Медикаментозное лечение несет за собой следующую цель: усиление кровообращения; улучшение обменных процессов, которые оказывают влияние на прозрачность хрусталика; насыщение глаза витаминами и другими недостающими веществами.
Капли для лечения должны содержать следующие вещества: никотиновую кислоту, К, Mg, Са, C, B2, а также PP. Наиболее распространенными препаратми для лечения катарактыявляются Тауфон и Эмоксипин. Однако большим недостатком данных средств является то, что в открытом виде они могут храниться всего неделю, а потом теряют свои полезные свойства.
В этом плане преимущество за импортными препаратами, такими как:
- Квинакс (Бельгия.
- Каталин (Япония).
- Катахром (Финляндия).
- Сенкаталин (Индия).
- Вицеин и Витайодурол (Франция).
Для излечения катаракты без операционного вмешательства могут назначаться таблетки с витаминными комплексами. Данные препараты усиливают воздействие капель.
Данный метод лечения имеет определенные недостатки: длительное использование капель и таблеток может отрицательно сказаться на общем здоровье глаз. Поэтому офтальмологи советуют применять препараты курсами с перерывом между ними. Еще одним минусом является достаточно высокая стоимость капель.
Полезное видео
Причины, виды и стадии (степени) катаракты:
Операция
В том случае, если размер помутнения в толще хрусталика велик и отрицательно влияет на остроту зрения, то офтальмолог может посоветовать удаление катаракты хирургическим путем.
Когда назначается?
Лечение при помощи операции назначается в том случае, если катаракта ухудшает зрение настолько, что это сказывается на дальнейшем развитии ребенка. В случае же врожденной катаракты операцию советуют проводить в максимально короткие сроки.
Подготовка
В клинике пациенту могут дать легкий седативный препарат, после чего его готовят к операции. Кожу вокруг глаза протирают бактерицидным средством во избежание попадания бактерий. После этого ребенку делают анестезию и накрывают его лицо стерильными салфетками, оставляя открытой только область оперируемого глаза.
Особенности хирургического лечения
Существуют различные подходы к терапии врожденной катаракты.
Если она негативно сказывается на центральной остроте зрения, катаракту следует удалить в ближайшее время. Если же расположение помутнения не влияет на четкость центрального зрения, подобная катаракта не нуждается в оперативном лечении, однако требует динамического наблюдения.
При этом операция тоже связана с угрозой развития осложнений – в частности, повышением внутриглазного давления. Общий наркоз, используемый при хирургическом вмешательстве, также является фактором риска.
Многие врачи утверждают, что подходящий возраст ребенка для хирургической коррекции – от 6 недель до 3 месяцев. Сегодня проводится несколько видов вмешательств:
экстракапсулярная экстракция катаракты; криоэкстракция; интракапсулярная экстракция катаракты; факоэмульсификация.
Формы проявления катаракты
Проявлений данного заболевания существует огромное множество. Если у взрослых они наиболее заметны, поэтому такие больные могут легко описать свои ощущения, то ребенок в плане постановки диагноза является сложным пациентом. Самыми явственными нарушениями, на которые нужно обратить внимание при осмотре, являются:
Бывают и такие разновидности катаракты глаза у ребенка, при которых у них передние и задние отделы глаза подвергаются мутации. При этом локализовать помутнение довольно сложно. Когда эти показатели говорят об усложненной форме заболевания, приходится назначать гораздо более сложное лечение с постоянным поддержанием уровня зрения даже после хирургического вмешательства.
В случае развития есть только два выхода лечения катаракты у ребенка:
Диагностика катаракты у детей
Врожденную катаракту часто диагностируют при первом осмотре малыша после рождения. Однако далеко не всегда педиатр констатирует проблемы со зрением у ребенка. Чаще всего болезнь выявляют при повторном обращении в клинику для планового осмотра. Также родители при выявлении симптомов самостоятельно записывают детей на прием к окулисту.
Офтальмолог в первую очередь занимается сбором анамнеза – сведений, которые помогут в постановке диагноза (сведения об истории болезни, перенесенных заболеваниях и т.д.). После чего происходит проверка остроты зрения, исследуется сетчатка глаза, выявляются поля зрения, измеряется давление внутри глазного яблока.
Возможные обследования, которые должен пройти ребенок для точной постановки диагноза:
- офтальмоскопия – оценка состояния глазного дна при помощи зеркального или электрического офтальмоскопа;
- оптическая когерентная томография (ОКТ) – при помощи специального прибора сканируют слои сетчатки, после чего изображение передается на монитор;
- биомикроскопия – исследование роговицы, хрусталика, переднего отрезка глаза. Диагностика проходит в полной темноте, офтальмолог направляет луч света на хрусталик пациента и через микроскоп, установленный на специальном приборе, определяет прозрачность хрусталика, силу преломления и т.д.
Детям старшего возраста назначают проверку остроты зрения по таблице Сивцева или Орловой. В строчках первой таблицы расположены буквы, поэтому такую диагностику проводят детям школьного возраста. В таблице Орловой вместо букв размещены картинки, из-за чего таблицу применяют для проверки остроты зрения пациентам, которые еще не знают алфавит.
Как лечить катаракту у детей
Лечение катаракты медикаментозными средствами не является эффективным. Глазные капли могут только замедлить процесс развития болезни, но не вернуть полноценное зрение. Единственным выходом для маленьких пациентов является операция.
Оперативное вмешательство проводится с учетом следующих факторов:
- возраст пациента;
- степень развития катаракты;
- вид заболевания;
- наличие сопровождающих болезней.
Операцию катаракты проводят под общим наркозом. Суть лечения заключается в том, что пораженный хрусталик извлекают, а на его место ставят новый, который и будет играть роль естественной линзы. Искусственный хрусталик имеет большую оптическую силу, что позволяет ребенку вернуть полноценное зрение. Имплант заменяется по мере роста ребенка.
Удаление катаракты хирургическим методом занимает от 15 минут до получаса, в зависимости от сложности случая. Грудных детей после операции помещают в стационар, а дети постарше могут проходить восстановительный период в домашних условиях.
Успех операции зависит также от процесса реабилитации. Глаз заживает около двух недель. Чтобы избежать появления осложнений, необходимо выполнять назначения врача: использовать специальные глазные капли для профилактики инфекционных заболеваний, регулярно приходить на осмотр, избегать попадания в глаза воды на протяжении одного месяца.
Для коррекции зрения офтальмолог также может приписать ношение очков. Это возможно при двусторонней форме заболевания. Очки могут быть с мультифокальными и бифокальными линзами. Первые помогают фокусировать зрение на предметах, которые находятся вблизи, вдали и на среднем расстоянии от ребенка. Бифокальные позволяют хорошо видеть то, что находится далеко или близко.
Основные причины детской катаракты
Врожденная катаракта у детей развивается внутриутробно и может возникнуть из-за таких факторов:
- вирусное заболевание в период первого триместра беременности;
- злоупотребление алкоголем, наркотическими или противозачаточными средствами во время беременности;
- хронические болезни родителей;
- разный резус-фактор у мамы и ребенка;
- недостаток витаминов;
- метаболические нарушения.
Причиной возникновения врожденной катаракты могут стать преждевременные роды. У недоношенных детей зрительная система является не полностью сформированной, из-за чего может начаться развитие катаракты и других глазных заболеваний.
Приобретенная детская катаракта возникает из-за негативного влияния на неокрепший организм внешних факторов:
- травмы головы, глаз;
- плохая экология;
- болезни малыша (сахарный диабет, инфекция, токсокароз и другие);
- прием неподходящих для детей лекарственных препаратов;
- нарушенный обмен веществ;
- радиационное излучение.
В зависимости от причины катаракты у детей и характера протекания болезни назначают соответствующее лечение. Если обратиться за помощью в клинику на начальных стадиях развития патологии, удается восстановить возможность хрусталика фокусировать световые лучи.
Симптомы
Выявить симптомы катаракты у маленьких детей родителям достаточно сложно. Следует внимательно наблюдать за поведением ребенка. Признаки катаракты у новорожденных:
- зрачки серого/белого цвета;
- глаза ребенка быстро бегают, не фокусируются на одной точке;
- ребенок не наблюдает за происходящим вокруг или рассматривает предметы одним глазом;
- косоглазие.
У годовалых и детей возрастом постарше катаракта проявляется постепенно. Острота зрения снижается в зависимости от степени поражения хрусталика.
Симптомы детской катаракты:
- затуманенный взгляд;
- при просмотре картинки или фото ребенок не может четко ответить что именно там изображено из-за смазанности линий;
- в обычных ситуациях из жизни ребенок ведет себя иначе, становится раздражительнее, замыкается в себе;
- жалобы на мелькание перед глазами точек, полос;
- цвет предметов искажается, оттенки путаются.
Диагностика заболевания
Диагностические процедуры включают сбор анамнеза, офтальмологическое обследование, инструментальные методы.
- Анамнез: заболевание матери или прием лекарств во время беременности. Системные или глазные заболевания в новорожденном и детском возрасте. Облучение, травма. Врожденная катаракта в семье.
- По возможности определения остроты зрения каждого глаза в частности с применением таблиц с палочками, рисунков или оценить, как ребенок следит за малыми игрушками или светом.
- Офтальмологическое обследование для выявления роли катаракты в снижении остроты зрения. Определить размеры и локализацию катаракты, возможность отслоения сетчатки методом прямой офтальмоскопии при нормальном (нерасширенном) зрачке. Полезным является исследование с помощью портативной щелевой лампы, а также ретиноскопа (притупление рефлекса ретиноскопии свидетельствует, что катаракта существенно влияет на зрение). Выявление признаков сопутствующей глаукомы (увеличенный диаметр роговицы, ее отек, разрывы Десцеметовой мембраны) и патологии сетчатки, если имеются.
Профилактика детской катаракты
Если один из родителей (или оба родителя) болен катарактой, то сообщить об этом гинекологу нужно еще перед зачатием ребенка. Необходимо пройти обследования для выявления фактора наследственности заболевания. Для исключения развития катаракты внутриутробно матери ребенку прописывают специальное лечение, прием витаминов. Также будущая мама должна:
- отказаться от употребления алкоголя и сильнодействующих лекарственных препаратов;
- вовремя заниматься лечением инфекционных болезней, если они возникнут во время беременности;
- оберегать себя от травм, излучения;
- проводить больше времени на свежем воздухе;
- правильно питаться;
- меньше переживать и волноваться, чтобы исключить риск преждевременных родов.
Для профилактики приобретенной катаракты у детей необходимо придерживаться таких рекомендаций:
- обеспечьте оптимальное освещение в детской, чтобы ребенку было комфортно играть и заниматься учебой;
- следите з питаем ребенка. В его рационе всегда должны присутствовать овощи, рыба, фрукты, молочные продукты, чтобы организм насыщался витаминами и минералами;
- больше гуляйте на свежем воздухе. Ограничьте время просмотра мультфильмов, игр за компьютером или планшетом;
- не забывайте проходить плановые осмотры у офтальмолога каждый год;
- следите за гигиеной ребенка. Инфекционные заболевания, связанные с немытыми руками, являются одной из причин возникновения болезней глаз;
- приобретите для ребенка солнечные очки. Это необходимо делать только в оптике под руководством специалиста. Иначе есть риск купить очки с линзами плохого качества, которые не будут защищать глазное яблоко от ультрафиолетового излучения и яркого света.