Когда давать
Антибиотиками лечатся абсолютно не все инфекционные заболевания. Так, раздражителем дифтерии, заболеваний грибкового характера, столбняка и ботулизма у деток являются токсины. Основой синусита и воспалительных болезней слизистой бронхов – вирусы. Воспаления околоносовых пазух, ушей и горла, сопровождаемые лихорадочными состояниями, чаще бывают вызваны воздействием бактерий. Антибиотики влияют только на очень простые микробы и бесполезны при вирусных заболеваниях, например как грипп, гепатит, ветрянка, герпес, краснуха, корь.
Подобным образом, если у ребенка только начался насморк, заболело горло или увеличилась температура, не нужно тут же использовать антибиотики. Более того, после курса одного из препаратов конкретного ряда в организме потихоньку формируется резистентность (сопротивляемость) возбудителей заболевания к этому препарату и слабая чувствительность ко всему ряду. Благодаря этому назначение антибиотиков при ОРВИ у деток резонно только в случае если к инфекции присоединилась бактериальная флора, а это происходит как правило не раньше, чем на 3-4 день заболевания.
Антибиотики и лактация
Опасны ли антибиотики для малыша, если их принимает кормящая мама? Все зависит от типа препарата. Совместимыми с грудным вскармливанием считаются пенициллины, макролиты и цефалоспорины.
Если лечение проводится с их помощью, лактацию можно продолжать. Но эти лекарства могут вызвать побочные эффекты и у мамы, и у ребенка, среди которых:
- аллергия
- дисбактериоз
- понос
- запор и так далее
Для их профилактики маме стоит принимать пробиотики («Бифидумбактерин», «Линекс»), а также кисломолочные продукты. По согласованию с врачом средства с полезными бактериями можно давать ребенку.
Запрещены при грудном вскармливании аминогликозиды, тетрациклин, левомицетин, линкомицин, метронидазол, некоторые фторхинолоны и другие лекарства.
В период лактации лечение любых заболеваний, даже простых ОРВИ, женщине стоит проводить под контролем врача, чтобы не навредить малышу.
Наименования
Каждая группа антибиотиков имеет собственные механизмы влияния на микробы и оказывает воздействие на конкретную группу бактерий. Благодаря этому перед назначением препаратов нужно сдать мазки (анализы на бактериальный посев) из зева и носа с определением чувствительности микрофлоры к конкретным группам антибиотиков.
Однако у докторов не всегда есть подобная возможность, так как следствия мазков можно ждать лишь через 3-7 дней после сдачи, а состояние ребенка критическое уже на данный момент в данном варианте предписывают антибиотики большого спектра действия.
Пенициллиновая группа
Это главная категория антибиотиков, которые назначаются деткам при респираторных заболеваниях. Пенициллины мешают синтезу ключевых веществ, которые входят в состав клеточных мембранных тканей вредных бактерий, таким образом вызывая их погибель.
- Амоксициллин – назначается при бактериальных заболеваниях верхних дыхательных путей, ЛОР-органов (тонзиллиты, фарингиты, отиты и др.), мочеполовой системы (цистит), желудочной (перитонит, энтероколит), инфекционых заражениях кожи и мягких тканей. Может назначаться деткам старше 2 лет.
- Флемоксин Солютаб – подобие амоксициллина нового поколения, который можно назначать деткам с 1 года. Применяется для подавления вредных бактерий (стафилококков, стрептококков), излечения пневмонии и др.
- Аугментин — препарат большого спектра действия, назначается деткам с самого начала жизни (в качестве капель). Владеет бактериолитическими (разрушающими) качествами относительно аэробных, анаэробных грамположительных и грамотрицательных штаммов. Как указано в инструкции, вреден пациентам с серьезными нарушениями функции печени и почек.
- Амоксиклав – комбинированный антибиотик для излечения синуситов, заостренных абсцессов, отитов, бронхитов, инфекций мочеполовой системы, кожи, костей, суставов, для предупреждения после хирургических вмешательств. Деткам назначается с самого начала жизни в качестве суспензии.
Нормализация баланса
Как помочь младенцу, у которого возник дисбактериоз? Лечение включает прием сорбентов и препаратов, содержащих полезные бактерии. Сегодня выпускаются различные пробиотики. Один из них – «Бифидумбактерин».
« » – препарат, в состав которого входят активные бифидобактерии, а также вещества, необходимые для поддержания их жизнедеятельности. Основным показанием к приему средства является дисбактериоз.
«Бифидумбактерин» производится в разных формах. Детям обычно назначается порошок. Схема приема для новорожденных – 1 пакетик в 2-3 раза день, для малышей до 1 года – 1 пакетик 3-4 раза в день. Средство необходимо разводить молоке и давать во время кормления.
Лечение проводится в течение 2-3 недель. За этот период полезные бактерии должны заселить кишечник, вытеснив условно-патогенные микроорганизмы.
Если пробиотики не оказывают эффекта, и дисбактериоз, который сопровождают понос, запор и метеоризм, не проходит, ребенку могут быть назначены бактериофаги. В их в формулу входят вирусы, которые не вредят полезной флоре, а работают только против болезнетворных микробов.
Пробиотики желательно принимать параллельно с антибиотиками.
Как правильно принимать
Чтобы прием антибиотиков не нанёс ущерба развивающемуся организму ребенка, родителям нужно знать несколько важных правил приема данных препаратов:
- Курс излечения антибиотиком как минимум составляет 5 дней, максимум – 14 (в тяжёлых случаях). Если даже на 3 день приема ребенку стало намного лучше, только не стоит заканчивать излечение еще как минимум 48 часов. При неправильном приеме препаратов (самовольном снижении дозы, несоблюдении режима приема или неполном курсе излечения) погибают лишь самые слабые микробы, хотя временное исправление общего состояния организма отмечается. Оставшиеся бактерии мутируют, приспосабливаются к принимаемому прежде лекарству и совсем не реагируют на него. Необходимо искать замену, наращивать дозу или пробовать антибиотик полностью другого ряда.
- Прием антибиотика должен выполняться в одно и то же время каждый день. Если нужно принимать лекарство 2 раза на протяжении дня, то делать это стоит ровно спустя каждые 12 часов.
- Если препарат предоставляется небольшим деткам в качестве суспензии или капель, то содержание флакона аккуратно размешивается, пока жидкость не станет гомогенной и не растворится весь осадок.
- Почти что все антибиотики следует принимать во время еды или тут же после нее, запивая немалым количеством воды (не чаем, компотом, молоком, соком или мин. водой).
- Для поддерживания нормального уровня микрофлоры кишечника и избегания формирования дисбактериоза у ребенка следует паралельно принимать бифидо- или лактобактерии (назначаются доктором).
- На определенный период времени приема антибиотиков лучше всего держать ребенка на диете: убрать жирную, жареную, копченую пищу, кислые фрукты. Использование антибиотиков само по себе сильно угнетает функцию печени, а тяжкая еда существенно увеличивает нагрузку.
- Любые антибактериальные препараты назначаются только доктором. Дозировка рассчитывается исходя из тяжести заболевания, свойств организма и общего состояния ребенка.
- При отсутствии исправления на протяжении 48-72 часов после начала приема антибиотиков следует незамедлительно обратиться к доктору для корректировки излечения. Те же действия родителей и при нахождении у ребенка аллергии или проявлении иных нежелательных эффектов.
- Нужно всегда записывать когда, какие препараты, каким курсом принимались прежде, не было ли аллергий или других нежелательных эффектов у деток.
Насколько часто можно давать
Чем реже применяются антибиотики для излечения деток, тем лучше. На протяжении определенного времени к любому антибактериальному препарату формируется резистентность у возбудителей болезней, что может усложнить излечение заболеваний на всю последующую жизнь. Очередной довод «против» – приличная нагрузка на растущий организм ребенка.
Некоторые рекомендации родителям по приему антибиотиков:
- если заболевание не со всей серьёзностью, необходимо избегать применения антибактериальных препаратов;
- если ребенку еще никогда не давали антибиотики, то терапию Начать надо с самого слабого лекарства, но выбор препарата и его дозировки в первую очередь исполняет доктор;
- после завершения излечения какое то время ребенку необходимо давать пробиотики для восстановления нормальной микрофлоры и абсорбирующие препараты (Энтеросгель или Полисорб) для выведения из печени и организма токсинов и продуктов распада вредных бактерий;
- при следующем серьезном заболевании доктор назначит ребенку более крепкий препарат;
- в наши дни появилось очень много антибактериальных препаратов местного назначения (к примеру, спрей для горла Биопарокс, капли в нос Изофра, Полидекса, капли для ушей Софрадекс, Гаразон, Флуимуцил-антибиотик ИТ для ингаляций и др.) менее ощутимо которые влияют на организм ребенка.
Показания к применению антибиотиков детьми
Применение антибиотиков детьми оправдано исключительно в случае бактериального характера заболевания. Однако, вирусы очень часто вызывают схожие с бактериальной инфекцией симптомы, чем значительно усложняют выбор тактики лечения. Помогает разве что лабораторная диагностика, которая в наше время стоит не дешево. Однако, в этом случае игра стоит свеч: лучше убедиться, что антибиотики решат проблему, а не будут приниматься впустую. Необоснованный прием антибиотиков чреват тем, что, когда они реально понадобятся, организм может оказаться на них реагировать.
Полагаясь на прошлый опыт или советы близких (мол, ребенку подруги помогло и моему поможет), вы рискуете не спасти, а навредить. Поэтому, когда дело доходит до выбора антибиотиков для детей, особенно остро постает вопрос ответственности родителя и профессионального подхода к вопросу. Прийти на прием к педиатру и пройти все необходимые диагностические процедуры — вот главная задача родителя. И уже врач решает, нужен ли ребенку антибиотик, если да, то какой и в какой дозировке, сколько принимать и пр. Не стоит подозревать врача в непрофессионализме, если тот довольно быстро определился с диагнозом и назначил препарат. Некоторые антибиотики имеют широкий спектр действия вправду оправдали себя в медицинской практике.
Прием антибиотиков на 100% оправдан при:
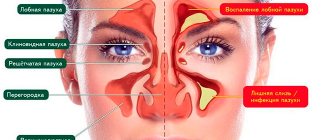
- остром гнойном синусите (у детей до 6 месяцев)
- обострении хронического синусита
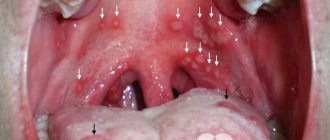
- остром тонзиллите (стрептококковом)
- остром среднем отите (у детей до 6 месяцев)
- паратонзиллите
- эпиглотите
- бактериальной пневмонии (воспалении легких)
Чем опасны
- Деткам не предлагается принимать антибиотики группы аминогликозидов, оказывающие негативное воздействие на слуховые органы и почечную систему ребенка. К ним можно отнести Канамицин и Гентамицин.
- Деткам до достижения 8 лет запрещено назначать антибиотики тетрациклиновой группы (доксициклин, тетрациклин, миноциклин). Последние могут помогать истончению эмали зубов, а еще замедлению роста костного скелета.
- Прием левомицетина способно привести к формированию апластической анемии у деток.
- К категории запрещенных для деток антибиотиков относятся и фторированные хинолоны (пефлоксацин, офлоксацин), они нарушают правильное развитие хрящей суставов.
Все перечисленные группы антибиотиков назначаются деткам крайне редко, когда заболевание не лечиться при помощи иных препаратов, а польза от приема антибиотика превосходит предположительный риск.
Почти что все антибиотики плохо оказывают влияние на печень, достаточно токсичны, вызывают аллергии и иные нежелательные эффекты (тошноту, рвоту, головокружение, нарушение предназначений кишечно-желудочного тракта).
Показания для назначения
Грудничкам антибиотики назначаются только для лечения бактериальных инфекций.
Основные показания:
- респираторные и отоларингологические заболевания – невирусный бронхит, пневмония, ангина, отит, гайморит, коклюш, дифтерия и так далее
- патологии ЖКТ – сальмонеллез, дизентерия
- дерматологические проблемы – фурункулы, рожистое воспаление
- урологические болезни – цистит, пиелонефрит и так далее
Нельзя давать ребенку лекарство просто потому, что у него болит живот и начался понос. Доктор Комаровский обращает внимание родителей на то, что все решения, касающиеся антибиотикотерапии при кишечной инфекции или бронхите, должен принимать врач. Его задача – выбрать препарат, способ его введения и продолжительность приема.
Оптимальный способ подбора антибиотика – проведение бактериального посева мокроты, мочи или кала. Он позволяет выявить виновника инфекции и его восприимчивость к медикаментам. Но анализ требует определенного времени, из-за этого во многих случаях назначаются антибиотики широкого спектра, которые действуют на большинство бактерий. Почему они опасны?
После приема таких лекарств возникают побочные эффекты, среди которых:
- дисбактериоз
- аллергия
- раздраженный кишечник
- понос
- снижение иммунитета
- запор и так далее
Некоторые средства воздействуют не только на кишечник: гентамицин плохо влияет на почки, тетрациклин – на печень, левомицетин – на кроветворение.
Возможные негативные последствия не повод отказываться от лекарств. Бактериальные заболевания нельзя вылечить без них.
Минимизировать побочные эффекты можно, четко соблюдая инструкции доктора и принимая пробиотики (« »).
Младенцам врачи стараются назначать наименее токсинные антибиотики в виде растворов и суспензий, в редких случаях практикуется инъекционное введение.
Для грудничков
Младенцам антибиотики назначаются только в очень тяжёлых случаях. Вводятся они, в основном, орально (считается наиболее щадящим способом) в качестве суспензий или капель. Готовая смесь имеет ограниченный срок годности, благодаря этому в аптеках продается в качестве флакона с порошком для разведения суспензии. После завершения излечения препарат совсем не подходящ к продолжительному хранению. Если есть причины, по которой малыш не может принимать лекарства через рот, ему назначаются инъекции.
Препараты, позволенные к использованию грудным деткам:
- Аугментин, Амоксиклав, Цефуроксим, Аскетил, Цефтриаксон, Сумамед – с самого начала жизни;
- Икзим, Зиннат, Панцеф, Хемомицин – с 6 месяцев;
- Флемоксин – с 1 года;
- Амоксициллин – с 2-х лет;
- Клацид – с 3 лет.
Какие виды лекарств можно применять?
Обратите внимание! Среди нескольких групп антибиотиков для лечения детей рекомендуется использовать препараты следующих видов:
- Пенициллины и защищенные пенициллины. К первой группе относятся средства флемоксин солютаб, амоксициллин и амосин. Это наименее токсичные средства, обладающие широким спектром действия. Но у многих патогенных микроорганизмов к таким лекарствам может быстро вырабатываться резистентность. В таких случаях альтернативой могут служить защищенные пенициллины, которые не разрушаются защитными механизмами бактерий (аугментин, флемоклав, амоксиклав).
- Макролиды. Антибиотики с гипоаллергенными свойствами и имеющие минимальное количество побочных эффектов. Они действуют медленно, но являются высокоэффективными к таким возбудителям, как легионеллы, микоплазмы, хламидии, стрептококки и стафлококки. К таким препаратам относятся кларитромицин и сумамед.
- Цефалоспорины. В педиатрии в основном применяют антибиотики этой группы четвертого поколения. Они действуют быстрее макролидов, но при этом могут вызвать серьезные побочные эффекты, хотя в целом являются малотоксичными. Среди антибиотиков этой группы – супракс, зиннат и цефалексин.
- Нитрофураны (нифурател, фуразидин, нифуроксазид). Препараты отличаются широким спектром действия и высокой эффективностью.
- Фторхинолоны. Самые сильные препараты, используемые в детском возрасте. Их применение оправдано при неэффективности антибиотиков других групп или развитии устойчивости к ним со стороны бактерий. Фторхинолонами являются левофлоксацин, моксифлоксацин и лекарства, основанные на этих антибиотиках.
Как поднять иммунитет после излечения
Прием антибиотиков, в основном, содействует формированию дисбактериоза кишечника у деток, потому как под удар попадают и практичные бактерии, проживающие в пищеварительном тракте. Благодаря этому нужен одновременный прием препаратов, восстанавливающих микрофлору кишечника. Пробиотики – живые культуры бифидо- или лактобактерий, обогащающие и нормализующие флору кишечно-желудочного тракта, таким образом поднимающие иммунитет организма.
Широко применяемые пробиотические препараты:
- Линекс – восстанавливает естественную флору кишечника, ликвидирует понос у ребенка после приема антибиотиков. Может назначаться с самого начала жизни.
- Бифиформ – содействует колонизации бактерий, вырабатывающих молочную и уксусную кислоту, которая мешает размножению вредных микроорганизмов. Утвержден для использования у новорожденных.
- Бифидумбактерин – восстанавливает флору, налаживает работу кишечно-желудочного тракта, владеет иммуномодулирующими качествами. Может назначаться с самого начала жизни.
- Лактив-ратиофарм – имеет бифидо- и лактобактерии, благоприятно оказывает воздействие на микрофлору и весь организм ребенка. Прописывается деткам с 2-х лет.
- Хилак — нормализует pH-баланс желудка, подавляет рост патогенных бактерий. Назначается деткам с самого рождения.
Вместе с приемом антибиотиков деткам с низким иммунитетом показано использование препаратов, повышающих сопротивляемость организма к инфекционным и неинфекционным заражениям, и восстановление тканей.
Ключевые группы иммуномодуляторов:
- Интерферон – мешает поражению организма инфекциями, увеличивает защитные силы. Назначается деткам с 1 года.
- Иммуноглобулин – имеет очень много антител, которые удачно сопротивляются вредоносным микроорганизмам и вирусам. Может назначаться деткам с самого начала жизни.
- Анаферон – гомеопатический иммуномодулятор, повышающий уровень антител в организме. Разрешен к потреблению с 6 месяцев.
- Афлубин – групповой гомеопатический препарат, обладающий иммуностимулирующими, жаропонижающими, противовоспалительными качествами. Назначается деткам с самого рождения.