Бесплатная консультация врача по телефону
Прием хирурга ведется ежедневно по предварительной записи!!!
ООО «Ваш Врач»
Написать врачу в чат
Адреса медицинских центров в Москве (единая справочная) +7 (495) 255-45-59
Записаться на прием в клинику Скидка на услуги Акции
- +7 (495) 255-45-59
- Хирургические центры в Москве
- Ежедневно с 9.00 до 20.00
- Перезвоните мне
Записаться на консультацию можно у наших операторов по телефону +7 (495) 255-45-59
Цены на услуги Адрес клиники Записаться на прием Вызов хирурга на дом Детский хирург Превязка
Записаться на консультацию к хирургу вы можете по телефону +7 или заполнив форму online Наши операторы подберут ближайшую к Вам клинику и запишут на удобное для Вас время. Клиники располагаются по всей Москве и работают без выходных и праздничных дней. Прием хирурга ведется по записи!!!
Хирург на дом
Хирург в Марьино
Пролежни
Удаление кератомы
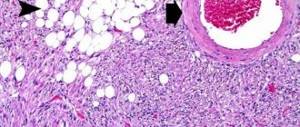
Флегмона стопы относится к разлитым гнойно-воспалительным или некротическим процессам. Патологический процесс развивается в клетчатке нижней конечности в межфасциальных пространствах.
В отличие от абсцесса, когда очаг нагноения окружен довольно плотной капсулой, отделяющей здоровые ткани от гнойника. Флегмона отличается отсутствием такой границы. Патологический процесс свободно распространяется по межфасциальным пространствам и может охватить значительную часть нижней конечности.
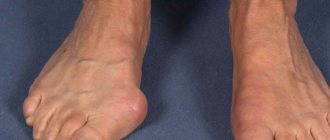
Флегмона стопы
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Одной из опасных хирургических патологий нижних конечностей является флегмона стопы, которая в запущенных случаях может привести к ампутации ноги и даже угрожать жизни пациента. Эта патология проявляется комплексом характерных признаков, успешно диагностируется и эффективно лечится, как правило, хирургическим путем. Но главное условие – ранняя диагностика заболевания. По статистике, из всех типов этой патологии самой распространенной является флегмона пальцев кисти и стопы.
Что такое флегмона стопы
Это одна из разновидностей поражения мягких тканей стопы, при которой происходит развитие диффузного воспалительного процесса. Он затрагивает кожный покров, подкожную жировую клетчатку, фасции и межфасциальные пространства. В результате воспаления образуется огромное количество экссудата и гноя, которые локализуются в определенной части ступни или занимают весь ее объем.
Флегмона стопы – это буквально «подушка» из гноя, которая располагается под кожей и, в большинстве ситуаций, может свободно определяться визуально и прощупываться.
Начало воспалительного процесса провоцируется попаданием в мягкие ткани стопы различных болезнетворных микроорганизмов. Следовательно, флегмона всегда имеет инфекционное происхождение, что в дальнейшем определяет тактику терапии. Из самых частых возбудителей следует отметить стрептококк, стафилококк золотистый, гемофильную и синегнойную палочки.
Они могут оказаться в мягких тканях ступни, попав извне при открытых ранах, что становится самым частым путем заражения. Но существует и другой путь: по кровеносным и лимфатическим сосудам (гематогенно и лимфогенно), то есть из других очагов инфекции в организме. Такое происходит, если у пациента имеются сопутствующие хронические заболевания, значительное ослабление иммунитета, вялотекущие или активные инфекционные патологии.
Из самых главных причин, которые приводят к проникновению патогенных микробов в ткани стопы, можно отметить такие:
- раны различных типов (резаные, колотые, особенно огнестрельные);
- наличие инородного тела в структурах стопы;
- царапины и потертости;
- постоянное травмирование стоп узкой обувью и наличие хронических воспаленных мозолей;
- запущенное состояние других гнойных очагов на стопе.
Некоторым образом воздействие определенных провоцирующих факторов может определить и несколько разновидностей флегмон ступни.
Классификация
В зависимости от того, где на стопе произошло внедрение инфекции, и как быстро она распространилась по кровеносным сосудам, мягким тканям и промежуткам между мышечными фасциями, осуществляется классификация флегмоны стопы:
- По особенностям протекания – острая и хроническая.
- По расположению – флегмона пальцев, подошвы, свода, надпяточной зоны, всей ступни.
- По глубине локализации – поверхностная и глубокая.
Каждый вид патологии обладает определенными характерными особенностями. Так, острый тип заболевания является самым частым, проявляющимся полным набором клинических признаков. При хроническом течении симптоматика более стерта, что несколько затрудняет диагностику и становится причиной позднего обращения пациента к врачу. Хроническое течение может развиться, если произошло неполное излечение острой формы флегмоны или у пациента имеются изменения иммунитета.
Что касается локализации гнойных масс, то наблюдается примерно одинаковая частота флегмон как пальцев, так и других зон стопы. Более того, гнойный очаг может перемещаться по межтканевым промежуткам, расширяться на другие зоны, захватывать всю стопу и подниматься по голеностопному суставу на область голени.
Поверхностная флегмона, как и острая, характеризуется яркой клинической картиной, несложно диагностируется; при этом типе патологии отлично прослеживается эффект консервативной терапии (если она назначена). Глубокие флегмоны часто являются запущенными, так как приводят к позднему обращению больного к хирургу и, кроме того, вызывают диагностические затруднения.
Симптомы
При острой форме все патологические симптомы выражены наиболее ярко, а их интенсивность нарастает в течение 1-2 дней или даже нескольких часов. Сначала пациент начинает ощущать болезненность в стопе, которая усиливается при надевании привычной обуви. Ходьба становится затруднительной, несколько ограничивается сгибание и разгибание пальцев, подъем и опускание стопы, ее движения в голеностопном суставе.
Затем отмечается увеличение объема ступни за счет отечности и нарастающего скопления экссудативных и гнойных масс в подкожном пространстве. Одновременно с этим пациент начинает ощущать жар в стопе и зрительно констатирует гиперемию кожи (ее покраснение), иногда видно местное «выбухание» покрасневшего кожного покрова. Гиперемия сочетается с характерным блеском, возникающим из-за растяжения отеком структур дермы. Примечательно, что границы гиперемии выглядят диффузными, расплывчатыми и не имеют четко очерченных границ. Этот признак очень важен для дифференциальной диагностики и помогает отличить флегмону от другого заболевания, вызываемого стрептококком, именуемого рожей стопы.
Чем дальше прогрессирует заболевание, тем больше увеличивается ступня в объеме, тем сильнее сглаживаются ее контуры, распухают пальцы, тем мучительнее и интенсивнее становится болевой синдром.
На наличие инфекции в структурах ступни и ее распространение по всей нижней конечности начинают реагировать регионарные лимфатические узлы (подколенные, паховые). Чаще всего это происходит с подколенными лимфоузлами, которые увеличиваются в размерах и становятся легко прощупываемыми и болезненными. В тяжелых случаях кожа над ними краснеет, а от стопы по всей голени появляются розовые или красные полоски, которые свидетельствуют о развитии лимфангиита (воспаление лимфатических сосудов).
Тот самый запрещенный к показу выпуск, за который Эрнст уволил Малахова!
Суставы и хрящи вылечатся за 14 дней с помощью обычного…
Одновременно с развитием местных признаков флегмоны на левой или правой стопе появляются и общие симптомы, которые объединяются в понятие синдрома интоксикации. Он проявляется следующим образом:
- лихорадка, или повышение температуры тела, которая при флегмоне стопы может достигать 39-40 градусов;
- сильная головная боль;
- резкое ухудшение самочувствия, сильная слабость, недомогание, отсутствие аппетита;
- характерные лабораторные признаки (в клиническом анализе крови отмечается увеличение количества лейкоцитов, сдвиг в сторону юных лейкоцитарных форм, повышение СОЭ).
Важно, чтобы уже при появлении самых первых патологических симптомов больной обратился в поликлинику или стационар. Чем позже это произойдет, тем больше осложнений, угрожающих здоровью и жизни пациента, может развиться в дальнейшем.
Диагностика
На приеме доктор уточняет жалобы, факт предварительной травмы стопы, состояние здоровья и наличие сопутствующих заболеваний у пациента. Последний момент очень важен, так как некоторые хронические патологии, к примеру, сахарный диабет, очень негативно влияют на течение воспалительного процесса в мягких тканях ступни, снижают эффективность терапии, задерживают выздоровление или вовсе делают его невозможным.
Затем врач осматривает и пальпирует (прощупывает) стопу, уточняя размеры гиперемии и отека, точки наибольшей болезненности, наличие флюктуации. Последний симптом, а именно флюктуация, – это ощущение под пальцами переливания жидкости под кожей или ее вибрация, а если по одному краю флегмоны чуть-чуть постучать, то через доли секунды толчок почувствуется на другом конце очага. Однако данный симптом не является специфичным для флегмоны, также он встречается при абсцессе (полость в мягких тканях, заполненная гноем, но имеющая четкие границы за счет наличия плотной капсулы).
Одновременно с этим доктор проверяет функциональность суставов ступни, поражение регионарных лимфоузлов, измеряет температуру тела пациента. При необходимости он назначает клинический и биохимический анализ крови. Результаты, полученные лабораторным путем и при клиническом осмотре, используются для дифференциальной диагностики флегмоны, то есть для исключения подобных патологий и для постановки окончательного диагноза.
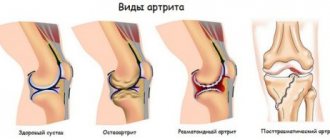
Как правило, флегмона стопы дифференцируется со следующими заболеваниями:
- абсцесс;
- тендовагинит (воспаление сухожильного ложа);
- гнойный артрит;
- остеомиелит (воспаление надкостницы косточек ступни).
Принципы лечения
Тип флегмоны, тяжесть гнойного процесса, общее состояние пациента определяют тактику врача. В легких случаях (при локализации на пальцах или тыле стопы) лечение осуществляется амбулаторно с использованием ударных доз антибактериальных препаратов. Но, как показывает практика, в подавляющем большинстве случаев пациенты нуждаются в хирургическом лечении.
Общие принципы терапии таковы:
- обеспечить отток гнойного содержимого, для чего осуществляется вскрытие полости;
- остановить распространение инфекции, очистить ткани от некротических масс;
- создать условия для успешного заживления и нормализации функций стопы.
Хирургическая операция проводится под спинальной анестезией, на фоне интенсивной антибактериальной и дезинтоксикационной терапии. В каждом случае применяются индивидуальные разрезы тканей, ход операции также специфичен, что определяется локализацией, размером флегмоны и наличием гнойных затеков в другие области ступни или голени.
Послеоперационный период также имеет различную длительность и состоит из курса антибиотиков, обезболивающих препаратов, обязательного использования подошвенной лонгеты на 4-5 дней. На следующем, амбулаторном, этапе скорость выздоровления будет зависеть от полноценного питания, витаминотерапии. Рекомендуется также легкий массаж после снятия швов, физиотерапия, посильные упражнения лечебной гимнастики.
Флегмона стопы считается опасной хирургической патологией из-за возможности распространения инфекции по всему организму (сепсис) и, в тяжелых случаях, ампутации части нижней конечности. Однако при своевременно оказанной хирургической помощи прогноз для жизни и здоровья пациента всегда благоприятен.
Добавить комментарий
Моя спина.ру © 2012—2019. Копирование материалов возможно только с указанием ссылки на этот сайт. ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Причины
В основном патология развивается на фоне повышения концентрации глюкозы и снижения чувствительности.
Дополнительно влияют такие факторы:
- недостаточный контроль за уровнем сахара;
- поражение сосудов и артерий стопы;
- укусы диких зверей;
- ношение неудобной, травмирующей обуви;
- регулярное появление мозолей, трещин, царапин на коже конечностей;
- несвоевременное обращение за помощью.
Если флегмона возникает из-за сахарного диабета, ухудшается питание тканей, что со временем приводит к отмиранию клеток. Из-за нарушения обменных процессов проблема может осложняться признаками атеросклероза, который проявляется в виде забивания сосудов и артерий.
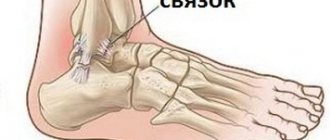
Лечение связок голеностопного сустава при повреждении
Во время ходьбы и стояния наиболее высокая нагрузка приходится на голеностопный сустав. Именно на него больше всего приходится повреждений связок по сравнению с другими суставами. Связки не только укрепляют, но и фиксируют голеностопный сустав. Они способны соединять в единое целое кости стоп и голеней вместе с сухожилиями, фасциями и мышцами.
Когда на суставной аппарат воздействует сильная травмирующая сила, то происходит повреждение.
Почему происходят травмы и надрывы связок этих суставов, и в чем заключается их лечение, вы и узнаете в материале.
Связки голеностопа и их строение
По своей форме голеностопные суставы являются блоковидные, а в плане движения они одноосные. Этот сустав образован из трех костей:
- нижних концов большеберцовой кости;
- таранной;
- малоберцовой.
В суставе происходит тыльное и подошвенное сгибание и разгибание вокруг фронтальной оси. Суставная сумка голеностопа способна укрепиться посредством трех групп связок.
Коллатеральные (боковые) сухожилия голеностопного сустава подразделяются на внутренние (медиальные) и наружные (латеральные).
В подавляющем большинстве случаев повреждения и травмы голеностопных суставов непосредственно связаны с наружными связками. И каждая связка образована посредством соединительнотканных тяжей. Они сделаны на основе отдельных волокон, которые собраны в пучки разных размеров.
Боковые связки веерообразным способом расходятся на большое количество прочных пучков. Они прикреплены верхним концом к лодыжкам – медиальной и латеральной. Наружная связка включает в себя три пучка:
- таранно-малоберцовая связка (передняя);
- средний пучок, который образован посредством пяточно-малоберцовой связки;
- таранно-малоберцовая (задняя) связка.
Внутренняя связка имеет более сложное строение и имеет два слоя:
- внутренний;
- поверхностный.
Поверхностный слой имеет треугольную широкую форму и образует дельтовидную связку. А внутренний слой имеет передний и задний таранно-берцовый пучок.
Последняя группа связок служит соединением малоберцовой и большеберцовой впереди и сзади.
Классификация и механизмы травм связок голеностопного сустава
Повреждения связок голеностопа встречаются очень часто и подразделяются на такие категории:
- растяжение связок, когда происходит повреждение, но целостность волокон не нарушается;
- разрыв – такая травма связана с полным или сильным повреждением анатомической целостности связок, сопровождается нарушением функций связок;
- надрыв связок (частичный разрыв волокон), при котором функция сустава сохраняется практически целиком.
Лечение часто зависит от типа травмы.
При тяжелых травмах голеностопного сустава помимо связок часто подвержены повреждению и другие его составляющие:
- сухожилия;
- фасции;
- мышцы;
- кости;
- сосуды;
- нервные волокна.
Степень повреждения травмы зависит от величины травмирующего действия, а также прочности тканей и способности их выдерживать те или иные нагрузки. В зависимости от типа тканей выдержка бывает разной:
- кости – 800 килограмм на квадратный сантиметр;
- сосуды – 13–15 кг соответственно;
- мышцы – 4–5 кг;
- сухожилия – 645 кг.
Общая сопротивляемость организма сильно повышается, когда травмирующая сила воздействует не только на сами связки, но и на комбинированные ткани.
Показатель упругости и напряжения тканей зависит от прочности суставов. В зависимости от силы повреждения происходят такие виды травм, как:
- растяжки;
- переломы;
- деформация;
- разрыв.
Риски повреждения связок голеностопного сустава
Голеностопный сустав начинает подвергаться сильным нагрузкам начиная с того момента, когда человек принимает горизонтальное положение. Нагрузки существенно увеличиваются во время бега и ходьбы.
Сильными рисками появления тех или иных повреждений голеностопного сустава являются такие факторы:
- сильная двигательная активность;
- лишний вес;
- перегрузка ног;
- врожденные пороки развития суставов и стоп;
- неудобная и тесная обувь;
- постоянное переохлаждение стоп.
Все это способствует функциональной недостаточности стоп. Мышечно-связочный аппарат ослабевает, снижается эластичность связок, нарушается кровообращение. Соответственно, риски повреждения стопы и голеностопного сустава вырастают.
А такой вид повреждения связок, как надрыв может, помимо перечисленных причин, развиваться вследствие изначальной нестабильности голеностопного сустава и вследствие изменения его конфигурации. Очень часто причинами надрыва являются артрозные и воспалительные изменения на фоне перенесенных ранее инфекционных болезней, травм и нарушения обмена веществ.
Основные симптомы надрыва голеностопного сустава
В зависимости от того, какой тяжести было повреждение связок, симптомы могут быть разными. Также от этого зависит и лечение, которое будет назначено врачом. Если травма связок голеностопного сустава была незначительной, то повреждение будет очень легким. Пациент чувствует незначительные боли, которые в спокойном состоянии его не тревожат, а появляются при движении. В месте повреждения сустава появляется отек.
При средней степени повреждения происходит частичный надрыв связок голеностопного сустава. Пациент чувствует ноющие и резкие боли, усиливающиеся при движении ног, в месте повреждения появляется отек или покраснение, иногда в этой области повышается температура.
Тяжелая степень надрыва связок сустава характеризуется большой гематомой и выраженным отеком, боли сильные и могут спровоцировать головокружение, иногда наблюдается потеря создания. Человек не может ступать на конечность и даже ею двигать.
Повреждение связок голеностопного сустава: лечение
Если травмы голеностопного сустава незначительные, такие как растяжение, то лечение может проводиться амбулаторным методом. Для начала на сустав следует наложить 8-образную фиксирующую крестовидную повязку.
После этого к месту повреждения прикладывают холод. Лед нужно мелко наколоть и поместить в резиновую грелку и полиэтиленовый пакет. Затем емкости со льдом нужно обернуть плотной тканью и полотенцем и приложить к суставу в среднем на полчаса с перерывами в среднем по 5–10 минут. Спустя 2 дня холод нужно заменить тепловыми процедурами, например, парафиновыми аппликациями и озокерита. Также практикуется ЛФК и физиотерапевтическое лечение.
Способ лечения выбирает сам врач, он зависит от тяжести и степени травмы сустава. Если был полный разрыв связок голеностопного сустава или сочетанные травмы, то больному назначают стационарное лечение.
Если пациент страдает от сильных болей, ему вводят обезболивающие препараты, а если присутствует гемартроз, то ему делают пункцию и удаляют кровь, а на ногу накладывают повязку из гипса, которая частично покрывает стопы и голени.
В дальнейшем лечение направлено на достижение таких результатов:
- снятие отеков;
- рассасывание гематомы;
- восстановление функции сустава.
Методами лечения являются массаж, лечебная физкультура и физиотерапия. Курс лечебной физкультуры включает в себя такие периоды:
- период иммобилизации – примите положение лежа, и проведите движения пальцами;
- период после иммобилизации – в это время практикуйте активные движения в воде, сгибайте и разгибайте подошвы, делайте медленные круговые движения стопами;
- период восстановления – выполняйте упражнения с отягощением и сопротивлением, перекатывайте мячи и палки. Можно ходить по лестнице.
Сроки лечения и восстановления поврежденных связок ориентировочные и для каждой возрастной группы разные.
Лечение надрыва связок
Лечение надрыва связок голеностопного сустава следует начинать с полного обездвиживания. Часто может возникать подозрение на травму костей, поэтому нужно провести исследование посредством рентгена.
Лучший вариант лечения – наложение на место повреждения гипсовой повязки. Естественно, гипс в домашних условиях найти сложно, поэтому сустав можно обездвижить при помощи самодельной лонгеты:
- возьмите дощечку и прибинтуйте ее к голени;
- дощечка должна частично захватывать голеностоп и доходить до колена.
Если симптомы слабые, то установите давящую повязку:
- закрепляющий виток идет вокруг низа голени;
- 8-образный виток должен перейти на саму стопы.
Холодный компресс, установленный после травмы, позволяет предотвратить большой отек и гематому.
Если боль слишком сильная, то лечение включает прием таких медикаментов:
- Ренальган (в инъекциях);
- Анальгин (инъекции);
- Кетанов (инъекции);
- Никофлекс (мазь);
- Финалгон;
- Фастум гель;
- Диклак гель.
Лечение посредством мазей помогает достичь таких результатов:
- снять отеки;
- избавить от боли;
- улучшить циркуляцию крови в голеностопном суставе;
- рассасывается воспаление.
Мази втираются очень аккуратно и тонкими слоями.
Лечение с помощью народных средств
Лечение заболевания посредством народных средств заключается в использовании разных примочек, компрессов и ванночек. Вот несколько рецептов средств:
- примочки на основе репчатого лука и кухонной соли – измельчите две луковицы вместе кожей на мясорубке или в блендере. Полученную смесь перемешайте с ложкой соли и сложите ее между несколькими марлевыми слоями и прикладывайте к месту повреждения;
- водочный компресс – он помогает в течение суток избавить от отека в месте повреждения сустава. Для его приготовления смочите водкой несколько слоем марли и поместите на место травмы. Сверху его накрывают полиэтиленом, а потом – ватой. Далее, такой компресс нужно замотать тканью из шерсти и оставьте на 8 часов;
- рецепт на основе водки, чеснока и уксуса – 120 мл водки смешайте с 500 мл уксуса на основе яблок или вина. Измельчите 10 почищенных зубчиков чеснока и смешайте с остальными ингредиентами. Поместите смесь в темное место и настаивайте три недели. Потом его процедите, добавьте эвкалиптовое масло и можете использовать для лечения.
Как видите, лечение поврежденных связок голеностопного сустава осуществляется разными методами, которые назначает врач в каждом индивидуальном случае. От правильного выбора методики лечения и зависит его успех.
Классификация
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной или глубокой, прогрессирующей или отграниченной. В зависимости от характера разрушения тканей выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы. Если гнойное воспаление развивается в клетчаточных пространствах вокруг какого-либо органа, его наименование образуется из латинского названия воспаления данного органа и приставки «пара», означающей «около» или «вокруг». Примеры: воспаление клетчатки вокруг почки – паранефрит, воспаление клетчатки вокруг прямой кишки – парапроктит, воспаление клетчатки в области малого таза (рядом с маткой) – параметрит При бурном течении флегмона может выходить за рамки одной анатомической области и распространяться на соседние, захватывая одновременно, например, область ягодиц, бедро и промежность или кисть и предплечье.