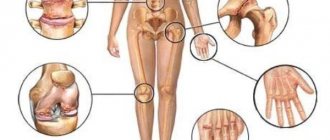
Гипермобильность суставов, или их необычайная подвижность, встречается довольно часто. Обычно она бесследно исчезает с годами. Иногда патология остается и приводит к серьезным осложнениям.
Синдром гипермобильности представляет из себя состояние, при котором некоторые или все суставы человека имеют необычно большой диапазон движений. Иногда люди называют это свободными суставами или двойными соединениями.
Синдром гипермобильности суставов у детей и молодежи встречается чаще, чем в пожилом возрасте. Не известно, почему у некоторых детей с двойной связкой есть болезненные мышцы, а у других-нет. Синдром гипермобильности считается доброкачественным.
Причины
Считается, что человек с гиперподвижностью может иметь более эластичные ткани в их телах, особенно мышцы и связки, чем остальные. Люди сильно различаются в этой растяжимости, и супермобильность, вероятно, просто самая эластичная группа людей в широкой, но нормальной группе.
Никто не знает, почему у некоторых детей и взрослых с гипермобильностью развиваются сложные симптомы, в то время как у большинства нет, но может быть, что эти дети и взрослые это те, у которых самые эластичные ткани.
Другие факторы могут также способствовать, включая мышцы, которые, как правило, более расслаблены в состоянии покоя, чем в среднем. Также могут быть естественные изменения в форме костных соединений, так что суставы некоторых людей могут перейти к большим крайностям, чем у других людей.
Повышенная подвижность суставов наследуется в конкретных генах, передаваемых родителями своим детям. Именно это становится причиной наличия патологии у новорожденных.
Причина гиперподвижности кроется в изменении типа белка, называемого коллагеном. В результате, соединения могут удлиняться больше чем обычно. В ряде случаев причины патологии связаны с одним из видов синдрома Элерса-Данлоса. Этот синдром влияет на коллаген в организме человека.
Изредка, гиперподвижность суставов возникает в результате более серьезного заболевания как:
- Дефект остеогенеза состояние, которое влияет на кости.
- Синдром Марфана состояние, которое влияет на кровеносные сосуды, глаза и скелет.
Примечания[ | ]
- база данных Disease ontology (англ.) — 2020.
- Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- В. Б. Симоненко и др., Соединительнотканные дисплазия (Наследственные коллагенопатии), «Клиническая медицина», 2006, N 6, 62-68.
- J. H. Kirk, B. M. Ansell, E. G. Bywaters, The hypermobility syndrome, Ann. Rheum. Dis., 1967, 26, 425—427.
- А. Г. Беленький, Гипермобильный синдром — системное невоспалительное заболевание соединительной ткани, Кафедра ревматологии РМАПО, Москва
- Гипермобильный синдром: клинические проявления, дифференциальный диагноз, подходы к терапии Н. Г. Правдюк, Н. А. Шостак , Кафедра факультетской терапии им. А. И. Нестерова, РГМУ, Москва
- М. М. Бикбов, В. К. Суркова, К. Х. Оганисян.
Кератоконус как проявление соединительнотканных дисплазий (рус.).
Офтальмология
(31 марта 2015). Дата обращения 8 августа 2020. - Дисплазия соединительной ткани: основные клинические синдромы, формулировка диагноза, лечение. Г. И. Нечаева, В. М. Яковлев, В. П. Конев, И. В. Друк, С. Л. Морозов
— Лечащий врач
Симптомы
Доброкачественная гипермобильность суставов не всегда вызывает трудности или боль. Многие люди с гипермобильностью не имеют никаких проблем, и некоторые из них, такие как артисты балета, гимнастки и музыканты, на самом деле извлекают выгоду из своего патологического отклонения.
При данной патологии имеются несколько неприятных симптомов:
- боли, часто после физической работы или физических упражнений из перенапряжения суставной капсулы (структуры, которая окружает сустав) и связок (жестких полос, которые связывают две кости вместе),
- боль в мышцах (объясняется тем, что мышцы должны работать более нагруженно с гибкими соединениями),
- боль в области спины и шеи,
- склонность к синякам,
- боль, которая усиливается в течение дня и уменьшается в ночное время и после того, как вы отдохнули, усталость (экстремальная усталость),
- ночные боли у детей.
Синдром гипермобильности может вызвать широкий спектр симптомов, включая симптомы, которые влияют на вашу пищеварительную систему и кровяное давление.
Гипермобильность имеет тенденцию к снижению со старением, поскольку мы становимся естественно менее гибкими.
Гипермобильность поясничного отдела позвоночника
Сегментарная гипермобильность позвоночника в области поясницы часто развивается у людей, занятых тяжелым физическим трудом. У них нарушается диффузное питание хрящевых тканей межпозвоночных дисков. Они утрачивают свою нормальную высоту и не удерживают тела позвонков в одном положении. При любой экстремальной нагрузке, например, при подъеме тяжести или резком выпрямлении существует риск соскальзывания тела позвонка относительного своего соседа. Это явление называется ретролистез или антелистез (в зависимости от того, кпереди или кзади произошло смещение тела позвонка).
При развитии патологии возникает острая боль, сопровождающаяся мышечной слабостью в нижних конечностях. Гипермобильность поясничного отдела позвоночника необходимо диагностировать на ранней стадии и предпринимать меры для её компенсации. Если этого не сделать, то высока вероятность развития следующих осложнений:
- смещение тела позвонка и фиксация в таком положении с ущемлением корешкового нерва;
- стеноз спинномозгового канала и развитие парезов и параличей нижних конечностей, тазовых органов и брюшной полости;
- недостаточная функция кишечника, желчного пузыря, желчевыводящих путей, мочевого пузыря, почек и т.д.;
- деформирующий остеоартроз унковертебральных, фасеточных и дугоотросчатых суставов;
- разрушение подвздошно-крестцовых сочленений костей;
- перекос костей таза;
- нарушение осанки и искривление позвоночного столба;
- разрушение межпозвоночных дисков и т.д.
Если вы подозреваете, что у вас присутствует гипермобильность поясничного отдела позвоночника, то рекомендуем как можно быстрее записаться на прием к вертебрологу или неврологу. Это серьезная патология, которая поддается консервативному лечению только на ранней стадии.
Диагностика синдрома
Синдром гипермобильности диагностируется путем исследования пораженных суставов и отмечая, что они легко выходят за пределы ожидаемого нормального диапазона.
К признакам, которые врачи ищут, чтобы подтвердить гиперпластичность, относятся следующие:
- Изгиб больших пальцев на предплечья,
- Локти достигая за нейтралью до 10 градусов,
- Склонив пальцы назад на 90 градусов,
- Колени вертикально удлиняя за нормальным до 10 градусов.
Гипермобильность достаточно трудно измерить, потому что степень состояния варьируется от человека к человеку. Нет никакого анализа крови на синдром гипермобильности.
Тем не менее, вы можете использовать систему под названием «Оценка Бэйтона», чтобы определить, есть ли у вас гипермобильность суставов.
Тест Бэйтона
Оценка Бэйтона состоит из девяти тестов, перечисленных ниже. Каждый тест оценивается в один балл.
- Можете ли вы положить ваши руки на пол с коленями прямо?
- Можете ли вы согнуть левый локоть назад?
- Можете ли вы согнуть правый локоть назад?
- Можете ли вы согнуть левое колено назад?
- Можете ли вы согнуть правое колено назад?
- Можете ли вы согнуть большой палец левой руки обратно на передней части предплечья?
- Можете ли вы согнуть ваш правый большой палец назад на передней части предплечья?
- Можете ли вы согнуть ваш левый мизинец на 90 градусов, к задней части руки?
- Можете ли вы согнуть ваш правый мизинец на 90 градусов, к задней части руки?
Большинство людей набирают меньше двух балов, но если вы набрали четыре или больше, то у вас, вероятно, есть гипермобильность. Проверка достаточно проста.
Для точной диагностике вам нужно обратиться к ортопеду.
Брайтонские критерии
Если у вас также есть симптомы, такие как боль в суставах, вы можете иметь синдром гипермобильности суставов. Ваш врач может диагностировать это, используя Брайтон критерии. Брайтон критерии принимают во внимание ваш счет Бейтон и учитывает другие симптомы. Есть основные и второстепенные Брайтонские критерии.
Основные критерии Брайтона:
- Имея Бейтон счет 4 или более,
- Боль в четырех или более суставах более трех месяцев.
Второстепенные критерии Брайтона:
- Бейтон оценка 1-3,
- Боль в суставах (артралгии) в 1-3 суставах более трех месяцев,
- Боль в спине больше трех месяцев,
- Состояние спины у подростков (спондилез / спондилолиз / спондилолистез),
- Более трех воспалительных состояний (например, тендинит),
- Высокое, стройное тело с длинными пальцами и пальцами,
- Вывих больше чем одного соединения или вывих одного и того же соединения не менее двух раз,
- Тонкая эластичная кожа с бумажными шрамами,
- Опущенные веки,
- Варикоз, грыжа.
Синдром супермобильности обычно диагностируется, если у вас есть:
- два основных критерия,
- один основной критерий и два второстепенных критерия,
- четыре незначительных критерия,
- два незначительных критерия и близкий родственник, например, родитель, у которого диагностирован синдром гипермобильности.
Ваш доктор может также использовать анализы крови и рентгеновские снимки для того чтобы исключить другие болезни способные привести к болям, такие как ревматоидный артрит.
Тест Картера
Содержание
- 1 История
- 2 Терминология
- 3 Патогенез
- 4 Классификация
- 5 Клинические проявления 5.1 Синдром неврологических нарушений
- 5.2 Астенический синдром
- 5.3 Клапанный синдром
- 5.4 Торакодиафрагмальный синдром
- 5.5 Сосудистый синдром
- 5.6 Торакодиафрагмальное сердце
- 5.7 Аритмический синдром
- 5.8 Синдром внезапной смерти
- 5.9 Бронхолегочный синдром
- 5.10 Висцеральный синдром
- 5.11 Синдром патологии органа зрения
- 5.12 Геморрагические гематомезенхимальные дисплазии
- 5.13 Синдром патологии стопы
- 5.14 Синдром гипермобильности суставов
- 5.15 Вертеброгенный синдром
- 5.16 Косметический синдром
- 5.17 Нарушения психической сферы
Лечение
Лечение не требуется, если у вас наблюдается чрезмерная гибкость суставов, которая не вызывает никаких симптомов.
Тем не менее, вам может потребоваться лечение, если у вас есть синдром гипермобильности, который вызывает такие симптомы, как боль. К врачам, которые лечат синдром гипермобильности, относятся врачи общей медицины, врачи семейной медицины и терапевты, а также ревматологи и ортопеды.
Лечение подбирается для каждого человека на основе их конкретных проявлений. Боли в суставах можно снять с помощью лекарств от боли или воспаления. Физиотерапевт со знанием синдрома гипермобильности может быть очень полезным.
Физиотерапия способна:
- уменьшать боль,
- лучшить прочность и работоспособность мышц,
- улучшить осанку,
- улучшить ваше самочувствие,
- исправить движение отдельных суставов.
Существует ряд физиотерапевтических методов, которые обычно используются. Например, вам может быть предоставлена программа упражнений, которая включает в себя силовые и сбалансированные тренировки, специальные техники растяжения.
Как лечить гипермобильность позвонков
Перед тем как лечить гипермобильность позвонков, необходимо выявить потенциальную причину, которая спровоцировала данное нарушение. Если это остеохондроз, то перед тем, как лечить гипермобильность шейных позвонков, нужно восстановить работоспособность мышц шеи и воротниковой зоны, улучшить процесс диффузного питания хрящевой ткани межпозвоночных дисков и устранить все негативные последствия дегенеративного дистрофического заболевания.
Аналогичным образом строится тактика лечение нестабильности в пояснично-крестцовом отделе позвоночника. Если заболевание сопряжено с нарушением целостности связочного и сухожильного аппарата, то возможно придется предварительно провести хирургическую операцию по их пластике.
В нашей клинике мануальной терапии гипермобильность позвоночника лечится с применением следующих методик воздействия:
- лазерная терапия – необходима в тех случаях, когда есть деформация ткани и нужно восстановить её целостность;
- электромиостимуляция помогает при недостаточной развитости мышечного каркаса спины, шеи и воротниковой зоны;
- остеопатия и массаж купируют избыточное напряжение в мышцах, усиливают процесс микроциркуляции крови и лимфатической жидкости, повышают эластичность мягких тканей;
- лечебная гимнастика и кинезиотерапия повышают тонус мышечной ткани, улучшают интенсивность диффузного питания хрящевой и связочной ткани;
- физиопроцедуры ускоряют обмен веществ на клеточном уровне, снимают отек и воспаление.
Курс лечения всегда разрабатывается индивидуально, в зависимости от выявленной патологии, состояния здоровья пациента, его возраста, веса и т.д. Поэтому, если хотите узнать о перспективах коррекции гипермобильности позвоночника в вашем индивидуальном случае, то запишитесь на первичный бесплатный прием к вертебрологу в нашей клинике мануальной терапии в Москве. Форма для записи к врачу располагается далее на странице.
Осложнения
Синдромом супермобильности может быть проблемой для молодежи и для взрослых. Это из-за его возможных осложнений.
Да, синдром гипермобильности вызывает осложнения, если пациент не лечится. Ниже приведен список осложнений и возможных проблем:
- хроническая боль,
- синдром хронической усталости,
- фибромиалгия.
За счет большой подвижности ткани суставы изнашиваются гораздо быстрее. Это является причиной постоянных травм и растяжений связок.
История
Научный и практический интерес к гипермобильности суставов возник еще в конце XIX века, когда были описаны наследственные синдромы, в клинической картине которых гипермобильность суставов являлась одним из ведущих симптомов. Врачи различных специальностей регулярно видели пациентов, у которых имеет место структурное невоспалительное поражение (часто врожденное или проявляющееся в молодом возрасте) отдельных органов или систем.
Группа наследственных заболеваний соединительной ткани и скелета была впервые выделена американским генетиком Mc Kusick в 1955 году. К тому времени она объединяла лишь некоторые нозологические формы: несовершенный остеогенез, синдром Марфана, синдром Элерса-Данло, эластическую псевдоксантому и гаргоилизм.
Сегодня, благодаря достижениям генетики были описаны и классифицированы свыше 200 заболеваний соединительной ткани и скелета наследственного характера. [7]
Гипермобильный пястно-фаланговый сустав I пальца
Гипермобильные локтевые суставы
Последствия
Большая част пациентов с гипермобильностью, которые следуют рекомендациям по защите суставов, не страдают от повреждения костей или суставов по мере их старения. Тем не менее, у некоторых людей с гиперподвижностью суставов может развиться остеоартрит, из-за повреждений от рецидивирующих вывихов или кумулятивного стресса суставов в результате длительной гиперактивности.
Считается, что синдрому гипермобильности мужчины менее подвержены чем женщины. Патология еще изучена очень мало. В настоящее время ведутся разные медицинские исследования в этом направлении. Будем надеяться, что в ближайшем будущем медицина шагнет вперед, и это даст возможность людям имеющих чрезмерно подвижные суставы вести нормальную жизнь и заниматься спортом, не боясь за свое здоровье.
Клинические проявления[ | ]
ДСТ — это заболевание с очень разными клиническими проявлениями, от совсем легких в состоянии здоровья до весьма серьёзных и прогностически значимых.
Клапанный синдром[ | ]
Изолированные и комбинированные пролапсы клапанов сердца (чаще всего пролапс митрального клапана — 70 %), миксоматозная дегенерация клапанов.
Тораиафрагмальный синдром[ | ]
Астеническая форма грудной клетки, деформации грудной клетки (воронкообразная, килевидная), сколиоз.
Сосудистый синдром[ | ]
Поражение артерий эластического типа: идиопатическое расширение стенки с формированием мешотчатой аневризмы; поражение артерий мышечного и смешанного типов: бифуркационно-гемодинамические аневризмы, долихоэктазии удлиненных и локальных расширений артерий, патологическая извитость вплоть до петлеобразования; поражение вен (патологическая извитость, варикозное расширение вен верхних и нижних конечностей, геморроидальных и др. вен); телеангиоэктазии; эндотелиальная дисфункция.
Тораиафрагмальное сердце[ | ]
Астенический, констриктивный, ложностенотический, псевдодилатационный варианты, тораиафрагмальное легочное сердце.
Аритмический синдром[ | ]
Желудочковая экстрасистолия различных градаций; многофокусная, мономорфная, реже полиморфная, монофокусная предсердная экстрасистолия; пароксизмальные тахиаритмии; миграция водителя ритма; атриовентрикулярные и внутрижелудочковые блокады; аномалии проведения импульса по дополнительным путям; синдром предвозбуждения желудочков; синдром удлинения интервала QT.
Бронхолегочный синдром[ | ]
Трахеобронхиальная дискинезия, трахеобронхомаляция, трахеобронхомегалия, вентиляционные нарушения (обструктивные, рестриктивные, смешанные нарушения), спонтанный пневмоторакс.
Висцеральный синдром[ | ]
Нефроптоз и дистопии почек, птозы органов желудочно-кишечного тракта, органов малого таза, дискинезии органов желудочно-кишечного тракта, дуоденогастральные и гастроэзофагеальные рефлюксы, несостоятельность сфинктеров, дивертикулы пищевода, грыжи пищеводного отверстия диафрагмы; птозы половых органов у женщин.
Синдром патологии органа зрения[ | ]
Миопия, астигматизм, гиперметропия, косоглазие, нистагм, отслоение сетчатки, вывих и подвывих хрусталика. Патология роговицы — кератоконус[7].
Геморрагические гематомезенхимальные дисплазии[ | ]
Гемоглобинопатии, синдром Рандю–Ослера–Вебера, рецидивирующие геморрагические (наследственная дисфункция тромбоцитов, синдром Виллебранда, комбинированные варианты) и тромботические (гиперагрегация тромбоцитов, первичный антифосфолипидный синдром, гипергомоцистеинемия, резистентность фактора Vа к активированному протеину С) синдромы.
Синдром патологии стопы[ | ]
Косолапость, плоскостопие (продольное, поперечное), реже полая стопа.
Синдром гипермобильности суставов[ | ]
Нестабильность суставов, вывихи и подвывихи суставов.
Вертеброгенный синдром[ | ]
межпозвоночная грыжа, спондилолистез, сколиоз, кифоз, кифосколиоз.
Косметический синдром[ | ]
Диспластикозависимые дисморфии челюстно-лицевой области (аномалии прикуса, готическое нёбо, выраженные асимметрии лица); О- и Х-образные деформации конечностей; изменения кожных покровов (тонкая просвечивающаяся и легко ранимая кожа, повышенная растяжимость кожи, шов в виде «папиросной бумаги»).
Нарушения психической сферы[ | ]
Невротические расстройства, депрессия, ипохондрия (в т. ч. дисморфофобия), тревожно-фобические расстройства, нервная анорексия.
Пациенты с ДСТ формируют группу повышенного психологического риска, характеризующуюся сниженной субъективной оценкой собственных возможностей, уровнем претензий, эмоциональной устойчивости и работоспособности, повышенным уровнем тревожности, ранимостью, депрессивностью, конформизмом. Наличие диспластикозависимых косметических изменений в сочетании с астенией формируют психологические особенности этих больных: сниженное настроение, потеря ощущения удовольствия и интереса к деятельности, эмоциональная лабильность, пессимистическая оценка будущего, нередко с идеями самобичевания и суицидальными мыслями. Закономерным следствием психологического дистресса является ограничение социальной активности, ухудшение качества жизни и значительное снижение социальной адаптации, наиболее актуальные в подростковом и молодом возрасте.[8]
Нарушение психической сферы: также нарушения адаптаций, возможен аутизм.
Классификация
Классификация ДСТ — один из самых дискуссионных научных вопросов. Отсутствие единой, общепринятой классификации ДСТ отражает разногласие мнений исследователей по данной проблеме в целом. ДСТ может классифицироваться с учетом генетического дефекта в периоде синтеза, созревания или распада коллагена. Это перспективный классификационный подход, который дает возможность обосновать генетически дифференцированную диагностику ДСТ, однако на сегодняшний день данный подход ограничен наследственными синдромами ДСТ.
Патогенез
ДСТ морфологически характеризуется изменениями коллагеновых, эластических фибрилл, гликопротеидов, протеогликанов и фибробластов, в основе которых лежат наследуемые мутации генов, кодирующих синтез и пространственную организацию коллагена, структурных белков и белково-углеводных комплексов, а также мутации генов ферментов и кофакторов к ним. Некоторые исследователи, основываясь на выявляемом в 46,6-72,0 % наблюдений при ДСТ дефиците магния в различных субстратах (волосы, эритроциты, ротовая жидкость), допускают патогенетическое значение гипомагниемии. [3]