Полипы в прямой кишке, симптомы которых на самых первых стадиях почти никак не проявляются, считаются очень опасным заболеванием. Прорастая внутрь кишечника, они практически не беспокоят человека и могут быть обнаружены случайным образом во время обычного осмотра врачом или при диагностике иного заболевания.
Внешне они представляют собой круглые, грибовидные, гроздевидные или даже ветвистые образования различного цвета. Зачастую их цвет соответствует окрасу слизистой прямой кишки, однако, в зависимости от числа питающих их кровеносных сосудов и наличия/отсутствия воспаления в тканях, новообразования могут становиться ярко-красными, малиновыми или багровыми.
Полипы обычно прикрепляются к оболочке прямой кишки с помощью широкой ножки, но бывают случаи, когда их много и они стелются вдоль стенки рядами. Их поверхность при этом может быть гладкой или бугристой.
Статистически подтверждено, что в 30-40 лет полипы в прямой кишке могут быть замечены у 5-10% людей, с возрастом же (60 лет и старше) их диагностируют у половины пациентов. У детей и подростков подобный недуг можно встретить крайне редко.
Этиология
Полипы прямой кишки представляют собой новообразования, которые диагностируются у абсолютно любого человека, в независимости от его половой принадлежности и возрастной категории.
Подобное опухолевое образование прикрепляется к стенкам прямой кишки при помощи ножки. Примечательно то, что полипы могут появиться в любом органе полой структуры, однако среди органов ЖКТ они встречаются наиболее часто.
Несмотря на то что неизвестны причины появления полипов, клиницисты выделяют несколько теорий их формирования. Наиболее распространённое предположение рассматривает такие доброкачественные опухоли как следствие протекания хронического воспалительного процесса в стенках прямой кишки.
Поскольку болезнь может быть диагностирована у ребёнка, то также есть теория того, что этому способствует неправильное формирование стенок кишечника и слизистого слоя пищеварительного тракта в период внутриутробного развития плода.
Помимо этого, существуют другие предрасполагающие факторы того, что появляются полипы в прямой кишке и наблюдается их разрастание. К ним стоит отнести:
- неблагоприятные условия окружающей среды;
- недостаток физической активности в жизни человека;
- нерациональное питание, в частности потребление большого количества продуктов и блюд, раздражающих стенки органов ЖКТ. Сюда стоит отнести нерегулярные трапезы, пристрастие к жирным и острым блюдам, копчёностям и консервам, разносолам и кондитерским изделиям, кофе и газированным напиткам;
- злоупотребление вредными привычками, в частности распитием алкоголя;
- протекание тяжёлых заболеваний инфекционного характера;
- несостоятельность иммунной системы человека;
- регулярное влияние стресса;
- гормональный дисбаланс, который может возникнуть на фоне нарушения функционирования яичников или надпочечников;
- бесконтрольный приём лекарственных препаратов.
Также не исключается вероятность генетической предрасположенности, потому что очень часто полип прямой кишки формировался у людей, родственники которых имели аналогичную проблему. Более того, считается, что семейный полипоз наиболее часто склонен к трансформации в рак.
Что такое полипы
Как упоминалось выше, новообразования формируются на стенке кишечника и часто нарушают работу желудочно-кишечного тракта. Кишечные полипы принимают разные формы: они часто выглядят как грибы или виноградная гроздь. Однако новообразования могут быть плоскими или округлыми.
Кроме формы, неоплазмы толстой кишки различаются по размеру и количеству – они встречаются в одиночку или в группах по всей толстой и прямой кишке.
Чаще всего неоплазмы кишечника представляют собой аденомы (доброкачественные образования). Однако по мере роста ткани способны перерождаться в малигнизированный полип прямого кишечника. Чем больше они становятся, тем выше риск перерождения клеток.
Рак
Около десяти процентов населения страдает от полипов в кишечнике. Генетические факторы играют определенную роль в развитии болезни: доказана семейная предрасположенность к формированию этих новообразований. При наследственных заболеваниях риск появления рака гораздо выше, чем в среднем в популяции.
С возрастом вероятность развития полипов сильно возрастает. У каждого третьего человека старше 55 лет присутствуют полипы в кишечнике. Западный образ жизни и диета с повышенным содержанием сахаров, жиров, низким содержанием клетчатки, злоупотребление алкоголем и никотином становятся ведущими факторами формирования различного вида полипов. Исследования показали, что в Западной Европе и Северной Америке больше людей страдает от этой проблемы, чем в других частях мира.
Классификация
В зависимости от количества и степени распространённости патологического процесса полипы у ребёнка и взрослого бывают:
- одиночными;
- множественными – при этом наблюдается несколько новообразований в различных зонах этого органа;
- диффузными – при этом полипы покрывают всю поверхность поражённого органа. В таких случаях говорят о полипозе. Наиболее часто диагностируется диффузный полипоз семейного происхождения.
По своему морфологическому строению доброкачественные образования делятся на:
- железистый полип – состоит из верхнего слоя или железистой ткани оболочки прямой кишки;
- железисто-ворсинчатый полип;
- ворсинчатый полип прямой кишки – это узел, который покрыт большим количеством кровеносных сосудов и очень уязвим к механическим повреждениям;
- кистозно-гранулирующийся полип;
- гиперпластический тип;
- фиброзный полип – включает в себя клетки соединительной ткани и зачастую развивается из геморроидальной шишки. Именно из-за этого фактора лечением патологии занимаются специалисты из областей проктологии и гастроэнтерологии;
- аденоматозный полип – отличается от остальных форм тем, что наиболее часто трансформируется в рак. Такой процесс наблюдается в 1% из всех случаев.
Отдельной разновидностью является псевдополипоз – что представляет собой разрастание оболочки прямой кишки по типу полипов. Происходит это на фоне протекания воспаления в ЖКТ.
Несмотря на наличие нескольких форм заболевания симптомы и лечение у них будет совершенно одинаковым.
Чем опасны полипы в кишечнике?
Большинство диагностируемых полипов — аденоматозные. Они отличаются высокой степенью вероятности перерождения в рак — до 75%. Для выяснения структуры и степени опасности нароста, его осматривают под микроскопом. Наиболее безопасными считаются трубчатые полипы. Самый неблагоприятный прогноз — при ворсинчатых образованиях. Они чаще остальных малигнизируются в злокачественные опухоли.
Любой обнаруженный полип имеет склонность к росту. С размером образования растёт и риск перерождения. Поэтому удалению подлежат даже самые маленькие наросты. Гиперпластические, гамартомные и воспалительные полипы не склонны к малигнизации.
Полипоз кишечника опасен вероятностью развития тяжёлых осложнений:
- длительные кишечные кровотечения;
- хронические запоры;
- кишечная непроходимость;
- выраженный метеоризм;
- ухудшение общего состояния на фоне анемии;
- расстройства функций кишечника, проявляющиеся диареей, запорами;
- заворот кишок;
- язвенное поражение слизистой оболочки кишки;
- прободение кишечной стенки.
Единственный выход избежать тяжёлых последствий — профилактические обследования кишечника с целью раннего выявления полипоза.
Симптоматика
Симптомы полипов в прямой кишке не являются специфическими, это означает, что их наличие не сможет с точностью указать на протекание именно этого недуга. Более того, довольно долгое время клинические проявления могут вовсе отсутствовать. Первые признаки будут проявляться при формировании нескольких полипов или при достижении опухолью больших размеров.
Зачастую патология является диагностической неожиданностью и обнаруживается во время прохождения профилактического осмотра или при диагностировании совершенно иного недуга.
Наиболее распространённые признаки полипов в прямой кишке:
- болевые ощущения – они локализуются снизу живота или в подвздошной области, а также носят ноющий характер;
- нарушение акта дефекации, что выражается в запорах и диарее, однако наиболее часто пациенты предъявляют жалобы на запоры, поскольку опухоль приводит к частичной кишечной непроходимости;
- формирование анальных трещин и геморроидальных узлов, зачастую внутренней локализации;
- ректальные кровотечения – это наиболее специфический симптом, поскольку его появление заставляет людей обращаться за квалифицированной помощью;
- зуд и жжение в области анального отверстия;
- дискомфорт во время опорожнения кишечника;
- появление патологических примесей в каловых массах – речь идёт о крови и слизи;
- возрастание показателей температуры – говорит о присоединении инфекции;
- ощущение постороннего предмета в анальном проходе – такой признак не является постоянным, а носит приступообразный характер;
- покраснение и отёчность кожного покрова вокруг заднего прохода – это возникает на фоне постоянного выделения слизи или крови из ануса.
Полипы в прямой кишке у детей можно диагностировать только посредством инструментальных методов исследования, поскольку такой признак, как анальное кровоизлияние, характерен для большого количества патологий. Именно из-за этого, при возникновении одного или нескольких из вышеуказанных симптомов необходимо как можно скорее обратиться к врачу.
Симптомы полипов в кишечнике
Клиническая картина патологии зависит от степени разрастания полипозных образований. В начале пациент не ощущает изменений в самочувствии, не предъявляет никаких жалоб. Из-за бессимптомного течения полипоза ранняя диагностика затруднена.
Первые симптомы заболевания:
- болезненность в животе;
- выделение слизи из прямой кишки;
- неприятные ощущения во время дефекации.
Перечисленные симптомы часто не воспринимаются больным всерьёз. К ним вскоре присоединяются более тяжёлые проявления:
- примеси крови в испражнениях;
- выделение большого количества слизи, как во время дефекации, так и без неё;
- частые позывы к посещению туалета;
- жгучие ощущения в прямой кишке, зуд в анальном отверстии;
- чередование запоров с поносами.
Полипы толстой кишки
Примесь крови в виде тёмных полосок в фекалиях указывает на поражение толстого кишечника. Чем ярче кровь, тем ниже в кишечнике локализуется полипозное образование. Грибовидные, толстые или тонкие полипы могут достигать внушительных размеров — до 6 см , вызывая болезненность в ободочной кишке.
Полипы прямой кишки
Полипы прямой кишки могут развиваться бессимптомно в течение многих лет. Явные симптомы появляются при развитии воспалительного процесса или нарушении целостности образований. Пациенты предъявляют жалобы на обильные анальные кровотечения, интенсивное выделение слизи.
Полипы сигмовидной кишки
При развитии полипоза сигмовидной кишки отмечается чередование мучительных запоров и диареи. Может развиваться метеоризм, отрыжка. Во время посещения туалета с каловыми массами выделяется кровь, гной, слизь.
Полипы тонкой кишки
В тонком кишечнике полипы растут редко, но они могут спровоцировать профузные кровотечения, заворот кишок, явления непроходимости. Довольно часто при обследовании удаётся установить проникновение пораженного участка кишки в другой. Полипы тонкой кишки наиболее склонны к малигнизации. Симптомы полипоза тонкой кишки:
- метеоризм;
- тошнота;
- изжога, отрыжка;
- болезненность в верхних отделах брюшной полости;
- чувство переполненного желудка;
- боли в животе схваткообразного характера;
- неукротимая рвота — признак полипоза верхних участков тонкого кишечника.
Полипы двенадцатиперстной кишки
Полипы двенадцатиперстной кишки длительное время протекают без выраженной симптоматики. Когда новообразования увеличиваются, появляются специфические признаки заболевания:
- болезненность в области пупка;
- постоянная тошнота;
- отрыжка с привкусом тухлого;
- ощущение переполненного желудка.
В тяжёлых случаях при полипозе двенадцатиперстной кишки определяются специфические симптомы кишечной непроходимости:
- схваткообразные боли в животе;
- рвота плохо переваренной пищей;
- при аускультации выслушивается плеск в животе.
В некоторых случаях в фекалиях можно увидеть полип, оторвавшийся от стенки кишечника. Питание полипов происходит за счёт всасывания питательных веществ из кровеносного русла. У пациента появляются признаки общего истощения, бледность, тёмные круги под глазами. На более поздних стадиях заболевания все симптомы усугубляются.
Диагностика
Установление правильного диагноза основывается на инструментальных обследованиях, однако они должны дополняться лабораторными исследованиями, а предшествовать им – физикальный осмотр.
Таким образом, если возник полип в прямой кишке, то первичная диагностика будет включать в себя:
- изучение анамнеза жизни и истории болезни не только пациента, но и его близких родственников – это нужно для подтверждения или опровержения наследственности или выявления другого наиболее характерного предрасполагающего фактора;
- проведение клиницистом тщательного физикального осмотра аноректальной области – для оценивания состояния кожи и возможного обнаружения выпавшего полипа больших размеров. Сюда также стоит отнести пальцевое исследование анального канала;
- детальный опрос больного – для выяснения первого времени появления и степени выраженности симптомов полипа в прямой кишке, а также наличия дополнительной симптоматики.
Симптомы
Как говаривал профессор Склифосовский: главный симптом полипоза – отсутствие симптомов!
Сложность диагностики на ранней стадии заключается в отсутствии специфичных клинических симптомов для полипа (полипоза) прямой кишки. То есть признаки, характерные для полипоза, могут иметь место и при геморрое, и при опухоли, и при трещине прямой кишки. Провести дифференциальную диагностику может только специалист (проктолог), используя обычный осмотр и эндоскопические методы обследования.
R.polyp начинает “заявлять о своем существовании”, когда достигает определенного размера, или, когда к нему присоединяется инфекция. В таких случаях пациент может отмечать такие симптомы, как
- то понос, то запор,
- боль в области живота,
- выделение слизи и (или) крови при дефекации,
- выделение обильной слизи и поносы слизью – симптом, характерный для аденоматозных полипов, тех самых, которые чаще перерождаются в рак.
- чувство распирания или чувство инородного тела в прямой кишке.
- если полип на длинной ножке он может спровоцировать непроходимость кишечника, перекрыв просвет кишечной трубки.
- также полип может выпадать (пролабировать) из заднего прохода и ущемляться.
Если появляются первые признаки, указывающие на возможность заболевания прямой кишки, то при посещении проктолога иногда будет достаточно пальцевого исследования, чтобы понять геморрой это, полип или трещина заднего прохода.
Обезопасить себя от этого недуга возможно лишь проходя регулярно профилактические осмотры. При отсутствии полипов частота осмотра проктологом целесообразна 1 раз в 5 лет, особенно в возрасте после 50 лет.
При наличии предрасполагающих факторов, профосмотры желательно проходить 1 раз в год. В семье с наследственным полипозом, дети должны быть обследованы генетиком, и колоноскопию им выполняют каждый год с 10-12 лет до 40 лет, даже если полипы не выявлены.
Лечение
Подтверждения диагноза полипы в прямой кишке требует немедленной госпитализации пациента и проведения хирургической операции. Иссечение доброкачественного новообразования выполняется несколькими способами:
- эндоскопическими процедурами – сюда стоит отнести электроэксцизию. Такой способ терапии применяется как для больших, так и для малых полипов. Отличие состоит лишь в количестве проведения такой малоинвазивной операции;
- хирургическим путём – зачастую применяют при семейном диффузном полипозе или при подозрении на озлокачествление. В таких случаях лечение полипов прямой кишки выполняется трансанально или через открытый доступ. В индивидуальном порядке с каждым пациентом решается вопрос касательно полной или частичной резекции прямой кишки.
Стоит отметить, что лечение без операции невозможно.
В послеоперационном периоде больным нужно также соблюдать некоторые правила, которые предотвратят развитие осложнений или рецидива недуга. Послеоперационное лечение предписывается только врачом и состоит из:
- приёма лекарственных препаратов – для купирования симптоматики;
- соблюдения щадящего рациона;
- использования медикаментов местного предназначения – наиболее часто назначают свечи от полипов с противовоспалительным эффектом;
- применения средств нетрадиционной медицины.
Последний вариант терапии не должен быть единственным способом восстановления. Тем не менее лечение народными средствами подразумевает использование таких лечебных трав и растений:
- боровая матка;
- еловая или сосновая хвоя;
- чистотел и зверобой;
- тысячелистник и чага;
- мёд и хрен;
- дубовая кора и калина.
Rectal Polyp
Давайте разбираться по порядку, что же это такое – ректальный или прямокишечный полип (Rectal polyp), и когда появляются симптомы.
В медицинской литературе говорится, что это – выпячивание слизистой оболочки внутрь полого органа (в данном случае, прямой кишки).
Полип прямой кишки – это образование мягкой консистенции, которое произрастает из слизистой. Когда их несколько, то говорят уже о полипозе прямой кишки. Формы их могут быть различны: шаровидная, грушевидная, ветвистая, гроздевидная, овальная.
Эти выросты иногда имеют ножку или «сидят» на широком основании. Их размеры от 0,5 см до 3 см. Особенные неудобства пациенту доставляют крупные полипы прямой кишки (2-3 см), так как могут перекрывать просвет кишки, провоцируя запоры и ущемляясь. Вот тогда и появляются скудные симптомы, позволяющие заподозрить заболевание прямой кишки.
Осложнения
Несмотря на то что полипы прямой кишки – это доброкачественные образования, игнорирование симптоматики или поздно начатая терапия может стать причиной развития таких осложнений:
- анемия – появляется на фоне обильных ректальных кровоизлияний;
- вовлечение в патологический процесс иных участков прямой кишки;
- анальная трещина;
- трансформация в онкологию.
Именно из-за возможного формирования таких последствий у пациентов не должно возникать вопроса – надо ли удалять полипы прямой кишки?
Что такое ворсинчатый полип?
Своё название опухоль получила из-за внешнего вида. Под микроскопом поверхность новообразования состоит из множественных мельчайших волосков, имеет строму неправильной формы. Внутри волокон проходят мельчайшие кровеносные и лимфатические сосуды. Обилие сосудистого компонента приводит к быстрому росту опухоли, разрастанию патологических клеток.
Гистологически выделяют несколько типов ворсинчатых полипов:
- Пролиферирующие. Строма образована эпителием с признаками пролиферации. Этот процесс стимулирует клетки к интенсивному делению, поэтому они расположены скученно, без контура и в буквально наслаиваются друг на друга.
- Гиперплазиогенные. Образованы в очагах гиперплазии слизистых, в последующем перерастают в аденоматозные опухоли. Информация о симптомах и лечении аденоматозного полипа прямой кишки в этой статье.
- Малигнизированные. Полноценные опухоли с раковыми клетками.
Новообразования растут внутрь просвета кишки, но с развитием опухоль может углубляться внутрь эпителиальных слоёв.
Почти каждый пятый ворсинчатый полип трансформируется в раковую опухоль.
Профилактика и прогноз
Специально предназначенных профилактических мер, предупреждающих развитие такого недуга, не разработано. Однако рекомендуется соблюдать следующие общие правила:
- вести здоровый и в меру активный образ жизни;
- правильно и рационально питаться;
- принимать лекарства строго по назначению врача;
- своевременно лечить любые воспалительные или инфекционные процессы органов ЖКТ;
- по возможности избегать стрессов;
- несколько раз в год проходить полный профилактический медицинский осмотр.
Своевременная диагностика и лечение подобного заболевания увеличивает шансы на благоприятный исход и снижает вероятность развития осложнений. Однако не исключается вероятность рецидива болезни – зачастую это происходит через несколько лет после операции. Неблагоприятный прогноз имеет семейный полипоз – он может перейти в рак.
Полипы прямой кишки — одно из наиболее распространенных доброкачественных эпителиальных образований кишечника. Это бессимптомно протекающее заболевание, которое способно причинить достаточно много неприятностей организму человека, если его вовремя не диагностировать и не лечить.
Полип прямой кишки образуется в процессе разрастания железистого эпителия стенки кишечника в ее просвет. Грушевидное или округлое образование, как правило, имеет тонкую ножку или широкое основание. Они могут быть единичными или множественными.
Классификация полипов
В процессе исследований была создана обширная классификация полипов прямой кишки. Прежде всего стоит отметить, что все доброкачественные опухоли прямой кишки подразделяются на два основных типа: эпителиальные, которые являются наиболее опасными и распространенными, и редкие новообразования, частота распространенности которых не превышает 3,5%.
Полипы прямой кишки подразделяют по следующим критериям: множественность, величина, геологическое строение. Критерии множественности выделяют такие группы полипов, как одиночные, диффузные множественные (групповые и рассеянные). По гистологическому строению можно выделить такие типы полипов, как железистые, гиперпластические, ворсинчатые и железисто-ворсинчатые. Что касается величины полипов, то от нее напрямую зависит их малигнизация.
Железистые полипы наиболее склонны к злокачественному перерождению. Именно поэтому, если у больного обнаружен этот вид полипов, ему ставят диагноз — предраковое состояние. Довольно часто перерастают в рак ворсинчатые полипы, которые имеют круглую или вытянутую форму, бархатистую поверхность розово-красного цвета. Стоит отметить, что большинство полипов проходит несколько последовательных стадий развития: малые новообразования со временем увеличиваются в размерах, после чего могут даже переродиться в злокачественные опухоли.
Одним из наиболее опасных видов полипоза считается диффузный, который также называют семейным. Для него характерно разрастание большого количества полипов и в прямой кишке, и в других органах. Статистические данные ученых подтверждают, что риск злокачественного перерождения диффузных полипов достигает 80-100%. Именно поэтому данный вид полипов крайне важно диагностировать как можно раньше, чтобы предупредить их разрастание и трансформацию в злокачественный рак.
Причины возникновения
Спровоцировать развитие полипов в прямой кишке могут разные факторы. Причин их образования много. Среди них:
- наследственность, чем объясняется заболевание у детей;
- геморрой;
- кишечная инфекция (например, дизентерия);
- воспаления в кишках (особенно язвенный колит);
- анальные трещины;
- дивертикулярная болезнь;
- сидячий образ жизни;
- возраст;
- плохая экологическая ситуация;
- алкоголизм;
- дискинезия в кишечнике;
- хронический запор;
- расстройства пищеварения;
- курение;
- патологии сосудов;
- нарушение режима питания и баланса белков, жиров и углеводов, преобладание животной пищи в рационе.
Точные причины, что вызывают полипы прямой кишки, установить не удалось.
Симптомы, характеризующие полипы прямой кишки
При полипозе прямой кишки у людей наблюдается ряд типичных для этого заболевания признаков. Основным из них является нерегулярный стул – чередование диареи и запора диареи. Данный симптом проявляется на самых первых этапах развития болезни. Это обусловлено первичным раздражением стенок кишки тканями формирующегося полипа.
В дальнейшем в связи с неуклонно сужающимся просветом кишки клиническая картина начинает становиться другой. Больного все чаще беспокоят длительные запоры, причем их длительность напрямую зависит от того, насколько узким стал просвет. Такие жалобами часто и становятся причиной похода к врачу.
Другим симптомом, указывающим на наличие новообразований, служит сильный дискомфорт в области прямой кишки и ощущение того, что в ней присутствует нечто инородное. Этот признак дает о себе знать, когда образование вырастает до больших размеров.
Маленькие выросты человек ощущает относительно редко и то лишь во время сокращений стенок кишечника (во время дефекации). Неудобство при этом появляется то со стороны лобковой области, то в самой прямой кишке.
Развитие и формы образований
При полипозе, который долго не лечился, больной постоянно испытывает чувство распирания в кишке. Это ощущение только усиливается из-за хронических запоров.
Боли внизу живота – это еще один характерный признак наличия полипов в прямой кишке. Он появляется вследствие застоя переваренной пищи в недрах толстого кишечника. Как уже говорилось выше, разросшееся новообразование почти полностью закрывает просвет прямой кишки и провоцирует тем самым расстройство дефекации и формирование хронического запора. Из-за чрезмерного скопления отработанной пищи происходит растягивание стенок толстой кишки. В итоге это содержимое давит на нервные клетки, которые в изобилии есть в слизистой кишечника, и вызывает тянущие боли. Ситуация становится тяжелее, если имеется скопление газов.
Когда слизистые клетки – обязательные спутники полипов – работают более активно, в кале человека становится заметным присутствия большого количества слизи. В норме она необходима для увлажнения полости органа и облегчения отделения кала. А в случае постоянно растущего новообразования железам приходится работать в более плотном режиме.
Избыточная слизь удаляется из организма не полностью. Большая ее часть скапливается в заднепроходных пазухах и служит отличной средой для размножения болезнетворных микроорганизмов. О запущенном болезненном процессе и присоединении инфекции будут свидетельствовать слизисто-гнойные выделения.
Самым явным симптомом, указывающим на запущенность болезненного процесса, является присутствие крови в кале или кровотечение из сфинктера. Причиной возникновения этого тревожного признака может быть защемление новообразования, повреждение сосудов, которые находятся в подслизистом слое кишки, или некроз тканей.
Виды полипов
По классификации полипы могут быть:
- Аденоматозными — появляющимися в прямой кишке на фоне сбоя процессов нормально обновления эпителия под воздействием разного рода причин. Происходит неконтролируемое деление эпителиальных клеток, рост новообразований колониями с постепенным перекрыванием кишечного прохода и травмированием стенок после каждого прохождения масс кала. Полип аденоматозный быстро увеличивается в размерах, доставляя больному дискомфорт и зуд в области анального отверстия. Основная опасность — это озлокачествление, перерождение в опухоль или рак, а также острую кишечную непроходимость, требующую срочного устранения, проведения операции с дальнейшим длительным периодом реабилитации.
- Ворсинчатыми полипами округлой формы розово-красного цвета в виде ворсинок с бархатистой поверхностью при произрастании из железистых тканей в составе с сосочками, схожими с ворсинками. Они склонны к малигнизации и развитию вторичной ветвящейся опухоли из соединительной ткани с покрытием слоем цилиндрического эпителия с множеством бокаловидных клеток. Сначала ворсинчатый полип произрастает из слизистой эпителия, по мере увеличения в размерах перекрывает кишечный просвет, при достижении 10–15 см приводит к отхождению тягучего секрета из слизистой, схожего с куриным белком на фоне выработки слизи в большом количестве, провоцируя тем самым частый жидкий стул со слизью и кровью. У больного появляется постоянное чувство давления на прямую кишку, частые запоры, непроходимость кишки, перекрывание просвета. Ворсинчатый полип распознать можно лишь при проведении пальцевого исследования. Как правило, это новообразование желеобразной консистенции из рыхлых тканей.
- Фиброзными — с произрастанием из соединительной эпителиальной ткани и ее заменой на фиброзную и патологическую. Полипы склонны к переходу в злокачественную форму, к развитию воспалительного процесса. Как правило, это ложный полип, покрытый сверху слоем обычного эпителия, но со склонностью к перерождению в злокачественную опухоль, гипертрофии анальных сосочков, формированию фиброзных полипов в виде грушевидного нароста.
Данная классификация полипов условна. Практически каждый вид полипа склонен к озлокачествлению и способности через определенное время привести к раку прямой кишки.
Виды кишечных полипов
По строению различают несколько типов кишечных полипов:
- Гиперпластические. Характерное место развития — прямая кишка. Отличаются незначительными размерами. Имеют доброкачественное происхождение, не склонны к перерождению в рак.
- Гамартоматозные. Формируются из нормальных тканей вследствие нестандартного сочетания тканевых компонентов. Чаще всего диагностируются в подростковом возрасте, локализуются в ободочной кишке.
- Аденоматозные. Предраковые образования. На возможность перерождения влияет размер новообразования — чем больше, тем выше вероятность развития опухоли. Полипы размером более 2 смм перерождаются в 40% случаев.
- Тубулярные аденоматозные полипы. Отличаются специфическим розовым окрашиванием, гладкой поверхностью, плотной структурой.
- Ворсинчатые полипы. Образования с широким основанием, с несколькими ответвлениями. Отличаются мягкой структурой, насыщены тканными клетками. Клиническая картина протекает без особых симптомов. Характерный признак — водянистые испражнения с видимой тёмной кровью. Более остальных видов подвержены малигнизации.
- Трубчато-ворсинчатые. В составе определяются признаки ворсинчатых и тубулярных элементов. Формируются в ответ на острый процесс воспаления. Относятся к разряду псевдоопухолей.
Полипы различаются гистологическим строением, типом разрастания в просвете кишки, вероятностью перерождения в злокачественные процессы.
Диагностика
Помимо клинической картины, которая часто отсутствует, следует отличать полипы от других заболеваний кишечника, в частности рака и геморроя. Для дифференциального диагноза, а также установления размеров, локализации и типа полипов используют такие методы:
- Ректороманоскопия. Суть исследования заключается во введении в прямую кишку эндоскопа (тонкого шланга с фонариком и камерой). С помощью этого аппарата специалист может воочию оценить состояние прямой кишки, провести забор тканей и удалить полипы.
- Колоноскопия. Назначается в качестве меры дифференциальной диагностики, когда существует подозрение на рак толстого кишечника в лежащих выше отделах (сигмовидной кишке и т.д.). Заключается во все том же введении зонда с тем лишь исключением, что проводится оценка состояния всего толстого кишечника.
- Рентгенография кишечника. К ней прибегают сравнительно редко, поскольку она требует значительных затрат сил и со стороны врача, и со стороны пациента.
Из лабораторных исследований назначается анализ кала на скрытую кровь. Скрытая кровь — важный индикатор тяжелых неполадок с кишечником. Чаще всего она встречается при злокачественном процессе. Также не обойтись без гистологического и морфологического анализа полученных на биопсии клеток.
Наблюдение и профилактика
При обнаружении аденоматозного или ворсинчатого полипа, у пациента автоматически повышается потенциальный риск возникновения рака толстой кишки. Степень риска зависит от размера, количества и характеристик аденоматозных полипов, которые удалили. Тем не менее, необходимо систематическое наблюдение.
Врач может порекомендовать повторное проведение колоноскопии:
- Через пять лет, при обнаружении одного или двух маленьких аденоматозных полипов.
- Через три года, при обнаружении больше, чем двух аденоматозных полипов, или аденоматозных полипов размером около 1 сантиметра и больше, а также аденоматозных полипов на широком основании.
- Через год, при обнаружении более, чем 10 аденоматозных полипов.
- На протяжении шести месяцев, при обнаружении очень большого аденоматозного полипа или полипа, который нужно удалять частями.
Очень важно правильно подготовить толстую кишку для проведения колоноскопии. Если в ней окажутся остатки стула, врач не сможет хорошо изучить стенки толстой кишки, поэтому, вероятнее всего, может потребоваться проведение следующей процедуры раньше, чем предписывалось.
Осложнения
Перечень осложнений полипов прямой кишки является достаточно обширным. Речь идет, прежде всего, о злокачественном перерождении новообразования и воспалительных заболеваниях, которые связаны с областью прямой кишки.
Не менее редко человек сталкивается с такими последствиями, как трещины в области прямой кишки или парапроктит.
В связи с этим специалисты обращают внимание на то, что ни в коем случае не следует затягивать с восстановительным процессом и как можно скорее обратиться к проктологу. В противном случае, при отсутствии воспалительных процессов, малигнизации формирований больной будет жаловаться на тотальное и быстро прогрессирующее усугубление самочувствия, проблемы с работой всей системы ЖКТ.
Залогом же сохранения оптимального здоровья и максимальной степени жизнедеятельности является не только своевременное лечение, но и принятие корректных профилактических мероприятий.
Как лечить?
Консервативная терапия для лечения полипов прямой кишки не применяется, поскольку ни одно лекарство не способствует полной или даже частичной регрессии этих образований. Некоторые медикаменты могут способствовать временному устранению симптомов и назначаться для облегчения состояния пациента, например, спазмолитики.
Народная медицина предлагает лечить полипы свечами на основе болиголова или клизмами с чистотелом, основываясь на том, что эти растения обладают противоопухолевыми свойствами. Но, во-первых, такую терапию нельзя проводить без надзора врача, а во-вторых, эти средства могут лишь затормозить рост полипозных образований.
Способы удаления полипов в прямой кишке
Существует два вида операций по удалению патологических образований: малоинвазивные процедуры, когда полипы удаляют, сохраняя орган, и резекция прямой кишки.
- Электрокоагуляция. Процедуру проводят через ректоскоп и прижиганию подвергают небольшие одиночные полипы на широком основании и полипы на выраженной ножке. Электрокоагуляцию не делают при больших полипах на широких основаниях и ворсинчатых опухолях, так как велик риск перфорации стенок кишки.
- Эндокопическое вмешательство. Опухоль удаляют с помощью ректороманоскопа или колоноскопа. Операцию проводят в амбулаторных условиях. Перед процедурой пациент должен несколько дней придерживаться строгой диеты, чтобы уменьшить воспалительные процессы.
- Резекция прямой кишки. Выполняют под общим наркозом, в ходе операции удаляют пораженный участок прямой кишки. Вмешательство такого рода необходимо тогда, когда выявляются озлокачествленные новообразования и существует риск их метастазирования. Если у пациента обнаруживается диффузный полипоз, приходится удалять прямую кишку полностью, формируя колостому, через которую будут выходить отходы жизнедеятельности.
- Трансанальное иссечение. Доступ к полипам осуществляется через ректоскоп и выполняется в тех случаях, когда образование расположено в кишке на высоте более 7 см от анального отверстия. Этим методом удаляют крупные ворсинчатые полипы. Их иссекают с помощью электроножа или ультразвукового скальпеля. Операцию делают в стационаре, с применением наркоза.
Удаление толстой и прямой кишки
Если у больного редкий наследственный синдром семейного аденоматозного полипоза, может понадобиться хирургическая операция по удалению толстой и прямой кишки (проктоколэктомия).
Некоторые типы полипов толстой кишки реже, чем другие, становятся злокачественными. Врач, который специализируется на проведении анализа образцов тканей (патолог), должен исследовать полип под микроскопом для определения его потенциальной возможности трансформироваться в злокачественное новообразование (гистологическое исследование).
Реабилитация после операции
Для полного восстановления пациента после перенесенной операции по удалению полипов в кишечнике требуется не менее двух недель.
- Самой большой опасностью является вероятность возникновения кровотечения, поэтому на протяжении всего реабилитационного периода пациент должен воздерживаться от значительных физических нагрузок, отказаться от вождения автомобиля и управления крупной техникой.
- Пациентам, перенесшим полостную операцию, назначается постельный режим. Для предотвращения застоя крови специалисты рекомендуют им выполнять комплекс специально разработанных физических упражнений.
- Для того чтобы уберечь слизистые оболочки кишечника от механического повреждения и травмирования каловыми массами, на протяжении недели следует соблюдать щадящую диету, способствующую смягчению стула. Питаться следует не реже пяти раз в сутки. Порции должны быть небольшими, а продукты не должны содержать грубых растительных волокон. Вся принимаемая пища должна быть протертой и приготовленной методом варки, запекания или приготовления на пару.
Методы диагностики
Поскольку с помощью ультразвукового исследования удается оценить только очень маленький участок кишечника, обычно проводится колоноскопия. За день до осмотра пациенты принимают слабительное. Гибкая трубка с камерой (колоноскоп) вставляется в кишечник и продвигается вперед. Если полип обнаружен в кишечнике, его можно удалить напрямую. Впоследствии ткань исследуют в лаборатории (гистология).
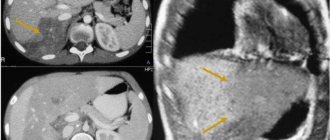
Брюшное МРТ
Неоплазии в тонком кишечнике иногда визуализируются с помощью так называемой магнитно-резонансной томографии (МРТ). МРТ делает много отдельных секционных изображений кишечника.
Пациенты должен лежать в машине МРТ около 20 минут. Используя различный магнитный резонанс, компьютер затем создает изображения кишечника.
Капсульная колоноскопия
При капсульной эндоскопии пациенты проглатывает небольшую капсулу с видеокамерой. Когда видеокамера путешествует по пищеварительному тракту, она фотографирует слизистую оболочку кишечника.
Колоноскопия
Капсула проходит через весь кишечник и впоследствии выводится вместе со стулом. Затем полученные снимки оценивают на компьютере. Поскольку это исследование трудоемкое и дорогостоящее, оно не выполняется у всех пациентов с доброкачественными образованиями.
В каких случаях показано оперативное вмешательство?
При наследственных заболеваниях показано проведение оперативного вмешательства. В данном случае существует высокий риск появления раковых болезней.