Какие факторы способствуют развитию желчнокаменной болезни?
- Принадлежность к женскому полу. По статистике женщины заболевают в 2-3 раза чаще мужчин. Беременность и роды тоже увеличивают шанс развития данного заболевания.
- Возраст. Риск развития болезни увеличивается с каждым годом на 1% у женщин, и 0.5% у мужчин
- Наследственная предрасположенность.
- Избыточная масса тела.
- Избыточное питание с преобладанием жирной пищи.
- Низкокалорийные диеты.
- Нарушение липидного обмена.
- Гормональные нарушения.
- Прием лекарственных препаратов (фибраты, гормональные контрацептивы, октреотид).
- Хронические заболевания кишечника и поджелудочной железы.
- Анатомические изменения желчевыводящей системы.
- Хронические воспалительные заболевания желчевыводящих путей.
- Функциональные билиарные расстройства.
- Эндокринологическая патология (сахарный диабет, гипотиреоз).
Если 2 и более пункта из этого списка верно для Вас, то Вы находитесь в группе риска.
Не рискуйте.
Обратитесь на первичный осмотр к врачу гастроэнтерологу.
Почему нужен осмотр врача?
Первые стадии желчнокаменной болезни часто не сопровождаются ярко выраженными симптомами или протекают бессимптомно на протяжении 10-15 лет. Больной чувствует себя прекрасно и не подозревает, что уже сейчас нуждается в помощи специалиста.
Игнорируя это, Вы лишаетесь шанса подавить болезнь малыми силами и без серьезных последствий для организма.
Выявление нарушений состава желчи (наличие густой желчи в желчном пузыре) именно в этом периоде великолепно поддается лечению и предотвращает формирование камней, а значит минимизирует риск хирургического вмешательства в дальнейшем!
Лечить осложнения и запущенную стадию — дольше, сложнее и дороже.
Стадии желчнокаменной болезни
I Стадия — начальная или предкаменная
На этой стадии можно выявить густую неоднородную желчь в желчном пузыре, формирование билиарного сладжа, наличие замазкообразной желчи, сочетание замазкообразной желчи с микролитами.
Если пропустить лечение на этой стадии,
начинается образование желчных камней.
Если приступить к лечению
Возникает возможность нормализации реологических свойств желчи. Можно воспрепятствовать процессу камнеобразования и дальнейшего развития болезни.
Пациентам с выявленной I стадией показана консультация врача гастроэнтеролога-гепатолога:
- для определения тактики лечения
- для контроля свойств желчи, функций желчного пузыря и желчевыводящей системы
II Стадия — формирование желчных камней
На этой стадии в ходе обследования выявляется наличие желчных камней:
- в желчном пузыре, в общем желчном протоке, в печеночных протоках
- по количеству конкрементов: одиночные, множественные
- по составу: холестериновые, пигментные, смешанные
Определяется клиническая картина — в какой форме проявляется заболевание:
- латентное (скрытое) течение заболевания
- болевая форма с типичными желчными коликами
- диспепсическая форма (пациент жалуется на ощущение тяжести или чувство распирания в области правого подреберья)
- желчнокаменная болезнь протекает под маской других заболеваний
Если пропустить лечение на этой стадии,
в дальнейшем оперативное вмешательство станет неизбежным.
Если приступить к лечению
Возникает возможность растворить холестериновые камни, не прибегая к оперативному вмешательству. Можно предотвратить осложнения.
Пациентам показана консультация врача гастроэнтеролога-гепатолога для назначения лечения.
При наличии показаний врач гастороэнтеролог-гепатолог назначит совместную консультацию с хирургом для определения дальнейшей тактики лечения.
III Стадия — хронический рецидивирующий калькулезный холецистит
При частых обострениях заболевания показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога для решения вопроса об оперативном лечении и специальной подготовки к операции.
IV Стадия — осложнения
Показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога.
Принципы медикаментозной терапии
В некоторых случаях лечить заболевание можно без оперативного вмешательства.
Для разрушения камней и устранения острых симптомов используются следующие лекарственные средства:
- Препараты урсодезоксихолиевой кислоты: Урсофальк, Урсосан, Уросан. Лекарственные средства препятствуют образованию кристаллов холестерола в желчном пузыре, нормализуют баланс желчных кислот и холестерина. Применяются при наличии конкрементов до 1 см в диаметре и небольшом их количество
. Противопоказаны в период беременности. - Средства хенодеоксихолиевой кислоты: Хеносал, Хенохол, Хенофальк. Способствуют угнетению образования холестерина в печеночных клетках, поэтому эффективны против камней холестеринового происхождения.
Для устранения болевых ощущений назначаются спазмолитики в форме таблеток и растворов для инъекций: Но-шпа, Папаверин. Подобные средства не разрешается использовать самостоятельно. Лечение должно проходить под наблюдением специалиста.
Симптомы
Очень часто, особенно на начальных стадиях, желчнокаменная болезнь никак не дает о себе знать и не тревожит больного. Более чем у половины пациентов камни в желчном пузыре обнаруживаются случайно при обследовании по поводу других заболеваний.
Обычно симптомы проявляются на более запущенных и опасных стадиях заболевания. Поэтому, если Вы наблюдаете у себя что-то из нижеописанного, Вам рекомендована консультация врача гастроэнтеролога.
Минимальные проявления желчнокаменной болезни:
- тяжести в животе (тяжесть в правом подреберье)
- отрыжка
- тошнота
- запор
- метеоризм
Желчнокаменная болезнь развивается медленно, годами. Ее симптомы нарастают постепенно. В течение нескольких лет Вы можете ощущать тяжесть в правом подреберье после приема пищи (особенно при употреблении жирного, жареного мяса, копченых, соленых, маринованных продуктов, а также вина). В дальнейшем к неприятным ощущениям могут присоединиться тошнота, рвота и резкая острая схваткообразная боль в правом подреберье — печеночная колика.
Если вы наблюдаете у себя похожую ситуацию — не подвергайте свое здоровье риску и не ждите осложнений — обратитесь к врачу гастроэнтерологу.
Схема лечебного питания
Правильное питание считается ключевым моментом при лечении любых болезней, особенно это относится к патологиям органов пищеварения.
Питание при ЖКБ должно быть дробным, частым. Категорически запрещается употреблять: жирные, соленые, острые, жареные блюда, алкоголь, крепкий чай, кофе, газированные напитки, жирные молочные продукты, специи, грибы, пряности, бобовые в любом виде.
Пища должна употребляться в теплом виде.
Первые несколько недель после дробления или оперативного вмешательства рацион должен состоять из протертых супов, каш, тушеных овощей. Постепенно в меню вводятся макаронные изделия, мясо и рыба нежирных сортов, сливочное масло и молоко в небольшом количестве.
Желчекаменная болезнь — опасное патологическое состояние, которое при неправильном лечении или отсутствии такового приводит к множеству опасных осложнений, вплоть до летального исхода.
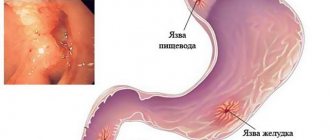
Желчнокаменная (желчекаменная) болезнь — это заболевание, которое сопровождается формированием в желчном пузыре либо в желчевыводящих протоках конкрементов (камней). Желчекаменную болезнь также именуют холелитиазом.
К сожалению, на сегодняшний день данное заболевание очень распространено. С возрастом человека повышается риск возникновения данного недуга
. Кроме того, желчекаменная болезнь встречается чаще у лиц женского пола.
Среди всех заболеваний органов пищеварительной системы организма именно желчекаменная болезнь занимает одно из первых мест по причине своей широкой распространенности. Лечением заболевания занимается врач-гастроэнтеролог,
Серьезные проявления желчнокаменной болезни
Это могут быть сильные боли в верхних отделах живота, которые сопровождаются тошнотой и рвотой, не приносящей облегчения (желчная или печеночная колика).
К вышеописанным симптомам могут добавиться: желтуха (слизистые и кожные покровы окрашиваются в желтый цвет), зуд, смена цвета мочи на более темный, осветление кала (закупорка камнем общего желчного протока — самое распространенное осложнение желчной колики)
Если Вы испытываете эти симптомы, можно с высокой вероятностью предположить: желчнокаменная болезнь на запущенной стадии.
Описанные осложнения требуют оперативного вмешательства, т.к. приводят к летальному исходу.
К сожалению, некоторые негативные последствия заболевания останутся на всю жизнь — даже, если Вам окажут самую высококачественную медицинскую помощь. После проведения операции по удалению желчного пузыря (холецистэктомии) примерно у половины пациентов отмечается сохранении боли, тошноты и других неприятных симптомов. Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого — задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод — динамическая эхо-холедохография (УЗИ желчных протоков).
Не откладывайте визит к врачу гастроэнтерологу.
Позаботьтесь о своем здоровье сегодня!
Осложнения желчнокаменной болезни
Часто больные знают о том, что у них в желчном пузыре есть камни. Однако, если камни не проявляются какими-либо симптомами, либо эти симптомы появляются редко и не влияют на качество жизни, больные предпочитают не обращать на это внимания.
Если не обращать на это внимания, первый же приступ желчной колики может привести к очень серьезным осложнениям:
- Механическая желтуха — камни из желчного пузыря попадают в протоки и препятствуют поступлению желчи в двенадцатиперстную кишку. Сопровождается острыми, мучительными болями в верхних отделах живота, пожелтением глаз и кожных покровов, потемнением мочи, осветлением кала. Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.
- Холедохолитиаз — образование камней в желчевыводящих протоках или попадание их в протоки из желчного пузыря. Часто встречающееся осложнение, сопровождается усилением болевого синдрома, тошнотой, рвотой, не приносящей облегчения.
Желчная колика сопровождается состоянием:
- Билиарный панкреатит. Проток поджелудочной железы, по которому идет выделение ферментов, соединяется с общим желчным протоком и они вместе, через одно отверстие (большой дуоденальный сосочек), впадают в двенадцатиперстную кишку. Попадание камней в общий желчный проток ниже уровня впадения панкреатического протока сопровождается возникновением воспаления поджелудочной железы.
- Стенозирующий паппилит. Это рубцовое сужение большого дуоденального сосочка, чаще всего возникающее на фоне его травматизации мелкими камнями, проходящими через него. Развитие такого осложнения сопровождается выраженной симптоматикой: частыми болевыми приступами, возможно развитие желтухи, панкреатита, воспаления желчного пузыря и желчных протоков.
- Холангит. Это воспаление общего желчного протока. При этом ко всей вышеописанной симптоматике присоединяется интоксикация и лихорадка.
- Холецистит. Воспаление желчного пузыря. Наиболее часто возникающее осложнение. Сопровождается острыми болями, тошнотой, рвотой, лихорадкой, интоксикацией
Другие осложнения
Клиническая картина
рис. 4 — Вскрытый желчный пузырь, заполненный камнями: одиночный холестериново-пигментный камень в суженной полости желчного пузыря — стенка пузыря утолщена, на внутренней поверхности — пролежни (указаны стрелками) рис. 5 — Вскрытый желчный пузырь, заполненный камнями: мелкие фасетированные холестериново-пигментные камни рис. 6 — Вскрытый желчный пузырь, заполненный камнями: крупные смешанные камни.
Клинические проявления Ж. б. чрезвычайно разнообразны, в связи с чем условно различают следующие клин, формы Ж. б.: болевую хроническую; диспептическую хроническую; желчную (печеночную) колику; прочие клин, формы, в т. ч. латентную, так наз. стенокардитическую, и триаду Сейнта.
Болевая хроническая форма Желчнокаменной болезни может протекать при наличии так наз. малых признаков, среди которых обычно наблюдаются диспептические расстройства, недомогание. Диспептические явления (чувство тяжести в подложечной области через 1 — 3 часа после еды, вздутие живота, поносы, возникающие после приема пищи, особенно жирной) возникают периодически. Иногда появляются ноющие боли под ложечкой и в области правого подреберья также в связи с едой, распространяющиеся в области спины и правой лопатки. В этом периоде при глубокой пальпации обнаруживаются некоторые болевые ощущения в правом подреберье, определяются болевые точки (в подложечной области, в области желчного пузыря, в поджелудочно-желчно-пузырной точке, в точке диафрагмального нерва и др.). Диагноз уточняется рентгенологическим исследованием (см. Желчный пузырь, рентгенодиагностика).
Диспептическая хрон, форма Ж. б. при отсутствии болей характерной локализации сопровождается жалобами, указывающими на функциональные расстройства деятельности жел.-киш. тракта,— изжогой, чувством тяжести под ложечкой, неустойчивым стулом, стеатореей, метеоризмом.
Наиболее типичный симптом Ж. б.— приступ желчной (печеночной) колики. Провоцирующая роль в возникновении приступа принадлежит отрицательным эмоциям, употреблению в пищу жиров, пряностей, острых приправ, резким физ. движениям, а также работе в наклонном положении. У женщин колика нередко совпадает с менструациями или наступает после родов. Боль при Ж. б., как правило, возникает внезапно, часто в ночные часы, локализуется в правом подреберье, реже под мечевидным отростком или справа от него с характерной иррадиацией в правую лопатку и подлопаточную область, плечо, шею, челюсть, лобную область, правый глаз. Реже боли иррадиируют влево, в область сердца, провоцируя приступ стенокардии. Боль, как правило, сильная, колющего, раздирающего, режущего характера, возможно развитие шока. Приступ желчной колики иногда сопровождается многократной рвотой.
Во время болевого приступа живот вздут, брюшная стенка напряжена, более резко в области проекции желчного пузыря. У стариков и ослабленных больных напряжение может отсутствовать. Характерна резкая болезненность при пальпации в правом подреберье. По стихании болевых ощущений удается прощупать увеличенную болезненную печень, а иногда и желчный пузырь. Кожа над областью желчного пузыря болезненна. У многих больных обнаруживают типичные симптомы: Мюсси (болезненность при надавливании между ножками правой грудино-ключично-сосцевидной мышцы), Ортнера (резкая боль при поколачивании пальцем в правой подреберной области или непосредственно по реберной дуге). Нередко выявляется болезненность в пузырной точке (пересечение правой прямой мышцы живота с реберной дугой), а также при надавливании под нижним углом правой лопатки и справа у остистых отростков VIII — XI грудных позвонков.
При исследовании больного нередко отмечаются тахикардия, приглушенность сердечных тонов; реже — брадикардия, экстрасистолия, ритм галопа.
Часто, даже при не осложненной инфекцией Ж. б., желчная колика сопровождается быстрым и значительным подъемом температуры; лихорадка длится недолго.
Продолжительность болевого приступа при неосложненной Желчнокаменной болезни различна — от нескольких минут до нескольких часов, а у некоторых больных до 2 сут. В большинстве случаев после прекращения приступа при исследовании желчного пузыря и печени не удается установить никаких отклонений и больные чувствуют себя здоровыми. Иногда нек-рое время остаются слабость и разбитость. В редких случаях желчная колика заканчивается выходом в кишечник камня (диам. не более 1 см), который можно обнаружить в кале через 1 — 2 сут. Окончание приступа может сопровождаться выделением обильного количества светлой мочи.
Обтурация желчевыводящих протоков, при к-рой желчная колика является ведущим симптомом, имеет ряд дополнительных признаков: желчный пузырь наполняется желчью и становится доступным для пальпации. При дуоденальном зондировании (см.), проведенном вне периода выраженных болей, не удается получить пузырную желчь. Закупорка общего желчного протока характеризуется развитием желтухи (см.), гиперхолестеринемией, гиперфосфатаземией. При наличии вентильного камня возникает перемежающаяся желтуха с усилением и ослаблением окраски кожных покровов. Обнаруживается гипербилирубинемия (см.), возникает кожный зуд, а при длительном течении — явления геморрагического диатеза (см.).
При закупорке печеночных протоков клин, картина менее характерна, лабораторно-инструментальные исследования оказываются мало-информативными. При присоединении инфекции повышается температура; в крови — лейкоцитоз, ускоряется РОЭ.
Так наз. стенокардитическая форма наблюдается у пожилых людей с ишемической болезнью сердца и исчезает после холецистэктомии. Триада Сейнта — сочетание Ж. б. с диафрагмальной грыжей и дивертикулезом толстой кишки (см. Сейнта синдром).
Течение Ж. б. разнообразно по тяжести и частоте приступов. Ж. б., не осложненная инфекцией и обтурацией, раз проявившись приступом желчной колики, может более никогда не беспокоить больного, хотя обычно приступы повторяются: в одних случаях они следуют один за другим с небольшими промежутками, в других — возникают 1 — 2 раза в год, иногда реже. Причинами их могут стать неправильные образ жизни и питание больного, неблагоприятные условия труда, наличие отрицательных эмоций и другие факторы. У ряда больных может произойти спонтанное выздоровление. после выхода небольшого камня в кишечник.
В каких случаях необходимо обследоваться?
- При хронических заболеваниях желудочно-кишечного тракта.
- Если кто-то из Ваших ближайших родственников страдает желчнокаменной болезнью.
- При избыточной массе тела.
- При быстром снижении веса (например, с целью похудения).
- В случае неправильного питания (употребление пищи 1-2 раза в день, прием недостаточного количества жидкости, предпочтение жирной, жареной, острой, копченой, соленой пищи).
- При нарушении обмена липидов (гиперхолестеринемия, дислипидемия).
- При длительном приеме фибратов, гормональных контрацептивов.
- При анатомических аномалиях в желчевыводящей системе.
- При сахарном диабете, заболеваниях щитовидной железы.
- После беременности и родов.
Любой из перечисленных факторов — это повод обратиться к врачу гастроэнтерологу-гепатологу. Не ждите осложнений.
Профилактика
Для профилактики Желчнокаменной болезни важны общий гигиенический режим, систематическая физическая работа, занятия спортом, правильное питание (употребление овощей, нежирных, бедных холестерином и богатых белком продуктов, регулярный прием пищи), борьба с ожирением, инфекциями и нарушениями функций желудочно-кишечного тракта, своевременное устранение застоя желчи, психических перенапряжений.
Библиография:
Вишневский А. А., Гришкевич Э. В. и Саркисов Д. С. Хронический калькулезный холецистит и его хирургическое лечение, Л., 1967, библиогр.; Галеев М. А. Желчнокаменная болезнь, Уфа, 1975, библиогр.; Галкин В. А., Линденбратен Л.Д. и Логинов А. С. Распознавание и лечение холецистита, М., 1972, библиогр.; Глоуцал Л. Заболевания желчного пузыря и желчных путей, пер. с чешек., Прага, 1967; Комаров Ф. П., Иванов А. И. и Барчук В. А. Макромолекулярный комплекс желчи и его клиническое значение, Тер. арх., т. 46, № 3, с. 107, 1974, библиогр.; Лидский А. Т. Хирургические заболевания печени и желчевыводящей системы, М., 1963; Ногаллер А. М. Заболевания желчного пузыря и желчных путей, М., 1969, библиогр.; Очкин А. Д. Желчно-каменная болезнь, холецистит и их хирургическое лечение, М., 1949, библиогр.; Пeрмяков Н.К.и Подольский А.Е. Холестероз желчного пузыря, М., 1969, библиогр.; Петров Б. А. и Гальперин Э. И. Хирургия внепеченочных желчных протоков, М., 1971, библиогр.; Скуя Н. А. Хронические заболевания желчных путей, Л., 1972, библиогр.; Смирнов Е. В. Хирургические операции на желчных путях, Л., 1974, библиогр.; он же, Ошибки, опасности и осложнения при операциях на желчных путях, М., 1976; Федоров С. П. Желчные камни и хирургия желчных путей, Л. — М., 1934, библиогр.; Цхакая 3. А., Виноградов В. В. и Мамамтавришвили Д. Г. Хирургия холедохолитиаза, Тбилиси, 1976, библиогр.; Eisert A., Petri I. u. Bodnar A. Choledochoduodenostomia externa in der operationen Behandlung der Choledocholithiasis, Zbl. Chir., S. 812, 1974; Grosse H. Die Cholelithiasis, Jena, 1966; Linden W. a. Nakaуama F. Occurence of cholesterol crystals in human bile, Gut, v. 15, p. 630, 1974, bibliogr.; Mallet Guy P. Sur 1272 operations pour lithiase de la voie biliaire principale, Lyon chir., t. 71, p. 155, 1975; Zuhlke Y., Fuchs K. u. Peiper H. J. Atiologie und Therapie der Rohrenstenose der Choledochus, Chirurg, S. 168, 1974.
H. А. Скуя; O. Б. Милонов (хир.).
Диагностика ЖКБ
Первый этап диагностики:
Консультация опытного врача гастроэнтеролога-гепатолога, который внимательно выслушает Вас, выяснит историю заболевания, проведет объективное обследование, определит объем необходимого дополнительного обследования.
Второй этап диагностики:
Лабораторные и инструментальные исследования:
- общий анализ крови и мочи
- биохимическое исследование крови
- копрологическое исследование
- фиброгастродуоденоскопия
Ведущее значение в диагностике принадлежит УЗ-исследованию желчного пузыря, позволяющему определить размеры и форму желчного пузыря, толщину его стенки, количество конкрементов и их величину.
Третий этап диагностики:
На основе полученных данных врач гастроэнтеролог предоставит расширенные рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, в случае необходимости, направит на консультацию к хирургу.
Такая диагностика в нашей клинике помогает решить пациенту решить вопросы:
- определение стадии желчнокаменной болезни
- диагностика и лечение сопутствующих заболеваний
- на основе результатов исследования будут сформированы рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, которые улучшат самочувствие и приведут к выздоровлению
- определение показаний для оперативного лечения
Лечение желчнокаменной болезни
Тактика лечения зависит от стадии заболевания
Самый эффективный метод лечения — это лечение на ранних стадиях, когда болезнь можно взять под контроль как немедикаментозными (режим, диета), так и медикаментозными методами лечения.
На поздних стадиях высок риск развития серьезных осложнений, которые могут привести к инвалидности или даже к летальному исходу. На этих стадиях оперативное лечение неизбежно.
В I стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по активному образу жизни — занятия физкультурой способствуют оттоку желчи, ликвидации ее застоя, уменьшению гиперхолестеринемии
- по нормализации массы тела
- по коррекции эндокринных нарушений (гипотиреоз, сахарный диабет, нарушение обмена эстрогенов и др.)
- по стимуляции синтеза и секреции желчных кислот печенью, нормализации физико-химического состава желчи.
Во II стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по лечебному питанию
- по нормализации массы тела, борьбе с гиподинамией
- по коррекции липидного обмена
- по медикаментозному растворению камней с помощью препаратов желчных кислот
В III стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по лечебному питанию и нормализации массы тела
- по коррекции липидного обмена и медикаментозному растворению камней
- по купированию приступа желчной колики
Решение вопроса об оперативном лечении — в ходе совместной консультации врача гастроэнтеролога-гепатолога и врача-хирурга.
VI стадия желчнокаменной болезни — оперативное лечение
Для назначения оперативного лечения требуется совместная консультация врача хирурга и врача гастроэнтеролога-гепатолога. В ходе этой консультации будет выработана тактика такого лечения и решены вопросы, связанные с подготовкой к лечению.
Показанием к оперативному лечению больных ЖКБ является:
- острый калькулезный холецистит
- камни общего желчного протока
- гангрена желчного пузыря
- кишечная непроходимость
- хронический калькулезный холецистит с нефункционирующим желчным пузырем («отключенный» желчный пузырь)
Операция показана также в тех случаях, когда присоединяются ранние клинические симптомы калькулезного холецистита (колика, лихорадка, отсутствие стойкой ремиссии в промежутках между приступами).
В настоящее время используют следующие виды лечения:
- открытую и лапароскопическую холецистэктомию
- холедистолитотомию
- холецистостомию
- папиллосфинктеротомию
Выбор тактики терапии определяется согласованностью действий между врачом гастроэнтерологом-гепатологом и хирургом.
Этапы лечения в IV стадии желчнокаменной болезни
Нехирургический этап
Врач гастроэнтеролог ведет пациента с момента выявления самых первых бессимптомных признаков заболевания.
Почему решение об удалении пузыря принимает гастроэнтеролог совместно с хирургом?
В ПолиКлинике ЭКСПЕРТ проводится совместная консультация врача хирурга и врача гастроэнтеролога и совместно определяется дальнейшая тактика.
Только гастроэнтеролог обладает полной информацией о состоянии желчного пузыря пациента. При назначении лечения (в том числе и назначение на хирургическую операцию) во внимание принимаются такие факторы, как:
- клинические проявления
- длительность заболевания и его стадия
- размер камней, их количество, фактор присутствия камней в протоках желчного пузыря
- количество желчных колик в анамнезе, наличие осложнений и сопутствующей патологии
После уточнения всех вышеописанных факторов можно определить тактику лечения конкретного пациента.
Хирургический этап
Удаление желчного пузыря проводится в плановом или экстренном порядке.
Плановое оперативное лечение
Проводится после соответствующей предоперационной подготовки, купирования (приостановления) осложнений ЖКБ с помощью консервативной терапии. Цель подготовки – адаптировать организм пациента к предстоящей операции (убрать воспаления в желчном пузыре). В этом случае удаление желчного пузыря будет проходить с минимальными последствиями для больного (риск послеоперационных осложнений сильно снижается).
В экстренном порядке
Проводят операции при развитии осложнений ЖКБ, которые без срочного вмешательства, приведут к летальному исходу. Данный вид вмешательства считается самым травматичным для организма и восстановление может быть более длительным.
При решении о плановом оперативном лечении врач гастроэнтеролог проводит этап предоперационной подготовки.
Подготовка минимизирует риски осложнений и облегчает протекание хирургического вмешательства, травматичного для организма.
Постхирургический этап
Сопровождение пациента после хирургического вмешательства.
Рекомендованы периодические обследования на которых врач гастроэнтеролог наблюдает за состоянием пациента и активностью заболевания. Это позволит врачу во время скорректировать лечение при появлении постхирургических осложнений.
Зачем нужна помощь врача гастроэнтеролога на послеоперационном этапе?
В первую очередь специалист:
- остановит развитие осложнений постоперационного этапа (медикаментозным методом)
- поможет адаптироваться пациенту к жизни без желчнокаменного пузыря
- составит индивидуальную диету для пациента
- даст рекомендации касательно образа жизни
- с помощью плановых диагностик будет отслеживать состояние пациента. В случае повторного появления осложнений врач гастроэнтеролог назначит соответствующее лечение.
С удаленным желчным пузырем пациенту необходимо постоянное регулярное наблюдение, так как это отражается на качестве его жизни.
Без помощи врача гастроэнтеролога или при несоблюдении его рекомендаций, жизнь пациента с постхолецистэктомическом синдромом может превратится в адскую череду диарей и невыносимых болей в животе.
Чтобы не попасть в волну осложнений и очередных проблем эти пациенты не должны забывать о необходимости постоянного регулярного наблюдения врача гастроэнтеролога.
Если после оперативного лечения сохраняются симптомы ЖКБ, то это является тревожным знаком, при котором необходимо как можно быстрее обратиться к гастроэнтерологу. Чаще всего это связано с уже развившимися осложнениями ЖКБ и требуют своевременной диагностики и правильного лечения.
Если оперативное вмешательство выполнено вовремя (не по экстренным показаниям, до развития серьезных осложнений), то никакого дискомфорта возникать не будет. Однако, это не значит, что после операции происходит излечение от ЖКБ. Поэтому, для того, чтобы предотвратить повторное образование камней, только уже не в желчном пузыре, а в желчных протоках необходимо наблюдаться гастроэнтерологом, ежегодно проходить обследование, в первую очередь — УЗ-исследование желчных протоков (динамическую эхо-холедохографию) и по необходимости проводить курсы терапии.
Последствия после удаления желчного пузыря
Зачем нужна помощь врача гастроэнтеролога на данном этапе?
После холецистэктомии (удаления желчного пузыря) может развиться постхолецистэктомический синдром.
Встречается у 10-30% пациентов прошедших операцию. Данный синдром очень сильно сказывается на качестве жизни больного. К примеру, неправильный прием пищи провоцирует сильные приступы поноса и боли в животе. Людям, страдающим от постхолецистэктомического синдрома, приходится соблюдать строгую диету и подстраивать под нее своей ритм жизни.
На данном этапе помощь гастроэнтеролога сильно облегчит жизнь пациента. Однако, соблюдение всех рекомендаций врача, в любом случае, требует огромных усилий от больного на протяжении всей жизни.
Подробнее о постхолецистэктомическом синдроме
На развитие постхолецистэктомического синдрома влияет множество факторов, в том числе своевременность и качество оперативного лечения.
Постхолецистэктомический синдром включает в себя функциональные расстройства, органические поражения, связанные с рецидивом заболевания или с сопутствующими заболеваниями (хронический панкреатит, язвенная болезнь). Чаще всего он проявляется сохранением болей, иногда тошнотой, вздутием живота, отрыжкой, горьким привкусом во рту, изжогой, диареей.
Очень высок риск развития этого синдрома у тех, кто имел осложненное течение желчнокаменной болезни, и был оперирован на фоне воспалительного процесса в экстренном порядке по жизненным показаниям. Причем, синдром имеет органический характер, и подобрать адекватную терапию для устранения беспокоящих симптомов обычно нелегко. Для выяснения точной причины развития ПХЭС в качестве старта обследования используется динамическая эхо-холедохография (УЗИ желчных протоков).
Если же удаление желчного пузыря происходит в плановом порядке, после соответствующей предоперационной подготовки, то шанс развития постхолецистэктомического синдрома резко снижается. А если и будут возникать беспокоящие симптомы, то вероятнее всего, они будут носить функциональный характер, протекать более благоприятно и при соблюдении всех рекомендаций гастроэнтеролога не будут влиять на самочувствие и качество жизни.
Почему рекомендуется лечить желчнокаменную болезнь в ПолиКлинике ЭКСПЕРТ?
Что Вы получите, обратившись к нам:
- эффективное и безопасное лечение
- современное диагностическое оборудование
- врачи гастроэнтерологи высшей категории, специализирующиеся на лечении данного вида заболеваний.
- совместная консультация врача хирурга и врача гастроэнтеролога
- индивидуальную программу лечения, в соответствии с состоянием заболевания и особенностями Вашего организма
При лечении желчнокаменной болезни врач-куратор ПолиКлиники ЭКСПЕРТ готов сопровождать Вас на всех этапах лечения. Начиная от первичной консультации, заканчивая периодом постхирургического вмешательства, Вы всегда можете рассчитывать на помощь и поддержку врача-куратора.
Профилактика и рекомендации по стилю жизни
- Соблюдение режима, диеты: прием пищи каждые 3-4 часа, исключать длительные периоды голодания, выпивать достаточное количество жидкости за сутки. Составить правильную программу питания поможет врач диетолог.
- Исключить жирные и жареные блюда, копченые продукты, крепкий алкоголь.
- Включить в рацион пищевые волокна.
- Ведение активного образа жизни, занятия физкультурой.
- Привести индекс массы тела к нормальному значению.
- Не сбрасывать быстро вес, делать это постепенно.
- По возможности исключить прием препаратов, способствующих камнеобразованию (оральные контрацептивы, антибиотики, фибраты).
- При наличии сахарного диабета стараться удерживать его в стадии компенсации.
Правила диеты при обострении ЖКБ
Главные требования – соблюдение режима и исключение из рациона запрещенных продуктов, а также важно свести к минимуму продукты, которые можно есть в ограниченном количестве при холецистите и ЖКБ хронического типа. Желчнокаменный застой часто обостряет другую патологию. В этот период пациента переводят на диету № 5-а. Такое питание применяют также, если была операция (холецистэктомия) и удалили желчный пузырь. Обычный курс диетотерапии длится до 2 недель.
Диета при обострении желчнокаменной болезни базируется на таких принципах:
- употребление всей пищи в протёртом виде;
- отказ от соков и свежих фруктов, ягод, сырых овощей;
- дополнительный приём витаминно-минеральных комплексов.
Если желчный пузырь за 14 дней не вернулся к нормальному функционированию, длительность курса продлевают. Первая неделя после окончания диеты – это подготовка пищеварительной системы к столу № 5. Надо продолжать протирать твёрдые продукты и постепенно вводить те блюда, которые разрешит врач.
Рекомендации по питанию
- Сахар — источник эндогенного холестерина, от него следует отказаться.
- Увеличить объем употребления сбалансированных по аминокислотному составу белков.
- Увеличить объем употребления растительных белков: овсяная и гречневая крупы, морские водоросли.
- Приучить себя к регулярному питанию растительными волокнами.
- Избегать употребления бобовых, животных жиров, кофе.
- Пренебрежение завтраком повышает риск развития желчнокаменной болезни.
- Витамины Е и C уменьшают вероятность образования желчных камней.
К сожалению, для того, чтобы забыть о желчнокаменной болезни на более поздних стадиях, недостаточно просто соблюдать правильный режим и диету. Любой врач скажет Вам, что «это лишь дополнительная терапия, а не основное лечение».
Если у Вас:
Ничего не болит. Случайно выявили деформацию в желчном пузыре
Деформация желчного пузыря зачастую относится к анатомическим особенностям и может длительное время протекать бессимптомно. В то же время может наблюдаться нарушение оттока желчи из желчного пузыря, перенасыщении желчи холестерином, образование осадка, замазкообразной желчи, формирование билиарного сладжа, который является важнейшим условием формирования желчных камней. Со временем возможно появление жалоб:
- на периодическое чувство дискомфорта или тупые боли в правом подреберье
- горечь во рту
- метеоризм
- неустойчивый стул со склонностью к диарее.
В данном случае рекомендован активный образ жизни, занятие физкультурой, нормализация массы тела. Необходима консультация врача гастроэнтеролога с целью подбора медикаментозной терапии (при необходимости), рекомендаций по правильному питанию, дальнейшего наблюдения.
Ничего не болит. Случайно выявили хлопья, густую желчь, билиарный сладж в желчном пузыре
Примерно у половины пациентов билиарный сладж не вызывает каких-либо симптомов и выявляется лишь при УЗИ желчного пузыря. Многие больные не придают значения этой патологии и не обращаются в врачу. Между тем, длительное существование билиарного сладжа более чем у половины больных может осложняться билиарным панкреатитом, дисфункцией или стенозом сфинктера Одди, острым холециститом, холангитом, отключением желчного пузыря. У 20% формируются желчные камни. Для предотвращения развития ЖКБ и осложнений рекомендовано своевременное обращение к врачу гастроэнтерологу-гепатологу. В результате будут выявлены и устранены причин, способствующие формированию билиарного сладжа и развитию осложнений.
Есть жалобы. Выявили деформацию желчного пузыря, хлопья, густую желчь, билиарный сладж в желчном пузыре
При возникновении жалоб обойтись рекомендациями по изменению образа жизни, умеренной физической нагрузке, нормализации массы тела, зачастую недостаточно. Необходима консультация гастроэнтеролога с целью подбора медикаментозной терапии, которая позволит улучшить выведение желчи из желчного пузыря, купирует болевой синдром, предотвратит образование желчных камней и развитие осложнений в будущем, и, как следствие, позволит избежать оперативного лечения в запущенных случаях.
Давно выявили камни, но ничего не беспокоит
Латентное (бессимптомное) камненосительство требует длительного наблюдения врача гастроэнтеролога-гепатолога:
- для определения показаний по проведению хенотерапии — медикаментозного растворения конкрементов с помощью желчных кислот (в случае наличия холестериновых камней)
- для проведения УЗИ, которое определит размеры и формы желчного пузыря, толщину его стенки, количество конкрементов и их величину
- для определения динамики этих показателей с течением времени
При необходимости проводится совместная консультация с врачом хирургом и определяются показания для оперативного лечения.
Есть жалобы. Выявили камни в желчном пузыре
Безотлагательно обращаться на консультацию к врачу гастроэнтерологу, на которой специалист определит:
- показания для проведения медикаментозного растворения камней
- подберет терапию с целью купирования жалоб пациента
- выявит метаболические нарушения, лежащие в основе камнеобразования.
Успех консервативной терапии ЖКБ определяется четким соблюдением рекомендаций, правильным подбором литолитической терапии. Эффективность лечения контролируют врач гастроэнтеролог-гепатолог с помощью ультразвукового исследования, которое необходимо проводить в течение всего курса лечения. После окончания медикаментозного курса растворения конкрементов, в редких случаях, возможен рецидив камнеобразования. Поэтому, для профилактики рецидива врач гастроэнтеролог формирует поддерживающую и профилактическую терапию.
Тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье
Эти жалобы довольно неспецифичны и могут присутствовать при заболеваниях печени, поджелудочной железы, желудка, двенадцатиперстной кишки, желчного пузыря (в том числе и при желчнокаменной болезни).
Если Вас беспокоит тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье, необходимо обратиться за помощью к врачу гастроэнтерологу-гепатологу, который:
- выяснит историю заболевания
- проведет объективные исследования
- определит объем необходимого дополнительного обследования
Есть камни, была 1 колика
Обязательное наблюдение врача гастроэнтеролога-гепатолога:
- для назначения необходимого лечения
- для контроля ситуации и постоянного наблюдения
Эта простая мера:
- снижает риск повторной колики
- препятствует развитию заболевания и осложнений
Есть камни, было 2 колики
Повторные желчные колики, рецидивирующее течение заболевания увеличивает риск развития осложнений и риск смерти почти в 4 раза.
В этом случае показано обязательное наблюдение врача гастроэнтеролога-гепатолога совместно с хирургом:
- для определения тактики лечения
- в случае необходимости – для решения вопроса об оперативном лечении
Необходимо удалить желчный пузырь — что делать?
При подготовке к плановой холецистэктомии необходима совместная консультация врача гастроэнтеролога-гепатолога и хирурга:
- для определения наличия показаний и противопоказаний к оперативному вмешательству
- при необходимости – для составления плана дополнительного обследования
В случае решения об оперативном лечении важно выполнить ряд инструментальных и лабораторных исследований, которые входят в стандарт обследования перед оперативным вмешательством.
Уже удален желчный пузырь. Нужно ли наблюдение врача, и у какого специалиста наблюдаться?
Желчный пузырь является важным органом желудочно-кишечного тракта. При его отсутствии часто наблюдаются:
- изменение гормональной функции
- изменение концентрационной функции
- нарушения, связанные с изменившимися условиями усвоения пищи в кишечнике.
Это приводит к нарушениям моторики и секреторной функции желудка, язвенному поражению желудка или двенадцатиперстной кишки, дуоденитам, панкреатитам, поражениям кишечника, нарушению обмена жирорастворимых витаминов, белкового и углеводного, жирового обмена и обмена кальция.
Пациенты, перенесшие холецистэктомию (то есть хирургическое удаление желчного пузыря), нуждаются в постоянном наблюдении у врача гастроэнтеролога-гепатолога.
В большинстве случаев удаление желчного пузыря не избавляет пациента от нарушений метаболизма, лежащих в основе камнеобразования. Отделяемая желчь содержит много холестериновых кристаллов, остается густой и вязкой. После операции патологические процессы, лежащие в основе ЖКБ, протекают в новых условиях: в силу отсутствия желчного пузыря выполняемая им физиологическая функция далее невозможна, моторика желчевыводящих путей нарушена, регуляция процессов желчеобразования и желчевыведения отсутствует.
Выпадение физиологической роли желчного пузыря, а именно отсутствие концентрации желчи в межпищеварительный период и выброса ее в двенадцатиперстную кишку во время еды, сопровождается нарушением выведения желчи и расстройством пищеварения. Изменение химического состава желчи и хаотичное ее поступление в двенадцатиперстную кишку нарушает переваривание и всасывание липидов, уменьшает бактерицидные свойства содержимого кишечника, что приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста нормальной кишечной микрофлоры.
В этой связи пациента могут беспокоить:
- тошнота
- рвота
- изжога
- ощущение горечи во рту
- метеоризм
- неустойчивый стул
- запор
- частый жидкий стул
- боли в животе
Избыточный бактериальный рост в кишечнике приводит к нарушениям белкового, углеводного и жирового обмена, обмена кальция и жирорастворимых витаминов. Это приводит:
- к частым обильным поносам
- к снижению массы тела
- к остеопорозам (нарушениям минерализации костей)
- к авитаминозам, которые проявляются потерей кожной эластичности, мелкими морщинами, шелушением, депигментацией, сухостью кожи, поражением губ (гиперемия, отек, шелушение, образование трещин и корочки, мокнутье в уголках рта), поражением языка (изъязвление сосочков, появление трещин), поражением десен (разрыхление и кровоточивость, ослабление фиксации зубов и их выпадение)
Как минимум 1 раз в 4 месяца — с такой периодичностью рекомендовано регулярное наблюдение врача гастроэнтеролога-гепатолога и проведение УЗИ желчных протоков (динамическая эхо-холедохография) после холецистэктомии в целях ранней диагностики возможных осложнений.
Спустя год после удаления желчного пузыря появились прежние симптомы: боли в правом боку, тошнота, жидкий стул
У пациентов после удаления желчного пузыря имеющиеся клинические проявления могут быть связаны с массой факторов:
- изменение химического состава желчи
- нарушение выведения желчи в двенадцатиперстную кишку
- нарушение моторики желчевыводящих путей
- избыточный рост патогенной микрофлоры в кишечнике
- нарушение переваривания пищи, всасывания питательных веществ
В этом случае необходимо:
- консультация врача гастроэнтеролога-гепатолога
- специализированное ультразвуковое исследование (динамическая эхо-холедохография)
- предметное обследование
- комплексное лечение
- дальнейшее длительное наблюдение
Этиология и патогенез
Желчнокаменная болезнь — полиэтиологическое заболевание. Взаимодействие таких факторов, как генетическая предрасположенность, нерациональное питание, нарушение обмена веществ, инфекция, стаз желчи и др., является предпосылкой для изменения физ.-хим. свойств желчи — дисхолии, при к-рой желчь (см.) становится литогенной, т. е. способной к образованию камней.
Нормальная печеночная желчь может приобрести литогенность в желчном пузыре (холецистогенная дисхолия) или временно становится литогенной вследствие нарушения регулярной печеночно-кишечной циркуляции основных составных частей желчи. При этом снижается так наз. холато-холестериновый индекс — соотношение между содержанием в желчи желчных кислот (см.) и холестерина (см.). Холестерин нерастворим в воде и в желчи удерживается лишь благодаря желчным кислотам, обладающим большой поверхностной активностью, и лецитину. При недостатке желчных к-т холестерин выпадает в осадок, давая начало образованию камней. Существует мнение, что при Ж. б. печень продуцирует литогенную желчь (печеночная дисхолия). По данным многих авторов, электрофоретическое определение макромолекулярного (липидного) комплекса желчи по сравнению с нормой выявляло снижение показателей как в печеночной, так и в пузырной желчи при Ж. б. Кроме того, обнаружено, что при Ж. б. активность гидрокси-3-метилглутарил-CoA-редуктазы — фермента, участвующего в синтезе холестерина, в печени повышена, а активность 7-альфа-гидроксилазы, участвующей в синтезе желчных к-т, снижена. У части больных наличие холестериновых камней обусловлено заболеваниями желчного пузыря, жел.-киш. тракта. Павел (I. Pavel, 1962) ранней стадией Ж. б. считает расстройство выделения и всасывания веществ стенкой желчного пузыря. Н. А. Скуя в 1966, 1972 гг. установил роль местной аллергизации стенки желчного пузыря (колибациллярного и аутоиммунного происхождения) в развитии дискринии, холецистогенной дисхолии и камнеобразования. Последнему способствуют также инфекция желчного пузыря, застой желчи и расстройство обмена холестерина. Важное значение в образовании желчных камней имеют факторы питания: нерегулярное питание, высокая калорийность пищи, употребление богатых холестерином продуктов. В 10—27% случаев Ж. б. в желчном пузыре обнаруживаются пигментные камни, состоящие в основном из билирубината кальция. К увеличению количества билирубина в желчи и его осаждению ведет усиленный гемолиз при гемолитической болезни, повторных переливаниях крови и др. Фермент бета-глюкуронидаза (бактериального, печеночного происхождения), выделяющийся слизистой оболочкой желчного пузыря, гидролизует глюкуронид билирубина. Из свободного билирубина и кальция желчи образуется билирубинат кальция, служащий центром апресации и формирования камней, чему способствует также стаз желчи и инфекция (см. Желчные камни).
Одну из первых экспериментальных моделей калькулезного холецистита создал П. С. Иконников в 1915 г.; в результате перевязки пузырного протока у собак с введением в полость пузыря кишечной палочки и других микробов развивался гнойный холецистит, а через 3—4 мес. образовывались желчные камни. Другие исследователи использовали различные методы: с применением инфекционного агента (В. А. Галкин, А. С. Чечулин, 1960; В. В. Силакова, Р. К. Марченко, 1962); с нарушением функции сфинктера общего желчного протока (сфинктера Одди) (H. H . Аничков, М. А. Захарьевская, 1938); с созданием асептического застоя желчи (Д. А. Брусиловская, 1948); с введением в полость желчного пузыря инородного тела [Раус (P. Rous) и соавт., 1924]; с нарушением иннервации желчного пузыря (В. А. Иванов, М. Н. Молоденков, 1964); с кормлением (хомяков) холестерином [Теппермен (1965)]; с применением неполноценного питания и т. д. Все разработанные модели Ж. б. нельзя считать удовлетворительными в связи с тем, что моделирование болезней с медленным развитием и разнообразным происхождением чрезвычайно трудно.
Истории лечения
История №1
Пациентка Т., 42 года, обратилась в Клинику ЭКСПЕРТ к врачу гастроэнтерологу с жалобами на снижение аппетита, тошноту, горечь во рту, тяжесть и боль в правом подреберье после еды. Из анамнеза заболевания известно, что после родов 15 лет назад прибавила в массе тела 23 кг, питается нерегулярно, любит сладкое и жирное. В течение 3-х лет последних лет принимает гормональные контрацептивы. Из анамнеза жизни удалось выяснить, что мама и бабушка пациентки страдают желчнокаменной болезнью (ЖКБ). Обе были прооперированы. При осмотре пациентки обращало на себя внимание ожирение 2 степени, неинтенсивные боли при пальпации правого подреберья, обложенность языка. В процессе консультации было проведено УЗИ органов брюшной полости, где было установлено наличие одиночного облаковидного образования, занимающего 1/3 объема желчного пузыря с уплотнением его
Питание при обострении
В период обострения желчекаменной болезни рекомендована диета №5а. Она не слишком отличается от №5, но предусматривает только измельченные блюда, протертые овощи, омлет, кисель, жидкие каши на воде. Это необходимо для максимального облегчения работы системы пищеварения. При желчекаменной болезни нарушается весь процесс переваривания пищи, страдают и другие органы.
Диета 5а продолжается не более трех недель. Затем переходят на стол №5.
Правила в питании при желчекаменной болезни необходимо соблюдать наравне с лекарственной терапией.
Желчнокаменная болезнь – патология, в основе которой лежит нарушение метаболизма, и, главным образом – изменение холестеринового обмена. Это вещество, крайне необходимое для организма в малых количествах, становится основным субстратом не только атеросклеротических бляшек, но и холелитов в желчевыводящих путях.
Основной принцип диеты – исключить жареные и жирные блюда
Диета при желчекаменной болезни направлена на нормализацию холестеринового обмена и связанных с ним процессов. Без соблюдения принципов питания камни будут увеличиваться в объеме и количестве; и даже удаление желчного пузыря послужит только временной мерой.