Кессонная болезнь – это комплекс симптомов, формирующийся при образовании газовых пузырьков в сосудах и тканях на фоне быстрого снижения атмосферного давления. Патология может быть острой либо хронической. Проявляется болями в суставах, мышцах, синдромом Меньера, диспепсией, признаками поражения ЦНС, острой легочной и сердечно-сосудистой недостаточностью. При постановке диагноза используются анамнестические данные и результаты объективного осмотра, для оценки состояния различных органов применяется рентгенография, УЗИ, МРТ, КТ. Лечение – рекомпрессия с последующей медленной декомпрессией, симптоматическая лекарственная терапия.
Кессонная болезнь
Кессонная болезнь (декомпрессионная болезнь, ДКБ) – комплекс изменений, развивающихся при переходе от высокого атмосферного давления к нормальному, реже – от нормального к пониженному. Свое название патология получила от слова «кессон», обозначающего камеру, созданную в 40-х годах XIX века и предназначенную для проведения работ под водой либо в условиях водонасыщенных грунтов. ДКБ считается профессиональным заболеванием подводников и специалистов, работающих в условиях кессонных камер, в отдельных случаях диагностируется у летчиков. В последние годы из-за широкого распространения дайвинга выявляется у других групп населения. Согласно статистическим данным, частота заболевания составляет 2-4 случая на 10 000 погружений.
Причины
Непосредственной причиной кессонной болезни является быстрое снижение атмосферного давления при изменении глубины погружения в воду, реже – при подъеме самолета на значительную высоту. Чем быстрее изменяется атмосферное давление – тем больше риск возникновения данной патологии. Факторами, увеличивающими вероятность развития заболевания, считаются:
- Старение организма. По мере старения состояние всех органов ухудшается. Это становится причиной снижения компенсаторных возможностей легких и сердца в период изменения давления.
- Переохлаждение. Сопровождается замедлением кровотока в периферических сосудах. Кровь из отдаленных участков тела медленнее поступает в легочные сосуды, газ в меньшей степени выделяется из крови физиологическим путем.
- Обезвоживание. Вязкость крови при данном состоянии увеличивается, что провоцирует замедление кровообращения. При изменении внешнего давления на периферии возникает стаз, который усугубляется формированием пузырьков, блокирующих просвет сосудов.
- Физическая нагрузка. Потенцирует нарушение равномерности кровотока, вследствие чего создаются условия для интенсивного растворения газов в крови с последующим появлением «тихих» пузырьков. Характерной особенностью является отложение микропузырьков в суставах и повышение вероятности возникновения патологии при следующих погружениях.
- Липидемия, излишний вес. Жиры обладают повышенной гидрофобностью, поэтому при их высоком содержании более активно образуются пузырьки. Клетки жировой ткани интенсивно растворяют инертные газы, входящие в состав дыхательных смесей.
- Гиперкапния. Развивается при низком качестве дыхательной смеси или попытках ее «сэкономить», задерживая дыхание. Увеличение количества CO2 провоцирует сдвиг кислотно-основного состояния в кислую сторону. Из-за этого в крови растворяется больше инертных газов.
- Алкогольное опьянение. При приеме алкоголя возникает обезвоживание. Кроме того, молекулы спирта вызывают соединение мелких пузырьков в более крупные и становятся центрами, вокруг которых образуются большие пузыри, закупоривающие кровеносные сосуды.
Меры профилактики
Кессонная болезнь развивается при создании определенных условий. Главным условием её профилактики является недопущение длительного воздействия высокого давления, то есть его нормализация. Стоит также учитывать, что авиарейсы после глубоководных погружений противопоказаны, так как они способны обострить проявления болезни.
Чтобы водолаз не заболел кессонной болезнью, ему необходимо совершать периодические декомпрессионные остановки. Погружение в режиме нон-стоп возможно только на короткий период и небольшую глубину. При всплытии осуществляются остановки недалеко от поверхности, чтобы не допустить развитие кессонной болезни и нормализовать концентрацию газов в крови. Их продолжительность и прочие особенности проведения определяются по специальным таблицам или более современными компьютерными методами.
Соблюдение правил позволяет хотя бы облегчить симптомы, даже если из-за определенных факторов декомпрессионная болезнь все же настигла человека. К сожалению, вариабельность независимых факторов окружающих условий столь велика, что даже компьютерные расчеты не всегда являются достоверными.
Чтобы не стать жертвой острой декомпрессии, необходимо следовать инструкциям при нырянии на глубину, а также избегать перепадов давления в других ситуациях. Дополнительно снизить риски поможет крепкое здоровье, отсутствие лишнего веса и переутомлений.
Обычно симптомы появляются через 1-2 часа после подъема с глубины. Однако они могут появиться и в процессе его, и спустя 6-12 часов. Хотя это случается довольно редко.
В зависимости от проявлений выделяют три формы декомпрессионной болезни — легкую, среднюю и тяжелую.
Легкая (кожная) форма
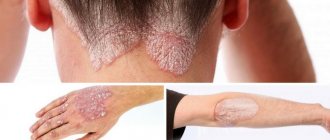
кессонной болезни проявляется покраснением, сыпью и зудом, иногда отеками или красными и белыми пятнами, так называемым мраморным узором. Возможны несильные боли в костях, мышцах и суставах.
Средняя форма
кессонной болезни проявляется нарушением работы костно-мышечной системы, причем чаще страдают ноги и плечевой пояс, реже — запястья, кисти рук, локти, стопы. Сначала в пораженном органе возникают неприятные ощущения, потом он немеет, потом начинает болеть. Боль постоянная и ноющая. Также возникают нарушения работы внутреннего уха — тошнота, снижение слуха. Это состояние называют синдромом Меньера или ушной формой кессонной болезни. Характерны для этой стадии и желудочно-кишечные проявления декомпрессионной болезни — боли в животе и частая дефекация. Острота зрения снижается, зрачки расширены.
При тяжелой форме
декомпрессионной болезни поражаются жизненно важные органы. Развиваются парезы и параличи мышц рук и ног, мышц прямой кишки и мочевого пузыря. Поражаются легкие и сердце, это проявляется одышкой, кашлем , болью за грудиной, синюшной кожей. Нарушается работа внутреннего уха — развивается головная боль, головокружение, тошнота, шум в ушах. Обычно она развивается на большой глубине. Давление падает, возможна гипоксия и потеря сознания.
Эти формы могут быть самостоятельными, а могут и переходить одна в другу. Причем легкая форма может очень быстро перейти в тяжелую.
Описание
На суше нужно обеспечить пациенту покой и тепло, проверить его пульс и дыхание. Если пациент в сознании, лучше положить его горизонтально на ровной поверхности так, чтобы не затекали руки и ноги.
Если он без сознания, его кладут на левый бок, при этом сгибают правую ногу для устойчивости. Это делается для того, чтобы, если пациента будет тошнить, рвотные массы не попали в дыхательные пути. При необходимости нужно сделать ему непрямой массаж сердца и искусственное дыхание, если среди окружающих есть человек, умеющий это.
После нужно обеспечить пациенту дыхание чистым кислородом. Это создает условия для транспорта азота из тканей в легкие. Для этого используются специальные баллоны со сжатым кислородом.
Диагностика
Диагноз ставят на основании клинической картины и данных анамнеза. На рентгенограмме видны пузырьки воздуха в кровеносных сосудах, полостях суставов, синовиальных влагалищах сухожилий.
Лечение
Единственный метод лечения декомпрессионной болезни — лечебная рекомпрессия. Ее следует проводить немедленно после появления первых признаков кессонной болезни. При этом в специальной камере создаются условия, при которых давление повышается, пузырьки газа растворяются и кровообращение восстанавливается.
Дальнейшее лечение направлено на устранение парезов и параличей, возникших в результате декомпрессионной болезни, на улучшение кровообращения и восстановление функций органов малого таза.
Летальный исход при кессонной болезни сейчас явление довольно редкое. Однако часто пострадавшие остаются парализованными.
Профилактика
В качестве профилактики декомпрессионной болезни на работы в условиях сжатого воздуха принимаются только люди с очень хорошим здоровьем. Они регулярно проходят медицинские осмотры, ведут здоровый образ жизни и ограничивают себя в алкоголе и сигаретах . Дайверы и те, кто работает на глубине, должны знать и строго соблюдать правила техники безопасности при погружении и всплытии.
На глубину не допускаются перенесшие декомпрессионную болезнь, если они:
- не восстановились полностью;
- заболевание протекало тяжело, восстановление после него было очень долгим;
- декомпрессионная болезнь была более 1 раза;
- имеют симптомы неврологических расстройств, выявленные при осмотре.
Доктор Питер
Декомпрессионная болезнь
– это комплекс патологических изменений, развивающихся в результате образования стойких газовых пузырьков в организме человека.
Сущность физических процессов образования газовых пузырьков в организме человека заключается в следующем.
Организм человека состоим на 80% из воды, поэтому ему присущи физические законы, свойственные воде и газам. При нормальном атмосферном давлении в крови и тканях организма растворено около 1 л азота. При повышении избыточного давления воды на 1 кгс/см 2 в организме растворяется еще 1 л азота, т. е. в нем будет 2 л азота и так далее. Количество растворяющегося в тканях организма индифферентного газа прямо пропорционально парциальному давлению газа во вдыхаемой газовой смеси и зависит от времени пребывания под повышенным давлением. Считается, что практически полное насыщение азотом тканей организма наступает через 5−6 часов пребывания под давлением.
Больше всего азот растворяется в жировой ткани, насыщение и рассыщение в ней происходят медленно, потому что эта ткань слабо снабжена кровеносной сетью. Кровь быстро насыщается и рассыщается азотом и потому его переносчиком.
При медленном снижении внешнего давления избыточно растворенный азот путем диффузии выводится через кровь и легкие из организма. При достаточно быстром снижении внешнего давления, т. е. когда режим декомпрессии нарушается, избыточно растворенный азом не успевает удаляться из организма и тогда образуются газовые пузырьки. Они закупоривают кровеносные сосуды и сдавливают ткани, вызывая в организме патологические изменения.
Организм в состоянии удерживать избыточное количество физически растворенного азота 1,2 л и освобождаться от него через легкие, не образуя пузырьков в тканях. Эта величина называется коэффициентом безопасного, допустимого перенасыщения тканей организма азотом. Такое насыщение организма азотом происходит на глубине 12 м при дыхании сжатым воздухом, а при дыхании 25% кислородными смесями – на глубине 20 метров. Следовательно, безопасный подъем на поверхность без режимов декомпрессии возможен при дыхании сжатым воздухом с глубины 12 м, а при дыхании 25% азотногелиокислородной смесью – с глубины 20 м.
Итак, основной причиной декомпрессионной болезни является образование в крови и тканях организма пузырьков газа при нарушении режима декомпрессии.
Причины декомпрессионной болезни в ИСП
1. Неправильно выработанный режим декомпрессии при выходе из затонувшей подводной лодки.
2. Превышение предельно допустимого времени пребывания под повышенным давлением.
3. Несоблюдение выдержек по времени на остановках (организм рассыщаться не успевает) при выходе по буйрепу.
4. Отсутствие или малая подача кислорода в дыхательный мешок (подводник забыл открыть вентиль кислородного баллона).
Декомпрессионная болезнь может возникнуть также при быстром снижении давления в аварийных отсеках без учета времени пребывания под повышенным давлением.
Развитию декомпрессионной болезни способствуют низкая температура окружающей среды, физическая нагрузка, содержание дыхательной смеси углекислого газа более 1%.
ПРИЗНАКИ
Различают три формы декомпрессионной болезни: легкую, среднюю и тяжелую.
1. Легкая форма характеризуется такими признаками, как кожный зуд, сыпь, боли в костях, суставах, мышцах и по ходу нервных стволов, которые не причиняют особых страданий больному.
2. Для средней формы заболевания характерны сильные боли в мышцах, костях, суставах, причиняющие больному тяжелые страдания; кожная сыпь, «мраморная» окраска кожи. Могут появляться сильные боли в животе, сопровождающиеся вздутием, тошнотой и рвотой; общая слабость, расстройство кровообращения и дыхания, пульс частый, слабого наполнения, одышка.
3. Тяжелая форма. Описанные ранее симптомы утяжеляются, к ним присоединяется поражение центральной нервной системы в виде порезов и параличей конечностей и внутренних органов, расстройства слуха, зрения, потеря сознания.
Значительно реже, и, как правило, при спусках на большие глубины могут наблюдаться головокружение, тошнота, рвота, нистагм глазных яблок и резкая мышечная слабость (синдром Меньера).
Чем раньше развиваются признаки болезни после выхода из воды или повышенного давления, тем тяжелее она протекает.
ПЕРВАЯ ПОМОЩЬ.
Каждый водолаз и подводник при появлении признаков декомпрессионной болезни или при ухудшении самочувствия во время подъема на поверхность, или после выхода из воды (камеры) обязан немедленно доложить б этом, а лица руководящего состава (командир отделения, старшина-водолаз, водолазный специалист, врач) обязаны немедленно приступить к оказанию помощи заболевшему и проведению лечебной рекомпрессии.
Лечение декомпрессионной болезни проводится в соответствии с инструкцией и с таблицей лечебной рекомпрессии. При повторном повышении давления газовые пузырьки уменьшаются в размере, растворяются и болезненные симптомы исчезают.
Проведение лечебной рекомпрессии является обязательным во всех случаях декомпрессионных заболеваний. Чем раньше будет начата рекомпрессия, тем быстрее и действеннее будут ее результаты.
Предупреждение декомпрессионного заболевания
1. Правильное пользование таблицами режима декомпрессии.
2. Выбор нужного режима выхода из затонувшей пл в зависимости от глубины погружения пл и времени нахождения под наибольшим давлением.
3. Строгое соблюдение режима выхода по буйрепу (выдержки и скорость передвижения).
4. Правильное включение на дыхание в ИДА (открыть кислородный баллон после выравнивания давления).
Кессонная болезнь (декомпрессионная болезнь, ДКБ, кессонка, болезнь водолазов) – это заболевание, вызываемое быстрым переходом человека из среды с повышенным давлением в среду с нормальным давлением. Это сопровождается выделением из физиологических жидкостей пузырьков азота, растворенного в ней при высоком давлении. Чаще всего заболевание наблюдается у водолазов при нарушении правил проведения глубоководных работ (слишком быстрое всплытие или длительное нахождение на глубине).
Источник: likar.info
Первые случаи кессонной болезни стали регистрироваться после 1841 года, когда был изобретен кессон – специальная камера для строительных работ под водой (закрепление опор мостов, строительство подводных тоннелей). Рабочие через шлюз проходили в эту камеру, где и проводили необходимые работы. Для предотвращения затопления кессона в него подавали сжатый воздух. После того, как рабочая смена заканчивалась, давление снижали до атмосферного. При этом у многих рабочих возникали сильные боли в суставах, а у некоторых развивались параличи и даже смертельные исходы.
Патогенез
При повышенном давлении газы дыхательной смеси вследствие диффузии в значительных количествах растворяются в крови капилляров легочной ткани. Когда давление снижается, наблюдается противоположное явление – газы «выходят» из жидкости, формируя пузырьки. Чем быстрее меняется давление, тем интенсивнее становится процесс обратной диффузии. При быстром подъеме кровь пациента «закипает», выделяющиеся газы образуют множество крупных пузырьков, которые могут блокировать сосуды разного калибра и повреждать различные органы.
Крупные пузырьки соединяются с мелкими, к образовавшимся пузырям «прилипают» тромбоциты, формируются тромбы, прикрепляющиеся к стенкам мелких сосудов и перекрывающие их просвет. Часть тромбов отрывается с фрагментами сосудистой стенки, мигрирует по кровеносному руслу и блокирует другие сосуды. При скоплении большого количества таких образований развивается газовая эмболия. При значительном повреждении стенок целостность артериол нарушается, возникают кровоизлияния.
Появление пузырей и образование их комплексов с тромбоцитами запускает каскад биохимических реакций, вследствие которых в кровь выбрасываются различные медиаторы, возникает внутрисосудистое свертывание. Пузырьки также образуются вне сосудистого русла, в суставных полостях и мягкотканных структурах. Они увеличиваются в объеме и сдавливают нервные окончания, провоцируя боли. Давление на мягкотканные образования становится причиной их повреждения с формированием очагов некроза в мышцах, сухожилиях и внутренних органах.
Физика и физиология ДКБ[ | ]
При вдохе воздух, попав в бронхи, доходит до альвеол — мельчайшей структурной единицы лёгких. Именно здесь происходит сам процесс газообмена между кровью и внешней средой, когда гемоглобин, содержащийся в крови, принимает на себя роль переносчика молекул кислорода по нашему организму.
Азот, содержащийся в воздухе, в организме не усваивается, но существует в нём всегда, в растворённом — «тихом» — виде, не причиняя никакого вреда. Совсем по-другому азот начинает вести себя, когда речь заходит о подводных погружениях.
Количество газа, растворенного в жидкости, напрямую зависит от давления газа на поверхности этой жидкости. Если это давление превышает давление газа в самой жидкости, то создается градиент диффузии газа в жидкость — начинается процесс насыщения жидкости газом.
Этот процесс продолжается до тех пор, пока давление газа в жидкости не сравняется с давлением газа на поверхности жидкости. При понижении внешнего давления происходит обратный процесс. Давление газа в жидкости превышает внешнее давление газа на поверхность жидкости, происходит процесс «рассыщения».
(30 м / 10 м/атм.) 1 атм. = 4 атм.
то есть в четыре раза больше, чем давление на суше. При этом количество азота, растворенного в организме, с течением времени увеличивается и, в конечном счете, также превышает количество растворенного азота на поверхности воды в четыре раза.
При всплытии, с уменьшением внешнего (гидростатического) давления воды, давление газовой смеси, которой дышит подводник, также начинает уменьшаться. Количество азота, потребляемое подводником, а вернее его парциальное давление, тоже уменьшается.
Из-за этого начинает происходить перенасыщение крови азотом, вследствие чего он начинает потихоньку высвобождаться в виде микропузырьков. Происходит «рассыщение» крови, которая при этом как бы «закипает». Создается обратный градиент диффузии газа из жидкости.
Когда процесс всплытия проходит медленно, то парциальное давление азота, в составе дыхательной смеси, также уменьшается медленно — относительно дыхания подводника. Микропузырьки азота из крови начинают высвобождаться и вместе с током крови двигаться в сердце, а оттуда уже в лёгкие, где они, опять же, через стенки альвеол выходят наружу при выдохе.
Если же подводник начинает всплывать слишком быстро, то пузырьки азота просто-напросто не успевают достигать лёгких и выходить из организма наружу. Кровь подводника «закипает». Таким образом, к пузырям присоединяется все больше растворенного азота, что порождает эффект снежного кома.
Затем к пузырям прикрепляются тромбоциты, а следом и другие кровяные тельца. Так формируются локальные сгустки крови (тромбы), делающие её неравномерно вязкой и способные даже закупорить небольшие сосуды.
Тем временем пузыри, прикрепленные к внутренним стенкам сосудов, частично разрушают их и отрываются вместе с их кусочками, дополняющими «баррикады» в русле кровотока. Прорыв стенок сосудов ведет к кровоизлиянию в окружающие ткани, кровоток замедляется, нарушается кровоснабжение жизненно важных органов.
Внесосудистая форма ДКБ возникает в тех случаях, когда формирующиеся в тканях, суставах и сухожилиях микропузырьки притягивают азот, выделяющийся из тканей во время подъёма, но не могут попасть в кровь из-за её блокады (т. н.
ПОДРОБНОСТИ: Какой должен быть пульс у здорового ребенка 10 лет
«эффект бутылочного горлышка»). Гидрофильные ткани суставов и связок особенно подвержены аккумуляции внесосудистых пузырей азота. Именно этот тип ДКБ и вызывает боли в суставах — классический симптом декомпрессионной болезни.
Механическая блокада кровотока азотными пузырями — не единственный эффект кессонной болезни. Присутствие пузырей и их соединение с кровяными тельцами приводит к биохимическим реакциям, стимулирующим сворачивание крови прямо в сосудах, выброс в кровь гистаминов и специфических белков.
Избирательное изъятие из крови комплементарных белков устраняет опасность многих разрушительных последствий ДКБ. Последние исследования показали, что связывание пузырей с белыми кровяными тельцами вызывает сильное воспаление сосудов.
Для профилактики возникновения ДКБ следует, прежде всего, контролировать процесс всплытия, который, по современным представлениям, не должен превышать 18 метров в минуту. Чем медленнее подводник всплывает, тем медленнее понижается окружающее давление, тем меньше пузырьков образуется в его крови.
Более того, в практике подводного плавания существуют так называемые декомпрессионные остановки. Суть их заключается в том, что подводник, поднимаясь с глубины на поверхность, останавливается на определённой — заведомо меньшей по сравнению с глубиной погружения — глубине на, опять же, определённое время, которое вычисляется либо по таблицам, либо при помощи подводного компьютера.
Эта остановка (или даже несколько постепенных остановок) может длиться достаточно продолжительный период времени, зависящий напрямую от того, насколько подводник превысил бездекомпрессионный предел погружения, и, соответственно, от того, как сильно насыщен азотом его организм.
Во время таких остановок происходит «рассыщение» организма и вывод из него газовых пузырьков. Из организма выводятся излишки азота, и кровь не закипает, как если бы пловец всплыл на поверхность без какой-либо остановки.
Часто на таких остановках подводник дышит газовой смесью, отличной от «донной». В такой смеси (стейдж, от англ. стоянка) уменьшено процентное содержание азота, в связи с чем декомпрессия проходит быстрее.
Конечно, полное насыщение всех тканей организма азотом происходит не сразу, для этого требуется время. Для вычисления максимального времени нахождения на «донной» глубине, без риска возникновения ДКБ, существуют специальные декомпрессионные таблицы, которые в последнее время повсеместно стали заменять подводными компьютерами.
Пользуясь данными таблицами, можно приблизительно узнать время нахождения подводника на данной глубине при дыхании данной газовой смесью, которое будет безопасно с точки зрения здоровья. Слово «приблизительно» здесь не случайно.
Данные по нахождению на определённой глубине для разных людей могут варьироваться в весьма широких пределах. Существуют определённые группы риска, время погружения для которых может быть значительно меньше, чем у других.
К примеру, сильно обезвоженный человеческий организм в гораздо большей степени подвержен ДКБ, поэтому все подводники пьют много жидкости до и сразу после погружений. Декомпрессионные таблицы и подводные компьютеры изначально содержат некий запас «прочности», ориентируясь на минимально возможное время погружений, после которого уже есть риск возникновения ДКБ.
Холод и физические нагрузки во время погружения также способствуют возникновению ДКБ. Кровь циркулирует медленнее в замерзшей части тела и гораздо хуже подвергается выводу из неё и прилегающих тканей избыточного азота.
Одним из вариантов снижения риска возникновения ДКБ также является использование дыхательных смесей, отличных от воздуха. Самым распространённым вариантом такой смеси является нитрокс — обогащенный кислородом воздух.
В нитроксе, по сравнению с простым воздухом, увеличено процентное содержание кислорода и снижено содержание азота. Так как азота в нитроксе содержится меньше, то время, проведённое на заданной глубине, может быть больше, чем время на той же глубине с использованием воздуха.
Или же можно находиться под водой такое же время, как и с использованием воздуха, но на большей глубине. За счет меньшего содержания азота в нитроксе происходит меньшее им насыщение организма. При подводных погружениях на нитроксе нужно использовать другие, отличные от «воздушных», декомпрессионные таблицы или специальные режимы компьютера.
Так как в нитроксе содержится большее количество кислорода, чем в воздухе, возникает другая опасность — кислородное отравление. От марки нитрокса (процентного содержания в нём кислорода) зависит максимальная глубина, на которую можно погрузиться без риска кислородного отравления.
Классификация
Из-за возможности поражения различных органов, существенных различий в тяжести и прогнозе самой рациональной с практической точки зрения считается систематизация типов кессонной болезни на основании преобладающих проявлений. Клиническая классификация М. И. Якобсона представляет собой развернутый вариант выделения степеней заболевания с учетом симптоматики. Различают четыре формы патологии:
- Легкая. Превалируют артралгии, миалгии, невралгии, обусловленные сдавлением нервных окончаний газовыми пузырьками. У ряда больных выявляется ливедо, зуд, сальность кожи, вызванные закупоркой мелких поверхностных вен, протоков сальных и потовых желез.
- Средней тяжести. Преобладают расстройства со стороны вестибулярного аппарата, глаз и ЖКТ, возникающие вследствие эмболии капилляров и артериол лабиринта, скопления газовых пузырей в сосудах брыжейки и кишечнике, преходящего спазма ретинальных артерий.
- Тяжелая. Проявляется быстро нарастающими симптомами поражения спинного мозга, как правило, на уровне среднегрудных сегментов, что обусловлено склонностью миелина к поглощению азота и слабой васкуляризацией среднегрудного отдела, из-за чего активно формирующиеся пузырьки не мигрируют с кровью, а сдавливают нервную ткань. Признаки вовлечения головного мозга выявляются гораздо реже. Возможны расстройства сердечной и дыхательной деятельности.
- Летальная. Возникает при тотальном прекращении кровообращения в легких или продолговатом мозге, развитии острой сердечной недостаточности. Провоцируется образованием большого количества крупных пузырьков, одновременно блокирующих множество сосудов.
Для оценки угрозы жизни больного и определения оптимальной тактики лечения в травматологии и ортопедии также применяют упрощенную классификацию, включающую два типа острой ДКБ. Первый тип характеризуется поражением периферических структур (кожи, мышечно-суставной системы). Второй сопровождается изменениями со стороны нервной, дыхательной, сердечно-сосудистой, пищеварительной систем, при отсутствии лечения возможен смертельный исход. Кроме того, различают хронический вариант кессонной болезни, который может развиваться при наличии острой патологии в анамнезе или без предшествующих острых явлений; диагностируется у людей, продолжительное время трудившихся в условиях кессонов.
Симптомы кессонной болезни
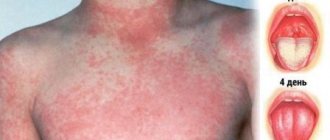
В случае тяжелого поражения проявления могут возникать уже в первые минуты после всплытия, однако чаще клиническая картина декомпрессионной болезни формируется постепенно. У половины больных симптоматика выявляется в течение часа. Через 6 часов признаки патологии обнаруживается у 90% пациентов. Редко наблюдается отсроченное появление симптомов (на протяжении 1-2 суток). При легкой форме отмечаются боли в суставах, костных структурах, мышечной ткани, области спины. Болевой синдром обычно ярче выражен в области плечевых и локтевых суставов. Пациенты описывают ощущения как «сверлящие», «глубокие», усиливающиеся при движениях. Часто отмечается сыпь, зуд кожи, повышенная сальность, мраморность окраски кожных покровов. Возможно увеличение лимфоузлов.
При кессонной болезни средней тяжести наблюдается синдром Меньера, обусловленный поражением органа равновесия и включающий в себя головокружения, головную боль, бледность, потливость, тошноту, рвоту. Нарушения деятельности ЖКТ проявляются болями, рвотой и диареей. Спазм сосудов сетчатки сопровождается возникновением фотоморфопсий, «мушек» и «тумана» перед глазами. Тяжелая форма характеризуется нижней спастической параплегией, тазовыми расстройствами, нарушением чувствительности в нижней половине тела по проводниковому типу. Иногда наблюдаются гемипарезы или гемиплегии, головные боли, нарушения речи, психотические расстройства, имеющие преходящий характер.
Сердечно-сосудистые и дыхательные симптомы обнаруживаются при тяжелой форме и достигают наибольшей выраженности при летальном варианте заболевания. Определяется слабость, бледность, одышка, интенсивная боль в груди, кашель, падение АД. При прогрессировании симптоматики развивается отек легких, дыхание становится частым, поверхностным, пульс замедляется, кожные покровы приобретают синюшный или бледно-серый оттенок. Возможны инфаркты легких и миокарда. Летальная форма сопровождается острой сердечной недостаточностью, асфиксией вследствие блокады легочного кровообращения либо нарушения регуляции дыхания продолговатым мозгом.
Наиболее распространенным проявлением хронической декомпрессионной болезни является деформирующий артроз, обусловленный повторяющимся воздействием мелких пузырьков на костно-суставные структуры. Мнения ученых относительно миодегенерации сердца, раннего атеросклероза и частых заболеваний среднего уха у людей, занятых работами кессонным способом, расходятся. Одни специалисты считают перечисленные патологии следствием повторяющейся субклинической ДКБ, другие – результатом воздействия иных факторов, возникающих при пребывании на большой глубине.
Симптомы
- Давление в ушах, головокружение.
- Боли в суставах.
- Высыпания на коже, зуд.
- Усталость, одышка.
- Слабость и (или) отсутствие чувствительности в конечностях,
- Кровотечения из ушей и носа.
- Сонливость до потери сознания.
- Параличи.
Симптомы кессонной болезни различны — от болей в суставах в первые 24 ч после подъема до потери сознания сразу же после подъема. Какие недомогания проявятся, зависит от глубины погружения и от скорости подъема.
Диагностика
Острая форма кессонной болезни диагностируется на основании жалоб пациента, анамнестических данных и результатов внешнего осмотра. На рентгенограммах могут обнаруживаться пузырьки газа в суставах, мышечной ткани, фасциях, сухожильных влагалищах. Для определения состояния ЦНС назначают томографические исследования спинного и головного мозга. Подтверждением диагноза является улучшение состояния больного при проведении рекомпрессии. Программа обследования при развитии осложнений определяется характером предполагаемой патологии, может включать ЭКГ, эхокардиографию, рентгенографию, УЗИ, МРТ и КТ различных органов.
Лечение
После подтверждения заболевания нужно начинать терапию как можно быстрее. Любая задержка может привести к развитию опасных последствий или смерти. На начальных стадиях расстройство устраняется при помощи вдыхания кислорода через маску. При более тяжёлом протекании необходимо лечение в барокамере. В этом устройстве сначала постепенно возрастает, а затем снижается давление. Такое действие заставляет пузырьки газа в крови раствориться.
Лечение в барокамере
Медикаментозная терапия направлена на уменьшение болезненности, стимуляцию сердечно-сосудистой системы. Также её используют в качестве профилактики и для устранения осложнений. Для этого назначают болеутоляющие, вещества, укрепляющие иммунитет, антивоспалительные медикаменты. Могут применяться методы физиотерапии, в частности водяные или суховоздушные ванны. При своевременно начатом лечении практически во всех случаях удаётся полностью устранить кессонную болезнь.
Лечение кессонной болезни
Терапию заболевания в зависимости от формы, выраженности симптомов осложнений проводят реаниматологи, врачи-травматологи, профпатологи и другие специалисты. При нерезко выраженных кожных, мышечных и суставных проявлениях допустимо наблюдение в динамике. В остальных случаях показана срочная рекомпрессия в условиях барокамеры. Вначале давление увеличивают до показателей, соответствующих глубине погружения больного. При тяжелом состоянии пострадавшего применяют давление выше исходного. Минимальная продолжительность рекомпрессии составляет 30 минут, при сохранении симптомов процедуру продолжают до нормализации состояния пациента. Затем проводят медленную декомпрессию, снижая давление на 0,1 атмосферу через каждые 10 минут. После снижения давления до 2 атмосфер используют вдыхание кислорода для ускорения процесса выведения азота. При появлении признаков ДКБ после нормализации давления выполняют повторную рекомпрессию.
По показаниям назначают симптоматическую терапию. Осуществляют инфузии раствора глюкозы, плазмы, солевых растворов. Применяют фармпрепараты для нормализации и стимуляции деятельности сердечно-сосудистой системы. При необходимости в план лечения включают сосудорасширяющие средства. При интенсивном болевом синдроме используют ненаркотические анальгетики. Наркотические фармрепараты не показаны из-за возможного угнетающего действия на дыхательный центр. При миалгиях и артралгиях рекомендуют местные согревающие и обезболивающие препараты. После выхода из барокамеры проводят физиопроцедуры: соллюкс, диатермию, лечебные ванны.
Декомпрессионная болезнь
Декомпрессионная (или кессонная) болезнь — профессиональное заболевание, в основном — подводников и дайверов, связанное с выделением вдыхаемого человеком газа (кислорода, азота и водорода) в кровь в виде пузырьков вследствие резкого снижения давления. Это крайне опасное состояние и не редко приводит к параличу и летальному исходу.
Другие Терапия: Грыжа Диспареуния
Причины возникновения
Как известно из физики, чем выше давление, тем лучше газ растворяется в жидкости и, наоборот — при понижении давления газ растворяется хуже. Данный процесс и есть основная причина возникновения декомпрессионной болезни. Когда человек находится в условиях резко понижающегося давления (к примеру, дайвер поднимается на поверхность с большой глубины), нерастворившийся газ из его лёгких выделяется в кровь и другие жидкости организма в виде пузырьков, которые травмируют сосуды, а иногда и становятся причиной разрыва стенки сосуда или газовой эмболии. Кроме того, эти пузырьки способны проникать в ткани и суставы, провоцируя серьёзные повреждения нервных окончаний, внутренних органов и суставов.
Дополнительными факторами, повышающими риск развития декомпрессионной болезни, являются: переохлаждение организма, обезвоживание, физические нагрузки в условиях повышенного давления, употребление алкоголя и лишний вес.
Симптомы декомпрессионной болезни
Симптомы декомпрессионной болезни разнятся в зависимости от степени тяжести состояния. Для лёгкой степени тяжести характерно возникновение лёгкой боли в суставах и костях, ноющей боли в мышцах, общая слабость и кожная сыпь (сопровождающаяся зудом). Также возможно появление парестезий и лёгкого онемения, повышение пульса и учащение дыхания. На более тяжёлой стадии декомпрессионной болезни сразу же после окончания периода декомпрессии возникает неловкость движений, нарушение координации, сильная тошнота и холодный пот. Боли в суставах и костях значительно сильнее. В некоторых случаях возможна потеря сознания. На самой тяжёлой стадии декомпрессионной болезни существует большой риск развития паралича и других серьёзных нарушений со стороны центральной нервной системы. Возможно также возникновение удушья, цианоза, коллапса и болей в грудной клетке.
Диагностика
Диагностика декомпрессионной болезни, как правило, осуществляется на основании клинической картины заболевания и тщательно собранного анамнеза. Важно установить факт нахождения пациента в условиях перепада давления — будь то погружение под воду или полёт на самолёте. При помощи рентгенологического обследования можно выявить пузырьки газа в кровеносных сосудах, тканях и суставах, а также оценить степень повреждений внутренних органов и организма в целом. Для обнаружения изменений в спинном и головном мозге применяют компьютерную томографию и магнитно-резонансную томографию.
Классификация
В зависимости от локализации повреждений и изменений в организме выделяют два основных типа декомпрессионной болезни:
• Декомпрессионная болезнь I типа характеризуется, как правило, лёгкой симптоматикой и вовлечением суставов, мышц и костей. Основными симптомами данного типа декомпрессионной болезни является боль в суставах, лимфаденопатия и кожные проявления.
• Декомпрессионная болезнь II типа значительно тяжелее и опаснее. Она затрагивает кровеносную систему, головной и спинной мозг, а также органы дыхания. Для неё характерна тяжёлая симптоматика и серьёзные нарушения в организме, вплоть до паралича и летального исхода.
Действия пациента
При подозрении на декомпрессионную болезнь рекомендуется незамедлительно вызвать скорую помощь и ожидать её прибытия с минимальными движениями, находясь по возможности в горизонтальном положении.
Лечение декомпрессионной болезни
Лечение декомпрессионной болезни направлено, в первую очередь, на выведение из тканей и сосудов пузырьков газа. Для этого пациента подвергают рекомпрессии, помещая в барокамеру. Под высоким давлением пузырьки самостоятельно растворяются, нормализуя состояние пациента. Далее врачи проводят анализ и диагностику нанесенного организму ущерба и при необходимости назначают симптоматическую терапию.
Осложнения
Отсутствие своевременного лечения декомпрессионной болезни может привести к тяжёлым для организма последствиям и некоторым заболеваниям. В зависимости от локализации пузырьков газа возможно развитие остеоартроза, аэропатического миелоза, острой сердечной недостаточности, острой дыхательной недостаточности, неврита зрительного нерва.
Профилактика декомпрессионной болезни
Для профилактики декомпрессионной болезни при всплытии с глубины рекомендуется проводить подъём на поверхность по правилам, соблюдая декомпрессионное время, не менее предписанного срока. Также рекомендуется использовать для дыхания под водой на больших глубинах специальные дыхательные смеси (с высоким содержанием кислорода).
Прогноз и профилактика
Исход ДКБ определяется тяжестью поражения и временем начала рекомпрессии. У 80% пациентов отмечается полное выздоровление. Летальные исходы наблюдаются достаточно редко, обычно при экстренном подъеме или отсутствии специализированной помощи. Профилактика кессонной болезни включает использование качественного оборудования для дайвинга и профессиональных работ на глубине, строгое соблюдение правил подъема с учетом данных специально разработанных таблиц, регулярные медицинские осмотры, исключение факторов, увеличивающих риск ДКБ. Превентивные меры также предполагают установление достаточного временного интервала между первым и последующими погружениями или полетами на воздушном транспорте, ограничение времени пребывания в условиях повышенного давления для водолазов и работников кессонов.
| Литература1. Профессиональные заболевания: Диагностика, лечение, профилактика/ Скепьян Н.А. – 20132. Профессиональные болезни/ Артамонова В.Г., Шаталов Н.Н. – 19883. Декомпрессионная болезнь/ Шитов А. – 2011 | Код МКБ-10T70.3 |
Вконтакте
LiveJournal