В большинстве случаев нейтропения выступает в качестве осложнения от первоначальных заболеваний, но может прогрессировать и самостоятельно.
Понижение данного показателя приводит к большему шансу поражения бактериями, подавляет иммунную систему и дает доступ инфекционным заболеваниям к организму. Чем больше упадок нейтрофилов – тем больше риск поражения инфекционных и бактериальных заболеваний.
Для назначения эффективного лечения, всегда нужно установить первопричину, которая способствовала развитию такого состояния. Заболевание является довольно редким и встречается у одного человека на сто пятьдесят тысяч населения.
В зависимости от степени тяжести заболевания, согласно статистическим данным, смертельный исход наступает в рамках от десяти до шестидесяти процентов регистрируемых случаев.
Основные понятия НП
Основные клетки, насыщающие организм – лейкоциты, одной из функций которых является определение чужеродных агентов, их подавление и сохранение в памяти о встрече с каждым из отдельных видов вредных белков.
Нейтрофилы находятся в составе гранулоцитов, которые являются частью лейкоцитов, содержащих специальные гранулы. На фоне всех остальных составляющих гранулоцитов, их большинство составляют нейтрофилы.
Именно поэтому термин агранулоцитоз (снижения числа гранулоцитов) называют тождественным термином нейтропении.
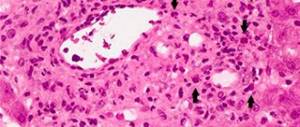
В большинстве формирований гнойных воспалительных очагов регистрируются нейтрофилы, так основной их задачей есть обезвреживание паразитирующих микроорганизмов.
Формирование гнойных очагов происходит вследствие деформирования микробов, своих тканевых образований и нейтрофилов, которые со стремительной скоростью перемещаются из крови к месту воспаления.
Нейтропения
Виды нейтропении
Изначальная классификация нейтропении происходит по степени тяжести заболевания.
Выделяются следующие три стадии:
- Легкая степень характеризуется наличием от 1000 до 1400 нейтрофилов на один микролитр крови;
- Средняя степень обуславливается показателями от 500 до 1000 НФ;
- Тяжелая степень – упадок границ НФ ниже пятисот на один микролитр.
Степень пропорциональна развитию отягощений. Последней степени нейтропении присущи прогрессирования отягощений.
Крайней стадии — характерны как сильные воспалительные процессы, так и его пропадание, что гласит о том, что гранулоциты полностью истощены.
Гранулоциты
Что провоцирует НП?
Прогрессирование данного патологического состояния может быть как самостоятельным процессом, так и следствием разнообразных заболеваний.
К провоцирующим факторам относят:
- Продолжительное воздействие радиации на организм;
- Заболевания врожденного характера и генетические мутации. К таким относят врожденные патологии иммунитета, нарушение гранулоцитов генетического происхождения и т.д.;
- Деформация нейтрофилов вследствие воздействия антител;
- Формирование нейтропении, как одного из симптомов первоначального заболевания (туберкулез, рак кости, ВИЧ, красная волчанка);
- Прием отдельных медикаментов (анальгетики, диуретики (мочегонные), средства против воспалительных процессов).
Для полного понимания процессов возникновения заболевания, рассмотрим каждый из его видов отдельно.
Аутоиммунная нейтропения
Она прогрессирует, вследствие формирования иммунитетом разрушающих антител к нейтрофилам. Такими антителами могут быть как формирующиеся противодействующие агенты к другим заболеваниям, так и конкретно к нейтрофилам, если признаком других аутоиммунных заболеваний не обнаруживается.
В большинстве случаев, данный вид нейтропении диагностируется у детей с врожденными патологиями иммунной системы.
Тяжелые формы иммунных заболеваний способствуют внезапному упадку нейтрофилов и быстро приобретение заболеваний инфекционного происхождения.
У новорождённых нейтропения может обнаруживаться следствием передачи антител от матери, при приеме отдельных лекарственных препаратов.
А также при наследственной предрасположенности, именующейся пародической нейтропенией (проявляется с первых месяцев, после чего появляется каждый триместр).
Лекарственная нейтропения
В большинстве случаев, данный вид нейтропении регистрируется у взрослой возрастной категории. Она прогрессирует следствием аллергических реакций, токсических воздействий медикаментов. Химиотерапия, в таком случае, на показатели нейтрофилов никак не влияет.
Возникновение такого вида нейтропении может происходить после употребления антибиотиков со следующими содержащими:
- Пенициллин;
- Цефалоспорин;
- Хлорамфеникол;
- Отдельные виды нейролептиков;
- Антиконвульсанты;
- Сульфаниламиды.
После употребления вышеперечисленных средств может регистрироваться нейтропения и прослеживаться на протяжении семи дней, после чего уровни постепенно нормализуются.
Также проявления нейтропении возможны при употреблении препаратов, направленных против возникновения судорог. В таком случае, ко всем признакам нейтропении добавляются высыпания, увеличения температуры тела и возможные гепатиты.
Частыми провокаторами нейтропении являются химиотерапия и ионное облучение, так как во время этих процессов, происходит влияние на молодые синтезирующиеся клетки костного мозга.
Показатели нейтропении могут регистрироваться в период до одного месяца, с момента проведения процедуры. В этот месяц необходимо особо тщательно заботиться о высоком риске инфицирования.
Инфекционная нейтропения
Данный вид патологического упадка нейтрофилов, часто сопутствует острым вирусным заболеваниям. В периоды поражения организма инфекционными или вирусными заболеваниям, иммунная система особенно слаба и прогрессирование возможных отягощений наиболее возможно.
В детском возрасте нейтропения, в основном, протекает в виде прилипания нейтрофилов к стенкам сосудов. Данный вид является кратковременным и исчезает уже через семь дней.
Тяжелой формой патологического заболевания инфекционной нейтропении является ВИЧ, сепсис и иные серьезные отягощения, при которых прогрессирует не только нарушение синтеза НФ, но и деформирование нейтрофилов в организме.
Фебрильная нейтропения
Основной причиной, что провоцирует прогрессирование нейтропении такого типа, является тяжёлое инфекционное заболевание, которое начинается при назначении употребления цитостатиков. При таком процессе размножаются вредные микроорганизмы, в момент, когда иммунитет работает слабо.
В редких случаях её вызывают химиотерапии и другие формы лечения онкологических заболеваний.
Возбудителями нейтропении данного типа могут мыть микробы, которые для многих людей не являются угрозой (стрептококки, герпес и т.д.), но при развитии их, в условиях малого количества нейтрофилов, влекут к серьезным инфекционным заболеваниям и смертельному исходу.
В основном его можно определить по росту температуры, общей слабости, и по явным признакам интоксикации.
В таком случае, воспалительные очаги трудно диагностировать, так как иммунитет почти не реагирует. Постановка диагноза происходит методом исключения.
Доброкачественная нейтропения
Данное состояние относится к виду хронических, и присуще детям. Оно протекает периодом более двух лет, не проявляя симптомов и не нуждаясь в терапии. Диагностирование данного вида нейтропении заключается в определении низких нейтрофилов, но нормальных остальных показателях крови.
На развитие и рост ребенка она никак не влияет. Недостаточность костного мозга является основной версией врачей, по поводу прогрессирования такой нейтропении.
Как определить проявление НП?
Проявление симптоматики при поражении организма нейтропенией более явно проявляется на более тяжелых стадиях заболевания. Основная проявляемая симптоматика очень схожа с заболеванием крови, при котором угнетается работа костного мозга.
Признаками, по которым можно определить нейтропению являются:
- Язвы с отмиранием тканей внутри, располагающиеся на коже, в ротовой полости, грудной клетке и мягких тканях;
- Отечность ротовой полости, её покраснение;
- Покрытие ротовой полости белым или желтым налетом;
- Некротические язвы в кишечнике;
- Пневмония;
- Кашель;
- Резкое повышение температуры;
- Появление фурункулов;
- Острые болевые ощущения в области живота, с четко выраженной болевой точкой;
- Тошнота и рвота, независимо от приема пищи;
- Запоры;
- Лихорадка;
- Головные боли;
- Болевые ощущения в суставах.
При прогрессировании нейтропении, вызванной лекарственными препаратами, проявляются наиболее ярко выраженные симптомы и высокий процент смертельного исхода. При остром периоде заболевания, в тридцати процентах случаев наступает смерть.
При развитии нейтропении на стартовых этапах симптоматика не прослеживается. В случае подозрения на нейтропению, необходимо тщательно изучить ротовую полость, кожу, анус, места введения катетеров и пункций сосудов, а также сделать пальпацию живота.
Для точного постановления диагноза нужно сдать лабораторные анализы крови.
Обследование[править | править код]
Больной с фебрильной нейтропенией или с подозрением на неё должен быть немедленно тщательно обследован. Обязательным является взятие образцов крови, мочи, кала, мокроты, рвотных масс или других доступных биологических жидкостей больного на бактериоскопическое и бактериологическое обследование, а также экстренная рентгенография лёгких, тщательный осмотр зева и носоглотки, кожи и доступных слизистых оболочек, перианальной области, осмотр и пальпация лимфатических узлов, тщательная аускультация лёгких.
Нормы
В нормальном состоянии количественный показатель нейтрофилов составляет от сорока пяти до семидесяти пяти процентов (или около 1500 на один микролитр крови) от всех лейкоцитов. Важную роль играет именно количественный показатель НФ в крови, так как количество остальных составляющих лейкоцитов может колебаться, а уровни нейтрофилов оставаться нормальными.
Показатели нормы немного варьируются от расовой принадлежности человека. Так у темнокожих людей, диагностирование нейтропении происходит при снижении нейтрофилов менее 1200 на 1 микролитр крови. Это происходит потому, что и людей с таким цветом кожи, отметки нейтрофилов ниже, чем у белокожих.
Чем больше недостаток этих составляющих в лейкоцитах – тем более выражаются клинические проявления и растет риск прогрессирования опасных для жизни отягощений. Тяжелые формы данного заболевания регистрируются редко.
Нормальные показатели НФ для детского возраста приведены в таблице ниже:
| Общие лейкоциты | Нейтрофилы | Лимфоциты | Моноциты | Эозинофилы | ||||||||
| Возраст | среднее | диапазон | среднее | диапазон | % | среднее | диапазон | % | среднее | % | среднее | % |
| рождение | 18.1 | 9—30 | 11 | 6—26 | 61 | 5.5 | 2—11 | 31 | 1.1 | 6 | 0.4 | 2 |
| 12 часов | 22.8 | 13—38 | 15.5 | 6—28 | 68 | 5.5 | 2—11 | 23 | 1.2 | 5 | 0.5 | 2 |
| 24 часа. | 18.9 | 9.4—34 | 11.5 | 5—21 | 61 | 5.8 | 2—11.5 | 31 | 1.1 | 6 | 0.5 | 2 |
| 1 неделя | 12.2 | 5—21 | 5.5 | 1.5—10 | 45 | 5 | 2—17 | 41 | 1.1 | 9 | 0.5 | 4 |
| 2 неделя | 11.4 | 5—19.5 | 4.5 | 1—9.5 | 40 | 5.5 | 2—17 | 48 | 1 | 9 | 0.4 | 3 |
| 1 мес. | 10.8 | 6—17.5 | 3.8 | 1—9 | 35 | 6 | 2.5—16.5 | 56 | 0.7 | 7 | 0.3 | 3 |
| 6 мес. | 11.9 | 6—17.5 | 3.8 | 1—8.5 | 32 | 7.3 | 4—13.5 | 61 | 0.6 | 5 | 0.3 | 3 |
| 1 | 11.4 | 6—17 | 3.5 | 1.5—8.5 | 31 | 7 | 4—10.5 | 61 | 0.6 | 5 | 0.3 | 3 |
| 2 | 10.6 | 5.5—15.5 | 3.5 | 1.5—8.5 | 33 | 6.3 | 3—9.5 | 59 | 0.5 | 5 | 0.3 | 3 |
| 4 | 9.1 | 5.0—14.5 | 3.8 | 1.5—8.5 | 42 | 4.5 | 2—8 | 50 | 0.5 | 5 | 0.3 | 3 |
| 6 | 8.5 | 5—13.5 | 4.3 | 1.5—8 | 51 | 3.5 | 1.5—7 | 42 | 0.4 | 5 | 0.2 | 3 |
| 8 | 8.3 | 4.5—13.5 | 4.4 | 1.5—8 | 53 | 3.3 | 1.5—6.8 | 39 | 0.4 | 4 | 0.2 | 2 |
| 10 | 8.1 | 4.5—13.5 | 4.4 | 1.8—8 | 54 | 3.1 | 1.5—6.5 | 38 | 0.4 | 4 | 0.2 | 2 |
| 16 | 7.8 | 4.5—13 | 4.4 | 1.8—8 | 57 | 2.8 | 1.2—5.2 | 35 | 0.4 | 5 | 0.2 | 3 |
| 21 | 7.4 | 4.5— 11.0 | 4.4 | 1.8—7.7 | 59 | 2.5 | 1—4.8 | 34 | 0.3 | 4 | 0.2 | 3 |
фебрильная нейтропения
В.А. Охмат, Г.А. Клясова, Е.Н. Паровичникова, В.В. Троицкая, Е.О. Грибанова, В.Г. Савченко
ФГБУ «НМИЦ гематологии» Минздрава России, Новый Зыковский пр-д, д. 4, Москва, Российская Федерация, 125167
Для переписки: Владимир Александрович Охмат, канд. мед. наук, Новый Зыковский пр-д, д. 4, Москва, Российская Федерация, 125167; тел.; e-mail
Для цитирования: Охмат В.А., Клясова Г.А., Паровичникова Е.Н. и др. Применение антибиотиков при фебрильной нейтропении у больных острыми лейкозами. Клиническая онкогематология. 2018;11(1):100-9.
DOI: 10.21320/2500-2139-2018-11-1-100-109
РЕФЕРАТ
Цель. Оценить результаты применения антибиотиков при фебрильной нейтропении у больных острыми миелоидными (ОМЛ) и острыми лимфобластными лейкозами (ОЛЛ).
Материалы и методы. В проспективное исследование (2013–2015 гг.) включено 66 больных ОМЛ и 44 — ОЛЛ, получивших 480 курсов химиотерапии в течение 6 мес.
Результаты. Фебрильную нейтропению регистрировали в 242 (50 %) курсах химиотерапии, чаще у больных ОМЛ, чем ОЛЛ (93 vs 18 %; p <� 0,0001). У больных ОМЛ инфекции преобладали в индукции и консолидации (98 vs 89 %), при ОЛЛ — в индукции (55 %). У больных ОМЛ в сравнении с больными ОЛЛ излечение от инфекций было реже при использовании антибиотиков 1-го этапа в режиме монотерапии (24 vs 57 %; p <� 0,0001), но чаще при добавлении препаратов других групп (37 vs 18 %; p = 0,01). Эффект при назначении β-лактамных антибиотиков у больных ОМЛ был реже на этапе индукции, чем в консолидации (47 vs 72 %; p = 0,0004). При гранулоцитопении более 14 дней частота ответа при использовании антибиотиков 1-го этапа и карбапенемов составила 23–24 %, а в 47 % случаев его регистрировали при добавлении других противомикробных препаратов, чаще противогрибковых (21 %). При лихорадке неясной этиологии ответ отмечался при применении антибиотиков 1-го этапа в режиме монотерапии (45 %). При клинически и микробиологически доказанной инфекции весомая доля излечений наблюдалась при сочетании β-лактамных антибиотиков с другими препаратами (43 %).
Заключение. У больных ОЛЛ и при лихорадке неясной этиологии оптимальной следует признать эскалационную стратегию применения антибиотиков. У больных ОМЛ на этапе индукции, в случаях продолжительной нейтропении (> 14 дней), при клинически и микробиологически доказанных инфекциях эффективность β-лактамных антибиотиков в режиме монотерапии ниже. В 37–48 % случаев излечение регистрировали при добавлении других противомикробных препаратов.
Ключевые слова: острый лейкоз, ОМЛ, ОЛЛ, фебрильная нейтропения, лихорадка неясной этиологии, клинически и микробиологически доказанная инфекция, антибиотики.
Получено: 2 июля 2020 г.
Принято в печать: 20 октября 2020 г.
Читать статью в PDF
ЛИТЕРАТУРА
- Паровичникова Е.Н., Троицкая В.В., Клясова Г.А. и др. Лечение больных острыми миелоидными лейкозами по протоколу российского многоцентрового рандомизированного исследования ОМЛ-01.10: результаты координационного центра. Терапевтический архив. 2014;86(7):14–23.
- Паровичникова Е.Н., Клясова Г.А., Исаев В.Г. и др. Первые итоги терапии Ph-негативных острых лимфобластных лейкозов взрослых по протоколу Научно-исследовательской группы гематологических центров России ОЛЛ-2009. Терапевтический архив. 2011;83(7):11–7.
- Войцеховский В.В., Груздова А.В., Филатова Е.А. и др. Анализ инфекционных осложнений гемобластозов в Амурской области.Бюллетень физиологии и патологии дыхания. 2012;46:64–8. [Voitsekhovskii VV, Gruzdova AV, Filatova EA, et al. The analysis of infectious complications of hemoblastosis in the Amur region. Byulleten’ fiziologii i patologii dykhaniya. 2012;46:64–8. (In Russ)]
- Mikulska M, Viscoli C, Orasch C, et al. Aetiology and resistance in bacteraemias among adult and paediatric haematology and cancer patients. J Infect. 2013;68(4):321–31. doi: 10.1016/j.jinf.2013.12.006.
- Клясова Г.А. Антимикробная терапия. В кн.: Программное лечение заболеваний системы крови: сборник алгоритмов диагностики и протоколов лечения заболеваний системы крови. Под ред. В.Г. Савченко. М.: Практика, 2012. С. 827–54.
- Averbuch D, Cordonnier C, Livermore DM, et al. Targeted therapy against multi-resistant bacteria in leukemic and hematopoietic stem cell transplant recipients: Guidelines of the 4th European conference on Infections in Leukemia (ECIL-4, 2011). Haematologica. 2013;98(12):1836–47. doi: 10.3324/haematol.2013.091330.
- Tumbarello M, Sanguinetti M, Montuori E, et al. Predictors of mortality in patients with bloodstream infections caused by extended-spectrum-β-lactamase-producing Enterobacteriaceae: importance of inadequate initial antimicrobial treatment. Antimicrob Agents Chemother. 2007;51(6):1987–94. doi:10.1128/AAC.01509–06.
- Савченко В.Г., Паровичникова Е.Н., Афанасьев Б.В. и др. Национальные клинические рекомендации по диагностике и лечению острых миелоидных лейкозов взрослых. Гематология и трансфузиология. 2014;59(S2):2–29.
- Oken MM, Creech RH, Tormey DC, et al. Toxicity and response criteria of the Eastern Cooperative Oncology Group. Am J Clin Oncol. 1982;5(6):649–55.
- Averbuch D, Orasch C, Cordonnier C, et al. European guidelines for empirical antibacterial therapy for febrile neutropenic patients in the era of growing resistance: summary of the 2011 4th European Conference on Infections in Leukemia. Haematologica. 2013;98(12):1826–35. doi: 10.3324/haematol.2013.091025.
- Клясова Г.А., Коробова А.Г., Фролова И.Н. и др. Детекция энтеробактерий с продукцией β-лактамаз расширенного спектра у больных острыми миелоидными лейкозами и лимфомами при поступлении в стационар. Гематология и трансфузиология. 2016;61(1):25–32. doi: 10.18821/0234-5730-2016-61-1-25-32.
- Охмат В.А., Клясова Г.А., Коробова А.Г. и др. Следует ли назначать карбапенемы всем больным с фебрильной нейтропенией и колонизацией энтеробактериями с продукцией β-лактамаз расширенного спектра? Онкогематология. 2016;11(3):49–57. doi: 10.17650/1818-8346-2016-11-3-49-57.
- Aynioglu Mujeeb VR, Jambunathan P, Tyagi A. Comparison of Efficacy of Piperacillin/Tazobactam Vs Cefoperazone/Sulbactam as Empirical Therapy in Patients with Febrile Neutropenia. Ann Int Med Dent Res. 2017;3(2):51–5. doi: 10.21276/aimdr.2017.3.2.me12.
- Demir HA, Kutluk T, Ceyhan M, et al. Comparison of sulbactam-cefoperazone with carbapenems as empirical monotherapy for febrile neutropenic children with lymphoma and solid tumors. Pediatr Hematol Oncol. 2011;28(4):299–310. doi: 3109/08880018.2011.552937.
- Jing Y, Li J, Yuan L, et al. Piperacillin‐tazobactam vs. imipenem‐cilastatin as empirical therapy in hematopoietic stem cell transplantation recipients with febrile neutropenia. Clin Transplant. 2016;30(3):263–9. doi: 1111/ctr.12685.
- Охмат В.А., Клясова Г.А., Паровичникова Е.Н. и др. Спектр и этиология инфекционных осложнений у больных острыми миелоидными лейкозами на этапах индукции и консолидации ремиссии. Гематология и трансфузиология. 2017;62(1):9–15.
- Pizzo PA. After empiric therapy: what to do until the granulocyte comes back. Rev Infect Dis. 1987;9(1):214–9. doi: 1093/clinids/9.1.214.
- Link H, Maschmeyer G, Meyer PF, et al. Interventional antimicrobial therapy in febrile neutropenic patients. Ann Hematol. 1994;69(5):231–43. doi: 1007/BF01700277.
- Viscoli C, Cometta A, Kern WV, et al. Piperacillin-tazobactam monotherapy in high-risk febrile and neutropenic cancer patients. Clin Microbiol Infect. 2006;12(3):212–6. doi: 10.1111/j.1469-0691.2005.01297.x.
Как диагностируют?
Для точной постановки диагноза, в случае подозрения на нейтропению врач направляет пациента на лабораторные исследования крови. К наиболее распространённым методам исследования крови при нейтропении относят:
- Общий анализ крови (ОАК). Поможет определить количественное состояние гранулоцитов;
- Биохимический анализ крови (БАК). Является более информативным методом исследования крови, нежели клинический анализ крови;
- Исследование кроветворной функции костного мозга. Имеет наибольшее значение, при котором можно оценить угнетение какого-либо из ростков кроветворения и выявить почему так произошло;
- Двукратный посев крови. Проводится посев крови на проверку наличия патологических бактерий и грибковых агентов;
- Посев содержимого из дренажного выпускника. Производится у больных, которые перенесли оперативное вмешательство;
- Исследование кала. Рекомендуется исследование каловых масс на инфекционные заболевания, при ослаблении стула, после хирургического вмешательства;
- Миелограмма. Выраженный в виде таблицы, или диаграммы результат микроскопии мазка костного мозга, по которому определяют качественную и количественную составляющую ядер клеток в миелоидных тканях;
- Гемограмма.
Методы диагностирования зависят от общего состояния больного и подозрений лечащего врача.
Чем лечат НП у взрослых?
Какой-то одной определенной схемы лечение нейтропении нет, так как симптомы у всех разные, и провоцируются разными заболеваниями. Серьезность терапии зависит от возрастной категории пациента, характера бактерий, которые спровоцировали воспаление и общего состояния здоровья пациента.
При протекании заболевания в легкой форме – лечение не требуется, а обострения, которые иногда происходят, лечатся такими же методами, как и у остальных пораженных.
При диагностировании тяжелой формы нейтропении нужно постоянное наблюдение врачей, двадцать четыре часа в сутки, так что госпитализации не избежать.
Если организм поражают заболевания инфекционного происхождения, то назначают следующие группы препаратов:
- Противогрибковые;
- Противовирусные;
- Антибактериальные.
Дозировка на этапе лечения значительно больше, чем при профилактике заболевания.
Назначение того или иного препарата, в основном, зависит от индивидуальной реакции организма на переносимость того, или иного медикамента.
Основными методами терапии являются:
- Антибиотики широкого спектра. Применяются, пока врач не определит, что воспринимается организмом лучше всего. Введение таких препаратов положено в вену.
Об улучшении состояния и эффективно подобранным препаратом идет речь, в случае улучшения состояния здоровья пациента, в первые трое суток, с момента начала лечения. Если никакого прогресса не наблюдается – доза увеличивается, либо применяется другое средство терапии;
При прогрессировании нейтропении от облучений или химиотерапии, назначаются антибиотики, до момента, пока уровни НФ в крови не достигнут хотя бы пятисот нейтрофилов на один микролитр крови:
- Препараты группы фунгицидов (Амфотерицин) применяются, в случае, если к инфекционным заболеваниям добавляются грибковые поражения, но для профилактических действий в сторону грибковых агентов фунгициды не применяются;
- Колониестимулирующие препараты (Филгастрим). Применяются при тяжелых формах нейтропении, а также детям с врожденными отклонениями иммунитета;
- Витамины (фолиевая кислота). Назначаются в качестве поддерживающей терапии;
- Глюкокортикостероиды. Назначаются при провоцировании нейтропении иммунными заболеваниями;
- Медикаменты, улучшающие процессы обмена веществ в организме (Метилурацил, Пентоксил). Назначаются в качестве поддерживающей терапии.
В случае большого количества деформированный нейтрофилов в полостях селезенки, вероятно её удаление, но при тяжелых формах нейтропении оперативное вмешательство противопоказано.
Кардинальное лечение состоит в хирургическом вмешательстве, которое заключается в пересадке костного мозга.
Метод лечения наиболее опасный, но наиболее эффективный.
Симптомы
Фебрильная нейтропения определяется как внезапное (в течение нескольких часов, а иногда даже нескольких десятков минут) повышение температуры больного выше 38 °C, на фоне снижения абсолютного числа циркулирующих нейтрофилов ниже 500 на кубический миллиметр или абсолютного числа циркулирующих гранулоцитов ниже 1000 на кубический миллиметр. При этом характерна резчайшая общая слабость, озноб, тяжёлое общее состояние. Возможен проливной пот, тремор (как следствие озноба), тахикардия, гипотензия вплоть до признаков сердечно-сосудистого коллапса или шока.
При этом, поскольку при таком критическом снижении числа нейтрофилов воспалительная реакция организма на инфекцию резко угнетена, быстро обнаружить очаг инфекции, причину повышения температуры, не представляется возможным. Лёгкие больного «чистые» (хрипы отсутствуют), нет симптомов и со стороны глотки, носовых ходов, мочеиспускательного тракта или ЖКТ, не обнаруживаются абсцессы мягких тканей или гнойничковые поражения кожи. Эти поражения могут проявиться значительно позже, иногда незадолго до смерти больного, когда интенсивность инфекции станет настолько велика, что даже в ситуации глубокого угнетения иммунитета проявится воспалительная реакция.
Таким образом, диагноз «фебрильная нейтропения» является «диагнозом исключения», диагнозом, который ставится при невозможности быстро установить причину повышения температуры у больного с нейтропенией, найти очаг воспаления. В случае обнаружения конкретной причины повышения температуры диагноз изменяется на более точный (например, может идти речь о пневмонии или бактериальном сепсисе на фоне нейтропении).
Чем характерна НП в детском возрасте?
Проявление слабой работы костного мозга является основным фактором прогрессирования нейтропении. У новорождённых детей показатели нейтрофилов в крови, диагностируются как нейтропения, при упадке их менее одной тысячи нейтрофилов на один микролитр крови.
По мере роста ребенка, показатель нормы растет, и устанавливается на уровне полутора тысяч.
В первый год жизни, прогрессирование нейтропении характеризуется острым течением, либо протекает хронически (с нарастанием симптоматики на протяжении нескольких месяцев).
У детей регистрируются только три вида нейтропении:
- Доброкачественная нейтропения хронического типа;
- Нейтропения провоцируемая иммунитетом;
- Наследственная предрасположенность и генетические мутации.
При слабовыраженной нейтропении, в детском возрасте регистрируется слабый упадок количественного показателя нейтрофилов, а явная симптоматика, во множестве случаев, не проявляется. В отдельных случаях, отмечаются частые рецидивирующие инфекционные заболевания острой формы, которые склонны протекать продолжительное время, и осложнятся наличием бактерий в организме.
В таком случае, эффективной терапией являются медикаменты против вирусов и лекарственные средства, направленные на борьбу с бактериями.
В среднетяжелой стадии отмечаются часто повторяющиеся гнойные воспаления, и даже регистрирование инфекционного шокового состояния.
В крайней стадии НП у детей, всегда проявляются тяжелые интоксикации, лихорадки, и гнойные воспаления, с локализацией в области грудной клетки, живота и ротовой полости. Если не применить эффективное лечение, то часто наступает смертельный исход.
Для правильного диагностирования необходимо соблюдать следующие пункты:
- При регистрировании гнойных очагов с отмиранием тканей, нужно провести бакпосев крови, чтобы определить микроорганизмы, провоцирующие данное состояние;
- При симптоматике средней степени тяжести, нужно провести исследование миелограммы;
- Определение всех признаков нейтропении и внимательный первый осмотр ребенка;
- Выявление фактора наследственной предрасположенности;
- При вирусном характере нейтропении нужно исследовать сыворотку крови;
- Каждую неделю необходимо делать клинический анализ крови, и контролировать все виды кровяных клеток.
При поражении организма ребенка наследственной нейтропенией, общими критериями являются:
- Обнаружение генетических дефектов, методом биологических обследований;
- Проявление явных отклонений, как снаружи, так и в показателях анализов в первые три месяца с рождения ребенка;
- Тяжелая наследственность.
К серьезным формам наследственной нейтропении принадлежат следующие:
Миелокахексия. При таком типе нейтропении происходит медленный выход нейтрофилов из костного мозга. Данному виду характерны ускоренный распад гранулоцитов на клетки в костном мозге и низкой двигательной реакции микроорганизмов на химический раздражитель.
В первый год жизни, у новорождённого отмечается относительный недостаток нейтрофилов и явный рост эозинофилов, а также высоким уровнем моноцитов в крови.
При поражении организма бактериями, регистрируется выраженный упадок лейкоцитов в крови.
Синдром Костмана. Является тяжелой формой наследственной НП, которому характеры передачи патологического гена. Прослеживается и отдельная заболеваемость. При поражении ребенка таким синдромом, проявляются частые поражения организма ребенка инфекционными и бактериологическими заболеваниями, которые склонны к частым повторениям.
При данном патологическом состоянии регистрируется явный упадок количества показателей нейтрофилов в крови, достигая порой отметки ниже трехсот НФ на один микролитр крови. Дети, пораженные таким синдромом, состоят в группе риска на прогрессирование лейкоза.
При диагностировании данного заболевания в детском возрасте, назначается определенная терапия, которую нужно принимать на протяжении всей жизни. В терапевтических целях применяются колониестимулирующие препараты (Филграстим).
Если данная группа медикаментов не оказывает должного эффекта, то рекомендуется трансплантация костного мозга, которая проводиться путем хирургического вмешательства.
Циклическая нейтропения. Является достаточно редко диагностируемой формой нейтропении, которая передается по наследству. Характерным отличием от других видов нейтропении является прерывающееся течение, с наличием периодических осложнений. Данное название носит четкие рамки повторения обострений (обычно от трех до восьми суток) с перерывами между приступами от двух до трех недель.
При наступлении обострения, отклонения проявляются в показателях лабораторных анализов, ввиду внезапного уменьшения количества нейтрофилов, и сопутствующего роста моноцитов и эозинофилов, а также появления сформированных гнойных очагов в разных местах тела.
В периоды ремиссии у ребенка восстанавливается общее состояние здоровья, и все отклонения анализов приходят в норму. Отличительным методом лечения нейтропении такого типа является применение колониестимулирующих факторов, за 48 часов до наступления возможного обострения.
Длительность применения терапии зависит от того, насколько быстро восстановятся показателя гранулоцитов в крови.
Диагностика
Известный детский врач Е.О. Комаровский в процессе диагностики призывает обращать внимание на такие симптомы, как лихорадка и инфекции: пневмония, синусит, лимфаденит и стоматит.
По его мнению, именно они являются первыми проявлениями нейтропении. Кроме того, важно обращать внимание на провоцирующие факторы, периодичность болезни и инфекции, наблюдаемые у членов семьи.
Болезнь диагностируется путем подсчета клеток крови
Необходимо провести лабораторные исследования, которые включают в себя сдачу крови два раза в неделю на протяжении полугода. Такой подход позволит выявить периодическую наследственную нейтропению. Важно сравнивать свежие анализы с предшествующими анализами, чтобы исключить врожденную форму. Если есть необходимость, проводят исследование костного мозга и антинейтрофильных антител.
Профилактика
Чтобы не допустить прогрессирование нейтропении необходимо соблюдать простые правила, которые уберегут не только от этого заболевания, но и от множества других.
К ним относят:
- Нормализовать режим дня, выделяя время на полноценный сон (не менее 8 часов);
- Умеренные физические упражнения по 30 минут каждый день;
- Рекомендуется заняться не тяжелым спортом (физкультура, плаванье и т.д.), а также выделять на пешие прогулки не менее одного часа в день;
- Избегать сильных физических нагрузок;
- Правильно питаться. Рацион должен быть сбалансирован, для того, чтобы организм получал все необходимые питательные вещества и микроэлементы;
- Поддерживать тело в нормальной температуре. Тело не должно слишком охлаждаться, либо нагреваться;
- Избегать стрессовых ситуаций. Исключить сильные эмоциональные нагрузки (как положительные, так и отрицательные), постоянные стрессы;
- Избавиться от вредных привычек. Токсины, поставляемые со спиртными напитками и сигаретами, пагубно воздействую на организм.
Прогноз специалистов
При своевременном обращении в больницу, правильном обследовании и быстром подборе эффективной комплексной терапии исход благоприятный.
Если же нейтропения является симптомом другого заболевания, то курс лечения направляется на устранение первопричины. При тяжелых формах необходима госпитализация и постоянный контроль медработников.
А также ряд лабораторных обследований, направленных на определение поражающего фактора. Только при госпитализации врач сможет подобрать наиболее правильные лекарственные препараты, так как каждый организм реагирует на отдельные виды медикаментов индивидуально.
При игнорировании, или не эффективном лечении, прогрессируют серьезные заболевания крови, которые после тяжелых стадий повлекут смертельный исход.
Для профилактики заболеваний и своевременного диагностирования их на ранних стадиях, нужно ежегодно сдавать анализ крови, проходить обследования и обращаться в больницу при первых же симптомах.
Лечение заболевания
Лечение заболевания полностью зависит от причины, которая привела к его возникновению. Это значит, что чаще всего приходится лечить инфекцию. Врач принимает решение, в каких условиях проводить лечение, в стационарных или же домашних.
Лекарственные препараты включают в себя витамины, антибиотики и препараты, нацеленные на укрепление иммунитета. Если же заболевание проходит очень тяжело, больной помещается в изолированное помещение, в котором поддерживаются стерильные условия и имеется ультрафиолетовое облучение.
После обсуждения вывод напрашивается сам по себе: возник симптом — бегом к врачу. Только вот для обнаружения симптома нужно быть внимательнее к своему здоровью, которое не терпит попустительства по отношению к себе.