Опухоли были известны человечеству давно, но только с развитием патологической анатомии, гистологии и особенно рентгенологии опухоли костей были выделены в отдельный раздел. В 1922 Кодмен (США) собрал большой рентгенологический материал из опухолей костей, впервые его систематизировал и классифицировал.
Опухоли — это новообразования, возникающие из клеток структурных элементов кости (надкостницы, хряща, костного мозга, сосудов и т.п.) как органа. Чтобы включить опухоль в определенную группу, нужно, чтобы совпадали ее клинический, рентгенологический и гистологический диагнозы.
- Причины опухолей костей и суставов
- Симптомы и диагностика опухолей
- Злокачественные опухоли
- Лабораторная диагностика опухолей костей
- Основные принципы лечения опухолей
- Лечение доброкачественных опухолей
- Лечение злокачественных опухолей
- Лучевая терапия
- Химиотерапия
Существует много классификаций опухолей. Большинство из них основано на распределении опухолей по тканевому происхождению и гистологической структуре. Опухоли костей могут быть первичные и вторичные, доброкачественные и злокачественные. В отдельную группу выделяют пограничные процессы в костях, из которых могут возникать вторичные злокачественные опухоли, и опухолевидные (костно-хрящевые экзостозы, фиброзная дисплазия, болезнь Оллье, Педжета, неостеогенная фиброма, эозинофильная гранулема, дермоид).
Патогенез и строение опухоли
Разрастание опухоли начинается с маленького участка хрящевой ткани, который образуется в костях по причине нарушения внутриутробного развития. Образования могут быть единичными и множественными. Чаще диагностируют энхондрому фаланги пальца стопы, реже поражаются трубчатые кости крупных суставов.
Хрящевая ткань опухоли состоит из хаотично расположенных клеток и имеет дольчатую структуру. В процессе роста доброкачественного образования из него могут формироваться очаги окостенения и кисты.
Опухоль представляет собой зрелый гиалиновый хрящ с утраченной структурой. В отличие от нормального хряща клетки энхондромы расположены хаотично, их размер и форма могут сильно различаться. Опухоль покрыта надхрящницей и имеет дольчатое строение. Внутри обычно образуются небольшие очаги окостенения.
«Излюбленная» локализация энхондром – короткие трубчатые кости стоп и кистей. Возможно также поражение плечевой и бедренной кости. В области других длинных костей единичные энхондромы встречаются редко. Иногда поражаются плоские кости: кости таза, лопатка и т. д. При множественном хондроматозе (болезни Олье) опухоли могут выявляться в области одной половины тела (правой или левой) или в области одной конечности. Реже патологический процесс распространяется на обе нижние конечности.
Диагностика
Диагностирование опухолей начинается с осмотра пациента и со сбора анамнеза. Из инструментальных методов используют:
- Рентгенографию. По определенным рентгенологическим признакам рентгенолог может предположить у пациента вид опухоли.
- Компьютерная томография назначается с целью внутреннего изучения и исследования всей опухоли, ее границ и степени спаянности с окружающими тканями.
- Биопсия кости позволяет определить гистологический вид новообразования. Не проводится эта процедура, если врач точно уверен, что злокачественного поражения кости нет.
Причины возникновения
Перед тем, как лечить энхондрому, врач оценивает общее состояние пациента. Во внимание принимается возраст, наличие хронических болезней и особенности расположения опухоли.
Терапия предусматривает использование хирургических методик. Без операции можно обойтись при маленьких размерах образований и локализации в костях стоп. Если энхондрома кости не беспокоит пациента, в лечении нет необходимости. Достаточно периодически делать рентгенологический снимок и контролировать развитие опухоли.
Как правило, онкология начинается еще в детском возрасте, поэтому нет ничего удивительного в том, что опухоль часто диагностируется у людей до 30 лет. Пик заболеваемости приходится на 11–16 лет. Ввиду потенциальной опасности перерождения доброкачественного новообразования в злокачественное диагностика и лечение должны проводиться как можно быстрее.Энхондрома характеризуется отсутствием ярко выраженных симптомов. Но в ряде случаев заболевание можно заподозрить при появлении следующих признаков:
- умеренные боли в ночное время суток; усиление боли может указывать на перерождение энхондромы в злокачественное новообразование;
- возникновение припухлостей кожных покровов в месте локализации энхондромы;
- частые переломы кости (в том числе бедренной кости);
- развитие слабого хронического болевого синдрома.
По распространенности процесса болезнь делится на две группы:
- одиночная — опухоль поражает одну кость;
- множественная — опухоль затрагивает несколько рядом расположенных костей.
Причины развития новообразования не выяснены. К факторам риска относят:
- наследственную предрасположенность;
- возраст — чаще болезнь возникает у молодых, реже в зрелом возрасте;
- различные травмы;
- частые переломы;
- воспалительные процессы костной ткани;
- нарушение процесса окостенения, которое бывает у плода или у ребенка в первые годы жизни.
Хондрома отличается медленным развитием, отсутствием болезненности, но при специфических условиях и особенностях локализации существует риск перехода опухоли в злокачественную. При неправильном удалении новообразования может произойти рецидив заболевания.
При экхондроме новообразование растет кнаружи, в направлении мягких тканей. Новообразование небольшого размера, поражает ребра, позвоночник, тазовые кости. При энхондроме уплотнение развивается внутри костей, при дальнейшем росте хрящевой ткани вызывает деформацию кости.
Симптомы выражены неярко, признаки зависят от локализации опухоли. Если появилась хондрома в области носа или трахеи, то симптомы появятся раньше. Это происходит потому, что образование растет и сдавливает расположенные рядом ткани, у больного затрудняется дыхание, возникает боль.
Если образование расположено у основания черепа, то может сдавливаться головной мозг. Симптоматика проявляется ярко:
- частые головокружения;
- потеря сознания;
- головная боль;
- судороги;
- хрящевая опухоль в суставе.
Если опухоль из хрящевой ткани находится в области коленного сустава, локтя или других суставов, то появляются болезненность, ломота в суставе, нарушение координации движений. При возникновении таких симптомов больной обращается к врачу с подозрением на артрит.
Хондрома стопы или костей кисти не вызывает болевого синдрома, ее можно диагностировать визуально: деформируется нога или рука. Боль связана с тем, что это образование давит на нервные волокна.
Опухоль ребер или грудины может быть незаметна на протяжении нескольких лет, боль не возникает. Больные обращаются, когда на грудине появляется уплотнение. Если образование прорастет внутрь, то возникают боли при движении, во время дыхания. Новообразование ушной раковины развивается реже и только у молодых людей до 20 лет. Иногда опухоль разрастается и доставляет пациенту неудобство.
У некоторых лиц развивается хондроматоз — патологический процесс, при котором происходит перерождение синовиальной оболочки сустава в хрящевую ткань. В тяжелых случаях возможно окостенение переродившейся ткани. Заболевание наблюдается только в одном из суставов. Патология сразу в нескольких суставах одновременно встречается редко.
Диагностика
Диагностические мероприятия для выявления данной патологии:
- осмотр;
- рентгенологическое обследование;
- сцинтиграфия;
- биопсия;
- ультразвуковое исследование;
- гистологическое обследование.
Гистологию делают после операции для подтверждения диагноза. Если возникла экхондрома, то кроме рентгена и других перечисленных выше методов дополнительно назначают МРТ или компьютерную томографию.
Методы лечения
Лечение осуществляется методом хирургического вмешательства. Операцию проводят в специализированном лечебном учреждении. При развитии рака операцию проводят в онкологической больнице.
Метод проведения операции и объем вмешательства зависит от расположения образования и от того, оказывает ли оно воздействие на расположенные рядом органы.
Если хрящевик расположен на запястье или стопе, его удаляют частично. Потом может осуществляться пластика тканей для устранения дефекта.
Если образование находится на удлиненных трубчатых костях, в области ключицы, грудины, большеберцовой кости, то его удаляют полностью. Операция проходит как при удалении рака, потому что имеется риск перехода уплотнения в злокачественную опухоль.
Операция по удалению нароста, который появился в области основания черепа, выполняют с учетом расположения, воздействия на соседние ткани, наличия различных сопутствующих болезней, состояния пациента и риска возникновения осложнений.
Может быть проведена трепанация черепа, малоинвазивная операция с применением эндоскопа, который вводят в череп через носовой проход.
Проводится лучевая терапия, ее назначают при подготовке к операции с целью уменьшения размера хрящевого новообразования.
Часто лучевая терапия является главным способом лечения опухоли черепа. Такую терапию назначают, если имеются противопоказания к оперативному вмешательству. После хирургического лечения делают лучевую терапию для устранения раковых клеток.
Стереотаксическая хирургия состоит в воздействии на хрящевой нарост лучом радиации.
Посредством радионожа удаляют труднодоступные опухоли черепа и шеи, когда риск от стандартной операции высок из-за возможности травмирования крупных кровеносных сосудов, нервной ткани или при тяжелом состоянии пациента.
Заключение
Чтобы избежать осложнений, при возникновении первых признаков заболевания следует пройти обследование. Врачи проведут диагностику и назначат лечение, основываясь на результатах диагностических процедур, характере и локализации новообразования.
Начинать лечить патологию нужно как можно раньше, чтобы избежать ее озлокачествления и перехода в хондросаркому. Лечение проводят в стационаре.
Прогноз заболевания при правильном и своевременно проведенном лечении благоприятный. После лечения необходим регулярный контроль за состоянием пациента.
Хондрома может представлять из себя отдельный (солитарный) узел и объединение многих узлов. Также она отличается по своему расположению в самой кости. В разных типах костей образуются разные виды хондром с общими и специфическими симптомами, зависящими от ее топографического положения.
Виды хондром
Диагностируются такие хрящевые опухоли:
- энхондрома;
- экхондрома;
- остеохондрома;
- хондропластома.
Энхондрома
Энхондрома занимает внутреннее пространство кости и выглядит на костном фоне как четкое образование овальной формы с участками обызвествления. Она обычно избирает кости кистей, стоп, иногда мышечную и подкожную ткани, но может обнаруживаться и в самых неожиданных местах: мозгу, легких, яичниках и яичках, железах (молочной, слезной, околоушной, подчелюстной).
Энхондрома чаще остальных перерождается в хондросаркому — злокачественную опухоль. Быстрый рост образования, его повышенная твердость из-за кальцификации являются неблагоприятными признаками. Подтверждающий диагноз ставится на основании биопсии — исследования кусочка опухоли.
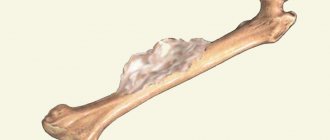
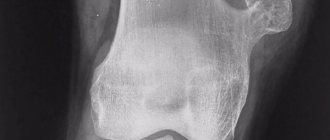
На снимке: Хондросаркома тазобедренной кости.
Экхондрома
Экхордрома начинает свой рост не изнутри, а прямо с поверхности кости в направлении мягких тканей, приводя к их уплотнению и образованию твердых известковых участков. Она небольшого размера и не имеет четких границ. Эта опухоль наиболее часто внедряется в хрящевые ткани ребер, кости таза (особенно лонного сращения), позвонки, суставные полости, формируя в них «суставные мыши» — плавающие в синовии инородные тела. Из-за поверхностного положения такие опухоли выделяются и выступают над кожей.
Остеохондрома
Остеохондрома — это распространенное, доброкачественное, легко пальпируемое костное образование, чаще обнаруживается в крупных трубчатых костях (плечевой, бедренной, большеберцовый). Образует на рентгене тень с неровными краями, соединенную с костью посредством широкого основания или ножки. Может достигать больших размеров, приводить к деформации смежных костей и в дальнейшем к малигнизации. Требует дифференцирования с одиночными и множественными костными выростами — экзостозами.
Хондропластома
Хондропластома — самая редкая опухоль, диагностируется в основном в детском/юношеском возрасте. На рентгене имеет вид неоднородного округлого очага. Избирает в большинстве случаев длинные трубчатые кости, реже — лопаточные и тазовые.
Преобладающим ее симптомом является болезненная припухлость. Случаи ограничения движения и миопатии относительно редки.
Солитарные опухоли в основном диагностируются в крупных трубчатых костях конечностей: (бедренной, берцовых, плечевой). Они способны проникать даже в суставные и сухожильные сумки, и чаще других перерастают в злокачественные.
Их при диагностике можно принять за костную кисту или гигантоклеточную опухоль, поэтому при постановке диагноза нужно дифференцировать хондрому от опухолей иного типа.
Множественные хондромы в основном поражают периферических дистальные кости — пальцы рук и стоп. Гигантские опухолевые узлы обезображивают конечности и доставляют большие неудобства. Однако они редко перерождаются в раковые опухоли и не требуют обычно дифференцированный диагностики.
Признаки опухоли в шейном отделе
Опухолевый процесс в шейном отделе значительно влияет на общее состояние человека, так как близко находится к головному мозгу.
Опухоль шейного отдела позвоночника симптомы будет иметь следующие:
- постоянные боли в области шеи;
- возможен частичный паралич;
- паралич межреберных мышц может привести к остановке дыхания;
- обмороки;
- тошнота и может быть рвота;
- жалобы на головную боль;
- кома;
- головокружения;
- процесс глотания нарушается.
Если надавить на яремные вены, на месте опухоли возникает боль. При наклоне головы появляется головная боль. Также опухоль шейного отдела позвоночника симптомы имеет еще такие, как простреливающие боли в руке, отдающие в шею и даже в челюсть.
Разновидности
Хондромы могут быть как доброкачественными, так и злокачественными. Обычно встречаются доброкачественные новообразования. Они отличаются очень медленным ростом и развиваются без явной симптоматики. Подобные опухоли могут развиваться в течение многих лет и не перерождаться в злокачественный вид.
Хондромы разделяются на два вида по месту расположения опухоли: экхондромы и энхондромы. Экхондромы (периферические) – формируются в местах, где анатомически расположены хрящи (хондроны). Исходят из кости и растут в сторону мягких тканей, границы экхондромы трудно обнаружить. Чаще всего они небольшие, образуются обычно на хряще ребра, гортани, трахеи, мечевидном хряще грудины, позвонков, таза (лонного сращения).
Энхондромы (центральные) – самый распространённый вид хрящевых опухолей. Локализуются в местах, где в норме нет хрящевых тканей, и располагаются внутри кости. Предполагается, что новообразование формируется из остатков хрящевых пластинок, которые со временем постепенно увеличиваются. В процессе развития энхондромы деформируют кость, распирая её изнутри.
Обычно образуются в костях кисти (на фалангах пальцев) и стопы. Реже встречаются в подкожной клетчатке и межмышечной ткани, в яичках, в молочной и подчелюстной железе, в околоушной и слёзной железе, в головном мозге, лёгких и яичниках. Чаще всего энхондромы бывают одиночными, но встречаются и множественные – энхондроматоз, который называется ещё болезнью Оллье.
Ещё одна разновидность хондромы – остеохондрома. Это распространённая костная опухоль доброкачественного характера. Обычно формируется в длинных трубчатых костях (плечевых, бедренных, большеберцовых). Новообразование большого размера может деформировать соседние кости. Возможно перерождение в злокачественный вид.
Хондробластома – редкое новообразование (менее 2% первичных опухолей костей). Возникает обычно у ребёнка в большеберцовой, бедренной и плечевой кости, в редких случаях в лопатке и в костях таза.
Описание
Энходрома бедренной кости, как уже говорилось, заболевание редкое, но весьма неприятное, приносящее немало страданий. По сути, энхондрома — это опухоль на кости доброкачественного происхождения.
Новообразование мало того что причиняет человеку сильные болевые ощущения, но еще и ослабляет костную ткань, увеличивая риск травм, переломов.
Патология требует обязательной, квалифицированной и своевременной медицинской помощи. Хоть образование и носит доброкачественный характер, однако, это не исключает перехода его со временем в ряды злокачественных. И если энходрома переросла в злокачественную форму, ее переименовывают в хондросаркому.
Располагается образование внутри кости, но при разрастании прорывается на поверхность, увеличиваясь в размерах. Опухоль замещает хрящевидной тканью костную ткань, что приводит к хрупкости участка бедра. Возникает энходрома на столь крупной кости редко, чаще располагается на мелких косточках. Но иногда возникает даже энхондрома коленного сустава.
Как правило, подобный диагноз ставится пациентам подросткового возраста — с 11 до 15 лет. Также медиками фиксировались случаи, когда с подобным новообразованием человек жил всю жизнь, даже не подозревая о болезни.
Энходрома бедренной кости может быть как одиночной, так и множественной, а рост ее происходит обычно медленно, на первых порах совершенно бессимптомно.
Основная опасность такой опухоли — переход ее в злокачественную фазу, поэтому лечение при постановке диагноза «энходрома» необходимо начинать незамедлительно.
Диагностические мероприятия
Аппаратная диагностика с высокой точностью исследует структуру новообразования.
Для постановки верного диагноза необходимо обратиться к специалисту. Он проведет тактильный осмотр методом пальпации, назначит дополнительные исследования, соберет анамнез пациента. К диагностическим мероприятиям относят такие процедуры, как:
- Рентгенография. Патологическое образование выражается просветлением с четкими контурами, его тело имеет дольчатое строение, на котором есть дугообразные выемки. А также опухоль может быть ограничена склеротическим ободком. В области просветления видны темные участки кальцификации.
- Компьютерная томография. Дает возможность увидеть подробную картинку строения опухоли.
- Биопсия. Делается если есть подозрения на, то что опухоль злокачественная. В этом случае обнаруживается большое количество многоядерных клеток, клеточная структура хрящевой ткани изменена.
Диагноз «энхондрома» подтверждается после проведения рентгенологического исследования. При энхондроме бедренной кости или другой кости на снимке опухоль будет иметь вид небольших светлых пятен, имеющих вид арок и колец. Размер таких пятен обычно не превышает 5 см.
В некоторых случаях для проведения качественной диагностики, помимо рентгеновского исследования, может потребоваться магнитно-резонансная и компьютерная томография, также для диагностики пациент может быть направлен на сканирование бедренной кости. Эти диагностические методы позволяют более четко изучить энхондрому и оценить состояние ткани, окружающей опухоль.
Локализация и характерная симптоматика
Чаще хондрома костей поражает трубчатые костные структуры с наибольшим содержанием хрящевой ткани, например, фаланги пальцев, кисть, стопы. Реже диагностируется заболевание поражающие длинные кости: бедренные, плечевые или ребра. В области позвоночника, таза и грудной клетки хондромы практически никогда не наблюдаются.
Стоит отметить, что места, где редко возникают опухоли, например, хондрома ребра, хондрома легкого или мечевидного отростка грудины, зачастую подвергаются злокачественному перерождению. Локализация опухоли в гортани диагностируется крайне редко, при этом новообразование образуется на хрящах гортани, после чего разрастается по разным областям гортани. Чтобы своевременно выявить заболевание и пройти медицинское обследование, следует заранее ознакомиться с возможной симптоматикой опухоли.
- Экхондрому.
- Энхондрому.
Как диагностируют
Выявить энходрому можно только при помощи рентгенографии. Как уже было сказано, чаще всего обнаруживают эту опухоль при случайном рентгене данного участка кости. Произойти это может при травме: переломе, растяжении или при плановом обследовании.
Если опухоль обнаружена и есть подозрения на ее злокачественность, назначается еще биопсия. Процедура неприятная, но необходимая: врач тонкой иглой забирает органический материал из энходромы, и отправляет его затем на тщательный лабораторный анализ.
Когда диагностируется энхондрома бедренной кости, МРТ также часто назначается в качестве процедуры. Томография дает возможность специалисту более подробно исследовать новообразование, установить его точные размеры, расположение, дать более реалистичные прогнозы.
Рекомендуется не отказываться от проведения дополнительных обследований, если есть подозрение на энходрому. Дело в том, что данная патология в целом трудно выявляется, поэтому дополнительные обследования часто — необходимость.
Когда диагностируется энхондрома бедренной кости, МРТ также часто назначается в качестве процедуры. Томография дает возможность специалисту более подробно исследовать новообразование, установить его точные размеры, расположение, дать более реалистичные прогнозы.
После ушиба
Чаще всего человек сталкивается с опухолями, появившимися вследствие ушиба. Например, шишка на локте после удара этим участком руки о твердую поверхность очень болезненная. Такие образования, как шишка после ушиба, появляются на тех местах, где подкожная жировая прослойка очень тонка или отсутствует полностью. Это будет и локоть, и волосистая часть, и лоб, и передняя сторона голени, и надколенник. Особенностью локтя и надколенника является наличие особой суставной сумки, наполненной слизью, обеспечивающей адекватный функционал сустава.
В строении локтя есть также особо травматичная структура — локтевой отросток, наиболее подвижная и плохо защищенная часть локтевого соединения. Поэтому шишка на локте, возникшая в результате травмирования, — частая проблема. Такое образование в большинстве случаев в своей основе имеет травматизацию сосудистой системы и слизистой сумки и называется бурситом. Кость затрагивается новообразованием в том случае, если травма очень массивна или же ушиб воспалился и воспаление перешло и на ткани кости. В любом случае травмы и образование опухоли потребуют консультации со специалистом.
Это же касается и тех случаев, если на голове появилась шишка после ушиба. Помимо возможности воспаления травмы головы опасны сотрясением головного мозга. Но для костной ткани особо проблематичны новообразования, затрагивающие саму ее структуру, чтобы установить причину и характер опухоли, необходима тщательная диагностика и дифференцирование по онкопризнаку.
Смотреть галерею
Хондрома: симптомы, фото, лечение и удаление
Хондрома – опухоль, состоящая из хрящевой ткани.
Чаще всего поражает кости плюсневой и предплюсневой области, кисти и стопы, фаланги, чуть реже – кости плеча, кости ребра или бедра, пяточной и бедренной кости.
Известны редкие случаи, к примеру – поражение ушной раковины либо мечевидного отростка. Изредка бывает врождённой, но обычно заболевание возникает в подростковом возрасте. Код по МКБ-10 – D16 и D21.
Достоверно причины возникновения новообразований не найдены, считается, что возникновение связано с сочетанием воспалительных процессов и травм. Хондромы растут медленно, но теоретически могут развиваться до большого размера – и веса более 15 кг. С точки зрения гистологии опухоли похожи на зрелый гиалиновый хрящ со структурным атипизмом.
Хондрома не классифицируется однозначно по классификации доброкачественности, она слишком склонна к развитию, чтобы однозначно считать образование за доброкачественный случай, но слишком медленно растёт, чтобы классифицировать как злокачественный тип. Поэтому применяются технологии лечения, характерные для разных видов опухолей.
Далеко не всегда хондрома показывает чёткие границы с тканью костей. При росте за пределы кости формируется тонкая скорлупа, подобным образом новообразование изолируется от соседних мягких тканей. На фоне очага поражения порой появляются вкрапления извести.
Характеристики
Хондрома может состоять либо из одинарного узла круглой формы, либо из нескольких узлов с рыхлой поверхностью, разделенных фибрознотканными прослойками. Ткань опухоли полупрозрачного вида.
Обычно указанные новообразования остаются доброкачественными. Тем не менее всегда остаётся риск серьёзного развития, и с удалением не стоит затягивать. Вдобавок опухоли склонны к рецидиву, отдельным пациентам приходится их удалять повторно.
Хондромы – это распространённые новообразования, обнаруживаются примерно у 10% пациентов с подобными опухолями. Заболевание характерно для любого пола, типичный возраст обнаружения – 10-16 лет.
Многие хондромы являются солитарными (одиночными), но отмечены случаи диспластических процессов, при которых растут множественные опухоли. Растёт либо из хряща – обычного или перстневидного, либо из очагов, которые формировал эмбриональный неокостеневший хрящ.
Конкретные причины возникновения хондром не выявлены. Появлению способствуют травмы (в частности, переломы), генетическая предрасположенность и воспалительные процессы. Появление новообразований сложно предотвратить, поэтому особенно важно диагностировать их в рамках диспансеризации. Раннее обнаружение позволяет удалять опухоли максимально быстро и результативно.
Внутренние (энхондромы), растущие внутри кости. Подразделяется на два вида:
- Остеохондрома – чаще развивается в плечевой, бедренной либо большеберцовой кости, встречается в тазовой, позвоночной и малоберцовой кости.
- Хондробластома – относительно редкая разновидность, отмечается в проксимальных и дистальных эпифизах (концевых отделах кости).
- Внешние (экхондромы), которые «сдавливают» кость. Часто встречаются на хрящах таза и рёбер лонной сращенности, реже – гортани и позвонков.
Симптомы
Хондрома характеризуется разнообразием синдромов и медленностью проявления. Её поведение зависит от расположения, размера и текущего статуса. Как в случае с другими заболеваниями, врач при диагностике может обнаружить новообразование заранее, до появления болезненных синдромов, что упрощает лечение.
Типичные симптомы хондромы – вялость, головная боль, головокружение, затруднения при движении. ещё они часто проявляются косметически – к примеру, в виде утолщения реберной дуги, вздутия в районе акромиально-ключичного сочленения либо характерных складок в районе подвздошной кости.
Вялотекущая хондрома может десятилетиями не подавать болезненных симптомов, а в прочих случаях – в частности, при расположении в районе трахеи, основания черепа – симптомы проявляются быстро.
Если опухоль сдавливает соседние анатомические структуры, ситуация означает, что она быстро станет болезненной для пациента. Часто боль проявляется на суставе, соседнем к поражённому. К примеру, поражение берцовой кости может ощущаться в суставе колена.
При больших размерах опухоль обнаруживает различные последствия – перелом поражённых костей, затруднение кровоснабжения головного мозга и проч.
Заболевание может характеризоваться по-разному в зависимости от местоположения.
В суставах
Новообразование, развивающееся в области сустава, в частности коленного или локтевого, характеризуется ощущением «тяжести» и ограничением подвижности.
В рёбрах
Хондрома ребра происходит при разрастании опухоли в тканях грудной клетки. Для опухоли характерен рост между костной и хрящевой частью ребра, что приводит к поражению рёбер от второго до четвёртого.
При развитии новообразования постепенно проявляется косметическое вздутие, которое вскоре оборачивается болевыми ощущениями.
Опухоль прогрессирует прорастанием хондромы в плевру и внутреннюю часть надкостницы, что приводит к боли при дыхании.
В районе пазух
Хондромы в районе пазух носа приводят к его заложенности. Этот случай путают с «ходовыми» заболеваниями – синуситом, ринитом и так далее.
В коленном суставе
Как правило, хондрома коленного сустава формируется под собственной связкой надколенника, в передней или задней части. На ощупь ощущается как плотная, слабоподвижная опухоль. На практике часто вызывает боли и затруднение движений.
В лёгких
Хондрома лёгкого – редкая разновидность опухоли, обычно выявляемая при лечении лёгких. Она провоцируется воспалительно-инфекционными заболеваниями, курением, гормональными сбоями. На практике выражается в виде кашля, чувства давления в груди, жжения, откашливания сгустков крови, заболеваний дыхательных путей.
На ключице
Хондрома ключицы тоже встречается нечасто, но в связи с расположенностью у нервно-сосудистых магистралей опухоль опасна: вызывает нарушения в работе органов в грудной полости и, в частности, кровоснабжения головного мозга.
Такие хондромы обычно развиваются в верхней части челюсти у срединного шва, реже – возле суставных и альвеолярных отростков нижней челюсти. Выражается в виде смещения и боли зубов в районе опухоли.
В молочной железе
Хондрома молочной железы на ощупь представляет собой новообразование с гладкими и чёткими контурами. По симптомам похожа на фиброаденому – гораздо более распространённую разновидность опухоли.
Диагностика
Хондрома достаточно сложна в диагностике из-за широкопрофильности. Если проявился характерный симптом (к примеру, возникла «тугость» пальца стопы, появились характерные шишечки у уха или мучают боли при отведении руки), стоит обратиться к врачу.
При внешнем подозрении проводится обследование, которое ставит целью подтверждение наличия и характеристик образования.
За рядом сложных случаев наличие и примерное местоположение опухоли выявляется с помощью рентгеновского снимка, но для подробного исследования опухоли необходимы дополнительные изучения.
Для первичной диагностики новообразований кроме рентгенографии используется компьютерная томография и МРТ (магнитно-резонансная томография).
Рентген не всегда чётко отличает хондрому от других новообразований, поэтому после первоначального снимка, давшего указание на хондрому, проводится биопсия (забор) подозрительных тканей и их гистологический анализ.
После получения образца ткани проводится его гистология на следующие признаки, указывающие на новообразование:
- В межклеточном веществе виднеются пятна кальцификации.
- Клетки веретеновидной или звездообразной формы.
- Многие клетки одноядерны.
- Эти ядра имеют круглую форму.
- Видны лакуны, характеризующие разделенные веществом одиночные клетки.
- В сложных случаях – увеличенные ядра клеток, очаги неизменных клеток хрящевой ткани, значительное количество клеток с двумя ядрами.
Список не является исчерпывающим, иногда для вердикта требуется перечень образцов.
Хондромы не поддаются консервативному и неинвазивному лечению – они удаляются хирургическим путём.
После диагностики опухоли и принятия решения о начале лечения пациент размещается в стационаре – как правило, в онкологическом медицинском учреждении.
Затем выполняется программа лечения, выбранная врачами с учётом характеристик опухоли. Выбранный способ проведения операции может отличаться от стандартных вариантов.
Если образование расположено на трубчатых коротких костях, проводится удаление до «здоровых» границ. Затем устанавливается трансплантат, восполняющий дефект кости. В ряде случаев, к примеру, при удалении опухоли у ребёнка устанавливается удлиняемый протез, который необходимо сохранять и удлинять в течение назначенного периода. Как правило, выписываться можно через неделю после операции.
Для образований, расположенных на длинных трубчатых костях грудины или лопатки, требуется более серьёзное хирургическое вмешательство, так как в указанных областях высок риск озлокачествления опухоли.
Особый случай – хондрома в районе основания черепа. В этом случае требуется участие нейрохирургов, подбирающих нужную методику удаления.
Иногда обходятся консервативным методом лечения, который заключается в удалении опухоли с помощью вводимого в носовые ходы эндоскопического оборудования.
Если опухоль невозможно так удалить, необходима сложная операция, использующая трепанацию черепа для получения доступа к новообразованию.
Всё чаще для удаления опухолей используется стереотаксическая хирургия, которая использует радионож, кончик которого воздействует лучом радиации на образование. Чаще всего так удаляют опухоли черепа, головы и шеи, доступ к которым затруднён. Такой метод наименее болезнен и наиболее безопасен, но подходит только для относительно небольших хондром.
Иногда, как профилактическая мера, оперативное удаление сочетается с лучевой терапией, с целью уменьшения размера новообразования перед операцией и профилактики рецидива после операции.
Как правило, новообразование эффективно удаляется хирургическим путём, прогноз выздоровления положительный. После выписки из стационара начинается период реабилитации.
Конкретные меры зависят от типа удалённой опухоли и состояния здоровья, обычно они включают ограничение физических нагрузок, наблюдение за местом операции и протезами, если таковые устанавливались.
Методы лечения опухоли позвоночника
Для каждого вида опухоли метод лечения подбирается индивидуально, учитывая ее особенности и локализацию. Возможно сочетание нескольких методов.
Рассмотрим, какие существуют виды лечения.
1. Медикаментозное.
Используют препараты-анальгетики, помогающие бороться с болью. Это лекарства наркотические и ненаркотические. Так же применяют противовоспалительные средства в виде уколов свечей.
Это ненаркотические препараты:
- «Анальгин»;
- «Диклофенак»;
- «Кетанов»;
- «Нурофен»;
- «Аспирин».
Наркотические препараты:
- «Трамадол»;
- «Морфин»;
- «Промедол».
Наркотические препараты выписывают только по особым показаниям и приобретаются по специальным рецептам.
2. Удаление опухолей.
Оперативное избавление от новообразования не всегда возможно, так как оно может располагаться очень близко к спинному мозгу, жизненно важным органам.
Как могут удалить опухоль:
- опухоль удаляется полностью;
- удаляется часть доступного участка опухоли. На оставшуюся часть воздействуют другими методами;
- операции, которые облегчают боли и уменьшают проявление других симптомов. В целом, на исход заболевания это не влияет. Возможно удаление всей опухоли или части, но остаются метастазы. Это уменьшит боль.
3. Безоперационный метод лечения.
- Если доброкачественная опухоль позвоночника, симптомы выражены очень слабо или отсутствуют, для пожилых людей в таких случаях часто выбирают метод наблюдения. При условии, что опухоль не прогрессирует и не угрожает другим органам.
- Химиотерапия.
- Лучевая или радиотерапия. Используют в том случае, если опухоль или ее часть неоперабельна. Раковые клетки или остатки уничтожают радиацией. Такой вид лечения позволяет сократить размеры опухоли, снизить темпы роста, воздействовать на количество метастазов, которые нет возможности удалить.
- Таргетная терапия. Она позволяет использовать препараты, которые наносят минимальный вред организму в целом. Так как в методе химиотерапии используют сильно токсичные вещества, в лучевой терапии – радиацию, это отрицательно влияет на весь организм, не только на опухолевый процесс.
К какому врачу обратиться?
Своевременно начатое лечение недуга позволит избавиться от него в кратчайшие сроки и с меньшими потерями. Чтобы не пропустить энхондрому и подаваемые организмом сигналы, стоит регулярно посещать участкового терапевта. Врач проводит такие мероприятия:
- осмотр.
- Опрос, сбор анамнеза.
- Забор анализов.
Предлагаем ознакомиться: Перелом шиловидного отростка лучевой кости без смещения
При подозрении на развитие патологического процесса терапевт назначит ряд обследований и направит больного к врачам более узких специальностей. В их число входят:
- онколог.
- Травматолог.
- Хирург.
- Ортопед.
На основании результатов осмотра каждым из указанных специалистов пациенту будет поставлен диагноз и подобрано соответствующее случаю лечение.
Классификация новообразований в подвздошной кости
Исходя из структуры и клинических проявлений, выделяют следующие виды опухолей:
- костеобразующая: эностоз, остеоид остеома, остеосаркома, остеобластома, остеохондрома, экзостоз;
- хрящеобразующая: энхондрома, хондросаркома;
- костномозговая: саркома Юинга, миелома;
- опухоль сосудистого происхождения: гемангиома, гемангиосаркома;
- прочие виды: фибросаркома, липобластома (жировик), невринома.
Остеоид остеома подвздошной кости характерна для детей и людей до 30 лет. Имеет небольшой размер (до 1 см) и формирует нарост, трудно отличимый от костной ткани. Обычно обнаруживается в детстве случайно.
Эностозы – доброкачественные опухоли, в величину достигают 2 см, имеют вид узелков. Сами по себе опасности не представляют, поэтому терапия обычно не назначается. Исключение составляют случаи, когда образование может стать причиной заращения костномозгового канала. Преимущественно встречается эностоз крыла левой или правой подвздошной кости.
Остеосаркома – самая распространенная разновидность рака костей. Чаще встречается у мужчин старше подросткового возраста. Поражает обычно нижние конечности. Характеризуется агрессивным течением.
Хондросаркома – новообразование в подвздошной кости, поражающее хрящевую ткань. Является второй по частоте разновидностью саркомы. Течение медленное, с поздними метастазами. Растет в сторону костного мозга. Более подвержены люди зрелого возраста.
Саркома Юинга преимущественно обнаруживается в подвздошной кости. Заболеванию подвержены люди до 30 лет. Это быстрорастущая опухоль, рано метастазирующая, ей присуждают 4 степень злокачественности. Трудно диагностируется вследствие сходства с иными мелкоклеточными видами рака.
Фибросаркома образуется в длинных трубчатых костях и тазу. У нее долгий бессимптомный период, что затрудняет диагностику на ранних стадиях. Метастазы возникают в первые 5 лет.
Хондробластомы
Хондробластома — редкая опухоль, составляющая 1–1,8% первичных опухолей кости (10% всех опухолей скелета). Возникает преимущественно в детском и юношеском возрасте. Излюбленная локализация — длинные трубчатые кости. Поражает эпифизы и метафизы (проксимальный и дистальный отделы бедренной кости, проксимальные отделы большеберцовой и плечевой костей), реже — кости таза и лопатки.
Превалирует боль, отмечается небольшая припухлость, иногда ограничение движений в суставе и гипотрофия мышц. На рентгене определяется неоднородный очаг деструкции округлой или овальной формы. Необходимо различать хондробластомы с солитарной энхондромой и литической формой остеобластокластомы.
Злокачественные опухоли
В Украине среди всех опухолей первичные опухоли костей составляют 1,2% у мужчин и 0,9% — у в женщин. Клинически проявляются как местными, так и общими изменениями в организме больного. Жаль, что в большинстве случаев больные обращаются к врачу по причине боли, когда опухолевый процесс распространяется за пределы кости на прилежащие мягкие ткани. Злокачественные опухоли характеризуются инфильтративным ростом, отсутствием границы между опухолью и здоровыми тканями.
По мере прогрессирования роста опухоли боль увеличивается, особенно ночью, и становится постоянной. Процесс особенно быстро прогрессирует при остеогенной саркоме. Возникает анталгическая контрактура и нарушение функций конечности, местная припухлость и характерный признак злокачественной опухоли — расширение венозной сетки на коже в виде головы медузы. При пальпации области опухоли обнаруживают локальную гипертермию, «плюс-ткань», которая, как правило, неподвижная, без четких контуров и иногда очень болезненная. Опухоль, которая пальпируется, является признаком перехода процесса из кости на близлежащие ткани. Если рост опухоли и деструкция кости бурные, размеры опухоли увеличиваются, может возникнуть патологический перелом. Опухоль может прорастать в мягкие ткани и добираться на поверхность кожи. Злокачественные опухоли вызывают общие изменения в организме больного, боль, плохой сон и аппетит, изнуряющие больного. Больной худеет, появляется анемия, общая слабость. Поражаются регионарные лимфатические узлы и появляются метастазы опухоли в легких и других органах, которые приводят к смерти больного.