Симптомы синдрома Маршалла
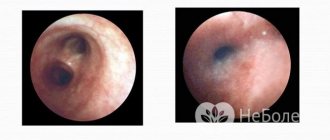
Клиническая картина представляет собой лихорадочные эпизоды, которые повторяются каждые 2-12 недель (средний цикл 28 дней). Температура чаще повышается внезапно, лихорадка достигает высоких цифр (от 40 до 41°C). Иногда за сутки перед повышением температуры появляется общая слабость, астения, снижение аппетита. Затем присоединяется афтозный стоматит, при котором появляются мелкие (до 5 мм) язвенные поражения слизистой полости рта – афты. Фарингит характеризуется болью в горле, гиперемией слизистой глотки. В типичных случаях развивается шейный лимфаденит – лимфоузлы в области шеи увеличиваются, становятся болезненными при пальпации.
В 43-48% наблюдений симптомы возникают все вместе, чаще всего встречается стоматит (55%). Крайне редко пациентов беспокоит головная боль, тошнота, рвота, вздутие живота. На 4-5 сутки температура тела нормализуется, воспалительные явления разрешаются. Интервалы между атаками составляют от 2 до 7 недель. Со временем межприступные промежутки могут удлиняться. Особенностью протекания лихорадки является то, что при температуре 40°C общее самочувствие детей остается относительно удовлетворительным. Между эпизодами восстанавливается аппетит, набирается потерянная масса тела. Рост, общее психоэмоциональное развитие не страдает. Течение заболевания доброкачественное, атаки обычно прекращаются к подростковому возрасту. Описание дебютов синдрома Маршалла во взрослом возрасте делает его актуальным не только для педиатрии.
Что такое болезнь Рейно?
Болезнь Рейно – состояние, при котором затруднено кровоснабжение рук и ног. Оно возникает, когда сосуды пальцев рук и ног сужаются в ходе реакции на холод или психо-эмоциональный стресс (такие проявления называются вазоспастическим приступом). Ограничение кровоснабжения конечностей для поддержания температуры тела/жизненно важных органов – нормальная реакция организма на сильный холод. Однако для болезни Рейно характерен дефицит поступления крови к пальцам рук и ног даже после таких относительно краткосрочных/незначительных воздействий холода как удержание стакана с ледяной водой или пребывание в кондиционируемом помещении. Чаще всего проявления этого состояния затрагивают пальцы рук, ног, сами кисти, стопы, губы и язык. В них развивается болезненное ощущение холода, покалывание или онемение, возможно побледнение кожных покровов либо приобретение ими синего оттенка. Такая же реакция может наступить в результате сильного стресса или волнения.
Синдром Рейно может развиваться автономно. Такая разновидность болезни классифицируется как первичная. У большинства пациентов наблюдается именно этот тип заболевания. Оно может возникнуть в любом возрасте, но, как правило, его развитие начинается в возрасте до 30 лет. Патология в большей мере распространена среди людей, проживающих в местности с холодным климатом. У женщин риск первичной болезни Рейно выше по сравнению с мужчинами.
Вторичный синдром Рейно менее распространен, но часто связан с осложнениями и острыми проявлениями. Он является сочетанным с другими патологиями, такими как волчанка или склеродермия. Кроме того, триггерами его развития может выступать прием некоторых препаратов – например, при химиотерапии – или работа с такими виброинструментами как отбойный молоток, которая способна травмировать руки или запястья.
Диагностика
Диагностировать данную патологию достаточно трудно, из-за смазанных симптомов и отсутствия возбудителя. Лишь после нескольких однотипных приступов у врача может возникнуть подозрение на патологию аутоиммунного характера. Для постановки диагноза используют такие методы диагностики:
- Сбор анамнеза. Это играет первостепенную роль при диагностировании болезни. Доктор внимательно выслушивает родителей больного ребёнка, выясняя, как давно начались приступы и характер их течения. В том случае, когда родители могут точно определить начало последующего приступа, можно заподозрить синдром Маршалла. Помимо этого, специалист наблюдает ребёночка в периоды между приступами. Обычно в это время общее состояние детей не нарушено и они нормально развиваются.
- Данные осмотра. В период обострения болезни врач тщательно осматривает ребёнка. Во время осмотра выявляется воспаление слизистой рта, язвочки на миндалинах, стоматит и увеличение лимфатических узлов.
- Клинический анализ крови. Для ясности картины больного ребёнка направляют на анализ крови. Если число лейкоцитов сильно повышено и СОЭ увеличено, то можно говорить о воспалительном процессе в организме.
Синдром Маршалла не диагностируется по каким-то особым критериям. Говорить об этом заболевании можно только при периодически повторяющихся приступах.
На начальной стадии аутовоспалительную болезнь часто путают с хроническим тонзиллитом. Этот недуг тоже сопровождается повышенной температурой, увеличением лимфоузлов и язвочками на миндалинах. Дифференцировать эти патологии можно только через время, когда проявится цикличность приступов.
Если диагноз под сомнением, то доктор может порекомендовать генетический анализ. Совсем недавно был выявлен ген болезни и этот ген может мутировать.
По каким причинам возникает патология
Ученые установили, что болезнь Хантера имеет связь с мутацией гена IDS (идуронатсульфатаза). Этот ген кодирует лизосомный фермент «идуронат-2-сульфатаза». Ученые установили около 150 разных видов мутации указанного гена. Из-за соединения гена с Х-хромосомой недуг поражает исключительно сильный пол.
Женщины могут выступать в качестве носителей рассматриваемой болезни, но все же есть данные о заболевании нескольких представителей прекрасного пола синдромом Хантера. Эти случаи врачи повязывали с новой мутацией. Также может наблюдаться снижение активности нормальной хромосомы.
Причины
Даже при современном развитии медицины синдром Маршалла не изучен как следует. Причины этой патологии до сих пор точно не определены, поэтому предупредить недуг практически невозможно.
При этом заболевании у ребёнка периодически повышается температура тела до 40 градусов, наблюдается лихорадка и воспаление глотки, миндалин и полости рта. Болезнь проявляется периодично и человек может точно сказать, когда же будет следующий приступ. Однако предупредить такие приступы не представляется возможным, так как врачи прибегают только к симптоматическому лечению. Любая терапия, назначенная при синдроме Маршала, направлена на купирование симптомов болезни, но не способна предотвратить последующие приступы.
Есть предположение, что заболевание возникает из-за определённых аутоиммунных нарушений.
Хотя причины данной патологии до сих пор не известны, врачи выделяют несколько факторов, которые могут способствовать развитию болезни.
Латентная инфекция
Скрытая вирусная инфекция. Есть целый список вирусных латентных инфекций, которые долгое время никак себя не проявляют. Такие вирусы проникают в организм и накапливаются в особо чувствительных органах. Но данные инфекции обычно не проявляются периодически, так как развитие болезни провоцирует пониженный иммунитет или неблагоприятные условия окружающей среды.
К подобным вирусным инфекциям относят герпес. Носителем этого вируса является множество людей, но проявляется болезнь только при определённых условиях. Провоцирующими факторами могут стать – переохлаждение, снижение иммунитета или иная инфекция.
Хронический тонзиллит
Маленькие детки часто страдают ангиной. При ненадлежащем лечении болезнь быстро переходит в хроническую форму. Бактерии, которые населяют миндалины больного ребёнка, выделяют много токсических веществ, которые приводят к интоксикации организма. Высокая температура, воспаление слизистых и лихорадка могут быть ответом иммунной системы на воспаление.
Обострения хронического тонзиллита у деток дошкольников иногда протекают весьма тяжело. Наблюдается высокая температура, стоматит и гнойный налёт на гландах.
Сбой в работе аутоиммунной системы
Самой вероятной причиной синдрома Маршалла у детей называют аутоиммунные сбои. Болезни этой группы можно блокировать на какое-то время, но невозможно излечить. В таком случае иммунная система по неизвестным причинам начинает воспринимать свои клетки как чужие и борется с ними. Это приводит к стойкому повышению температуры и сильному воспалению. Что интересно, никаких видимых причин для такой реакции организма нет.
Что такое синдром Микулича?
Синдром (болезнь) Микулича — это хроническое расстройство, характеризующееся ненормальным увеличением желез в голове и шее, в том числе возле ушей (околоушные железы) и вокруг глаз (слезные железы) и рта (слюнные железы). Миндалины и другие железы в мягких тканях лица и шеи также могут быть вовлечены. Хотя болезнь Микулича почти всегда описывается как доброкачественное состояние, оно всегда возникает в связи с другим основным расстройством, таким как туберкулез, лейкоз, сифилис, лимфома Ходжкина, лимфосаркома (неходжкинская лимфома), синдром Шегрена или красная волчанка (СКВ). Люди с синдромом Микулича подвержены повышенному риску развития лимфом.
Некоторые люди с синдромом Микулича могут испытывать повторяющиеся лихорадки. Температура может сопровождаться сухостью глаз, снижением слезотечения и воспалением различных частей глаз (увеит). Классические признаки — увеличение слезной железы, увеличение околоушной железы, сухость во рту и сухость глаз.
Точная причина синдрома Микулича не известна. Некоторые ученые считают, что болезнь Микулича следует считать формой синдрома Шегрена.
Общая информация о патологии
Синдром Маршала к настоящему моменту не исследован в достаточной степени.
Периоды болезни чередуются с периодами здоровья, во время которых отсутствуют какие-либо выраженные симптомы, а дети не отстают в развитии.
Особенности чередования индивидуальны: у одних детей симптомы появляются раз в три-четыре недели, у других — раз в два месяца.
Один из характерных признаков патологии, помимо чередующихся периодов болезни и здоровья, — отсутствие реакции на антибиотики, поэтому при лечении заболевания применяются другие лекарственные препараты.
Чаще всего синдром Маршала выявляется у детей двух-пяти лет, протекает пять-восемь лет и самостоятельно исчезает к подростковому периоду.
Как проявляет себя синдром Туретта
К симптомам синдрома Туретта относят:
- разные непроизвольные тики. Подергивания наблюдаются на шее, лице, в области плеч;
- хаотичные и частые движения языка, губ. Причем это может сопровождаться выкрикиванием разных слов, звуков;
- повторение отдельных движений по несколько раз, повторение слогов, слов либо звуков.
По списку видно, что проявления болезни бывают моторными (связанными с движениями) и вокальными (связанными со звуками). Все, что связано с движением, чаще всего проявляет себя с 2 до 8 лет, а вокальные «всплески» характерны и для детей помладше.
Любые тики при таком заболевании не контролируются. Эти признаки синдрома Туретта существуют как бы сами по себе – пациент не в силах с ними совладать. При этом в стрессовой ситуации такие реакции обостряются, становятся более выраженными, яркими и частыми. В условиях полного покоя и расслабления тики беспокоят намного меньше.
Лечение
Лечат синдром Маршалла всегда симптоматически. Любое лечение этой патологии направлено на устранение всех симптомов, но не на предупреждение следующего приступа. Лечение противовоспалительными и жаропонижающими препаратами редко даёт эффект, чаще такая терапия приводит к рецидивам болезни. При лечении могут быть использованы такие лекарственные препараты:
- Антибиотики. Часто назначаются в самом начале болезни, когда есть подозрение на инфекционную природу патологии. При болезни Маршалла лечение антибиотиками никакого эффекта не даёт.
- Жаропонижающие препараты. Лекарства на основе парацетамола эффекта не дают. Они способны немного сбить температуру всего на пару часов. При этом аутоиммунном заболевании целесообразней давать ребёнку препараты на основе ибупрофена.
- Гормональные препараты. Преднизолон считается довольно эффективным противовоспалительным препаратом при периодически возникающем синдроме. Этот гормон является синтетическим аналогом гормона надпочечников и участвует во многих обменных процессах, которые происходят в организме. Именно Преднизолон помогает сократить время приступов до 2-3 дней.
Существует мнение, что гормональные препараты помогают не только сократить время приступов, но и существенно уменьшают период ремиссии. В таком случае каждый последующий приступ начинается раньше.
Если болезнь осложняется гипертрофией миндалин, то врач может порекомендовать удалить их. Это необходимо для того, чтобы нормализовать носовое дыхание у ребёнка. Тонзиллоэктомия не способна излечить аутоиммунную патологию, но уменьшить вероятность осложнений она может. К удалению миндалин прибегают только в крайнем случае, при правильно подобранной терапии такой операции можно избежать.
Постоянно увеличенные гланды приводят к нарушению носового дыхания, при этом ребёнок ощущает недостаток кислорода. Такое состояние может привести к отставанию в умственном и физическом развитии.
Синдром Хантера: особенности патологии
Синдром Хантера известна также в качестве мукополисахаридоза IIтипа. Болезнь Хантера считают наследственной патологией, причина которой кроется в нехватке ферментов. Зачастую проявляется болезнь у представителей сильного пола.
Рассмотрим, что это за генетическое нарушение. Синдрому Хантера свойственны нарушения опроно-двигательного аппарата, задержка роста, поражение органов дыхания, ССС. Появление наследственной патологии считается следствием нехватки/абсолютным отсутствием идуронат-2-сульфатазы. При этом наблюдается неполное разрушение, скопление гликозаминогликанов внутри тканей. При диагностировании такой редкой патологии людям гарантирована терапия, которую оплачивают из госбюджета.
Диагностика
Для постановки диагноза PFAPA-синдрома используют диагностические критерии, предложенные Маршаллом (1987 г.): регулярно повторяющиеся лихорадки с раннего возраста (начало 2-5 лет); присутствие одного из следующих клинических признаков: афтозный стоматит, шейный лимфаденит, фарингит; полностью бессимптомный интервал между эпизодами лихорадки; нормальное физическое и нервно-психическое развитие ребенка; отсутствие циклической нейтропении. На данный момент нет специфических анализов для установления синдрома Маршалла. Диагностический поиск включает:
- Консультацию педиатра, ревматолога
. Производится детальный сбор анамнеза пациента: история течения беременности и родов у матери, наследственность, особенности питания, роста, развития ребенка, перенесенные заболевания, информация о вакцинации, наличие или отсутствие контакта с инфекционными больными. Осматриваются слизистые оболочки щёк, глотки, миндалин; проводится аускультация сердца, легких, измерение АД, пульса; пальпация живота, лимфоузлов. - Клинико-биохимические анализы
. В период лихорадки общий анализ крови выявляет лейкоцитоз с повышением нейтрофилов, ускорение СОЭ. В периоды между приступами все воспалительные параметры нормализуются. Также во время атак повышается уровень С-реактивного белка, печеночные ферменты не изменены. Анализ крови на 25-OH может выявлять дефицит витамина Д3- холекальциферола. IgG, IgA, IgM, IgD, прокальцитонин, антинуклеарные антитела, ревматоидный фактор даже при повышении температуры тела остаются нормальными. - Дополнительные исследования
. Посев отделяемого из верхних дыхательных путей на микрофлору и чувствительность к антибиотикам, посев мочи, крови на стерильность (на высоте лихорадки), рентгенография органов грудной клетки, придаточных пазух носа выполняются для исключения инфекционной природы лихорадки. При синдроме Маршалла патологических изменений при данных исследованиях не выявляется.
Чем отличается синдром от болезни: особенности и отличия
Прежде чем ответить на вопрос: чем отличается синдром от болезни? — надо попытаться все же дать определение этим двум событиям в жизни живого организма.
Часто среди медицинской общественности эти явления воспринимаются как тождественные: синдром или болезнь Дауна, болезнь или синдром Иценко-Кушинга, болезнь или синдром Рейно и т.п.
Кроме того, синонимичные понятия, такие как — патология, заболевание, расстройство, аномалия и другие, имеют самые различные определения, отражающие отдельные признаки этих многообразных проявлений.
Взгляд в прошлое
История медицины, которая зародилась вместе с первыми полученными ранами, рассказывает о многочисленных спорах вокруг самого понятия заболевания. Пытаясь найти универсальное представление об этом состоянии люди пытаются найти и универсальность подхода в лечении различных болезней.
Что же такое болезнь?
По мнению экспертов Всемирной организации здравоохранения (ВОЗ) болезнь — «это нарушение нормальной жизнедеятельности организма» и далее по тексту.
По мнению медицинской википедии уже несколько шире — » нарушения нормальной жизнедеятельности, работоспособности, социально полезной деятельности, продолжительности жизни организма и его способности адаптироваться».
В Большой медицинской энциклопедии определение болезни звучит как «жизнь, нарушенная в своем течении повреждением структуры и функций организма».
Иногда болезнь рассматривают как симптомокомплекс, т.е появление нескольких новых признаков, несвойственных организму.
Что же такое синдром?
Разные словари также каждый по своему дает определение этому феномену. В Большой медицинской энциклопедии это «устойчивая совокупность ряда симптомов с единым патогенезом«. В медицинской википедии — » совокупность симптомов с общим патогенезом».
Википедия — совокупность симптомов с общими этиологией и патогенезом. Все же здесь согласия больше, т.е.
для описания особенностей несвойственных здоровому организму используют не просто симптомокомплекс, но перечень симптомов, объединенных единым механизмом возникновения и развития в более крупную единицу.
Синдром Дауна
В чем сходство синдрома и болезни?
Из вышесказанного следует, что болезнь — понятие, наверное, все же шире, нежели синдром.
Из определений болезни и синдрома видно, что оба явления можно рассматривать, как набор (перечень) характеристик (симптомов), несвойственных здоровому организму.
К примеру инсульт — болезнь, характеризуется наличием таких симптомов, как угнетение сознания, слабость конечностях или отсутствие движений в них вообще, нарушение речи и др.
При синдроме острой церебральной недостаточности (ОЦН) характерны такие симптомы, как нарушение сознания, нарушение двигательных функций в конечностях, нарушение речи вплоть до полной афазии (отсутствие речи) и др. Как видим сходство двух понятий налицо. Для чего же тогда нужны различные феномены по определению, но сходные по наличию набора характеристик?
В чем отличие синдрома и болезни?
Продолжим на примере инсульта (болезнь) и острой церебральной недостаточности (синдром). Синдром острой церебральной недостаточности характеризуется устойчивым набором симптомов, выше они были перечислены. Могут быть еще нарушения зрения, глотания, но всегда это более или менее устойчивая клиническая картина.
При инсульте, кроме симптомов ОЦН, могут быть признаки нарушения дыхания, такие как учащение дыхания (тахипноэ) или различные виды патологического дыхания, что приводит к нарушению вентиляции легких и газообмена в них, соответственно к нарушению баланса газов крови (гипоксия, гиперкапния). А это уже синдром острой дыхательной недостаточности. Кроме того при инсульте могут быть признаки нестабильной гемодинамики, т.е. снижение артериального давления (артериальная гипотензия), учащенный пульс (тахикардия), аритмии — это синдром строй сердечной недостаточности.
Таким образом при инсульте может быть большое количество признаков, не свойственных здоровому организму, но объединяются по механизму развития в более крупные единицы — синдромы: острая церебральная недостаточность, острая дыхательная недостаточность, сердечная недостаточность и т.д. При этом синдром острой церебральной недостаточности может развиться и при других заболеваниях, т.е. причиной синдрома ОЦН могут быть черепно-мозговая травма, энцефалит, менингит, опухоль головного мозга и др.
Следовательно, различие болезни от синдрома состоит в том, что заболевание зачастую характеризуется наличием нескольких синдромов (но может и одним), а тот или иной синдром может развиться при различных заболеваниях. Так ДВС-синдром или синдром диссеминированного внутрисосудистого свертывания может развиться при кровотечении, сепсисе, тяжелой пневмонии, артериальнй гипотензии и т.д.
На сегодня в медицине описано около 1500 синдромов. Надо отметить, что широкая эксплуатация синдромного подхода привело к упрощению самого понятия. Так скажем «судорожный синдром»» подразумевает просто симптом, именуемый «судорогой», «болевой синдром» — симптом «боль».
Возникает вопрос для чего нужен т.н. синдромный подход, вошедший во врачебную практику, особенно на догоспитальном этапе и в отделениях реанимации и интенсивной терапии.
Вероятно, причиной этого является временной фактор, когда установление нозологического диагноза (по существу установление причины возникновения тех или иных признаков, не свойственных здоровому организму — т.е.
болезни) затруднено, синдромный диагноз, являясь этапом установления нозологического диагноза, при минимальном объеме диагностики достаточен для обоснования патогенетического лечения.
Так при синдроме острого живота, причиной которого могут быть аппендицит, перитонит, кишечная непроходимость, холецистит, заболевания органов малого таза и другие — синдромный диагноз достаточен для назначения оперативного лечения.
Источник: https://vchemraznica.ru/chem-otlichaetsya-sindrom-ot-bolezni-osobennosti-i-otlichiya/
Синдром Маршалла. Симптомы и проявления
Пациенты имеют отличительную плоскую затонувшую среднюю зону лица с уплощенной переносицей и широкое пространство между глазами (гипертелоризм). Свод черепа толще, чем обычно. У многих пациентов присутствуют отложения кальция в черепе. Лобные пазухи могут отсутствовать. Глазные дефекты, которые встречаются у пациентов с синдромом Маршалла, включают: близорукость, катаракты, широкое пространство между глазами. Потеря слуха может варьироваться от легкого до тяжелой, искажение звуков является следствием повреждения нерва. Другие симптомы и проявления, у некоторых пациентов с синдромом Маршалла, включают: косоглазие (эзотропия), отслойка сетчатки, глаукомы и отсутствие некоторых костей носа.
Специальное неврологическое, нейропсихологическое обследование
Агнозия пальцев
Зкзаменатор прикрывает глаза пациента, попросить развести пальцы. Затем, слегка дотрагивается до пальцев пациента. Человек должен ответить, идентифицируя палец, как только к нему прикоснулись.
Это исследование проводится сначала при открытых глазах, чтобы устранить недопонимание или отсутствие бдительности. Тест не проводится, если у пациента тактильная нечувствительность.
Для диагностики агнозии пальцев необходимо не менее 20% ложного распознавания.
Дезориентация вправо-влево
Врач дает пациенту карточку с письменной инструкцией. Например, «поднесите левую руку к правому уху». Попросить пациента прочитать ее громко. Если читает неправильно, врач дает инструкцию в устной форме. Попросит выполнить инструкцию.
Дисграфия
Экзаменатор показывает пациенту часы. Человек сначала пишет цифры, не произнося вслух. Затем врач показывает слово «СЕМЬ». После прочтения нужно попросить пациента написать.
Дискалькулия
Человеку дают карточку, на которой написано простое уравнение «85–27». Попросят написать и рассчитать. Затем предлагают умножить цифры в голове без записи.
По мере увеличения числа признаков, ответственное поражение головного мозга становится больше.
Специалист для консультации – невролог
Побочные симптомы
Помимо уже упомянутой ранее лихорадки, общее подавленное состояние, типичное для протекания любых тяжелых заболеваний, также может свидетельствовать о таком заболевании, как синдром Маршала у детей. Диагностика у малышей затрудняется в связи с обилием известных науке симптомов, схожих с другими простудными заболеваниями. Пациенты могут испытывать слабость, повышенную агрессивность. Более того, очень часто у ребенка, помимо высокой температуры, наблюдается дрожь, боли в мышцах, костях и суставах. Многие заболевшие также жалуются на сильную головную боль при болезне Маршала. Синдром также может вызывать боли в животе, еще реже наблюдается наличие рвоты.
Несмотря на то что симптомы синдрома Маршала очень схожи с проявлениями простудных заболеваний, обычно больше никакие признаки инфекций не выявляются. Иногда у некоторых детей могут присутствовать раздражения и покраснения слизистой оболочки глаза, а также слезоточивость, кашель, заложенность носа и выделения из него. Нервные расстройства и аллергические реакции, а также другие симптомы замечены не были.
Синкопальное состояние у человека — классификация, причины проявления, профилактика и лечение
В современной медицине уже давно не используют термин «обморок». На смену пришло новое определение – синкопе или синкопальное состояние. Сам по себе синкопальное состояние — это симптом нарушения кровообращения в головном мозге. Всегда появляется внезапно. Характеризуется временной или длительной потеряй сознания, часто сопровождается потерей тонуса в мышцах, вялостью, головокружением.
У больных при синкопе наблюдают побледнение кожных покровов, слабость, тошнота. Человек быстро приходит в себя после синкопального состояния. В среднем продолжительность состояния – 20–30 секунд. У людей в возрасте синкопе сопровождается ретроградной амнезией, они могут не помнить события, которые предшествовали обмороку.
Что же представляет собой синкопальное состояние?
Во время обморока человек не реагирует на внешние раздражители, у него замедляется пульс и дыхание. Редко бывает непроизвольное мочеиспускание, в мышцах отсутствует напряжение. После синкопе бывает головная боль, слабость, сонливость.
Чаще всего обмороки случаются у женщин и детей.
Главные причины возникновения синкопального состояния
Головной мозг нуждается в интенсивном кровообращении. Для полноценного функционирования мозгу необходимы 13% от всего объема крови. Часто на фоне голодания, переутомления, заболеваний или стресса нормальная работа систем организма нарушается.
Причинами «кислородного голодания» и обморока служат:
- ишемические заболевания сердца (ишемические атаки);
- сердечно-сосудистые заболевания;
- низкий уровень глюкозы в крови (например, при сахарном диабете, беременности или голодании);
- отравление или обезвоживание организма;
- аритмия или разовое нарушение ритма;
- невралгия языкоглоточного нерва;
- ВСД (вегето-сосудистая дистония);
- психические заболевания (в том числе истории, неврозы, депрессии);
- вирусные заболевания;
- высокая температура тела;
- травмы и опухоли головы;
- эпилепсия, нарушенная работа перикарда;
- гипервентиляция легких.
Классификация сикопальных состояний
Синкопальные состояния разделены на несколько видов. Они классифицируются согласно патофизиологичному механизму.
Ортостатический колапс
Обморок возникает, если человек долго находится под воздействием жары или мороза, в момент сильной физической нагрузки. В этот момент случается аномальная реакция на изменение позы. Например, если резко встать или прыгнуть. К обмороку этого типа проводят патологии в работе сердца, мультисистемная атрофия, побочное действие лекарств, болезни Паркинсона.
Синкопе также спровоцированы недостаточностью автономной регуляции организма. Еще встречаются при сахарном диабете, амилоидной нейропатии, как реакция на алкоголь или лекарства.
Синкопе этого типа вызывают брадикардия, расширение сосудов как следствие гипотензии или гипертензии. Провоцирует ситуационный обморок боль, неприятные резкие звуки, кашель, эмоции, тугой воротник или резкий поворот головы.
Кардиогенные синкопе
В 20% случаев обморок этого типа спровоцирован патологией в работе сердечной мышцы. Чаще это нарушение проводимости, ритма, морфологичные и структурные изменения сердца. Легочная гипертензия, миксомы сердца, стеноз аорты. Вероятность обморока повышается, когда потребность организма в крови намного больше, чем выбрасывает кровоток.
Цереброваскулярное синкопальное состояние
Встречается при синдроме «обкрадывания», в основе которого закупорка или резкое сужение подключичной вены. Этот синдром сопровождается обмороками, дизартрией, диплодией и головокружением.
Синкопальное состояние в анамнезе больного характеризуется частым аритмичным дыханием, слабым пульсом, расширенными зрачками, низким артериальным давлением. Дифференцированная диагностика проводится одновременно неврологами и кардиологами.
Лечащие врачи много внимания уделяют клиническим симптомам. При разовом обмороке диагноз поставить сложно. Порой обморок вызван стрессом или травмой человека и он очевиден, не нуждается в дополнительной диагностике.
Если человек начинает часто терять сознание, при этом соблюдается периодичность обмороков – врач обращает на это внимание. Учитываются также симптомы, которые сопровождают синкопе. Важно обратить внимание на самочувствие человека вовремя синкопе и после него.
Рекомендуют указывать, какие заболевания перенес пациент ранее. Принимал ли человек лекарства, дополнительно анализируется работа органов дыхания, врачи проверяют сердце, работу сознания. Часто направляют пациента на общие исследования и анализы: ЭКГ, рентген сердца и легких, анализ крови и мочи. Дополнительно назначают диагностику:
- рентген черепа;
- мониторное ЭГЭ;
- 10-секундный массаж каротидного синуса;
- энцефалография;
- КТ.
Первая помощь при обмороке
К сожалению, не все умеют оказывать первую помощь при синкопальном состоянии. Поэтому важно знать предшественники обморока и обезопасить себя. И научится помогать другим людям при необходимости.
За несколько минут до обморока, человек может услышать писк в ушах, «жужжание», а перед глазами увидеть «мушек» или «звездочки». Часто обморок сопровождается резкой тошнотой, головокружением, ощущением слабости и обильным потоотделением, липким холодным потом, «потемнением» в глазах.
Если человек чувствует что-то из этих симптомов либо наблюдает их у другого индивида, рекомендовано:
- лечь на ровную поверхность и поднять ноги под углом – 40–50 градусов;
- снять тесную одежду и дать доступ воздуха;
- вдохнуть нашатырный спирт;
- помассировать область висков или ямочки над верхней губой.
Если человек уже потерял сознание, то следует уложить пострадавшего на ровную поверхность. Голову кладут набок, чтобы язык не запал и не мешал акту дыхания. Важно открыть все окна и двери, чтобы в комнате было больше кислорода.
Вокруг больного необходимо очистить пространство, если вокруг много людей, следует попросить их отойти. Пострадавшего следует освободить от узкой, обтягивающей одежды, расстегнуть все пуговицы. И вызвать скорую помощь.
Так как понять причину обморока и оценить реальное состояние здоровья человека «на глаз» нереально.
Чтобы дыхательные и кровеносные системы снова заработали нормально, необходимо воздействовать на рецепторы кожи. Можно потереть раковины ушей, обрызгать лицо холодной водой, растереть ладони или ступни, похлопать по щекам.
Лечение и профилактика синкопе
Лечение синкопальных состояний проходит медикаментозно. Каждый конкретный препарат врач назначает после диагностики и сбора анализов, когда определяет причину потери сознания. Например, при гипотонии (пониженном артериальном давлении) синкопе лечат внутримышечными уколами кордиамина 2 мл или метазона 1%. Порой терапия включает введение кофеина 10% под кожу.
Если обмороки возникают у людей с психическими нарушениями, то в первую очередь назначают психотропные лекарства. Курс лечения проходит минимум два месяца. Затем лечащий врач принимает решения, лечить синкопальное состояние изолировано или в этом нет необходимости.
Если обмороки вызваны вегетососудистой дистонией, назначают прием витаминов группы В, неотропы и вазоактивные вещества.
Профилактика синкопе, вызванных алкоголем, беременностью, истощением организма или стрессом включает в себя:
- продуманный режим дня, где есть место отдыху и расслаблению;
- работа с психологом и прохождение терапии;
- режим питания и диета;
- витаминотерапия;
- прогулки на свежем воздухе, физическая активность – йога, пилатес, бег.
При обмороках возможна госпитализация. Больные, которые имеют частые повторяющие приступы, имеют нарушение работы сердечно-сосудистой системы проходят терапию в стационаре. Показателями к особому лечению являются:
- ишемическая болезнь сердца;
- негативный семейный анализ;
- обморок, вызванный аритмией;
- травма после обморока (во время падения).
Источник: https://psiho.guru/terminy/sinkopalnoe-sostoyanie-prichiny-poyavleniya-vidy-lechenie.html
Дифференциальный диагноз синдрома DiHS/DRESS
Диагноз синдрома DiHS/DRESS зависит от стадии болезни. В ее дебюте он проводится с:
- вирусными и бактериальными заболеваниями (инфекционным мононуклеозом, корью, краснухой, инфекциями, вызванными энтеровирусами, аденовирусами, HHV6, HHV7, EBV, CMV, парвовирусом В19, острой лихорадочной фазой ВИЧ-инфекции, скарлатиной, вторичным сифилисом и др.);
- различными проявлениями лекарственной гиперчувствительности (сывороточной болезнью и сывороточно-подобным синдромом, многоформной экссудативной эритемой и другими лекарственными пятнисто-папулезными экзантемами, с синдромом Стивенса — Джонсона, лекарственной эритродермией, острым экзантематозным пустулезом);
- реакцией «трансплантат против хозяина».
В стадии полиорганной симптоматики и высокой эозинофилии крови дифференциальный диагноз приходится проводить с:
- идиопатическим гиперэозинофильным синдромом;
- васкулитом Чарджа — Страусе;
- лимфомами.
Синдром Туретта: вопросы-ответы
Почему синдром так называется?
Он получил свое название в честь Жиля де ла Туретта. Этот врач опубликовал крупный отчет о 9 больных с этим синдромом в 1885 году.
Кто чаще страдает синдромом Туретта?
Симптомы синдрома Туретта чаще встречаются у мужчин – в 3-4 раза чаще, чем у женщин (по разным данным). Также синдром больше присущ детям – половина пациентов к 18 годам от него избавляется (самопроизвольно).
Насколько опасен синдром Туретта?
Прямой опасности жизни и здоровью пациента или окружающих не существует. Все сводится к тому, что из-за неловкости и сложности в общении болеющий начинает замыкаться в себе, избегать людей. Психотерапия и грамотное лечение помогают решить этот вопрос.
При правильном подходе и своевременном лечении синдром Туретта позволяет жить вполне полноценно и без особых проблем. Но для постановки точного диагноза и исключения других, более опасных проблем, обязательно требуется консультация психотерапевта и невролога.
Диагностические исследования
Определение синдрома Ли не проводится в амбулаторных условиях, больного помещают в стационар. Начальный этап заключается в дифференцировании болезни от патологий с похожей клинической картиной:
- энцефаломиелитом;
- амавротической идиотией;
- инфекционно-аллергического генеза;
- миоклонус-эпилепсией;
- лейкодистрофиями.
При визуальном осмотре уделяется внимание неврологическим проявлениям:
- тремор верхних и нижних конечностей;
- отставание в развитии;
- недостаток массы тела;
- фасцикуляция мышц языка.
Диагностика включает информативное изучение наследственного фактора, если заболевание имеет аутосомно-рецессивную форму. При мутации генов определить передачу патологии от матери ребенку невозможно. В этом случае рекомендуется молекулярный анализ.
Дальнейшие мероприятия проводятся с применением специального оборудования:
- Методом магнитно-резонансной томографии в FLAIR и T2 в этих режимах выявляют поражение продолговатого мозга, таламуса, базальных ганглиев, особенно чувствительных к гипоксии. Нарушения носят симметричный характер. В некоторых случаях наблюдается аномальное изменение в белом веществе полушарий, обусловленное кистозным новообразованием.
- Молекулярная диагностика применяется для выявления вида мутации SURF1 и ВCS1L гена.
- Электрокардиография.
- Офтальмоскопия глазного дна.
- Электронейромиография отображает разрушение миелина белого вещества периферической нервной системы (демиелинизацию) из-за снижения скорости прохождения импульсов. На ЭКГ фиксируется преобладание медленной активности волн.
Проводится забор спинномозговой ликвора для определения уровня белка и лимфоцитарного плеоцитоза. Путем биохимического исследования крови выявляется высокий показатель кетоновых тел, что свидетельствует о наличии лактат-ацидоза.
Как протекает синдром Туретта, есть ли лечение
Полностью вылечить болезнь при помощи конкретных программ нельзя, но нередко она может исчезнуть самостоятельно. Например, такое случается при половом созревании. Если синдром Туретта сохраняется с возрастом, он часто дублирует разные психические расстройства вроде панических атак. Последствий, опасных для жизни, этот синдром в себе не несет, однако ухудшает качество жизни пациента – хотя бы по той причине, что болеющий чувствует себя неловко, не может общаться с окружающими как обычный человек.
Лечение синдрома Туретта предполагает сглаживание выраженных симптомов, повышение качества жизни пациента.