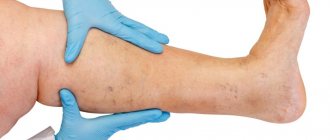
Облитерирующий атеросклероз сосудов нижних конечностей Облитерирующий атеросклероз сосудов нижних конечностей – это хроническое заболевание сосудов, которое развивается по причине нарушений липидного обмена, приводящих к формированию атеросклеротических бляшек, утолщению стенок артерий ног и уменьшению сосудистого просвета.
Все эти изменения могут приводить к частичному или полному прекращению кровотока. Вначале данная патология практически ничем не проявляет себя, но при прогрессировании этой болезни атеросклеротические бляшки все больше сужают просвет сосудов и могут полностью перекрывать его, приводя к ишемии и даже некрозу тканей нижних конечностей. Такое развитие заболевания может заканчиваться развитием гангрены и утратой ноги.
Что это такое?
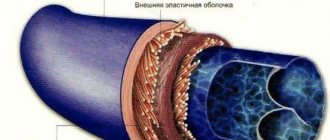
Облитерирующий атеросклероз — одна из форм атеросклероза. При этом заболевании на стенках артерий формируются бляшки холестерина, они нарушают нормальный кровоток, вызывая сужение сосудов (стеноз) или его полную закупорку, называемую окклюзией или облитерацией, поэтому говорят об окклюзионно-стенотическом поражении артерий ног.
По статистике, прерогатива наличия патологии принадлежит мужчинам старше 40 лет. Облитерирующий атеросклероз нижних конечностей встречается у 10% всего населения Земли, и это число неизменно растет.
Классификация атеросклероза
По характеру поражения сосудов различают стеноз и окклюзию. В первом случае наблюдается патологическое сужение диаметра артерий, вызывающее нарушение кровообращения.
Окклюзия – это полная закупорка просвета. С учетом локализации облитерации выделяют атеросклероз бедренно-подколенного, аорто-подвздошного, подколенно-берцового отдела или многоэтажное поражение сосудов ног.
Классификация заболевания по распространенности стенотического процесса:
- сегментарная окклюзия;
- распространенное поражение сосуда;
- окклюзия нескольких артерий;
- облитерация одного или нескольких сосудов с сохранением кровообращения в глубокой артерии;
- закупорка целого сегмента.
Атеросклеротические бляшки могут быть стабильными и нестабильными. Их состояние зависит от размеров, формы и строения. Стабильные отложения богаты коллагеном, характеризуются медленным ростом, заболевание прогрессирует в течение нескольких лет. Нестабильные состоят преимущественно из липидов, легко подвергаются эрозированию, распаду, могут вызывать окклюзию, даже если нет признаков стеноза.
Причины возникновения
Главной причиной заболевания атеросклерозом является курение. Никотин, содержащийся в табаке, заставляет артерии спазмироваться, тем самым мешая крови двигаться по сосудам и увеличивая риск появления в них тромбов.
Дополнительные факторы, провоцирующие атеросклероз артерий нижних конечностей и приводящие к более раннему возникновению и тяжелому течению болезни:
- повышенный уровень холестерина при частом употреблении в пищу продуктов богатых животными жирами;
- повышенное артериальное давление;
- лишний вес;
- наследственная предрасположенность;
- сахарный диабет;
- отсутствие достаточной физической нагрузки;
- частые стрессы.
Фактором риска также может стать обморожение или длительное охлаждение ног, перенесенные в молодом возрасте отморожения.
Факторы риска
Главная причина развития заболевания – нарушения в обмене холестерина. Они вызваны рядом причин, как непосредственно зависящих от человека, так и таких, на которые он повлиять не в состоянии. Факторы риска развития атеросклероза следующие:
- Пол. Гендерный фактор играет очень большую роль в развитии болезни. В большинстве случаев от атеросклероза страдают мужчины в возрасте от сорока лет. Среди женщин заболевание встречается намного реже. Лица женского пола становятся более подверженными атеросклерозу после менопаузы. Это связано со снижением уровня эстрогенов и увеличением уровня холестерина.
- Возраст. Как уже было сказано ранее, чем старше человек, тем больше он рискует заболеть. Наиболее часто атеросклероз встречается среди пожилых людей в возрасте от шестидесяти лет. Причина этого – изменения в процессах обмена веществ, происходящие по мере старения организма.
- Наследственность. Унаследовать атеросклероз нельзя. Но у членов одной семьи или одного рода может проявляться повышенный уровень холестерина. В некоторых случаях это происходит из-за изменения генов, передающихся по наследству. Кроме того, подобная ситуация наблюдается из-за одинаковых условий жизни и привычек питания, к которым человек привыкает еще в детстве.
- Питание. Основная причина развития заболевания – неправильное питание. Человек должен употреблять пищу, пропорционально энергетическим тратам. Кроме того, в продуктах питания содержатся важные химические соединения, необходимые для нормального функционирования организма.
- Вредные привычки. Частое курение приводит к изменениям стенок сосудов. Этот фактор способствует дальнейшему возникновению атеросклероза. Незначительное повышение холестерина в крови курильщика увеличивает шансы развития заболевания (риск проявления болезни у таких людей выше в девять раз).
- Стресс. При стрессовых ситуациях в организме человека вырабатывается глюкоза и жиры. Подобная мера была оправданной на том этапе развития, когда человек каждый день боролся за выживание. Дополнительное выделение глюкозы и жира обеспечивало нормальную функциональность мышц в условиях повышенной нагрузки.
Данная реакция организма на стресс сохраняется сегодня. Но современный человек редко излишне использует мышечную массу, поэтому выработанные вещества накапливаются в организме и запускают атеросклеротический процесс. - Ожирение. Сопровождается нарушением обмена жиров и углеводов, в связи с чем, повышается уровень холестерина. Чрезмерный вес часто приводит к сахарному диабету, что еще больше усугубляет ситуацию.
Чем больше факторов одновременно влияет на организм человека, тем выше шанс развития у него атеросклероза.
Механизм развития
Наиболее часто атеросклероз сосудов нижних конечностей проявляется в пожилом возрасте и обусловлен нарушениями липопротеинового обмена в организме. Механизм развития проходит следующие стадии.
- Поступивший в организм холестерин и триглицериды (которые всасываются в стенки кишечника) захватываются особыми транспортными белками-протеинами — хиломикронами и переносятся в кровеносное русло.
- Печень перерабатывает получившиеся вещества и синтезирует особые жирные комплексы — ЛПОНП (холестерин очень низкой плотности).
- В крови на молекулы ЛПОНП воздействует фермент липопротеидлипаза. На первом этапе химической реакции ЛПОНП переходит в липопротеиды промежуточной плотности (или ЛППП), а затем на второй стадии реакции ЛППП трансформируется в ЛПНА (низкоплотный холестерин). ЛПНП — это, так называемый, «плохой» холестерин и именно он более атерогенен (т.е. способен провоцировать атеросклероз).
- Жирные фракции поступают в печень для дальнейшей переработки. Здесь из липопротеидов (ЛПНП и ЛППП) формируется высокоплотный холестерин (ЛПВП), который обладает обратным эффектом и способен очищать стенки сосудов от холестериновых наслоений. Это, так называемый, «хороший» холестерин. Часть жирного спирта перерабатывается в пищеварительные желчные кислоты, необходимые для нормальной переработки пищи и отправляются в кишечник.
- На этом этапе печеночные клетки могут дать «сбой» (обусловленный генетически или объясняемый пожилым возрастом), в результате которого вместо ЛПВП на выходе низкоплотные жировые фракции останутся неизменными и поступят в кровеносное русло.
Не менее, а возможно и более атерогенными являются и мутированные или иным способом измененные липопротеиды. Например, окисленные под воздействием H2O2 (пероксида водорода).
- Низкоплотные жировые фракции (ЛПНП) оседают на стенках артерий нижних конечностей. Длительное нахождение инородных веществ в просвете кровеносных сосудов способствует воспалению. Однако ни макрофаги, ни лейкоциты справиться с холестериновыми фракциями не могут. Если процесс затягивается, формируются наслоения жирного спирта — бляшки. Эти отложения обладают очень высокой плотностью и препятствуют нормальному току крови.
- Отложения «плохого» холестерина инкапсулируется, и при разрывах или повреждениях капсулы происходит образование тромбов. Тромбы оказывают дополнительный окклюзивный эффект и ещё больше закупоривают артерии.
- Постепенно, холестериновый фракции в совокупности со сгустками крови принимают жесткую структуру, по причине отложения кальцийсодержащих солей. Стенки артерий утрачивают нормальную растяжимость и становятся хрупкими, в результате возможны разрывы. В дополнение ко всему, формируется стойкая ишемия и некроз близлежащих тканей вследствие гипоксии и недостатка питательных веществ.
[adsen]
Стадии
В течении облитерирующего атеросклероза нижних конечностей выделяют такие стадии:
- I стадия (начальные проявления стеноза) – чувство мурашек, побледнение кожи, ощущение похолодания и зябкости, избыточная потливость, быстрое утомление при ходьбе;
- II А стадия (перемежающая хромота) – чувство усталости и скованности в области икроножных мышц, сжимающие боли при попытке пройти около 200 м;
- II Б стадия – боли и чувство скованности не дают пройти 200 м;
- III стадия – сжимающие боли в икроножных мышцах становятся более интенсивными и появляются даже в состоянии покоя;
- IV стадия – на поверхности ноги появляются признаки трофических нарушений, долго незаживающие язвы и признаки гангрены.
На запущенных стадиях атеросклероза нижних конечностей развитие гангрены нередко приводит к полной или частичной утрате конечности. Отсутствие адекватной хирургической помощи в таких ситуациях может приводить к смерти больного.
По распространенности облитерирующий атеросклероз разделяется на стадии:
- Сегментарная облитерация – из участка микроциркуляции выпадает только один фрагмент конечности;
- Распространенная окклюзия (2 степень) – блок бедренной поверхностной артерии;
- Блокировка подколенной и бедренной артерии с нарушением проходимости области бифуркации;
- Полная блокада микроциркуляции по подколенной и бедренной артериях – 4 степень. При патологии сохраняется кровоснабжение по системе глубоких бедренных артерий;
- Поражение глубокой артерии бедра с повреждением бедренно-подколенной области. Для 5 степени характерна выраженная гипоксия нижних конечностей и некрозом, трофическими язвами гангреной. Тяжелое состояние лежачего пациента сложно исправить, поэтому лечение только симптоматическое.
Типы окклюзионно-стенотического поражения при атеросклерозе представлены 3 типами:
- Поражение дистальной части берцовых и подколенных артерий, при котором кровоснабжение голени сохранено;
- Окклюзия сосудов голени. Сохранена проходимость по берцовым и подколенной артериям;
- Окклюзия всех сосудов бедра и голени с сохранением проходимости по отдельным ответвлениями артерий.
Хирургическое лечение
Оперативное вмешательство показано пациентам с облитерирующим атеросклерозом III и IV степени. По показаниям применяют следующие виды реконструктивных операций:
- ангиопластика и стентирование;
- шунтирование;
- лазерную атерэктомию;
- криопластику;
- баллонную ангиопластику.
При шунтирующих операциях в качестве пластического материала применяют аутовенозный трансплантат (большая венозная вена). Если нет возможности использовать аутоматериал, применяют гомотрансплантаты и аллотрансплантаты из живой ткани донора. Могут быть применены аллопротезы из политетрафторэтилена или дакрона.
Для стентирования применяют стенты из металла, баллон-расширяющиеся (покрытые гепарином) и саморасширяющиеся. Эндоваскулярные методы избавляют пациентов от хирургического вмешательства.
При помощи лазера удаляется атеросклеротическая бляшка, которая сужает просвет сосуда. Операция показана при невозможности шунтирования с целью снижения риска эмболических осложнений.
Противопоказаниям к операциям являются инфаркт миокарда и инсульты, которые пациент перенес в течение предшествующих трех месяцев. Не проводят хирургическое вмешательство больным с сердечной недостаточностью 3 степени.
Послеоперационный период
После операции раны в течение суток дренируют. Врач наблюдает за пульсацией пересаженного трансплантата и периферических сосудов. Выполняют это пальпаторно или при помощи ультразвукового доплеровского сканирования. В случае тромбоза трансплантата показано срочное оперативное вмешательство, которое направлено на устранение причины тромбоза.
В течение суток больной должен находиться в отделение интенсивной терапии, где ему будет обеспечен контроль гемодинамики, уровня гемоглобина и гематокрита. Пациентам назначают дезагреганты, антикоагулянты (Гепарин) под контролем свертывания крови. После выписки прописывают постоянный прием Аспирина.
Симптомы
Симптомы ОАСНК на начальных стадиях, как правило, достаточно смазанные либо же отсутствуют вообще. Поэтому болезнь считают коварной и непредсказуемой. Именно это поражение артерий имеет свойство развиваться постепенно, и степень выраженности клинических признаков будет напрямую зависеть от стадии развития заболевания.
Первые признаки облитерирующего атеросклероза нижних конечностей (вторая стадия болезни):
- начинают постоянно мерзнуть ноги;
- ноги часто немеют;
- возникают отеки ног;
- если заболевание поразило одну ногу, то она всегда холоднее, чем здоровая;
- появляются боли в ногах после длительной ходьбы.
Эти проявления появляются на второй стадии. На этом этапе развития атеросклероза человек может пройти 1000–1500 метров без болевых ощущений.
Люди часто не придают значения таким симптомам, как мерзлявость, периодическое онемение, боль при ходьбе на длинные дистанции. А зря! Ведь, начиная лечение на второй стадии патологии, вы можете на 100% предотвратить осложнения.
Симптомы, которые появляются на 3 стадии:
- ногти растут медленнее, чем раньше;
- на ногах начинают выпадать волосы;
- боли могут возникать спонтанно и днем, и ночью;
- болевые ощущения появляются после ходьбы на короткие расстояния (250–900 м).
Когда у человека 4 стадия облитерирующего атеросклероза ног, он не может пройти и 50 метров без боли. Для таких больных непосильной задачей становится даже поход за покупками, а иногда и просто выход во двор, так как подъем и спуск по ступенькам превращается в пытку. Часто пациенты с 4 стадией заболевания могут передвигаться только по дому. А по мере развития осложнений перестают вставать вообще.
На таком этапе лечение болезни облитерирующий атеросклероз нижних конечностей зачастую становится бессильным, оно может лишь ненадолго облегчить симптомы и предотвратить дальнейшее нарастание осложнений, таких как:
- потемнение кожи на ногах;
- язвы;
- гангрена (при этом осложнении необходима ампутация конечности).
Чем опасен атеросклероз?
При атеросклерозе просвет сосудов уменьшается, нарушается кровоснабжение, ухудшается питание тканей. Если диагноз поставлен слишком поздно, может развиваться некроз отдельных участков. Если у пациента определяется гангрена, требуется срочная ампутация конечности. Если этого не сделать, больной может скончаться от сепсиса и инфекционно-токсического шока.
В результате ишемии тканей развивается острый инфаркт или инсульт, который становится причиной смерти в 30 % случаев летального исхода при атеросклерозе.
Важно! Атеросклероз редко бывает изолированным заболеванием. Чаще всего он имеет вторичную природу и является осложнением других патологий и нарушений в функционировании сосудов. У таких пациентов нередко определяется ишемическая болезнь сердца, сердечная недостаточность, сахарный диабет, сужение спинно-мозгового канала и другие опасные болезни, имеющие высокий риск летальности.
Что происходит в сосудах при атеросклерозе
Статистика смертности после ампутации нижних конечностей при атеросклеротическом поражении сосудов
| Период после ампутации | Уровень смертности (в процентном соотношении от общего числа пациентов) |
| Первый год | ≤ 20 % |
| 5 лет | 40-70 % |
| 10 лет | ≥ 95 % |
Большое значение в благоприятном прогнозе жизни и здоровья имеет ранняя диагностика заболевания. Если атеросклероз был определен на начальной стадии, высока вероятность положительного результата медикаментозной коррекции и сохранения конечностей, поэтому следует обращаться к врачу при появлении первых симптомов. К сожалению, больше половины случаев заболевания отличаются практически бессимптомным течением, но существует определенные признаки, которые должны насторожить больного и стать поводом для получения консультации специалиста.
Стадии атеросклероза
Особенности течения
Все симптомы заболевания развиваются постепенно, но в редких случаях облитерирующий атеросклероз сосудов нижних конечностей проявляется в виде артериального тромбоза. Тогда, в месте стеноза артерии, появляется тромб, который мгновенно и плотно перекрывает просвет артерии. Подобная патология для пациента развивается неожиданно, он чувствует резкое ухудшение самочувствия, кожа ноги бледнеет, становится холодной. В этом случае быстрое обращение (счет времени до необратимых явлений — на часы) к сосудистому хирургу позволяет сохранить человеку ногу.
При сопутствующем заболевании – сахарном диабете, течение облитерирующего атеросклероза имеет свои особенности. История подобных патологий не редка, при этом болезнь развивается настолько стремительно (от нескольких часов до нескольких дней), что в короткие сроки приводит к некрозу или гангрене в области нижних конечностей. К сожалению, врачи часто в такой ситуации прибегают к ампутации ног – это бывает единственное, что может спасти жизнь человеку.
Типичные симптомы в зависимости от локализации поражения
Атеросклеротическое поражение конечностей имеет типичную симптоматику, которая может помочь специалисту определить зону поражения и упростить диагностику заболевания.
| Область сужения | Симптоматика |
| Аорта и подвздошная артерия | Боли в ягодичных мышцах и верхней части бедра. Проблемы с потенцией у мужчин (в 25 % случаев диагностируется импотенция) |
| Поверхностная бедренная артерия | Болезненные ощущения и жжение в верхней и нижней части голеней |
| Задняя берцовая артерия | Болевой синдром и хромота в нижней части конечностей |
| Подколенная артерия | Боль в области верхних отделов голеней |
При осмотре и пальпации пораженных участков врач может заметить отсутствие пульсации в области лодыжек, под коленями и в районе бедренных артерий. Пациенту в обязательном порядке назначается комплекс диагностических мероприятий, в который может входить:
- УЗИ-диагностика;
- УЗДГ периферических артерий;
- определение лодыжечно-плечевого индекса при измерении давления;
- другие процедуры.
Проведение диагностики атеросклероза
Важно! Лечением атеросклероза занимается сосудистый хирург. Если узкого специалиста в больнице или поликлинике нет, при появлении признаков патологии можно обратиться к обычному хирургу или терапевту, который соберет анамнез, выяснит жалобы и направит больного на консультацию к профильным врачам.
Диагностика заболевания
Диагноз «облитерирующий атеросклероз сосудов нижних конечностей» ставится на основании следующих данных:
- Характерные жалобы больного (болевой синдром, перемежающаяся хромота).
- При осмотре отмечаются признаки атрофии мягких тканей конечности.
- Реовазография конечностей показывает выраженное снижение индекса на голенях и стопах.
- Снижение уровня пульсации на артериях стоп, голеней, подколенных и бедренных артериях. При поражении области бифуркации аорты возможно отсутствие пульсации на обеих бедренных артериях (синдром Лериша).
- Термометрия, термография – снижение температуры тканей и уровня ИК-излучения.
- УЗИ сосудов ног (допплерография) свидетельствует о нарушении кровоснабжения периферических отделов.
- Артериография (исследование с введением в артерии ног контрастного вещества) показывает область сужения артерии конечности.
- Пробы с функциональной нагрузкой – снижение переносимости нагрузки, быстрое утомление и появление (или усиление) ишемических болей.
Диагностика
Диагностика атеросклероза нижних конечностей необходима для определения степени болезни, дифференциации с другими патологиями и выбора тактики, чтоб вылечить пациента.
Диагностическая программа составляется из общего осмотра, лабораторных и инструментальных методах исследований.
При общем осмотре врач определяет:
- Цвет и состояние кожи ног (бледная кожа, красно – цианотичного, или синюшно – черного оттенка, что свидетельствует о наличии и стадии атеросклероза нижних конечностей).
- Температуру кожи нижних конечностей (холодные ноги – признак плохого кровообращения).
- Степень пульсацию артерий и наличие шума методом аускультации (слабая пульсация артерий и наличие систолического шума свидетельствуют об артериосклерозе).
- Функциональные пробы. Тест Мошковича для оценки плантарного симптома: пациент, лежа поднимает ноги вверх, не сгибая их в коленях (2-3 минуты), затем встает. В норме у здорового человека в положении лежа кожа бледнеет, после принятия вертикального положения через 8 – 10 секунд приобретает природный розовый оттенок. У больного, страдающего на атеросклероз, кожа остается бледной, или приобретает мраморной оттенок.
Лабораторные методы диагностики атеросклероза нижних конечностей:
- Липидограмма (биохимический анализ крови). Определяется уровень общего холестерина и эго фракций (ЛПНП и ЛПВП), коэффициент атерогенности (соотношение «полезного» и «плохого» холестерина).
- Коагулограмма. Проводится оценка свертывающей системы крови.
Инструментальные методы исследования атеросклероза нижних конечностей:
- Ангиосканирование сосудов ног с допплерографией. Не инвазивный, ультразвуковой метод, позволяет провести оценку состояния мелких сосудов и характеристику кровотока (сужение/расширение сосудов, наличие тромбов, бляшек в сосудах, аневризм, скорость и направление кровотока).
- Измерение лодыжечно–плечевого индекса методом объемной сфигмографии. Определяет соотношение систолического артериального давления между верхними и нижними конечностями.
- Магнитно–резонансная ангиография позволяет оценить анатомические и функциональные данные сосудов, методом получения объемного изображения.
- Мультиспиральная компьютерная томография конечностей. Инвазивный метод с использованием рентген контрастных веществ. Дает возможность оценить состояние стенок артерий и вен, выявить их патологию и особенности.
Лечение облитерирующего атеросклероза
Консервативное лечение больных облитерирующим атеросклерозом артерий нижних конечностей проводится в случае:
- на стадии хронической артериальной недостаточности кровообращения в конечностях по классификации А. В. Покровского — Фонтане;
- при тяжелой сопутствующей патологии: коронарной болезни, поражения сосудов мозга, хронических заболеваний легких, печени, почек, сахарного диабета;
- множественных (многоэтажных) окклюзий и стенозов магистральных артерии;
- поражения дистального сосудистого русла.
Оно предполагает:
- седативную терапию (седуксен, элениум);
- десенсибилизирующую терапию (димедрол, пипольфен);
- купирование боли (анальгетики, внутриартериальные средства, блокады 1 % растворов новокаина, паравертебральные блокады на уровне Л2 — Л3, эпигастральные блокады);
- исключение действия сосудистых факторов риска (курение, алкоголь, чрезмерное охлаждение, нервный стресс, гиподинамия, сахарный диабет);
- улучшение реологических свойств крови, т. е. снижение ее вязкости (плазмозаменители — декстраны, дефибриногенизирующие ферменты — акрод, пентоксифилин, трентал, вазонит, агапурии);
- ликвидацию сосудистого спазма (спазмолитики — но-шпа, галидор, ксантинола никотинат; гангиоблокаторы — гексоний, дикаин);
- нормализацию свертывающей системы крови (антикоагулянты);
- ингибирование адгезивно-агрегационной активности тромбоцитов (ацетилсалициловая кислота, тиклид);
- восстановление оксидант-антиоксидантного равновесия — защита клеточных мембран (антиоксиданты — витамины А, Е, С, пробукол);
- активацию обменных процессов в тканях (витамины, никотиновая кислота, компламин, солкосерил, ингибиторы брадикининов — продектин, пармидин);
- устранение иммунных нарушений (иммуномодуляция, иммуносорбция, УФО крови);
- нормализацию липидного обмена. Она включает диетотерапию, назначение липидснижающих препаратов, использование экстракорпоральных методов коррекции состава и свойств циркулирующей крови, частичное еюноилеошунтированне, проведение генной терапии.
Диетотерапия при облитерирующем атеросклерозе основана на ограничении энергетической ценности принимаемой пищи до 2000 ккал в день с уменьшением в ней доли жиров (до 30 % и менее) и холестерина (менее 300 мг). Обосновано назначение больным антиатерогенных пищевых добавок, таких как полиненасыщенные жирные кислоты, рыбий жир, эйконол (представляет собой пищевую добавку, полученную из некоторых видов рыб).
При отсутствии нормализации показателей липидного обмена на фоне диетотерапии, не прекращая ее, проводят медикаментозное лечение. В настоящее время для лечения и профилактики атеросклероза используется пять групп гиполипидемических препаратов:
- энтеросорбенты — холестирамин, которые являются секвестрантами желчных кислот;
- статины — ловастатин (мевакор), симвастатин (зокор), привастатин (липостат), флувастатин (лескол)
- фибраты — мофибрат, отофибрат;
Эффективность консервативной терапии оценивается по подателям липидного обмена, прежде всего по уровню общего холестерина и холестерина ЛПНП.
Нормальный уровень триглицеридов — 150 мг/дл. Экстракорпоральные методы коррекции состава и свойств циркулирующей крови: плазмаферез; селективная иммуносорбция, в том числе на сорбентах с моноклональными антителами к ЛПНП (особенно эффективны в лечении больных тяжелыми гетеро- и гомозиготными гиперхолестеринемиями); гемосорбция. Указанные способы позволяют получить стойкий гиполипидемический эффект, заключающийся в снижении в крови уровня ЛПНП и повышении содержания ЛПВП, уменьшении коэффициента атерогенности. Это замедляет прогрессирование атеросклеротической окклюзии артерий. Вместе с тем при безуспешности консервативной коррекции гиперлипидемий, тенденции к прогрессированию процесса, особенно при раннем атеросклерозе, значительных клинических проявлениях атеросклероза у больных с генерализованной его формой, что обычно отмечается у лиц с семейной гиперхолестеринемией, когда уровень холестерина превышает 7,5 ммоль/л, выраженном ксантоматозе может выполняться операция частичного еюноилеошунтирования (операция Бухвальда).
Сущность данного хирургического вмешательства состоит в выключении из пищеварения дистальной трети тонкой кишки и анастомозированни проксимальных 2/3 тонкой кишки с куполом слепой. Толкая кишка обладает способностью синтезировать и выделять несколько типов ЛП и их апопротеинов, влиять на печеночный синтез и секрецию липидов посредством абсорбции и энтеропеченочной циркуляции желчных кислот (ЖК) и ХС, Уменьшение длины функционирующего отдела тонкого кишечника приводит к нарушению абсорбции ЖК и ускорению их экскреции, повышению синтеза ЖК в печени, усиливающего окисление ХС, снижению кишечного синтеза ХС, хиломикронов, ЛПОНП, падению всасывания липидов и угнетению вслед за этим синтеза в печени атерогенных липопротеидов. Побочный эффект операции Бухвальда состоит в нередком развитии диареи, нарушении всасывания витамина В12 и фолиевой кислоты.
Разработаны два основных метода генной терапии облитерирующего атеросклероза. Сущность первого из них заключается во внесении гена, кодирующего нормальный белок — рецептор к ЛПНП, с помощью ретровируса в культуру клеток-гепатоцитов больного, а затем через катетер, установленный в воротной вене, в доставке взвеси таких клеток в печень больного. После их приживания нормальные рецепторы донора начинают функционировать. Недостатком метода является необходимость приема больным значительных доз статинов и постепенное снижение функции введенных генов.
Второй (прямой) метод выполняется на больном без предварительной манипуляции на клетках-мишенях, при этом ген комплексируется с переносчиком (вектором) и прямо вводится больному, но локально — в сердечно-сосудистую систему во избежание диссеминации гена в организме. Прямое введение осуществляется с помощью вирусной инфекции, химического или физического метода,
В комплекс консервативного лечения больных атеросклерозом, особенно с III — IV стадиями хронической артериальной недостаточности конечностей, целесообразно включать препараты, обладающие сложным механизмом действия; 1) танакан — стимулирует выработку эндотелием сосудов фактора релаксации. Препарат оказывает сосудорасширяющее действие на мелкие артериолы, уменьшает проницаемость капилляров, снижает агрегацию тромбоцитов и эритроцитов, защищает клеточные мембраны, подавляя реакции перекисного окисления липидов, улучшает усвоение глюкозы и кислорода тканями; 2) простагландины и их синтетические производные (вазопростан). Они влияют на все звенья развития ишемического синдрома в конечности, оказывают сосудорасширяющее действие, подавляют агрегацию тромбоцитов, улучшают микроциркуляцию, нормализуют метаболические процессы в ишемизированных тканях.
Больным облитерирующим атеросклерозом сосудов нижних конечностей назначается физиотерапевтическое, бальнеологическое и санаторно-курортное лечение (магнитотерапия импульсными и постоянными токами с воздействием на поясничные симпатические ганглии и нижние конечности, интерференционные токи на нижние конечности и поясничный отдел позвоночника, массаж нижних конечностей, рефлекторно — сегментарный массаж позвоночника, радоновые, сероводородные ванны, иглорефлексотерапия, гипербаротерапия).
Одним из наиболее современных способов физиотерапевтического лечения больных облитерирующим атеросклерозом сосудов нижних конечностей является электрическая стимуляция спинного мозга. Она производится в случае невозможности выполнения реконструктивных операций на артериях из-за распространенности окклюзионного поражения при систолическом давлении на уровне лодыжек меньше 50 мм рт. ст. Сущность метода состоит в чрескожном введении квадриполярного электрода в эпидуральное пространство поясничного отдела позвоночника с проведением его верхушки до уровня Т12 и расположением по средней линии. В течение первой недели электростимуляция спинного мозга проводится с частотой импульсов 70 — 120 Гц от внешнего источника. При получении положительного клинического результата генератор вживляется в подкожную клетчатку передней брюшной стенки и программируется на постоянный или перемежающий режим работы. Электростимуляция осуществляется длительно (месяцы).
При облитерирующем атеросклерозе сосудов нижних конечностей используется и тренировочная ходьба (кинезотерапия, мышечная тренировка, ходьба через walking throuth). Кинезотерапия преследует цель увеличения дистанции безболевой ходьбы. Сущность метода состоит в следующем: в случае появления гипоксической боли в икроножных мышцах при преодолении пациентом определенного расстояния он временно сбавляет шаг. Через несколько минут после этого пациент вновь оказывается способным совершать движения без боли. Механизм благоприятного влияния тренировочной ходьбы при окклюзионно-стенотических поражениях артерий конечностей объясняется улучшением утилизации кислорода миоцитами, повышением активности их митохондриальных ферментов и анаэробной выработки энергии, трансформацией белых мышечных волокон в красные, стимуляцией коллатерального кровобращения, поднятием ишемического порога боли.
Для хирургического лечения больных облитерирующего атеросклероза магистральных артерий нижних конечностей используются артериальные реконструктивные и паллиативные операции. К реконструктивным методам восстановления артериального кровотока относятся: эндартерэктомия, шунтирование, протезирование, рентгеноэндоваскулярные реконструкции (см. «Лечение синдрома Лериша»). Непременным условием их выполнения является хорошая проходимость дистального сосудистого русла.
Эндартерэктомия (тромбэндартерэктомия), как правило, применяется у больных с непротяженными (сегментарными) одиночными окклюзиями магистральных .артерий длиной 7-10 см. Сущность операции состоит в удалении атероматозно-измененной интимы вместе с находящимися рядом с ней тромбами. Эндартерэктомия бывает — открытая, полузакрытая, закрытая, эверсионная, а также с помощью механических и физических методов.
При открытой эндартерэктомии выделенная артерия продольно рассекается над местом локализации бляшки. Затем под контролем зрения измененная интима отслаивается от подлежащих слоев стенки до уровня перехода в визуально Не пораженные участки и отсекается. Края интимы, прилежащие к зоне манипуляции, фиксируются к стенке артерии атравматическими швами, что является надежным способом профилактики ее заворачивания и перекрытия просвета артерий. Для предупреждения сужения эндартерэктомированной артерии в разрез вшивается аутовенозная заплата.
Метод полузакрытой эндартерэктомия предполагает: 1) обнажение пораженного сегмента артерий на всем протяжении; 2) рассечении артерий (продольно, поперечно) в проекции дистального конца окклюзии; 3) циркулярное отделение в этом месте атероматозно-измененной интимы от мышечной оболочки; 4) поперечное пересечение выделенного сегмента и проведение по нему в проксимальном направлении специального инструмента — дезоблитератора, главным образом кольца (рингстриппера), отслаиващего измененную ингиму; 5) вскрытие просвета артерии над участком проксимального конца окклюзии и удаление через него отслоенного цилиндра пораженной интимы; 6) сшивание стенки артерии, при необходимости с аутовенозной заплатой.
Эндартерэктомия закрытым методом осуществляется так же, как и полуоткрытая, но без выделения артерии на всем протяжении.
При использовании метода эверсионной эндартерэктомии артерия поперечно рассекается ниже места локализации бляшки. Далее слой ее стенки, состоящий из мышечной оболочки и адвентиции, отслаивается от пораженной интимы и стягивается (выворачивается) в проксимальном направлении по верхней границе бляшки. На этом уровне образовавшийся цилиндр измененной интимы отсекается. Вывернутая мышечная оболочка и адвентиция возвращаются в исходное положение. Проходимость сосуда восстанавливается наложением циркулярного шва. Возможно и обратное выполнение эверсионной тромбэндартерэктомии.
Шунтирующие операции при облитерирующем атеросклерозе производятся при протяженных, а также многоэтажных окклюзионно-стенотических поражениях магистральных артерий нижних конечностей. В качестве шунтов чаще применяется сегмент большой подкожной вены выделенный из ее ложа, реверсированный и анастомозированный с артерией выше и ниже препятствия. Реже используются вена пупочного канатика человека, гомоартериальные трансплантаты, синтетические протезы из политетрафторэтилена, большая подкожная вена без выделения ее из ложа. Суть последнего способа заключается в том, что вена не выделяется из подкожной клетчатки и не реверсируется, а пересекается выше и ниже места окклюзии. Перед формированием артериовенозного анастомоза венозные клапаны разрушаются с помощью вальвулотомов всевозможных конструкций. Наличие притоков вен, способных выполнять роль артериовенозных фистул после пуска по ней артериального кровотока, устанавливается на основании данных ангиографии, допплерографии, пальпаторно и т. д. с последующим их лигированием.
Успех шунтирующей операции определяется кроме состояния периферического русла и диаметром используемого шунта, который должен превышать 4-5 мм.
При выраженном поражении артерий голени, непроходимости плантарной дуги, помимо обычного бедренно-подколенного (берцового) аутовенозного шунтирования, дополнительно в. листального анастомоза формируется артериовенозная фистула, что приводит к сбросу части крови непосредственно в вену, повышает скорость кровотока по шуту и тем самым снижает вероятность его тромбоза. Во время хирургического вмешательства сначала накладывается анастомоз с воспринимающей артерией по типу «бок в бок», затем создается фистула путем анастомозирования дистального конца шунта с рядом расположенной подколенной или берцовой веной. Диаметр должен составлять 2-4 мм, т. е. 40 — 60 % диаметра шунта.
Протезирование магистральных артерий нижних конечностей при атеросклерозе используется крайне редко.
Если восстановить кровоток по магистральным артериям не представляется возможным, прежде всего из-за окклюзии дистального сосудистого русла, производится пластика глубокой артерии бедра. Вместе с тем достаточно частое поражение как глубокой бедренной артерии, так и подколенной и артерий голени, слабое развитие между ними коллатералей приводят к неудовлетворительным результатам операции.
При окклюзии дистального сосудистого русла, плохом состоянии глубокой артерии бедра выполняются паллиативные хирургические вмешательства, направленные на усиление коллатерального кровообращения в конечности. К ним относятся поясничная симпатэктомия, реваскуляризирующая остеотрепанация, методы П. Ф. Бытка, Г. А. Илизарова, микрохирургическая трансплантация большого сальника на ишемизированные ткани конечностей.
Поясничная симпатэктомия при облитерирующем атеросклерозе предполагает вне-, чрезбрюшинное удаление II — III поясничных симпатических ганглиев на стороне поражения (операция Диеса). Основным механизмом действия операции является устранение влияния симпатической нервной системы.
При использовании реваскуляризирующей остеотрепанации при облитерирующем атеросклерозе на медиальной поверхности большеберцовой кости в биологически активных точках (как при акупунктуре) в зоне хорошо развитой подкожной сети коллатералей выполняются 6-9 трепанационных отверстий диаметром 4-6 мм без повреждения костного мозга. В послеоперационном периоде вызванное трепанацией субпороговое раздражение в биологически активных точках стимулирует раскрытие резервных коллатералей. Одновременно через трепанационные отверстия формируются нетрадиционные межсосудистые связи между артериями мышечной ткани и костным мозгом. Кроме того, в общем кровотоке повышается содержание медиаторов костного мозга — миелопептидов, обладающих анальгетическими, трофическими и ангиопротекторными свойствами (Г. А. Илизаров, Ф. Н. Зусманович, 1983).
Сущность метода П. Ф. Бытка заключается во введении через определенные точки на стопе и голени в их мягкие ткани аутокрови (рис. 42). Лечение проводится в течение 30 дней. Ткани инфильтрируются дважды — на голени в 1-й и 14-й дни, на стопе на 7-й и 21-й дни. На один сеанс расходуется 60 — 80 мл крови для стопы, 150 — 180 мл — для голени. Клинический эффект операции становится заметным через 2-3 мес. после завершения курса лечения и связан с образованием в зоне экстравазатов хорошо васкуляризированной соединительной ткани.
Метод Г. А. Иллизарова (продольная компактэктомия по Г. А. Иллизарову) предполагает образование продольного костного отщепа длиной 10-16 см из передневнутренней поверхности большеберцовой кости. Через него проводятся 2-3 дистракционные спицы, прикрепляющиеся к аппарату Иллизарова, наложенному на кость. С 8 — 9-го послеоперационного дня ежедневно костный отщеп отводится от большеберцовой кости на 0,5 мм. Процедура выполняется 31-36 дней, пока промежуток между большеберцовой костью и ее фрагментами не будет равен 15-20 мм. После этого в течение 45 — 60 дней, что зависит от степени зрелости соединительной ткани, продолжается фиксация отщепа. По мнению Г. А. Иллизарова, при дистракции отщепа происходит регионарная стимуляция сосудистой сети под влиянием напряжения растяжения. При этом расширяются магистральные сосуды, увеличиваются количество и калибр мелких сосудов мышц, фасций и костей; на месте образования гематомы развивается хорошо кровоснабжающаяся соединительная ткань; за счет увеличения кровенаполнения активируются регенераторные процессы в конечности.
При микрохирургической трансплантации большого сальника на ишемизированные ткани конечностей большой сальник укладывается субфасциально на бедро с переходом на подколенную область и голень. Питающий сосуд трансплантата, чаще правая желудочно-сальниковая артерия, имплантируется в общую бедренную артерию, а вена — в бедренную вену.
Недостатком приведенных методов хирургического лечения облитерирующего атеросклероза, протекающего с окклюзией всего дистального сосудистого русла нижних конечностей, является большой промежуток времени, необходимый для развития коллатерального кровообращения, — от 1 до 3 мес. Это ограничивает использование подобных операций при лечении больных с критической ишемией конечности III — IV стадий, нуждающихся в быстром увеличении кровообращения в конечности. В таких случаях производится артерилизация венозной системы стопы: артерилизация поверхностной венозной сети с предварительным разрушением ее клапанов — артерилизация в истоки большой подкожной вены, а при окклюзии поверхностных вен — в глубокую венозную систему. Артерилизация в истоки большой подкожной вены на стопе предполагает выполнение шунтирования (реверсированной аутовеной, веной in situ, протезом) между проходимым сегментом подколенной артерии или дистальным сегментом поверхностной бедренной артерии и истоками большой подкожной вены на стопе. В основе артерилизации глубокой венозной сети лежит включение в кровоток задней большеберцовой вены по аналогичной методике.
В случае невозможности выполнения реконструктивной операции больным с тромботическими окклюзиями артерий нижних конечностей, брюшной аорты вследствие атеросклероза может применяться системный или локальный тромболизис общеизвестными тромболитическими препаратами (стрептокиназа, деказа).
Наибольший эффект от его применения достигается: 1) при сроках окклюзии, не превышающих 12 мес. у больных с поражением брюшной аорты и подвздошных артерий, 6 мес. — с появлением бедренных и подколенных артерий, 1 мес. — бердовых артерий; 2) при протяженности окклюзии до 13 см, 3) при удовлетворительном состоянии дистального сосудистого русла (проходимы артерии голени).
Системный лизис проводится по традиционной схеме, локальный предполагает введение тромболитика в более низкой дозировке через катетер непосредственно в тело тромба антеградно или ретроградно, что сопровождается активацией в отличие от системного лизиса лишь плазминогена, входящего в структуру тромба.
Существует несколько методик локального тромболизиса: 1) непрерывной инфузии с начальным введением большой дозы, а затем поддерживающей; 2) введение тромболитического препарата через катетер с множественными отверстиями на всем протяжении окклюзирующего тромба (техника «пульсирующего распыления»); 3) введение тромболитика в большой дозе во время подтягивания катетера по длине тромба. Максимальная продолжительность тромболитической терапии не превышает 48 ч. Ее эффективность контролируется ангиографически или при помощи ультрасонографии.
В послеоперационном периоде больные продолжают комплексное консервативное лечение, направленное на профилактику гнойных и тромботических осложнении операции. В последующем они должны ежегодно проходить 1 — 2 курса стационарной терапии заболевания, а находясь на амбулаторном лечении, постоянно принимать дезагрегакты, непрямые антикоагулянты и другие патогенетически обоснованные препараты.
Лечение атеросклероза нижних конечностей
Выбор метода лечения атеросклероза нижних конечностей определяет лечащий врач в зависимости от стадии заболевания, его длительности и наличия сопутствующих болезней.
Первая стадия является первым звонком к изменению образа жизни и отказом от губительных привычек.
Далее, применяется комплексный подход к лечению атеросклероза нижних конечностей, которое включает консервативные и хирургические способы лечения.
Медикаментозное лечение предполагает применение следующих групп препаратов:
- Гиполипидемические лекарства. Снижают концентрацию холестерина и других липидов в крови, препятствуют прогрессированию атеросклероза. К ним относятся: Аторвастатин, Симвастатин, Розувастатин, Трайкор, препараты рыбьего жира.
- Спазмолитики (Дротаверин, Папаверин). Снижают уровень болевого синдрома.
- Препараты, улучшающие микроциркуляцию (Пентоксифиллин, Никотиновая кислота).
- Антитромбоцитарные препараты и антикоагулянты (Ацетилсалициловая кислота, Гепарин, Варфарин). Улучшают реологические свойства крови и снижают риск тромбоза.
- Сосудорасширающие средства (Вазонит, Вазопростан).
- Мази при атеросклерозе сосудов нижних конечностей назначают на основе антибиотиков с противовоспалительными свойствами, для лучшей регенерации кожи и заживления ран. К ним относятся: Офлокаин, Левомеколь, Аргосульфан, Димексид, Ихтиоловая мазь.
- Витаминные препараты.
Прием витаминных препаратов
Физиотерапевтические методы
Физиотерапевтическое лечение является важной составляющей лечебной программы, направлено на улучшение кровообращения в зонах ишемии, стимуляцию и развитие коллатеральных путей, уменьшение болевого синдрома, оптимизацию реологии крови.
Назначаются следующие методы лечения:
- Диадинамотерапия – электротерапевтический метод, активизирует периферическое кровообращение, уменьшает отеки конечностей, ослабляет воспалительный процесс и оказывает обезболивающее действие. Длительность процедуры 10 – 15 минут, количество 10 – 12 раз, повторяется через 3 -4 недели.
- Лазерная терапия – лучевой метод, способствует насыщению тканей кислородом, снимает воспаление и отек, уменьшает спазм сосудов. Если применяется совместно со чрескожной электростимуляцией, то помогает восстановить нейромышечную регуляцию пораженных конечностей. Курс процедур 10 -15 раз, которые необходимо проводить 3 – 4 раза в год.
- Амплипульстерапия – электротерапевтический метод переменных токов. Оказывает выраженное болеутоляющее действие, снимает спазм сосудов, увеличивает доставку питательных средств пораженным тканям. Курс 10 — 12 процедур, которые необходимо повторять несколько раз в год.
- Магнитотерапия – метод физиотерапии, лечебное действие оказывает путем применения переменного электромагнитного поля на организм. Также простой и эффективный способ, который имеет анти тромботическое и противовоспалительное действие, способствует регенерации кожи ног. Курс лечения составляет 10-15 процедур.
Эффективными методами лечения облитерирующего атеросклероза являются бальнеотерапия, грязевые, сероводородные, углекислые ванны, которые применяются в санаторно – курортных условиях.
Необходимо заметить, что выбор процедуры, длительность и курс лечения определяет только лечащий врач.
Хирургическое лечение
Оперативный метод лечения применяется при неэффективности медикаментозной терапии, переходе процесса в третью, или четвертую стадию.
Применяются такие способы хирургического лечения:
- Эндоваскулярные методики (стентирование, ангиопластика) проводятся путем чрезкожного доступа, под контролем рентген аппарата. Менее инвазивные операции, могут проводиться и в амбулаторных условиях, не требующие общего наркоза.
- Шунтирование. Данный метод предполагает использование синтетического сосуда, или аутотрансплантата (вены пациента) для создания искусственного пути крови, в обход пораженной артерии.
- Тромбэндартерэктомия – операция направлена на удаление атеросклеротических бляшек и очищение забитых артерий.
- Кожная пластика. Используется на 4 стадии, при обширном поражении кожи атеросклеротическими язвами на ноге, неэффективности медикаментозных методов лечения.
- Ампутация. Проводится в случае критического нарушения кровообращения, гангрены, неспособности сохранить конечность другими методами терапии. Данная операция предотвращает риск заражения крови и полиорганной недостаточности. В последующем, предусмотрено протезирование пораженной конечности, обучение пациента бытовому самообслуживанию, возвращению к трудовой деятельности.
Хирургическое вмешательство
Народные способы
Методы народной медицины применяются как для профилактики, так и совместно с медикаментозной терапией для лечения болезни.
Помощь народных средств оказывает снижение болевого синдрома, противовоспалительное и заживляющее действие, а так же чистку сосудов.
Необходимо заметить, что лечение народными методами проводится только после консультации с лечащим врачом и требует систематического применения.
Рецепты для приготовления:
- Настойка.
Для приготовления необходимо:
- 100 грамм сухих плодов шиповника и боярышника;
- 50 грамм травы бессмертника;
- 80 грамм брусничных листьев.
Все ингредиенты залить кипяченой водой, оставить до остывания и процедить. Принимать по 3 столовых ложки 3 раза в день, до еды.
Курс 1 месяц, после 7 дней перерыва курс повторить.
- Спиртовая настойка чеснока.
Вам понадобятся:
- 50 грамм чеснока;
- 200 мл водки.
Чеснок растолочь, залить водкой. Настаивать 7 дней в теплом месте, затем держать в холодильнике. Принимать по 10-15 капель 3 раза на день перед едой.
Курс повторить через 8 недель.
Спиртовая настойка чеснока
- Спиртовая настойка конского каштана.
Для приготовления необходимы следующие ингредиенты:
- Плоды конского каштана (2-4 шт.);
- Водка 200 мл.
Плоды залить водкой в стеклянной емкости, настаивать две недели в прохладном месте. После этого, процедить настойку через марлю и добавить 100 мл холодной кипяченой воды. Принимать по 10 капель 3 раза на день перед едой.
Курс 14 дней, необходимо повторить после 2-х недельного перерыва.
- Настойка фито трав.
Вам понадобятся:
- 50 грамм мелиссы;
- 50 грамм фенхеля;
- 50 грамм горицвета;
- 200 мл кипяченой воды.
Травы перемешать и залить кипятком. Настаивать до остывания. Процедить. Разделить на три равных части и принимать в течение суток.
Курс три недели.
- Настойка семян укропа.
Для приготовления понадобятся:
- 1 соловая ложка укропа;
- 200 мл кипятка.
Семена укропа раздавить и залить кипяченой водой. Настаивать до остывания и процедить. Разделить на 4 части и принимать на протяжении дня, до еды.
Курс применения 1 месяц.
Народные рецепты для местного применения при облитерирующем атеросклерозе:
| Название | Компоненты | Схема приготовления | Способ применения |
| Отвар трав | 1ч. л. ромашки, | Все ингредиенты перемешать и залить 1 стаканом кипяченой воды. Настаивать до остывания и процедить сквозь марлю. | Применять для компрессов 2 -3 раза в сутки. |
| 1ч. л. зверобоя, | |||
| 1ч. л. шалфея, | |||
| 1ч. л. подорожника. | |||
| Мазь | 100 грамм корня диоскореи, 200 грамм топленого нутряного жира. | Корень диоскореи измельчить и смешать с нутряным жиром. | Втирать в пораженные конечности 2 раза в день. |
| Смесь масел | 100 мл облепихового масла, 100 мл оливкового масла. | Масла смешать и хранить в прохладном месте. | Втирать в кожу ног 2 раза в день. Курс три недели. |
| Ванна с крапивой | Охапка свежей крапивы. | Листья крапивы положить в ванну и залить кипяченой водой. Дать настоятся 3- 40 минут. | Принимать ванны по полчаса, через день. |
Так же при атеросклерозе нижних конечностей являются эффективными гирудотерапия и лечение пчелиным ядом.
Данные методы оказывают анестезирующий и противовоспалительный эффект, улучшают свертываемость крови.
Профилактика
Потерянное здоровье при атеросклерозе является итогом вашего отношения к себе на авось, поэтому, уже имея такую болезнь, необходимо хотя бы теперь быть к себе более внимательным и обязательно проводить профилактику. При ОАСНК необходимо выбирать просторную удобную обувь для исключения мозолей, ушибов, избегать любых травм ног, при сидении не закидывать ноги друг на друга, т.к. при этом пережимаются сосуды и нарушается кровоснабжение в больной ноге. Необходимо ежедневно совершать пешие прогулки, для ног это очень полезно. Сюда же входит правильное питание с исключением животных жиров, соли, копченостей, жареного, красного мяса, жирного молока, сливок.
Необходима нормализация веса, контроль АД — цифры не должны превышать 140/85. Снижение липидов в крови предохранит вас от инфаркта миокарда, исключение гиподинамии из своего режима дня и введение умеренных физических нагрузок также будет нелишним. Отказ от курения обязателен (одно лишь это снижает уровень смертности с 54% до 18%). От алкоголя лучше отказаться в любых дозах.
Необходимо своевременно лечить любые хронические заболевания, контролировать уровень сахара в крови, избегать стрессов, регулярно посещать врача для осмотров, систематически проводить курсы консервативного лечения. Прогноз определяется наличием в соседстве других форм атеросклероза: церебрального, коронарного — которые, конечно, здоровья не прибавляют.