Классификация
Казалось бы, в условиях современных медицинских достижений и массовой иммунизации, проблемы парентеральных гепатитов вообще не должно быть. Но я регулярно сталкиваюсь с больными, которые даже не знали, что у них имеется подобная инфекция, а ведь именно они представляют собой огромную опасность не только для населения, но и для своих близких.
Любая информация воспринимается намного легче, когда она упорядочена. Поэтому прежде всего я бы хотела познакомить вас с основными классификациями.
Парентеральные гепатиты можно разделить следующим образом:
- По этиологии:
- вирусный гепатит В (ВГВ);
- тип D (дельта, возможен только при наличии антигенов типа В);
- тип С;
- микст-гепатит (смешанное инфицирование, например, В+С);
- неуточненный;
- По фазе/стадии:
- обострение;
- ремиссия;
- По клинике:
- желтушная форма (цитолитическая или холестатическая). Встречается чаще всего, характеризуется появлением соответствующего окрашивания кожи и слизистых вследствие повышенного содержания билирубина в крови;
- безжелтушная. При этом варианте гепатита отсутствуют проявления гипербилиубинемии, заболевание протекает неспецифично (нарушение пищеварения, слабость, повышенная утомляемость);
- стертая, иннапарантная (симптомы отсутствуют, биохимические показатели в норме, но имеются маркеры гепатитов);
- субклиническая (бессимптомная форма, но в крови определяются маркеры вирусных гепатитов в сочетании с изменением биохимических показателей);
- По длительности:
- острое течение (до 3 месяцев);
- затяжное (свыше 3 месяцев);
- рецидивирующее (с обострениями), циклическое;
- хроническое (более 6 месяцев);
- По активности:
- легкая степень;
- среднетяжелая;
- тяжелая;
- злокачественная (молниеносная или фульминантная).
Согласно современным нормативам при формулировке диагноза я всегда указываю, имеются ли осложнения (кома, цирроз печени, хронический гепатит, карцинома).
Задачи и цели профилактики
Чтобы не распространялись вирусные гепатиты, эпидемиология и профилактика должны соблюдаться.
Эпидемиологический надзор выполняет следующие задачи:
- Информационную.
- Диагностическую.
- Управленческую.
Всю эту работу проделывают эпидемиологи. После анализа ситуации, сбора информации проводится диагностика и принимаются экстренные решения. А также составляется прогноз заболеваемости и план по разработке программ, которые позволят снизить количество заболевших.
Хочется отметить, что цель профилактики гепатита — это уменьшить риск инфицирования при:
- Проведении оперативных вмешательств.
- При гемодиализе.
- При переливании крови.
А также снизить распространение вирусного гепатита А и уменьшить количество заболевших.
Вирусный гепатит В и D
Парентеральный гепатит, вызванный вирусом типа В (ВГВ) – это антропонозное заболевание, приводящее к воспалительному повреждению клеток печени. То есть болеть им могут только люди. Причем для заражения достаточно всего 10-100 частиц, которые при этом очень устойчивы в окружающей среде.
Хочу подчеркнуть, что вирус гепатита В склонен к мутациям (имеет более 60 штаммов и 8 генотипов). Его высокая распространенность опасна не только для населения, но и для государств в целом.
Идентификация вирусного гепатита D (ВГД) возможна только при условии ко- или суперинфекции на фоне уже имеющегося ВГВ. Пути передачи и профилактические мероприятия для них одинаковы, за исключением того, что против ВГД еще не разработана вакцина.
Пути передачи
Источником ВГВ и ВГД может быть больной острой или хронической формой, а также вирусоноситель.
Заражение происходит следующими парентеральными путями (отсюда и название этой группы гепатитов):
- половой (традиционный, анальный и даже оральный секс, а также пользование общими интимными приспособлениями). Вирусные частицы содержатся в крови, сперме и вагинальном секрете;
- от матери к плоду внутриутробно или в родах;
- искусственный (при переливании препаратов крови, использовании общих шприцов, походах к стоматологу или в маникюрный салон, операциях, недоброкачественная установка пирсинга, домашняя тату).
Симптомы
В моей практике чаще встречается циклическое течение ВГВ. Инкубационный период (время от начала заражения до появления клиники) составляет 40-180 дней (2-4 месяца). Если имеется коинфекция с дельта-агентом (ВГД), то он сокращается до 3-10 недель, а последующие клинические проявления более тяжелые.
В типичном случае симптомы развиваются по таким периодам:
- Преджелтушный (начальный) – 1-5 недель. Могут быть любые продромальные признаки инфицирования, которые, к сожалению, не отличаются специфичностью: чувство разбитости, нарушение пищеварения (тошнота, неприятный привкус), дискомфорт в животе (обычно справа), повышение температуры тела более 38оС, проблемы со сном, высыпания, мышечная боль. Иногда замечают темную мочу и осветленный кал. Объективно может увеличиваться печень и/или селезенка.
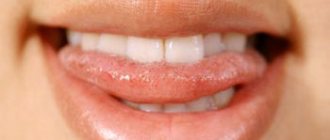
- Желтушный – 2-6 недель. Печень продолжает увеличиваться в размерах, фекалии обесцвечены, моча темная. Основной признак – одноименное окрашивание кожных покровов, склер и слизистых оболочек (хорошо видно по полости рта и конъюктивам). С усилением интоксикации вследствие повреждения гепатоцитов нарастает слабость, теряется аппетит, нередки случаи обмороков.
- Реконвалесценции (выздоровление) – до 6 мес. Постепенно улучшается состояние, исчезает желтуха и нормализуются лабораторные показатели. В противном случае процесс приобретает хронический характер.
Хотя мы чаще всего регистрируем желтушную форму ВГВ, эпидемиологические данные утверждают о преобладании безжелтушных и стертых вариантов. Люди при отсутствии выраженных симптомов попросту не обращаются к врачу.
Диагностика
Даже если я наблюдаю типичную клинику вирусного гепатита В, поставить диагноз я не смогу без лабораторного подтверждения.
Для этого в обязательном порядке проводятся следующие стандартные и специальные исследования:
- Стандартные: общеклинический анализ крови и мочи, биохимические показатели (АЛТ, АСТ, коэффициент де Ритиса, глюкоза, ЩФ, ГГТП, общий билирубин и его фракции, оценка свертываемости);
- Специальные:
- определение HBsAg, anti-HBc IgM, HBeAg, anti-HBc IgG, ДНК HBV;
- сывороточные маркеры ВГД – anti-дельта IgM и IgG, РНК HDV;
- Дополнительные (для исключения другой этиологии или при нетипичной форме): белковые фракции, ИФА/ПЦР на ВИЧ-инфекцию, электролиты крови, диастаза мочи, УЗИ/КТ/МРТ органов брюшной полости, ЭКГ.
Лечение
Гепатиты с парентеральным путем передачи принято лечить комплексно.
Существуют следующие принципы терапии ВГВ (+/- ВГД):
- Немедикаментозные мероприятия: диетическое питание, постельный режим (при среднетяжелом течении и хуже), обильное питье (не менее 1,5-2 л/день).
- Инфузионная терапия (для уменьшения интоксикации): полиионные растворы, глюкоза, «Реамберин».
- Парентеральное питание для больных в критическом состоянии (их обычно переводят в ПИТ – палату интенсивной терапии).
- Нормализация свойств крови: плазмозамещающие растворы, «Этамзилат», «Викасол»;
- Антибиотики широкого спектра действия: цефалоспоринового ряда (III-IV поколения) и фторхинолоны;
- При холестазе: «Усродекс».
Все переболевшие обязаны находиться под диспансерным наблюдением не менее 6 мес.
Способы распространения гепатита
Распространяются через контакты вирусные гепатиты. Пути передачи, профилактика должны быть известны каждому. Вирус переходит от заболевшего человека к здоровому.
Самые распространенные пути заражения:
- Разговор на близком расстоянии.
- Через руки, объятия.
- Поцелуи.
- Воздушно-капельным путем. Чихание, кашель.
- Совместное использование вещей домашнего быта.
- Общий туалет.
- Недостаточно вымытые фрукты, овощи. Особенно те, которые удобрялись органическими удобрениями.
- Плохо переработанное мясо, рыба с остатками крови. Также моллюски и мидии.
- Контакт с кровью инфицированного.
- Общественный транспорт, прилавки и поручни.
- Открытый водоем с загрязненной водой.
- Зараженная вода в кране.
- Нестерильные шприцы.
- Половой контакт с инфицированным.
Вирус сохраняется при высокой температуре окружающей среды и в антисанитарных условиях. В соленой и пресной воде вирус может сохраняться до нескольких месяцев.
Вирусный гепатит С
Я думаю, даже далекий от медицины человек слышал о вирусном гепатите С (ВГС), который называют «ласковым убийцей». Если все же кто-то не в курсе, то поясню, что такое романтическое прозвище эта форма получила благодаря способности длительное время протекать бессимптомно, а потом стремительно развиваться и приводить к циррозу печени или к гепатоцеллюлярной карциноме.
Основным источником, как и при других парентеральных гепатитах, может быть человек с хронической формой ВГС или носитель (коих, кстати, только на территории РФ официально зарегистрировано более 2 млн.). Пути передачи такие же, как и при ВГВ, однако риск заразиться половым путем несколько ниже.
Симптомы
При первичном заражении формируется острый ВГС, более чем в 85% случаев в безжелтушной форме, никак не беспокоя человека. Инкубационный период — 2-26 (6-8 чаще) недель, но установить его удается крайне редко.
Преджелтушный период также может вовсе отсутствовать. Иногда пациенты описывают это в виде эпизода нарушенного пищеварения (дискомфорт, частая рвота, чувство тошноты) или необъяснимой усталости.
При наличии желтухи другие клинические проявления могут отсутствовать. Сохраняется быстрая утомляемость и слабый дискомфорт в животе. Реже – головокружение или кожный зуд. У большинства пациентов увеличивается печень, иногда вместе с селезенкой. Но в целом состояние удовлетворительное.
Именно преимущественно легкое течение гепатита С, как не парадоксально, приводит к хронизации процесса и тяжелым осложнениям. Люди не подозревают о наличии инфекции многие годы, пока не формируются необратимые изменения в печени.
Диагностика и лечение
Диагностика ВГС основана на выявлении IgG к белкам вируса (анти-HCV) – чаще всего этого достаточно для предварительного диагноза. В дополнительном порядке качественно определяют РНК HCV. Также стандартным образом оценивают общие и биохимические показатели крови/мочи, выполняют УЗИ/КТ.
С учетом типа вирусного гепатита (В или С) оценивают степень выраженности фиброзных изменений, но для этого требуется биопсия последующим гистологическим исследованием, на что соглашаются далеко не все пациенты.
Лечение ВГС основано на таких принципах:
- Этиотропная терапия: противовирусные препараты последнего поколения («Софосбувир», «Даклатасвир», «Велпатасвир», интерфероны, «Рибавирин»).
- Режим: постельный (при обочтрении), «щадящая» диета;
- Симптоматическая поддержка (по усмотрению врача).
Хочу рассказать вам о таком случае в моей практике. Пациентка, 29 лет, прооперирована в августе 2020 г. по поводу язвенной болезни двенадцатиперстной кишки, после которого возникла необходимость в переливании крови (1200 мл). Обратилась в конце сентября с жалобами на пожелтение кожи и конъюктив.
Объективно: больная адинамична, пониженного питания (худая, выражаясь простым языком), выраженная желтуха. Размеры печени + 2,0 см, безболезненна. Лабораторно: высокая концентрация билирубина (320 мкмоль/л), повышение активности АЛТ (6,1 мкмоль/час/л), маркеры ВГВ – IgM к HBcorAg, HBsAg, HBeAg, ДНК HBV.
Заключение – острый вирусный гепатит В, желтушная форма, тяжелая степень. Назначена инфузионная терапия, сорбенты, щадящий режим. Пациентку выписали с полной регрессией симптомов после взятия на диспансерный учет.
Как передается гепатит класса А
Основным фактором передачи вируса гепатита А является антисанитария, отсутствие чистой воды, тесный контакт с лицом, страдающим данной болезнью, поскольку путь заражения фекально-оральный. В связи с этим медики называют гепатит А болезнью немытых рук и заразиться чаще всего возможно от человека, несоблюдающего элементарные правила личной гигиены.
Лучшей профилактикой гепатита А является вакцинация, после которой достаточно длительное время сохраняется иммунитет, защищающий от болезни в среднем около шести – десяти лет. Чаще всего заболеванию подвергаются дети, воспитатели и учителя в детских садах/школах, работники инфекционных отделений в городских больницах, а также рабочие на станциях водоснабжения, обслуживающий персонал в блоках общественного питания.
В отличие от всех других похожих вирусов, гепатит А никогда не переходит в хроническую форму, из-за чего редко представляет серьезную угрозу дли жизни людей, желающих лечиться (однако, в запущенных стадиях может нанести серьезные увечья) и при форме средней тяжести организм справляется с болезнью самостоятельно. Но в процессе излечения необходимо соблюдать постельный режим, диету, здоровый образ жизни и принимать лекарственные препараты, защищающие и восстанавливающие ткани печени во избежание возможных осложнений.
В особо тяжелых случаях врачи выбирают методы лечения, направленные в первую очередь на выведение токсинов из организма, обеспечение необходимого биологического материала для восстановления клеток поврежденного органа. Применяются витамины и разжижающие кровь препараты, но противовирусное лечение, необходимое при борьбе с гепатитом В, не проводится.
Совет специалиста
От себя хочу добавить несколько банальных советов, пренебрежение которыми и становится обычно причиной заражения. Старайтесь избегать беспорядочных половых связей с малознакомыми людьми (по крайней мере, используйте презервативы). Придерживайтесь правил личной гигиены, используя только индивидуальные маникюрные приборы, бритвы, зубные щетки. При посещении стоматолога убедитесь, что инструменты проходят все этапы стерилизации, а врач имеет высокую квалификацию.
Поделитесь своим мнением о статье или историями в комментариях. Мне будет интересно почитать и я постараюсь всем ответить.
Группы риска
Заразиться гепатитом А могут все. Однако у детей до 10 лет симптомы выражены слабее, у стариков и младенцев до 1 года бывают осложнения.
Все же можно выделить группы риска у взрослых. Основной источник инфицирования – человеческая биожидкость. Поэтому заразиться рискуют те, кто занимается незащищенным сексом, часто меняет половых партнеров, особенно гомосексуалисты.
Возможные факторы передачи вируса – слюна зараженного, сперма, влагалищные выделения. Если они попадут на кожу или слизистые, где есть микротравмы, то инфекция проникнет в организм. Концентрация возбудителя в слюне минимальна, но даже поцелуй, использование чужой зубной щетки могут стать факторами передачи вируса – он проникнет сквозь микротрещины на деснах, язвы на слизистой. По той же причине нельзя делиться своей бритвой, важна тщательная стерилизация маникюрных инструментов, игл для тату. Лишь 0,0005 мл крови, невидимые глазу, могут остаться на ножницах, содержа большое количество вирусов.
Это интересно: Прививка от гепатита А взрослым: схема вакицнации, эффективность вакцины, до какого возраста ее делают, противопоказания и побочные эффекты
Еще группу риска составляют:
- наркоманы;
- медработники, контактирующие с больными гепатитом;
- те, кто ездит или живет в регионах, где высокая заболеваемость;
- дети, чьи родители больны гепатитом;
- лица, перенесшие трансплантацию печени.
Прекращать общение с заболевшими родственниками или друзьями нет необходимости. При рукопожатии, общении, касании дверной ручки вирус гепатита A не передается.