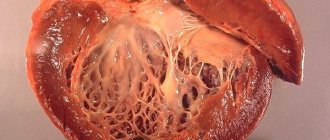
Ишемическая кардиомиопатия — заболевание миокарда, характеризующееся увеличением размеров полостей сердца и клинической симптоматикой ХСН, обусловлено атеросклеротическим поражением коронарных артерий. В иностранной медицинской литературе под ишемической дилатационной кардиомиопатией понимают заболевание миокарда, характеризующееся увеличением всех камер сердца до степени кардиомегалии, с неравномерным утолщением его стенок и явлениями диффузного или очагового фиброза, развивающиеся на фоне атеросклеротического поражения коронарных артерий.
В МКБ-10 ишемическая кардиомиопатия представлена в классе IX «Болезни системы кровообращения» в рубрике I 25.5 как форма хронической ишемической болезни сердца. В классификации кардиомиопатии (ВОЗ/МОФК, 1995) ишемическая кардиомиопатия отнесена в группу специфических кардиомиопатий. Ишемическая дилатационная кардиомиопатия — это поражение миокарда, обусловленное диффузным, значительно выраженным атеросклерозом коронарных артерий, проявляющееся кардиомегалией и симптомами застойной сердечной недостаточности. Больные ишемической дилатационной кардиомиопатией составляют около 5-8% от общего количества пациентов, страдающих клинически выраженными формами ИБС. Среди всех случаев кардиомиопатий на долю ишемической приходится около 11-13%. Ишемическая кардиомиопатия встречается преимущественно в возрасте 45-55 лет, среди всех больных мужчины составляют 90%.
Причины ишемической кардиомиопатии
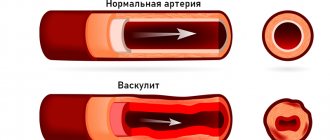
Первое место среди провокаторов ишемической кардиомиопатии занимает атеросклероз, который медленно, но уверенно поражает венечные артерии – главные сосуды сердечной мышцы. В результате происходит существенное замедление кровотока в сердце, поскольку просвет сосуда сужается. У больного развивается гипертрофия и повышается внутримиокардиальное давление.
Нередко ишемическая кардиомиопатия развивается вследствие ранее перенесенного инфаркта миокарда. Особенно если случается повторный или рецидивирующий приступ. Ещё одной причиной появления ишемической кардиомиопатии является стенокардия.
К более редким причинам патологии относится нарушение обмена веществ, которое возникает при эндокринных болезнях, резком наборе или спаде веса, а также в период менопаузы.
Объединяя все причины развития ишемической кардиомиопатии, можно назвать факторы, которые провоцируют их появление:
- вредные привычки;
- наследственность;
- сахарный диабет;
- высокая концентрация холестерина в крови;
- гипертония.
Причины ИКМП
Ишемическая кардиомиопатия (ИКМП) проявляется в виде поражения коронарных артерий, которое вызвано их сужением вследствие атеросклероза. Такой сбой обмена веществ в организме приводит к появлению твердого по структуре вещества в артериях атерослеротических бляшек, препятствующих кровотоку и правильной работе всей сосудистой системы.
Сердечная мышца ослабевает и прекращает активно работать, что приводит к ухудшению перекачки крови. У больного начинаются приступы и проявляется симптоматика стенокардии.
Большинство медиков сходятся во мнении, что на этилогию дилатационного заболевания сердца влияют следующие факторы:
- предрасположенность на генетическом уровне, передается по наследству,
- высокое артериальное давление,
- неправильный образ жизни: переедание, несоблюдение режима дня, отсутствие физических нагрузок для поддержания организма и тела в форме,
- патологии щитовидной железы,
- высокий уровень липидов в плазме крови,
- патологические изменения коры надпочечников.
Как развивается ишемическая кардиомиопатия?
Когда происходит выброс определённой порции крови, сердечные полости растягиваются, что становится причиной их дилатации. Кроме того, возможно ремоделирование желудочков, заключающиеся в формировании фиброза. А диффузный фиброз – это прямой путь к развитию сердечной недостаточности на фоне кардиомиопатии.
Стоит отметить, что гиперфузия ЛЖ (левого желудочка) также нередко становится причиной развития кардиомиопатии, поскольку сократительная функция в нем снижается. В таком случае речь идёт о гибернации миокарда.
Ещё одной весомой причиной развития ишемической кардиомиопатии является апоптоз миокарда, который заключается в запрограммированной клеточной гибели. Такое нарушение характерно для ишемической болезни. А также на развития ишемической кардиомиопатии влияет повышенная концентрация цитокинов.
Гипертрофическая кардиомиопатия
Гипертрофическая КМП считается заболеванием с неизвестной причиной. Однако в настоящее время выделено более 50 генов, мутации которых вызывают нарушение строения белка в клетках миокарда. Появление таких генетических изменений приводит к развитию этого заболевания. Наследуются эти мутации по аутосомно-доминантному типу. Это означает, что у больного родителя с очень высокой вероятностью будет больной ребенок.
Среди всего населения гипертрофическая КМП наблюдается у 2 – 5 человек из 10000. У четверти больных развивается обструктивная гипертрофическая КМП, у остальных – необструктивная ее форма. Проявления болезни зависят прежде всего от диастолической дисфункции сердца, то есть от нарушения его способности расслабляться. Основные симптомы включают одышку, головокружения и обмороки, боли в сердце в результате ишемии миокарда и нарушения сердечного ритма (экстрасистолия, пароксизмальная наджелудочковая тахикардия, различные блокады).
При планировании беременности женщинам с обморочными состояниями или тяжелыми аритмиями необходимо решить вопрос о хирургической операции по поводу гипертрофической КМП.
Читать также: Занятия спортом при кардиомиопатии
У большинства женщин беременность не оказывает неблагоприятного влияния на кровообращение. Основная опасность заключается в развитии тяжелых нарушений сердечного ритма.
При легком течении болезни пациентку раз в месяц должен осматривать кардиолог. Госпитализируется она в сроки, обычные для всех беременных с сердечно-сосудистыми заболеваниями. Роды проходят через естественные родовые пути.
Если выносящий тракт левого желудочка сужен умеренно, осуществляют индивидуальное наблюдение. Сроки госпитализации обычные, при необходимости чаще. Роды могут быть естественными, но с исключением потуг.
При тяжелой обструкции (сужении) выносящего тракта и градиенте давления 50 мм рт. ст. и выше беременность противопоказана. Если женщина настаивает на сохранении беременности, проводится госпитализация практически на все время вынашивания ребенка. Родоразрешение происходит с помощью операции кесарева сечения. При этом эпидуральная анестезия должна выполняться с большой осторожностью из-за риска расширения сосудов и резкого падения артериального давления.
Для медикаментозного лечения аритмий чаще всего назначают бета-адреноблокаторы или верапамил. Довольно часто приходится прибегать к хирургическому лечению: удалению части межжелудочковой перегородки, препятствующей нормальному току крови. В результате во многих случаях развивается полная атриовентрикулярная блокада, требующая установки электрокардиостимулятора.
Характерные симптомы кардиомиопатии ишемического типа
К характерным для ишемической кардиомиопатии признакам относятся:
- застойная сердечная недостаточность (отмечается в 100% случаев);
- стенокардия (определяется у большей части больных);
- тромбоэмболические осложнения;
- одышка, которая беспокоит даже в состоянии покоя;
- возникающие по ночам приступы удушья;
- прибавка в весе;
- отеки ног, задержка мочи;
- сильная слабость и быстрая утомляемость.
Кардиомиопатия очень медленно развивается, вследствие чего пациенты не наблюдают у себя явных отклонений в здоровье и, соответственно, не обращаются за медицинской помощью.
Реже могут возникать такие симптомы:
- стенокардические приступы, возникающие стабильно;
- слабовыраженные боли в области правого подреберья;
- тахикардия;
- аритмия (различные формы);
- отсутствие аппетита.
Коварство симптомов ишемической кардиомиопатии заключается в их приступообразности и нечастом проявлении. Поэтому в большинстве случаев пациенты обращаются к врачу, когда заболевание прогрессировало.
Рестриктивная кардиомиопатия
Название болезни происходит от латинского слова, означающего ограничение. Эта болезнь проявляется значительным нарушением диастолической функции миокарда. Это значит, что сердце плохо расслабляется, стенки не растягиваются, объем желудочков в диастолу не увеличивается, и насосная функция резко ограничивается. Развивается сердечная недостаточность.
Клетки миокарда в таких условиях гибнут и замещаются соединительной тканью. Поражаются и сердечные клапаны. Развиваются тяжелые нарушения сердечного ритма. Рестриктивная КМП – редкое состояние. Чаще всего она возникает как осложнение других заболеваний – амилоидоза, гемохроматоза, эндомиокардиального фиброза, эозинофильного эндомиокардита Леффлера. Вероятно развитие этой болезни под действием ионизирующей радиации, а также интоксикаций, в частности, антрациклинами.
Рестриктивная КМП – противопоказание для вынашивания беременности.
Диагностика ишемической кардиомтииопаи
Вначале кардиолог проводит физикальный осмотр. При этом он определяет наличие шумов в сердце. Дальнейшая диагностика пациента проводится лабораторными и инструментальными методами.
Под лабораторными методами диагностики подразумевается анализ крови, который поможет выявить уровень триглицеридов, липопротеидов, а также холестерина в крови.
Что касаемо инструментальных методов обследования, то к таковым относятся:
- Электрокардиография – метод, позволяющий диагностировать ишемическую болезнь сердца и другие многочисленные его поражения.
- Суточное мониторирование является очень важным диагностическим методом, поскольку позволяет выявить патологии ещё в самом начале развития, до проявления каких-либо симптомов.
- Эхокардиография позволяет визуализировать сердце. Этот метод определяет гипертрофию, увеличение полостей сердца и много других патологий.
- Коронарография, позволяющая определить состояние коронарных сосудов и выявить в них атеросклеротические бляшки.
- ПЭТ (позитронно-эмиссинная томография) проводится для оценки метаболических изменений миокарда.
- МРТ (магнитно-резонансная томография) применяется когда другой метод диагностики недостаточно информативен.
Инструментальная диагностика выявляет любые морфологические изменения сердца.
Перипартальная (послеродовая) кардиомиопатия
Что такое перипартальная кардиомиопатия, какие клинические проявления заболевания? Какие методы используются для лечения?
Перипартальная кардиомиопатия (ПКМП) относится к достаточно редким заболеваниям, однако ассоциируется со значительной материнской смертностью. ПКМП — опасное для жизни заболевание неизвестной этиологии, которое развивается у ранее здоровых женщин в перипартальный период и характеризуется развитием систолической дисфункции левого желудочка (ЛЖ) и симптоматической сердечной недостаточности (СН) в течение последнего месяца беременности или 5 мес после родов.
Согласно определению Европейского общества кардиологов, ПКМП — форма дилатационной кардиомиопатии (ДКМП), для которой характерно развитие признаков СН в течение последнего
месяца беременности или первых 5 мес после родов. ПКМП встречается относительно редко. Заболеваемость ПКМП колеблется от 1 случая на 1300 до 1 случая на 15 тыс. женщин, родивших живых детей [68] (в среднем — 1 случай на 2289 рожениц).
К факторам риска развития ПКМП относят:
- возраст. ПКМП может развиваться у женщин любого возраста, однако наиболее высокую заболеваемость наблюдают у беременных старше 30 лет;
- количество беременностей и родов. Многорожавших женщин относят к группе риска ПКМП;
- многоплодную беременность;
- гестационную АГ. Согласно данным литературы, частота гестационной артериальной гипертензии (АГ) у больных с ПКМП колеблется от 8–10% [14] до 43%;
- преэклампсию, которую диагностируют у 22% у больных ПКМП;
- этническое представительство;
- генетическую предрасположенность;
- токолитическую терапию;
- употребление кокаина.
Механизмы поражения кардиомиоцитов при ПКМП до конца неясны. Их повреждение может развиваться вследствие вирусной инфекции, генетических нарушений и токсемии с участием аутоиммунных механизмов. Существуют доказательства этиологической роли вирусных миокардитов в развитии ДКМП как в эксперименте на животных, так и у людей.
Рассматривается роль в патогенезе ПКМП пролактина, релаксина, образования иммунных комплексов, сердечной NO-синтетазы, незрелых дендритных клеток, сердечного дистрофина, толлподобных рецепторов (от англ. toll-like receptors), дефицита селена, повышающего чувствительность миокарда к повреждающим воздействиям и активации оксидантного стресса.
Клинические проявления ПКМП
Клинические проявления ПКМП обусловлены развитием систолической дисфункции ЛЖ и сходны с таковыми при идиопатической ДКМП.
Такие симптомы, как одышка, головокружение, отеки нижних конечностей могут наблюдаться и при нормально протекающей беременности. Одышку при беременности связывают с гипервентиляцией, вызванной прогестероном, а также давлением растущей матки на диафрагму. Периферические отеки имеют примерно две трети здоровых беременных. Однако при внезапном появлении отеков и других симптомов СН необходимо исключать ПКМП.
Читать также: Кардиомиопатия у детей лечение
Клинические проявления ПКМП, кроме симптомов застойной СН, могут включать нарушения ритма сердца и тромбоэмболические осложнения. Во время беременности риск тромбоэмболических осложнений возрастает из-за высокой концентрации II, VII, VIII, X факторов свертывания крови и фибриногена, а также может быть связан с дилатацией полостей сердца, систолической дисфункцией и наличием фибрилляции предсердий. Повышенный риск их возникновения может сохраняться до 6 нед после родов.
Описаны также случаи бессимптомного течения этого заболевания. Диагноз ПКМП является диагнозом исключения.
В чем отличие ишемической кардиомиопатии от дилатационной
Ишемическая и дилатационная кардиомиопатии имеют схожие симптомы, но различный подход к лечению. Поэтому первым делом проводится дифференциальная диагностика между этими двумя патологиями.
Их общая клиническая картина проявляется в следующем:
- наличие участков, где нарушена сократимость сердца;
- рубцовые изменения мышцы сердца;
- увеличение размеров сердца;
- развивающаяся недостаточность.
Если речь идёт об ишемической форме патологии, то для неё более характерны следующие признаки:
- диффузный кардиосклероз и стеноз венечных артерий, которые выявляются при проведении коронарографии и ЭКГ;
- типичные проявления стенокардии;
- ранее перенесенный инфаркт миокарда.
При дилатационной форме кардиомиопатии, эмболии и тромбозы проявляются у 60% больных, тогда как при ишемической патологии эти осложнения настигают 40%.
Диагностика болезни Ишемическая дилатационная кардиомиопатия
ЛАБОРАТОРНО-ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
Биохимический анализ крови
Характерно повышение содержания в крови общего холестерина, холестерина липопротеинов низкой плотности, триглицеридов, что характерно для атеросклероза.
Электрокардиография
Могут выявляться рубцовые изменения после перенесенных ранее инфарктов миокарда или признаки ишемии в виде горизонтального смещения книзу от изолинии интервала ST в различных отделах миокарда. У многих больных обнаруживаются неспецифические диффузные изменения в миокарде в виде снижения или сглаженности зубца Т. Иногда зубец Т бывает отрицательным несимметричным или симметричным. Характерны также признаки гипертрофии миокарда левого желудочка или других отделов сердца. Регистрируются различные аритмии (чаще экстрасистолия, мерцательная аритмия) или нарушения проводимости. Суточное мониторирование ЭКГ по Холтеру часто выявляет скрыто протекающую, безболевую ишемию миокарда.
Эхокардиография
При ЭхоКГ обнаруживаются дилатация полостей сердца, небольшая гипертрофия миокарда, увеличение конечного диастолического объема, диффузная гипокинезия стенок левого желудочка, снижение фракции выброса. Фракция выброса правого желудочка у больных ишемической кардиопатией по сравнению с фракцией выброса левого желудочка снижена в меньшей мере, чем при идиопатической дилатационной кардиомиопатии.
При наличии хронической ишемии миокарда значительно возрастает жесткость, ригидность стенок левого желудочка, снижается их эластичность. Это обусловлено дефицитом макроэргических соединений в связи с недостаточным обеспечением миокарда кислородом. Что приводит к замедлению процесса раннего диастолического расслабления миокарда левого желудочка. Указанные обстоятельства приводят к развитию диастолической формы СН. Диастолическая дисфункция левого желудочка при ИБС может возникать без нарушения систолической функции.
По данным доплер-эхокардиографии выделяют два основных типа нарушения диастолической функции левого желудочка — ранний и рестриктивный. Ранний тип характеризуется нарушением ранней фазы диасто-лического наполнения левого желудочка. В эту фазу уменьшаются скорость и объем кровотока через митральное отверстие (пик Е) и увеличиваются объем и скорость кровотока в период предсердной систолы (пик А). Увеличивается время изометрического расслабления миокарда левого желудочка и удлиняется время замедления потока Е, отношение Е/А < 1. При рестриктивном типе диастолической дисфункции левого желудочка в нем значительно повышается диастолическое давление, растет давление в левом предсердии, увеличивается пик Е, уменьшается пик А, укорачивается время изометрического расслабления левого желудочка и время замедления потока Е, отношение Е/А > 2.
При ишемической кардиомиопатии возможно развитие диастолической дисфункции, рестриктивный тип наблюдается значительно реже. При развитии изолированной диастолической СН систолическая функция левого желудочка сохранена, фракция выброса нормальная. При ишемической кардиомиопатии изолированная диастолическая недостаточность бывает редко, чаще при выраженной застойной СН речь идет о комбинированной систолической и диастолической дисфункции левого желудочка.
Рентгенологическое исследование
Определяет значительное увеличение размеров всех камер сердца.
Радиоизотопная сцинтиграфия
Выявляет мелкие очаги нарушения накопления таллия-201 в миокарде, что отражает ишемию и фиброз миокарда.
Коронароангиография
Обнаруживает значительно выраженное атеросклеротическое поражение коронарных артерий. При этом одна из артерий может быть сужена более чем на 50%.
КРИТЕРИИ ДИАГНОСТИКИ
Диагноз заболевания уставливается на основании вышеизложенной клинической картины, данных инструментальных исследований. Прежде всего учитываются наличие стенокардии, анамнестические данные о перенесенном инфаркте миокарда, кардиомегалия, застойная СН. Диагностику ишемической дилатационной кардиомиопатии диагностические критерии, изложенные в таблице 9.
Таблица 9. Диагностические критерии ишемической дилатационной кардиомиопатии
| Диагностические критерии | Примечания к критериям |
| 1. Наличие стенокардии в настоящее время или в прошлом, или перенесенного инфаркта миокарда, которые предшествуют развитию хронической сердечной недостаточности | Критерий подтверждается ЭКГ, ЭхоКГ. Стенокардия или перенесенный инфаркт миокарда не всегда предшествуют развитию ХСН, возможно наличие безболевой ишемии задолго до появления клиники ишемической кардиомиопатии. Иногда предшествовавшие приступы стенокардии исчезают или ослабевают |
| 2. Кардиомегалия | Определяется при перкуссии сердца, но должна быть верифицирована с помощью эхокардиографии |
| 3. Наличие клинических и эхокардиографических признаков сердечной недостаточности (уменьшение фракции выброса, увеличение конечного диастолического объема и давления, диффузная гипокинезия миокарда) | При выраженной застойной сердечной недостаточности обычно имеется комбинированная систолическая сердечная недостаточность (ФВ левого желудочка) и диастолическая дисфункция левого желудочка (доплер-эхографические признаки нарушения диастолического наполнения левого желудочка) |
| 4. Обнаружение в миокарде участков, находящихся в состоянии гибернации | Используются методы: стресс-эхокардиография с добутамином, позитронно-эмиссионная томография с фтор-флуородезоксиглюкозой; сцинтиграфия миокарда с 100Т1 и 221Тс и сравнением участков нарушения накопления изотопа с участками асинергии, выявленными при эхокардиографии |
| 5. Обнаружение при коронароангиографии выраженного атеросклеротического процесса с сужением просвета одной из главных | |
| 6. Отсутствие аневризмы желудочков и органической патологии клапанного аппарата, других причин кардиомегалии |
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференцировать ишемическую кардиомиопатию необходимо с различными видами дилатационной кардиомиопатии. Диагностические критерии отдельных форм дилатационной кардиомиопатии представлены в соответствующих главах. В таблице 10 приведены дифференциально-диагностические признаки ишемической и идиопатической кардиомиопатий.
Таблица 10. Дифференциально-диагностические признаки идиопатической и ишемической дилатационной кардиомиопатий
| Признаки | Идиопатическая дилатационная кардиомиопатия | Ишемическая дилатационная кардиомиопатия |
| Возраст больных | Обычно молодой (20-40 лет) | Обычно 50-55 лет и старше |
| Указания в анамнезе на стенокардию или перенесенный инфаркт миокарда | Отсутствуют | Характерны |
| Связь начала клинических проявлений СН с перенесенной инфекцией | Наблюдается у 1/3 больных | Нехарактерна |
| Семейный характер заболевания | Прослеживается в 20-30% случаев | Прослеживается очень редко |
| Наличие приступов стенокардии в настоящее время | Не характерно | Характерно |
| Безболевая ишемия миокарда | Редко | Довольно часто |
| Время от начала появления клиники СН до летального исхода | 4-7 лет (за исключением варианта течения с прогрессированием болезни и смертью в течение 1 -2 лет) | Обычно менее 5 лет |
| Тромбоэмболический синдром | В 60% случаев | В 40% случаев |
| Мерцательная аритмия | В 35-40% случаев | В 15-20% случаев |
| Атриовентрикулярная блокада | В 30-40% случаев | В 10-15% случаев |
| Блокады ножек пучка Гиса | В 30-40% случаев | В 10-15%случаев |
| Дилатация левого желудочка | Резко выражена | Резко выражена |
| Дилатация правого желудочка | Характерна, выражена значительно | Менее выражена |
| Наличие зон локальной гипокинезии миокарда при эхокардиографии | Менее характерно, чаще диффузная гипокинезия миокарда | Встречается часто (обычно после перенесенного инфарк та миокарда), при развитии СН — диффузная гипокинезия |
| Эхокардиографические и рентгенологические признаки атеросклероза аорты | Не характерны, иногда встречаются, слабо выражены | Характерны, встречаются всегда, выражены значительно |
| Снижение ФВ левого желудочка | Характерно | Характерно |
| Повышение ФВ правого желудочка | Более выражено, чем при ишемической кардиомиопатии | Менее выражено, чем при идиопатической дилатационной кардиомиопатии |
| Наличие атерогенной гиперлипопротеинемии | Не характерно | Очень характерно |
| Наличие признаков атеросклероза при внешнем осмотре больного | Не характерно | Характерно |
Лечение
Лечение ишемической кардиомиопатии начинается с устранения главной причины её развития – ишемической болезни сердца.
Медикаментозное лечение заключается в приёме препаратов, которые улучшают сердечную работу, не допускают осложнений, уменьшают проявление симптомов. В зависимости от ситуации и состояния больного, врач назначает следующие группы лекарственных средств:
- блокаторы кальциевых каналов, снижающие артериальное давление и расширяющие коронарные артерии;
- ингибиторы альдостерона, предназначены для уменьшения жидкости в организме. Препараты устраняют такие симптомы, как отечность и одышка, а также снижают артериальное давление;
- бета-блокаторы предназначены для стабилизации АД и снижения частоты сокращений сердца;
- мочегонные препараты применяются для вывода лишней жидкости, что, в свою очередь, уменьшает количество циркулирующей крови. Таким образом, нагрузка на сердце уменьшается и артериальное давление приходит в норму;
- уменьшающие свёртываемость крови препараты;
- лекарственные средства, которые контролируют ритм сердца.
Диагностика
Диагноз ПКМП с резко уменьшенной фракцией выброса левого желудочка (≤35%), по-видимому, увеличивает риск желудочковых тахиаритмий в ранние сроки после постановки диагноза. Использование носимых кардиовертеров / дефибрилляторов может быть у женщин, страдающих этим заболеванием, в течение первых 6 месяцев после начала лечения сердечной недостаточности.
Дифференциальный диагноз включает в себя следующее:
- Аортальный стеноз
- Кардиомиопатия, Алкогольная
- Кардиомиопатия, дилатационная
- Кардиомиопатия, гипертрофическая
- Кардиомиопатия, Ограничительная
- Сердечно-сосудистые заболевания и беременность
- Атеросклероз коронарной артерии
- повышенное кровяное давление
- Гипертония и беременность
- Гипертония, Злокачественная
- Митральный стеноз
- Некардогенный отек легких во время беременности. Беременность – это состояние низкого онкотического давления, отражающееся в снижении сывороточного альбумина (ожидаемые значения, ~ 3,2 мг / дл); следовательно, когда присутствуют другие стрессоры, отек легких может возникать при нормальном давлении наполнения сердца; наиболее распространенные триггеры включают пиелонефрит и другие инфекции, кортикостероиды и токолитики, такие как бета-агонисты и сульфат магния
- Преэклампсия (токсемия при беременности)
- Болезнь легких и беременность
- Отек легких, кардиогенный
- Отек легких, нейрогенный
Другие проблемы, которые следует учитывать, включают следующее:
- Аритмогенная дисплазия правого желудочка
- Кардиомиопатия, диабетическая болезнь сердца
- Инфекционные, токсические или метаболические нарушения
Хирургические методы лечения
Ишемическая кардиомиопатия в тяжёлых случаях требует хирургического вмешательства. К таким методам относятся:
- имплантация кардиостимулятора, которая проводится с целью нормализации сердечного ритма;
- ангиопластика, предназначена для расширения пораженных сосудов;
- стенты – специальные трубки, которые позволяют удерживать артерии открытыми;
- атэректомия – этот метод хирургического вмешательства позволяет удалить налет с венозных стенок;
- для создания чистоты артерий после ангиопластики применяют лучевую терапию.
В некоторых случаях используется коронарное шунтирование. Этот метод проводится с целью улучшения притока крови к сердечной мышце. Для этого ранее удалённую вену, размещают возле пораженной артерии. Это необходимо для того чтобы движение крови происходило по новому сосуду, в обход от пораженного.
Если речь идёт о слишком большом поражении, то единственным методом, позволяющим спасти жизнь больного, является пересадка сердца.
Тяжелая ишемическая кардиомиопатия: шансов на спасение не так много без помощи
Недостаточный приток крови к сердечной мышце приводит к возникновению ишемической болезни.
Ее осложнением может быть кардиомиопатия, при этом миокард ослабевает до такой степени, что теряет тонус, происходит расширение камер сердца. Слабый сердечный выброс провоцирует недостаточность кровообращения.
При обширном поражении сердечной мышцы бывает летальный исход при невозможности провести трансплантацию сердца.
Причины развития ИКМП и факторы риска
Кардиомиопатия возникает при поражении коронарных артерий, чаще всего атеросклеротического происхождения. При этом ишемия миокарда может на первых этапах сопровождаться ослаблением сердечной мышцы, или это происходит на фоне частых приступов стенокардии, особенно нестабильной формы, Принцметала.
Инфаркты миокарда, в частности, повторные, обширные, атипичные, приводят к формированию этого состояния. В таких случаях подобный исход является защитным механизмом для выживаемости больных при сосудистых катастрофах.
К факторам риска ишемической кардиомиопатии можно отнести:
- отягощенную наследственность;
- мужской пол;
- артериальную гипертензию;
- повышение содержания холестерина в крови;
- злоупотребление никотином, алкоголем или наркотиками;
- избыточную массу тела;
- отложение белка амилоида в миокарде;
- недостаточность работы почек;
- сахарный диабет.
Для женщин риск кардиомиопатии увеличивается после наступления менопаузы или приеме контрацептивов в таблетках, а также при наличии одной или нескольких дополнительных причин.
Рекомендуем прочитать статью о дилатационной кардиомиопатии. Из нее вы узнаете о формах заболевания и причинах его развития, характерных симптомах, проведении диагностики и методах лечения.
А здесь подробнее о тиреотоксикозе и сердце.
«Засыпание» миокарда при патологии
Для описания процессов, происходящих в сердечной мышце, был предложен термин – гибернация (засыпание). Это наиболее полно отражает обратимое снижение функций.
При этом пропорционально снижению кровоснабжения миокарда уменьшается его потребность в питательных веществах.
Такой процесс не дает развиваться некрозу (инфаркту), клетки остаются жизнеспособными, после восстановления притока крови они самовосстанавливаются.
Кроме генерирующего миокарда в сердечной мышце развиваются такие процессы:
- понижение сократительной способности мышечных волокон;
- растягивание участков ишемии в фазу систолы;
- расширение полостей;
- частичная гипертрофия;
- фиброзные (склеротические) изменения;
- апоптоз кардиомиоцитов – запрограммированный распад на отдельные фрагменты.
Гипертрофия миокарда при кардиомиопатии
Симптомы ишемической дилатационной кардиомиопатии
На начальных этапах признаки кардиомиопатии могут отсутствовать полностью. Клиническая картина болезни соответствует стенокардии – приступы боли за грудиной давящего характера, которые возникают после физической или эмоциональной нагрузки, а затем и в состоянии покоя.
По мере распространения поражения миокарда ослабевает его сократительная способность. Особенно это касается левого желудочка. Поэтому на более поздних этапах признаки болезни не отличаются от характерных проявлений недостаточности кровообращения:
- затрудненное дыхание,
- ускоренный пульс,
- отеки на ногах,
- застойные хрипы в легких,
- кашель,
- повышенная слабость.
Отличительной особенностью ишемической кардиомиопатии является быстрое прогрессирование симптомов. По сравнению с дилатационной идиопатической кардиомиопатией при ишемии миокарда реже встречаются тромбоэмболии, аритмия.
Смотрите на видео о кардиомиопатии и ее последствиях:
Лечение больного
Специфического лечения кардиомиопатии нет, поэтому проводится симптоматическая терапия и предотвращение осложнений. Для этого используются такие средства:
- нитраты при приступах боли в сердце – Кардикет, Моносан;
- блокаторы адренорецепторов неселективного действия – Карведилол;
- антагонисты кальция – Коринфар, Дилтиазем;
- мочегонные – Верошпирон, Лазикс;
- сердечные гликозиды – Строфантин, Дигоксин при тахикардии;
- антиаритмические – Кордарон;
- антикоагулянты – Аспирин, Плавикс;
- гипотензивные – Хартил, Зокардис;
- гиполипидемические – Липримар, Трайкор;
- для укрепления миокарда – Рибоксин, Милдронат, Неотон, Кораксан.
При этом необходимо соблюдать диетическое питание с ограничением поваренной соли и жидкости, животных жиров и сахара, мучных изделий. Физическая активность для каждого пациента рассчитывается индивидуально, требуется избегать переутомления, стрессов.
При показаниях проводятся операции на сердце:
- установка кардиостимулятора (с дефибриллятором или без него);
- шунтирование сосудов;
- баллонное расширение со стентированием;
- удаление атеросклеротической бляшки;
- пересадка сердца.
Смерть как реальная угроза при ИКМП
Нередко процесс прогрессирования сердечной недостаточности не удается остановить, несмотря на комплексную терапию. При этом возрастает риск летального исхода от таких осложнений:
- отек легких,
- кардиогенный шок,
- внезапная остановка сердца;
- повторный инфаркт миокарда,
- фибрилляция желудочков,
- тромбоэмболия легочной артерии.
Фибрилляция желудочков как осложнение ишемической кардиомиопатии
После поставленного диагноза есть шансы на 5-летнюю продолжительность жизни только у трети пациентов.
Это возможно при полном отказе от вредных привычек, контролем за артериальным давлением, содержанием холестерина и глюкозы в крови, поддержанием нормального веса тела и адекватной терапии.
При раннем начале лечения или после трансплантации прогноз более благоприятный. Есть случаи 10-летней выживаемости после пересадки сердца.
Рекомендуем прочитать статью о рестриктивной кардиомиопатии. Из нее вы узнаете о патогенезе и формах заболевания, симптомах, методах диагностики и лечения.
А здесь подробнее о формах фибрилляции предсердий.
Ишемическая кардиомиопатия развивается как следствие недостаточного коронарного кровотока. Часть клеток миокарда переходит в спящее состояние, снижается сила сердечных сокращений, полости расширяются (особенно левый желудочек). Прогрессирующая сердечная недостаточность может привести к летальному исходу при недостаточном лечении.
Рекомендуется симптоматическая терапия, во многих случаях пересадка сердца является единственным шансом на спасение жизни.
Источник: //CardioBook.ru/ishemicheskaya-kardiomiopatiya/
Диета
При ишемической болезни сердца больной должен полностью пересмотреть свой образ жизни. Отказ от вредных привычек – главная составляющая лечения. Рацион больного ишемической кардиомиопатией должен основываться на сбалансированном питании и умеренном ограничении продуктов, содержащих холестерин, соль и животные жиры. Отдавать предпочтение необходимо насыщенной витаминами пище, особенно продуктам, в составе которых содержится аскорбиновая кислота.
Рыбу и мясо необходимо употреблять только в отварном виде. А вот рыбные и мясные бульоны следует исключить.
А также важно сократить употребление простых углеводов, которые находятся в таких продуктах, как:
- мёд;
- сахар;
- кондитерские изделия;
- сдоба;
- рис;
- варенье;
- манная крупа.
Вместо этого, необходимо употреблять сложные углеводы: не сладкие фрукты, зерновые, овощи.
Не следует забывать о том что к развитию ишемической болезни располагают частые стрессовые ситуации, нервное перенапряжение и ограничение физической активности.
Лечение кардиомиопатии у беременной
При нарушении системного и плацентарного кровообращения беременность протекает чаще всего с осложнениями. Поэтому пациенткам требуется постоянное врачебное наблюдение в стационарных условиях. Там проводится контроль за состоянием будущей матери и плода, при критическом нарушении гемодинамики и угрозе для жизни предлагается экстренное родоразрешение.
Специфическое лечение кардиомиопатий отсутствует. Терапия направлена на ликвидацию последствий сердечной недостаточности, нарушений ритма и предупреждение тромбоэмболических осложнений. Для этого назначают:
- мочегонные в невысоких дозах – Гипотиазид, Лазикс;
- сердечные гликозиды при тахиаритмиях и низком сердечном выбросе – Дигоксин, Строфантин;
- бета-блокаторы – Карведилол, Метопролол;
- антагонисты кальция – Изоптин, Дилтиазем;
- антикоагулянты – Гепарин, Клексан.
При перипартальной форме кардиомиопатии хороший результат получен от применения Парлодела.
Для ограничения нагрузки на сердечную мышцу рекомендуется щадящий или постельный режим, снижение содержания соли в рационе до 2 — 3 г, свободной жидкости до 1 литра.
В питании должны преобладать растительная пища, отварная рыба, курица, индейка, кисломолочные напитки.
Следует полностью исключить любые соленые, жирные, острые, консервированные блюда, соусы промышленного приготовления, полуфабрикаты. Принимать пищу нужно дробными количествами, избегать любых стимуляторов – кофе, крепкого чая, тонизирующих напитков.