Синдром Лайелла – основные симптомы:
- Красные пятна на коже
- Головная боль
- Высыпания на коже
- Слабость
- Повышенная температура
- Выпадение волос
- Сонливость
- Дезориентация
- Сильная жажда
- Болевой синдром
- Обезвоживание
- Кожные эрозии
- Общая отечность
- Пузырьки на коже
- Болезненность кожи
- Отслаивание пораженных участков кожи
- Пониженное потоотделение
- Слияние пятен на коже
- Снижение слюноотделения
- Выпадение ногтей
Что такое синдром Лайелла
Синдром Лайелла – это дерматит аллергического характера, при котором происходит буллезное поражение кожного покрова и слизистой. Помимо этого, резко ухудшается общее состояние человека. Синдром Лайелла еще называют злокачественной пузырчаткой или токсическим эпидермальным некролизом.
- Этиология
- Симптоматика
- Диагностика
- Лечение
- Возможные осложнения
- Прогноз и профилактика
Код по МКБ-10: L51.2. Такой синдром чаще развивается у детей и у молодых людей. У 0,3% больных, у которых есть аллергия на медикаменты, проявляются основные признаки этого синдрома.
Что вызывает такой недуг у человека?
Причина развития синдрома Лайелла кроется в иммунной реакции, которая наделена не защитным характером, а патологическим, ведь направлена против собственных тканей в организме. Антигеном могут являться различные микроорганизмы, а также химическое соединение. В медицине называют следующие виды аллергической реакции на организм, которая способна стать причиной развития болезни:
- Аллергия на инфекции: стафилококк, сальмонелла, туберкулез, туляремия, бруцеллез, герпес, гепатит, паротит. Часто такие возбудители воздействуют на детский организм, что характеризуется особо тяжелым течением.
- Аллергия на лекарства. Как правило, аллергия возникает на конкретный антибиотик, нестероидный препарат, аспирин, сульфаниламид, противосудорожное средство, глюкокортикостероид. Также сюда можно отнести рентгеноконтрастное вещество.
- Комбинированная аллергия, совмещающая воздействие инфекционного агента, а также лекарства на организм.
Довольно часто синдром возникает у людей, у которых уже имеется определенное аллергическое заболевание, например, атопический дерматит, экзема, бронхиальная астма.
Причины болезни
Причины синдрома Лайелла следующие:
- Применение различных медикаментозных средств: противовоспалительные, антибиотики, анальгетики, противосудорожные препараты, а также многие другие. Развивается синдром, когда в организме встречаются активные компоненты нескольких лекарственных средств или при использовании большой дозы одного препарата.
- Инфекционная патология, такая как золотистый стафилококк второй группы. Это частая причина появления данного синдрома у детей. Его течение крайне неблагоприятное.
- Применение лекарственных средств на фоне инфекционной патологии.
В отдельных случаях не удается установить причину, по которой возник токсический эпидермальный внезапный некролиз. Поэтому такое состояние называют идиопатическим.
Основным фактором, влияющим на появление такого синдрома, называют генетическую предрасположенность к аллергии на некоторые лекарственные препараты. Многие больные уже перенесли заболевания, связанные с нарушением механизма обезвреживания различных токсинов.
Проявляет синдром Лайелла такой патогенез: аллерген (в данном случае медикаментозное средство) соединяется с белками, влияющими на формирование клеток кожного покрова. Это новое соединение организм принимает за антиген и начинает его устранять. При этом уничтожается верхний слой кожи, а также слизистая поверхность, а в органах скапливаются продукты распада белков, другими словами, токсины. Из-за этого нарушается работа внутренних органов: начинают отказывать почки, нарушается электролитный баланс и водный.
Механизм развития экзотической реакции
Как проявляет себя синдром Лайелла у детей? В организме нарушается процесс обезвреживания продуктов обмена веществ. Таким образом, лекарство соединяется с белком, входящим в состав поверхностных слоев кожи. В итоге в структуре последней образуется чужеродное вещество, на которое и следует острая иммунная реакция.
Интересно, что для всех пациентов с синдромами и Лайелла, и Джонсона характерно присутствие в организме иммунологических реакций, известных как феномен Шварцмана-Санарелли.
Симптомы болезни
Возникший синдром Лайелла проявляет симптомы практически сразу.
При этом на протяжении трех дней происходит их резкое нарастание:
- Сначала увеличивается температура тела до 40°С.
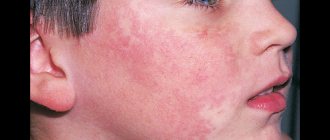
- Через несколько часов на теле появляются красные эритематозные пятна. Они через некоторое время начинают сливаться между собой. Внешне это напоминает скарлатину или корь. Сыпь начинает появляться на лице, а потом распространяется по всему телу.
- Появляется отек и болевые ощущения кожного покрова и слизистой поверхности всего организма. У детей синдром Лайелла проявляется на слизистой оболочке глаз.
- Примерно через сутки сыпь начинает перерождаться в пузыри с тонкой пленкой. Они могут достигать пятнадцати сантиметров. Внутри образуется серозное или серозно-геморрагическое вещество. Прорыв пузыря происходит очень легко. На этом месте возникает эрозия с кровоизлияниями. На слизистых оболочках сразу образуются корки.
Если у пациента синдром Лайелла, то прикоснувшись к его здоровой на вид коже, она начинает отслаиваться. Под ней выявляется постоянно мокнущая поверхность с воспалительным процессом. Это явление называется симптом Никольского. В таком месте кожа больного красная и болезненная, такая же, как при ожоге III степени. У некоторых пациентов появляется мелкая сыпь.
Высыпания при синдроме Лайелла.
Кроме такой симптоматики, есть и общие признаки проявления патологии:
- боль в голове, слабость, сонливость, дезориентация;
- обезвоживание организма, но больной при этом испытывает сильную жажду, кровь начинает густеть, выработка слюны и пота снижается;
- начинают выпадать ногти и волосы.
При появлении первых признаков, указывающих на токсический, эпидермальный развивающийся некролиз, необходимо обратиться к врачу.
Симптомы
Ранее синдром Лайелла с площадью поражения кожных покровов меньше 10% назывался синдромом Стивенса-Джонсона. В настоящее время он рассматривается как более легкая форма токсического эпидермального некролиза с частотой смертельного исхода менее 5%. Для обоих этих синдромов характерным является вовлечение в процесс слизистых оболочек (более чем в 90% случаев заболевания). Формы с площадью поражения кожи от 10 до 30% относят к промежуточным.
Проявление синдрома Лайелла
В клиническом течении болезни условно выделяют 3 периода:
- Продромальный, который развивается в первые 2 недели после начала приема соответствующего лекарственного средства (чаще в первые 2-3 дня). Иногда этот период составляет несколько часов и даже (редко) 1 час.
- Критический, или острый.
- Выздоровление.
Обычно заболевание начинается с быстрого повышения температуры тела до 38-41°. Общее состояние внезапно становится тяжелым, появляются выраженный озноб, общая слабость и недомогание, головная боль, болезненность в суставах и мышцах, поясничной области, боли при глотании, увеличение периферических лимфоузлов, утрата аппетита, незначительная заложенность носа.
Кроме этих признаков, нередко отмечается воспалительный процесс слизистой оболочки полости рта, носа, век, конъюнктивы, половых органов. Часто больной жалуется на чувство умеренной болезненности, жжения и зуда кожных покровов.
Острый период
Эритематозную
Напоминает высыпными элементами на коже и слизистых оболочках многоформную эксудативную эритему. Сыпь представлена эритематозными пятнами, розеолами, папулами, пустулами. Папулезно-эритематозная сыпь является типичной для начала болезни и расположена симметрично, появляясь вначале на лице, затем на конечностях и туловище.
Буллезную
Через 2-3 дня в центре эритематозных пятен формируются крупные неправильной формы тонкостенные пузыри с коричневатым оттенком и дряблой покрышкой. Пузыри склонны к слиянию. При надавливании их площадь может значительно увеличиваться, достигая даже площади ладонной поверхности кисти (симптом Асбо-Ханзена).
Для этой стадии характерны ощущение жжения и зуда кожных покровов, повышение и расстройство чувствительности не только пораженных, но и здоровых участков тела. Кроме того, отмечается настолько выраженная болезненность кожи, что ее вызывает даже легкое прикосновение простыни. Развивается обезвоженность, сопровождаемая мучительной жаждой.
Статьи по теме: Буллезные дерматиты
Десквамационную
Характеризуется легким разрывом пузырей с обнажением обширных эрозивных поверхностей цианотично-красной окраски с серозно-геморрагическим отделяемым. Эрозии резко болезненны при прикосновении и легко кровоточат. Очень быстро почти вся кожная поверхность приобретает вид ожога II-III степени. На этой стадии отмечаются резко положительные симптом Никольского и его разновидность симптом Асбо-Ханзена, а также симптомы «смоченного белья» (под воздействием пальца эпидермальный слой легко скользит, смещается и сморщивается), и «носков и перчаток», когда отслоенный на пальцах и стопах эпидермис сохраняет их форму.
Симптом Никольского заключается в отслоении эпидермиса в области кажущейся нормальной кожи при скольжении по ней пальцем с небольшим давлением, а также отслаивание эпидермиса около пузыря при потягивании за обрывки покрышки пузыря. В особо тяжелых случаях наблюдается отслоение всего эпидермиса на всей кожной поверхности тела во время трения пальцем. Возможно появление петехиальной сыпи.
Более чем у 90% больных выявляются эрозии на слизистых оболочках. На губах, слизистой оболочке полости рта появляются множественные болезненные и легко кровоточащие эрозии. На губах они покрыты кровянистыми корочками и трещинами, что значительно затрудняет прием пищи. Нередко отмечается поражение слизистых оболочек глаз с формированием эрозивных блефарита, конъюнктивита и иридоциклита, а также глотки и пищевода, гортани, трахеи и бронхов, мочеиспускательного канала и мочевого пузыря, половых органов. Типичными жалобами при поражении слизистых оболочек являются светобоязнь, болезненность в мочеиспускательном канале.
Длительность критического периода зависит от темпа распространения поражения кожных покровов и вовлечения в процесс внутренних органов, наличия сопутствующих хронических инфекций и заболеваний внутренних органов, а также от эффективности лечения и своевременности его начала. При неблагоприятных условиях острый период длится около 3-5 дней и в 30-70% случаев заканчивается смертельным исходом.
Причины летального исхода:
- выраженное нарушение кислотно-основного состояния и водно-электролитного баланса;
- значительные гемодинамические и микроциркуляторные расстройства;
- выраженная интоксикация организма;
- развитие синдрома диссеминированного внутрисосудистого свертывания (тромбогеморрагический синдром);
- расстройство, преимущественно, белкового метаболизма;
- утрата барьерной функции кожи, присоединение на этом фоне инфекции и развитие сепсиса;
- дыхательная, почечная, печеночная и сердечная недостаточность.
Выздоровление
Его длительность зависит от тех же (перечисленных выше) факторов. Оно характеризуется прекращением отслоения эпидермального слоя и реэпителизацией пораженных участков.
Молниеносную
Или сверхострую, на которую приходится до 10% всех случаев заболевания. Причина — медикаментозная или идиопатическая. В течение 1 суток поражается до 90% всей кожной поверхности. Развиваются острая почечная недостаточность, нарушение сознания, кома. Таки пациенты очень часто поступают в стационар уже в крайне тяжелом, терминальном состоянии или вообще не доживают до госпитализации. Смертельный исход наступает уже на 2 – 3-и сутки от начала болезни и составляет 95%.
Острую
Составляет около 50-60% всех случаев. Заболевание протекает со всеми стадиями, начиная от сыпи и заканчивая некролизом. Площадь пораженной поверхности может достигать 70%. Длительность острой формы составляет 7-20 дней. С 3 – 4-го дня отмечаются симптоматика печеночно-почечной, сердечно-сосудистой недостаточности, а также осложнения инфекционного характера легких и мочеполовых органов. Прогрессирование заболевания часто приводит к сепсису. Смертельный исход отмечается в 60%.
Благоприятную
Или сглаженную, частота которой в общем числе больных синдромом Лайелла составляет в среднем 30%. Кожные покровы и слизистые оболочки поражаются не более чем у половины больных со сглаженной формой. Своего наивысшего проявления болезнь достигает на 5 – 6-е сутки, после чего на протяжении 3-6 недель происходит постепенный регресс симптоматики и полное восстановление состояния здоровья.
Кроме того, в зависимости от характера и обширности кожной симптоматики, степени вовлечения слизистых оболочек и внутренних органов различают три варианта синдрома Лайелла:
- атипичный;
- с пятнами;
- без пятен, который является типичным вариантом токсического эпидермального некролиза.
Симптомы синдрома Лайелла:
- Для детей первый признак – появление конъюнктивита (воспаление слизистой глаза, покраснение);
- Отслоение эпидермиса, пузыри на коже и слизистых тела: глаз, губ, языка, носа, половых органов. Множественные воспаления проявляются в насморке (слизистая носа) и кашле (слизистая гортани). Общее состояние кожи сравнимо с ожогом II–III степени;
- Феномен «смоченного белья», когда кожа при каждом касании сморщивается, болит;
- Потеря кератина, то есть ослабление и выпадение волос, ногтей;
- Лихорадка, температура 39–41 С°;
- Обезвоживание: мало слюны, пота, мочи; хочется пить. Как следствие, движение крови замедляется – боли в голове, сонливость, апатия, анурия (остановка поступления мочи в мочевой пузырь);
- Так как синдром появляется из-за аллергии на лекарства, поэтому может проходить на фоне заболеваний, которые ими лечат. В этом случае их симптомы сопровождают синдром Лайелла. Например, из-за сепсиса (заражения крови) он может появиться на фоне отека легких, кровоизлияний, анемии.
- В первый продромальный период течения болезни (от нескольких часов до трёх дней после приёма лекарства) больной чувствует недомогание, озноб, слабость, мигрень, снижение аппетита, жажду, слизистые носа, рта, гениталий воспаляются, начинаются насморк и кашель. Часто на этой стадии данный синдром диагностируют как острую респираторно вирусную инфекцию (ОРВИ).
- Второй период – критический. Нарушается метаболизм, появляется эритематозная сыпь, наросты, прыщи, пузыри. В течение двух дней стенки пузырей становятся коричневыми, тонкими и дряблыми. Кожа зудит, жжёт, боль причиняет даже контакт с простыней. Потом пузыри разрываются и кровоточат после любого контакта. Во время критического периода риск летального исхода повышается до 60%
- Третий период – выздоровление. Кожа перестаёт отслаиваться, приходит в нормальное состояние.
Заболевание протекает очень быстро. Если пациент проходит первые две стадии за пару дней – ситуация катастрофична, скорее всего получится летальный исход. При плавном течении болезни (около семи дней) и отсутствии осложнений ребёнок с высокой вероятностью выздоровеет.
Синдром Лайелла в первую очередь проявляется в виде повышения температуры до 39-40 градусов, причем без видимой на то причины. Затем начинают появляться высыпания буквально по всему телу. Они представляют собой прыщи красноватого оттенка, которые со временем увеличиваются в размерах и отекают.
Приблизительно через двое суток высыпания у пациента замещаются пузырями, которые могут иметь довольно внушительные размеры. Кожа над ними очень легко рвется. Именно на этом этапе и диагностируется синдром Лайелла. Симптомы в целом похожи на признаки ожогов II степени.
Диагностика
Синдром диагностируется на основании данных сбора анамнеза, визуального осмотра больного, а также по результатам проведенных лабораторных исследований.
Они включают в себя:
- анализ крови;
- анализ мочи;
- гистологическое исследование отслоившегося кожного покрова.
Врач должен установить причину появления патологии, то есть найти аллерген. Но в этом есть сложность: острый эпидермальный возникший некролиз, может проявиться только через неделю после применения лекарственного препарата. Чтобы установить точную причину, проводят иммунологические тесты.
На первой стадии развития такого синдрома проводится дифференцирующая диагностика, что поможет исключить скарлатину, фототоксическую реакцию. Если патология обнаружена на позднем сроке, тогда необходимо исключить ожоги, эритродермию и синдром Стивенса – Джонсона. Синдром Джонса похож на Лайелла, но несколько отличается. Вначале происходит поражение слизистых поверхностей рта, глаз и половых органов, а потом кожных покровов рук и ног. Сыпь покрывает только 40% всей кожи. Кожный покров не отслаивается.
На основании чего ставится диагноз?
Какая-то специальная инструментальная диагностика (УЗИ или МРТ) не проводится. Диагноз «синдром Лайелла» ставится на основании тех симптомов, которые видит врач. Также для дифференцировки с некоторыми похожими заболеваниями оценивают лабораторные анализы человека:
- в общем анализе крови:
- повышено количество лейкоцитов (более 10 * 10 9 /литр),
- нет или мало (0-1) эозинофилов (это отличает синдром Лайелла от других похожих аллергических заболеваний),
- в крови меньше лимфоцитов,
- есть юные формы,
- увеличено количество палочкоядерных форм
- кровь содержит токсические формы нейтрофилов;
- в протеинограмме при данном синдроме отмечается снижение общего уровня белка за счет альбуминов, глобулины, наоборот, повышены;
- повышены все показатели печеночных проб;
- в «почечных» пробах при синдроме Лайелла отмечается увеличение уровня мочевины и азота;
- нарушается баланс электролитов: калия, натрия, кальция, магния.
Лечение болезни
Необходимо отметить, что лечение синдрома Лайелла проводится только в условиях стационара. Первая неотложная помощь при диагностированном синдроме Лайелла направлена на прекращение приема всех лекарственных препаратов. Их пациент мог принимать накануне появления первых признаков. Помимо этого, больному промывают желудок, ставят клизмы, вводят мочегонные препараты и назначают обильное питье.
Тактика последующего лечения следующая:
- Использование кортикостероидов внутривенно. При этом дозы назначаются большие. Когда состояние человека немного улучшится, доза снижается, а прием проводится перорально.
- Проводится очищение крови от вредных веществ.
- Вводятся физрастворы, Реополиглюкин и другие средства, помогающие справиться с обезвоживанием.
- Применяется местная терапия. Распыляются аэрозоли, раны обрабатываются антисептиками, используют ранозаживляющие мази. Слизистую поверхность обильно поливают бактерицидными средствами.
Также используются лекарственные препараты, которые восстанавливают работу внутренних органов. Помимо этого, применяют: обезболивающие, антибиотики, препараты, разжижающие кровь, антигистаминные средства.
Есть и современные способы терапии данного синдрома. К примеру, часто применяется гипербарическая оксигенация – процедура насыщения организма пациента кислородом. При этом она проводится при помощи высокого давления.
Возможные осложнения
Данная патология развивается стремительно. Состояние больного, если ему вовремя не оказать помощь, быстро ухудшается.
Могут возникнуть следующие последствия:
- из-за снижения иммунитета ухудшается защитная реакция организма – появляется вирусная, бактериальная или грибковая инфекция;
- пневмония, отек легких;
- воспалительный процесс в почках, который может привести к гибели ткани;
- резкое ухудшение зрения;
- кровотечения в желудке.
Помимо этих, могут появиться и другие, не менее серьезные осложнения.
Прогноз и профилактика
Прогноз такого синдрома зависит от стадии патологии, при которой было начато комплексное лечение. Если терапия была начата своевременно, тогда остановить прогрессирование можно примерно через неделю. После этого больной полностью выздоравливает.
Когда патология развивается быстро или больной поздно обратился в клинику, тогда прогноз неблагоприятный.
Необходимо отметить, что профилактика синдрома Лайелла состоит в том, чтобы применять лекарственные средства только по назначению врача.
Если же необходимо сменить препарат, тогда нужна консультация врача. Нельзя использовать одновременно несколько средств, особенно больше пяти.
Эти рекомендации должны в обязательном порядке соблюдать те, кто страдает аллергией. Но если начнут появляться какие-либо симптомы этой патологии, необходимо прекратить прием лекарственных препаратов и обратиться к доктору. Следует понимать, что своевременно начатые терапевтические мероприятия и бережное отношение к своему здоровью существенно повышают шансы на полное выздоровление и исключают развитие осложнений.
Что делать?
Если Вы считаете, что у вас Синдром Лайелла
и характерные для этого заболевания симптомы, то вам могут помочь врачи: дерматолог, терапевт, педиатр.
Заболевания со схожими симптомами
Пиодермия (совпадающих симптомов: 5 из 20)
Пиодермия – это общее название ряда гнойничковых кожных заболеваний, провоцируемых стафилококками и стрептококками (что происходит несколько реже). Пиодермия, симптомы которой проявляются в гнойном поражении кожи, является одной из самых распространенных болезней кожи.
Эндокардит (совпадающих симптомов: 5 из 20)
Эндокардит представляет собой воспалительный процесс, происходящий во внутренней оболочке сердца (эндокарде). Основной причиной его развития является инфекция, но не стоит исключать другие патологии. Заболевание в равной степени может поражать как мужское, так и женское население. Очень часто недуг настигает организм людей, принимающих различные наркотические препараты. Склонность к развитию патологического процесса имеется и у маленьких пациентов, поэтому важно знать причины и симптомы патологии, чтобы предотвратить развитие тяжелых осложнений.
Брюшной тиф (совпадающих симптомов: 5 из 20)
Острое кишечное инфицирование, обуславливаемое бактериальной средой и характеризующееся продолжительностью протекания лихорадки и общей интоксикации организма, именуется брюшным тифом. Это заболевание относится к тяжелым недомоганиям, в результате чего основной средой поражения является желудочно-кишечный тракт, а при усугублении поражается селезенка, печень и кровеносные сосуды.
Микоз кожи (совпадающих симптомов: 5 из 20)
Микозы кожи – это грибковые заболевания, которые вызывают инфекционные микроорганизмы. Они поражают кожные покровы и подкожную клетчатку, проникая через царапины и микротравмы. Затем споры грибков попадают через слизистую оболочку в дыхательные пути и накапливаются в легких. Стадия болезни зависит от очага заражения и конкретного грибка. Развитие данного недуга может спровоцировать любое заболевание, ослабляющее иммунную систему организма.
Нефротический синдром (совпадающих симптомов: 5 из 20)
Нефротический синдром – расстройство функционирования работы почек, характеризующиеся сильной потерей белка, который выводится из организма вместе с мочой, снижением альбумина в крови и нарушенным обменом белков и жиров. Сопровождается заболевание отеками с локализацией по всему телу и повышенной способностью крови к свертыванию. Диагностика производится на основе данных об изменениях в анализах крови и мочи. Лечение комплексное и состоит из диеты и медикаментозной терапии.
Источник
Понравилась статья? Поделись с друзьями в соц.сетях:
Что это за состояние?
Если проще, то заболевание можно назвать буллёзным дерматитом. Своим названием обязано шотландскому врачу- дерматологу Алану Лайеллу, ввевшему аналогичное состояние в классификатор аллергических синдромов.
Человечество в последнее время особо подвержено аллергии. Её можно назвать бичом текущего и предшествующего веков. Ухудшение экологии, погрешности питания и водообеспечения, снижение иммунитета, стрессы и конфликты – факторы человеческого нездоровья в целом и каждой особи отдельно.
Организм, ослабленный негативным воздействием окружающей среды, не в силах сохранить свою целостность и реагирует рядом патологических процессов. Примером такой реакции является болезнь лайелла — видоизменение кожных покровов, которое характеризуется:
- отеком;
- гиперемией;
- кожной сыпью, переходящей в пузыри, которые в последующем вскрываются с образованием болезненной мокнущей поверхности.
Кроме этого отмечается:
- общая интоксикация;
- повышение температуры тела;
- зуд и болевые ощущения;
- поражение печени, почек, органов желудочно-кишечной системы.
Процесс аллергии затрагивает и кровеносные сосуды, тонус которых снижается, отрицательно влияя на общее кровоснабжение органов и систем.
Кроме кожных проявлений болезнь проявляется в катаральных симптомах: насморк, першение в носоглотке, заложенность носа и бесконтрольные жидкие выделения из него, головная боль и общий зуд.
Понять, что происходит в организме в ответ на введение «неблагоприятных» препаратов можно, если охарактеризовать следующее: в основе всего лежат нарушения белкового обмена, их распад преобладает над синтезом, причем во много десятков раз. Продукты такого распада оказывают токсическое воздействие на сосудистую ткань, в результате чего нарушается водно-электролитный баланс и процентное содержание основных клеточных элементов.
Печень и другие органы, ответственные за обезвреживание токсинов, не справляются с усиленной нагрузкой. К тому же их ткань также претерпевает патологических изменений.