Причины и механизм развития синдрома Иценко-Кушинга
Синдром Иценко-Кушинга – широкое понятие, включающее комплекс различных состояний, характеризующихся гиперкортицизмом. Согласно современным исследования в области эндокринологии более 80% случаев развития синдрома Иценко-Кушинга связано с повышенной секрецией АКТГ микроаденомой гипофиза (болезнь Иценко-Кушинга). Микроаденома гипофиза представляет небольшую (не более 2 см), чаще доброкачественную, железистую опухоль, продуцирующую адренокортикотропный гормон.
У 14-18% пациентов причиной синдрома Иценко-Кушинга является первичное поражение коры надпочечников в результате гиперпластических опухолевых образований коры надпочечников – аденомы, аденоматоза, аденокарциномы.
1-2% заболевания вызывается АКТГ-эктопированным или кортиколиберин-эктопированным синдромом – опухолью, секретирующей кортикотропный гормон (кортикотропиномой). АКТГ-эктопированный синдром может вызываться опухолями различных органов: легких , яичек, яичников, тимуса, околощитовидных, щитовидной , поджелудочной , предстательной железы . Частота развития лекарственного синдром Иценко-Кушинга зависит от правильности применения глюкокортикоидов в лечении пациентов с системными заболеваниями .
Гиперсекреция кортизола при синдроме Иценко-Кушинга вызывает катаболический эффект — распад белковых структур костей, мышц (в том числе и сердечной), кожи, внутренних органов и т. д., со временем приводя к дистрофии и атрофии тканей. Усиление глюкогенеза и всасывания в кишечнике глюкозы вызывает развитие стероидной формы диабета. Нарушения жирового обмена при синдроме Иценко-Кушинга характеризуется избыточным отложением жира на одних участках тела и атрофией на других ввиду их разной чувствительности к глюкокортикоидам. Влияние избыточного уровня кортизола на почки проявляется электролитными расстройствами – гипокалиемией и гипернатриемией и, как следствие, повышением артериального давления и усугублением дистрофических процессов в мышечной ткани.
В наибольшей степени от гиперкортицизма страдает сердечная мышца, что проявляется в развитии кардиомиопатии , сердечной недостаточности и аритмий . Кортизол оказывает угнетающее действие на иммунитет, вызывая у пациентов с синдромом Иценко-Кушинга склонность к инфекциям. Течение синдрома Иценко-Кушинга может быть легкой, средней и тяжелой формы; прогрессирующим (с развитием всего симптомокомплекса за 6-12 месяцев) или постепенным (с нарастанием в течение 2-10 лет).
Причины гиперкортицизма
В ряде случаев причиной гиперкортицизма является аденома гипофиза.
- Экзогенный или медикаментозный гиперкортицизм может быть вызван длительным приемом препаратов, содержащих глюкокортикоидные гормоны (преднизолон, дексаметазон и др.) при лечении каких-либо заболеваний, например бронхиальной астмы, системной красной волчанки, ревматоидного артрита и др. В таких случаях необходимо снижение дозы препаратов до поддерживающей (минимальной допустимой) для контроля данного заболевания.
- Эктопическая продукция АКТГ – состояние, при котором опухоли различного генеза за пределами гипофиза вырабатывают адренокортикотропный гормон, например опухоли легких, вилочковой, щитовидной или поджелудочной желез.
- Опухоли надпочечников, причем чаще всего избыточная продукция кортизола возникает при доброкачественных опухолях этих желез (аденома).
- Семейная форма синдрома Иценко–Кушинга. В большинстве случаев это заболевание не наследуется, однако существует наследственный синдром множественной эндокринной неоплазии, при котором у человека повышена вероятность развития опухолей, в том числе надпочечников.
- Аденома гипофиза – доброкачественная опухоль гипофиза, приводящая к гиперпродукции АКТГ и, как следствие, избыточной выработке кортизола корой надпочечников. Гиперкортицизм, возникший в результате поражения гипофиза, и называют собственно болезнью Иценко–Кушинга. По статистике, это заболевание в пять раз чаще встречается у женщин, причем нередко одновременно обнаруживаются опухоли и других желез внутренней секреции.
Симптомы синдрома Иценко-Кушинга
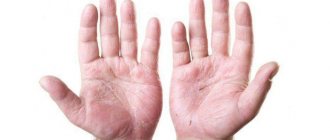
Наиболее характерным признаком синдрома Иценко-Кушинга служит ожирение , выявляемое у пациентов более чем в 90% случаев. Перераспределение жира носит неравномерный характер, по кушингоидному типу. Жировые отложения наблюдаются на лице, шее, груди, животе, спине при относительно худых конечностях («колосс на глиняных ногах»). Лицо становится лунообразным, красно-багрового цвета с цианотичным оттенком («матронизм»). Отложение жира в области VII шейного позвонка создает, так называемый, «климактерический» или «бизоний» горб. При синдроме Иценко-Кушинга ожирение отличает истонченная, почти прозрачная кожа на тыльных сторонах ладоней.
Со стороны мышечной системы наблюдается атрофия мышц, снижение тонуса и силы мускулатуры, что проявляется мышечной слабостью (миопатией ). Типичными признаками, сопровождающими синдром Иценко-Кушинга, являются «скошенные ягодицы» (уменьшение объема бедренных и ягодичных мышц), «лягушачий живот» (гипотрофия мышц живота), грыжи белой линии живота .
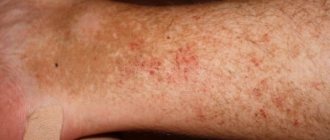
Кожа у пациентов с синдромом Иценко-Кушинга имеет характерный «мраморный» оттенок с хорошо заметным сосудистым рисунком, склонна к шелушению, сухости , перемежается с участками потливости . На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются полосы растяжения кожи – стрии багровой или цианотичной окраски, длиной от нескольких миллиметров до 8 см и шириной до 2 см. Наблюдаются кожные высыпания (акне ), подкожные кровоизлияния, сосудистые звездочки , гиперпигментация отдельных участков кожи.
При гиперкортицизме нередко развивается истончение и повреждение костной ткани — остеопороз , ведущий к сильным болезненным ощущениям, деформации и переломам костей, кифосколиозу и сколиозу, более выраженных в поясничном и грудном отделах позвоночника. За счет компрессии позвонков пациенты становятся сутулыми и меньше ростом. У детей с синдромом Иценко-Кушинга наблюдается отставание в росте, вызванное замедлением развития эпифизарных хрящей.
Нарушения со стороны сердечной мышцы проявляются в развитии кардиомиопатии, сопровождающейся аритмиями (фибрилляцией предсердий, экстрасистолией ), артериальной гипертензией и симптомами сердечной недостаточности. Эти грозные осложнения способны привести к гибели пациентов. При синдроме Иценко-Кушинга страдает нервная система, что выражается в ее нестабильной работе: заторможенности, депрессиях, эйфории, стероидных психозах, суицидальных попытках.
В 10-20% случаев в ходе заболевания развивается стероидный сахарный диабет , не связанный с поражениями поджелудочной железы. Протекает такой диабет довольно легко, с длительным нормальным уровнем инсулина в крови, быстро компенсируется индивидуальной диетой и сахароснижающими препаратами. Иногда развиваются поли- и никтурия, периферические отеки.
Гиперандрогения у женщин , сопровождающая синдром Иценко-Кушинга, вызывает развитие вирилизации, гирсутизма , гипертрихоза , нарушений менструального цикла , аменореи , бесплодия . У пациентов-мужчин наблюдаются признаки феминизации, атрофия яичек, снижение потенции и либидо , гинекомастия .
Развитие болезни у детей
Синдром Кушинга Иценко у детей диагностируется крайне редко, он считается тяжелым нарушением эндокринной системы. Наиболее часто заболевают дети после двенадцати лет, но иногда патология возникает и в дошкольном возрасте.
Данный симпатокомплекс развивается очень быстро, приводя к необратимым изменениям в организме ребенка, потому постановка диагноза и начало лечебных мер должны быть незамедлительными.
Из-за нарушенного обмена веществ дети, как и взрослые больные, страдают от ожирения. Жировые отложения формируются в верхней части тела, лицо становится лунообразным, а кожа приобретает багрово-красный оттенок. Если заболевание возникло у ребенка дошкольного возраста, то жировая клетчатка распределяется по всему телу равномерно. У девяноста процентов больных детей наблюдается отставание в росте, так как раньше времени закрываются эпифизарные зоны роста. В связи с ожирением это становится причиной обезвоживания организма.
Рекомендуем к прочтению Кератомы — причины возникновения, лечение в домашних условиях
У детей с данным диагнозом происходит задержка полового созревания, но интенсивно растут волосы на лице и теле, как у мужчин. К тому же волосы начинают расти на спине и конечностях. У детей мужского пола более медленно развивается половой член и яички, у девочек возникает гипоплазия матки, нарушается работа яичников, не растет грудь, и не начинаются менструации.
У детей с синдромом Иценко Кушинга тоже появляются красные или фиолетовые растяжки на животе, ягодицах, бедрах, боках. Кожный покров сухой и тонкий, легкоранимый. Часто происходит поражение грибком, фурункулёзом, гнойниками. На лице, груди и спине появляется угревая сыпь. На конечностях и туловище возникают пятна, похожие на лишай. Кожа на ягодицах сухая и холодная на ощупь.
У малышей возникает остеопороз, масса костей уменьшается, кости становятся хрупкими, часто ломаются. При переломе боль слабо выражена или отсутствует. Заживление сопровождается большой мозолью. Возникает гипертония и тахикардия, нарушается электролитный обмен, происходит гормональный сбой. Чем младше ребенок, тем выше показатели артериального давления. Отмечаются неврологические и психические расстройства:
- депрессии;
- эмоциональное возбуждение;
- суицидальные мысли.
В стадии ремиссии психо-неврологические симптомы отходят.
Осложнения синдрома Иценко-Кушинга
Хроническое, прогрессирующее течение синдрома Иценко-Кушинга с нарастающей симптоматикой может приводить к гибели пациентов в результате осложнений, несовместимых с жизнью: декомпенсации сердечной деятельности, инсультов , сепсиса , тяжелого пиелонефрита , хронической почечной недостаточности , остеопороза с множественными переломами позвоночника и ребер.
Неотложным состоянием при синдроме Иценко-Кушинга является адреналовый (надпочечниковый) криз, проявляющийся нарушением сознания , артериальной гипотензией, рвотой, болями в животе, гипогликемией, гипонатриемией, гиперкалиемией и метаболическим ацидозом.
В результате снижения резистентности к инфекциям у пациентов с синдромом Иценко-Кушинга нередко развиваются фурункулез , флегмоны, нагноительные и грибковые заболевания кожи . Развитие мочекаменной болезни связано с остеопорозом костей и выделением с мочой избытка кальция и фосфатов, приводящих к образованию оксалатных и фосфатных камней в почках. Беременность у женщин с гиперкортицизмом часто заканчивается выкидышем или осложненными родами.
Диагностика синдрома Иценко-Кушинга
При подозрении у пациента синдрома Иценко-Кушинга на основании амнестических и физикальных данных и исключении экзогенного источника поступления глюкокортикоидов (в т. ч. ингаляционного и внутрисуставного), в первую очередь выясняется причина гиперкортицизма. Для этого используется скрининговые тесты:
- определение экскреции кортизола в суточной моче: повышение кортизола в 3–4 раза и более свидетельствует о достоверности диагноза синдрома или болезни Иценко–Кушинга.
- малую дексаметазоновую пробу: в норме прием дексаметазона снижает уровень кортизола более чем в половину, а при синдроме Иценко-Кушинга снижения не происходит.
Дифференциальную диагностику между болезнью и синдромом Иценко-Кушинга позволяет провести большая дексаметазоновая проба. При болезни Иценко-Кушинга прием дексаметазона приводит к снижению концентрации кортизола более чем в 2 раза от исходного; при синдроме снижения кортизола не происходит.
В моче повышено содержание 11-ОКС (11-оксикетостероидов) и снижено 17-КС . В крови гипокалиемия, увеличение количества гемоглобина , эритроцитов и холестерина . Для определения источника гиперкортицизма (двусторонняя гиперплазия надпочечников, аденома гипофиза , кортикостерома) проводится МРТ или КТ надпочечников и гипофиза, сцинтиграфия надпочечников . С целью диагностики осложнений синдрома Иценко-Кушинга (остеопороза, компрессионных переломов позвонков , перелома ребер и т. д.) проводится рентгенография и КТ позвоночника , грудной клетки . Биохимическое исследование показателей крови диагностирует электролитные нарушения, стероидный сахарный диабет и др.
Лечение синдрома Иценко-Кушинга
При ятрогенной (лекарственной) природе синдрома Иценко-Кушинга необходима постепенная отмена глюкокортикоидов и замена их на другие иммунодепрессанты. При эндогенной природе гиперкортицизма назначаются препараты, подавляющие стероидогенез (аминоглютетимид, митотан).
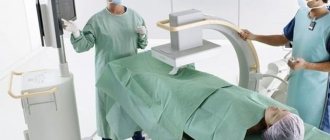
При наличии опухолевого поражения надпочечников, гипофиза, легких проводится хирургическое удаление новообразований, а при невозможности – одно- или двусторонняя адреналэктомия (удаление надпочечника ) или лучевая терапия гипоталамо-гипофизарной области. Лучевую терапию часто проводят в комбинации с хирургическим или медикаментозным лечением для усиления и закрепления эффекта.
Симптоматическое лечение при синдроме Иценко-Кушинга включает применение гипотензивных, мочегонных, сахароснижающих препаратов, сердечных гликозидов, биостимуляторов и иммуномодуляторов, антидепрессантов или седативных средств, витаминотерапию, лекарственную терапию остеопороза. Проводится компенсация белкового, минерального и углеводного обмена. Послеоперационное лечение пациентов с хронической надпочечниковой недостаточностью, перенесших адреналэктомию, состоит в постоянной заместительной гормональной терапии.
Прогноз синдрома Иценко-Кушинга
При игнорировании лечения синдрома Иценко-Кушинга развиваются необратимые изменения, приводящие к летальному исходу у 40-50% пациентов. Если причиной синдрома явилась доброкачественная кортикостерома, прогноз удовлетворительный, хотя функции здорового надпочечника восстанавливаются только у 80% пациентов. При диагностике злокачественных кортикостером прогноз пятилетней выживаемости – 20-25% (в среднем 14 месяцев). При хронической надпочечниковой недостаточности показана пожизненная заместительная терапия минерало- и глюкокортикоидами.
В целом прогноз синдрома Иценко-Кушинга определяется своевременностью диагностики и лечения, причинами, наличием и степенью выраженности осложнений, возможностью и эффективностью оперативного вмешательства. Пациенты с синдромом Иценко-Кушинга находятся на динамическом наблюдении у эндокринолога , им не рекомендуются тяжелые физические нагрузки, ночные смены на производстве.
Лечение
Лечение синдрома Иценко Кушинга направлено на устранение первопричины расстройства и на нормализацию гормонального баланса. Лечение может проводиться несколькими методами:
- Медикаментозная терапия;
- Облучение;
- Хирургическое вмешательство.
Если на протяжении пяти лет после начала заболевания не начать лечебные мероприятия, то от тридцати до пятидесяти процентов пациентов погибают.
Медикаментозная терапия
Лечение медикаментами проводится комплексно. Назначаемые препараты способствуют уменьшению выработки гормонов корой надпочечников. Из препаратов назначается Митотан, Аминоглютетимид, Метирапон, Трилостан. Лекарственная терапия применяется в случаях, когда оперативное вмешательство провести невозможно или оно оказалось неэффективным. Если это необходимо, то доктора прибегают и к симптоматической терапии, включающей прием сахароснижающих препаратов, лекарств, понижающих артериальное давление, антидепрессантов.
Рекомендуем к прочтению Базалиома кожи носа — причины, лечение, виды
Лучевая терапия
Облучение проводится, если патология возникла по причине аденомы гипофиза. Таким образом, гипофиз приостанавливает секрецию гормонов. Лучевая терапия проводится в совокупности с операцией или медикаментозным лечением. Облучение при аденоме гипофиза нужно проводить дважды в год.
Хирургическое вмешательство
Эффективность оперативного вмешательства составляет от семидесяти до восьмидесяти процентов. При аденоме гипофиза проводится ее удаление. Если причина синдрома кроется в опухоли коры надпочечников, то проводится операция. При тяжелом удаляется два надпочечника, в таком случае больному необходимо будет всю жизнь принимать глюкокортикостероиды. Операция не проводится при наличии таких противопоказаний, как тяжелые сопутствующие болезни, очень тяжелое состояние пациента, возраст старше семидесяти пяти лет.