Техника кесарева сечения
Общий принцип проведения чревосечения может показаться довольно простым, да и сама операция отработана десятилетиями. Вместе с тем, ее по-прежнему относят к числу вмешательств повышенной сложности. Самым целесообразным считается горизонтальный разрез в нижнем маточном сегменте и с точки зрения риска, и с позиций эстетического эффекта.
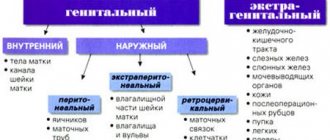
В зависимости от особенностей разреза, при кесаревом сечении применяют нижнюю срединную лапаротомию, сечение по Пфанненштилю и Джоэл-Кохену. Выбор конкретного типа операции происходит индивидуально при учете изменений миометрия и стенки живота, срочности операции, умений хирурга. В ходе вмешательства применяют саморассасывающийся шовный материал — викрил, дексон и др.
Стоит отметить, что направление разреза тканей живота не всегда и не обязательно совпадает с рассечением маточной стенки. Так, при нижней срединной лапаротомии матку можно вскрыть как угодно, а разрез по Пфанненштилю предполагает истмикокорпоральное или корпоральное чревосечение. Самым простым способом считается нижняя срединная лапаротомия, которая предпочтительна при корпоральном сечении, поперечный разрез в нижнем сегменте удобнее проводить через доступ по Пфанненштилю или Джоэл-Кохену.
Корпоральное кесарево сечение (ККС)
Корпоральное кесарево сечение проводится редко, когда имеются:
- Сильная спаечная болезнь, при которой путь к нижнему сегменту невозможен;
- Варикозно расширенные вены в нижнем сегменте;
- Необходимость экстирпации матки после извлечения ребенка;
- Несостоятельный рубец после ранее произведенного корпорального чревосечения;
- Недоношенность;
- Сросшиеся близнецы;
- Живой плод у умирающей женщины;
- Поперечное положение ребенка, которое невозможно изменить.
Доступ при ККС — обычно нижняя срединная лапаротомия, при которой рассекается кожа и подлежащие ткани до апоневроза на уровне от пупочного кольца до лобкового сочленения строго посередине. Апоневроз вскрывают продольно на небольшом протяжении скальпелем, а потом увеличивают его ножницами кверху и вниз.
наложение шва на матке при корпоральном КС
Второе кесарево сечение должно проводиться очень аккуратно из-за риска повреждения кишки, мочевого пузыря. Кроме того, уже имеющийся рубец может оказаться недостаточно плотным для удерживания целостности органа, что опасно разрывом матки. Второе и последующие чревосечения чаще проводят по готовому рубцу с последующим его удалением, а остальные моменты операции стандартны.
При ККС матка вскрывается точно посередине, для этого ее поворачивают таким образом, чтобы разрез длиной не меньше 12 см располагался на равном расстоянии от круглых связок. Этот этап вмешательства должен быть проведен как можно быстрее ввиду обильной кровопотери. Плодный пузырь вскрывается скальпелем или пальцами, плод извлекается руками, пуповина пережимается и пересекается.
Чтобы ускорить сокращение матки и эвакуацию последа показано назначение окситоцина в вену или мышцу, а для предупреждения инфекционных осложнений применяют антибиотики широкого спектра внутривенно.
Для формирования прочного рубца, профилактики инфекций, безопасности при последующих беременностях и родах крайне важно адекватно сопоставить края разреза. Первый шов накладывается отступив 1 см от углов разреза, матку сшивают послойно.
После извлечения плода и ушивания матки в обязательном порядке проводится осмотр придатков, аппендикса и рядом расположенных органов живота. Когда брюшная полость промыта, матка сократилась и стала плотной, хирург послойно ушивает разрезы.
Истмикокорпоральное кесарево сечение
Истмикорпоральное чревосечение проводится по тем же принципам, что и ККС, с той лишь разницей, что перед вскрытием матки хирург разрезает поперечно складку брюшины между мочевым пузырем и маткой, а сам пузырь отодвигает книзу. Матка рассекается на 12 см в длину, разрез идет продольно посередине органа выше мочевого пузыря.
Разрез в нижнем маточном сегменте
При кесаревом сечении в нижнем сегменте стенку живота разрезают по надлобковой линии — по Пфанненштилю. Этот доступ имеет некоторые преимущества: он косметичен, реже дает впоследствии грыжи и иные осложнения, реабилитационный период короче и протекает легче, нежели после срединной лапаротомии.
техника разреза в нижнем маточном сегменте
Разрез кожи и мягких тканей идет дугообразно поперек над лонным сочленением. Несколько выше кожного разреза вскрывается апоневроз, после чего он отслаивается от мышечных пучков книзу до лобкового симфиза и вверх к пупку. Прямые абдоминальные мышцы разводятся в стороны пальцами.
Серозный покров вскрывается скальпелем на расстоянии до 2 см, а потом увеличивается при помощи ножниц. Матка обнажается, складки брюшины между ней и пузырем разрезаются горизонтально, мочевой пузырь отводится к лону зеркалом. Следует помнить, что мочевой пузырь при родах находится выше лобка, поэтому существует риск его травмы при неосторожных действиях скальпелем.
Нижний маточный сегмент вскрывается горизонтально, аккуратно, дабы не повредить головку малыша острым инструментом, разрез увеличивается пальцами вправо и влево до 10-12 см, чтобы было достаточно для прохождения головы новорожденного.
Если головка младенца расположена низко либо имеет большие размеры, рану могут увеличить, но при этом чрезвычайно высок риск повреждения маточных артерий с сильным кровотечением, поэтому целесообразнее вести разрез дугообразно немного вверх.
Плодный пузырь вскрывается вместе с маткой либо скальпелем отдельно с разведением в стороны краев. Левой рукой хирург проникает в плодовместилище, аккуратно наклоняет головку малыша и поворачивает ее к ране затылочной областью.
Для облегчения извлечения плода, помощник легонько давит на дно матки, а хирург в это время осторожно тянет за головку, помогая выходу плечиков ребенка, а затем за подмышки вынимает его наружу. При тазовом предлежании малыш извлекается за пах либо ножку. Пуповина разрезается, новорожденного передают акушерке, а послед удаляется тракцией за пуповину.
На завершающем этапе хирург убеждается, что в матке не осталось фрагментов оболочек и последа, отсутствуют миоматозные узлы и иные патологические процессы. После того, как пуповина отсечена, женщине вводят антибиотики для предупреждения инфекционных осложнений, а также окситоцин, ускоряющий сокращение миометрия. Ткани ушивают наглухо послойно, максимально точно сопоставляя их края.
В последние годы приобрел популярность метод чревосечения в нижнем сегменте без отслаивания мочевого пузыря через разрез Джоэл-Кохена. Он имеет много плюсов:
- Малыш извлекается быстро;
- Длительность вмешательства существенно сокращается;
- Кровопотеря меньше, нежели при отслойке пузыря и ККС;
- Меньшая болезненность;
- Более низкий риск осложнений после вмешательства.
При этом типе кесарева сечения разрез идет поперек на 2 см ниже линии, условно проведенной между передними верхними остями подвздошных костей. Скальпелем рассекают апоневротический листок, отводят его края ножницами, прямые мышцы отодвигаются, брюшина вскрывается пальцами. Такая последовательность действий сводит к минимуму риск травмы мочевого пузыря. Стенку матки разрезают на протяжении 12 см одновременно с пузырно-маточной складкой. Дальнейшие действия такие же, как и при всех других методах чревосечения.
Когда операция завершена, акушер обследует влагалище, выводит из него и нижней части матки кровяные сгустки, промывает стерильным физраствором, что облегчает течение восстановительного периода.
Способы оперативного родоразрешения
Существует несколько техник кесарева сечения.
Классическое кесарево сечение
Кесарево сечение в нижнем сегменте матки является наиболее распространенным и безопасным.
Данная операция способствует формированию прочного рубца.
Как делают кесарево сечение:
- Проводится разрез кожи (обычно выполняется надлобковый разрез).
- Послойное вскрытие подкожной клетчатки, апоневроза.
- Мышцы не разрезаются, а тупым способом отодвигаются.
- Вскрытие париетального листка брюшины.
- Разрез на матке в нижнем сегменте (участок, расположенный в области перешейка матки).
- Извлечение плода.
- Удаление последа.
- Выскабливание матки с помощью кюретки для удаления остатков плацентарной ткани.
- Проверка проходимости цервикального канала (для обеспечения оттока кровянистых выделений в послеоперационном периоде).
- Смена перчаток (т. к. цервикальный канал нестерильный).
- Ушивание разреза на матке (обычно используется шовный материал — викрил).
- Перитонизация шва на матке пузырно-маточной складкой брюшины.
- Ревизия органов брюшной полости, удаление кровяных сгустков.
- Послойное ушивание всех рассеченных тканей.
Корпоралньое кесарево сечение
Реже используется корпоральное кесарево сечение — разрез тела матки по средней линии.
Причина заключается в формирования в некоторых случаях несостоятельного рубца, и повышение риска разрыва матки при последующей беременности.
Данный метод чаще используют для максимально бережного извлечения плода, например, при глубокой недоношенности.
Техника корпорального кесарево сечения:
- Послойно рассекаются ткани передней брюшной стенки.
- Разрез на матке осуществляется вдоль тела матки.
- Ушивание матки.
- Восстановление брюшной стенки.
Модификация Штарка
Особого внимания заслуживает техника операции по Штарку. В данной методике использование острых и режущих предметов сведено к минимуму (ткани надсекаются скальпелем и разводятся пальцами).
При ушивании восстанавливается целостность только апоневроза и кожи. На остальные слои брюшной стенки швы не накладываются. Данная техника позволяет значительно сократить время оперативного вмешательства.
Абсолютные показания к операции планового кесарева сечения
К абсолютным показаниям к проведению кесарева сечения относятся причины, когда естественные роды невозможны или несут очень большой риск для здоровья матери или плода.
Узкий таз
Иногда анатомическое строение женщины не позволяет ребенку пройти через тазовое кольцо: размеры таза матери меньше предлежащей части (чаще головки) ребенка. Существуют критерии размеров нормального и узкого таза по степени сужения.
При анатомически очень узком тазе:
- III-IV степени будет проведена операция в плановом порядке;
- II степени сужения решение будет принято во время родов;
- I степени роды пройдут естественным путем в случае отсутствия других показаний.
Механические препятствия, мешающие естественным родам
Это может быть миома матки в области перешейка (т.е. на участке, где матка переходит в шейку), опухоли яичников, опухоли и деформации костей таза.
Угроза разрыва матки
Она чаще всего возникает при наличии рубца на матке, например из-за предыдущего кесарева сечения, а так же из-за многочисленных предыдущих родов, когда стенки матки очень истончены. Состоятельность рубца определяется УЗИ и его состоянием перед и во время родов.
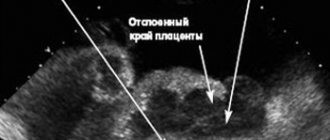
Предлежание плаценты
Иногда плацента прикреплена в нижней трети и даже непосредственно над шейкой матки, перекрывая плоду выход. Это чревато сильным кровотечением, опасным для матери и ребенка и может привести к отслойке плаценты. Диагностируется ультразвуковым исследованием, операция назначается на срок 33 недели беременности или раньше, если выявлены кровяные выделения, свидетельствующие об отслойке плаценты.
В перечисленных случаях необходимо провести оперативные роды с использованием операции кесарева сечения вне зависимости от всех остальных условий и возможных противопоказаний.
энциклопедия жизненных ответов
alex2
Кесарево сечение
(лат. caesarea «королевский» и sectio «разрез») — проведение родов при помощи полостной операции, при которой новорождённый извлекается через разрез брюшной стены матки. Ранее кесарево сечение проводилось только по мед свидетельствам, однако на данный момент всё почаще операция проводится по желанию роженицы.
Чуть-чуть из истории кесарева сечения
1-ое достоверное кесарево сечение на живой женщине было произведено в 1610 году доктором Траутманном (I. Trautmann
) из Виттенберга. Ребёнок был извлечен живым, а мама погибла через 4 недели (причина погибели не связана с операцией). В Рф 1-ое кесарево сечение было изготовлено в 1756 году И. Эразмусом. Одним из первых в Рф кесарево сечение стал практиковать хирург Э. Х. Икавитц.
В 2000 году мексиканка Инес Рамирес Перес сделала кесарево сечение сама для себя.
До, во время и после операции
До операции за ранее обривают лобок и вставляют катетер в мочевой пузырь, чтоб потом избежать заморочек с почками. После проведения анестезии женщину укладывают на операционный стол и отгораживают высшую часть тела ширмой.
Во время операции доктор делает два разреза: 1-ый разрез — брюшной стены (кожи, жира и соединительных тканей), 2-ой — матки. (Брюшные мускулы не разрезаются; они раздвигаются в стороны, что позволяет им легче залечиваться). Оба разреза могут быть вертикальными либо горизонтальными (поперечными) либо один может быть вертикальным, иной — горизонтальным. К примеру, разрез кожи может быть горизонтальным, а матки — вертикальным. Принципиально для следующих родов знать, какой разрез матки был ранее, потому необходимо спросить у доктора и записать для себя.
Cуществует два класса разрезов кожи для кесарева сечения. Поперечный разрез (либо разрез бикини) применяется более нередко; он делается горизонтально чуток выше лобковой кости. Разрез по средней полосы производится вертикально меж пупком и лобковой костью. Таковой разрез позволяет стремительно извлечь плод в чрезвычайных обстоятельствах и может быть предпочтителен в неких других случаях (к примеру, при ожирении мамы).
Cуществует три класса разрезов матки.
Традиционный разрез делается вертикально в высшей части матки. В текущее время он делается изредка, не считая случаев опасности жизни плода, предлежания плаценты и поперечного положения плода. После традиционного разреза роды через естественные пути обычно не рекомендуются.
Более нередко на данный момент практикуется нижний поперечный разрез матки. Он связан с наименьшей кровопотерей и наименьшим риском послеродовой инфекции, однако просит большего времени, чем традиционный разрез. Следующие роды могут происходить через естественные родовые пути, так как этот разрез зарастает отлично и оставляет крепкий рубец.
Вертикальный разрез нижнего сектора матки производится только, когда нижняя часть матки неразвита либо очень тонка для поперечного разреза (как в случае неких ранних родов).
Чтоб сдержать кровотечение из разрезов, доктор перевязывает либо прижигает концы перерезанных кровеносных сосудов. Потом доктор отсасывает околоплодные воды из матки, извлекает малыша, стремительно указывает его роженице и передает на руки медсестре. Позже доктор вручную отделяет и удаляет плаценту. В этот момент есть возможность почувствовать некое давление. Медсестра прочищает рот и нос малыша, чтоб как и в случае родов через естественные пути, удалить жидкость и слизь. Малыша вытирают, оценивают по шкале Апгар, осматривают и оказывают нужную мед помощь.
После извлечения малыша и плаценты доктор проверяет матку и начинает восстановление. Разрезы матки и брюшной стены зашиваются растворимой хирургической нитью. Кожа соединяется растворимой либо нерастворимой нитью, зажимами либо скобками, которые удаляются перед выпиской из поликлиники.
Зашивание занимает обычно около 30-45 минут. Поверх разрезов накладывается повязка. Потом для сокращения матки внутривенно вводится питоцин. В том случае операции проводилась под местной анестезией, к этому времени вас будет мутить и появится тошнота. Вероятна также дрожь по всему телу. Не совершенно ясно, откуда такая реакция, однако все проходит приблизительно за час. Могут дать медикаменты, от которых роженица будет дремать либо погрузится в сон на весь этот период. Необходимо спросить заблаговременно об этих медикаментах. Есть возможность отрешиться от их при желании. Теплые одеяла посодействуют уменьшить дрожь. В том случае применялся общий наркоз, роженица будет в отсутствие сознания еще в направление часа либо более после операции.
В том случае партнер роженицы находится в операционной и состояние малыша не плохое, он сумеет подержать малыша, а потом и оба сумеют поглядеть и потрогать его. В неприятном случае ребенок будет переведен в палату для новорожденных, и счастливые предки увидят его позднее. В том случае ребенок отлично дышит и в целом здоров, его могут приносить в послеоперационную палату, чтоб его имели возможность подержать, понянчить и покормить его грудью. Медсестры будут пристально следить малыша в направление нескольких часов либо дней, отдельно при сложностях с дыханием, поддержанием температуры тела либо подозрениях на другие трудности.
В послеоперационной палате медсестра проверит ваше кровяное давление, состояние швов, плотность матки и истечение лохий на подкладку. За роженицей будут следить до конца действия анестезии (от 2-ух до 4 часов).
В том случае роженице делалась спинномозговая анестезия, может показаться спинальная боль в голове при поднятии головы. В данном случае ей порекомендуют полежать 8-12 часов либо сделают кровяную пломбу. В том случае операция проводилась под общим наркозом, горло и шейка могут болеть некоторое количество дней из-за вводившейся туда трубки, по которой подавался наркоз.
Показания к кесареву сечению
Кесарево сечение может быть нужно в любом из последующих случаев:
Черепно-тазовая диспропорция
Голова малыша очень велика, а таз мамы очень неширок либо композиция того и другого. Черепно-тазовая диспропорция изредка поддается диагностике (хотя ее есть возможность подозревать) до начала родов, так как даже в случае большой головы малыша и сравнимо маленького таза мамы голова чуть-чуть сжимается, а тазовый сустав раздвигается во время родов. В том случае прошло довольно времени и схватки были сильны, однако прогресса родов нет, может быть поставлен диагноз черепно-тазовой диспропорции. Время от времени тяжело отличить этот случай от плохого членорасположения плода.
Неудачное предлежание либо членорасположение
Ребенок размещен в матке безуспешно для родов через естественные пути. Примерами могут быть поперечное положение плода (ребенок лежит горизонтально), некие типы ягодичного предлежания (полное либо ножное), лицевое и лобное предлежание, устойчивое заднезатылочное предлежание либо асинклитизм (голова малыша повернута так, что не попадает во вход таза). Подробнее в статье о тяжелых предлежаниях.
Отсутствие прогресса (либо затянувшиеся роды)
Схватки недостаточно сильны либо нет прогресса в раскрытии шеи матки и опущении плода даже после попыток расслабить матку либо провоцировать более сильные сокращения. Таковой диагноз не может быть поставлен до пришествия активной фазы родов (после 5 см раскрытия), так как обычная латентная фаза нередко тянется очень длительно.
Болезнь плода
Специальные конфигурации пульса плода, обнаруженные при прослушивании либо при помощи устройств электрического мониторинга, могут указывать на трудности с ребенком. Эти конфигурации демонстрируют, что ребенок сберегает кислород, когда снабжение им ограничено (к примеру, при передавливании пуповины либо уменьшении притока крови к плаценте. Следующие испытания — стимуляция головки либо анализ крови — покажут, отлично ли компенсирован ребенок либо начал мучиться от недочета кислорода. В том случае ребенок не способен больше управляться с недочетом кислорода, нужно кесарево сечение.
Основная опасность недочета кислорода заключается в том, что он (недочет) может вызвать поражение мозга (церебральный паралич, замедленное интеллектуальное развитие, эпилепсию). Хотя поражение мозга может быть и во время родов, бессчетные исследования демонстрируют, что оно почаще происходит еще до начала родов, во время беременности. Поражение мозга не поддается обнаружению, пока плод находится в защитном окружении матки. Это может проявиться только после начала родов, когда из-за стресса наблюдаются нарушения пульса плода, либо после рождения малыша, когда возникают признаки неврологических нарушений. Кесарево сечение не может ни предупредить, ни излечить уже возникшие нарушения, хотя может освободить подобных детей от родового стресса, к которому они не готовы.
Выпадение пуповины
Когда пуповина опускается в шею матки до малыша, тело малыша может защемить пуповину, чертовски понижая поступление кислорода, и нужно незамедлительное кесарево сечение.
Предлежание плаценты
Плацента перекрывает (целиком либо отчасти) шею матки. Когда шея матки раскрывается, плацента отделяется от стены матки, вызывая безболезненное кровотечение у мамы и лишая малыша кислорода. Предлежание плаценты встречается примерно один раз на 200 беременностей. Это состояние, когда плацента имплантирована (хотя бы отчасти) к шее матки. Более соответствующий симптом — вагинальные кровотечения, в большинстве случаев после 7 месячев беременности. Кровотечения, обычно перемежающиеся, не сопровождаются болью. Исцеление может включать постельный режим, неизменное мед наблюдние за мамой и плодом и кесарево сечение.
Отслойка плаценты
Плацента заблаговременно отделяется от стены матки. Это может вызвать кровотечение из влагалища либо скрытое кровотечение и постоянную боль в животике. Отслойка уменьшает снабжение плода кислородом и, зависимо от степени отслойки, может потребоваться кесарево сечение. Отслойка случается в большинстве случаев в направление третьего триместра либо во время родов. Хотя это время от времени случается в отсутствие видимых обстоятельств, больший риск у женщин с высочайшим кровяным давлением либо курящих и много пьющих. В том случае кровотечение невелико, схватки длятся и сердцебиение плода остается в норме, докторы обычно допускают обычное продолжение родов. В неприятном случае делается кесарево сечение.
Угроза разрыва матки
Эта ситуация появляется или при повторных родах, в том случае 1-ые проводили при помощи кесарева сечения, или после других полостных операций на матке, после которых остался рубец. При обычном заживлении стены матки мышечной тканью разрыв матки не угрожает. Однако случается так, что рубец на матке оказывается несостоятельным, другими словами имеет опасность разрыва.
Несостоятельность рубца определяется данными УЗИ (толщина рубца наименее 3 мм, его контуры неровные и имеются включения соединительной ткани). На несостоятельность рубца на матке может указывать и осложненное направление послеоперационного периода после первой операции: увеличение температуры тела, воспаление матки, долгое заживление шва на коже.
Делается кесарево сечение и после 2-ух либо более предыдущих операций кесарева сечения, так как эта ситуация тоже увеличивает риск разрыва матки по рубцу в родах. Создавать опасность разрыва матки могут и бессчетные роды в анамнезе, приведшие к истончению стены матки.
Очевидно, в каждом случае состояние рубца проверяется на УЗИ персонально и не один раз в направление беременности. Так что о несостоятельности рубца на матке доктор знает заблаговременно, и может назначить плановое кесарево.
Механические препятствия
Так же заблаговременно есть возможность найти такое показание к кесареву сечению, как механические препятствия, мешающие родам через естественные родовые пути. Это может быть, к примеру, миома матки, расположенная в области перешейка, опухоли яичников и т.д. В большинстве случаев это препятствие определяется на УЗИ, и на его основании доктор назначает плановое кесарево. То же самое касается опухолей и деформаций костей таза, которые тоже помешают ребенку пройти по родовым путям.
Болезнь мамы
В том случае у будущей мамы диабет, нездоровые почки, астма, гипертония, преэклампсия (токсикоз), сердечное либо другое тяжелое болезнь, в том случае ребенок сможете не перенести стресс от схваток и родов через естественные пути. Присутствие герпеса во влагалище либо около него также является показанием к кесареву сечению, так как ребенок может получить заразу при прохождении через родовой канал. Также показанием к операции нередко является близоукость мамы более 5 диоптрий и опасность отслоения сетчатки, что приводит к слепоте. В этом случае для исключения потуг применяется кесарево сечение.
Многоплодная беременность
Возможность кесарева сечения при рождении двойни (либо большего числа близнецов) выше из-за вероятных осложнений — подобных, как токсикоз, недоношенность, ягодичное предлежание и выпадение пуповины.
Повторное кесарево сечение
Новое кесарево сечение может производиться из-за того, что предпосылки для первого кесарева сечения сохранились, либо из-за того, что доктор либо пациентка выбирают кесарево сечение родам через естественные пути. Также показанием может является нехорошее состояние послеоперационного рубца на матке после предшествующего кесарева сечения.
При следующих родах родоразрешение через естественные пути может быть и ближайшее время даже рекомендуется, в том случае нет мед показаний. В том случае таковой новый подход будет воспринят, процент повторных кесаревых сечений уменьшится.
Относительные противопоказания к кесареву сечению со стороны мамы
Заболевания мамы, не связанные с беременностью, при которых нагрузка естественных родов грозит жизни и здоровью мамы.
К подобным болезням относят любые сердечно-сосудистые патологии, заболевания почек, миопия высочайшей степени с переменами глазного дна, заболевания нервной системы, сладкий диабет, рак хоть какой локализации и некие другие заболевания.
Не считая того, показаниями к кесареву сечению являются обострения у мамы приобретенных болезней половых путей (к примеру, генитальный герпес), когда при естественных родах болезнь может передаться ребенку.
Отягощения беременности
Относительным показанием к кесареву сечению являются и некие отягощения беременности, которые могут сделать опасность жизни малыша либо самой мамы при родах естественным методом.
Сначала, это гестоз — позже отягощение беременности, при котором происходит расстройство функции актуально принципиальных органов, отдельно сосудистой системы и кровотока.
Томные проявления гестоза — преэклампсия и эклампсия. При всем этом нарушается микроциркуляция в центральной нервной системе, что может привести к томным осложнениям, как для мамы, так и для плода.
Упрямая слабость родовой деятельности
Относительным показанием к кесареву сечению является упрямая слабость родовой деятельности, когда начавшиеся нормально роды по какой-нибудь причине стихают, либо длительно идут в отсутствие приметного прогресса, а медикаментозное вмешательство фуррора не приносит. В том случае при всем этом приборы демонстрируют, что состояние плода усугубляется (к примеру, из-за гипоксии), то может быть оперативное родоразрешение.
Клинически узенький таз мамы
Ситуация, когда размеры таза женщины не соответствуют размеру предлежащей части малыша — это тоже относительное показание к кесареву сечению.
Нередко есть возможность слышать, что для первородящей женщины возраст старше 35 лет — это тоже показание к кесареву сечению. Это не совершенно так. Относительным показанием может считаться возраст старше 35 лет в купе с патологией.
Это означает, что в ситуации, когда более юный женщине есть возможность испытать рискнуть родить самой, женщине после 35 лет лучше этого не делать. Дело просто в том, что после 35 лет общее состояние здоровья женщины, чаше всего, ужаснее, чем в первой юности. Все же, все решается персонально, и сам по для себя возраст не является помехой для естественных родов.
Плюсы кесарева сечения
Медицинские показания относительные к кесареву сечению: список
Относительные показания к кесареву не исключают возможность родов вагинальных, однако являются серьезным поводом задуматься о их необходимости.
В таком случае вагинальное рождение может быть сопряжено с вероятностью серьезной угрозы для здоровья и жизни роженицы и ее малыша, однако этот вопрос должен решаться индивидуально.
Относительными медицинскими показаниями считают:
- заболевания и патологии сердечно-сосудистой системы у матери
- болезни почек
- миопия
- диабет
- злокачественные опухоли
- обострение любых хронических заболеваний
- поражения нервной системы
- гестоз
- возраст матери от 30 лет
- неправильное предлежание
- крупный плод
- обвитие
ВАЖНО: Сочетание нескольких относительных показаний можно расценивать, как показание абсолютное. В таких случаях проводят кесарево сечение.
Крупный плод — относительное показание к кесареву сечению
Показания
Показания к кесареву сечению могут быть абсолютными, когда иного выхода нет, так как на весах находятся жизнь и здоровье матери и ребёнка. Могут быть и относительными, когда угроза не так велика. В последнем случае спрашивают мнения супругов, согласны они на КС или нет. В зависимости от того, с чьей стороны обнаружены патологии, причины операции могут касаться состояний роженицы или плода.
Показания со стороны матери
- Узкий таз;
- риск разрыва матки;
- предлежание плаценты с отклонением от нормы;
- её отслойка;
- рубцы на матке;
- предыдущее корпоральное (брюшинное) кесарево сечение;
- Т или J-образный маточный надрез;
- ранее проводившиеся маточные операции любого характера;
- два и более уже проведённых КС;
- ВИЧ-инфекция;
- генитальный герпес;
- любого рода сердечно-сосудистые заболевания;
- проблемы со зрением;
- патологии пульмонологического, неврологического, гастроэнтерологического характера;
- травмы, опухоли любого происхождения органов малого таза;
- поздний токсикоз в тяжёлой форме;
- пластические операции, проводившиеся на промежности;
- свищи мочеполовые или кишечно-половые;
- гастрошизис — выпадение петель кишечника (это могут быть и другие внутренние органы) через расщелину в брюшной полости;
- тератома — опухоль яичников;
- инфекции брюшной полости;
- рак матки;
- слабая родовая деятельность;
- гестоз;
- сахарный диабет;
- преэклампсия — разновидность гестоза с явными признаками нарушения мозгового кровообращения.
Показания со стороны плода
- тазовое или поперечное предлежание;
- неправильное предлежание при многоплодной беременности;
- моноамниотическая двойня;
- слишком длительное обезвоживание у плода;
- сращение близнецов;
- задержка развития одного плода при многоплодной беременности;
- гипоксия плода;
- преждевременные роды.
Вот в каких случаях делают кесарево: медицинские показания для данной операции должны соблюдаться очень чётко. При их отсутствии одного только желания женщины рожать таким путём недостаточно. Для проведения полостной операции, которая будет иметь массу последствий для здоровья матери и ребёнка, нужны веские причины. Боязнь боли при родах к ним не относится. После выявления показаний принимается решение о КС и начинается этап подготовки.
Внимание! Если УЗИ показало, что в утробе развивается моноамниотическая двойня, она сможет появиться на свет исключительно путём кесарева сечения. Эти близнецы развиваются в одном пузыре, у них одна плацента на двоих, и они и не могут родиться самостоятельно без травм.
Риски кесарева сечения для роженицы
Как и любое другое хирургическое вмешательство, кесарево сечение может вызвать некоторые трудности и осложнения у роженицы. К их числу относятся:
- Заражение раны.
- Инфицирование внутренней слизистой оболочки матки – эндометрит. Его последствиями могут стать острые боли, необычные выделения из влагалища, а также лихорадочное состояние.
- Заражение мочевых путей.
- Развитие тромбоза вен, что при отсутствии экстренного лечения может обернуться разрывом сосудов или попаданием крови в легкие.
- Кровотечения.
- Повреждение мочевых путей, восстановить которое можно будет только хирургическим вмешательством.
Чтобы подобные осложнения не коснулись тебя, позаботься о том, чтобы перед кесаревым сечением тебе ввели специальный антибиотик. Под его воздействием инфицирование и заражение будет невозможным.
Но во время кесарева возможным остается еще одно опасное осложнение – «аспирация». Речь идет о ситуации, когда из-за рвотных рефлексов частички содержимого желудка попадают в легкие роженицы. Последствия аспирации очень тяжелые – отек или даже воспалительные процессы легких (аспирационная пневмония).
Предотвратить аспирацию можно. Для этого перед плановым кесаревым сечением роженице нельзя много кушать и пить, а еще лучше – заменить еду специальными изотоническими напитками, которые содержат равные количества соли и сахара, и не меняют осмотическое давление крови. Благодаря такой жидкости желудок у беременной останется практически пустым, однако ее тело получит достаточно энергии для того, чтобы перенести кесарево.
Осложнения при проведении операции
Несмотря на то, что кесарево сечение используется для снижения материнской и перинатальной смертности, данная операция не является абсолютно безопасной.
Возможные осложнения при оперативном родоразрешении:
- Ранение крупного сосуда (например, маточной артерии).
- При выраженном спаечном процессе в результате значительного изменения анатомии тканей в редких случаях возможно повреждение кишечника, стенки мочевого пузыря, аномально расположенных мочеточников.
- Кровотечение из плацентарной площадки.
- Образование гематомы.
- Гипотоническое кровотечение (при снижении сократительной способности матки).
Риски кесарева сечения для ребенка
Не существует статистических подтверждений того, что хирургическое изъятие малыша может вызвать такие осложнения для его здоровья, как повреждение нервных окончаний рук и шеи, внутричерепное кровоизлияние, церебральный паралич или летальный исход. Подобные осложнения возникают лишь в 20 случаях из 10 тыс., и далеко не всегда их связывают с действиями врачей.
Чаще всего у деток, рожденных путем кесарева сечения, сложности возникают лишь с дыханием, которое становится аномально учащенным (но и подобная тенденция скорее характерна тем малышам, которые появились на свет преждевременно). Но если женщину оперировали после 39 недели, риск развития проблем с дыханием у ее ребенка остается таким же, как и во время вагинальных родов.
Учащенное дыхание у новорожденных, которое в медицине именуется как «транзиторное тахипноэ», обычно сохраняется не более 3 дней. Лишь в некоторых случаях деткам предлагают дополнительное лечение при помощи кислорода. Но если дыхание твоего малыша действительно вызывает тревогу – проконсультируйся о возможном лечении с врачами.
Каким бывает кесарево сечение: разновидности операции
Кесарево сечение имеет сложную классификацию. Оно может проводиться по-разному и иметь соответствующие особенности. Предлагаем вам разобраться, какие виды такого способа родоразрешения бывают:
- Кесарево сечение по месту разреза матки и брюшной полости:
- Абдоминальное кесарево сечение – при нем врач делает разрез либо над лобком роженицы (шов получается горизонтальным), либо от пупка до лобка (шов получается вертикальным). Такой вид операции самый распространенный, проводится все очень быстро, чтобы ребенок не получил дозу наркоза, которую вкололи матери.
- Корпоральное кесарево сечение – при нем разрезается вся брюшная полость. При таком виде операции низка вероятность открытия сильного кровотечения.
- Экстраперитонеальное кесарево сечение – при нем делается продольный разрез живота, как при абдоминальном кесаревом сечении, но он немного смещен в левую сторону, чтобы рассекались только мышцы (женщинам, у которых было уже несколько кесаревых сечений или других операций этот вид родоразрешения противопоказан).
- Влагалищное кесарево сечение – это аборт, который проводится в I — II триместрах беременности, если у женщины произошла отслойка плаценты или ухудшилось самочувствие. При нем через влагалище рассекается только незначительная часть матки по передней стенке. Если отслойка плаценты случилась уже в III триместре, то делается малое кесарево сечение, при котором разрезается не только матка, но и шейка.
- Кесарево сечение по срочности проведения операции:
- Плановое кесарево сечение – к нему женщина готовится в течение всей беременности, если у нее есть противопоказания к естественным родам. Кесарево сечение могут также запланировать и на последних неделях беременности после того, как УЗИ покажет, что ребенок занял неправильное положение в утробе и не сможет самостоятельно появиться на свет без травмы или угрозы для жизни.
- Экстренное кесарево сечение – такая операция проводится, если естественные роды затянулись, возникли серьезные осложнения развития беременности (отслоилась плацента, женщина попала в форс-мажорную ситуацию – здесь может быть все, что угодно).
Любой из вышеперечисленных видов кесарева сечения сегодня проводится на очень высоком уровне профессиональными акушерами-гинекологами. Риск для здоровья женщины и ее ребенка минимален.
Методы анестезии при кесаревом сечении
Существует общий (эндотрахеальный) и региональный (эпидуральная или спинальная анестезия) методы обезболивания при кесаревом сечении.
Эндотрахеальная анестезия погружает роженицу в медикаментозный сон, а наркоз проводится в дыхательные пути через трубку. Общее обезболивание действует быстрее, но после пробуждения часто вызывает неприятные последствия: тошноту, боль в плечах, жжение, сонливость.
Еще по теме Кесарево сечение: плюсы и минусы операции Можно ли забеременеть через месяц после родов Естественные роды после кесарева сечения Состояние матки после кесарева сечения Возможные последствия кесарева сечения для ребенка и мамы
При «эпидуралке» делают укол в спинномозговой канал. Обезболивается только нижняя часть туловища. В течение операции роженица находится в сознании, но не чувствует боли. Видеть весь процесс не придется — медработники повесят на уровне груди беременной специальную ширму. После того, как наркоз подействовал, врач аккуратно разрезает брюшную стенку, затем — матку. Кроху вынимают уже через 2-5 минут. Как только родился малыш, мама может его увидеть и приложить к груди. Эпидуральная операция длится около 40-45 минут и прежде всего подходит мамам, которые переживают, что под наркозом не ощутят всей магии родов и не смогут увидеть первыми своих малышей.
Кесарево сечение: история возникновения
Кесарево сечение – это, оказывается, древняя операция. Таким образом родился известный всему миру полководец Юлий Цезарь. Именно он издал указ в своем государстве о том, что всем женщинам, которые не выдерживают родовых мук, нужно разрезать живот и доставать оттуда детей, чтобы они имели возможность жить. Есть легенда, что слово «кесарево» связано с именем «цезарь» (в некоторых источниках Юлий Цезарь пишется, как Юлий Кесарь).
- Древние китайцы тоже делали своим беременных дамам кесарево сечение. При этом они проводили операции на живых женщинах, которые умирали, как правило, после таких родов, потому что врачи тогда не знали, как зашить матку. Орган постоянно кровоточил, женщина из-за этого погибала.
- В 1500 году первую успешную операцию кесарево сечение провел швейцарец Якоб Нуфер. Он по специальности был ветеринаром, и в основном только кастрировал свиней. Однако, когда его жена 3 дня не могла разродиться, мужчина обратился к местным властям с просьбой, чтобы они дали ему разрешение разрезать жене живот и матку, чтобы на свет появился его сын. Разрешение Якоб получил. Ему удалось спасти жизнь жене и ребенку. К тому же, после этой операции сын прожил 70 лет, а жена родила ему еще несколько детей.
- Термин «кесарево сечение» вошел в официальную медицину только в 1600 году, благодаря научной деятельности французского врача Жака Гилльимо.
- В 1846 году кесарево сечение вышло на новый уровень. В ходе его проведения врачи стали использовать эфир в качестве антисептика. В результате этого намного снизилась смертность рожениц.
- Чтобы решить вопрос с послеоперационным кровотечением, из-за которого гибло очень много женщин, итальянский профессор Порро просто в ходе операции удалял беременной матку, чтобы она не кровоточила. Это спасало жизнь многим, но лишало возможности когда-либо еще родить ребенка.
- В 1882 году врач по имени Саумлнгер начал практиковать наложение на разрез матки швов из серебряной проволоки. Его нововведение стало переворотом в акушерстве.
- В ХХ веке стали уже использовать кетгутовые нити при наложении швов на матку и живот женщины. Смертность снизилась на 90%.
Сегодня даже применяется специальная анестезия при кесаревом сечении, которая позволяет роженице находиться в момент проведения операции в сознании и видеть появление на свет своего ребенка. Такой способ родоразрешения в Германии называется «императорское рождение». Роженица спокойно себе лежит на койке, все видит и осознает и при этом не испытывает никаких мук от схваток и потуг. Насколько это хорошо и плохо, мы расскажем вам далее в этой статье.
Как проходит операция, что происходит после нее?
Операция начинается с анестезии. Возможен общий наркоз, при местном на груди ставят специальную перегородку, чтобы не видно было процесс, который длится от 20 до 40 минут.
Извлекают малыша сразу, не позднее 5 минут.
Как проходит кесарево сечение:
- разрезается брюшная полость, затем матка и пузырь;
- врач сразу извлекает малыша;
- пока акушерка держит малыша, доктор выдавливает место;
- специальными нитями для операций, которые самопроизвольно рассасываются, зашивают матку. Затем брюшную полость;
- матка должна активно сокращаться для этого кладут на живот холод;
- роженицу отвозят в свою палату.
После хирургии нужно восстановление. Женщине назначаются обезболивающие препараты, поскольку ее беспокоят боли.
Также возможно антибиотики и препараты от вздутия живота. Запоры и газообразования после кесарева довольно распространенное явление.
Спустя сутки, врачи рекомендуют чаще двигаться и вставать с кровати. Для облегчения можно надевать послеродовой бандаж. Он помогает утянуть живот и уменьшить боль при ходьбе.
После операции необходима диета. В первый день разрешена только вода. Затем только легкая и жидкая пища.
Если на протяжении 3 дней работа кишечника налажена, мама переходит на обыкновенное питание, которое разрешено при грудном вскармливании.
Ход оперативных родов поэтапно
Нужно отметить, что существует множество методик проведения операции. Конкретную выбирает хирург в зависимости от ситуации, обстоятельств, анамнеза, показаний и собственных предпочтений. Существуют методики, при которых рассекается и ушивается потом каждый слой, есть методы, при которых рассечение тканей сведено к минимуму, и мышечную ткань просто вручную отводят в сторону. Разрез может быть как вертикальным, так и горизонтальным.
Низкий горизонтальный разрез в нижнем маточном сегменте считается наилучшим вариантом, поскольку такие швы лучше заживают, позволяют без проблем выносить последующую беременность и даже рожать второго ребенка естественным путем, если женщина этого захочет и не будет медицинских противопоказаний.
Каким бы ни был выбранный врачом метод родоразрешения, операция будет включать в себя основные этапы, о которых и расскажем подробнее.
Лапаротомия
Живот обрабатывают антисептиком, изолируют от других частей тела стерильной тканью и приступают к рассечению передней брюшной стенки. При вертикальном рассечении проводят нижнесрединную лапаротомию – делают разрез на четыре сантиметра ниже пупка и доводят его до точки, расположенной на четыре сантиметра над лобковым сочленением. При сечении горизонтальном, которое называется лапаротомией по Пфанненштилю, делают дугообразный надрез по кожной складке над лобком длиной от 12 до 15 сантиметров, при необходимости – длиннее.
Также может быть проведена лапаротомия по Джоэл-Кохен, при которой разрез проходит горизонтально ниже пупка, но значительно выше окололобковой складки. Такой разрез при необходимости можно удлинять специальными ножницами.
Мышцы аккуратно отодвигают, на время убирают в сторону и мочевой пузырь, чтобы случайно не ранить его. От ребенка врача отделяет всего лишь стенка матки.
Рассечение матки
Репродуктивный орган тоже могут рассекать по-разному. Если хирург – большой поклонник традиционной техники, он может сделать разрез по телу матки горизонтально, вертикально по срединной линии по методу Сангера либо лонный разрез по Фритчу, который проходит через всю матку – от одного ее края до другого.
Наиболее щадящим и рекомендованным в первую очередь считается разрез в нижнем сегменте репродуктивного женского органа. Он может быть поперечным по Русакову, полулунным либо вертикальным по Сельхайму.
Рукой или хирургическим инструментом врач вскрывает плодный пузырь. Если роды преждевременные, считается лучшим вариантом не вскрывать плодные оболочки, в них ребенку будет более комфортно появиться на свет, адаптация будет более легкой.
Извлечение плода
Наступает самый ответственный момент. При рождении ребенка физиологическим путем или во время хирургических манипуляций врачи одинаково волнуются, ведь вероятность травмирования плода при КС хоть и незначительная, но все-таки существует. Чтобы снизить такие риски, хирург вводит в матку четыре пальца правой руки. Если малыш расположен головкой вниз, ладонь врача подходит к затылочной части. Осторожно прорезывают головку в разрез на матке и выводят поочередно плечики. Если ребенок находится в тазовом предлежании, его извлекают за ножку или паховый сгиб. Если кроха лежит поперек, достают его за ножку.
Пуповинный канатик перерезают. Малыша отдают педиатру, неонатологу или медсестре детского отделения для взвешивания, установления прищепки на пуповину и других процедур. Если женщина не спит, то ей показывают ребенка, называют пол, вес, рост, могут приложить его к груди сразу после рождения. При хирургических родах под общим наркозом встречу мамы и малыша переносят на более позднее время, когда женщина придет в себя и оправится от анестезии.
Извлечение плаценты
Плаценту отсоединяют руками. Если она вросла, может потребоваться иссечение части эндометрия и миометрия. При тотальном врастании матку удаляют полностью. Также хирург проводит ревизию полости матки, проверяет, чтобы в ней ничего не осталось, проверяет проходимость цервикального канала шейки матки, если он непроходим, его расширяют вручную. Это нужно, чтобы лохии (послеродовые выделения) в послеродовом периоде могли беспрепятственно покинуть полость матки, не вызвав застоя и воспаления.
Ушивание матки
На разрезанные края матки накладывают однорядный или двухрядный шов. Предпочтительным считается двухрядный. Он более прочный, хотя времени на его наложение требуется несколько больше. У каждого хирурга своя техника наложения швов.
Главное, чтобы края раны были состыкованы как можно точнее. Тогда рубец на матке будет формироваться ровный, однородный, состоятельный, который не помешает выносить и следующую беременность.
Ушивание брюшной стенки
Апоневроз принято ушивать отдельными шелковыми или викриловыми нитями либо проводить непрерывный шов. На кожу накладывают скобы или швы отдельные. Иногда кожу ушивают непрерывным косметическим швом, который получается очень аккуратным.
Особенности послеоперационного периода
После родов новоиспеченную маму везут в послеоперационную палату, где врачи наблюдают за ее состоянием. Встать роженица с постели сможет только через 6 часов, ходить — через три дня. Потом женщине делают УЗИ, анализы, и если все хорошо — выписывают через неделю.
Восстанавливаться организм мамы будет 6-8 недель. В этот период нельзя поднимать тяжести, мочить швы и живот в течение первой недели. Также врачи не рекомендуют на протяжении 3-4 месяцев после кесарева сечения заниматься физическими упражнениями, возобновлять половую жизнь и принимать ванну — разрешается только душ. Снова планировать беременеть акушеры советуют не ранее чем через полтора-два года. И не стоит печалиться: даже если впервые женщина родила с помощью кесарева, то второй малыш все равно имеет шансы увидеть свет естественным путем.
Некоторое время после кесарева роженицу беспокоят швы — несколько недель рана ноет, болит, иногда зудит. Разрез на матке зашивают саморассасывающимися или съемными нитями. Последние снимают через неделю. Если вдруг возникли осложнения — нагноение или диастаз (расхождение) швов — немедленно обратитесь к врачу.
Как долго заживает шов?
Боль в области шва будет наиболее сильной на 1—3 сутки после операции, затем ее интенсивность постепенно снижается. Если на 5-6 сутки наблюдается неутихающая боль, возможно, в рубец вовлечены нервные окончания. Неприятные ощущения пройдут, но потребуется более длительный период.
Выписка при КС происходит на 5–7 день в зависимости от состояния матери и ребенка. При этом женщина уже может спокойно передвигаться.
Когда же шов становится незаметен? Это зависит от способности тканей к регенерации и используемого шовного материала. Кетгут полностью рассасывается за 30 дней, Викрил — за 2-3 месяца, Максон — примерно через полгода.
Адаптация к нормальной жизни после операции кесарево сечение
Полное восстановление тканей, целостность которых была нарушена во время кесарева сечения, наступит только через 6 недель. Тем не менее, даже в этот период женщина сможет практически полноценно ухаживать не только за собой, но и за своим малышом.
В период восстановления после кесарева женщине не рекомендуется выполнять спортивные упражнения, переносить тяжести и заниматься сексом. Приступать к подобным задачам стоит только после возвращения уверенности в своих силах и исчезновения опасности разрыва швов. Обратись к врачам, если не можешь самостоятельно определить состояние своей послеоперационной раны.
К вождению автомобиля также не стоит приступать сразу после кесарева, так как сидячее положение может быть неудобным для тебя, а необходимость нажимать педали может вызвать боль в области рубца. Учти, что многие страховые компании не соглашаются компенсировать ущерб при вождении автомобиля женщиной после такой операции. Поэтому, перед тем, как садиться за руль, стоит дождаться полного заживления ран.
Особенности восстановительного периода после кесарева сечения
Самое сложное после кесарева сечения – это процесс восстановления. Он включает в себя очень много ограничений, которые не дают новоиспеченной маме полноценно жить и ухаживать за своим новорожденным ребенком:
- Нужно питаться только диетической едой. В рацион должны входить продукты, которые не провоцируют возникновение аллергических реакций и стимулируют восстановление работы пищеварительного тракта.
- Чтобы избавиться от лишнего веса, набранного за период вынашивания ребенка, нужно выждать не менее 9 месяцев после родов. Заниматься собой нужно очень осторожно, чтобы не возникло разрыва шва.
- Матка будет восстанавливаться дольше после кесарева сечения. Поэтому выделения из нее будут продолжаться 2-2,5 месяца.
- Заниматься сексом женщине, пережившей кесарево сечение можно только спустя 4 месяца и то, после того, как она посетит врача, и тот убедится, что никакой угрозы для жизни половой акт не составит.
- Женщине придется первое время постоянно обрабатывать свой шов, который может кровоточить и сочиться. Это очень болезненный процесс – обрабатывать рану и делать повязки, но его никак нельзя избежать, чтобы не внести в нее инфекцию.
Колоссальную психологическую поддержку каждой новоиспеченной маме должны оказать ее родные. Всю работу по дому им нужно взять на себя, чтобы женщина после операции могла восстановиться.
Возможны ли естественные роды после кесарева?
Через два месяца организм полностью восстанавливается после операции. Вновь разрешены интимные отношения, однако врачи советуют предохраняться еще пару лет.
После можно будет беременеть и возможно рожать самостоятельно. Все зависит от того, как качественно зажил рубец, в каком состоянии матка и так далее.
Во время вынашивания ребенка врач будет наблюдать за состоянием матери и плода.
При отсутствии противопоказаний велика вероятность естественных родов.
Восстановительный процесс
Восстановление может занять длительный период. Считается что оно происходит в течение двух месяцев. Восстановление проходит в два этапа. Первый осуществляется в больнице. Специалисты назначают ежедневную обработку швов. Технический процесс совершается с помощью антисептических растворов. Также пациентка наблюдается гинекологом. Следует исключить скопление жидкости в полости матки и кровотечение. Только после этого можно выписывать маму домой.
В домашних условиях необходимо придерживаться специальной диеты. После проведения хирургического вмешательства наблюдается снижение всасывательной способности кишечника. Это может вызвать проблемы с дефекацией. Чтобы избежать проблем нужно правильно питаться. Диета исключает соленые, жареные и жирные блюда. Рекомендуется отказ и от различных фруктов, содержащих кислоты. Соблюдение всех этих условий способствует быстрому заживлению ран.
Также необходимо отказаться от переноса тяжестей. Особенно это рекомендуется в первые дни после родов. При напряжении мышечного каркаса может произойти расхождение швов. Данное обстоятельство относится и к ношению ребенка на руках. Если женщина этого не делает, длительность заживления увеличивается.
Многие пары длительное время не могут забеременеть. Это вызывает волнение и в ходе беременности. Для сохранения здоровья матери и плода используется хирургическое воздействие. Сделать его просто. За консультацией необходимо обратиться к лечащему врачу.
Плюсы и минусы
Конечно, самым главным плюсом есть рождение малыша, в то время как естественные роды невозможны.
Кроме этого можно выделить:
- Половые органы остаются в целостности, нет разрывов и швов.
- Не страдает мочеполовая система.
- Роды проходят быстрее обычного родового процесса.
Кроме положительных моментов маме нужно быть готовой и к отрицательным последствиям, а именно:
- Чувство отчуждения к малышу, материнский инстинкт может проснуться гораздо позже, чем при естественных родах.
- Восстановление после операции дольше.
- Исключаются физические нагрузки, первые дни нельзя брать ребенка на руки.
- Шрам на теле.
- Возможные болевые ощущения швов.
Важно! Если вы настроены на роды через операцию, проконсультируйтесь с врачом и узнайте все о кесаревом сечении. Не исключайте возможность естественных родов только лишь из-за болевых ощущений.
Преимущества и недостатки
Мнения о том, насколько оправдана операция кесарева сечения без наличия к ней прямых показаний, у врачей различных стран существенно отличаются. В ряде государств на первое место ставится желание женщины – стремящейся избавить себя от разрывов внешних половых органов, неизбежного расширения влагалища, а также родовых болей. Всемирная организация здравоохранения стоит на других позициях – упирая на то, что избавление от одних неприятных последствий может принести другие (проблемы с лактацией, длительное послеоперационное восстановление и т.д.).
Поскольку единого подхода к тому, как и почему выбирать тот или иной путь, в настоящий момент не существует – перечислим основные плюсы и минусы родов с помощью кесарева сечения.
Достоинства
- первое важное преимущество состоит в том, что операция продолжается не более 20-40 мин. (в то время как традиционное родоразрешение бывает длиться больше 12 часов);
- вторым достоинством является сохранение в целости и сохранности половых органов (что особенно важно для женщин, живущих активной половой жизнью).
Недостатки
Для мам:
- длительные болевые ощущения, которые окончательно проходят не ранее, чем несколько месяцев спустя;
- невозможность некоторое время жить полноценной жизнью (в том числе половой);
- остающийся на животе шрам;
- психологический дискомфорт (часть женщин ощущают себя «виновными» в том, что якобы произвели ребенка на свет не так, как должны были, естественным путем).
Для детей:
- частичное проникновение в кровь малыша препаратов для анестезии;
- ненулевая вероятность попадания в легкие младенца околоплодных вод;
- до сих пор не подтвержденные (хотя и не опровергнутые) утверждения, согласно которым дети, рожденные с помощью кесарева сечения, отстают в развитии от своих сверстников и психологически менее устойчивы.
Последствия операции
Из последствий после кесарева для матери можно выделить:
- швы после операции. Возможны осложнения, расхождения краев между прямыми мышцами;
- восстановление месячных. Если операция прошла без осложнений, то менструальный цикл быстро становится таким же, как и был, в другом случае это занимает много времени;
- половую жизнь в лучшем случае можно начинать через 2 месяца, с контрацепцией. В худшем по разрешению гинеколога после консультации. На протяжении 2-3 лет нельзя делать аборты и другие операции на матке;
- к полноценной физической нагрузке можно приступать не ранее чем через 8 недель;
- после операции часто колют различные препараты, антибиотики. Они влияют на грудное молоко, поэтому младенцев сразу не прикладывают к груди. Впоследствии матери тяжело наладить лактацию.
Для ребенка операция это тоже стресс. Он не проходит родовые пути, поэтому считается, что его адаптация наступает гораздо позже.
В редких случаях в кровоток ребенка поступают вещества наркоза, которые угнетают нервную систему новорожденному и развивают некоторые заболевания.
Осложнения
Самые распространенные осложнения после операции по рождению ребенка:
- появление спаек;
- кровотечение;
- воспалительный процесс, повышение температуры;
- гнойные выделения на швах;
- отек и покраснение, расхождение рубца;
- появление уплотнений.
Некоторых осложнений можно избежать, если придерживаться послеоперационного режима. Но большинство из них зависят от удачно проведенного кесарева сечения.
Когда проводится вмешательство
Следует знать, что такое кесарево сечение. Это хирургическая форма искусственных родов. Как и все операции сечение проводится в определенные сроки.
Женщины задаются вопросом, на какой неделе делают кесарево сечение. Часто воздействие осуществляется в конце последнего триместра. Многим оно проводится на 38 неделе. Но иногда по различным причинам вмешательство проводится раньше. Безопасным сроком считается 36-я неделя. Во сколько недель делают вмешательство зависит от акушерской даты предполагаемых родов. Именно по ней ориентируется врачи перед тем, как делают кесарево сечение.
Подготовительные мероприятия
Как и все операции кесарево требует определенной подготовки пациентки. Мероприятия зависят от того, какие виды кесарева сечения будут применяться и на каком сроке делают операцию. Выделяются общие требования, обязательные к исполнению перед тем, как проводится вмешательство:
- очищение кишечника от продуктов жизнедеятельности;
- особенности питания;
- врачебное обследование.
Женщина должна лечь в больницу за несколько дней до операции. Перед началом процедуры она должна пройти полное обследование. Этот процесс необходим для исключения инфицирования ребенка. Берется проба крови, моча и бактериальный посев микрофлоры влагалища.
За сутки до сечения женщине назначается специальное питание, которое способствует быстрому опорожнению. Если самоочищение не происходит, то назначается клизменная процедура. В утреннее время пациентке запрещается есть, питье устраняется за 3 часа до сечения. Только после всех этих мер разрешается хирургическое вмешательство.
Диета и физические нагрузки
После КС максимальный вес, который может поднимать женщина в течение 2 месяцев, составляет 3-4 кг. Важно, чтобы в первые послеоперационные дни рядом был близкий человек, берущий на себя заботу о ребенке.
Первая физическая активность — в первый же день после операции. Это шевеление пальцами и стопами, сгибание-разгибание ног в коленях, поднятие рук над головой, повороты головы в стороны, аккуратные повороты на бок. После выписки медленные прогулки — полезный и безопасный вид нагрузки.
Питание в первые сутки после операции сводится к употреблению воды с лимоном. На 2-е сутки можно употреблять нежирный бульон, после — творог, йогурт, мясные тефтели. Продукты вводят в рацион постепенно, соблюдая принципы дробного питания.
Кесарево сечение — процедура, которую нельзя «просить» у врача, и от которой нельзя отказываться при наличии показаний. От верно принятого решение зависит здоровье или даже жизнь мамы и новорожденного. Рекомендуется подготовиться к процессу психологически, обсудить возможные последствия с врачом, провести тщательное предварительное обследование.
Дома после КС
Если дома маму ждет старший ребенок, то надо стараться уделять ему внимание, но при этом не брать на руки. Также ни в коем случае нельзя нервничать. И конечно же не стоит забывать о своем рационе, который может стать более привычным, но все же употребление некоторых продуктов стоит отменить. Уже через 10-14 дней можно будет принять душ, а вот о ванной стоит забыть как минимум на полтора месяца. А на протяжении двух месяцев стоит избегать сильных физических нагрузок. И немаловажным вопросом будет контрацепция. Ведь планирование следующей беременности возможно только через два года.
Сколько раз можно делать кесарево сечение
Рекомендуется проводить не более 3 операций кесарева сечения. Рубец на матке не является ограничением для последующей беременности, однако стоит воздержаться от планирования ребенка не менее 2 лет. Запрещено как зачатие, так и прерывание беременности.
Известны случаи, когда женщинам проводилось 4-5 операций КС без ущерба для здоровья, однако риск осложнений с каждым разом все выше. В каждом конкретном случае следует ориентироваться на индивидуальные особенности организма.
Певица, дизайнер, бизнесвумен Виктория Бекхем перенесла 4 операции кесарева сечения, а Этель Кеннеди — 11 операций.
Плановое и экстренное кесарево сечение
Проведение плановой операции всегда предпочтительней, нежели в экстренном порядке.
Отсутствие должной подготовки к операции, организационные проблемы, психологическая неготовность женщины, — все это повышает риск осложнений.
Абсолютные показания к плановому кесареву сечению:
- Предлежание плаценты.
- Косое или поперечное положение плода.
- Два и более рубца на матке.
- Третья и четвертая степень сужения таза.
- Разгибательное вставление головки (переднетеменное, лобное, лицевое).
- Опухоли малого таза, препятствующие проведению естественных родов.
- Заболевания матери, при которых противопоказано проведение естественных родов (например, миопия высокой степени).
- Множественная миома матки больших размеров.
- Выраженный симфизит.
- Генитальный герпес в стадии обострения.
- Травмы матери в анамнезе (операции на тазобедренных суставах, костях таза, анкилоз тазобедренных суставах).
- Некоторые пороки развития ребенка (омфалоцеле, гастрошизис, гидроцефалия).
Относительные показания:
- Тазовое предлежание плода в сочетании с крупным плодом, или разогнутой головкой.
- Рубец на матке.
- Возрастная первородящая.
- Беременность, наступившая в результате вспомогательных репродуктивных технологий.
- Длительное бесплодие в анамнезе.
- Многоплодная беременность.
- Хроническая гипоксия плода.
В плановом порядке кесарево сечение обычно выполняют на 40 неделе беременности, что обычно совпадает с предварительной датой родов.
Подготовка к операции:
- Вечером и утром за два часа до операции необходимо сделать очистительную клизму.
- Пациентка не должна есть и пить в день операции.
- Необходимо эластическое бинтование нижних конечностей для профилактики тромботических осложнений.
- В ночь перед операцией необходим отдых и полноценный сон.
В каких случаях делают экстренное кесарево сечение (абсолютные показания):
- Отслойка плаценты.
- Выпадение петель пуповины.
- Выпадение частей плода
- Клинически узкий таз.
- Преэклампсия.
- Эклампсия.
- Угрожающий разрыв матки.
- Дискоординация родовой деятельности.
- Острая внутриутробная гипоксия плода.
- Агония женщины.
Относительные показания:
- Дородовое отхождение вод в сочетании с неготовностью родовых путей к родам.
- Слабость родовой деятельности.