03.04.2017
Что такое неходжкинская лимфома? Онкологическое заболевание, которое возникает в лимфоидных клетках ростков кроветворения.
Если сравнивать ее с лимфогранулематозом, то выживаемость пациентов составляет только 25% от всех диагностируемых случаев.
Это заболевание отличается от других форм раковых образований тем, что имеет совершенно другой биологический характер, совершенно другие симптомы, строение и прогноз.
В 1971 году, выдающийся немецкий хирург Теодор Бильрот, предложил называть это опухолевое новообразование неходжкинской лимфомой или раковым образованием.
О заболевании
Что такое неходжкинская лимфома? Она представляет собой одну из разновидностей опухолей лимфатического характера. Клетки новообразования по своей структуре отличаются от лимфомы Ходжкина, в связи с чем методы лечения последней патологии не подходят для терапии рассматриваемого заболевания. Кроме того, дальнейшее развитие НЛЗ трудно прогнозируемое.
Во многих случаях неходжкинские лимфомы прорастают в органы, никак не связанные с лимфатической системой. Патология также поражает лимфатические ткани, которые встречаются в:
- тимусе, или вилочковой железе;
- селезенке;
- миндалинах;
- тонком кишечнике.
Заболевание поражает в основном людей преклонного возраста в силу особенностей и причин ее развития. У детей НХЛ развивается очень стремительно, провоцируя появление других тяжелых патологий, что в итоге приводит к летальному исходу.
Согласно официально медицинской статистике, неходжкинские лимфомы диагностируются примерно у 4% людей, у которых обнаружены раковые опухоли.
Существующие виды лимфом
Прогнозировать ход течения болезни можно только после установления вида лимфомы, так как каждый из них имеет свои особенности, патологию и специфику лечения. Всего выделяется 35 основных типов заболевания, в т.ч. 5 типов относятся к разновидностям лимфом Ходжкина, а 30 видов считаются неходжкинскими.
Наиболее распространена лимфома Ходжкина, поражающая лимфатическую систему. Выделяется 5 основных подвидов данного типа заболевания: вид, обогащенный лимфоцитами; склероз узлов (нодулярный склероз); смешанно-клеточный тип (составляет до половины всех случаев проявления болезни); лимфоидное истощение; склероз с лимфоидным преобладанием. До недавнего времени прогноз по этому типу болезни был неутешительным, но сейчас разработаны способы лечения, дающие оптимистичное отношение к выздоравливанию.
Неходжкинские лимфомы составляют длинный ряд неопластических заболеваний, проявляющихся из лимфатических клеток. Они относятся к группе так называемых лимфосарком. Очень часто этот тип болезни объясняется инфицированием вирусом Эпштейна-Барра. В целом выделяется много подвидов, которые группируются в медленно развивающиеся индолентные варианты; в прогрессирующие агрессивные виды и в подгруппу со средней активностью, но поражающую внутренние органы (в первую очередь селезенку) без повреждения узлов, называемую экстранодальной. Выживаемость в этой группе имеет разный прогноз: для индолентного течения болезни – достаточно оптимистичный.
К характерным морфологическим видам неходжкинской лимфомы можно отнести: В-клеточный тип в маргинальной области; МАLT-лимфому; фолликулярные разновидности, которые обладают очень хорошим прогнозом на выживаемость при своевременном лечении. В то же время к этой большой группе относятся подтипы с достаточно отрицательным прогнозом: Т-областный вид и Т-клеточные варианты периферического характера.
Из характерных экстранодальных форм заболевания можно выделить лимфому кожи, лимфому желудка и желудочно-кишечного тракта, лимфому Беркитта. Последний вид характеризуется наиболее активным ростом злокачественной опухоли, поражающей ряд органов, в т.ч. селезенку.
Причины
Причины, провоцирующие развитие рассматриваемой патологии, пока до конца не изучены. Большинство неходжкинских лимфом образуются из так называемых В-клеток, однако ряд опухолей формируются за счет мутации Т-клеток. Известно, что даже после возникновения последнего процесса, не у всех детей в дальнейшем выявляется злокачественная опухоль в лимфатической системе.
О причинах развития данной патологии известно лишь то, что она появляется вследствие воздействия ряда факторов:
- Инфицирование организма вирусами различной этиологии (ВИЧ и другие).
- Врожденные патологии иммунитета.
- Язва желудка, длительное течение которой спровоцировало появление хеликобактер пилори. В этом случае лимфома возникает в желудочных тканях.
- Возрастные изменения организма.
- Трансплантация органов, при которой подавляется иммунитет человека.
- Ожирение.
- Химиотерапия и лучевое облучение, применяемые при лечении других заболеваний онкологического характера.
Немалое влияние на состояние организма оказывает среда обитания. Негативная экологическая обстановка и регулярный контакт с химическими веществами способствуют злокачественной мутации клеток. В ряде случаев неходжкинские лимфомы развиваются на фоне длительного приема лекарственных препаратов.
Что может послужить причиной возникновения заболевания
Причины возникновения неходжкинской лимфомы еще не выяснены до конца. Косвенно же на развитие болезни и дальнейший прогноз могут повлиять следующие факторы:
- работа с агрессивными химическими веществами;
- проживание в районах с неблагоприятной экологической обстановкой;
- тяжелые вирусные инфекции, в частности – вирус Эпштейн-Барра;
- воздействие ионизирующего излучения.
Еще можно отметить, что мужчины болеют лимфомой неходжкинской несколько чаще, чем женщины. Также вероятность обнаружения заболевания увеличивается с возрастом: по статистике, среди заболевших основную часть составляют люди старше 40 лет. От возраста часто зависит и форма болезни: у детей и молодых людей чаще возникают симптомы малоклеточной формы болезни или лимфомы Беркитта, у пожилых обычно наблюдаются фолликулярные лимфомы.
Симптоматика заболевания
Проявление симптомов неходжкинской лимфомы зависит от характера самого заболевания. Если патология агрессивно развивается и отличается повышенной злокачественностью (чаще наблюдается у детей старше 5 лет, чем у пожилых людей), то о наличии новообразования свидетельствуют опухание небольшого участка кожи, возникшего вследствие увеличения в размерах лимфатических узлов.
Они локализуются в основном:
- на голове и затылке;
- в паховой области;
- в подмышках.
Развитие подобных новообразований в большинстве случаев не сопровождается появлением болевого синдрома. Несмотря на то, что опухоль проявляется в указанных областях, она может развиваться в иных частях тела: груди или брюшной области.
Постепенно патогенные клетки распространяются по организму, поражая ЦНС, печень и селезенку. Это приводит к образованию симптомов, характерных при поражении указанных органов.
О наличии неходжкинской лимфомы свидетельствует рост температуры тела. Позднее у пациента наблюдается резкое снижение массы, которое может происходить на фоне повышения аппетита. Также злокачественная лимфома проявляется себя в виде:
- обильного выделения пота в ночное время;
- общей слабости;
- повышенной утомляемости;
- зуда, ощущаемого на всей поверхности тела;
- лихорадки.
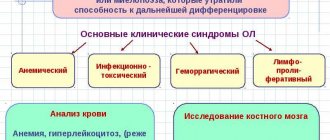
Среди явных признаков, которые могут указывать на образование злокачественной опухоли в лимфатической системе, выделяются симптомы анемии. Они характеризуются учащающимися случаями инфицирования организма на фоне снижения количества белых клеток крови. О месте локализации новообразования свидетельствуют следующие проявления:
- Болевые ощущения, возникающие в области живота. Расстройства кишечника, выражающиеся в виде рвоты, диареи и запоров. Эти признаки указывают на то, что лимфома образовалась в брюшной полости.
- Хронический кашель и одышка. Они сообщают о поражении лимфатической ткани в груди.
- Боль в суставах.
- Головная боль, нарушение зрения и рвота. Эти симптомы означают поражение головного мозга и других органов ЦНС.
Какие способы лечения используют в борьбе с неходжкинской лимфомой
Химиотерапия
Во многом методы, при помощи которых будет производиться лечения, зависят от характера заболевании, размеров опухолей, стадии и злокачественности. Но в целом можно выделить следующие способы борьбы с болезнью:
- Химиотерапия. Именно она является основой лечения. На ранних (первой и второй) стадиях лимфом низкой злокачественности используют монохимиотерапию. Если же стадии тяжелые или лимфома ведет себя крайне агрессивно, то применяют полихимиотерапию. Иногда химиотерапию комбинируют с лучевой терапией, но вот облучение в чистом виде может помочь лишь на I стадии. Также лучевая терапия иногда применяется локально на тех участках, где новообразование ведет себя наиболее агрессивно.
- Хирургическое удаление опухоли. Разумеется, этот способ применяют лишь, если позволяет стадия и разновидность опухоли. При удачном применении лучевой терапии и хирургического вмешательства прогноз достаточно положителен: может наступить ремиссия сроком от 5 до 10 лет.
- Применение программ БАЦОП, ЦОП и т. д. Надо сказать, эти программы показывают достаточно хорошие показатели.
- Паллиативное лечение, рассчитанное на облегчение болей и улучшения качества жизни больного в той мере, в которой это возможно. Применяется на терминальных стадиях, когда прогноз неутешителен и шансы победить заболевание совсем невелики. Помимо медикаментозных средств пациенту может понадобиться помощь психолога, а также поддержка родных.
Стадии развития недуга
Как и другие формы раковых заболеваний, неходжкинские лимфомы развиваются в течение нескольких стадий:
- Первая стадия. Первая стадия патологии характеризуется локальным поражением лимфатической системы, исключая грудину и брюшную область.
- Вторая стадия. Область поражения распространяется на другие части лимфатической системы. Раковые клетки проникают в органы желудочно-кишечного тракта.
- Третья стадия. На третьей стадии лимфома обнаруживается по обеим сторонам диафрагмы. В дальнейшем опухоль проникает в брюшную полость.
- Четвертая, или терминальная стадия. Характеризуется тяжелым протеканием и негативным прогнозом развития. На этой стадии раковые клетки распространились по всему организму и поразили органы ЦНС, в том числе и костный мозг. Кроме того, метастазы наблюдаются в костях.
Лечение
Для лечения диффузной липомы В-крупноклеточного типа, применяют несколько стандартных методов:
- Лучевая терапия. Представляет собой облучение пораженной области рентгеновскими лучами. Применяется при ранних стадиях заболевания с дозой облучения не менее 40 Грей, при этом лучи направляются точечно, непосредственно на опухоль.
- Полихимиотерапия. Также как и лучевая терапия применяется для первой и второй стадии заболевания. На первой стадии проводят не менее 3 курсов терапии с использованием Блеомицина, Доксорубицина, Дакарбазина, Винбластина. Для второй стадии показано 6 курсов с применением Онковина, Доксорубицина, Циклофосфана.
- Химиотерапия. Представляет собой высокодозное лечение с использованием собственных стволовых клеток пациента.
- Костномозговая пересадка. Используется при неэффективности других методов. Для пересадки берут костный мозг от доноров, полученный через аспирацию подвздошной кости или грудины. Также, могут быть использованы гемопоэтические стволовые клетки, полученные из эмбриональной печени.
Введение костного мозга проводят внутривенно. Это обеспечивает полную приживаемость вводимых клеток. Костная пересадка сопровождается иммуносупрессивной терапией, которая включает препараты: преднизолон, циклофосфамид и азатиоприн.
Фото запущенной стадии
Классификация лимфомы
Рассматриваемый тип лимфомы классифицируется по нескольким признакам. В зависимости от скорости развития опухоли подобные новообразования подразделяются на:
- Индолентные. Патология протекает медленно и имеет благоприятный прогноз развития.
- Агрессивные.
- Высокоагрессивные. В большинстве случаев приводят к летальному исходу.
В зависимости от места локализации раковые опухоли делятся на:
- Нодальные. Новообразование поражает только лимфоузлы.
- Экстранодальные. Неходжкинская лимфома образуется в органах, не принадлежащих лимфатической системе.
Выше были приведены основные классификации, принятые в медицинской практике. По своему строению лимфомы бывают как мелко-, так и крупноклеточными. Существует также иные виды опухолей, характеризующиеся своими особенностями.
В качестве примера можно привести хронический лимфоцитарный и В-клеточный пролимфоцитарный лейкозы, плазмоклеточную миелому, внекостную плазмоцитому. Выше было указано, что в медицине принято выделять около 30 разновидностей неходжкинской лимфомы.
Некоторые из них будут рассмотрены ниже более подробно.
Прогнозы
Выживаемость при лимфоме зависит от 5 основных факторов:
- возраста пациента;
- наличия/отсутствия дополнительных заболеваний лимфатической системы;
- стадии поражения;
- общего состояния больного;
- анализа крови на ЛДГ, поступающей с лимфой.
Любые отклонения влекут за собой плохие прогнозы в отношении продолжительности жизни. В зависимости от выполнения или невыполнения этих условий, различаются несколько групп риска:
- При полном отсутствии или единичном неблагоприятном обстоятельстве фактор опасности считается минимальным.
- Присутствие 2-х негативных условий говорит о промежуточной стадии между низким и средним риском.
- При наличии 3-х неблагоприятных обстоятельств сообщает о высоком уровне.
- При 4 и более негативных факторах фактор риска самый высокий, прогноз неблагоприятный.
Выживаемость при лимфоме Ходжкина
Злокачественная гранулема неплохо поддается терапии. Возможно достижение полной ремиссии. Чем раньше будет начата борьба с патологией, тем благоприятнее прогноз для пациента. Согласно статистике, более 85% больных полностью излечиваются.
На выживаемость влияют следующие факторы:
- стадия патологии. Так, пациенты со 2 стадией, переходят в состояние ремиссии в 90% случаев, а с 3-4 — в 80%;
- метастазирование других органов;
- рецидив (повторное развитие) лимфогранулематоза после лечения. У 15-25% лиц, справившихся с заболеванием, оно повторяется вновь. В таком случае, прогноз относительно неблагоприятный.
Четких рекомендаций, направленных на предотвращение злокачественной гранулемы, нет. Рекомендуется укреплять иммунитет, оберегать организм от влияния вредных веществ, вести правильный образ жизни.
Прогноз лимфогранулематоза на 4 стадии является самым неутешительным. Терапия в данном случае направлена исключительно на облегчение состояния пациента, купирование сильных болевых синдромов и максимальную поддержку сердечной системы.
Лимфома ‒ тип рака с участием клеток иммунной системы, называемых лимфоцитами. Лимфома выявляется во множестве различных видов онкологических заболеваний (около 35). Но все болезни этого типа делятся на две категории:
Первый вид поражает только около 12% людей и в настоящее время является излечимым заболеванием.
Неходжкинский рак атакует лимфатическую систему организма, которая состоит из сосудов, что несут организму жидкость под названием «лимфа». Когда подтипы В- или Т-клеток начинают бесконтрольно размножаться, образовывается злокачественная трансформация. Аномальные клетки могут собираться в лимфатических узлах (одном или нескольких) или других тканях, таких как селезенка. Через лимфатическую систему опухоль быстро распространяется в отдаленные участки организма.
Лимфобластная опухоль
Данный тип опухоли характеризуется поражением брюшной области. В большинстве случаев недуг развивается бессимптомно. О наличие опухоли становится известно на последних стадиях развития или при обследовании указанной области. В связи с описанной причиной примерно 90% пациентов с лимфобластной опухолью погибают.
Одним из основных признаков этой формы рака является активное метастазирование. Патогенные клетки поражают печень, селезенку, спинной мозг и иные органы. Четвертая стадия развития опухоли сопровождается параличом нервной системы, что в дальнейшем приводит к необратимым и летальным последствиям.
Лечение лимфобластной опухоли предполагает применение методов, затормаживающих развитие новообразование. Хирургическое вмешательство в данных случаях малоэффективно ввиду того, что метастазы очень быстро распространяются по организму.
Симптомы
Как и любой другой рак, Неходжкинская лимфома в каждом конкретном случае протекает по-разному, однако специфические проявления болезни все же присутствуют. К ним относятся:
- лимфаденопатия – единичное, а по мере прогрессирования множественное поражение узловых лимфатических образований;
- экстрадональные опухолевые уплотнения – определяют место локализации аномалии – орган, в котором сформировалась онкология. Это может быть желудок, эпителиальные ткани, центральная нервная система;
- общая слабость организма – раковые клетки, поражая лимфозную жидкость, препятствую нормальному очищению организма, не успевая вывести в полном объеме токсины и продукты распада опухоли, что и вызывает общее физическое недомогание;
- повышение температуры – симптом, свойственный большинству раковых диагнозов, указывающий на наличие патологических изменений, происходящих в организме человека и его попытках самостоятельно справиться с опухолью;
- увеличение селезенки – происходит, начиная со второй стадии и по мере прогрессирования недуга, признак усугубляется;
- легочные и бронхиальные поражения – дыхательная система наиболее уязвимый орган к данной форме рака и именно этот признак онкологи считают одним из базовых в процессе диагностики заболевания.
Данный тип лимфом принципиально отличается от Ходжкинских по следующим критериям, отсутствующим во втором варианте новообразований:
- признак верхней полой вены, при полном поражении средостения находит свое проявление в отечности лица и гиперемии;
- при поражающем влиянии на тимус наблюдается значительное сдавливание трахеи, что провоцирует приступы кашля и частую отдышку;
- давление, оказываемое на мочеточник близлежащими лимфоузлами, вызывает почечную дисфункцию и как следствие, гидронефроз.
В чем заключается лечение доброкачественной лимфомы? Может ли она исчезнуть сама? В этой статье описаны особенности лимфомы мантийной зоны.
Информация о лимфоме Ходжкина, локализованной в https://stoprak.info/vidy/onkologicheskie-zabolevaniya-krovi/limfaticheskaya-sistema/sredosteniya-prichiny-raspolozhenie-metody-borby.html средостении.
Лимфоцитарная опухоль
Как и предыдущий тип опухоли, лимфоцитарная долгое время развивается бессимптомно. О ее наличии могут свидетельствовать опухоли на поверхности кожи, появляющиеся вследствие разрастания лимфатических узлов. Данное новообразование развивается из мутировавших В-клеток. С патологией в основном сталкиваются средневозрастные и пожилые люди.
Из-за бессимптомного протекания лимфоцитарная опухоль выявляется обычно в тот момент, когда она достигла четвертой стадии развития, а метастазы поразили костную структуру.
Одним из основных признаков, свидетельствующих о наличии злокачественного образования в организме, является увеличенные внутренние органы. На начальных стадиях нередки случаи поражения органов дыхания и селезенки.
Питание и диета при заболевании
Во время борьбы с патологией организм испытывает сильную нагрузку. Важно подобрать пациенту правильное питание. Пищу необходимо принимать небольшими порциями. Она должна содержать все полезные вещества. Из-за снижения аппетита может потребоваться введение в рацион вкусных блюд.
Чтобы предотвратить отеки и другие проблемы важно исключить:
- квашеные, маринованные продукты;
- жирную, жареную и тяжелую пищу.
Если в связи с отсутствием соли в рационе у больного падает аппетит, то можно разнообразить меню икрой, маслинами, но только в ограниченных количествах и совместно с применением препаратов, выводящих натрий. Ограничение соли не относится к случаям, когда пациент страдает от рвоты и диареи.
Опухоль в кишечнике
Лимфома кишечника встречается довольно часто среди пациентов, столкнувшихся с рассматриваемой патологией. Однако такая опухоль в основном развивается вследствие метастазирования новообразования, которое возникло в других органах. Среди характерных признаков, свидетельствующих о лимфоме в кишечнике, можно выделить следующие:
- диспепсия;
- боль в районе брюшной полости;
- рост селезенки;
- метеоризм;
- запоры;
- тошнота;
- появление сгустков крови в каловых массах;
- снижение аппетита.
Как правило, данная форма лимфомы развивается из-за мутации В-клеток, происходящих на фоне иммунодефицита.
Симптомы диффузной в-крупноклеточной лимфомы
Наиболее распространенными признаками заболевания являются:
- увеличение любых лимфатических узлов в размерах;
- температура тела выше нормы;
- слабость, быстрая утомляемость;
- повышенная потливость;
- чрезмерная потеря веса;
- снижение иммунитета, которое выражается в постоянных ОРЗ;
- сбои в работе системы пищеварения.
При локализации патологического процесса в органах брюшной полости или грудной клетки, возможно появление симптомов, перечисленных ниже:
- чувства распирания в животе;
- одышки;
- трудностей с дыханием;
- болезненных ощущений в пояснице.
Примерно 20% пациентов страдают от общей слабости, уменьшения работоспособности, плохой памяти, зуда кожи, лихорадки, усиливающейся в ночное время суток, мучительного кашля и неприятных ощущений в районе грудной клетки. Иногда ранняя стадия патологии не сопровождается какими-либо симптомами, а отклонения выявляются только путем проведения рентгенографии.
Опухоль в селезенке
Поражение селезенки наблюдается преимущественно у людей преклонного возраста. В течение начальных стадий развития опухоль никак себя не проявляет, но в дальнейшем о ее наличии свидетельствуют следующие симптомы:
- резкая потеря веса;
- чувство тяжести, возникающее в правом подреберье;
- повышенное потоотделение во время сна;
- малокровие;
- рост опухоли приводит к быстрой насыщаемости даже при условии, если человек съел мало пищи; гипертермия.
Болевые ощущения возникают после того, как опухоль начинает прорастать в соседние ткани. В дальнейшем выявляются раковые клетки в составе крови и костях.
Рецидивы болезни
При фолликулярной лимфоме рецидивы случаются довольно часто (особенно если это заболевание цитологического типа 3А), при этом каждая последующая ремиссия, как правило, короче предыдущей. При возобновлении заболевания необходимо повторно выполнить биопсию для исключения трансформации патологии в диффузную В-крупноклеточную лимфому. Как и при первичном обнаружении патологии, в период рецидива пациент может не нуждаться в срочном возобновлении терапии, если опухоль не растет, и отсутствуют неприятные симптомы (в любом случае решение принимает врач на основе клинических показателей). Тактика лечения возобновившейся фолликулярной лимфомы зависит от множества факторов, среди которых решающими являются: физическое состояние пациента, продолжительность предшествующей ремиссии и метод ее достижения. Так, если после первой терапии ремиссия сохранялась долго, то возможен возврат к той же схеме лечения.
Диагностика
Диагностика лимфомы преследует цель не только установить наличие опухоли, но и выявить ее текущую форму. Для этих целей проводится множество разных обследований, в том числе, анализ крови, УЗИ, рентген. Обязательно назначается биопсия пораженного органа.
Если опухоль выявляется в лимфоузле, то последний удаляется.
Дополнительно делается забор жидкости из брюшной полости, если в этой области выявлена опухоль. При обследовании костного мозга проводится пункция. После того как установлена форма заболевания (на основании проточной цитометрии, иммунологического и других видов анализов), назначается УЗИ, которое позволяет установить степень распространенности раковых клеток в организме.
Кроме указанных процедур проводят МРТ, КТ и позитронно-эмиссионную томографию (ПЭТ). Попутно проводятся ЭКГ с целью обнаружения явных признаков влияния злокачественного образования на сердце, обменные процессы. Последний метод позволяет также установить наличие инфекций в организме.
Прогноз и профилактика
В случае раннего выявления диффузной лимфомы и проведения полноценного курса терапии прогноз для пациента вполне благоприятный. В случае когда болезнь была обнаружена уже на 4 стадии, шансы на выживание незначительные. К сожалению, из-за длительного отсутствия клинических признаков, выявление лимфомы чаще приходится на поздние этапы развития.
Так как точные причины образования крупноклеточных лимфом не изучены, специфической профилактики этой патологии нет. Чтобы снизить риск заболеваемости, стоит придерживаться некоторых правил:
- избавиться от вредных привычек;
- вести здоровый образ жизни;
- избегать контакта с вредными веществами;
- регулярно проходить медицинское обследование.
Рекомендуем к прочтению Лейомиома матки (субсерозная, подслизистая, субмукозная) — лечение и симптомы
Успешность лечения во многом зависит от своевременности выявления патологии, поэтому если регулярно проходить плановое обследование в больнице, можно вовремя выявить недуг, что значительно увеличит шансы на выздоровление.