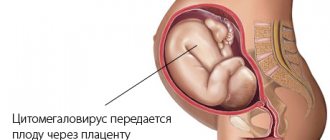
Асептическая рана
– это понятие не столько микробиологическое, сколько клиническое. Оно обозначает, что в данных условиях опасность развития хирургической инфекции минимальна.
Микробно-загрязненная или контаминированная рана
– это состояние, когда в рану попали микроорганизмы на общие и локальные механизмы защиты способны сдерживать их на стадии инкубационного процесса и в ране никаких клинических признаков инфекционного процесса нет. Принято различать
первичное
и
вторичное микробное загрязнение раны
. Первичное загрязнение наступает в момент нанесения повреждения и характерна для травматических и огнестрельных ран. Вторичное загрязнение раны, как правило, связано с нарушением правил асептики во время перевязок и часто является проявлением внутрибольничной инфекции.
Инфицированная рана
– это рана, в которой происходит развитие инфекционного процесса, обусловленного нарушением равновесия между микробами, попавшими в рану и защитными силами организма, что проявляется клиническими симптомами воспаления. При этом микробы начинают размножаться в глубь жизнеспособных тканей в лимфатические и кровеносные пути.
Клиническая картина ран
слагается из ряда клинических симптомов, главными из которых являются:
Боль.
Кровотечение.
Зияние.
4. Местные и общие функциональные расстройства
.
Боль
в момент ранения определяется повреждением рецепторов и нервных стволов, ее интенсивностью зависит от локализации и вида раны, а так же от состояния пострадавшего.
Пульсирующая боль, появившаяся в области раны спустя некоторый промежуток времени после ранения характеризует присоединение инфекционного процесса в ране.
Кровотечение
зависит от характера и диаметра поврежденного при ранении сосуда. Наиболее интенсивны и опасны кровотечения из полостей сердца и крупных артериальных и венозных стволов.
Зияние
– расхождение краев раны, связанное с эластическими свойствами кожи, более выраженная в ране, расположенной перпендикулярно направлению эластических волокон кожи (лангеровских линий), носящих название гребешков кожи, мышечных и фасциальных волокон.
Первая медицинская помощь при ранениях:
$ остановка кровотечения любым возможным способом (прижатие сосуда, наложение жгута, давящей повязки);
$ защита раны от загрязнения и инфицирования: обработка раны проводиться чистыми, лучше продезинфицированными руками;
$ прежде чем наложить повязку, необходимо с поверхности раны и соседних участков кожи удалить грязь, землю, обрывки одежды пинцетом, кусочком марли или ваты. После этого при наличии дезинфицирующих средств (Sol.Peroxydumhydrochloridum – 3 % раствор; Sol. Furacillinum 1:5000 – 500,0; Sol. Iodispirituosa 5%), необходимо 2 – 3 раза широко обработать кожу вокруг раны. Это предупреждает инфицирование раны с окружающей кожи после наложения повязки; (туалет раны)
$ Нельзя допускать попадания прижигающих антисептических веществ в рану (ожог), так как они могут вызвать гибель клеток – резкое усиление болей;
$ Накладывая асептическую повязку
, не следует касаться руками тех слоев марли, которые будут непосредственно соприкасаться с раной;
$ При наличии мелких инородных тел в ране (осколки стекла, металла) – удалить аккуратно с помощью пинцета или зажима;
$ Инородные тела из больших и глубоких ран может удалять только врач при производстве первичной хирургической обработки;
$ Не следует промывать или вытирать рану перед наложением повязки. Для фиксации повязки можно применять лейкопластырь, клеол, сетчато – трубчатые бинты;
$ Рану нельзя засыпать порошками, накладывать на неё мазь, нельзя непосредственно к раневой поверхности прикладывать вату – все это способствует развитию инфекции в ране;
$ Иногда к ране могут предлежать внутренние органы (мозг, кишка, легкое). При обработке такой раны нельзя погружать выпавшие органы в глубь раны, повязку необходимо накладывать поверх выпавших органов;
$ Применить анальгнтики (обезболить).
$ Обеспечение полного покоя поврежденной области за счет правильной иммобилизации и транспортировки;
$ Доставка в лечебное учреждение, где производят кроме лечения и профилактику столбняка.
Простая рана не так страшна — так думают многие. Но если ее плохо обработать, она может быстро превратиться в серьезную проблему. Вот как идентифицировать признаки развивающейся инфекции, чтобы вы могли избавиться от нее до того, как она вызовет настоящие неприятности.
Вы используете мыло при лечении микротравм
Удивлены, что увидели мыло в этом списке? Это всего лишь один из распространенных продуктов для здоровья, который может быть опасен для вас и вашей семьи. Обычное мыло для рук иногда раздражает кожу, что может замедлить процесс заживления и, в свою очередь, привести к заражению раны. Конечно, каждый человек по-разному реагирует на различные очищающие средства, все это сугубо индивидуально. Но зачем рисковать и использовать мыло для обработки микротравм? Лучше всего отказаться от применения грубых ингредиентов, а именно — мыла, а воспользоваться мягкими увлажняющими гелями и мазями. От них пользы куда больше, чем от мыла.
Основные виды осложнений при ранениях и их профилактика
Основными видами осложнений, которые могут возникнуть во время ранения, является кровотечение, инфицирование, интоксикация, пневмоторакс, гемоторакс, травматический шок.
Одним из самых распространенных и опасных видов осложнений является кровотечение. Кровь составляет около 7-8% массы тела, т.е. 5,2 кг, если масса 65 кг. При кровотечениях потеря 10% крови допустима, 30% — опасна, 50% — смертельна. Во время небольшого кровотечения свертывания крови начинается через 3 мин и заканчивается через 8 мин.
Под кровотечением понимают истечение крови из поврежденных кровеносных сосудов, что может быть первичным (возникает сразу же после поражения) и вторичным (появляется через некоторое время после травмы). В зависимости от типа поврежденных сосудов различают артериальные, венозные, капиллярные и паренхиматозные кровотечения.
Артериальное кровотечение — наиболее опасная, поскольку возникает при повреждения артерий; ведь за короткое время может вытечь значительное количество крови, потеря 2 л ее уже может привести к смерти. Признаком артериального кровотечения является ярко красную окраску крови, утечки пульсирующей струей или фонтанчиком.
Так же опасно венозное кровотечение. Ее характерным признаком является более темную окраску крови, отсутствие пульсирующей струи или фонтанчика. Зачастую эти два вида кровотечения возникают в местах повреждения магистральных кровеносных сосудов, расположенных близко к поверхности тела.
Капиллярное кровотечение — следствие повреждения мелких кровеносных сосудов (капилляров) кожи, подкожной клетчатки или мышц. Кровоточит вся поверхность раны.
Паренхиматозное кровотечение — возникает в случае повреждения внутренних органов (печени, почек, легких) и всегда опасно для жизни. Иногда оно имеет место при закрытых травм внутренних органов и ее трудно определить.
В зависимости от места излияния крови различают наружное и внутреннее кровотечения. Во время наружного кровотечения кровь вытекает через раны в кожных покровах, слизистых оболочках на поверхность тела. Во время внутреннего кровотечения, или кровоизлияния, кровь изливается в ткани органов или полости. Выливаясь в ткани, кровь насыщает их, образуя припухлость, которая называется инфильтратом
, или синяком. Если же кровь насыщает ткани неравномерно и вследствие этого они расходятся, образуя заполненную кровью полость, возникает
гематома
.
Первая медицинская помощь при кровотечениях
В зависимости от вида кровотечения и имеющихся средств, осуществляющих временную или окончательную остановку кровотечения.
Временная остановка кровотечения имеет целью предупредить опасную для жизни кровопотере, выиграть время для транспортировки больного и подготовки его к операции. Она может быть осуществлена несколькими способами:
• поднятием травмированной конечности вверх;
• наложением давящей повязки;
• максимальным сгибанием в суставах травмированной конечности;
• прижатием сосуда пальцем выше места повреждения;
• наложением жгута или закрутки.
Самый быстрый способ временной остановки артериального кровотечения — прижатие сосуда пальцем. Его используют при повреждении артерий. Артерии прижимают пальцами к расположенным рядом костям в местах, где они проходят близко к поверхности тела. После пальцевого прижатия артерий нужно наложить жгут (где это возможно) и стерильную повязку. В случае ранения головы с повреждением сонной артерии накладывают тугую повязку, под которую подкладывают прочный валик, сделанный из бинта и марли.
Резиновый жгут — лучший способ остановки артериального кровотечения. Его накладывают на бедро, голень, плечо или предплечье выше места ранения, но недалеко от самой раны, на одежду или прослойка из бинта или салфеток, чтобы не защемить кожу, с такой силой, чтобы остановить кровотечение, но не травмировать нервные стволы конечностей. Поэтому затягивание прекращают, как только наблюдается прекращение выливания крови. Если жгут наложен недостаточно сильно, артериальное кровотечение может даже усилиться, поскольку возрастает давление крови в артериях вследствие прекращения оттока крови венами. Прекращение кровоснабжения можно проконтролировать отсутствием пульса в периферических сосудах.
Помните, что жгут можно накладывать не более чем на 2 часа, но это предельный срок. Конечно жгут держат не более 1,5 часа летом и 1 час зимой. Без кровоснабжения клетки тканей организма гибнут довольно быстро, поэтому под жгут обязательно подкладывают записку, где указывают время его наложения. Перетянуть жгутом конечность тепло укрывают, особенно зимой. Рекомендуется применение противошоковых мероприятий.
Если по каким причинам потерпевший не был доставлен в медицинское учреждение и ему не была проведена хирургическая обработка раны в течение 1,5 ч, следует выполнить пальцевое прижатие артерии и ослабить жгут на 5-10 мин, чтобы избежать омертвения тканей. Затем нужно снова наложить жгут, но уже выше предыдущего места. Такую процедуру необходимо выполнять каждые 40 мин до момента доставки больного в больницу. При этом каждый раз нужно делать соответствующую отметку в записке.
При отсутствии жгута используют закрутки, сделанные из веревки, ремня или скрученной салфетки. При этом следует соблюдать осторожность, поскольку такие средства менее эластичны и могут быстрее привести к травмированию не только нервных стволов, но и тканей и мышц.
Максимальное сгибание конечности в суставе так же может способствовать временной остановке кровотечения. В этом случае конечность надежно фиксируют в положении, при котором истечение крови меньше.
Временную остановку наружного венозного и капиллярного кровотечений выполняют с помощью тугих повязок. Рану закрывают салфеткой или свернутым в 5-6 слоев бинтом, сверху кладут гигроскопическую вату и прочно забинтовывают. Чтобы уменьшить кровотечение, целесообразно поврежденную часть тела приподнять относительно положения туловища. Особенно опасными бывают кровотечения из вен с варикозным расширением на ногах. Такие вены могут лопаться, принося значительные повреждения. Помощь следует оказывать так же, как и при любой венозной кровотечения, но с особой осторожностью.
Потеря крови по-разному влияет на человека. Наиболее чувствительны к ней пожилые люди и дети. Потеря 300-400 мл крови может быть для них смертельной. При значительной потере крови развивается острое малокровие. В этих случаях человек жалуется на возрастающую слабость, головокружение, шум в ушах, жажду, тошноту, потемнение в глазах. Человек может потерять сознание. Появляются судороги. В таких случаях больного целесообразно положить на ровную поверхность для предупреждения обескровливания мозга, освободить от одежды шею, грудь.
В случае потери сознания можно сделать «самопереливание» крови, которое заключается в поочередном поднимании верхних и нижних конечностей. Это помогает лучшему притоку крови в жизненно важные органы. Если пострадавший в сознании, у него нет травм живота, его необходимо напоить горячим чаем или просто водой. Однако основным методом лечения острого малокровия является срочное переливание донорской крови, поэтому пострадавшего нужно как можно быстрее доставить в медицинское учреждение.
Кровотечение в грудную полость возникает во время ударов в грудь, переломов ребер, вследствие повреждения сосудов и заполнения одного или обоих плевральных полостей кровью. Это может быть причиной сдавливания легких, что, в свою очередь, затрудняет и даже прекращает дыхание. Симптомами являются бледный цвет лица, одышка, частый пульс. Помощь заключается в предоставлении телу потерпевшего полусидячее положение и прикладывании к груди пузыря со льдом. Конечно, пострадавший должен быть немедленно госпитализирован.
Кровотечение в брюшину возникает чаще вследствие разрыва печени или селезенки. Как и при кровотечении в грудную полость, кожа пострадавшего становится бледной, холодной и липкой, пульс — слабым. Человек испытывает жажду, сильную боль, может потерять сознание. Больного следует уложить на спину, на живот положить пузырь со льдом. Запрещается кормить пострадавшего и давать ему пить. Можно только смочить губы.
1
Пренебрегаете повязками
Если вы считаете, что это хорошая идея, чтобы ваша кожа дышала после первичной обработки любой микротравмы, подумайте еще раз. Не накладывая на рану повязку, вы подвергаете кожу заражению. Новые клетки должны мигрировать в соответствующие участки, чтобы рана быстрее заживала. Прикрывая ее повязкой, вы облегчаете и ускоряете этот процесс. Лучший способ помочь предотвратить развитие инфекции — нанести на рану мазь, которая должна всегда быть в вашем доме. Если вы не посещали доктора, то держите в своей аптечке хотя бы вазелин. Как известно, он предотвращает высыхание раны и образование струпьев, соответственно, она заживает быстрее.
Покраснение и припухлость вокруг раны
Это вполне нормально, когда кожа вокруг раны или царапины выглядит немного иначе. Появляется краснота, припухлость и даже маленький синяк. Главное — не спутать это со скоплением гноя. Паниковать стоит только в том случае, если эти симптомы ухудшаются, а рана не заживает. Например, краснота и легкая припухлость вокруг пореза или царапины часто являются признаками исцеления. Но когда этот цвет долгое время не исчезает или припухлость увеличивается, это говорит о том, что начался процесс заражения раны. Не затягивайте, обратитесь к врачу как можно скорее, чтобы избежать страшных последствий.
Осложнении укушенных ран
Более 150 различных заболеваний передаются от животного к человеку. Документально подтверждена передача таких заболеваний, как бешенство, болезнь кошачьих царапин (доброкачественный лимфоретикулёз), содоку («болезнь крысиного укуса»), туляримия, лептоспироз. бруцеллез, столбняк и другие. С укусами человека передаются гепатит, туберкулез, сифилис и другие заболевания. Инфекционные осложнения могут быть вызваны почти любыми видами бактерий, вирусами, спирохетами, грибами.
Нельзя забывать и о том, что само нападение животного является тяжелой психической травмой, что особенно опасно для ребенка или человека с сопутствующей патологией.
Укушенные раны отличаются инфицированиостью микрофлорой полости рта животного или человека. Они загрязняются обрывками одежды, микроорганизмами с поверхности кожи и из окружающей среды.
Анаэробные микроорганизмы составляют абсолютное большинство нормальной микрофлоры полости рта человека и животных, соотношение аэробов к анаэробам составляет 1:10, 1:100.
По мнению многих авторов, выход анаэробов за пределы мест естественного обитания, является причиной возникновения смешанных аэробно-анаэробных инфекций в местах укусов животными или человеком, а так же на кисти после удара по зубам.
При исследовании микробного пейзажа ран анаэробные неклостридиальные бактерии обнаруживаются в 30-95% случаев. В определенных условиях эти возбудители становятся причиной развития одного из наиболее грозных хирургических заболеваний — анаэробной неклостридиальной инфекции мягких тканей (АНИМТ). Наличие в ране анаэробно-аэробных ассоциаций ведет к характерным клиническим проявлениям инфекции, требует особой хирургической тактики и рациональной антибиотикотерапии.
К сожалению, конкретных данных о частоте выявления анаэробов при укушенных ранах и о частоте развития АИИМТ в литературе нами не обнаружено.
Анализ течения ран, нанесенных животными, показал, что морфологические признаки развивающихся осложнений раневого процесса начинают проявляться уже в ближайшие 4-6 часов после укуса и могут даже в столь ранние сроки привести к развитию гнойного процесса. Сочетание микробной обсемененности укушенной раны с грубыми анатомическими повреждениями увеличивает риск развития гнойных осложнений, приводит к длительному течению раневого процесса и сепсису.
По данным В.В. Остера и В.Ф. Чикина (1990) ссадины, нанесенные животными, нагнаивались в 6% случаев, поверхностные раны — в 9,6%, глубокие раны все заживали через нагноение.
Высокий риск развития инфекционных осложнений возникает при укушенных рамах кисти, суставов, глубоких ранах лица, головы, шеи и ушей. Особо высокий риск нагноения возникает при ранах, полученных в драке при ударе кулаком по зубам.
Хорошее кровообращение улучшает и ускоряет очищение укушенной раны, что уменьшает риск инфекции.
Укусы за кисть обычно имеют высокий риск инфекции из-за сравнительно бедного кровоснабжения многих структур в кисти. Так же особенности анатомического строения кисти делают адекватную обработку раны технически трудной. Травмы кисти и пальцев, в том числе укушенные раны, нередко приводят к нарушению функций кисти, потере трудоспособности, и даже к инвалидности пострадавшего.
По данным A. Stradi el al. (1988) риск развития инфекционных осложнений при укусах за кисть составляет 60-65%, при укусах за голень — около 4%, а при укусах за лицо достигает 35-37%.
Укушенные раны стопы встречаются реже, чем кисти или голени. Однако сложность биомеханики стопы, особенности ее лимфофлебодинамики, связанные с большой подверженностью силам гравитации, создают трудности при хирургическом лечении гнойных ран стопы и дальнейшей реабилитации больных.
При повреждениях нанесенных животными возможно заражение еще одной опасной инфекцией — столбняком. Поэтому всем получившим укусы животных или человеком необходимо проведение экстренной профилактики столбняка. Более 4% случаев столбняка развивается после укусов, особенно часто после укусов человека.
Гной зеленый и имеет неприятный запах
Если у вас есть на теле рана или глубокая царапина, то вот две вещи, за которыми нужно внимательно наблюдать: цвет и запах. Если вы видите, что из раны сочится зеленый гной или исходит неприятный запах, это признак того, что у вас гнойное заражение. Вам нужно срочно бежать к врачу. Но что, если на ране или царапине образовалось желтоватое вещество в виде пленочки? Не нужно волноваться. Врачи говорят, что это на самом деле называется грануляционной тканью, которая является частью процесса заживления. Однако не следует путать ее с гноем.
Что такое инфицированная рана и как ее лечить?
Каждому человеку хоть раз в жизни приходилось испытывать на себе, что такое инфицированная рана и насколько долгой и кропотливый процесс ее лечения. По классификации повреждений данный вид ран является наиболее опасным, при неправильном и запоздалом лечении может нанести здоровью огромный вред вплоть до ампутации конечностей или смерти.
Данная форма инфекции в ранах обусловлена нарушением баланса между микробами, которые попали в рану, и защитными свойствами организма. Особенно часто развивается инфекция у людей, страдающих сахарным диабетом и нарушениями кровообращения из-за ослабленного иммунитета, который не может в полную силу противостоять болезненного процесса. Ссадины и сбитые коленки у детей также является поводом для беспокойства.
Признаки гнойных ран
Бывают случаи, когда нет возможности оказать первую медицинскую помощь или обработать место повреждения, и тогда в ране начинается нагноение. Гноєродниє бактерии инфицируют рану, и в результате происходит общее заражение крови, которое может иметь плачевные последствия для потерпевшего.
Ярко выраженным признаком инфицированного состояния раны, то есть наличия в ней инфекции, является скопление отделяющегося навоза. Существуют некоторые особенности гнойных ран, которые помогают распознать их среди других видов повреждений.
Главными признаками наличия инфекции в ране считают:
- Боль в области раны, которая имеет пульсирующий и ноющий характер.
- Вокруг раны заметная припухлость.
- Краснота вокруг раны на расстоянии 1-2 см.
- Повышение температуры тела выше 37°С говорит о том, что инфекция начала распространяться по всему организму.
- необходимо остановить кровь (применить повязку или жгут);
- обработать кожу вокруг раны чистым тампоном с антисептическим средством (спирт, йод, перекись водорода);
- обработать саму рану хлоргексидином, раствором марганцовки или перекисью водорода;
- наложить стерильную повязку.
Данные симптомы могут дополняться общими нарушениями во всем организме: головокружением, тошнотой и слабостью.
Особенно опасным для человека и благоприятным для инфекции является период первых 6-8 часов, когда сильнее выражаются патогенные свойства микробного загрязнения. Для развития инфекции благоприятным является наличие отмерших тканей.
При тяжелой гнойной инфекции организм отвечает общей реакцией в зависимости от характера и масштаба местного процесса. Как только появляются симптомы в виде отеков и флегмон, эта реакция усиливается. Ярким ее представителем является лихорадка, которая проявляется в ухудшении самочувствия больного, усиливаются боли в ране, изменения в крови (увеличение лейкоцитов, появление белка и гиалиновых цилиндров).
Вернуться к змистуУскладнення при заражении гнойной инфекцией
Серьезным осложнением при заражении гнойной инфекцией сепсис – общее заражение организма микробами, которые попали в кровь.
Данное заболевание протекает на фоне нарушения защитных иммунологических реакций или в процессе длительного запущенного течения гнойного раневого процесса. При сепсисе наблюдается разный инкубационный период, который может длиться от двух дней до нескольких месяцев.
Данное состояние разделяют на острый, подострый и хронический сепсис. При тяжелом течении острый сепсис может закончиться смертью больного в сроки от 2 дней до 2 недель, подострый – от 16 дней до 2 месяцев, хронический – от 2 до 4 месяцев.
Острый сепсис характеризуется высокой температурой, что сопровождается лихорадкой. Состояние больного классифицируется как тяжкое. Кожа приобретает землистый оттенок. У больных слабо прощупывается пульс, начинается тахикардия, снижение артериального давления, нарастает анемия, появляются признаки лейкоцитоза. Состояние раны – сухое, с бледными грануляциями, она легко кровоточит, появляется белый налет. При малейшем подозрении на сепсис врачами проводится немедленное оперативное вмешательство. Это самый эффективный способ для того, чтобы спасти жизнь больному.
Вернуться к змистуЛикування инфицированных ран
Если в ране начали появляться гнойные выделения, это говорит о том, что в нее попала инфекция. Для быстрого заживления раны инфекцию нужно подавить, оказав пострадавшему необходимую помощь. Для начала следует обеспечить отток гноя. Если он скопился под образовавшейся корочкой на ране, ее отмачивают в перекиси водорода и снимают с помощью наложенного на полчаса бинта, смоченного в перекиси или другом антисептическом средстве. Если гной выделяется под кожей, его выдавливают из отверстия, которое делают по краю, где присох лоскут кожи.
Обязательными процедурами являются ежедневные обработки раны перекисью водорода. Если есть необходимость, гной нужно выдавливать. Мазь Левомеколь – хорошее средство, способствующее заживлению уже прочищенной раны. Рекомендуется ежедневно накладывать повязку с этой мазью на рану.
При остром нагноении (флегмоны, абсцесса) прибегают к хирургическому вмешательству. Рану вскрывают скальпелем производят иссечение нежизнеспособных тканей и забирают раневое отделяемое для проведения лабораторных исследований микрофлоры и ее чувствительности к антибиотикам. Рану промывают и сушат в течение нескольких раз, затем накладывают пропитанные физиологическим раствором тампоны в место гниения раны. Некоторым больным при сильных болях физраствор заменяют раствором новокаина. Накладываются швы, которые при хорошем результате заживления снимаются на девятые сутки.
Медиками очень успешно для заживления гнойных ран применяются салфетки с иммобилизованным трипсином, благодаря которому местные проявления воспалений исчезают уже после нескольких раз применения раствора. В первые сутки исчезают боли и шелушится раневое содержимое, улучшается показатель крови. Сроки очищения ран и их дальнейшее лечение после применения этих лекарств сокращаются в два раза. Высокая экономичность, эффективность и простота в применении – главные показатели препаратов иммобилизованного трипсина.
При определенных показаниях больным назначают анальгетики, антигистаминные и дезинтоксикационные средства. В течение всей терапии рекомендуется принимать иммунные стимуляторы. При угрозе распространения инфекции, согласно данным бактериологических анализов, врачами назначаются антибиотики. Контроль за ходом процесса выздоровления, лечением и адаптацией в послеоперационный период осуществляется медиками при перевязочных процедурах.
Большое внимание уделяется выраженности воспалительных процессов на все стороны раны, исследованием раневого материала и крови больного, а также исследованиям микробного спектра. Особое внимание врачи уделяют больным сахарным диабетом и людям, имеющим проблемы в системе кровообращения. Их лечение строится по другой схеме и имеет ряд особенностей из-за сложности заживления ран.
Вернуться к змистуНадання первой помощи
В полевых условиях лечения инфицированных ран состоит из нескольких этапов. Если пострадавшие находятся в походе, на отдыхе в лесу или горах, где нет медицинских учреждений, то весь процесс лечения лежит на команде. Для этого стоит запомнить несколько рекомендаций, направленных на оказание первой помощи при получении серьезной раны:
Если рана серьезная, то она зажжется уже через несколько дней. Для ее лечения нужно срочно обратиться к врачу в близлежащий населенный пункт.
Оставляя места цивилизации на длительное время, нужно иметь с собой запас медицинских препаратов для оказания первой помощи: антисептические средства, мазь Вишневского, Стрептоцид, Синтометацин. И, конечно, нужно обязательно помнить, что активное, своевременное лечение с комплексной и дифференцированной терапией, включение современных методик реабилитационных мероприятий поможет ускорить процесс заживления ран, осложненных инфекцией. Халатное отношение к проблемам здоровья может привести к непоправимой беде.
Вы плохо себя чувствуете
Хотя кажется, что признаки кожной инфекции будут проявляться только на вашей коже, это не всегда так. По мере распространения инфекции ваше тело усиливает контратаку. И это может привести к системным симптомам, таким как лихорадка, тошнота, психическое замешательство или просто легкое недомогание. Хотя все сугубо индивидуально, но если вы плохо себя чувствуете, а ваша рана долго не заживает, обратитесь к доктору. Пусть осмотрит рану и изучит ваши симптомы. Ссадина или царапина может стать более серьезной проблемой.
Когда ваша инфекция становится чем-то более серьезным
Инфекции кожи могут перерасти в серьезную угрозу, и это может произойти буквально в одночасье. Стафилококк — наглядный пример. Инфекции вызывают стафилококковые бактерии, микробы, которые обычно встречаются на коже здоровых людей. Это обычно не столь проблематично, когда бактерии вторгаются в ваше тело. Но стафилококковая инфекция может стать для человека смертельной. Есть много видов инфекций, вызванных бактериями стафилококка. Они характеризуются покраснением, отеком, язвами и, как правило, поражают участки кожи на ногах. Импетиго — опасное кожное заболевание, вызванное бактериями стафилококка. Это заразная и болезненная сыпь, которая обычно приводит к появлению больших волдырей, сочащейся жидкости и золотистой корочки. Обязательно обратитесь к врачу, если у вас есть какие-либо из этих симптомов или вы подозреваете, что инфекция начала прогрессировать. Врач назначит вам антибиотики и обработает очаг поражения, чтобы улучшить ваше состояние.
Раны начинают гноиться, когда в них из внешней среды попадают болезнетворные организмы. Они оказываются там сразу после травмы, если она нанесена грязным предметом (первичное заражение) или попадают внутрь в результате нарушения правил перевязки и лечения (вторичное заражение).
Инфекционный процесс приводит к воспалению и боли, мешает нормальному заживлению тканей и способен распространиться дальше, что приведет к интоксикации организма и сепсису. Важно вовремя распознать признаки заражения и как можно скорее устранить его. В этой статье расскажем о лечении гнойных ран на разных этапах воспалительного процесса.
Шулепин Иван Владимирович, врач травматолог-ортопед, высшая квалификационная категория
Общий стаж работы более 25 лет. В 1994 г. окончил Московский институт медико-социальной реабилилитологии, в 1997 г. прошел ординатуру по специальности «Травматология и ортопедия» в Центральном научно-исследовательском институте травмотологии и ортопедии им. Н.Н. Прифова.
В открытую рану легко попадают патогенные микроорганизмы, однако у нашего организма существуют свои механизмы защиты от заражения, поэтому воспалительный процесс развивается далеко не всегда. Обычно повреждения успешно заживают, однако есть факторы, которые подталкивают к нагноению. Они условно делятся на три группы: относящиеся к ране, к организму в целом и внешние условия.
Характеристики раны, осложняющие заживление:
- Изначальная загрязненность, посторонние элементы в раневой полости;
- Глубокий, извитой раневой канал, полости под кожей с узким выходом наружу (есть риск заражения анаэробными бактериями, экссудат плохо отходит и скапливается внутри);
- Сформировавшаяся гематома (кровь – отличная среда для размножения патогенной микрофлоры).
Характеристики организма:
- Иммунодефицитные состояния, врожденные и приобретенные;
- Хронические заболевания сосудов, сахарный диабет;
- Истощение организма из-за болезни, плохого питания;
- Детский и старческий возраст
Неблагоприятные внешние услови я:
- Неправильная обработка раны или ее отсутствие;
- Нахождение в антисанитарных условиях (грязь, повышенная влажность).
Итак, стоит быть особенно внимательным к сложным ранениям, загрязненным или неправильной формы, учитывать общее состояние организма, чтобы предупредить негативные реакции.
Инфицированные раны – это всегда неприятная неожиданность. Само по себе нарушение целостности кожи не представляет опасности для человека, но если к этому присоединяется бактериальная флора, начинается воспалительный процесс, что сопровождается повышением местной температуры, покраснением, болью и нарушением функции конечности и/или органа, на котором расположена рана.
Определения
Рана – это нарушение целостности кожи или слизистых механическим способом. Возможно повреждение подлежащих тканей и увеличение травмирующего состояния. Это один из видов травмы, которая всегда представляет угрозу для жизни и здоровья человека. Является важнейшим аспектом изучения в хирургии. Ранение – это травмирующая ситуация, которая приводит к появлению раны.
Клиника
Симптомы, которыми сопровождаются инфицированные раны, зависят от их количества и тяжести состояния. Существует несколько местных признаков, присущих любой травме такого рода.
- Боль. В момент, когда нарушается целостность кожи, повреждаются нервные окончания, а также выделяется значительное количество цитокинов и простагландинов, которые стимулируют неприятные ощущения. Чувствительность тканей на различных участках тела одинаковая. Наиболее выражена она у нервных стволов, надкостницы, в пульпе зуба, в брюшине и плевре. Паренхиматозные органы, как и мозг не имеют болевых рецепторов.
- Зияние раны зависит от ее ширины и глубины, а также от количества разорванных волокон. Больше всего наблюдается при повреждении мышц и значительного жирового слоя.
- Кровотечение. Этот признак тесно связан с местом ранения. Если повреждены крупные сосуды, особенно артерии, то кровопотеря будет значительной, а вот разрыв капилляров не нанесет значительного вреда здоровью.
- асептическая (после первичной хирургической обработки);
- загрязнена (микробные тела, но признаков воспаления пока нет);
- инфицирована (присутствуют покраснение, отек, локальное повышение температуры, боль и изменение функции).
- первичное натяжение (рана чистая, неглубокая, нанесенная острым предметом);
- вторичное натяжение (большое количество грануляций, инфицированные раны);
- заживление под струпом (коагуляционный некроз от химического ожога).
- полноценное очищение раны;
- обработка антисептиками;
- постановка дренажа для лучшего оттока инфицированной жидкости;
- стимуляция местной иммунной системы.
Если нанесена поверхностная рана, то общая реакция организма будет незначительным. Но при множественных глубоких резаных ранах симптомы будут обусловлены расположением травм, степенью кровопотери и присоединением вторичной инфекции. Это опасно развитием геморрагического или гиповолемического шока, гипоксией головного мозга, сепсисом и другими осложнениями.
Классификация ран
Для врачей существует единый справочник болезней, в который занесена инфицированная рана. МКБ 10 присвоило ему код Т80-Т88. Эта рубрика отвечает за травмы человека и их осложнения. Но существует и другая классификация. Например, по характеру оружия выделяют огнестрельную рану и ножевую. По режущему краю травмирующего агента можно выделить такие виды, как: колотые, резаные, рубленые, рваные, укушенные, ушибленные, размозженные и так далее. По форме полученного дефекта отмечают линейные, лоскутные, дырчатые повреждения. По глубине проникновения травмирующего агента различают поверхностные, проникающие, сквозные и тангенциальные раны. Существует классификация, которая указывает степени, на которые делится инфицированная рана (МКБ 10 этого не выделяет):
Заживление раны зависит от того, почему именно ее нанесли. Существует три варианта развития событий:
Раневой процесс
Раневой процесс – это последовательные изменения, которые происходят в ране в процессе ее получения и заживления, а также вызванные этим процессом реакции организма. Они направлены на то, чтобы отграничить очаг инфекции от сосудистой сети и удалить из него все патологические агенты. Универсальный способ, который придумала природа, для того чтобы защитить человека от последствий ранений, – это воспалительная реакция. Первая фаза раневого процесса основана на физической реакции тканей на травму. Сразу после ранения наблюдается гибель части тканей, их убой и кавитация, а также образование гематом. В первые секунды происходит сосудистый спазм, который сменяется резким расширением сосудов и кровотечением. Через небольшой промежуток времени кровоток замедляется, и образуется тромб. Параллельно с этим в ране накапливаются медиаторы воспаления, которые привлекают лейкоциты, фагоциты и тучные клетки. Бактерии, случайно занесенные на раневую поверхность, элиминируются и поглощаются местным клеточным иммунитетом. Еще через некоторое время вокруг раны появляется воспалительный вал из погибших клеток и отек. Сосудистая сеть сжимается, формируется вторичный некроз. Именно в этот момент появляется боль и нарушается функция пораженного участка. Вторая фаза раневого процесса наступает через трое суток, но четкой границы не существует. Воспалительный процесс продолжается, и травмы мягких тканей выходит инфицированная рана. Код МКБ изменяется на несколько пунктов. Механическое очищение раны, стимулирует рост грануляционной ткани, а удаление мертвых бактерий фагоцитами снижает воспаление. Начинается процесс регенерации, образуются новые кровеносные сосуды, разрастается плотная коллагеновая ткань, и на месте раны появляется свежий мягкий рубец. Через десять–четырнадцать дней наступает третья фаза – рубцевание и эпителизация. Коллагеновые нити становятся все более плотными, сосуды больше не прорастают. Одновременно формируется слой эпидермиса. Новый рубец имеет нежно-розовый цвет, но со временем капилляры исчезают, и он бледнеет, становясь практически незаметным. По этой схеме заживают все, не только инфицированные раны. Конечно, всегда присутствуют индивидуальные вариации этих трех фаз.
Реакция организма на инфицированную рану
Общую реакцию можно условно разделить на катаболическую и анаболическую фазы. Во время первой (до 4-го дня) все процессы жизнедеятельности усиливаются: повышается температура, ускоряется обмен веществ, человек теряет в весе, угнетается синтез белка и снижается проницаемость мембран клеток. Организм настраивается на регенерацию. Вторая фаза наступает на четвертые сутки после травмы, и все постепенно становится на свои места. Масса тела восстанавливается к предыдущему уровню, нормализуется обмен веществ, а вместе с ним и температура падает. Немного повышается активность гормонов надпочечников.
Заживление ран
Каждая ткань имеет определенную склонность к регенерации. Не все клетки одинаково хорошо производят себе подобных, особенно если это инфицированная рана (МКБ не дает никаких рекомендаций на этот счет). Скорость и качество заживления зависит от условий на пораженном участке. Если там сухо, чисто и нет посторонних тел или бактерий, то процесс будет протекать быстрее. И, соответственно, наоборот. Общее состояние организма тоже влияет на скорость регенерации. У молодых и здоровых людей заживление проходит легче, а вот наличие хронических заболеваний, большая кровопотеря или авитаминоз могут ухудшить течение заболевания и отсрочить процесс восстановления на несколько недель, а то и месяцев.
Хирургическая обработка ран
Цель первичной хирургической обработки – механическое очищение раны от некротизированных тканей, инородных тел и бактерий. Лечение инфицированных ран начинается с того, что кожу вокруг поврежденного участка вытирают ватным или марлевым тампоном, смоченным в спирте/физрастворе, а затем обрабатывают однопроцентным раствором йода. Операционное поле обкладывают стерильными салфетками, а после обезболивания края раны раздвигают и разводят в стороны. Это необходимо для того, чтобы было легче вынимать инородные тела и грязь. Например, если у пациента инфицированная рана стопы, то, скорее всего, в ней есть частички земли. Некротизированные ткани иссекаются. При необходимости рану можно увеличить для лучшего доступа во все слепые места и возможные карманы. Если повреждены крупные сосуды, то их перевязывают, а нервы сшивают. После того как хирург закончил удалять все лишнее, рану зашивают наглухо и накладывают асептическую повязку. Некоторые исключения упоминаются в МКБ. Инфицированная рана стопы, к примеру, должна оставаться открытой, так как в почве, которой она была загрязнена, живут анаэробные бактерии, вызывающие гниение. Зияющее повреждение обеспечивает постоянный доступ кислорода к тканям, а значит, не дает развиваться микроорганизмам.
Терапия гнойных ран
Клинические признаки, по которым можно определить, что у человека, например, инфицированная рана голени, появляются на вторые-третьи сутки от момента травмы. Этому способствует наличие признаков воспаления и патогенной или условно-патогенной флоры. При лечении таких повреждений следует ориентироваться на вид бактерии и подбирать соответствующий чувствительности антибиотик. Общий подход такой:
Общее лечение
Антибиотики остаются краеугольным камнем в лечении инфицированных ран. Препарат, способ введения, доза и кратность приема напрямую зависят от микроорганизма, вызвавшего нагноение. Если анаэробная флора, то лучше всего на нее влияет метронидазол и кландомицин в сочетании с сульфаниламидами. Нарушения функции иммунитета, как местного, так и общего, отражается на процессе заживления, поэтому необходимо поддерживать на нужном уровне. Мобилизация защитных факторов организма помогает избежать таких осложнений, как сепсис, лихорадка и другие.
Признаки воспаления
Их тоже делят на две группы: местные и системные .
Отметим, что инфицирование недолго остается локальным – всего 6-9 часов.
Болезнетворные микроорганизмы и отравляющие продукты их жизнедеятельности распространяются с током лимфы, вызывая реакцию всего организма.
Первые признаки воспаления:
- Кожа в месте повреждения становится горячей;
- Возникает покраснение вокруг раны;
- По краю образуется отек, припухлость;
- Ощущается ноющая, пульсирующая боль, которая усиливается при нажатии пальцем на край раны.
По мере распространения инфекции с током лимфы развиваются общие симптомы:
- повышение температуры тела;
- слабость и вялость;
- учащение сердцебиения;
- лейкоцитоз;
- увеличение и болезненность лимфоузлов, ближайших к ране.
При заражении патогенными микроорганизмами в месте поражения появляется гной. Сначала он жидкий и истекает из раны, потом густеет. Гной имеет неприятный запах, оттенок зависит от характера микрофлоры. Обычно он желтоватый или зеленоватый.
При хронизации воспаления образуется гнойный очаг с грануляционной тканью по краю – абсцесс (нарыв). Если рана нарывает, требуется помощь хирурга для вскрытия гнойника.
Осложнения ран. Основные принципы лечения. Инфекционные осложнения ран
Осложнения ран подразделяют на ранние и поздние.
К ранним
осложнениям относятся первичные кровотечения, ранения жизненноважных органов, травматический или геморрагический шок.
К поздним
осложнениям относятся ранние и поздние вторичные кровотечения,
серомы — скопления раневого экссудата в раневых полостях, которые опасны возможностью нагноения.
При образовании серомы необходимо обеспечить эвакуацию и отток жидкости из раны.
Раневые гематомы
образуются в ранах, закрытых швом, вследствие неполной остановки кровотечения во время операции или в результате ранних вторичных кровотечений. Причинами таких кровотечений могут быть подъемы артериального давления или нарушения в системе гемостаза у пациента. Раневые гематомы тоже являются потенциальными очагами инфекции, кроме того, сдавливая ткани, приводят к их ишемии. Гематомы удаляют посредством пункции или открытой ревизии раны.
Некрозы окружающих тканей
— развиваются при нарушении микроциркуляции в соответствующей области при операционной травматизации тканей, неправильном наложении швов и пр. Влажные некрозы кожи необходимо удалять из-за опасности их гнойного расплавления. Поверхностные сухие некрозы кожи не удаляют, так как они играют защитную роль.
Раневая инфекция
— ее развитию способствуют некрозы, инородные тела в ране, скопление жидкости или крови, нарушение местного кровоснабжения и общие факторы, влияющие на течение раневого процесса, а также высокая вирулентность раневой микрофлоры. Различают пиогенную инфекцию, которая вызывается стафилококком, синегнойной палочкой, кишечной палочкой и др. аэробами. Анаэробную инфекцию, в зависимости от вида возбудителя, подразделяют на неклостридиальную и клостридиальную анаэробную инфекцию (газовую гангрену и столбняк). Рожа — вид воспаления, вызываемый стрептококком и др. Через укушенные раны в организм может проникать вирус бешенства. При генерализации раневой инфекции может развиться сепсис.
Расхождения краев ран встречаются
при наличии местных или общих факторов, затрудняющих заживление, и при слишком раннем удалении швов. При лапаротомии расхождение раны может быть полным (эвентрация — выход наружу внутренних органов), неполным (сохраняется целостность брюшины) и скрытым (сохраняется кожный шов). Расхождение краев раны устраняется оперативным путем.
Осложнения рубцевания ран
могут быть в виде образования гипертрофированных рубцов, появляющихся при склонности к избыточному образованию рубцовой ткани и чаще при расположении раны перпендикулярно к линии Лангера, и келоидов, которые в отличие от гипертрофированных рубцов имеют особую структуру и развиваются за пределы границ раны. Такие осложнения приводят не только к косметическим, но и к функциональным дефектам. Хирургическая коррекция келоидов часто приводит к ухудшению местного статуса.
В практической работе военного патологоанатома нередко имели место различного рода нарушения в ходе речевого процесса, как-то: значительное удлинение срока заживления ран что требовало новых врачебных вмешательств и в ряде случаев представляло непосредственную угрозу для жизни раненых.
Понятие «осложнение раневого процесса» неразрывно связано с реактивностью организма с его способностью локализовать процесс в рамках раневой зоны, т.е. с потенциальной способностью его тканей как к воспалительным, так и к восстановительным процессам. Большое значение имеет объем и характер травмы, а также характер ее хирургической обработки и последующего ухода. Раны со сложным профилем и большой зоной травматического некроза значительно чаще сопровождаются осложнениями, чем с малой травматизацией окружающих тканей. Различные осложнения в ходе заживления ран мягких тканей могут быть разделены на две основные группы. В первой из них изменения в ране носят в значительной степени подчиненный характер, отражая изменения в общем состоянии раненого, Во второй группе осложнений рана сама является главным исходным пунктом для иммунобиологических сдвигов. Патологические процессы первично возникают в ней и вызывают реакцию всего организма.
В первую группу входит атипичное заживление ран у истощенных лиц при наличии различного рода заболеваний, при существовании другой раны играющей ведущую роль в раневом процессе, при авитаминозах и т. д. Необходимо отметить и возможность обратной зависимости. Атипичный ход заживления ран при перечисленных условиях может в известном периоде приобрести ведущую роль и определить исход раневого процесса. Примером этого является развитие септицемии у истощенных, при наличии у них вяло гранулирующих ран. Однако большая долго гноящаяся рана определяет собой изменение общей реактивности и обмена у раненого и в конечном итоге приобретает основные черты дистрофических ран. Следовательно, взаимоотношение между общим состоянием организма и местным процессом не является постоянным и раз навсегда установленным. С представлением о реактивности неразрывно связано состояние питания раненого, различного рода комбинации авитаминозов, возраст его и т. д. Этот вопрос в настоящее время широко освещен в отечественной литературе. Здесь целесообразно остановиться лишь на местных патоморфологических изменениях в самой ране.
В условиях военной обстановки нередко приходилось наблюдать извращенный ход репаративных процессов в ранах у истощенных людей. Само истощение имело различную этиологию. В одних случаях оно было следствием недостаточного или неполноценного питания, в других — результатом изнуряющих и длительно протекающих заболеваний; наконец, в третьих — следствием затяжных гнойных раневых процессов, приводящих к тяжелому расстройству обмена и дистрофии, образно названной Н. И. Пироговым «раневой чахоткой».
В настоящее время можно определенно констатировать, что патологоанатомические изменения в тканях и органах истощенных людей, независимо от вызывающей их причины, во многом идентичны. Ряд авторов приводит доказательства этого положения (И. В. Давыдовский, А. В. Русаков, А. П. Авцын, П. Е. Снесаров и др.). Соответственно с этим определяется сходство в морфологическом проявлении тканевых реакций. Общим для раневого процесса у истощенных является крайне вялый характер репаративных процессов, склонность к некрозам в ране, большое количество бактерий в отмирающих тканях и частое развитие септических осложнений. По данным Н. Ф. Мельникова-Разведенкова, при дистрофиях происходит отек соединительнотканной основы с последующей дегенерацией ее элементов, гидролической вакуолизацией и, наконец, полным гистолизом тканевых структур. Этим объясняется не только атипизм тканевой реакции на травму, но и возможность вторичного раскрытия уже заживших ран. Огнестрельная рана при выраженной дистрофии уже по внешнему виду представляется своеобразной. Задержка и остановка роста и созревания грануляций сменяются некробиотическими и некротическими изменениями в них. Грануляции становятся скудными, слой их истончается. Исчезает зернистость. Раневая поверхность бледнеет, приобретает либо суховатый серый вид, либо влажный. В последнем случае рана покрывается зеленоватой липкой массой. Некротические изменения определяются уже макроскопически в форме разрыхления участков грануляций и превращения их в грязную распадающуюся массу. Изъязвления грануляций в ряде случаев настолько обширны и глубоки, что нередко под ними обнажаются фасции.
Гистологическое исследование раны показывает, что в основе исчезновения зернистости грануляций лежит не созревание их, а запустение сосудов и гибель клеточных элементов. При этом верхний слой представляется в виде бесструктурного пласта, образованного фибрином и некротизированные тканями. Фибрин и некротизированные ткани густо пронизаны микробными телами, которые местами образуют значительные скопления.
Микрофлора таких ран обычно полиморфная, здесь встречаются как палочки, так и самые разнообразные кокки, различно окрашивающиеся по методу Грама. При этом обращает на себя внимание сравнительно небольшое количество микробных тел с внутриклеточным расположением. Описанный слой некроза и следующий за ним слой некробиотических изменений грануляций более или менее густо пронизаны лейкоцитами, которые также находятся в состоянии различной стадии распада. В грануляциях сосудистая сеть выражена слабо, просветы капилляров содержат бактериальные тромбы, в более крупных сосудах, граничащих с полостью раны, обнаруживаются смешанные и лейкоцитарные тромбы. Аналогичные изменения распространяются и на лимфатические сосуды. Капилляры грануляционной ткани широко вовлекаются в некробиотический процесс. Эндотелий становится набухшим, местами подвергается распаду. Возникает картина капилляронекроза.
Описанные изменения в ранах при дистрофиях открывают широкие возможности для прорыва раневых барьеров и служат причинами возникновения септических осложнений. Закономерная эволюция тканевых структур резко подавлена и извращена. С одной стороны, происходит гибель молодых элементов соединительной ткани, с другой — заторможен процесс преобразования их в про фибробласты. Количество про фибробластов невелико и в них нередко отмечаются отчетливые признаки гидротического перерождения, вакуолизации и распада ядер. Коллагеновые волокна обнаруживаются с трудом. К дистрофическим изменениям грануляций следует отнести деструктивные изменения аргирофильных волокон, выражающиеся в набухании и распаде их на сегменты и глыбки (М. К. Даль), задержку дифференцировки клеточных элементов и развитие полибластов не в сторону фибробластов, а в направлении клеток раздражения со значительным увеличением количества плазматических клеток.
По образному выражению И. В. Давыдовского, возникает «унылый цитологический пейзаж». Клеточные элементы — в основном мелкие, круглые, между ними различается тонкая прерывистая ретикулярная сеть. Сосудов мало, и они плохо различимы. Иногда такая ткань скорее напоминает лимфаденоидную (М. К. Даль), чем грануляционную. Эпителизация раны задерживается. Кожа в окружности раны приобретает своеобразный вид, становится тонкой, суховатой, старческой. Краевая зона эпителизации приобретает синюшный оттенок.
В ряде случаев особое значение в морфологии огнестрельной раны мягких тканей приобретают проявления авитаминоза. Наиболее демонстративными являются цинготные изменения ран. В этих случаях возникает совершенно своеобразный вид грануляционного покрова. На общем бледном фоне этих грануляций появляются различной величины и формы багрово красные или цианотичные очаги в виде плоских мазков или округлых набухающих образований. При гистологическом исследовании в таких участках обнаруживаются явления апоплексии с нечеткой структурой элементов ткани и ее сосудов. Такие грануляции напоминают губку, пропитанную кровью.
Наряду с распространенными кровоизлияниями в грануляционную ткань, для цинготных изменений раны характерно постоянное наличие некротических и деструктивных процессов. Последние вначале приурочены к местам кровоизлияний, затем могут значительно распространиться. Большое значение в распространении как кровоизлияний так и некрозов приобретает, с одной стороны, нестойкость кровообращении в грануляциях с несовершенной системой их сосудов, а с другой — непрочность межклеточных связей. Мертвые массы пронизываются огромным количеством микробов. Размножение последних происходит совершенно беспрепятственно, подобно тому как они прорастают в термостате питательную среду. Столь благоприятные условия для развития флоры частично объясняются отсутствием витамина С, в силу чего надает бактерицидность крови и резко снижается сопротивляемость тканей к инфекции.
Весь процесс неравномерен — в одной и той же ране можно наблюдать самые начальные и далеко зашедшие изменения, свойственные цинге. Со свежими кровоизлияниями граничат очаги грануляционной ткани с клеточными некрозами, с сетью фибрина между клетками, а также с выщелоченными и гомогенизированными эритроцитами. Ранее выбухавший сочный и красный участок западает и от пропитывания его фибрином становится суховатым, серым и тусклым. Практически раны при ясно выраженной цинге не заживают.
Исследования М. Ф. Глазунова и других авторов показали, что при таких осложнениях ран нарушается не столько пролиферация клеточных элементов, сколько последующая дифференцировка их. Механизм заживления страдает из-за резко выраженной фиброплазии, нарушения процесса образования коллагеновых волокон. Согласно экспериментальным работам В. Г. Елисеева, при авитаминозе значительно задерживается эмиграция лейкоцитов в рану и происходит быстрый распад их. Наряду с резким падением фибробластической деятельности, замедляется резорбция мертвых материалов. В соответствии с общим падением реактивности тканей угасает поглотительная способность ретикулоэндотелиоз.
Таким образом, процессы регенерации в ране не только замедляются, но и приобретают абортивный характер. Образования стойких тканевых структур не происходит, и почти всякое новое проявление роста грануляций сопровождается расстройствами кровообращения, апоплексиями и некрозами.
Из местных морфологических изменений в ране, обусловленных общей реактивностью тканей, следует отметить изменения аллергического порядка. В начале Великой Отечественной войны об этом напомнил А. И. Абрикосов и соответствующие данные были отмечены рядом авторов на материале военного времени.
Морфологическим проявлением гиперергической реакции в ране являются прежде всего изменения ее сосудов. Стенки сосудов набухают и пропитываются базофильной белковой субстанцией гомогенизируются. В таких случаях обычно говорят о фибриноидной дегенерации сосудистой стенки. Изменение прежде всего касается артерии, в которых набухание стенок приводит к значительному сужению сосудистых просветов. В наиболее выраженных случаях аналогичные изменения происходят и со стороны соединительнотканных волокон. Они набухают, гомогенизируются и проявляют ту же базофильность, что и гомогенизированные сосудистые стенки (С. С. Вайль). Нередко в грануляциях описанного типа можно видеть изменения той или иной части капилляров с пропитыванием их стенок белковой жидкостью и набуханием эндотелнадьных и периваскулярных клеток. Эти изменения в сосудах сменяются рано наступающим склерозом.
А. И. Абрикосов указывает, что аллергические изменения в ране нередко встречаются в более поздних периодах существования ее и при затяжных септических процессах. С. С. Вайль, отмечав частоту подобных изменений, особенно подчеркивает значение их в процессе заживления раны.
Непостоянство морфологических проявлении гиперергической реакции совершенно не исключает практического значения их. Рана может перенести не одну гиперергическую атаку, а несколько, последовательно идущих друг за другом (А. И. Абрикосов). В промежутках между атаками морфологические признаки гиперергической реакции угасают. Таким образом, отсутствие морфологических признаков гиперергической реакции еще не говорит о редкости последней. Все будет зависеть от того, в какой фазе реактивного состояния был взят биопсоческий материал или наступила смерть раненого и произведено последующее изучение трупного материала.
Вместе с тем перенесение гиперергических атак не остается бесследным для раны. С подобным явлением могут быть поставлены в связь некоторые формы атипичной фиброплазии грануляций и ранний склероз их, о чем речь будет ниже.
Следует отметить, что физиологические особенности грануляционной ткани с большой нестойкостью и хрупкостью кровообращения в ней способствуют быстрому реагированию этой ткани на всякого рода иммунобиологические сдвиги, происходящие в организме раненого. При изучении биопсического материала совершенно определенно выявляется известная синхронность патологических явлений как месту развития главного раневого процесса, танк и в сопутствующих более мелких ранах. Главная форма «ответной» реакции — проявление дисциркуляторных и дистрофических процессов. Так, почти всякое значительное осложнение по месту основной раны сопровождается затуханием пролиферативных процессов в сопутствующей ране, потускнением грануляций и задержкой эпителизации. Аналогичная картина возникает и тогда, когда к раневому процессу присоединяется какое-либо иное заболевание раненого (пневмония, острые контагиозные заболевания и т. д.). Иногда «ответная» реакция в сопутствующей ране бывает качественно адекватной тому процессу, который развился в главной ране. Так, например, при остро развившейся раневой флегмоне в сопутствующих ранах как в миниатюре воспроизводится та же картина. Возникает глубокая лейкоцитарная инфильтрация грануляционной ткани. Еще более постоянной является зависимость явлений гиперергического порядка в сопутствующей ране от таких же изменений по месту развития главного раневого процесса. Все это лишний раз убеждает в том, что заживление раны нельзя рассматривать как чисто местный процесс.
Осложнения ран подразделяют на ранние и поздние.
К ранним
осложнениям относятся первичные кровотечения, ранения жизненноважных органов, травматический или геморрагический шок.
К поздним
осложнениям относятся ранние и поздние вторичные кровотечения,
серомы — скопления раневого экссудата в раневых полостях, которые опасны возможностью нагноения.
При образовании серомы крайне важно обеспечить эвакуацию и отток жидкости из раны.
Раневые гематомы
образуются в ранах, закрытых швом, вследствие неполной остановки кровотечения во время операции или в результате ранних вторичных кровотечений. Причинами таких кровотечений бывают подъемы артериального давления или нарушения в системе гемостаза у пациента. Раневые гематомы тоже являются потенциальными очагами инфекции, кроме того, сдавливая ткани, приводят к их ишемии. Гематомы удаляют посредством пункции или открытой ревизии раны.
Некрозы окружающих тканей
— развиваются при нарушении микроциркуляции в соответствующей области при операционной травматизации тканей, неправильном наложении швов и пр. Размещено на реф.рф Влажные некрозы кожи крайне важно удалять из-за опасности их гнойного расплавления. Поверхностные сухие некрозы кожи не удаляют, так как они играют защитную роль.
Раневая инфекция
— ее развитию способствуют некрозы, инородные тела в ране, скопление жидкости или крови, нарушение местного кровоснабжения и общие факторы, влияющие на течение раневого процесса, а также высокая вирулентность раневой микрофлоры. Различают пиогенную инфекцию, которая вызывается стафилококком, синегнойной палочкой, кишечной палочкой и др. Размещено на реф.рф аэробами. Анаэробную инфекцию, исходя из вида возбудителя, подразделяют на неклостридиальную и клостридиальную анаэробную инфекцию (газовую гангрену и столбняк). Рожа — вид воспаления, вызываемый стрептококком и др. Размещено на реф.рф Через укушенные раны в организм может проникать вирус бешенства. При генерализации раневой инфекции может развиться сепсис.
Расхождения краев ран встречаются
при наличии местных или общих факторов, затрудняющих заживление, и при чересчур раннем удалении швов. При лапаротомии расхождение раны должна быть полным (эвентрация — выход наружу внутренних органов), неполным (сохраняется целостность брюшины) и скрытым (сохраняется кожный шов). Расхождение краев раны устраняется оперативным путем.
Осложнения рубцевания ран
бывают в виде образования гипертрофированных рубцов, появляющихся при склонности к избыточному образованию рубцовой ткани и чаще при расположении раны перпендикулярно к линии Лангера, и келоидов, которые в отличие от гипертрофированных рубцов имеют особую структуру и развиваются за пределы границ раны. Такие осложнения приводят не только к косметическим, но и к функциональным дефектам. Хирургическая коррекция келоидов часто приводит к ухудшению местного статуса.
Осложнения ран. — понятие и виды. Классификация и особенности категории «Осложнения ран.» 2020, 2020.
Рана — это зияющее нарушение целостности кожных покровов или слизистых оболочек. Раной называется нарушение целости кожи, слизистых оболочек (поверхностные раны), глублежащих тканей и внутренних органов (глубокие раны). Раны, которые подверглись дополнительному воздействию физических, биологических или химических факторов (отморожение, ожог, жесткое электромагнитное излучение, микробное загрязнение, агрессивные химические вещества, ионизирующее излучение, и т.д.), называются комбинированными. По характеру повреждения тканей различают: Резанные раны, возникающие от воздействия острых предметов (например, бритва, нож). Края ран ровные, гладкие. Рана не глубокая, зияет. Дно раны разрушено незначительно, если им не являются крупные сосуды и нервы, например, на шее. Резаные раны наиболее благодатны для заживления. Рубленые раны, возникающие вследствие острого, но тяжелого предмета (топор, шашка), по клинической картине напоминают резаные. Отличительный признак — более значительное разрушение дна раны. Обычно повреждены прилежащие сухожилия, мышцы и даже кость. Колотые раны, возникающие в результате поражения острыми и тонкими длинными предметами (нож, заточка, шило и т.д.). Это зачастую чрезвычайно опасные ранения, поскольку маленькая, иногда точечная ранка не зияет, не кровоточит и быстро покрывается корочкой. В то же время ранящий предмет мог повредить легкое, кишечник, печень и через какое-то время возможны анемия, пневмоторакс или перитонит.
· Ушибленные раны, являющиеся результатом воздействия тупого предмета (палки, бутылки). Края раны размяты, как и ткани в самой ране. Последние пропитаны кровью, темного цвета, не кровоточат или кровоточат незначительно. Видимые сосуды тромбированы. Рваные раны, возникающие в случае скольжения относительно острого предмета по поверхности кожи с дополнительным давлением на него. Рана неправильной формы, с лоскутами по типу скальпа, кровоточит. Разрушение подлежащих тканей зависит от силы, давившей на ранящий снаряд. Обычно рваные раны, равно как и ушибленные, имеют затяжной характер заживления из-за некроза разрушенных тканей и нагноения в ране. Отравленные раны, возникающие при попадании в них ядовитых веществ (яд змеи, отравляющие вещества). Огнестрельные раны, отличающиеся от всех прочих особенностью ранящего снаряда, раневого канала и течением раневого процесса.
По причинам повреждения раны делятся на операционные; случайные.
По микробному загрязнению различают раны: антисептические; микробно-загрязненные.
Важно учитывать локализацию ран (брюшная полость, голова, конечности и др.) и вид поврежденных внутренних органов (печень, кишечник, легкое, селезенка и др.) и тканей (кости, мышцы, нервы, суставы, сосуды).В течение раневого процесса при заживлении гнойных ран целесообразно выделить следующие стадии:1) воспаление,2) образование и созревание грануляционной ткани,3) эпителизация.
Выделение стадий, несмотря на их определённую последовательность, носит условный характер, поскольку провести строгую грань между окончанием одной стадии и началом другой невозможно. Обычно через 48 ч возникает грануляционная ткань. После стихания воспалительной реакции начинается процесс преобразования, пролиферации фибробластов, образования новой ткани — процесс репаративной регенерации. На всём протяжении воспалительной реакции, начиная с момента повреждения ткани, наблюдают пролиферативные или продуктивные явления (размножение клеточных элементов). Эти явления особенно выражены в более поздних стадиях воспаления. По мере роста грануляционной ткани, образования и созревания соединительной ткани отмечают стихание воспалительных явлений, происходит эпителизация по направлению с краёв раны к её дну.Поскольку раны составляет большую часть при повреждениях тела, их обработка является как бы основой первой помощи при травмах.
Первая медицинская помощь — комплекс экстренных простых мероприятий, направленный на спасение жизни человека, а также предупреждения возможных при несчастном случае осложнений, проводимых непосредственно на месте происшествия самим пострадавшим или другим лицом, который находился поблизости.
Защита раны от заражения лучше всего достигается наложением повязки при соблюдении следующих правил: · нельзя касаться раны руками, так как на коже рук особенно много микробов; · перевязочный материал, которым закрывается рана, должен быть стерильным.
Рекомендуем также
- Наклонные подъемники для инвалидов по ту
- Виды лестничных подъемников для инвалидов
- Окоф подъемная платформа для инвалидов
- Для чего нужно кварцевание горла и носа?
- Окоф пандусы для инвалидов в бюджетных учреждениях
- Белье после маммопластики Компрессионная лента после маммопластики
Методы лечения раны на разных этапах
Лечение инфицированных ран делится на локальное и системное.
Отметим, что системное медикаментозное лечение назначает только врач.
Сюда относится дезиноксикационная терапия, прием антибиотиков, иммуномодулирующих препаратов, витаминов и др.
Местное лечение организуется по фазам раневого процесса. На каждом этапе применяются свои приемы и препараты.
Лечение в фазе воспаления
В фазе воспаления рана «мокнет» – выделяется жидкий экссудат, позже появляется гной, часть ткани отмирает. Обрабатывая такую рану в больнице, хирург промывает ее антисептиком , удаляет гной и некротическую ткань, устанавливает дренаж для отвода экссудата, накладывает стерильную повязку, пропитанную тем же антисептическим раствором. Повязку меняют каждые 5-6 часов, рану ежедневно обрабатывают заново, пока не начнется грануляция.
Нагноившиеся в процессе лечения операционные раны промывают, сняв швы, разводят края.
В домашних условиях в отношении небольших воспалившихся ранок на руке или ноге поступают так же: промывают, очищают от гноя, накладывают салфетку, пропитанную антисептиком, заматывают стерильным бинтом.
Мази на этом этапе не используют – они препятствуют оттоку жидкости.
Обычно водорастворимые гелевые и мазевые препараты подключают на 3 день.
Присохшую повязку предварительно размачивают. Мази после промывания накладывают на стерильную салфетку и приматывают бинтом.
Для обработки некротических ран применяются протеолитические ферменты , которые растворяют отмершие ткани и снижают воспаление, (химопсин, химотрипсин, трипсин). Их используют в виде порошков или растворов. Чтобы быстрее удалить гнойное отделяемое, в рану закладывают сорбент (полифепан, целосорб).
Сегодня в условиях больниц применяют новые, прогрессивные методы очистки ран:
- лазерная обработка;
- вакуумное удаление гноя;
- ультразвуковая кавитация;
- криотерапия;
- обработка пульсирующей струей и др.
Обработка ран лазером
Лечение в фазе грануляции (пролиферации)
В этот период воспаление постепенно стихает, рана очищается от некротизированной ткани и гноя, снижается количество отделяемого. Снимается дренаж, больше не нужны впитывающие повязки и промывания. Если требуется, на данном этапе хирург накладывает вторичные швы, или края раны стягиваются лейкопластырем.
К лечению подключаются мази с противовоспалительными, стимулирующими регенерацию и антибактериальными свойствами.
Лечение в фазе эпителизации
На этом этапе рана затягивается, заживает, появляется новая тонкая эпителиальная ткань, формируется рубец. Рану защищают от повреждений, используют смягчающие и стимулирующие регенерацию мази и кремы , препятствующие формированию грубого стягивающего рубца.
Лечение инфицированных ран
Лечебные мероприятия при раневой инфекции должны быть направлены на то, чтобы очистить поверхность от нежизнеспособных и некрозных тканей, устранить отёк, восстановить микроциркуляцию, подавить возбудителя. Для этого применяются способы хирургического и консервативного лечения.
Хирургическое лечение состоит из вторичной хирургической обработки, дренирования, наложения швов.
Обработка инфицированной раны производится на 4-5 сутки, так как в этот период заканчивает формирование вторичный некроз.
Хирургическая обработка состоит из рассечения травмы, иссечение некрозных тканей. Во время хирургической обработки ран рекомендуется применять общее обезболивание, особенно при обширных гнойных повреждениях, так как местной анестезии бывает недостаточно, чтобы удалить все нежизнеспособные ткани, произвести дренаж или наложить швы.
Дренаж делается для обеспечения оттока серозного экссудата и гноя. Дренирование помогает очищать рану, а также лишает патогенную флору питательной среды.
Лечение мокнущей поверхности заключается в следующем:
- Смена повязки по мере намокания, через 5-6 часов;
- Обработка раны фурацилином, спреем Фуразоль;
- Применение 10 % раствора натрия хлорида, 4% гидрокарбоната натрия, 3 % борной кислоты;
- Использование жидких антисептиков: Мирамистин, Мирамидез, Бетадин, Октенисепт, Йодинол.
Под повязку применяется гель Фудизин, стрептоцидовая, цинковая мазь, сульфаниламидные противомикробные мази (Мафенид, Стрептонитол), гель Солкосерил.
Порядок действий при гнойной ране:
- Не допускать скопления гнойного экссудата, регулярно его удалять;
- Использовать порошки Трипсин, Террилитин, Химопсин, суспензию Профезим;
- Порошки смешивают с новокаином и хлоридом натрия, пропитывают им стерильные салфетки, которые накладывают в полость раны;
- При глубоких ранах порошки применяются в сухом виде;
- Для борьбы с патогенными бактериями используют антибиотики внутрь, в/м или в/в;
- Используют мази, которые действуют на бактерии.
Мази используют под повязку, наносят линименты на водной основе, такие как Левосин, Левомиколь, Синтомицин, Банеоцин, Нитацид, Солкосерил.
Мази на масляной основе или вазелине используется редко. В условиях стационара пациентам проводят дезинтоксикационную и иммунотерапию, а также применяют жидкий азот, ультразвук или ГБО. О том, как можно лечить инфицированную рану дома вы узнаете далее.
Обзор препаратов для лечения ран
Сегодня в аптеках предлагается немало препаратов для лечения ран. Рассмотрим самые часто применяющиеся.
Растворы для промывания:
- борная кислота 3%;
- хлоргексидин 0,02%;
- диоксидин 1%;
- мирамистин;
- фурацилин и др.
Антибактериальные гели и мази на водорастворимой основе:
- Левосин;
- Солкосерил гель;
- Левомеколь;
- Диоксидиновая;
- Метилурациловая с мирамистином.
Эти препараты ускоряют очищение раны от омертвевших частей и гноя, уничтожают патогенные микроорганизмы, стимулируют грануляцию. Их наносят тонким слоем раз в сутки, закладывают в рану со стерильной салфеткой или вводят в дренаж.
Мази-антибиотики:
- Гентамициновая;
- Синтомициновая.
Это недорогие бактерицидные препараты с широким спектром действия для лечения незаживающих ран, абсцессов, язв.
Мази с регенерирующими и противовоспалительными свойствами:
- Солкосерил;
- Актовегин
Они улучшают обмен веществ и клеточный метаболизм, ускоряют эпителизацию, уменьшают воспаление, создают защитную пленку на поверхности.
Препараты комплексного действия:
- Оксициклозоль (аэрозоль с окситетрациклином и преднизолоном в составе);
- Оксикорт и Гиоксизон (аэрозоль и мазь с окситетрациклином и гидрокортизоном)
Кремы от рубцов:
- Контрактубекс;
- Дерматикс;
- Зерадерм.
Инфекционные осложнения огнестрельных ранений ( часть 1)
Автор: Артем Куценко, тренер Медсанбат
Все огнестрельные раны первично загрязнены различными микробными ассоциациями, в том числе анаэробными. Незашитая рана заживает вторичным натяжением с образованием грануляций. К развитию раневой инфекции предрасполагает наложение первичных швов после нерадикально произведенной хирургической обработки. Нерадикально произведенная хирургическая обработка огнестрельной раны характеризуется недостаточно рациональным рассечением раны, оставлением нераскрытыми фасциальных футляров, нежизнеспособных тканей, инородных тел, осколков снарядов, свободных костных отломков, а также плохим гемостазом. Развитие гнойной раневой инфекции может вести выраженной деформации конечностей. Имеют значения также нарушения не только общей защитной реакции организма, но и местного раневого иммунитета, когда изменяется восприимчивость тканей к микрофлоре. Ее состав, а также количество микробов в ране играют важную роль в возникновении и течении инфекционного процесса.
Видовой состав микрофлоры раны часто меняется. Около 80% микробов, высеянных из раны, являются антибиотикоустойчивыми. Демаркационный барьер, образуемый на границе живых и мертвых тканей, часто препятствует распространению микробов вглубь живых тканей и приводит к ограниченному нагноению с последующим постепенным заживлением раны вторичным натяжением.
Присутствие микробов в ране, заживающей вторичным натяжением, всегда таит опасность распространения инфекции за линию демаркационного воспаления в жизнеспособные ткани по ходу раневого канала и создает угрозу прогрессирования гнойно-воспалительного процесса с развитием как местной, так и общей гнойной инфекции. В системе комплексного лечении раневой инфекции ведущее значение имеет хирургическое вмешательство.
Раневая инфекция – инфекционный процесс, развивающийся в живых тканях, окружающих рану, под воздействием микробов, проникших в нее в момент ранения и через некоторое время сопровождается повреждением и гибелью клеточных структур с формированием новых очагов некроза и клинически выраженной общей реакцией организма.
Варианты (в зависимости от уровня повреждения):
- Клеточный и тканевой (первичные очаги повреждения).
- Органно-системный (органы и системы на дистанции от первичного очага).
- Организменный (генерализованные формы инфекции, поражающие организм в целом).
Острые формы:
- Аэробная (гнойная) инфекция
а) нагноение раны
б) раневая инфекция
– абсцесс раневого канала, полости, органа;
— околораневая флегмона (в форме целлюлита, миозита, фасциита, остита или их сочетаний).
— гнойный затек.
- Анаэробная инфекция:
а) моноинфекции:
б) полимикробные (синергические) инфекции.
Хронические формы:
- Хроническое нагноение:
а) мягких тканей (возникшие вследствие длительного существования гнойных полостей, содержащих костные и/или мягкотканные секвестры; инородные тела).
б) пролежни (возникшие вследствие длительного нарушения трофики тканей).
- Хроническая раневая инфекция (открытые, закрытые и свищевые формы):
а) фасциит
б) тендовагинит
в) остеомиелит
- Хронические полимикробные инфекции:
а) прогрессирующая синергическая бактериальная гангрена;
б) хроническая пробуравливающая язва.
ІІ. Висцеральные инфекционные осложнения – развиваются на дистанции от первичного очага.
- ЦНС: (менингит, энцефалит, менингоэнцефалит)
- Органы дыхания: (трахеобронхит, пневмония)
- Сердечно-сосудистая система: (тромбофлебит, миокардит, эндокардит).
- Желудочно-кишечный тракт: (панкреатит, холецистит).
- Мочевыводящая система: (нефрит, пиелонефрит, цистит, уретрит)
- Системные поражения соединительной ткани: (плеврит, синовиит, полиартрит, асцит, перикардит).
ІІІ. Генерализованые инфекционные осложнения – утрата организмом способности локализовать и подавить возбудителей раневой инфекции за пределами инфекционного очага.
- Сепсис.
- Тяжелый сепсис (в т.ч. разлитой перитонит).
- Септический шок.
Развитие инфекционного осложнения
- Наличие в области раны пяти классических признаков воспаления: боль, гиперемия, отек, повышение температуры, нарушение функции.
- Манифестация синдрома системного воспалительного процесса (ССВО).
- Сочетание первых и вторых признаков. Первый вариант клинических проявлений соответствует местным инфекционным осложнениям. При втором необходима диагностика конкретной формы висцеральных инфекционных осложнений, и высока вероятность развития сепсиса.
Третий вариант однозначно характеризуется как сепсис.
Помощь на этапах медицинской эвакуации
Задачи:
- Предотвращение вторичного микробного заражения.
- Устранение ишемии ткани в окружности раны.
- Предотвращение распространения и подавление возбудителей в ране.
Первая и доврачебная помощь
В желтой зоне для профилактики раневой инфекции особо важными являются:
- Наложение асептической повязки с помощью израильского бандажа или ИПП.
- Применение щадящих способов остановки кровотечения с максимальным сохранением кровотока в дистальных участках конечностей.
- Транспортная иммобилизация, в т.ч. при повреждениях мягких тканей.
- Пероральный прием антибиотиков из индивидуальной аптечки.
Первая врачебная помощь
(мероприятия, направленные на предупреждение инфекционных осложнений ранений):
- Исправление или смена сбившихся асептических повязок.
- Паравульнарные новокаиновые блокады с высшими разовыми дозами антибиотиков.
- Замена жгута на другой способ временной остановки кровотечения для снижения ишемии конечности.
- Иммобилизация поврежденной конечности табельными средствами (гипсовые лонгеты, шины).
Хирургические методы лечения местных инфекционных осложнений ранений:
- Вторичная хирургическая обработка (ВХО) раны (по вторичным показаниям).
- Полноценное дренирование.
- Раннее закрытие раневой поверхности.
Особенности ВХО раны:
- Применение при хирургической обработке ран, осложненных инфекцией, общего или регионарного обезболивания.
При обширных инфицированных ранах местная анестезия не может создать обезболивания, достаточного для удаления всех нежизнеспособных тканей, дренирования раны, фасциотомии и наложения швов.
- Рассечение раны должно включать широкое раскрытие фасциальных футляров, не только позволяющее хорошо рассмотреть рану, но и обеспечивающее восстановление жизнеспособных тканей и улучшения их кровообращения.
- Иссечение является основным содержанием ВХО. Цель – обеспечить удаление из раны некротических и нежизнеспособных тканей.
Объем иссечения определяется:
- Границами некроза.
- Границами гнойного серозного воспаления.
- Видом и функциональной значимостью пораженных тканей.
- Анатомической и функциональной целесообразностью.
- Возможностями сохранения тканей, пораженных раневой инфекцией, с помощью консервативного лечения.
- Состоянием раненого.
Подлежат безусловному удалению помимо мертвых тканей пораженные инфекционным процессом плотная соединительная ткань (участки сухожилий, фасций), хрящевая ткань и кость. Инфекционный процесс в этих тканях консервативными способами остановить нельзя.
- Максимальное устранение условий для колонизации и размножения микроорганизмов, подавление возбудителей раневой инфекции путем:
а) создания тканевых барьеров (кожных, мышечных) между внешней средой и тканями со слабой устойчивостью к инфекции.
б) тщательным гемостазом с предотвращением образования гематом, замкнутых пространств. Необходимо предельно сберегательное отношение к коже и стремление при первой возможности к восстановлению кожного покрова.
- Стремление к раннему закрытию ран. Непременным условием прекращения местного инфекционного процесса является восстановление покровных тканей как барьера между внешней и внутренней средой.
- Дренирование ран при ВХО:
Пассивное дренирование – использование марлевых тампонов и трубчатых дренажей различных диаметров. Применяется лишь при лечении ран с минимальными признаками раневой инфекции. Для лечения ран, осложненных раневой инфекцией, методы пассивного дренирования малоэффективны и нередко наносят прямой вред раненому, т.к. быстро сопровождаются прекращением оттока раневого отделяемого вследствие физически-химических свойств гноя.
Активное дренирование. Заключается в сочетании:
- Аспирации отделяемого из раневой полости.
- Постоянное промывание полости и раны.
- Прямое воздействие на раневую микрофлору и стенки раневой полости с помощью вводимых антибиотиков, антисептиков и протеолитических препаратов. Наиболее эффективны при лечении гнойной раны силиконовые двухпросветные трубчатые дренажи или несколько однопросветных дренажей, обеспечивающих активное дренирование.
Сочетание всех трех элементов активного дренирования является наилучшим, но требует специального оснащения. В военно-полевых условиях наиболее простым и удобным является длительное активное дренирование «проточным способом» или вакуумный дренаж по Редону.
При любом способе дренирования трубку следует помещать точно по дну гнойной полости и выводить ее через самый низкий участок гнойного очага. Важным моментом является подведение дренирующих элементов через отдельные проколы, вне кожной раны, т.к. здоровые ткани более устойчивы к инородному телу (дренажу) и дают меньше осложнений.
Показание к наложению швов:
- Полное очищение раны от мертвых и нежизнеспособных тканей, достигаемое хирургической обработкой инфекционного очага и консервативным лечением.
- Отсутствие выраженных воспалительных изменений кожи в окружности раны.
- Возможность адекватного сопоставления краев раны без чрезмерного натяжения. Применение швов после хирургической обработки не означает наложения «глухого» шва на инфицированную рану. Необходимо сочетание шва инфицированной раны с активным дренированием, обеспечивающим полноценный отток отделяемого из раневой полости. Если края раны трудно сблизить без натяжения, то показана кожная пластика местными тканями или свободная пластика расщепленными лоскутами.
Народные методы лечения
Небольшие воспаленные порезы и царапины допустимо лечить в домашних условиях, для этого нередко применяются народные средства.
Для промывания на первом этапе подходит гипертонический солевой раствор (натрия хлорид 10%). Его можно сделать дома, добавив 90 г соли в литр чистой воды и процедив через стерильную марлю. Средство оттягивает и адсорбирует экссудат, не повреждая окружающие ткани.
Еще с этой целью применяют отвары ромашки и календулы . Столовую ложку сырья заливают стаканом воды, нагревают на водяной бане 15 минут, тщательно процеживают. Промывают ранки дважды в день.
В качестве регенерирующего и противовоспалительного средства используют лист алоэ от взрослого растения (не менее2-3 лет). Его отрезают, кладут на сутки в холодильник. Затем разрезают вдоль пополам и привязывают внутренней частью к ранке.
На этапе заживления, для профилактики образования грубого рубца применяют мумие . 1,5 г этого вещества растворяют в 50 мл теплой воды и смешивают с тюбиком детского крема. Наносят раз в день. Помогает и облепиховое масло , оно одновременно смягчает кожу и стимулирует заживление.
Помните, что народные способы применимы только в отношении незначительных повреждений или как дополнение к традиционной терапии.
Профилактика нагноений
Чтобы избежать долгого лечения, стоит изначально промывать и обрабатывать все полученные повреждения, даже незначительные, антисептиком. Если врачом назначен порядок ухода за раной, нужно соблюдать его и использовать прописанные препараты. Перед перевязкой – тщательно мыть руки, пользоваться стерильными марлевыми салфетками и бинтом.
Плохо заживают повреждения кожи при диабете, нарушениях периферического кровообращения. В этом случае рекомендуется беречься от повреждений, а при их получении — обращаться за помощью к врачу-травматологу.