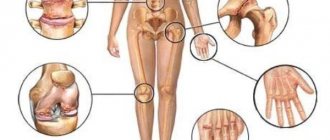
Ревматические болезни — это патологические состояния, обусловленные системным или локальным поражением соединительной ткани, наиболее часто проявляющиеся суставным синдромом. Степень тяжести заболеваний различна: от легкой локальной боли до тяжелых опасных для жизни заболеваний (например, системная красная волчанка). В связи с тем, что ревматические болезни являются хроническими и прогрессирующими, то больным необходимо не только приспосабливаться к физическим трудностям, связанным с ограничением движения, но и преодолевать психологические проблемы. Ревматические болезни разделены на группы:
- Полиартриты неясного происхождения. К этой группе относятся хронический полиартрит, болезнь Рейтера и др.
- Приобретенные диффузные заболевания соединительной ткани. К этой группе относятся системная красная волчанка, полимиозит, склеродермия, синдром Шегрена и несколько воспалительных заболеваний артерий.
- Активный ревматизм, вызванный стрептококками.
- Системный артрит. К этой группе относятся геморрагический васкулит, болезнь Виппла, язвенный колит, бруцеллез овец и коз, сывороточная болезнь и аллергические реакции, вызванные лекарствами.
- Дегенеративные болезни суставов. К этой группе относятся все артрозы и спондилез.
- Заболевания мягких тканей. К этой группе относятся воспаления подкожной жировой клетчатки, болезни мышц, сухожилий, суставных капсул и синдром канала запястья.
- Инфекции суставов, вызванные бактериями, грибками и различными вирусами.
- Травматические поражения суставов.
- Функции суставов могут нарушаться и вследствие других болезней внутренних органов. К этой группе относятся подагра, гемофилия и рахит.
- Поражения суставов вследствие новообразований, например, возникновение опухолей в костях, мышцах или суставах в результате лейкоза.
- Врожденные заболевания соединительной ткани, например, врожденная дисплазия бедренного сустава.
- Другие заболевания, например, синдром Титце, асептический некроз костей.
Что такое ревматизм суставов?
Ревматизм — это реактивное заболевание после заражения стрептококками группы А (классификация Лэнсфилда). Через одну-три недели после заражения происходит бактериальное воспаление различных систем органов. Компоненты стрептококковой мембраны, некоторых типов белка M, действуют как антиген и стимулируют продуцирование антител.
Однако антигены стрептококков сходны по структуре с собственными белками организма. Образовавшиеся антитела реагируют на эндогенные структуры и вызывают воспаление.
Причины развития ревматизма
Основные причины заболевания у взрослых и детей одинаковы:
- неполноценное питание;
- пониженный иммунитет;
- наличие стрептококковой инфекции (скарлатина, фарингит, тонзиллит и ряда других);
- переохлаждение организма;
- наследственная предрасположенность;
- отсутствие физических упражнений;
- переутомление.
Заболеванию подвержены подростки в возрасте от 7 до 15 лет, в три раза чаще болеют девочки, которые переболели заболеваниями лор органов (синусит, гайморит, фронтит, ангина) или стрептококковой инфекцией.
Ревматизм суставов – симптомы и причины
Если у человека есть семейная история ревматических заболеваний, он может иметь повышенный риск развития одного из них, в частности ревматизма суставов.
Кроме того, женщины, как правило, более уязвимы для данного недуга и прочих аутоиммунных заболеваний. Причины этого до сих пор не в полной мере изучены. Эстроген может играть определенную роль и способствовать воспалению.
Ревматические расстройства суставов могут возникать в любом возрасте. Некоторые состояния, как правило, развиваются в определенные моменты в жизни человека. К примеру, суставный ревматизм имеет тенденцию проявлять себя в возрасте от 40 до 60 лет, а о тромбозе вен нижних конечностей читайте здесь.
Отличительной особенностью симптомов болезни является то, что износ суставов и связок приводит к серьезной, а иногда невыносимой боли. Следующие общие признаки указывают на наличие заболевания.
- Набухание в одном или нескольких суставах тела.
- Появление жесткости вокруг суставов.
- Наличие постоянной и повторяющейся боли, испытываемой без какой-либо возможной причины.
- Внезапное затруднение в движении.
Другие характерные симптомы варьируются в зависимости от конкретного человека. Они могут включать в себя:
- Лихорадочное состояние.
- Болезненность и чувствительность суставов.
- Отечность или покраснения в суставной области.
- Небольшие узелки внутри кожи.
- Грудную боль.
- Вялость и слабость.
- Бесконтрольные телодвижения.
Стадии развития и виды ревматизма
Заболевание чаще обостряется весной и осенью.
Существует три стадии активной фазы ревматизма:
- Минимальная (I степень), симптомы можно увидеть только при диагностике на ЭКГ и ФКТ. При исследованиях показатели лишь слегка отклонены от нормы.
- Умеренная (II степень). Наблюдаются повышенная температура, выявляются все симптомы кардита, появляются боли в суставах, слабость, быстрая утомляемость.
- Максимальная (III степень). Наблюдается острая и подострая фаза болезни, встречаются все симптомы болезни, возможные осложнения. Грамотно составленная программа лечения предотвращает острую форму болезни и осложнения кардиосклероз — и порок сердца.
Болеют в основном дети от 7 до 15 лет. Он исключителен до 3 лет и редко встречается после 30 лет. Возникновение ревматической лихорадки через 2-3 недели после ангины, назофарингита или синусита, который не лечился.
Симптомы:
- Большая бледность, когда анемия.
- Высокая температура, сопровождающаяся сильным потоотделением, болями в теле, ознобом.
- Горячие и болезненные суставы.
- Увеличенный объем сустава.
- Регрессия боли без осложнений.
- Иногда под кожей и в области пораженных суставов появляются узелки Мейнета.
- Появление пятен на коже (макулопапулы — слегка заметные пятна).
- Частая боль в животе с гепатомегалией (увеличение объема печени) или ревматическим перитонитом.
Ревматизм в основном поражает колени, запястья, лодыжки и характеризуется сильной и кратковременной болью в суставах. Мигрирующие боли переходят, через несколько дней, от одного сустава к другому.
Летучий ревматизм провоцируется такими факторами:
- Молодой возраст.
- Генетические факторы.
- Социально-экономические факторы.
- Возникновение стрептококковой эпидемии в местах скопления людей: школе, армии.
Лечится антибиотиками и кортикостероидами по назначению врача.
Ревматизм, который сохраняется в течение времени, проходит с приступами и периодическими обострениями — называется хроническим. Хроническое воспаление развивается в течение длительного периода времени и может быть вызвано аутоиммунным заболеванием, при котором иммунная система атакует хрящ.
Наиболее часто болеют:
- пожилые люди с избыточным весом;
- женщины после менопаузы;
- спортсмены, которые интенсивно используют суставы.
Воспаление тканей вокруг сустава вследствие травмы или чрезмерного стресса может быть причиной воспаления мышц, сухожилий, связок вокруг сустава.
Острая фаза развивается через 1-3 недели после перенесенного инфекционного заболевания.
Симптомы:
- боли в суставах;
- повышенная температура тела;
- головные боли;
- гипергидроз;
- слабость;
- быстрая утомляемость.
Признаки
Первые симптомы заболевания проявляются через 3 недели после того, как человек переболеет инфекционным воспалением, например, стрептококком, фарингитом или ангиной. Так как ярких признаков стрептококковой инфекции может не быть, врачи диагностируют ОРЗ и назначают соответствующую терапию. А если не долечить ревматизм суставов, болезнь может возникнуть второй раз, особенно, если иммунная система слабая. В результате, развивается суставный ревматизм, и уже через несколько дней простуды происходит воспаление. Это могут быть коленные или лучезапястные места, область локтя или плеча, мелкие суставы пальцев рук или ног страдают редко.
Воспалительный процесс поражает не все суставы сразу, сначала начинает беспокоить один, затем второй, и так далее, таким образом, и начинается ревматизм. Вспышки происходят на протяжении короткого времени, но каждый процесс отдается на сердце, и если вовремя не принимать меры, можно получить такое заболевание, как ревмокардит или хорея.
Диагностика
Диагностика проводится с помощью обычного медицинского обследования, в котором врач задает вопросы пациенту:
- о продолжительности боли;
- о характере боли, какие суставы затронуты;
- как проявляется боль при обследовании суставов.
В зависимости от местоположения боли и симптомов, проводятся дополнительные исследования:
- Анализ крови.
- МРТ.
- Ультразвуковое сканирование.
- Компьютерная томография.
- Анализ жидкости в суставе, на наличие бактерий или затвердевших кристаллов.
При активной фазе ревматизма, наблюдается:
- повышенное СОЭ;
- умеренный лейкоцитоз со сдвигом влево;
- анемия.
Диагноз ставится на основании истории болезни, физического осмотра, лабораторных исследований, а также рентгеновских лучей рук и ног.
Диагностика ревматизма
Ревматизм суставов, как диагноз может быть поставлен на основании визуального обследования, во время которого доктор проверит присутствие симптоматических проявлений, таких как воспаление, сыпь или узелки под кожей, ненормальный сердечный ритм, что осуществляется с помощью выполнения определенных несложных двигательных тестов.
Если ревматизм суставов был выявлен ранее, врач направит пациента дополнительно на анализ крови (подробнее об этой процедуре – ), который осуществит поиск антител, связанных с возможной инфекцией в крови.
Признаки и симптомы ревматизма
Ревматизм является общим термином для болезней, которые могут влиять на суставы, кости, сухожилия, мышцы, соединительную ткань, а иногда и внутренние органы.
Существует множество различных форм, которые отличаются:
- продолжительностью возникновения боли;
- местом локализации боли;
- количеством пораженных суставов;
- продолжительностью симптомов;
- другие связанные симптомы (пищеварительный тракт, кожа, глаза и т. д.).
Основные причины:
Лечение ревматизма у взрослых
Больному назначается постельный режим, полноценное питание. Этиологическое или этиотропное лечение – это ликвидация очагов стрептококковой инфекции. Пенициллинотерапию проводят в течение двух недель. Патогенетическое лечение — стероидные и нестероидные противовоспалительные препараты и лекарства.
Успех лечения зависит от правильного плана лечения. Для лечения показано назначение обезболивающих.
Для облегчения боли используют анальгетики:
- Аспирин.
- Парацетамол.
- Ибупрофен.
Нестероидные противовоспалительные препараты используются для устранения боли и воспаления соединительной ткани в виде мазей и таблеток:
Миорелаксанты центрального действия:
- Толперизон.
- Баклофен.
- Дитилин.
Основная цель антибиотиков — подавление стрептококковой инфекции. Для этого применяют препараты группы пенициллина и антибиотики широкого спектра действия (Эритромицин, Ампициллин). Терапия не менее одной недели проводится по определенной схеме в стационарных условиях.
В дальнейшем, в течение 5 лет проводится профилактика рецидива, а также осложнений по назначению врача препаратами последнего поколения:
- Бициллин — 3 показан, при обострениях заболевания.
- Бициллин — 5 показан, для профилактики рецидивов заболевания.
- Пенициллин.
Необходимо очень внимательно отнестись к лечению инфекций. Лучше не игнорировать, необходимость принимать антибиотики по схеме и протоколу, прописанному врачом. Они могут сохранить вас от пагубных последствий.
Они используются при аутоиммунных заболеваниях, связанных с образованием антител, которые атакуют собственное тело, а не защищают его от микробов:
- Меркаптопурин.
- Азотиоприн.
- Лейкеран.
Хондопротекторы способствуют лечению суставов :
- Глюкозамин.
- Артрон.
- Алфлутоп.
Кортикостероидные гормоны назначаются при выраженном болевом синдроме и активном воспалительном процессе:
- Преднизолон.
- Дипроспан.
- Гидрокортизон.
- Целестон.
Хирургия: протез коленного сустава — заменяется слишком поврежденный остеоартритом сустав. Это происходит тогда, когда человек не может выпрямить сустав и других способов, кроме оперативного вмешательства не существует.
Важная поддержка для пациентов с ревматизмом — физиотерапия. В случае воспалительного ревматизма сеансы физиотерапии могут уменьшить боль и облегчить страдание пациентов. Все больше и больше практики используют новые методы для лечения воспалительной боли.
Физиолечение активно применяют вместе с другими методами лечения. С целью реабилитации пациентов ревматологические службы предлагают студии со специальными тренажерами, где учат справляться с жизненными трудностями. Тренажеры является частью терапевтического обучения пациента и важным шагом в лечении ревматизма.
Существует несколько санаториев, которые предлагают стандарты лечения пациентам страдающим ревматизмом. Лечится ревматизм в санаториях Кисловодска и Крыма.
В санаториях пациенты могут получить оздоровительные процедуры:
- кислородные и хлоридно-натриевые ванны;
- радоновые, сухие углекислые, сероводородные ванны — назначают больным с ревмокардитом;
- криосауна — камеры на медицинском жидком азоте;
- бальнеогрязелечение;
- магнитотерапия;
- диадинамотерапия — лечение электрическим током;
- биоптрон — светотерапия.
Если ребенок перенес стрептококковой инфекции, и появились первые симптомы боли в суставах, спешите к врачу. А если генетическая предрасположенность, то диагностику нужно провести, даже если признаков проблем с суставами еще нет.
Лечение детского ревматизма проводится в стационаре медикаментозными способами, при строгом двухнедельном постельном режиме. Следующие две три недели не строгий постельный режим. Рекомендуются настольные игры и дыхательная гимнастика.
Для лечения детей используют медикаменты:
- Кортикостероидные гормоны (Преднидозолон, Триамсолон);
- НПВП (Вольтарен, Индометацин);
- Иммунодепрессанты (Делагил, Хлорбутин).
Бициллин – 5 показан для профилактики ревматизма у детей во время ремиссии, а также в качестве противорецидивной терапии.
Просто поселок
Про историю села Осовины известно не так много. Впервые оно упоминается под 1842 годом – как «малая деревня» из 3 хуторов. Однако к концу века поселение разрослось – число его населения превысило 650 человек.
Жители занимались крестьянским хозяйством – и в последние годы царизма, и при советской власти. Татарского населения тут не было, как следствие, депортации Осовин не коснулись. Зато имел место обратный процесс – в ходе кампании по переселению в Крым сельчан из других регионов, уже в 1944 году в селе появилось 204 семьи из Тамбова, а в начале 1950-х годов – еще переселенцы с Украины.
Тем не менее селению не повезло – в настоящее время в нем числится немногим более 230 человек постоянных жителей. Такой небольшой населенный пункт просто не может располагать развитой инфраструктурой. В Осовинах нет специального автобусного рейса, а внутренние дороги оставляют желать лучшего.
Погода в селе определяется сочетанием почти средиземноморского климата, определяемого влиянием Азовского моря и степи. Здесь сухое, довольно жаркое лето.
Жара переносится легко благодаря почти постоянному несильному ветру. Однако отзывы многих туристов указывают, что эта кажущаяся прохлада коварна – можно сильно «сгореть» на солнце и не заметить этого. Купальный сезон начинается рано – в середине мая.
Как лечить ревматизм народными средствами?
Народная медицина предлагает большой спектр вариантов для лечения в домашних условиях:
- Для лечения подагры и ревматизма хорошо помогают компрессы из свежих листьев болиголова. Обдать кипятком свежие листья, прикладывать на больное место, для снятия боли накрыв пищевой пленкой и повязкой.
- Лечат ревматизм укусами пчел: метод заключается в том, чтобы приложить пчелу, чтобы ужалила больное место. В первый день нужно 1 пчела. Через сутки — уже 2 пчелы. Укус делают на 4-5 сантиметров в сторону от первого места. Через день берут 3 пчелы. И так до пяти. Затем нужно сделать двухдневный перерыв и повторить в обратном порядке: 5, 4, 3, 2,1.
- Возьмите 30 грамм листьев желтой акации, 200 мл водки. Настоять течение 7 дней. Принимать по 1 ч. л. 3 раза в день.
- Возьмите 20 грамм вяза, залейте стаканом кипятка. Кипятить на медленном огне 10 минут. Затем оставить на 3 часа. Настойку принимают по 1 ст. л. 4 раза в день.
- Возьмите 2 ст. л. свежих цветов одуванчика, добавьте 2 ст. л. сахара. Настоять в прохладном темном месте на 8-9 дней, затем отожмите сок. Принимать 3 раза в день по 1 ч. л.
Николай Мазнев в своем лечебнике собрал множество рецептов для избавления от ревматизма:
- Основной терапией воспалительного ревматизма в период ремиссии является курс талассотерапии.
- Снизят боль суставов активные упражнения в горячей воде.
- Анкилозирующий спондилит поражает в основном крестцово-подвздошный сустав и позвоночник. Постепенно позвоночник теряет гибкость, страдают в основном мужчины. Показаны морские грязи.
- Периартрит чаще поражает бедренные и плечевые суставы. Вызывает скованность и боль. Восстанавливает функции: физические упражнения и подводный гидромассаж душем.
Лечение ревматизма в Китае и Израиле
В Китае ревматизм лечат комплексным подходом к оздоровлению всего организма. Самыми распространенными методами являются: лечение травами, иглоукалывание, массаж.
Лечение ревматизма в клиниках Израиля базируется на использовании даров Мертвого моря и гомеопатическими препаратами. Однако без традиционных схем терапии обойтись нельзя, поэтому израильские врачи используют разные комбинации лекарств в сочетании с плазмоферезом и иммуномодуляторами.
Профилактика
| В этом разделе не хватает ссылок на источники информации. Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена. Вы можете отредактировать эту статью, добавив ссылки на авторитетные источники. Эта отметка установлена 9 мая 2020 года . |
Включает закаливание организма, улучшение жилищных условий, режим труда на производстве, борьбу со стрептококковой инфекцией. Для предупреждения рецидивов весной и осенью проводят лекарственную профилактику бициллином в сочетании с салицилатами или ортофеном (вольтареном), индометацином, хингамином либо проводят круглогодичную профилактику с ежемесячным введением бициллина-5.
Как возникает и протекает суставной ревматизм
Поражение суставов возникает через 10–14 дней после перенесенной инфекции верхних дыхательных путей. Это могут быть такие заболевания, которые вызывает гемолитический стрептококк: тонзиллит, ангина, фарингит, ринит, скарлатина. Реже – другие бактерии, вирусы или аллергены.
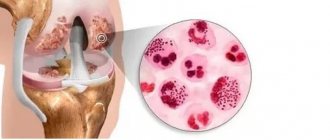
Инфекционные агенты провоцируют выработку защитных антител, которые объединяются с антигенами патогенных бактерий, и формируют особые иммунные комплексы.
По кровеносному руслу эти комплексы распространяются по всему организму, оседают на соединительнотканных клетках, вызывают асептическое воспаление (негнойное) в тканях суставов.
Стрептококковые антигены со временем превращаются в аутоантигены и способствуют развитию аутоиммунного ответа. Иммунная система синтезирует антитела против собственных тканей (иммунологическая ошибка), что ухудшает течение патологического процесса.
Нажмите на фото для увеличения
Изменения в соединительной ткани протекают в несколько этапов:
- В соединительной ткани увеличивается количество гликозаминогликанов (часть сложных белков протеогликанов), которые поглощают влагу и набухают.
- Воспалительный процесс приводит к разрушению и отмиранию коллагена соединительной ткани (фибриноидное изменение, некроз).
- Вокруг очагов мертвых клеток формируются гранулемы – узелковые образования (гранулематоз).
- Процесс завершается склерозом (замещение рабочей ткани плотными рубцами).
На стадии фибриноидных изменений патология становится необратимой.
В 60 или 70 % случаев острая форма болезни протекает с вовлечением в воспалительный процесс суставов.
Наиболее характерные признаки недуга – лихорадка и острые боли, которые возникают в одних суставах, а спустя некоторое время внезапно появляются в других.
При своевременном назначении лекарственных препаратов от суставного ревматизма можно избавиться в течение первых 2 суток. Если его не лечить, все острые проявления стихают самостоятельно, но в этом случае он может стать постоянно рецидивирующим и будет часто обостряться.
После того как суставные проявления ревматизма исчезают, на первый план выходят признаки поражения внутренних органов. В 80 % случаев – сердца и сосудов, реже – околосуставных тканей, почек, легких, органов ЖКТ и нервов.
Ревматизм суставов: что такое, симптомы и лечение, отличия от ревматического
- Голеностопный
- Кистевой
- Коленный
- Локтевой
- Плечевой
- Тазобедренный
- Позвоночник
Ревматизм — воспалительная инфекционно-аллергическая системная патология, поражающая соединительнотканные структуры.
Ведущими клиническими проявлениями заболевания являются повышенная температура тела, множественные симметричные артралгии летучего характера. Для ревматизма характерно как одновременное, так и последовательное вовлечение в патологический процесс нескольких суставов.
Основная причина развития заболевания — неадекватный ответ иммунной системы на внедрение определенных патогенных микроорганизмов.
В диагностике ревматизма наиболее информативны серологические и бактериологические исследования: определение уровня С-реактивного белка, обнаружение повышенного титра антител. Для выявления степени повреждения суставов проводятся рентгенография, МРТ, КТ. Лечение консервативное с использованием иммунодепрессантов, глюкокортикостероидов, нестероидных противовоспалительных препаратов.
Патогенез, причины, провоцирующие факторы
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Ревматизм суставов чаще всего диагностируется у детей и подростков в возрасте 7-15 лет. Наиболее подвержены развитию патологии представительницы слабого пола. Патология поражает не только опорно-двигательный аппарат, но серозные оболочки, кожные покровы, сердечно-сосудистую и центральную нервную систему.
При изучении этиологических аспектов была обнаружена взаимосвязь между возникновением ревматизма и предшествующим проникновением в организм возбудителей скарлатины, тонзиллита, фарингита, рожи, отита. Эти бета-гемолитические стрептококки группы А провоцируют развитие воспалительного процесса.
Они выделяют в окружающее пространство токсичные продукты своей жизнедеятельности, что приводит к появлению симптомов общей интоксикации.
Более 95% заболевших стрептококковыми инфекциями полностью выздоравливают после курса антибиотикотерапии, приобретают стойкий иммунитет к возбудителям.
У остальных инфицированных не происходит формирования полноценного иммунного ответа.
Поэтому при повторном проникновении бета-гемолитических стрептококков наблюдается развитие сложной аутоиммунной воспалительной реакции. В роли провоцирующих факторов выступают:
- резкое снижение иммунитета;
- нахождение в больших коллективах в период неблагоприятной эпидемиологической обстановки;
- несбалансированный рацион питания, отсутствие в нем продуктов с высоким содержанием микроэлементов, жиро- и водорастворимых витаминов;
- частые переохлаждения;
- отягощенный анамнез, в том числе семейный.
После внедрения в организм инфекционных агентов иммунной системой вырабатывается большое количество антистрептококковых антител — антистрептолизина-О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы B.
Из иммуноглобулинов, антигенов стрептококков, компонентов системы комплемента начинают стремительно формироваться иммунные комплексы. Они циркулируют в кровеносном русле, распространяясь по организму и оседая в соединительнотканных структурах.
Там, где локализовались иммунные комплексы, запускаются асептические аутоиммунные воспалительные процессы. Для стрептококковых антигенов характерны выраженные кардиотоксические свойства, поэтому большинство аутоантител образуется к сердечной мышце.
Рецидивирующее, прогрессирующее течение болезни суставов обусловлено повторным инфицированием, стрессовыми и депрессивными состояниями, переохлаждением.
| Формы течения ревматизма | Характерные особенности развития патологии |
| Острая | Ревматическая атака возникает внезапно, все симптомы выражены ярка. Характерна полисиндромность (вовлечение всех органов) поражения, высокая активность воспалительного процесса. Проведенная терапия отличается высокой эффективностью |
| Подострая | Рецидив может продолжаться до полугода. Клинические проявления средней степени выраженности, активность атаки умеренная. Результат лечения зависит от состояния иммунитета больного |
| Затяжная | Ревматическая атака длится более 6 месяцев. Ее динамика вялая, активность воспаления невысокая. Признаки поражения могут проявляться только со стороны опорно-двигательного аппарата. При проведении диагностических мероприятий обнаруживается обычно только ранее сформировавшийся порок сердца, а новые признаки поражения суставов пока отсутствуют |
| Рецидивирующая | Клинические проявления полисиндромны, быстро прогрессирует поражение не только суставов, но и внутренних органов. Характерно волнообразное течение с частыми болезненными рецидивами |
Клинические симптомы и отличия ревматоидного от ревматического артрита
При ревматизме признаки поражения суставов возникают у 20% обследуемых пациентов. Болями в сердце проявляются многие патологии сердечно-сосудистой системы, а артралгия довольно специфична, прямо указывает на развитие в сочленениях воспалительного процесса.
Отмечается схожесть клинической картины ревматизма с симптомами ревматоидного артрита. Они возникают спустя 7-14 дней после уже перенесенной инфекции — фарингита, скарлатины, тонзиллита. То есть человек считает себя полностью здоровым, когда его состояние вновь резко ухудшается.
Повышается температура тела до 39°C, он жалуется на слабость, утомляемость, головные боли, страдает от избыточного потоотделения, озноба.
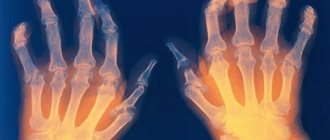
В отличие от ревматического артрита (что существенно облегчает диагностику) вначале поражаются не мелкие плюснефаланговые суставы кистей и стоп, а крупные сочленения — голеностопные, коленные, плечевые, локтевые.
Характер артралгии множественный, симметричный и летучий. Это означает, что поражается сразу несколько парных суставов, а боли ощущаются в течение дня в различных сочленениях.
К основным симптомам ревматизма относятся:
- припухлость отечность суставов, особенно в утренние часы;
- покраснение кожи над сочленением, гиперемия;
- резкое снижение объема движений, тугоподвижность;
- формирование плотных, округлых, безболезненных, малоподвижных узелков, локализованных области суставов;
- выраженность болевого синдрома усиливается при повышении двигательной активности или подъеме тяжестей.
Патология в большинстве случаев протекает доброкачественно. Даже острый воспалительный процесс не провоцирует повреждение хрящевых, костных, соединительнотканных суставных структур. Не происходит деформации сочленений, но умеренная болезненность сохраняется на протяжении довольно длительного времени.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Симптоматика наиболее интенсивна в начале ревматической атаки из-за повышения температуры тела и лихорадочного состояния. Возникает специфическая ломота в суставах, появляются ноющие, тупые, давящие, «грызущие» боли, не стихающие в ночное время. Схожесть ревматизма и ревматоидного артрита заключается и в обязательном присутствии внесуставной симптоматики.
Ухудшается общее состояние здоровья, снижается функциональная активность некоторых систем жизнедеятельности. При ревматизме воспаляются сердечные оболочки, возникают перебои в работе сердца, в особенно тяжелых случаях у пациентов диагностируется недостаточность кровообращения. Одно из осложнений — хорея, проявляющаяся в непроизвольном подергивании мышц.
Диагностика ревматизма
Первичный диагноз выставляется на основании жалоб пациента, его внешнего осмотра, изучения анамнеза. Определенной подсказкой становится недавно перенесенная стрептококковая инфекция.
При проведении бактериологических исследований устанавливается повышенный титр антител, вырабатываемых иммунной системой для уничтожения болезнетворных бактерий. Это антистрептолизин, антистрептокиназа, антигиалуронидаза. Производится посев биологического образца, взятого из зева, в питательные среды.
По количеству сформировавшихся колоний определяется стадия воспалительного процесса. Окончательный диагноз выставляется после обнаружения следующих диагностических критериев ревматической атаки:
- полиартрит — поражение нескольких суставов;
- наличие подкожных узелков;
- кольцевидная эритема — полиэтиологическое заболевание кожного покрова;
- клинические проявления кардита, хорея;
- боли в суставах на фоне лихорадочного состояния;
- повышенная скорость оседания крови, лейкоцитоз, наличие С-реактивного белка в общем анализе крови;
- удлиненный Р–Q интервал на электрокардиограмме.
Рентгенография, КТ, МРТ проводятся для оценки состояния суставных структур, исключения других воспалительных и дегенеративно-дистрофических патологий. Также необходима дифференциальная диагностика с туберкулезом, неврозами, неспецифическим эндокардитом.
Что происходит при отсутствии лечения
Каждая стадия патологии длится не более 2 месяцев. Во время каждого рецидива возникают повторные тканевые поражения в области сформировавшихся фиброзных очагов.
Помимо суставов в воспалительный процесс вовлекается ткань сердечных клапанов, происходят многочисленные склеротические изменения в их створках.
Они начинают сращиваться между собой, что существенно повышает вероятность последующего приобретенного порока сердца. Для ревмокардита характерна следующая симптоматика:
- сильное сердцебиение;
- отек легких, одышка;
- сердечные боли различной интенсивности;
- повышенная утомляемость, слабость;
- нарушение сердечного ритма.
Ревмокардит диагностируется наиболее часто у пациентов 14-25 лет. Его клинические проявления могут быть незначительными, но выявляются и тяжелые поражения клапана сердца. При ревматизме происходит нарушение работы центральной нервной системы, особенно у детей.
Это выражается в капризности, раздражительности, рассеянности, апатии. В дальнейшем возникают проблемы с запоминанием, речью, концентрацией внимания. У взрослых и детей возможно поражение органов брюшной полости.
Развивается абдоминальный синдром — возникают боли в животе, тошнота, рвота.
Причины заболевания
В основе развития суставного ревматизма – сочетание факторов. Вот основные из них:
- перенесенные инфекционные заболевания (ангина, тонзиллит, рожистое воспаление, вирусные инфекции);
- ослабленный иммунитет;
- наследственная предрасположенность (наличие генов, увеличивающих риск развития ревматизма).
Люди, перенесшие стрептококковую инфекцию
Женщины (болеют в 3–4 раза чаще, чем мужчины)
Инсоляция (облучение солнцем), переохлаждение
Дети – от 7 до 14 лет
Работники и учащиеся в больших коллективах
Психическое и физическое перенапряжение
Люди, живущие в плохих социальных условиях (сырое холодное жилье, скудный рацион)
Характерные симптомы
Симптомы суставного ревматизма обычно острые.
Заболевание начинается с одновременного поражения сразу нескольких суставов – обоих плечевых, локтевых, голеностопных или коленных. Боль острая, суставы припухшие, красные, болезненные и горячие при прикосновении.
Нажмите на фото для увеличения
Из-за острейшей боли человеку с ревматическим полиартритом (воспалением нескольких суставов) сложно совершать любые движения.
У него держится высокая температура (до 40 градусов), появляются потливость, слабость и другие признаки общей интоксикации (отравление продуктами воспаления).
Характерный признак суставного ревматизма – нарастание и убывание боли и воспаления сначала в одних суставах, а затем в других.
У 1 или 2 % пациентов заболевание протекает с кожными проявлениями – красными пятнами или кольцами, которые не зудят и расположены на внутренней поверхности рук и ног, на животе или шее.
Подкожные ревматические узелки в области суставов встречаются очень редко.
Очень неприятным, но нечастым проявлением суставного ревматизма является постоянно рецидивирующая форма. В этом случае регулярные обострения сменяются недолгими и неполными периодами восстановления, а поражение внутренних органов (сердца, легких) очень быстро прогрессирует.
Именно суставная форма ревматизма осложняется нечасто. Более опасны другие осложнения болезни:
- поражение сердца (порок сердца, ревмокардит, миокардит, кардиосклероз, эндокардит, перикардит);
- поражение центральной нервной системы и органов чувств (хорея – повышенное мышечное напряжение, нарушение координации движений);
- поражение сосудов (васкулит);
- поражение околосуставных тканей (связок, сухожилий, их оболочек, воспаление околосуставных сумок).
Симптомы
Симптомы заболевания зависят от его вида.
Суставный ревматизм
Признаки суставного ревматизма у взрослых отмечаются в суставах коленей, плеч, локтей, пальцев кистей и стоп. При этом наступает:
- лимитирующая лихорадка до температуры 38-40°С. Суточная температура колеблется на 1-2°С, озноб отсутствует;
- обильное потоотделение;
- суставная боль, которая нарастает при пассивном или любом активном движении в сопровождении отеков мягких тканей и выпота в суставную полость.
Повышается местная температура кожи в проблемном месте, возникает боль при нажатии пальцами. Воспаленные суставы не дают выполнять движения в полном объеме и с максимальной амплитудой, поскольку ревматический полиартрит дезорганизует соединительную ткань.
Крупные суставы воспаляются симметрично. Воспаление становится «летучим»: утихает в одних суставах, но сразу же нарастает в других. Без лечения боли исчезают через 2 — 4 недели. Новые лечебные средства могут вылечивать воспаление за 1 — 3 суток.
Ревмокардит
Если порок сердца отсутствует, тогда течение ревматического миокардита будет иметь среднюю тяжесть. Процесс охватывает миокард и оболочки сердца. Он сопровождается интоксикацией, колющими болями, тахикардией, пониженным АД. Часто проявляется симптом сердечной недостаточности:
- головокружение, утомляемость;
- одышка, аритмия;
- отеки и боли ног;
- потемнение в глазах или обморок;
- иногда набухают вены шеи, увеличивается печень;
- появляется асцит.
На рентгеноскопии можно заметить некоторое увеличение размеров сердца, чаще влево, реже – в виде диффузного расширения. Бывают случаи недостаточного обращения крови из-за первичного ревматического миокардита.
У детей при диффузном миокардите:
- остро воспаляется миокард, отекает, нарушаются его функциональная деятельность;
- ухудшают состояние ребенка одышка, ноющая постоянная сердечная боль, учащенное сердцебиение;
- бледнеют покровы кожи;
- набухают вены шеи.
На рентгенограмме видно, что значительно расширено сердце. Верхушечный толчок становится слабым, и приглушаются тона. Пульс частый и слабо наполнен. Миокардит может привести к ревматическому кардиосклерозу, тогда у миокарда снижается сократительная функция: ослабевает верхушечный толчок, приглушаются тона, и проявляется систолический шум. При этом развиваются ревматические пороки сердца.
Проявления других видов заболевания
При ревматической хорее происходит поражение мелких мозговых сосудов. Нарушается психика, глотательная функция, появляется слабость, движения становятся нескоординированными.
При кожном ревматизме на кожном покрове образуются ревматические узелки и кольцевая эритема.
Плеврит ревматический сопровождают боли в грудине, непродуктивный кашель, одышка, общая слабость.
Перикардит может быть сухим или экссудативным. Сухой перикардит характерен постоянными болями в сердечной мышце, шумами при трении перикарда в районе края грудины слева. Продолжает патологию экссудативный перикардит – появляется выпот, боли стихают когда воспаленные листки перикарда разъединяются из-за накопления экссудата.
Диагностика
Как лечить ревматизм суставов? Чтобы назначить лечение, нужно установить правильный диагноз. Это довольно сложно, поскольку по симптомам ревматический артрит очень напоминает другие виды артритов (ревматоидный, реактивный, инфекционный).
Диагноз помогают поставить большие и малые диагностические критерии (признаки) и анализы, подтверждающие перенесенную стрептококковую инфекцию.
Полиартрит – воспаление нескольких суставов
Клинические признаки – высокая температура, острые боли в суставах
Кардит – воспаление оболочек сердца
Инструментальные признаки – ЭКГ сердца, УЗИ, рентгенография суставов и легких и др.
Хорея – заболевание, вызванное поражением нервов
Лабораторные признаки – увеличение антистрептолизина, антистрептокиназы, наличие гемолитического стрептококка в мазках из зева
Эритема (кольцевидные красные пятна на коже), подкожные ревматические узелки
Диагноз устанавливают при определенном сочетании этих признаков (например, 1 большого и 2 малых). Обязательное условие – лабораторно подтвержденное наличие гемолитического стрептококка.
Клиника
Симптомы проявляются через 1—3 недели после перенесённой острой стрептококковой инфекции. Ревматизм проявляется в 5 синдромах:
Ревмокардит
Ревмокардит (кардиальная форма) — воспалительное поражение сердца с вовлечением в процесс всех оболочек сердца (ревмопанкардит), но прежде всего миокарда (ревмомиокардит).
Проявления:
- Симптомы интоксикации (слабость, утомляемость, потливость, снижение аппетита);
- Боли в области сердца тянущего, колющего характера;
- Повышение температуры тела до фебрильных цифр (больше 38 градусов);
- Умеренная гипотония;
- Тахикардия (учащенное сердцебиение);
- Изменение границ сердца;
- Присоединение симптомов левожелудочковой и правожелудочковой сердечной недостаточности;
- Ослабление тонов, чаще всего приглушение I тона;
- При резком поражении миокарда может аускультироваться ритм галопа;
- Может аускультироваться диастолический шум, характеризующийся завихрениями крови при переходе из предсердий сердца в желудочки благодаря работе клапана, пораженного ревмоэндокардитом, с наложенными на него тромботическими массами;
- При ранних стадиях заболевания о ревмоэндокардите свидетельствует грубый систолический шум, звучность которого возрастает после физической нагрузки; иногда он становится музыкальным.[1]
Ревмополиартрит
Ревмополиартрит (суставная форма) — воспалительное поражение суставов, с характерными для ревматизма изменениями.
Проявления:
- Преимущественное поражение крупных суставов (коленные, локтевые, голеностопные);
- Появляется ремиттирующая лихорадка (38—39 °C), сопровождающаяся потливостью, слабостью, носовыми кровотечениями;
- Боли в суставах: стоп, голеностопных, коленных, плечевых, локтевых и кистей;
- Симметричность поражения;
- Быстрый положительный эффект после применения нестероидных противовоспалительных препаратов;
- Доброкачественное течение артрита, деформация сустава не остаётся.
Ревмохорея
Ревмохорея (Пляска святого Вита) — патологический процесс, характеризующийся проявлением васкулита мелких мозговых сосудов. Преимущественно встречается у детей, чаще у девочек.
Проявления:
- Двигательное беспокойство, активность;
- Гримасничанье, нарушение почерка, невозможность удерживания мелких предметов (столовые приборы), нескоординированные движения. Симптомы исчезают во время сна;
- Мышечная слабость, вследствие чего пациент не может сидеть, ходить, нарушается глотание, физиологические отправления;
- Изменение в психическом состоянии пациента — появляется агрессивность, эгоистичность, эмоциональная неустойчивость, или, напротив, пассивность, рассеянность, повышенная утомляемость.
Кожная форма ревматизма
Проявления
:
- Кольцевая эритема — высыпания в виде бледно-розовых кольцевидных ободков, безболезненных и не возвышающихся над кожей;
- Узловатая эритема — ограниченное уплотнение участков кожи темно-красного цвета величиной от горошины до сливы, которые располагаются обычно на нижних конечностях.
- Иногда при значительной проницаемости капилляров появляются мелкие кожные кровоизлияния;
- Ревматические узелки — плотные, малоподвижные, безболезненные образования, расположенные в подкожной клетчатке, суставных сумках, фасциях, апоневрозах;
- Бледность кожных покровов, потливость
Ревмоплеврит
Проявления:
- Боли в грудной клетке при дыхании, усиливающиеся на вдохе;
- Повышение температуры;
- Непродуктивный кашель;
- Одышка;
- При аускультации, слышен шум трения плевры;
- Отсутствие дыхания на стороне поражения.
Органы пищеварения при ревматизме поражаются сравнительно редко. Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, которые чаще бывают у детей. В ряде случаев поражается печень (ревматический гепатит). Довольно часто выявляют изменения почек: в моче находят белок, эритроциты и др., что объясняется поражением сосудов почек, реже — развитием нефрита.
Методы лечения
Заболевание можно вылечить полностью. При своевременном и правильном назначении медикаментов суставные проявления ревматизма (ревматический артрит) полностью проходят в течение 2–4 недель.
Лечение ревматизма суставов начинается со строгого постельного режима (от 12 до 20 дней) и назначения разных групп медикаментов:
- Противовоспалительные, обезболивающие средства (Диклофенак, Мелоксикам, Ибупрофен) в мазях, уколах или таблетках.
- Противовоспалительные гормональные препараты (Преднизолон).
- Пенициллиновые или другие антибиотики для борьбы со стрептококковой инфекцией (Бициллин).
При необходимости лечащий врач может назначить:
- иммунодепрессанты, подавляющие активность иммунной системы (Хлорбутин);
- процедуру плазмафереза (очищение плазмы крови от аутоиммунных антител и токсичных веществ).
Начиная с первых дней терапии, больной должен соблюдать достаточно строгую диету (стол № 10 Р). Такое питание помогает уменьшить отечность и воспаление соединительной ткани.
Основные принципы диеты:
- ограничьте употребление углеводов – до 250 г в день, сахара – до 30 г, жидкости – до 1 литра, соли – до 3 г;
- исключите кофе, крепкие мясные бульоны, алкоголь, приправы, жареные, жирные, соленые продукты, сдобу, зрелые сыры, шоколад, какао;
- снизьте количество животного белка в рационе – до 80 г в сутки, животного жира – до 30 г, растительного – до 40 г;
- в рацион введите продукты, богатые витаминами РР, С, В, – печень, орехи, творог, молоко, сухофрукты, бобовые, яйца, капусту;
- мясо и рыбу готовьте на пару, хорошо разваривайте овощи;
- питайтесь дробными порциями (до 5 раз в день), раз в неделю делайте разгрузочные дни (творожно-молочные, картофельные, кефирные, яблочные).
В восстановительный период пациент постепенно переходит к менее строгой диете. Ему разрешены кофе, черный чай, жидкость в неограниченном количестве, сливочное масло.
После того как острое воспаление стихает, больному назначают физиотерапию:
- Ультрафиолетовое облучение суставов.
- УВЧ (лечение высокочастотными электромагнитными импульсами).
- Прогревания лампой соллюкс (лампой накаливания, помещенной в рефлектор-отражатель).
- Сухое тепло для суставов (грелки).
Для устранения остаточных явлений ревматического артрита лечащий врач может назначить лечебный массаж.
На лечение ревматического артрита может понадобиться от 12 до 30 дней.
Народные средства применяют в основном для лечения хронических форм заболевания. Рецепты домашних средств:
- Настойка с сиренью. 1/4 стакана почек и цветов сирени (поровну) залейте 1 стаканом водки, дайте настояться под плотной крышкой 10 дней. По готовности пейте по 50 капель 3 раза в день. Таким способом ревматизм лечат от 3 до 6 месяцев.
Настойка на чесноке. 80 г чеснока измельчите (раздавите, порежьте, натрите), залейте 1 стаканом водки, дайте постоять 10–12 дней, по готовности принимайте по 15 капель 3 раза в день. Длительность курса: 3–6 месяцев.
- Отвар из фасолевых створок. Возьмите 20 г сухих створок фасоли, залейте 1 л горячей воды, прогревайте на медленном огне 3–4 часа, после остывания процедите, пейте по 0,5 стакана 1 раз в день.
- Свежие соки. Смешайте свежий сок моркови (7 частей) и сельдерея (3 части), пейте смесь по 0,5 стакана 3 раза в день.
Лечение
Лечение ревматизма суставов направлено на уменьшение отека (см. ), болезненных ощущений и поддержание основных функций суставов. Хотя не существует эффективной терапии для данного состояния, есть доступные лекарственные средства, способные существенным образом замедлить прогрессирование недуга.
Терапия, как правило, включает в себя системный подход среди пациентов, врачей и терапевтов. Ревматолог является тем врачом, который контролирует и определяет лучший курс лечения для больного.
Терапия ревматоидного заболевания может включать в себя использование стероидов и нестероидных противовоспалительных препаратов (НПВП), такие как Ибупрофен и Напроксен. Обе схемы приема различных препаратов помогают уменьшить воспалительный процесс. Стероиды также снижают гиперактивность иммунной системы, что может помочь свести к минимуму симптоматику и предотвратить повреждение тканей суставов.
Профилактика ревматизма суставов
Какие меры профилактики помогут избежать появления ревматического артрита?
Рецидивы (повторения) заболевания предупреждают в течение 3 или 5 лет после лечения. Больному назначают противовоспалительные лекарства и антибиотики – осенью и весной.
Прогноз на выздоровление
Прогноз при суставном ревматизме хороший. В 40 % случаев при своевременном обращении от заболевания можно избавиться полностью. После лечения функции суставов полностью восстанавливаются.
Суставной ревматизм редко становится причиной тяжелых осложнений. Нарушения подвижности, сращения тканей и боль в области сустава в большинстве случаев – последствия ревматоидного поражения околосуставных тканей (связок, сухожилий, сухожильных и мышечных оболочек).
Самая тяжелая форма суставного ревматизма – непрерывно рецидивирующий. Он быстро приводит к поражению внутренних органов и систем, может стать причиной развития тяжелого порока сердца.
Психоэмоциональная зависимость человека от магнитных бурь
Как рассказывает врач-психоэндокринолог Наталья Гридасова, в моменты обострения магнитных бурь в августе 2020 года неблагоприятные дни наступят и для здорового населения планеты.
В связи с солнечной активностью в воздухе наблюдается значительное сокращение количества кислорода. Это приводит к частичной гипоксии, когда все ткани организма испытывают недостаток вещества.
✅ При этом надпочечники начинает усиленно выбрасывать в кровь гормоны стресса – адреналин и кортизол. Вследствие этого особо чувствительные люди испытывают целый ряд эмоциональных потрясений:
- внезапное беспокойство;
- беспричинную тревогу;
- угнетенность.
А вы метеочувствительный человек?
Да, чувствую любую перемену в погоде. Спасают только таблетки.
78.72%
Только при сильных магнитных бурях.
18.94%
Нет.
2.34%
Проголосовало: 940
Все это сказывается на работоспособности, так как вызывает резкий скачок сахара в крови и ухудшает память.
По мнению эксперта, в этот период значительно увеличивается беспокойство у людей с нестабильной психикой:
- повышается их агрессивность;
- возрастает количество неадекватных решений;
- усиливается депрессия.
❌ По словам Гридасовой, статистика происшествий на дорогах резко увеличивается именно в период солнечных волнений.