Фармакодинамика и фармакокинетика
Фармакодинамика
Резорцин — это производное фенола. Фармакопея определяет его как 1,3- Диоксибензол, формула Резорцина С6Н602.
Фенолы образуют соединения с полисахаридами стенки микроорганизмов, нарушают ее свойства и оказывают антисептическое действие. Вызывают гибель вегетативных форм, на споры не оказывают действия.
Препарат в малых концентрациях (0,25–2%) оказывает эпителизирующее действие и в составе примочек назначается на мокнущие очаги — стимулирует регенеративные процессы и устраняет воспаление. Высокие концентрации (например, 5–10% мази) имеют кератолитическое и прижигающее действие, а 30–50% концентрации резорцина — выраженное прижигающее действие.
Фармакокинетика
Исследования фармакокинетики не проводились.
Что такое разноцветный лишай?
Разноцветный лишай
(
отрубевидный лишай
, солнечный грибок, лат. tinea versicolor, pityriasis versicolor) — это инфекционное (грибковое) заболевание кожи, которое характеризуется поражением только рогового слоя эпидермиса, отсутствием воспалительных явлений и весьма незначительной контагиозностью (заразностью).
Заболевание, распространенное повсеместно, чаще встречается в странах с высокой температурой и влажностью воздуха (тропики, субтропики), в которых уровень заболеваемости разноцветным лишаем достигает 40%. В то время как в странах с умеренным климатом (в том числе Украина) уровень заболеваемости достигает 5-10%. Заболевают и мужчины и женщины, однако у женщин разноцветный лишай встречается в два раза чаще. Пик заболеваемости наблюдается в молодом возрасте (18-25 лет), однако, болеют и дети и люди старшего возраста.
Возбудитель разноцветного лишая относится к дрожжеподобным грибам рода Malassezia (старое название Pityrosporum orbiculare). Наиболее частым возбудителем заболеваний у человека является Malassezia furfur. Чаще всего грибок облюбовывает для себя волосистую часть головы, верхние отделы туловища и складки. Большинство людей является носителями грибков Malassezia (90%) на участках кожи, богатых сальными железами и не вызывающих заболевания. Эти люди, а также люди с клиническими проявлениями отрубевидного лишая, являются источниками инфекции для других. Передача возбудителя может происходить при тесном контакте с больным или носителем, при совместном пользовании предметами обихода или нательным (постельным) бельем, возможно заражение через пляжный песок, лежаки, подстилки, полотенца, губки и т.д. Солнечные лучи и соленая морская вода помогают его распространению, так как подсушивают кожу, приводят к образованию микротрещин и проникновению микроорганизмов в поверхностные слои кожи. В развитии заболевания немаловажное значение имеет повышенное потоотделение, химический состав пота, рH кожи, сопутствующие заболевания (нарушения эндокринной системы, патология ЖКТ, заболевания легочной системы и крови, иммунодефицитные состояния). Имеются данные о генетической предрасположенности к развитию разноцветного лишая.
Инструкция на Резорцин (Способ и дозировка)
Раствор Резорцина спиртовой (на латинском Solutio Resorcini spirituosa) наносят наружно на пораженные участки кожи с помощью ватного тампона. Мазь наносятся на ночь. Режим дозирования индивидуальный и зависит от заболевания.
При красных угрях применяют 1% спиртовой раствор. При жирной себорее втирают в кожу волосистой части головы 1–2% спиртовой раствор. Для лечения дерматитов и экзем применяют 1–2% растворы.
При вульгарных угрях с целью отшелушивания — 10-15% мази. При себорейной экземе этот препарат используют в комбинации с серой.
При локальной терапии остроконечных кондилом, как химический коагулянт, используются присыпка чистого средства. Антисептические свойства обуславливают применение Резорцина в медицине, как самостоятельного средства, но чаще в составе других препаратов. Так, Резорцин входит в состав ректальных свечей (в комбинации с цинком оксидом, висмутом субнитратом и танином) и раствор Фукорцин. Он входит в состав мази Андриасяна и жидкости Кастеллани, которые применяются для лечения микозов и пиодермии.
Для очищения кожи, особенно с признаками жидкой себореи, применяют водно-спиртовые болтушки, в составе которых кроме него еще салициловая и борная кислоты.
Известны лосьоны с кератолитическим действием, содержащие резорцин, салициловую кислоту и аллантоин. Для гигиены волосистой части головы при перхоти и десквамации разработан шампунь «Сквафан S» (Франция), в котором салициловая кислота и резорцин в высоких концентрациях позволяют удалять устойчивые участки десквамации.
Еще одно применение резорцина в медицине — резорцин-формальдегидная паста, которая применяется стоматологами для пломбирования каналов при неполной экстирпации пульпы. Резорцин-формалиновый метод лечения предложен в 1912 году и широко использовался в советские времена — он оказался дешевым.
В настоящее время используется редко и среди профессионалов символизирует некачественное лечение. Дело в том, что резорцин-формалиновая паста опасна для организма в виду токсичности. На корнях зуба появляются кисты, атрофируется десна, зуб становится хрупким, и меняется его цвет. Прогрессивные стоматологи более 20 лет назад отказались от этого метода лечения.
Инструкция по применению Резорцина
По инструкции Резорцин применяется наружно в виде 2% спиртового раствора или 5-10% мази. При угревой сыпи препарат наносится в небольшом количестве на ночь с добавлением специального резорцинового спирта (особенно спирт необходим при розовых угрях).
При нанесении Резорцина на неочищенную кожу, она может приобрести красный или лиловый цвет.
Препарат обладает сильными антисептическими свойствами, поэтому недопустимо его попадание на слизистые оболочки, в пищеварительную систему и дыхательные пути. При попадании Резорцина в глаза необходимо провести промывание слизистых оболочек обильным количеством воды, а при отравлении пищеварительных органов необходимо немедленно сделать промывание желудка.
Резорцин не следует применять совместно с салициловой кислотой, окисью магния и гидрокарбонатом натрия. Лечебные свойства препарата исчезают при взаимодействии с окисью желтой ртути, фенилсалицилатом и антипирином.
В соответствии с инструкцией Резорцин в виде мази необходимо разводить в растворе этилового спирта и воды, а также можно добавить этиловый эфир.
Отзывы
В основном отзывы касаются применения Резорцина при вульгарных угрях: 10—15% мазь, высушивая роговой слой, действует как отшелушивающее средство и помогает избавиться от угрей. Отмечается, что при угревых высыпаниях хороший результат дают болтушки — порошок основного вещества, левомицетин, борная и салициловая кислота, а состав, содержащий только резорцин, малоэффективен, кроме того, может вызвать раздражение и сухость кожи. Резорциновый спирт используют для прижигания отдельных высыпаний.
Данное вещество в комплексе с серой и салициловой кислотой помогает справиться с открытыми и закрытыми комедонами.
Химические свойства
Резорцин обладает свойствами фенолов. С щелочами образует соли — феноляты, с диметилсульфатом даёт монометиловый эфир резорцина и диметиловый эфир резорцина[3].
При взаимодействии с аммиаком образует 3-аминофенол.
Взаимное влияние двух групп ОН обеспечивает легкость вступления резорцина в реакции электрофильного замещения главным образом в положения 4(6), труднее — в положение 2. Так при взаимодействии с галогенами образует 2,4,6-тригалогензамещенные.
При действии азотной кислоты на резорцин образуется резазурин[4], при взаимодействии с концентрированной азотной кислотой (d=1.4 г/см3) и концентрированной серной кислоты образуется 2,4,6-тринитрорезорцин. С пикриновой кислотой дает пикрат, т. пл. 89-90 °C.
Резорцин легко вступает в реакции азосочетания, например с диазотированной сульфаниловой кислотой дает краситель резорциновый жёлтый.
С фталевым ангидридом в присутствии хлорида цинка (175—196°С) конденсируется с образованием флуоресцеина.
С ледяной уксусной кислотой в присутствии хлорида цинка при 145 °C образует ацетофеноны.
Восстанавливает фелингову жидкость и аммиачный растор хлорида серебра.
Цветная реакция на резорцин: при взаимодействии с FeCl3 появляется темно-фиолетовое окрашивание, переходящее в чёрное.
При неправильном хранении резорцин из-за легкой окисляемости становится розовато-оранжевым.
Как диагностировать разноцветный лишай?
Правильно установить диагноз может лишь специалист – врач-дерматолог. Имеет значение клинический опыт (способность при визуальном осмотре заподозрить болезнь и назначить необходимое обследование) и использование диагностических методов (пробы, микроскопическое исследование и т.д.). Чтобы подтвердить диагноз (разноцветный лишай) проводят йодную диагностическую пробу – пробу Бальзера
. Пораженную кожу смазывают спиртовой настойкой йода (или анилиновым красителем) и тут же протирают спиртом. В случае если у Вас действительно разноцветный лишай, пятна приобретают темно-коричневую окраску и резко выделяются на фоне слегка пожелтевшей здоровой кожи. Это происходит благодаря тому, что разрыхленный грибом поверхностный слой кожи быстро впитывает йод. Не рекомендуем ставить эту пробу самостоятельно, так как, не имея соответствующего опыта нельзя адекватно интерпретировать результат. Кроме того, если поскоблить пятна ногтем, разрыхленные роговые массы снимаются в виде стружки –
симптом «стружки»
. В случаях, когда у доктора возникают сомнения относительно диагноза, проводят
микроскопическое исследование чешуек
кожи для обнаружения возбудителя, а также бактериологическое исследование с использованием
среды Сабуро
, для культивирования (выращивания в специальных условиях) колоний возбудителя с последующим микроскопическим исследованием. Для диагностики отрубевидного лишая, особенно локализующегося на волосистой части головы, можно использовать
люминесцентный метод
: в лучах
лампы Вуда
пятна приобретают золотисто-желтое, красновато-коричневое или бурое свечение. При
электронно-микроскопическом исследовании
кожи в области пятен с нарушенной пигментацией обычно обнаруживают снижение количества и нарушение расположения меланосом (пигментных клеток).
Какие признаки свидетельствуют о наличии разноцветного лишая?
С момента заражения до появления первых клинических проявлений может пройти от двух недель до нескольких месяцев или даже лет. Длительность этого периода зависит от состояния иммунной системы и ряда факторов, которые уже обсуждались выше.
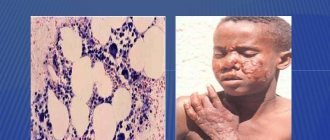
Заболевание начинается с появления небольшого (3-5 мм) розового пятна, которое не возвышается над поверхностью кожи. Появиться первое пятно может на коже груди, верхней части спины, шее, плечах. Часто проявление заболевания обнаруживают на волосистой части головы, особенно у детей. Волосы, однако, при этом заболевании не поражаются. Со временем, пятен становится больше, они быстро распространяются на перечисленных участках кожи, начинают сливаться в причудливые узоры, либо остаются изолированными друг от друга. Воспалительные явления и субъективные ощущения (зуд, боль) при этом отсутствуют, может наблюдаться шелушение, похожее на отруби. Цвет пятен может меняться: светло-розовый, желтый, кофейный, светло-коричневый. На фоне загоревшей кожи места, пораженные лишаем, обычно резко выделяются более светлым цветом по сравнению со всей кожей. Разноцветный лишай имеет хроническое течение и отличается частыми рецидивами, заболевание может проявляться годами. Нарушение пигментации кожи вызывает не только косметический дефект, но и нередко может приводить к психоэмоциональному срыву, нарушению социальной адаптации, снижению качества жизни.