Асцит брюшной полости — это патология, характеризующаяся скоплением жидкости в животе. Подобное нарушение считается осложнением из ряда крайне опасных для жизни заболеваний. Обычно асцит протекает в прогрессирующей форме. При небольшом объеме жидкость в животе может рассосаться самостоятельно, если лечение первичного заболевания будет эффективным.
При тяжелых формах этого нарушения в животе может скопиться более 15 л транссудата, который уже не сможет самостоятельно найти выхода.
[toc]Причины, из-за которых возникает такое явление, могут быть самыми разнообразными. Например, асцит может развиваться на фоне грибкового, туберкулезного и паразитарного поражений брюшной полости.
Постепенно накопление жидкости в брюшной полости не только становится причиной механического сдавливания органов, но и предрасполагает к появлению ряда опасных осложнений. Нередко у больных с тяжелой формой отечно-асцитического синдрома развивается непроходимость из-за компрессии кишечника, а также перитонит, так как транссудат, количество которого в животе увеличивается, является идеальной питательной средой для микрофлоры.
Этиология асцита брюшной полости
Многие заболевания могут становиться причиной патологического скопления жидкости. Часто от этого нарушения страдают мужчины, подверженные алкогольной зависимости. Спиртное не может напрямую спровоцировать отечно-асцитический синдром, но при этом продукты его распада быстро разрушают печень. Этот орган является многофункциональной природной лабораторией. Именно печень отвечает за продукцию белков, которые регулируют степень проницаемости как кровеносных, так и лимфатических сосудов. Частый прием спиртных напитков способствует разрушению тканей этого органа. У большинства людей, долгие годы страдавших от алкогольной зависимости, диагностируются тяжелые формы цирроза. При этом ткани печени настолько разрушены, что не могут справляться со своими функциями.
Причины возникновения и группы риска
В 70% случаев проявлений асцита большую роль играет именно цирроз. При тяжелой форме поражения печении, сопровождающейся скоплением жидкости в животе, прогноз неблагоприятный.
Нередко асцит брюшной полости развивается на фоне заболеваний, сопровождающихся портальной гипертензией. К таким патологическим состояниям относятся:
- саркоидоз;
- гепатоз;
- тромбоз печеночных вен на фоне рака;
- распространенный тромбофлебит;
- стеноз нижней половой или воротной вены;
- венозный застой;
- алкогольный гепатит.
Накопление жидкости в животе может быть следствием различных заболеваний почек, органов ЖКТ и сердца. Подобное осложнение часто сопровождает такие патологические состояния, как:
- микседема;
- гломерулонефрит;
- нефротический синдром;
- сердечная недостаточность;
- панкреатит;
- диарея;
- болезнь Крона;
- лимфостаз.
Нередко отечно-асцитический синдром развивается на фоне онкологических процессов, протекающих в организме. Часто подобное осложнение наблюдается при поражении злокачественными опухолями толстого кишечника, желудка, яичников, молочной железы и эндометрия.
Иногда патологическое накопление жидкости в животе развивается вследствие разлитого перитонита, болезни Крона, туберкулеза, грибковой инфекции и паразитарной инвазии. Асцит может наблюдаться на фоне полисерозита, вызванного системной красной волчанкой, ревматоидным артритом, синдромом Мейгса, уремией и т. д.
Выделяется ряд предрасполагающих к появлению асцита факторов. Значительно повышают риск развития подобной проблемы хронические гепатиты, злоупотребление спиртным, введение инъекционных наркотиков, переливание крови, проживание в зонах с неблагоприятной экологической обстановкой, ожирение, татуаж, высокий уровень холестерина и сахарный диабет 2 типа. Это далеко не полный список факторов, способствующих развитию асцита.
У новорожденных асцит нередко встречается при развитии гемолитической болезни плода, которая возникает еще при беременности. У детей младшего возраста жидкость в брюшной полости может начать накапливаться из-за гемолитической болезни, экссудативной энтеропатии, гипотрофии, врожденного нефротического синдрома.
Для эффективного лечения асцита крайне важным моментом является определение первопричины проблемы.
Чтобы предотвратить повторное скопление жидкости в животе, необходимо направить усилия на устранение основного заболевания.
Причины появления водянки
Водянка в животе относится к серьезным заболеваниям. Если своевременно не обратить внимание на проблему, процесс может затянуться и привести к серьезным осложнениям.
Причины водянки живота подразделяются на несколько групп.
Первый вид провоцирующих факторов сопровождается отечностью живота и ног. К данной группе относят:
- инфаркт миокарда;
- патологический процесс в респираторной системе;
- миокардит;
- аномалии с сердечными клапанами.
Вторая группа причин заключается в прогрессировании онкологических болезней. Как только вредоносные клетки попадают в печень, они ведут к затруднению оттока жидкости.
О третьем типе факторов врачи говорят, как о терминальной фазе почечной недостаточности. Причины патологического процесса скрываются в пиелонефрите гипоплазии, онкологических заболеваниях, интоксикации организма, туберкулезе, мочекаменной болезни.
К причинам четвертой группы относят серьезные заболевания печени в виде цирроза и гепатита.
Патогенез развития асцита
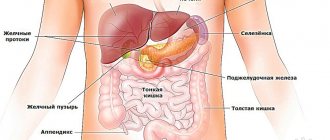
Брюшина выполняет сразу несколько важнейших функций, в том числе фиксирует органы, располагающиеся в этой области, на анатомических местах, а также защищает их от травмирования. У любого здорового человека между слоями брюшины присутствует немного жидкости, объем которой поддерживается в норме с помощью разветвленной сети лимфатических сосудов. Здесь постоянно происходит циркуляция транссудата, то есть старый впитывается, а на его место поступает новый. Однако определенные тяжелые заболевания и патологии могут расстроить этот тонкий естественный механизм.
Асцит развивается, когда нарушается выделение жидкости в брюшную полость, процесс ее обратного всасывания или же имеется снижение барьера для токсинов.
Постепенно объем жидкости увеличивается, что ведет к появлению ряда осложнений. Сначала запускается компенсаторные механизмы, поэтому лимфатическая система начинает работать на пределе своих возможностей, прокачивая более 15 л жидкости в сутки, отводя ее от печени. В норме объем перекачиваемой лимфы при ее отведении от этого органа составляет около 7-8 л. Венозная сетка разгружается, что способствует временному улучшению общего состояния. В дальнейшем перегруженная лимфатическая система уже не справляется с этой задачей. Онкотическое давление значительно снижается, а объем интерстициальной жидкости увеличивается. Из-за данных патологических процессов наблюдается пропотевание транссудата, где он и скапливается.
Профилактика
Основными мерами профилактики являются исключение алкоголя, соблюдение правильного и рационального питания, занятия спортом. Но самое главное заключается в своевременном лечении любого заболевания, а также регулярном прохождении планового медицинского обследования.
Автор: Насруллаев Мурад
Кандидат медицинских наук, врач маммолог-онколог, хирург
Асцит, который иногда называют водянкой живота, — это не отдельная болезнь, а осложнение целого ряда самостоятельных заболеваний. И практически все они крайне опасны для здоровья и жизни. Как диагностируют асцит брюшной полости, из-за чего он возникает и можно ли его вылечить?
Симптоматические проявления скопления жидкости в животе
Несмотря постепенное развитие отечно-асцитического синдрома возможен и стремительный вариант. Выделяется 3 основные стадии патологии: транзиторная, умеренная и напряженная. Характер симптоматических проявлений полностью зависит от количества скопившейся жидкости.
- При транзиторном асците объем транссудата не превышает 400 мл. В этом случае наблюдается лишь вздутие.
- При умеренном асците в животе могут скопиться около 5 л жидкости. В этом случае проявления становятся выраженными. Больной начинает отмечать проблемы с работой органов пищеварения и нарастающие признаки сердечной и дыхательной недостаточности.
- Напряженный асцит диагностируется, когда объем скапливающейся в животе жидкости варьируется от 5 до 20 л. На этой стадии развития патологии состояние больного становится крайне тяжелым, так как нарастают нарушения работы ряда жизненно важных органов.
Обычно отечно-асцитический синдром развивается постепенно. При таком классическом варианте больной замечает, что его живот медленно увеличивается в размерах. Как правило, выраженных признаков появления проблемы сначала не наблюдается, но размер одежды постепенно увеличивается. В некоторых случаях больного может беспокоить беспричинное увеличение веса. Заметный рост габаритов наблюдается исключительно в области живота. Когда в брюшной полости скапливается более 3-5 л жидкости, проявляются выраженные признаки асцита. К ним относятся:
- ощущение распирания;
- тошнота;
- отрыжка,
- абдоминальные боли;
- изжога;
- выпячивание пупка;
- боли в сердце;
- разбухание живота в боках;
- отеки ног;
- одышка;
- затруднение поворотов;
- бульканье при резких движениях.
Скопление значительного объема транссудата в брюшной полости сопровождается появлением ряда осложнений. Часто из-за усиливающегося давления развиваются пупочные и бедренные грыжи. Кроме того, тяжелая форма асцита может привести к выпадению прямой кишки. В некоторых случаях отечно-асцитический синдром приводит к появлению геморроя и варикоцеле у мужчин. Сдавливание органов, расположенных в брюшной полости, нередко становится причиной развития непроходимости и скопления каловых масс.
Скапливающаяся жидкость создает предпосылки для развития перитонита. Транссудат содержит большое количество белка, поэтому является прекрасной питательной средой для патогенной микрофлоры. Развитие перитонита на фоне асцита обычно приводит к летальному исходу. Значительное увеличение объема транссудата становится причиной нарушения работы всех жизненно важных органов.
Лечение водянки живота
Водянка у мужчин, женщин, детей, беременных представляет опасность тогда, когда объем жидкости превышает восьми литров. Во многих случаях используются современные методы лечения. Медикаментозная терапия подразумевает применение мочегонных средств, которые позволяют откорректировать водно-солевой баланс.
Если медикаменты не дают нужного результата, то проводится хирургическое лечение. Водянка в животе устраняется при помощи дренажа с использованием местного наркоза.
Лечить патологию можно с помощью массажа. Ее рекомендуют проводить по 2-3 раза в сутки. При этом в область живота втирают подсолнечное или льняное масло.
Если у больного имеются симптомы водянки живота, причины и лечение должны распознаваться как можно скорее. Затягивать с этим процессом не стоит.
Зачастую лечение подразумевает соблюдение строгой диеты. Из рациона следует полностью исключить супы и борщи. Также под запрет попадают все соленые, жирные, копченые и сладкие блюда.
Разнообразить меню помогут следующие добавки в виде майорана, петрушки, корицы, имбиря, сельдерея, фенхеля. Супы заменяют на бульоны, сваренные из курицы или рыбы.
Лечить болезнь можно и при помощи льняных семян. В их состав включены полезные кислоты, которые помогают вывести лишнюю жидкость из организма. Для приготовления лекарства берется две ложки семян и заливается литром воды. Готовится на плите 15 минут. После этого лекарство убирают с огня и закутывают в полотенце. По истечению часа средство готово.
Употреблять семена необходимо до шести-восьми часов в сутки. При этом пейте много воды. Длительность лечебной терапии составляет 14 дней.
Вылечить болезнь поможет мочегонный чай на основе лыжника и толокнянки. Для приготовления берутся ингредиенты в равном соотношении. Тщательно перемешиваются, а потом заливаются 20 миллилитрами кипяченой воды. Настаивается около двух часов. Принимать готовое средство следует в утренние и вечерние часы на голодный желудок.
Устранить симптомы асцита помогут березовые листья. Нужно взять молодые листочки и положить их в большую емкость. Накрыть пленкой и поместить в солнечное место. Просушенные листья помещают в горячую ванну. Посидеть в такой ванне пациенту необходимо не меньше 30-40 минут.
Еще одним хорошим способом лечения считаются обертывания. Листья помещаются не в ванну, а укладываются на живот больного. Поверх располагается полиэтиленовый пакет и теплое одеяло. Длительность процедуры составляет 30 минут.
Существуют и другие эффективные рецепты для лечения водянки на начальной стадии.
- Соки растений позволяют купировать признаки прогрессирующего недуга. Хорошую пользу окажут соки из черной редьки, лука и тыквы. Их можно перешивать с медом для придания приятного вкуса.
- Бузина с виноградом избавляет от тревожной симптоматики. Для этого необходимо каждый день принимать отвар из бузины или свежего винограда. Все манипуляции проводятся на голодный желудок.
- Петрушку замачивают в молоке или кипяченой воде.
- Отвары на основе лекарственных трав устраняют воспаление. Хорошо себя зарекомендовали хрен с лимонным соком, кукурузные рыльца, чай из крапивы, подорожник и луговой клевер.
Использовать народные методы можно только тогда, когда заболевание находится на начальной стадии развития. Если такие способы не помогают, а недуг прогрессирует дальше, то необходимо срочно обратиться к врачу. Он назначит медикаментозную терапию. Отсутствие эффекта в течение 3-6 месяцев говорит о том, что необходимо в срочном порядке проводить оперативное лечение. Запомните, водянка опасна своими осложнениями, поэтому тянуть с терапией нельзя.
Источник: zivot.ru
Методы диагностики асцита брюшной полости
Процесс выявления скопления жидкости в животе в настоящее время не вызывает затруднений. В первую очередь врач знакомится с анамнезом для выявления заболеваний, которые могут спровоцировать развитие подобной патологии, а также проводит перкуссию, то есть простукивание.
Даже легкие щелчки по животу вызывают колебательные движения жидкости, расположенной внутри. При скоплении большого количества транссудата, если приложить ладонь с одной стороны живота и хлопнуть с другой, наблюдается выраженная флюктуация.
Для подтверждения наличия в брюшной полости жидкости проводятся компьютерная томография и УЗИ. Кроме того, для постановки диагноза делаются общие и биохимические анализы крови и мочи. В зависимости от анамнеза больного могут понадобиться рентгеноскопия грудной клетки, исследование жидкости, взятой из живота, доплерография, селективная ангиография и гепатосцинтиграфия. Если выявить первопричину осложнения не удается, проводится диагностическая лапароскопия, которая позволяет удалить всю жидкость и сделать биопсию брюшины.
Диагностика
Именно нарушение всасывания жидкости брюшиной, затруднение оттока и приводит к ее накоплению в брюшной полости при онкологических заболеваниях, и вот почему. Вся венозная кровь от внутренних органов поступает в систему воротной вены печени.
Почему воротной – потому что она формируется у ворот печени, это область на нижней ее поверхности, где входят и выходят сосуды, желчные протоки. Воротная вена разветвляется в печени, пропуская всю кровь через ее клетки гепатоциты, где удаляются токсины.
Далее кровь собирается в печеночные вены и поступает в нижнюю полую вену, несущую кровь к сердцу.
Начинающийся асцит обычно не вызывает беспокойства. Когда количество свободной жидкости превышает 500-600 мл, появляются неприятные ощущения тяжести в животе, чувство давления в тазу в вертикальном положении.
По мере увеличения ее количества симптомы нарастают. Присоединяются тупые боли в животе без четкой локализации, живот становится выпуклым, твердым.
Особенно это заметно у людей пониженного питания.
Брюшная область в нормальном состоянии содержит определенное количество жидкости, которая предупреждает трение внутренних органов. Организм контролирует выработку и впитывание экссудата через брюшину.
Некоторые злокачественные новообразования имеют склонность к распространению раковых клеток в висцеральные листы брюшины. Дальнейший рост метастаза нарушает функцию данной системы. В результате этого, брюшная полость заполняется жидкостью, которую организм онкобольного не способен вывести.
К этиологическим факторам можно также отнести:
- Плотное расположение листов брюшины.
- Наличие густой сетки кровеносных и лимфатических сосудов.
- Перенос мутированных клеток на брюшину во время радикального вмешательства.
- Множественные метастазы онкоформирований.
- Проведение курса химиотерапии на поздних стадиях рака.
В начальном периоде данную патологию, практически, невозможно диагностировать. Заподозрить патологическое накопление жидкости первоначально можно только по симптомам первичной раковой опухоли.
Асцит при раке желудка проявляется прогрессирующей тошнотой и периодической рвотой. В это время пациент ощущает дискомфорт и боль в эпигастрии.
Помимо внешнего осмотра, онкобольному необходимо пройти следующие обследования:
- Ультразвуковое исследование, которое определяет наличие новообразования и его структуру.
- Томография – рентгенологическое сканирование выявляет жидкость и ее количество в области брюшины.
- Лапароцентез – это медицинская манипуляция, которая включает прокол передней брюшной стенки и забор жидкого биологического материала для гистологического анализа.
Формирование асцита брюшной полости у большинства пациентов при онкологических заболеваниях происходит постепенно, в течение нескольких недель или даже месяцев. Поэтому первые признаки этого грозного осложнения остаются без внимания.
Клинически асцит начинает проявляться уже после того, как в брюшной полости скопится достаточно большое количество жидкости, проявляется это осложнение:
- Чувством распирания в животе.
- Разными по характеру и длительности абдоминальными болями.
- Отрыжкой и изжогой.
- Тошнотой.
Визуально обратить внимание можно на постепенно увеличивающийся живот, в вертикальном положении он свисает вниз, а в горизонтальном расплывается по бокам. Растягивание кожи брюшной стенки позволяет увидеть сеть кровеносных сосудов и выпячивающийся пупок.
Давление на грудную клетку вызывает одышку и перебои в работе сердца. При асците человеку трудно наклониться, застегнуть обувь, надеть брюки.
Фото асцита брюшной полости у мужчины
Пациенты с онкологическими заболеваниями всегда должны находиться на контроле у врача, и онколог в зависимости от локализации новообразования должен уже предполагать вероятность развития осложнений.
Заподозрить асцит можно по внешним признакам, жалобам пациента, немаловажное значение имеет пальпация и перкуссия живота.
Обязательно назначение инструментальных методов:
- УЗИ. Помимо жидкости при этом исследовании можно выявить наличие опухолей, их расположения, изменения в строении внутренних органов.
- Томографии. Этот метод необходим для определения количества жидкости и ее расположения в брюшной полости.
- Лапароцентеза. После обезболивания проводится прокол брюшной стенки чуть ниже пупка и откачивание жидкости. Процедура назначается с лечебной и диагностической целью. Часть экссудата отправляют на анализ, где проводится определение наличие альбуминов, глюкозы, виды клеточных элементов, патогенная микрофлора.
Асцит проявляется в зависимости от количества скопившейся жидкости. Его симптомы могут вовсе отсутствовать, если присутствует небольшой объем транссудата. Патологический процесс можно обнаружить только при обследовании пациентки.
Симптомы асцита:
- 1. Повышение массы тела.
- 2. Увеличение окружности живота. Это становится заметным при скоплении более 1 литра жидкости.
- 3. Ощущение заполненности желудка.
- 4. Выпячивание пупка.
- 5. Диспепсические расстройства в виде поноса, тошноты, рвоты.
- 6. Уменьшение аппетита.
- 7. Боли в животе. Они бывают очень сильными и приводят к принятию женщины вынужденного положения в виде позы эмбриона.
- 8. Отеки.
- 9. Повышение температуры.
- 10. Одышка.
- 11. Геморрой.
- 12. Частые позывы к мочеиспусканию.
- 13. Расширение подкожных вен на животе — «голова медузы».
- 14. Желтуха.
При асците в брюшной полости происходит скопление жидкости, у которой нет оттока. В большинстве случаев врачи связывают эту патологию с нарушением водно-соляного баланса и отеками. О том что у человека асцит, догадаться трудно. Человек продолжает жить как обычно до проявлений первых серьезных симптомов, пока патология не начинает негативно влиять на самочувствие больного.
Водянка может развиваться постепенно, на протяжении 1-3 месяцев и даже полугода и более, или спонтанно, например, при тромбозе портальной вены. Первые признаки асцита брюшной полости появляются после скопления 1000 мл жидкости и более, среди них:
- Боль и чувство распирания в животе;
- Метеоризм и отрыжка;
- Увеличение веса тела и объема живота;
- Изжога;
- Отечность ног, у мужчин иногда – мошонки;
- Одышка и тахикардия при ходьбе;
- Трудности при попытке сделать наклон туловища.
Если человек стоит, то живот принимает шарообразную форму, а в горизонтальном положении он расплывается. Кожа со временем покрывается светлыми стриями (растяжками), а пупок по мере накопления в брюшной полости жидкости выпирает наружу.
При возросшем давлении в воротной вене по бокам и впереди живота расширяются, становясь заметными, подкожные вены – этот симптом получил название «голова медузы».
Такие симптомы асцита брюшной полости, как желтуха, тошнота и рвота появляются при портальной гипертензии из-за блокады подпеченочных сосудов.
При туберкулезе человек быстро худеет, ощущает головные боли, сильную слабость, пульс становится частым. Живот увеличивается очень быстро при нарушенном оттоке лимфы, и медленно, если причиной асцита послужила белковая недостаточность. В последнем случае выражены отеки, которые также имеют место при сердечной, печеночной и почечной недостаточности.
Увеличение температуры тела не является прямым признаком асцита и имеет место лишь при некоторых болезнях, вызывающих водянку:
- циррозе печени;
- опухолях;
- перитоните;
- панкреатите.
Если асцит развивается из-за микседемы, то температура, напротив, падает ниже нормы – до 35°C. Это обусловлено недостаточной выработкой гормонов щитовидной железы, влияющих на интенсивность метаболизма и выделение организмом тепла.
У каждого десятого онкобольного наблюдается водянка. У больных с таким осложнением значительно снижаются шансы прожить более двух лет.
К тому же, если одновременно с асцитом развивается перитонеальный канцероматоз, онкобольным уже не поможет оперативное вмешательство. Поэтому лечение заключается в поддержке стабильного состояния больного.
Специалистами назначаются препараты для уменьшения болей и дискомфорта.
Асцит является симптомом многих серьезных заболеваний, одно из которых рак. Нарушения в нормальной работе органов приводит к патологическому скоплению экссудата в полости живота. Если не начать вовремя лечить, то данное заболевание может стать причиной смерти.
Главной задачей диагностики асцита является ее своевременность. Поэтому каждого онкобольного регулярно осматривают и опрашивают на предмет появления новых симптомов.
Врач-онколог назначает больному общий анализ крови, мочи и пробу экссудата. Пробу жидкости берут с помощью лапароцентоза брюшной полости.
При осмотре происходит ощупывание и простукивание увеличенной брюшной полости. Врач обязательно уточняет все симптомы заболевания, степень выраженности и примерное время увеличения живота.
Также следует сделать ультразвуковое исследование и томографию. Такие инструментальные методы позволяют определить размеры опухоли, место ее локализации, количество жидкости в брюшной полости.
Профилактические меры, в первую очередь, связаны со своевременным лечением любых заболеваний. Тем более если у человека есть нарушения работы печени, почек, сердца, стоит регулярно посещать врача, сдавать анализы и контролировать появление новых симптомов, даже самых незначительных.
Желательно свести к минимуму употребление алкоголя, отказаться от курения. После 60 лет старайтесь больше двигаться, осуществлять пешие прогулки. Немаловажно, чтобы в рационе больного было достаточно свежих овощей и фруктов. Питание при асците должно быть богато калием.
Когда во время рака начинает расти живот, появляется отдышка и боли в полости живота, следует задуматься, как лечить асцит. После диагностики брюшной полости врач назначит терапию, которая будет включать в себя медикаментозное лечение, хирургическое вмешательство и диету. Основное средство, применяемое в медикаментозной терапии – это мочегонные препараты диуретики.
Самостоятельно с данной болезнью не справиться, и даже при своевременном лечении прогноз неутешителен. Поэтому данное следствие онкологических заболеваний легче предупредить, чем побороть.
Диагностика асцита строится на данных клинического обследования. При необходимости назначают инструментальные тесты:
- УЗИ органов брюшной полости;
- компьютерную томографию;
- R-графию (рентгенографию) для дифференциальной диагностики с другими заболеваниями;
- диагностическую пункцию с цитологическим исследованием жидкостного содержимого желудка – в отличие от других заболеваний, в пунктате будут обнаружены клетки с признаками злокачественности.
Асцит брюшной полости при онкологии развивается медленно. Водянка может быть заметна спустя несколько недель или даже месяцев. На начальной стадии, когда объем жидкости не превышает 1,5 л, симптомы отсутствуют. Поскольку жалоб нет, пациент не догадывается о проблемы. Обнаружить водянку можно только на УЗИ.
По мере увеличения объема жидкости в брюшной полости появляются такие признаки:
- тяжесть, чувство распирания, живот становится твердым, как барабан;
- снижение аппетита;
- тошнота после употребления пищи;
- тупая тянущая боль в нижней части живота;
- изжога и отрыжка;
- нарушение стула и мочеиспускания;
- слабость;
- одышка, тахикардия.
Обследование проводится на основании жалоб пациента. Врач пальпирует живот, уже в этот момент можно догадаться о развитии осложнения.
Для постановки точного диагноза используют такие диагностические методики:
- УЗИ. Кроме жидкости, видны опухоли и строение внутренних органов. Наиболее точные данные дает эндоскопическое УЗИ. Эндоскоп вводится через зонд.
- КТ. Позволяет с точностью определить объем жидкости.
- Лапароцентез. Это одновременно диагностическая и лечебная процедура. Делается прокол брюшной полости ниже пупка, откачивается жидкость. Экссудат отправляется на экспертизу. Определяется наличие раковых клеток, альбуминов, глюкозы и патогенной микрофлоры.
Скопление жидкости в брюшной полости происходит в каждом организме по-разному. Для того чтобы лучше понимать сам механизм, нужно немного разобраться в анатомии человека.
Внутри брюшная полость покрыта оболочкой из соединительной ткани, которая некоторые органы обволакивает полностью, а некоторые частично или не касается вовсе. Эта ткань обеспечивает нормальную работу всех органов, потому как из нее выделяется специальная жидкость, которая не позволяется органам склеиваться. В течение суток она неоднократно выделяется и всасывается, то есть регулярно обновляется.
Асцит вызывает нарушения основной функции брюшной полости: выделение и обратное всасывание жидкости, а также барьерная защита от различных вредных веществ.
Цирроз является главной причиной появления асцита:
- печенью синтезируется меньшее количество белка;
- здоровые печеночные клетки постепенно замещаются соединительными;
- уменьшение количества белка-альбумина приводит к снижению плазменного давления;
- жидкость покидает стенки сосудов и попадает в полость тела и ткани.
Цирроз печени провоцирует повышение гидростатического давления. Жидкость не может находиться в стенках сосудов и выдавливается наружу – развивается асцит.
Пытаясь уменьшить давление в сосудах, в организме усиливается лимфоотток, но лимфатическая система не успевает выполнять свою работу – происходит значительное повышение давления. Жидкость, попадающая в брюшную полость, какое-то время всасывается, но затем и это перестает происходить.
Онкологические или воспалительные заболевания приводят к тому, что брюшина начинает выделять слишком большое количество жидкости, которую обратно всасывать не получается, нарушается лимфоотток.
Для постановки диагноза требуется проведения комплекса различных процедур, по результатам которого можно с точностью сказать о количестве жидкости внутри брюшной полости и присоединении различных осложнений.
- Осмотр – в зависимости от того в каком положении находится человек, при постукивающих движения можно обнаружить притупление звука. При толчках в бок одной ладонью, вторая ладонь, фиксирующая живот, ощущает заметные и колебания жидкости внутри.
- Рентгенографическое исследование – позволяет обнаружить асцит с количеством жидкости больше пол-литра. При обнаружении в легких туберкулеза можно сделать предварительный вывод, что заболевание имеет туберкулезную этиологию. При обнаружении плеврита и расширения границ сердца можно предположить, что причиной заболевания послужила сердечная недостаточность.
- Ультразвуковое исследование – позволяет определить наличие асцита, а также обнаружить цирроз печени или наличие злокачественных опухолей в брюшной полости. Помогает оценить проходимость крови по венам и сосудам. Исследование грудной области позволяет обнаружить заболевания сердца.
- Лапароскопия – пункция брюшной полости, позволяющая взять жидкость для проведения лабораторного исследования с целью определения причин заболевания.
- Гепатосцинтиграфия – позволяет определить степень пораженности и яркость выраженность изменений в печени, вызванных циррозом.
- МРТ и КТ – позволяют определить все места, где находится жидкость, что сделать другими средствами не удалось.
- Ангиография – рентгенографическое исследование, проводимое наряду с введением контрастного вещества. Позволяет определить локализацию пораженных сосудов.
- Коагулограмма – исследование крови, позволяющие определить скорость ее свертываемости.
- Лабораторно определяются показатели: глобулины, альбумины, мочевина, креатин, натрий, калий.
- 10. Выявление уровня α-фетопротеина проводится для диагностики онкологических заболеваний печени, способных привести к асциту.
Консервативная терапия асцита
Для предотвращения накопления транссудата в животе лечить в первую очередь необходимо первичное заболевание.
Особенно важна комплексная терапия при сердечной недостаточности, опухолях и поражении печени.
Если имеется транзиторный асцит, явное улучшение может быть достигнуто консервативными средствами. Пациенту назначается строгая бессолевая диета при асците брюшной полости. В рацион обязательно нужно включать продукты с высоким содержанием калия. К ним относятся:
- печеный картофель;
- курага;
- шпинат;
- изюм;
- грейпфрут;
- спаржа;
- зеленый горошек;
- морковь;
- овсяная крупа.
Несмотря на то, что диета имеет массу ограничений, она должна быть составлена так, чтобы организм пациента получал все необходимые белки, жиры, витамины и минералы. В зависимости от особенностей первичного заболевания может существенно различаться список продуктов, которые рекомендуется исключить из рациона.
Количество потребляемой в сутки жидкости должно быть ограничено до 1 л.
Кроме того, прописываются лекарственные средства, способствующие восстановлению водно-электролитного баланса.
Значительный положительный эффект могут дать мочегонные препараты, но применять их стоит крайне осторожно. При умеренной стадии асцита помимо медикаментозных средств и диеты ограниченно применяется пункционное удаление жидкости из живота.
Абдоминальный лапароцентез при асците позволяет очень быстро улучшить состояние больного. За одну пункцию может быть устранено до 5 л транссудата. Большое количество жидкости сразу удалять не рекомендуется, так как из-за стремительного уменьшения внутрибрюшного давления может развиться коллапс. Кроме того, этот метод лечения создает оптимальные условия для воспалительных процессов, инфицирования, образования спаек и появления других осложнений. Такой метод лечения эффективен, когда имеет место ненапряженный асцит. В тяжелых случаях, когда требуется частая эвакуация жидкости из живота, устанавливают постоянный перитонеальный катетер. Когда прогрессирует асцит, лечение может лишь замедлить этот процесс.
Симптомы водянки живота
Основным признаком этого недуга является увеличение объема живота из-за накопления свободной жидкости. Возникать асцит может как остро, так и длительно. В первом случае причиной становится тромбоз воротной вены. Полное перекрытие ее просвета приводит к резкому повышению давления и быстрому просачиванию плазмы в брюшную полость.
В большей части случаев, увеличение живота происходит постепенно в течение нескольких месяцев или даже лет и незаметно для самого больного.
Сопутствует данной патологии метеоризм, и очень часто среди жалоб пациентов он выходит на первое место.
На начальных этапах живот увеличивается незаметно и больные думают, что набирают вес. Затем он начинает округляться и принимать форму шара, передняя брюшная стенка натягивается и становится напряженной, может даже выпячиваться пупок. Из-за резкого растяжения кожи формируется растяжки (от пупка к периферии в виде лучей солнца).
При далеко зашедшем асците вследствие цирроза печени живот напоминает голову медузы. Подкожные вены утолщаются и хорошо просматривается через кожу, а сам живот становится огромных размеров и передняя брюшная стенка сильно истончается.
Осложнением асцита брюшной полости является образование различного рода грыжевых выпячиваний, из-за повышенного давления в брюшной полости. Так как заболевания, приводящие к возникновению водянки живота поражают весь организм и транссудат скапливается не только в брюшной полости, но и плевральной, приводя к дыхательной, а затем и к сердечно-сосудистой недостаточности. Кроме того, развиваются отеки по всему телу, особенно на нижних конечностях.
Последствия асцита при больших объемах живота, происходит сдавление органов грудной полости и у пациентов появляются жалобы со стороны органов дыхания. Развивает одышка при физической нагрузке и в покое, усиливающаяся в положении лежа. Давление на сердце приводит к нарушениям ритма и затруднениям в сократительной деятельности сердца, что еще больше усугубляет течение основного заболевания и увеличивает проявления водянки живота.
Скапливаемая жидкость прозрачна и имеет слегка желтоватый оттенок. Очень редко встречаются помутнение или наличие гноя и крови. Брюшная полость может вместить до 30 л транссудата, а иногда и больше. Диагноз асцит устанавливают когда количество жидкости превышает 1 л, так как в норме в животе содержится некоторое количество жидкости, которое необходимо для нормального скольжения органов относительно друг друга.
Источник: pancreatus.com
Хирургическое лечение асцита
Оперативные вмешательства для устранения жидкости из брюшной полости применяются только в тяжелых случаях, когда другие способы не являются эффективными или имеются осложнения патологии. К примеру, при заражении транссудата микрофлорой и развитии перитонита проводится удаление всей скопившейся жидкости и обработка кишечника и органов брюшной полости специальными растворами. Далеко не всегда такой радикальный способ лечения позволяет спасти больному жизнь, но другого метода устранения зараженного экссудата нет.
Помимо всего прочего, если у пациента диагностируется тяжелый асцит, устанавливается перитонеовенозный шунт или выполняется деперитонизация стенок брюшной полости. Это позволяет напрямую удалять жидкость. Кроме того, могут проводиться хирургические вмешательства, которые косвенно способствуют устранению асцита. В некоторых случаях необходимы меры, направленные на снижение давления в портальной системе. С этой целью нередко делается лимфовенозное соустье или редукция селезеночного кровотока. Кроме того, может выполняться внутрипеченочное шунтирование. В редких случаях проводится спленэктомия. При развитии асцита на фоне цирроза улучшить состояние пациента и предотвратить накопление транссудата может только трансплантация печени.
Диагностические мероприятия
Если у больного имеются признаки асцита, то для начала нужно обратиться к специалисту. При осмотре пациента доктор обращает внимание на следующие показатели:
- Цирроз печени проявляется кровотечением. Оно возникает из вен пищевода и распространяется дальше по брюшной полости.
- При сердечной недостаточности развиваются отеки голеностопной области.
- При почечной недостаточности возникает отечность кожного покрова и подкожной клетчатки.
Чтобы правильно поставить диагноз, врач проводит пункцию из брюшной полости и тщательно исследует содержимое.
Если сердечная недостаточность прогрессирует или стремительно развивается цирроз печени, то жидкость станет бесцветной. Также в ней будут обнаружены клетки эндотелия и повышение белка до 2,5 процента.
Прогноз при асците брюшной полости
Скопление жидкости в животе является тяжелым осложнением любого заболевания. Прогноз выживаемости зависит от общего состояния и первичной патологии, спровоцировавшей развитие проблемы. Кроме того, значительно отяготить ситуацию может перитонит, гепаторенальный синдром, печеночная энцефалопатия и кровотечения. К неблагоприятным факторам, ухудшающим прогноз, относятся:
- пожилой возраст;
- рак печени;
- повышенный уровень альбумина;
- снижение клубочковой фильтрации почек;
- сахарный диабет;
- гипотония.
У людей старшего возраста, имеющих представленные выше патологии, прогноз развития асцита неблагоприятный. В этом случае даже при направленной терапии продолжительность жизни пациентов редко превышает 6 месяцев, а в наиболее благоприятном варианте — не более 2 лет .
Асцит является грозным осложнением, свидетельствующим о том, что первичное заболевание протекает тяжело.
В настоящее время активно разрабатываются новые методики, позволяющие улучшить состояние пациентов, имеющих такое осложнение, но, как правило, хороший прогноз выживаемости наблюдается только в случаях, когда патология была выявлена на ранней стадии развития.
Признаки асцита [ править | править код ]
При большом асците живот равномерно увеличен, вздут, кожа его натянута, блестит; при портальной гипертензии асцит может сочетаться с расширением и извитостью подкожных вен передней брюшной стенки («голова медузы»). Часто наблюдается выпячивание пупка за счёт значительного увеличения внутрибрюшного давления и развития грыжи пупочного кольца. При скоплении незначительного количества жидкости в горизонтальном положении больного уплощается околопупочная область и выпячиваются фланки живота («лягушачий живот»). Для подтверждения диагноза используются визуализирующие (рентгенологические, ультразвуковой) методы исследования.
Наиболее частым осложнением асцита является спонтанный бактериальный перитонит. Он возникает при инфицировании асцитической жидкости, которое в 90 % случаев происходит спонтанно. У больных появляются боли в животе, повышается температура тела.