Существует много видов злокачественных образований на коже. Одно из таких представляет болезнь Боуэна, которая была описана дерматологом из Америки и названа по его имени.
Патология представляет собой плоскоклеточную карциному, которая находится в одном месте и имеет тенденцию к росту на периферию. Очаги заболевания могут достигать в размерах нескольких сантиметров. Карциномы безболезненны, на их поверхности могут образовываться бляшки или шелушащиеся поверхности.
Причины появления
Точные причины, почему возникает болезнь Боуэна, пока не установлены. Однако доподлинно известно, что на процесс перерождения клеток влияет воздействие солнечных лучей. Пожилой возраст также относится к фактору риска. Чаще всего заболевание диагностируется у людей, которые принимают угнетающие иммунную систему препараты, такие как иммунодепрессанты, цитостатики и глюкокортикоиды.
Вероятность развития патологии возрастает у пациентов, которые заражены вирусом папилломы человека, особенно 16-го типа. Кроме того, среди других факторов риска называется длительный контакт с мышьяком. Свою роль в развитии болезни Боуэна (у мужчин чаще, чем у женщин) также играют углеводороды и горчичный газ.
Неблагоприятные внешние воздействия на поверхностные клетки кожи нарушают обменные процессы, что ускоряет их отмирание. Образующиеся новые клетки изменяются на генетическом уровне, что в итоге становится причиной нарушения их функций и структуры. Изначально под воздействие попадает средний, шиповатый слой эпидермиса, его клетки начинают изменяться и аномально делиться.
До тех пор, пока новообразование не проходит через мембрану, которая разделяет средний слой кожи и эпидермис, оно обозначается как карцинома, заключенная в одном месте в пределах эпителия. Метастазирование в данном случае исключается, хотя образование и считается злокачественным.
Симптомы внутриэпидермального рака
Наиболее характерными местами поражения являются кожа лица, конечностей и перианальной области. На коже образуются безболезненные коричневые папулы величиной с горошину, которые в дальнейшем сливаются между собой и образуют обширный очаг поражения. Выделяют экземоподобную, гиперкератотмческую и бородавчатую формы болезни.
Спустя многие годы на месте дерматоза образуется плоскоклеточный инвазивный рак кожи. Характерным признаком перехода в рак является появление плотного узла, который вскоре изъязвляется. Точный диагноз устанавливают при гистологическом исследовании пораженной кожи. Выявляется гипертрофия покровного эпителия, в ростковом слое эпидермиса (мальпигиев слой) обнаруживают атипичные клетки с патологическим делением ядер.
Манифестирует заболевание появлением единичных (в отдельных случаях – множественных) очагов поражения розово-красного или красно-коричневого цвета с нечетко очерченной границей, которые постепенно преобразуются в бляшки, незначительно возвышающиеся над уровнем неизмененной кожи.
Для бляшек характерны медленный периферический рост, округлая или овальная форма; реже кожные дефекты имеют полиморфные очертания. Поверхность воспалительного очага неровная, зернистая, покрытая желтоватыми корочками и чешуйками, при удалении которых обнажается влажная блестящая бескровная ранка.
Визуально воспалительные очаги отличает пестрота: зоны гиперпигментации соседствуют с участками клинически неизмененной кожи.
По мере прогрессирования (при многолетнем существовании патологии) отмечаются поверхностное изъязвление с образованием частично рубцующихся эрозий, увеличение площади поражения или слияние нескольких очагов в одно обширное поражение.
На слизистой оболочке полости рта болезнь Боуэна проявляется обычно в виде одиночных, плоских, слегка запавших, иногда с зонами повышенного ороговения (но чаще папилломатозных) очагов поражения. Преимущественно папилломатозный характер также носят очаги поражения в области век, чаще верхнего века. Болезнь, локализующаяся на слизистых, протекает значительно интенсивнее, с ранним озлокачествлением.
Как правило, заболевание не сопровождается субъективными расстройствами, изредка пациенты предъявляют жалобы на зуд или жжение.
Обычно при отсутствии соответствующего лечения заболевание неуклонно прогрессирует, хотя описаны случаи пожизненного течения без прогрессирования.
Чтобы своевременно начать лечение необходимо знать, какие симптомы имеет данное заболевание. Благодаря этому можно остановить развитие болезни на ранних стадиях и предотвратить появление рака, а также снизить количество возможных осложнений.
Если вдруг вы обнаружили, что на вашей коже появилось раздражение или пятна неизвестной этимологии, то следует посетить дерматолога, который назначит более тщательное обследование.
Болезнь Боуэна проявляется в несколько стадий:
- Сначала появляется пятно с размытыми краями. С течением времени оно не только растет, но и превращается в плоскую бляшку. Пораженная поверхность постоянно чешется, и здесь образуются специфические чешуйки. При их удалении поверхность бляшки слегка влажная, но совершенно не кровоточит.
- Со временем бляшка разрастается и поглощает все больше здоровой кожи. Постепенно края начинают возвышаться и рост усиливается.
- Если болезнь не остановить на первых этапах развития, то рак болезнь Боуэна переходит в новую форму рака. При этом отмечается резкое появление язвочек разнообразных размеров на всей поверхности бляшки.
- Новообразование на слизистых приводит к появлению сначала красных гладких уплотнений, которые в дальнейшем превращаются в кровоточащие язвы.
Симптомы болезни Боуэна
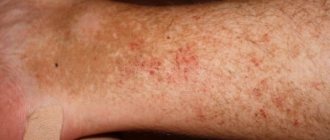
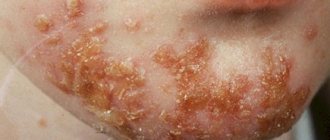
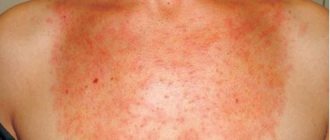
Фото внешних проявлений заболевания представлено далее в статье. Главным признаком недуга являются красновато-коричневые пятна на коже, растущие от центра к периферии. Пятна имеют четкие границы и приподнятые кольцевидные края. В некоторых случаях очаги выглядят как шелушащиеся участки кожи. Образования плоские, с приподнятыми краями, овальной или округлой формы с правильными очертаниями. Иногда подобные поражения кожи могут вызывать зуд, однако чаще всего они безболезненны. В дальнейшем из них может начать выделяться сукровица или гной, а также образовываться корочки. На зернистой и неровной поверхности очага заболевания выделяются мелкие наросты.
Болезнь Боуэна у женщин может внешне напоминать бородавчатое разрастание с потрескавшейся кожей или гиперпигментацией. Чаще всего очаг заболевания один, однако у 15% пациентов наблюдается множественная локализация.
Этиология, патогенез, клиническая картина[ | ]
Заболевание встречается у людей старшего возраста, преимущественно женщин. Возникает, как правило, на туловище, верхних конечностях и в промежности. Возникновение болезни Боуэна связывается с травмами кожи, действием ультрафиолетового излучения, а также контактом с веществами, содержащими мышьяк (например, лекарствами или веществами химической промышленности.
При заболевании на коже возникают солитарные либо в трети случаев множественные очаги: вначале это небольшое красное пятно или бляшка неправильной либо округлой формы с шелушением. Такие бляшки образуются при слиянии красноватых папул и узлов. Белые или жёлтые чешуйки на бляшке легко удаляются, под ними обнаруживается красная мокнущая поверхность.
Бляшка чётко отграничена от окружающих тканей, постепенно растёт и со временем возвышается над уровнем кожи. Бляшка имеет пёстрый вид вследствие появления зон атрофии, гиперкератоза, разрастаний. В ряде случаев при болезни Боуэна возникают несколько постепенно сливающихся очагов. Постепенно процесс распространяется на весь слой эпидермиса. Со временем разрастающиеся очаги трансформируются в плоскоклеточный рак, что позволяет говорить о болезни Боуэна как о предраке.
При диагностике болезнь Боуэна следует отличать от псориаза, актинического кератоза и базалиомы.
Когда болезнь прогрессирует
Когда заболевание прогрессирует, образуются язвы и эрозии, которые постепенно заживают и рубцуются, увеличиваясь в размерах и поражая все большую поверхность кожи.
Наиболее часто симптомы болезни Боуэна проявляются на участках кожи, которые открыты, однако иногда встречается локализация патологии на ладонях, стопах и половых органах. Бывает также, что заболевание локализуется в ротовой полости, и в данном случае это однозначно относится к предраковому состоянию, так как существует большая вероятность озлокачествления. Возможно также поражение губ и десен.
Симптомы болезни и виды патологии
Болезни Боуэна локализуется чаще всего на верхних конечностях, половых органах и на теле, но на самом деле заболевание может располагаться на любом участке кожи и слизистых покровах. На слизистых чаще всего поражаются мягкое небо и язык. Опухоль никогда не локализуется на женских половых органах. Такая локализация встречается значительно чаще у мужчин.
Вначале на коже появляется красное пятно, имеющее небольшой размер и неровные края. Через некоторое время пятно начинает увеличиваться в размерах и трансформируется в шелушащуюся бляшку. Бляшка имеет желтовато-красный цвет, неровные края. В некоторых случаях замечается неоднородный окрас бляшки, на ней присутствуют более светлые и более темные участки.
С прогрессом опухоли происходит изменение ее структуры: появляются признаки атрофии, утолщение эпидермиса, бородавчатые разрастания. Опухоль на коже слегка приподнята, но не имеет характерную для рака кожи форму валика. Болезнь протекает очень длительное время, годы и десятилетия, с медленным ростом и возможным переходом в плоскоклеточный рак кожи.
Существует несколько форм болезни Боуэна:
- пигментная форма;
- анулярная;
- веррукозная;
- болезнь ногтевого ложа.
Главным признаком болезни Боуэна считается появление новообразования (очагов дискератоза) на поверхности кожи – одиночного или сразу нескольких.
Со временем на пораженном участке может образовываться бородавочное образование.
При расположении новообразования на поверхности слизистой – бляшки могут иметь папилломатозную бархатистую поверхность.
Хотя новообразование чаще встречается на открытых участках кожи, оно может поражать ладони и подошвы. Если диагностируется болезнь Боуэна, расположенная в полости рта, она считается облигатным раком с высокой степенью озлокачествления – в большинстве случаев перерождается в рак. Внешне это новообразование выглядит как неравномерно окрашенное пятно, которое может располагаться в области ротовой полости и области носоглотки (корень языка, внутренняя часть щек, мягкое небо, небные дужки, за коренными зубами, на губах).
ПОДРОБНОСТИ: Кожные высыпания при беременности
Иногда при появлении новообразования пациент может ощущать некоторую болезненность или зуд. При дальнейшем развитии очаг новообразования может углубляться, на ее поверхности могут появляться участки белого цвета, похожие на лейкоплакию.
Болезнь Боуэна делится на следующие формы:
- анулярная (кольцевидная) – наиболее часто встречающаяся, сопровождается возникновением округлых очагов с приподнятыми границами в форме кольца;
- бородавчатая (веррукозная) – проявляется возникновением на поверхности мелких выростов, похожих на бородавки;
- пигментная (пятнистая) – сопутствующая накоплением меланина в клетках и последующим потемнением кожи;
- болезнь Боуэна ногтевого ложа, приводящая к разрушению ногтевой пластины.
Одна из форм, которая во многом схожа с болезнью Боуэна, является эритроплазия Кейра. При ней характерно возникновение на коже внутренней плоти и головки полового члена красноватых, шероховатых или гладких пятен, которые могут сопровождаться шелушением, болью, изъязвлением, зудом. В процессе мочеиспускания или эякуляции из уретры возможно выделение крови.
Если болезнь Боуэна диагностируется в области половых органов у женщин, то она может протекать в виде внутриэпителиальной неоплазии вульвы. Чаще всего бывает связана с инфицированием 16 типом вируса папилломы. На поверхности кожи промежности появляются красные шероховатые пятна, понемногу возникает жжение или зуд.
Диагностика
Если врач предполагает у пациента болезнь Боуэна, необходимо определить наличие внешних признаков заболевания, а также тщательно собрать анамнез. Необходимо провести дифференциальную диагностику, так как патология имеет аналогичную со многими дерматологическими заболеваниями симптоматику. Иногда пациенты не сразу замечают проблему, так как образовавшиеся на коже пятна не доставляют дискомфорта. По этой причине важным этапом диагностики считается внимательный осмотр пациента.
Кроме того, берется частичка пораженной ткани для проведения биопсии. Данное исследование позволит исключить другие варианты диагноза и подтвердить у женщин и у мужчин болезнь Боуэна (на фото видно, как может выглядеть патология). Без биопсии невозможно точно определить опасность поражения и выбрать методы лечения.
Последствия и осложнения болезни Боуэна
Основным угрожающим последствием болезни Боуэна является прогрессирующее озлокачествление в плоскоклеточный рак с прорастанием в окружающие мягкие ткани и метастазированием.
Помимо этого, возможны следующие осложнения:
- инфицирование воспалительного очага;
- изъязвление бляшек;
- сепсис.
Данные исследований частоты ассоциации болезни Боуэна со злокачественными новообразованиями внутренних органов неоднозначны: авторы, указывающие на наличие связи, обнаружили рак внутренних органов у 57% умерших от болезни Боуэна. Тем не менее в дополнительных исследованиях достоверное увеличение частоты рака внутренних органов наблюдалось только у больных с очагами поражения на закрытых участках кожи (33%), тогда как при болезни Боуэна на открытых участках кожи частота висцерального рака составила всего 5%.
Основным страшным последствием болезни Боуэна считают озлокачествление в плоскоклеточный рак и прорастание его в окружающие мягкие ткани с последующим метастазированием.
Другими осложнениями могут быть:
- инфицирование воспаления;
- изъязвление бляшек;
- сепсис.
На что обращается внимание
При проведении исследования поврежденной ткани специалист обращает внимание на следующие признаки:
- Акантоз с наличием удлиненных и утолщенных выростов.
- Ороговение поверхности кожи.
- Паракетоз очагового типа.
- Беспорядочное положение шиповатых клеток.
- Крупные ярко окрашенные ядра и атипия.
- Клеточная вакуолизация.
- Митозные фигуры.
При переходе заболевания в раковую стадию, происходят следующие изменения:
- Разрушение базальной защитной оболочки.
- Резкое изменение формы клеток с погружением акантолиза вглубь дермы.
Лечение болезни Боуэна
Пока не найдено стандартной схемы лечения патологии. Терапия подбирается индивидуально, в зависимости от локализации заболевания, возраста пациента, количества и размеров очагов, состояния здоровья человека и иных показателей. Довольно часто терапевтические методы комбинируются.
Пациентам, у которых диагностируют болезнь Боуэна, предлагают различные методики лечения:
- Криотерапию.
- Химиотерапию.
- Фотодинамическую терапию.
- Электродеструкцию.
- Хирургическое вмешательство.
Довольно сложно предугадать, какой метод поможет конкретному пациенту, хотя все вышеперечисленные процедуры являются эффективными сами по себе. По этой причине каждому пациенту составляется индивидуальная программа терапии.
В некоторых случаях специалист делает выбор в пользу выжидательной тактики. Это происходит, если пациент пожилого возраста или болезнь локализуется на конечностях, в местах, которые можно укрыть от солнечного воздействия. Пациенту рекомендуется регулярно посещать специалиста, а при первых симптомах прогрессирования образования проводится хирургическое вмешательство.
Методы лечения
Выбор метода лечения зависит от формы болезни Боуэна, места ее расположения и размера. Чаще всего практикуется хирургическое лечение заболевания. Если размер очага поражения превышает 5 см в диаметре, то опухоль удаляется хирургическим путем. Хирургический метод включает в себя не только традиционное иссечение опухоли с близлежащей тканью, но и такие способы удаления как:
- лазеродеструкцию;
- криодеструкцию;
- радиоволновую терапию.
Хирургические методы лечения не используют в случае локализации болезни Боуэна на слизистых оболочках. Для лечения заболевания на слизистых оболочках используют близкофокусную рентгеноскопию или фотодинамическую терапию.
Лечение осуществляют дерматологи. Применяют 30—50% проспидиновую мазь в виде ежедневных аппликаций под компрессную бумагу в течение трех недель, криодеструкцию и хирургическое лечение. Наиболее эффективно хирургическое лечение — иссечение пораженной кожи в пределах здоровых тканей с последующей лучевой терапией. Прогноз благоприятный при условии радикального хирургического лечения, проведенного до появления метастазов.
Посмотреть профильные лечебные заведения
Очень часто болезнь Боуэна путают с экземой, псориазом, красным плоским лишаем и солнечным кератозом, плоскоклеточной эпителиомой и базалиомой. Для постановки точного диагноза проводят тщательный осмотр больного на основе клинической картины: внешний вид бляшки, локализация, размер и темпы роста. Для подтверждения диагноза может быть назначена гистологическая экспертиза.
Методы лечения рака Боуэна будут сильно зависеть от возраста пациента, размера и локализации новообразования. Самый распространенный метод – иссечение очагов поражения хирургическим ножом или электроножом. В особо тяжелых случаях может применяться лучевая терапия. На ранних стадиях (если размер очага менее 2 см) распространено применение аппликаций 5% фторурациловой мази, которая также назначается в случаях, когда диагностируют болезнь Боуэна в полости рта. При выявление очага поражения размером 2см может быть назначена криодеструкция.
Лечение болезни Боуэна — хирургическое с иссечением в пределах здоровых тканей с обязательным гистологическим исследованием. Применяется также криодеструкция и лучевая терапия.
Лечение заболевания зависит от площади и степени выраженности воспалительных изменений.
При небольшом размере кожного дефекта (до 2 см) показаны мази и аппликации с цитостатиками, прием дерматотропных противопсориатических средств.
При размере очага воспаления более 2 см рекомендовано его удаление с помощью оперативного вмешательства, электрокоагуляции, криодеструкции, близкофокусной рентгенотерапии, лазерной терапии.
На лечение данного заболевания влияет множество разнообразных факторов: от общего состояния и анамнеза пациента, до особенностей и локализации новообразования.
В первую очередь необходимо знать к какому врачу следует обратиться не только для постановки диагноза, но и для последующего лечения. При появлении симптомов стоит обратиться к онкодерматологу, который сможет исключить дерматиты и другие кожные заболевания. Он же возьмет и назначит все необходимые анализы. После получения результатов назначается лечение, в зависимости от тяжести заболевания.
Так на начальных этапах, когда болезнь только проявляется, хорошие результаты показывает воздействие на пораженный участок жидким азотом. В данном случае также широко используют специальные медикаменты, которые должны усилить иммунитет и подавить патогенную среду. Курс лечения проводится в течение двух месяцев под контролем специалиста.
Периодически следует сдавать повторные анализы и следить за развитием заболевания. Если рост патогенных и мутировавших клеток продолжился, то курс лечения следует повторить или перейти к более радикальному методу.
На слизистых оболочках очаги должны обрабатываться с особой осторожностью. Чаще всего здесь применяют рентгенотерапию. Данный метод лечения достаточно длительный и должен проводиться под контролем специалисты на протяжении нескольких недель. После перерыва его рекомендуют повторять.
Если очагов, которые поразили кожный покров, много или они слишком большие, то специалисты рекомендуют применять радикальный метод лазерного удаления. Данный метод довольно травматичный и требует удалять пораженный участок со здоровой кожей по периметру.
Хирургический метод считается одним из самых результативных, так как здесь удаляются все пораженные клетки и те, которые могли быть с ними в контакте. Это предотвращает рецидив болезни, но требует длительной реабилитации. Если был поражен очень большой участок, то в дальнейшем может потребоваться косметическая пластика для устранения шрама после процедуры.
При лечении болезни Боуэна широко используются разнообразные медикаменты, крема, мази и спреи. При комплексном воздействие лечение проходит, как правило, намного быстрее. Самой востребованной в данном случае является глицифоновая мазь 30%. Также широко используются и другие средства, которые следует использовать только по назначению врача и прилагаемой инструкции:
- крем Эфудикс;
- фторурациловая мазь;
- незаменимым являются иммуноподдерживающие препараты.
ПОДРОБНОСТИ: Папулёзный дерматит — симптомы и виды
Все препараты и медикаменты прописываются врачом только после детального обследования и зависят от выбранного метода лечения и тяжести заболевания.
Сегодня особой популярностью пользуются народные методы лечения болезни Боэуна, но не следует ими злоупотреблять. Лучше всего оборотиться к специалисту за помощью, а народные методы лечения использовать только как поддерживающую форму.
Так очень популярным считается настой болиголова, которым протирают пораженные участки кожи. Для этого столовую ложку травы смешивают со стаканом известковой воды. Известно еще множество других рецептов народной медицины, но использовать их следует только после консультации со специалистом.
Методы лечения подбираются индивидуально, учитывая возраст пациента, место локализации новообразования, размер и количество очагов, и другие факторов. Часто используется сочетание нескольких методов.
Методы лечения, используемые при терапии заболевания:
- химиотерапия;
- фотодинамическая терапия;
- криотерапия;
- электродеструкция;
- кюретаж;
- хирургическое вмешательство;
- иногда применяется выжидательная тактика.
Хирургический метод довольно часто применяется при лечении, этот метод очень эффективен, так как опухолевые клетки не проходят глубоко в кожу и не дают метастазы. Новообразования удаляются и накладываются швы, на их месте позднее образуется рубец. Сама операция выполняется под местной анестезией. Для получения лучших косметических эффектов используется микрографическая Мос-хирургия.
Кюретаж – это еще один способ хирургического вмешательства, который подразумевает выскабливание и последующую электрокоагуляцию. При таком методе пораженные ткани сначала выскабливаются кюреткой, а следом очаг прижигается. Этот вид лечения выполняют с обезболиванием. Чаще всего надо проводить не один сеанс. После прижигания может остаться рубец.
Химиотерапия для уничтожения клеток опухоли применяется наружно. Для этого используют мазь с фторурацилом, которую наносят на место поражения два раза в день в течение недели, потом делают перерыв и снова повторяют. Таким образом, проводят 4-6 курсов (обычно такое лечение используют в сочетании других методов лечения). Также используется Имиквимод для лечения эритроплазии Кейра и больших очагов на голенях.
Криотерапия (криодеструкция), используемая для лечения, считается малоинвазивным методом, так как незначительно влияет на непораженные ткани. При криотерапии применяют жидкий азот или аргон, который непосредственно наносится на зону, пораженную болезнью. Когда пораженные ткани замерзают, то сверху образуется корочка, и через несколько недель она должна отпасть. Этот метод используется при начальной стадии.
Фототерапия применяется при крупных очагах новообразования. Для проведения лечения на очаги поражения наносится светочувствительное вещество и потом на него воздействуют определенным видом светового облучения. Аномальные клетки при этом разрушаются. Как правило, для фототерапии нужно провести несколько сеансов.
Из-за того, что есть опасность перерождения заболевания в рак, применение народных средств не считается эффективным. При любом использовании народных методов лечения надо согласовывать их прием с лечащим врачом и не использовать вместо основного лечения.
Описание терапевтических методик
Как было сказано выше, существует ряд методов лечения болезни Боуэна. Некоторые из них указаны далее.
- Чтобы уничтожить опухолевые клетки, применяются препараты химиотерапевтического действия. К таковым относятся «Имиквимод» и «5-Фторурацил». В течение недели мази с одноименными действующими веществами наносятся дважды в день на пораженные участки кожи, затем делается перерыв на несколько дней, и курс лечения повторяется. Таким образом проводится до 6 курсов лечения.
- Хирургическое вмешательство. Это наиболее эффективный метод лечения, так как злокачественные клетки новообразования не метастазируют и находятся на поверхности кожи, не проникая слишком глубоко. Операция проводится с местным анестезированием.
- Кюретаж. Представляет собой выскабливание с дальнейшим проведением электрокоагуляции. Пораженные ткани соскабливаются специальным инструментом, а затем очаг заболевания прижигается. В некоторых случаях необходимо провести несколько сеансов.
- Криотерапия. Это малоинвазивный способ терапии, который заключается в незначительном воздействии на здоровые ткани, окружающие очаг поражения. Ткани после проведения обработки замерзают и образуют корочку, которая отпадает спустя несколько недель. Метод подходит для одиночных образований на начальной стадии.
- Фототерапия. Используется при крупных пораженных областях кожи. Процедура заключается в нанесении специального крема, который имеет свойство накапливаться в пораженных клетках, и воздействии в дальнейшем на них световым облучением. Клетки, которые впитали в себя фотосенсибилизатор из крема, погибают. Крем наносится за 4-6 часов перед процедурой облучения. Требуется несколько сеансов для выздоровления.
- Лучевая терапия. Раньше данный метод широко использовался, однако на сегодняшний день предпочтение отдается более безопасным методикам. После лучевой терапии образуются плохо зарастающие повреждения кожи. Как правило, эта методика применяется в том случае, если провести хирургическое вмешательство не представляется возможным.
- Лазерная терапия. Данный метод не является широко распространенным. Однако он показал некоторые положительные результаты. Необходимо провести ряд исследований, чтобы оценить эффективность данного метода.
Мы рассмотрели лечение болезни Боуэна. Прогноз рассмотрим в следующем разделе.
Как лечат болезнь Боуэна сегодня?
В медицинской практике существуют следующие методы терапии данного недуга:
- Замораживание жидким азотом:
В послеоперационном периоде в зоне заморозки наблюдается покраснение, отечность и волдыри. При обширных дефектах данная процедура осуществляется в несколько этапов.
- Кюретаж:
Суть манипуляции заключается в локальном выскабливании эпидермиса под местной анестезией.
- Радикальное иссечение:
Аномальный участок кожного покрова подвергается хирургическому удалению. После операции рана ушивается, что впоследствии может закончиться образованием рубца и шрама.
- “5-фторурацил” крем:
Этот препарат способен контролировать и нормализовать процесс деления клеток, то есть разрастание образования. Действие крема направлено на уничтожение мутированных элементов.
- “Имиквимод” крем:
Первоначально данное средство было разработано для лечения остроконечных кандилом. Недавние исследования установили эффективность крема в борьбе с болезнью Боуэна. Побочным явлением при этом выступает воспаление дермального слоя.
- Фотодинамическая терапия:
Пациенту обрабатывают пораженный участок тела химическим веществом, после чего осуществляется облучение разрастания световыми волнами.
- Лучевая терапия:
Высокоактивное радиологическое излучение приводит к разрушению мутации и восстановлению кожного покрова.
- Химиотерапия на локальном уровне:
Такое лечение достаточно редко осуществляется. Оно заключается в местном внедрении цитостатических веществ в патологический очаг.
Прогноз при данном заболевании
При данном заболевании, особенно при условии вовремя проведенной терапии, дается благоприятный прогноз. Когда очаг заболевания удален, можно считать пациента полностью здоровым. Риск перерождения образования на коже в инвазивную форму рака достигает 3-5%.
Возрастает до 10% вероятность подобного перерождения при локализации в области половых органов или эритроплазии Кейра. Некоторые ученые, однако, полагают, что трансформация в рак происходит в 80% случаев. Данные расхождения свидетельствуют о разнице в климатических условиях, интенсивности воздействия солнечных лучей и выявляемости заболевания в разных странах.
Когда диагноз точно установлен, наиболее оптимальным вариантом является удаление новообразования медикаментозным или хирургическим методом. Это обезопасит пациента и снизит риск развития рака.
Как определить начало трансформации?
Существует ряд признаков, по которым можно определить начало трансформации болезни Боуэна в рак:
- Кровоточивость.
- Образование шишки в пораженном очаге.
- Изъязвление.
- Увеличение лимфатических узлов.
- Уплотнение кожи.
- Изменение цвета пораженной кожи.
Появление вышеперечисленных симптомов свидетельствует о необходимости срочно обратиться к врачу, пока не произошло метастазирования и раковые клетки не начали распространяться по всему организму.