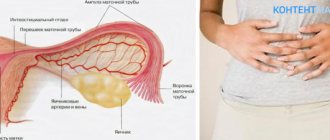
Уратурия – это состояние организма, во время которого в моче выпадают в осадок кристаллики уратов. Они появляются из мочевой кислоты вследствие повышения концентрации ее солей. Накапливаясь и сливаясь, эти кристаллы могут образовывать камни довольно крупного диаметра. Возникает заболевание под названием нефролитиаз, то есть наличие камней в почках.
Эта патология приносит больным множество неудобств. Она опасна не только периодическими вспышками почечных колик из-за продвижения камней, но и риском расширения или разрыва чашко-мисковой системы почек или мочеточников.
Возникает уратный нефролитиаз из-за сбоев в водно-солевом балансе и нарушений обменных процессов организма. Существует огромное множество триггерных факторов, которые могут стать причиной появления камней. Они могут быть как внутренними, так и внешними. Например, наследственная склонность – наличие у близких родственников подобного заболевания. Также злоупотребление кислой или слишком острой пищей и использование в качестве питьевой воды жесткой жидкости может способствовать развитию патологии.
Диета при уратах в моче является основным методом лечения, поскольку медикаментозная терапия будет бессмысленна без корректировки питания. Ведь будут образовываться все новые и новые камни. Также в некоторых случаях врачи могут прибегать к оперативным методам лечения патологии.
Особенности лечения
Основой терапии мочекаменной болезни является диета. Медикаментозные препараты также применяются, но без корректировки питания, их прием просто бессмысленный. Чаще всего назначаются:
- Аспаркам – способствует частичному растворению и выведению уратов из организма.
- Аллопуринол – препарат, доказавший свою эффективность в борьбе с уратурией. Он расщепляет уже образовавшиеся камни, а также имеет влияние на фермент, который берет участие в цикле переработки мочевой кислоты. Вследствие этого количество мочевины значительно снижается.
- Уролесан – лекарство, созданное на основе трав. Оно никоим образом не влияет на сами камни, но улучшает работу мочевыводящей системы, способствует лучшему оттоку мочи.
Блемарен также помогает растворять соли. Лечебный эффект достигается благодаря способности препарата делать среду мочи более щелочной, из-за чего уратам легче разложиться и вывестись.
Коррекция питания
Правильно подобранная диета при уратах в моче в большинстве случаев позволяет избавиться от неприятного симптома и избежать осложнений.
Основные принципы диетотерапии основываются на следующих моментах:
- четкое соблюдение суточного калоража – в день больной не должен употреблять более 2700-2800 ккал;
- углеводные продукты должны быть основой питания – до 400 г в сутки;
- количество белков в рационе – до 80 г, липидов – до 90 г;
- меню должно быть разработано на 5 приемов пищи;
- запрет потребления холодных блюд и продуктов;
- 1-2 раза в неделю должны быть разгрузочные дни (на молоке, фруктах или овощах).
Запрещенные продукты
Существует ряд продуктов, которые придется полностью исключить из своего рациона тем, кто хочет больше никогда не стыкаться с уратурией. К ним относятся:
- покупная вода, поскольку она содержит большое количество солей кальция;
- алкоголь, в особенности пиво и красные вина;
- какаопродукты, шоколад;
- консервированная продукция;
- субпродукты – печень, сердца, легкие и т.д.
- бульоны на основе жирной рыбы или мяса;
- смалец, подсолнечное масло;
- жирные сорта мяса, рыбы.
Некоторые продукты следует ограничить, но полностью отказываться от них нет нужды:
- хлебные изделия;
- специи и пряности;
- диетические сорта рыбы и мяса, то есть нежирные;
- зелень – шпинат, щавель.
- соль;
- растения, которые относятся к семейству бобовых.
Диагностика почечнокаменной болезни
Мы рекомендуем!
Для лечения почек наши читатели используют именно это копеечное средство… Читать далее…
Первым этапом на пути установления диагноза пациенту с подозрением на почечнокаменную болезнь, является опрос. Врач спрашивает больного о всех симптомах, которые тот мог заметить, уточняет не замечал ли пациент примеси крови в моче, случаются у него боли в пояснице, были ли у него раньше камни в почках и т.д.
На следующем этапе диагностирования, врач назначает лабораторные исследования. К ним, прежде всего, относятся исследования крови. Например, клинический анализ крови может показать наличие присоединенной инфекции, а биохимический анализ крови непременно покажет концентрацию в крови кальция, мочевой кислоты, неорганического фосфора, магния. Чрезмерное количество этих веществ может свидетельствовать о нарушении обмена веществ в организме.
На этом же этапе непременно проводят анализы мочи. Во-первых, общий анализ мочи для обнаружение эритроцитов, лейкоцитов, кристаллов солей, бактерий. Во-вторых, мочевые пробы Нечипоренко, Аддиса-Каковского, Амбурже и др. В третьих, посев мочи на бактериальную флору. И последний по счету, но не последний по важности, биохимический анализ мочи, который определяет имеющиеся в моче соли и аминокислоты.
На третьем этапе диагностики врач использует инструментальные исследования. К тому моменту у него уже есть определенная клиническая картина, врач уже имеет определенные гипотезы и может определить, какие исследования нужны для выяснения полной картины и установления окончательного диагноза.
Инструментальная диагностика включает:
- ультразвуковое иследование почек;
- обзорную и контрастную рентгенографию;
- компьютерную томографию и магнитно-резонансную ;
- цистоскопию;
- радиоизотопную нефросцинтиграфию.
Самым простым, доступным, но, вместе с тем, одним из наиболее информативных методов исследования является УЗИ. Однако, в ходе данного исследования врач может оценить наличие, положение, размеры и т.д. только камня, находящегося непосредственно в почке. Если камень находится в мочеточниках, то ультразвуковое исследование его не обнаружит из-за утрудненного доступа в забрюшинное пространство.
Очень информативными для диагностики почечных камней являются рентгенологические исследования. Как правило, сначала делают обзорную рентгенограмму. Если этот снимок ничего не показал, но все остальные нефролитиаз симптомы свидетельствуют о наличии камней, то врач назначает контрастную рентгенографию почек.
В ходе этого исследования, пациенту внутривенно вводят контраст, а затем делают рентгенографию. На снимке камни имеют вид дефектов в почечной полости. Контрастная рентгенография предоставляет полную информацию о том, есть ли камни в почках, их форме, размере, количестве и локализации (если они выявлены). Однако, и этот вид инструментальной диагностики нельзя назвать универсальным. Дело в том, что некоторые почечные камни могут быть «невидимыми» или рентгенонегативными. Это, частности, ураты и цистиновые камни.
Наиболее точными, но в то же время достаточно дорогими и труднодоступными, методами диагностики почечных камней являются компьютерная и магнитно-резонансная томографии. В контексте диагностики почечнокаменной болезни эти виды исследования важны для установления наличия рентгенонегативных камней, а также дифференциального диагноза данной болезни с другими заболеваниями.
При подозрении на наличие камня в мочеточнике, врач обычно назначает такую недорогую и доступную процедуру как цистоскопия. Однако, кроме такого конкретного случая, этот метод исследований особого значения не имеет.
Проведение радиоизотопной нефросцинтиграфии предполагает внутривенное введение пациенту радиофармпрепарата, который выводится почками. Соответственно, при последующем сканировании органа, врач может оценить его функциональность.
Полезные продукты
Список продуктов употребление, которых не только будет безвредно, но и принесет определенную пользу организму:
- молочная продукция (сыр, сметана, молоко, сливки);
- яйца;
- фрукты;
- овощи, которые делают среду мочи более щелочной – тыква, арбуз, огурец;
- баклажаны, картошка, морковь;
- продукты, которые содержат много витамина В – гречневая крупа, пшено, макароны, сладкие перцы;
- различные ягоды;
- также не стоит отказывать себе в удовольствии съесть какую-либо сладость.
Диетологи разрешают включать в индивидуальный рацион цитрусовые, однако, это допустимо при отсутствии оксалатов в урине. Если все же анализ мочи подтверждает их наличие, стоит ограничить потребление апельсинов. В список ограничения включен и картофель.
Большое значение имеет включение в рацион блюд и продуктов, которые обладают мочегонным действием:
- арбуз – позволено съедать до 2 кг продукта в сутки (при условии отсутствия отеков и задержки жидкости в организме);
- белокочанная капуста – имеет большое количество калия в составе, что выводит излишек жидкости из тканей;
- компоты, соки на основе клюквы – не только мочегонное средство, но и известно своими бактерицидными качествами;
- земляника (чай из ягод и листьев) – выводят соли из организма;
- укроп – используется не только в свежем виде, но и в виде настоя;
- салат – его листья являются мощным мочегонным средством, из которого можно делать различные закуски, бутерброды;
- дыня – не уступает по своим качествам арбузу, можно употреблять в пищу и семечки;
- груша – используется в свежем виде, в виде пюре, компотов, соков.
Этиопатогенез камнеобразования
Важно знать!
Почки очистятся мгновенно, если по утрам на тощак… Уникальный рецепт от Елены Малышевой! Читать далее…
Даже в совершенно здоровых почках всегда содержатся соли, но их концентрация является умеренной и они без проблем выводятся с мочой наружу. Вследствие патогенных процессов в почке происходит нарушение баланса — концентрация соли в моче сильно увеличивается, реакция мочи изменяется и соли перестают растворяться. Усугубляют такую ситуацию инфекции мочевых путей. В результате, организм не справляется с выводом соли из организма, в почке образуется белковый отслой, на который со временем наслаивается избыточное количество соли. Так возникает почечный камень, это и есть патогенез нефролитиаза.
Особенности приготовления блюд
Несмотря на наличие уратов в почках, отказаться от вкусно приготовленного куска мяса очень тяжело. А это делать и не нужно, но к правилам его приготовления следует отнестись скрупулезно. Дело в том, что уратные камни формируются из солей мочевой кислоты, в образовании которых участвуют вещества пурины.
Пурины входят в состав:
Во время варки незначительная часть пуринов остается в самом продукте, а большинство «уходит» в бульон. Именно его не нужно употреблять больным людям. Вот еще несколько советов, как приготовить мясо, чтоб было не только вкусно, но и полезно пациентам:
- Перед процессом термической обработки следует его подержать несколько часов в соленом растворе. Этот же процесс должен происходить перед приготовлением шашлыка.
- Супы, борщи нужно готовить на овощном бульоне. Мясо следует приготовить отдельно на пару, отварить, положить в первое блюдо уже во время подачи.
- При варке мясо следует класть не в холодную воду, а сразу в кипяток.
Если речь о рыбных продуктах, нужно научиться их правильно выбирать. Полезной будет рыба с большим слоем шелухи, развитыми жабрами.
Причины развития нефролитиаза
Когда человеческий организм здоров, то соли которые находятся в почках, там не задерживаются а выходят вместе с мочой. Иногда природный процесс очистки организма от солей может нарушиться. Когда это происходит моча становится концентрированной и происходит конденсированние с частичками микроорганизмов. Итог этого процесса – конкременты в почках, образующиеся после кристаллизации.
Основные причины развития нефролитиаза:
- Неправильное питание;
- Повышенная потливость;
- Нарушения проходимости мочеточников;
- Инфекции;
- Стремительная потеря веса;
- Некачественная вода;
- Малоподвижный образ жизни;
- Наследственный фактор.
Меню на день
Диетолог поможет разработать индивидуальное меню. Со временем больные делают это самостоятельно.
Завтрак: манная каша с добавлением ягод, чай, хлеб.
Перекус: запеченное яблоко.
Обед: овощной суп, мясо в отварном виде, запеченный картофель с овощами, компот.
Ужин: капустные зразы, творожно-макаронная запеканка, зеленый чай.
Причиной уратов в моче чаще всего являются погрешности в питании – когда человек употребляет много мясной пищи и уделяет мало внимания овощам. Поэтому узнав об уратурии, не стоит паниковать. Чаще всего достаточно обратиться к врачу, который подберет правильную диету. Но если не обращать внимания на данный симптом, то это может привести к развитию нефролитиаза и даже подагры.
источник: 2pochki.com
Оставьте комментарий 12,561
Лечение мочекаменной болезни проводится врачом с учетом сопутствующих заболеваний, возраста и индивидуальных особенностей больного. Диета при уратных камнях в почках назначается всем без исключения пациентам с этой патологией. Зачастую ее четкое соблюдение приводит к исчезновению симптомов, так как ураты растворимы, в отличие от других типов почечных камней. В тяжелых случаях, когда одно только правильное следование рекомендациям диеты оказывается неэффективным, назначают медикаментозную терапию и оперативные вмешательства.
Признаки и симптомы
Длительное время течение почечнокаменной болезни может быть бессимптомным. Около 15% больных не чувствуют присутствия камней в почках. Размеры конкрементов могут быть разными. От этого зависит интенсивность проявления симптомов. Гладкие камни меньше 3 мм могут самостоятельно проходить через мочеточник, не вызывая неприятных ощущений. Камни побольше могут стать причиной обструкции. Происходит расширение вышележащих отделов мочеточника, чашечек и лоханок почек. Этот процесс сопровождается характерным симптомом – острым приступ спазматической боли в пояснице (почечная колика). Внезапные приступообразные боли могут появляться после физических нагрузок, употребления большого количества жидкости.
Дополнительные признаки нефролитиаза:
- тошнота;
- наличие крови в моче, ее помутнение;
- частое мочеиспускание;
- отечность конечностей;
- головные боли;
- температура;
- повышение давления.
Длительное развитие нефролитиаза может приводить к осложнениям:
- почечная недостаточность;
- пионефроз;
- гидронефроз;
- калькулезный пиелонефрит.
Обратите внимание! В зависимости от размера и местонахождения конкремента характер боли может быть выражен по-разному. Она может быть постоянной или периодической, тупой или острой, менять свою локализацию по мере смены местоположения камня.
Диета № 6 при уратных камнях
Формирование уратных камней является следствием отложения кальциевых солей мочевой кислоты. Пуриновые основания, из которых она образуется в организме, служат «строительными кирпичиками» ДНК и белков. Наследственное или приобретенное нарушение их метаболизма приводит к проявлению таких болезней, как уратные камни в почках и подагра. Диета при уратурии налаживает пуриновый обмен путем исключения продуктов, богатых белком, алкоголя и компонентов рациона, нарушающих кислотный баланс. Лечебное воздействие диеты № 6 при уратах заключается в следующем: в пищу принимают вещества, сдвигающие реакцию мочи в щелочную сторону, а также увеличивают количество выпитой жидкости.
Запрещенные продукты
- консервы, маринованные и соленые овощи;
- копчености, соленые закуски;
- мясо (свинина, телятина, утятина, баранина);
- рыба и морепродукты, икра;
- крепкие мясные, рыбные бульоны;
- жареное, пряное, острое;
- органы животных;
- тугоплавкие животные жиры (свиной — смалец, сало, говяжий, гусиный);
- грибы и бульоны на их основе;
- ржаной хлеб;
- бобовые (горох, чечевица, фасоль);
- овощи: редис, сельдерей, помидоры, брюссельская капуста, спаржа, стручковая фасоль;
- зелень: щавель, петрушка, шпинат;
- кислые фрукты и ягоды (ананасы, киви, клюква, смородина), сухофрукты;
- шоколад, конфеты, сдоба;
- любые алкогольные напитки;
- соусы (соевый, горчица, хрен).
Вернуться к оглавлению
Продукты, составляющие основу правильного питания
- вчерашний белый и серый хлеб;
- каши и макароны;
- молоко, сметана (в небольшом количестве), кефир, творог (до 0,5 кг), сливочное масло (умеренно);
- яйца — 1 штука в день;
- супы овощные, молочные, крупяные, без поджарки;
- постное мясо (предпочтительно курятина, кролик) не более 1 раза в день через 1—2 дня, вареное;
- отварная рыба не чаще, одного раза в месяц;
- овощи, кроме запрещенных, — сырые, вареные, печеные;
- орехи, семена;
- некислые фрукты и ягоды (бананы, сливы, груши, черника).
Вернуться к оглавлению
Оксалатный нефролитиаз. Варианты ведения пациентов
21.11.2019
3404
0
| М.Ю. Просянников К.м.н., заведующий отделом мочекаменной болезни НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал НМИЦр МЗ РФ (г. Москва) |
В программе «Час с ведущим урологом» гостем студии стал к.м.н., заведующий отделом мочекаменной болезни НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина Михаил Юрьевич Просянников. Он подробно рассказал о механизмах оксалатно-кальциевого уролитиаза и доступных методах консервативного влияния на этот процесс.
Большая часть всех камней, наблюдаемых у пациентов с мочекаменной болезнью (МКБ), относится к оксалатно-кальциевым. При этом, как заметил Михаил Юрьевич, сейчас появляются новые лекарственные средства, способные помочь в лечении именно такого уролитиаза, однако они могут быть полезными только при хорошем понимании того, как образуются камни и на какие механизмы нужно воздействовать для предотвращения камнеобразования.
Согласно предпринятому НИИ урологии анализу 12 992 исследований, проведенных с 1990 по 2020 год, в структуре мочекаменной болезни оксалатный уролитиаз занимает порядка 64% у мужчин и 55,1% у женщин. В мировой статистике наблюдаются примерно такие же показатели: 50–70% от общей частоты встречаемости камней [1].
Механизм образования оксалатов
Как напомнил Михаил Юрьевич, в зависимости от химической структуры выделяются две формы кальциево-оксалатных камней: ведделлиты и вевеллиты (кальция оксалат дигидрат и моногидрат соответственно). С клинической точки зрения это не имеет большого значения, поскольку оба соединения на сегодня невозможно растворить никакими средствами. Как только кальций соединяется с щавелевой кислотой, происходит выпадение осадка. При соединении, скажем, с лимонной кислотой осадка не образуется. На этом основан один из перспективных методов профилактики оксалатно-кальциевого уролитиаза: при повышении доли цитратов в моче снижается вероятность образования кальциевооксалатных камней.
В виде кристаллов оксалаты кальция могут присутствовать в моче и у пациентов без камней. Они видны на микроскопии осадка.
Для адекватной работы почки должна присутствовать разница pН мочи в лоханке и в петле Генле примерно на 2 единицы. Основным фактором риска оксалатного нефролитиаза является снижение pН мочи. На определенном этапе происходит пролабирование кальциево-фосфатной основы в полость чашечно лоханочной системы. Таким образом, кальциево-оксалатный камень растет на кальциево-фосфатном фундаменте.
Рис.1. Современные представления о патогенезе камнеобразования при МКБ, образование бляшки Рэндалла [6]
До 57% людей, не страдающих МКБ, все же могут иметь бляшки Рэндалла — белесые точки, свидетельствующие об идущем процессе камнеобразования [2]. Важно помнить, что МКБ — это полиэтиологическое заболевание, и для образования камня нужно стечение нескольких факторов. Не в каждом случае все необходимые факторы присутствуют сразу, но все же процессы камнеобразования наблюдаются у многих людей
Воздействовать на бляшки Рэндалла крайне сложно — в первую очередь, изза отсутствия критериев эффективности. Вместе с тем, сегодня возможно влиять на концентрацию тех элементов, из которых образуются камни.
«Качели» рН и камнеобразование
В моче человека со склонностью к камнеобразованию плохо растворяются кристаллы соли, в частности, из-за влияния pН на экскрецию основных камнеобразующих веществ. Величина экскреции кальция, мочевой кислоты, фосфатов и магния максимальна на уровне pН 5,6–5,8. В здоровом организме баланс ингибиторов и промоторов не позволяет камням откладываться, несмотря на экскрецию, однако максимально эффективно препятствовать камнеобразованию позволяет корректировка уровня pН.
Смещение pН мочи в кислую сторону (ниже 5,9–6) ведет к повышению доли вевеллита и оксалатного компонента в мочевых камнях. В щелочную сторону (от 5,1–5,3 до 6,1–6,9) — к накоплению доли ведделлита в камнях. В целом, в усилении оксалатного литогенеза снижение pН мочи (менее 5,4) играет, по-видимому, более значительную роль, чем экскреция кальция.
Факторы, влияющие на кальций-оксалатный уролитиаз
Сотрудники НИИ урологии на основании выборки данных 708 человек проанализировали, какие факторы влияют на кальций-оксалатный уролитиаз. Удалось выявить 6 компонентов:
- урикурия (повышение уровня выделения мочевой кислоты с мочой) > 4,6 мМ/сут;
- магнийурия > 5,7 мМ/сут;
- кальцийурия > 6,2 мМ/сут;
- фосфатурия 30,9–36,9 мМ/сут;
- pH мочи в районе 5,5;
- ИМТ 24,9–27,1 кг/м2.
Для профилактики оксалатно-кальциевого уролитиаза необходимо воздействовать по возможности на все эти факторы [3].
Одним из подтверждений влияния pH мочи на формирование оксалатнокальциевых камней является также то, что pH утренней мочи у больных мочекислым уролитиазом носит устойчивый характер и находится в интервале значений 5,0–6,0 (в подавляющем большинстве случаев — 5,0–5,5) [4]. При нормализации уровня pH мочи, к примеру, с помощью цитратных смесей, в 89,4% случаев наблюдается исчезновение кристаллурии оксалатов.
Эффективные и неэффективные методы профилактики
Михаил Юрьевич также подчеркнул неэффективность подхода, при котором для лечения МКБ пациентам рекомендуется снизить потребление кальция с пищей, — в таком случае кальций начинает вымываться из костей [5]. Нормальный уровень кальция в крови — 2,2–2,5 мМ/л.
Что касается метаболизма щавелевой кислоты, согласно различным клиническим рекомендациям, суточная норма потребления для пациентов с МКБ — от 50 до 150 мг оксалатов. Большая их часть выводится с калом, остается порядка 20%. Еще небольшая часть синтезируется в печени. В итоге с мочой выделяется порядка 35 мг[6]
Оксалаты в организме синтезируются из аминокислот — в частности, глицина, — глюкозы и аскорбиновой кислоты. Гипероксалурия делится на первичную (1 и 2 типа) и вторичную (абсорбтивную). Первичная может наблюдаться в случае мутации гена AGXT, приводящей к системному поражению организма оксалатами. По этому поводу уже проводятся пересадки печени с нормальными ферментами AGXT.
Кроме того, фермент AGXT активируется при употреблении витамина B6. Следовательно, пациентам с оксалатным уролитиазом можно его назначать для снижения концентрации оксалатов в моче. При подозрении на первичную гипероксалурию проводится генетический анализ: определяется мутация гена AGXT. Также определяется полиморфизм генов ORAI1 (rs7135617), CASR (rs2202127), VDR и KL.
Риск вторичной гипероксалурии повышается при воспалительных заболеваниях ЖКТ, после резекции больших участков кишечника, панкреатите, камнях желчного пузыря. Большой вклад вносят также микроорганизмы: уреазапродуцирующие (Proteus, Pseudomonas и Klebsiella) и оксалатдеградирующие бактерии (Oxalobacter formigenes, Lactobacter). Для противостояния им требуется коррекция микрофлоры кишечника с эрадикацией уреазопродуцирующих бактерий.
Оценка питания пациента
При любом типе камней вначале следует оценить питание пациента и понять, что из съеденного им оказывается в крови. Затем отслеживается момент перехода веществ из крови в мочу и определяется тип камня. Оценка диеты производится при помощи Анкеты стереотипа питания (АСП). Также проводятся мониторинг pH мочи, биохимический анализ крови и мочи на предмет литогенных нарушений и определение химического состава камня. Есть свидетельства, что 2 последовательных сбора 24-часовой мочи с интервалом в 4–7 дней позволяют выявить метаболические нарушения в 80% случаев [7].
Диетические предпосылки для оксалатно-кальциевого уролитиаза — избыточное потребление кальция, оксалатов, пуринов и мочевой кислоты, плюс недостаточное — калия, магния и витамина В6. Таким образом, для предотвращения камнеобразования нужно нормализовать потребление кальция до уровня 1000–1200 мг, снизить потребление соли и восстановить количество витамина В6. Для нормализации уровня оксалатов в моче нужно ограничить употребление картофеля, шпината и шоколада, а также включить в диету больше полиненасыщенных жирных кислот (лосось, тунец, скумбрия, сардины, орехи, рыбий жир). Регулировка уровня pH мочи может достигаться путем подщелачивания либо подкисления диеты [8].
Для нормализации уровня цитратов в моче необходимо ограничение в диете объема искусственных газированных напитков. Кроме того, цитратами богаты натуральные, непакетированные соки лимона/лайма, апельсина и дыни.
Согласно действующим рекомендациям Европейской ассоциации урологов, при уровне кальция мочи 5–8 мМоль/сут назначаются цитратные смеси по 9–12 г/сут, натрия бикарбонат 1,5 г в день. При уровне кальция выше 8 мМоль/сут назначается гипотиазид 25–50 мг/сут, хлорталидон 25 мг/сут, индапамид 2,5 мг/сут.
При первичной гипероксалурии (экскреция оксалатов > 1 мМоль/сут) необходима прежде всего сдача генетического анализа, чтобы точно выявить причину. Может назначаться пироксидин по 5 мг/кг в сутки (максимально до 20 мг/кг в сутки). При вторичной, кишечной (экскреция оксалатов 0,5–1 мМоль/сут) возможно избыточное потребление оксалатов или присутствуют заболевания ЖКТ: синдром мальабсорбции, колиты, состояния после кишечных анастомозов и хроническая диарея. Назначается употребление кальция и магния, также проводится нормализация микробиоты кишечника.
При гиперурикурии (мочевая кислота > 4 мМоль/сут) назначаются цитратные смеси 9–12 г/сут или натрия бикарбонат 1,5 г 3 раза/сут. Помимо этого, может назначаться аллопуринол по 100 мг, 1 таб/сут и до 300 мг/сут при значительном повышении уровня мочевой кислоты. Важно следить за преобладанием в диете пациента растительного белка.
Препараты для коррекции оксалатурии
Для коррекции оксалатурии может применяться препарат Оксалит. В его состав входят экстракты Фукуса везикулозуса, Филлантуса нирури и Десмодиума стираксолистного. В НИИ урологии на протяжении 3 месяцев проводилось исследование его эффективности с участием 30 пациентов. Оценивались биохимия крови и суточной мочи больных на предмет литогенных нарушений с подключением дистанционного мониторинга.
Пациенты в возрасте 18–66 лет были разделены на две равных группы по 15 человек. Первая получила только диетические рекомендации. Второй, кроме них, был назначен прием Оксалита сроком на 3 месяца.
На первом приеме пациентов оценивалась биохимия суточной мочи: кальций, магний, оксалаты, цитраты, диурез. На 4 неделе также оценивалась биохимия крови.
В группе диеты значительных изменений не наблюдалось.
В группе диеты с дополнительным приемом Оксалита отмечено снижение среднего уровня оксалатов с 0,23 до 0,11, а также увеличение количества магния с 2,21 до 4,44.
Суммарно 30 пациентов выполнили более 2400 анализов мочи с применением прибора для дистанционного мониторинга — портативного анализатора «ЭТТА АМП-01». Анализы, выполненные при помощи такого «домашнего» анализатора мочи, сопоставимы с анализами, выполненными на стационарном оборудовании, так как оба устройства работают на одних и тех же индикаторных полосках [9].
Относительная плотность мочи оказалась незначительно повышена в обеих группах. Помимо этого, за время наблюдения в обеих группах незначительно снизился pH. Как важный фактор Михаил Юрьевич отметил то, что назначение Оксалита статически значимо снижало количество эритроцитов в моче пациентов.
По итогам исследования авторы пришли к выводам, что при приеме Оксалита в 2,1 раза (р < 0,05) снижается уровень содержания оксалатов в суточной моче, в 2 раза повышается почечная эксреция магния (р < 0,05), снижаются степень лейкоцитурии и уровень белка в моче (р < 0,05), а также в 2,9 раза, до субнормальных значений уменьшается уровень эритроцитурии (р < 0,05).
Как подчеркнул Михаил Юрьевич, до сих пор в арсенале урологов не было средств, способных с такой степенью эффективности влиять на факторы оксалатно-кальциевого уролитиаза.
Источники:
- Yee V. Wong et al., Int J Endo, 2015
- Stoller M. L. et al., J Urol, 1996
- Голованов С. А. и соавт., Экс и клин урол, 2018
- Константинова О. В., Яненко Э. К., Урология, 2015
- Nagaraja Rao P. et al., Ur Tract Stone Disease, 2011
- Шестаев А. Ю., Экс и клин урол, 2013
- Bek-Jensen H. et al., Eur Urol, 1998 8. Manissorn J. et al., Sci Rep, 2020 9. Шадеркин И. А. и соавт., Экс и клин урол, 2015
Материал подготовила Ю.Г. Болдырева
Статья опубликована в журнале Дайджест урологии №5-2019
Тематики и теги
Мочекаменная болезнь
Комментарии
Для отправки комментариев необходимо войти или зарегистрироваться
Минеральная вода и прочие напитки при уратах
По своему воздействию воды делятся на три вида: лечебную, лечебно-столовую и столовую. Наилучших результатов в растворении камней можно добиться, применяя лечебную минеральную воду. При уратах больше подходит употребление щелочных вод, к примеру, «Боржоми», «Ессентуки № 17», «Нафтуся», «Поляна-Квасова». Их следует выпивать до полулитра в сутки, в теплом виде, за 30—40 минут до еды. Лечебно-столовые воды можно пить до 1—1,5 литра в день, а столовые — в неограниченном количестве, по желанию. Их прием обладает выраженным мочегонным действием, улучшает кислотно-щелочное равновесие и разбавляет соляной осадок в почках, мешая образованию новых камней.
Назначение минеральной воды при мочекаменной болезни должно проводиться только под наблюдением врача.
Кроме вышеназванных вод, при отложении уратов в питье нужно употреблять следующие жидкости: молоко, ряженку и кефир, компоты и узвары, морсы, слабый чай, травяные настои, отвар шиповника. В любой аптеке можно приобрести почечные сборы на основе таких лекарственных растений, как хвощ полевой, чистотел, аир болотный, крапива двудомная. Одним из принципов диеты при уратах является отказ от какао, кофе и крепкого чая, которые не только повышают уровень мочевой кислоты в организме, но еще и ведут к его обезвоживанию, как результат — активное формирование камней в почках. Пациентам, у которых ураты сочетаются с другими болезнями, например, артериальной гипертензией и почечной недостаточностью, необходимо проконсультироваться с доктором касательно их питьевого режима. Общей рекомендацией для них будет уменьшить потребление поваренной соли и жидкости.
Причины формирования нефролитиаза
Первопричиной образования конкрементов и песка в почках является переизбыток в организме некоторых элементов и солей
Первопричиной образования конкрементов и песка в почках является переизбыток в организме таких элементов и солей:
- Оксалат кальция;
- Фосфаты кальция;
- Струвиты и ураты;
- Ксантин и цистин;
- Оксипуринол;
- Урат аммония.
Но при этом именно провоцирующими факторами, которые приводят к оседанию солей в виде кристаллов, являются:
- Инфекционные и воспалительные процессы в мочевыделительной системе;
- Застой мочи при недостаточном питьевом режиме;
- Дефицит витаминов и минералов;
- Аномальное строение мочевыводящих путей;
- Изменение протяженности мчевыводящих каналов ввиду беременности и пр.;
- Воспалительные процессы в кишечнике;
- Генетическая предрасположенность;
- Применение кардинальных диет для резкого похудения;
- Неконтролируемый приём препаратов определённых групп.
Лечебное питание: аппетитные рецепты
Борщ на овощном бульоне
На одну порцию: 50 г помидоров, 60 г свеклы, 130 г картофеля, 70 г моркови, 100 г капусты, 10 г зелени петрушки, 30 г сливочного масла. Приготовление: помидоры (предварительно очистив от семян и шкурки), картофель и морковь порезать кубиками. Нашинковать капусту. Все овощи отварить в кастрюле в кипящей воде. За 15 минут до конца варки добавить натертую свеклу, посолить и приправить. Варить до готовности. Перед подачей посыпать нарезанной петрушкой, добавить сливочное масло.
Картофельно-кабачковые оладьи
На одну порцию: 1 шт. картофеля, 90 г кабачка, 1 ст. л. муки, ¼ яйца куриного, масло растительное для жарки, 30 г сметаны, 15 г зелени укропа, 10 г чеснока, соль, перец по вкусу. Приготовление: кабачок и картофель натереть на мелкой терке, отжать. Добавить яйцо, муку, соль и перец, тщательно перемешать. На разогретой сковороде, смазанной растительным маслом, сформировать оладьи. Жарить с обеих сторон до румяной корочки. Подавать с ароматным сметанным соусом: в сметану высыпать мелко нарезанный чеснок и укроп, перемешать.
Творожно-тыквенная запеканка
На одну порцию: 90 г творога, 100 г тыквы, 2 ч. л. манной крупы, 2 ст. л. сахара, ½ яйца, 10 г сливочного масла, щепотка соды, соль, лимонный сок, 1 ст. л. сметаны. Приготовление: тыкву очистить от кожуры, натереть на крупной терке. Творог размять со сливочным маслом. К творогу добавить половинку взбитого яйца, манку, соль и сахар. Соду погасить лимонным соком и вмешать в образовавшуюся смесь. В тесто добавить мякоть тыквы. В смазанную сливочным маслом форму для выпечки выложить основу запеканки, готовить 50 минут при 200° С. Подавать со сметаной.
Паровые котлеты из телячьего фарша с сыром
На одну порцию: 150 г телячьего фарша, ½ средней луковицы, ½ куриного яйца, 5 г сливочного масла, 30 г твердого сыра, зелень, соль по вкусу. Приготовление: перекрутить телячий фарш с луком. Вбить яйцо, посолить, добавить приправы по вкусу. Вмешать сливочное масло. Натереть твердый сыр на мелкое терке. Из части фарша сформировать лепешку, в середину положить щепотку сыра. Залепить, чтобы получилась котлета. То же самое проделать с остатком фарша. Полученные котлеты поставить в емкость для пароварки, готовить 45 минут. Подавать на стол, украсив зеленью.
источник: etopochki.ru
Мочекаменную болезнь сегодня врачи диагностируют почти у каждого второго человека. По их мнению, такая печальная статистика в большинстве случаев объясняется ухудшившейся экологической обстановкой, и в частности тем, что мы пьем воду очень низкого качества. Так, одним из факторов, стимулирующих возникновение заболеваний подобного рода, являются тяжелые металлы, присутствующие в составе питьевой воды, пищи и воздуха, которым мы дышим.
Уратные почечные камни и причины их появления
Образование уратных камней в почках достаточно часто является провоцирующим фактором развития различных осложнений в других органах и системах человеческого организма. Как правило, уратурия возникает вследствие избыточного накопления мочевыводящими органами мочевой кислоты, которая при разложении образовывает песок и мелкие камни.
В основе вырабатывания мочевой кислоты лежат пуриновые соединения, источником поступления которых в организм являются определенные продукты питания. Стоит отметить, что пурины играют важную роль в строении ДНК и белков, однако нарушение их метаболизма зачастую и продуцирует такие заболевания, как уратные камни в почках.
Основные причины образования уратных камней:
- нарушение обменных процессов;
- низкая физическая активность в течение дня;
- болезни органов пищеварительной и мочеполовой системы;
- злоупотребление острой и кислой пищей;
- предрасположенность к данному заболеванию на генетическом уровне;
- нарушенный водный баланс организма. Чрезмерная потеря жидкости может быть вызвана высокой температурой, рвотой, сильными физическими нагрузками;
- плохое поступление крови к почке.
Спровоцировать появление уратных почечных камней может также голодание или чрезмерное употребление продуктов, которые поставляют в организм пуриновые вещества, в частности:
- Белоксодержащие продукты: мясо (особенно, в жареном виде), мясные субпродукты и бульоны, бобовые, грибы.
- Рыба, в том числе консервированная.
- Помидоры.
- Алкогольные напитки.
- Шоколад.
Важно знать, что вероятность появления уратных почечных камней одинакова как для мужского организма, так и для женского. При этом с данной проблемой можно столкнуться в любом возрасте.
Нефролитиаз. Что это такое и каковы причины возникновения
Камнеобразные структуры могут появиться в почках, почечных лоханках, мочевыводящих путях. Процесс этот характеризуется тем, что вещества, которые в норме должны выводиться наружу, задерживаются в организме и кристаллизуются. Замечено, что мужчины имеют нефролитиаз почки значительно чаще, нежели женщины. На формирование камней влияет характер питания человека. Чем больше он употребляет жиров, белков животного происхождения, продуктов с большим содержанием кислот, тем выше риск появления нефролитиаза. Также причиной заболевания может стать невысокий уровень выделяемой мочи (повышенное потоотделение, малое количество потребляемой жидкости). Частые инфекции мочеполовой системы, нарушение обмена веществ – вот еще факторы, которые способствуют возникновению болезни. Малоактивный образ жизни, большие потери веса также могут повлиять на процесс образования камней.
Диета при уратных камнях в почках
Главной задачей диеты при данном заболевании является налаживание пуринового обмена в организме путем:
- исключения потребления продуктов, нарушающих кислотный баланс и способствующих появлению уратов;
- ощелачивания мочи, что поможет вывести камни из почек;
- нормализации водного баланса в организме. В течение дня рекомендуется выпивать около 2-3 литров жидкости.
С данной задачей прекрасно справляется диета №6 из официального списка диет, помогающая снизить нагрузку на мочевыделительные пути, нормализовать обменные процессы и предупредить новое образование почечных камней.
Особенности диеты при борьбе с уратами:
- Повышается норма потребляемых калорий – до 2800 Ккал в день.
- Основу рациона питания составляют углеводы – около 400 грамм в день. Количество потребляемых белков ограничивается до 70-80 грамм, жиров – до 90 грамм в день.
- Нельзя употреблять слишком холодную пищу.
- Необходимо питаться часто – пять приемов пищи в день.
- Рекомендуется временами устраивать для организма разгрузочные дни (например, в течение дня употреблять только одну молочную пищу или только фрукты).
Симптомы
Человек абсолютно ничего не подозревая проживает каждый день в обычном ритме, пока его почки благополучно забиваются камнями. Как только они становятся слишком большими или начинают свое передвижение вниз по мочевым путям с больным может произойти все что угодно. Изначально это режущие и колющие боли, которые фокусируются на поясничной линии в месте расположения органа. Дальше неприятное ощущение может распространяться ниже и доходить даже до паха. Нарушается привычный процесс мочеиспускания, меняется моча, ее цвет и количество, появляется дискомфортное ощущение во время и после него.
Перечень запрещенных продуктов при уратных камнях в почках
Пациентам запрещены:
- мясо (телятина, баранина, свинина и утятина) и мясные бульоны;
- мясные субпродукты;
- рыба и бульоны, сваренные на ее основе;
- копчености и консервы, в том числе овощные соленья;
- любые грибы, и приготовленные на их основе бульоны;
- бобовые;
- овощи и зелень: салат листовой, петрушка, щавель, шпинат, стебли сельдерея, томаты, редис, спаржа и стручковая фасоль, брюссельская капуста;
- фрукты и ягоды с высоким содержанием кислоты, в частности: киви, ананас, смородина, клюква;
- сухофрукты;
- сладости: шоколад, конфеты любого вида;
- напитки: крепкий чай, кофе, какао, алкоголь;
- выпечка из дрожжевого и слоеного теста и хлеб из ржаной муки;
- соевый соус, горчица, хрен.
Во время диеты следует отказаться от жареной, пряной и острой пищи. Рекомендуется также ограничить потребление соли.
Очень часто больных приводит в ужас такой большой список ограничений, но не беспокойтесь, ведь разрешенных продуктов также огромное количество.
Согласно условиям диеты №6 при отложении уратных камней в почках предпочтение в питании следует отдавать молочным и растительным продуктам, обладающим ощелачивающим действием.
Методы лечения нефролитиаза
Только после полной диагностики диагноза с учетом всех данных по обследованию назначается метод лечения.
Методы лечения бывают разные:
- Консервативный метод. Этот метод лечения еще по другому называется медикаментозный. Данный метод врач назначает когда в почках обнаружены камни маленьких размеров, которые могут выйти самостоятельно. Для того чтобы лечение было эффективным назначают курс антибиотиков, который поможет организму вывести камни, а также снимается воспаление и уничтожается инфекция если есть. Также назначаются препараты для снятия болей. Если есть возможность растворить конкременты химически, то врач назначает соответствующие препараты. Также при лечении данного заболевания назначается диета. Диету врач устанавливает индивидуально, учитывая все особенности физиологии человека.
- Лапароскопический метод. Данный метод подразумевает хирургическое вмешательство и удаление конкрементов. Чрез небольшой разрез врач извлекает крупные камни. Хирургический метод применяется для камней размером от 2,5 см.
- Литотрипсический метод. Для этого метода допускаются камни размером не более 2,5 см. При данном лечение нефролитиаза, осуществляется дробление конкрементов методом специального лазера, или ультразвуковыми волнами. Есть два вида этого метода, это контактный и бесконтактный. После применения этого метода камни дробятся внутри почек и потом при помощи консервативного метода выходят из человеческого организма. Комбинация Литотрипсического метода вместе с Консервативным наиболее распространенная на сегодняшний день в медицине.
Ко всем этим методам можно отнести также диету, как один из способов лечения нефролитиаза. Диета при лечении очень важна так как она предотвращает появление камней в человеческом организме, но в зависимости самых конкрементов диета бывает разной.
Если у вас обнаружены уратные камни, то вы должны будете себя ограничить в жареном, копченом мясе. Нужно будет отказаться от бобовых культур. Запрещается употребление алкогольной пищи. Если камни кальциевые то вас ограничат в молочнокислых продуктах, запретят кофе, морковь и другие продукты, которые имеют идентичные показатели.
Разрешенные при уратных камнях в почках продукты
Список разрешенных продуктов:
- кисло-молочная продукция: молоко, творог (до 500г), кефир, сметана и сливочное масло в умеренных количествах;
- каши и макаронные изделия;
- нежирное вареное мясо (курятина и кролик), однако не чаще чем один раз в два дня;
- яйца – 1 шт. в день;
- белый и серый хлеб как минимум вчерашнего приготовления;
- молочные и овощные супы без поджарки, можно добавлять любые крупы;
- рыба в вареном виде один раз в месяц;
- любые орехи или семечки;
- любые овощи (за исключением запрещенных). Картофель можно употреблять, но в ограниченном количестве;
- фрукты и ягоды с низким уровнем кислоты. Рекомендуется отдавать предпочтение яблокам, грушам, винограду, арбузам, поскольку они лучше всего помогают в ощелачивании мочи;
- цитрусовые можно включать в рацион при отсутствии в моче оксалатов, а при их наличии разрешается употреблять только апельсины, но в ограниченном количестве;
- сладости: мед, варенье, пастила, мармелад.
Питье при отложении уратных камней:
- Вода:
- лечебно-минеральная вода (“Боржоми”, “Ессентуки No17”, “Поляна-Квасова” и т.п.). Щелочные минеральные воды отлично способствуют растворению камней. Норма в сутки – не более полулитра. Пить воду следует в теплом виде за пол часа до приема пищи;
- лечебно-столовая вода – до 1-1,5 литра в сутки;
- столовая вода – можно потреблять в неограниченном количестве.
Важно! При мочекаменной болезни потребление минеральной воды производится только под контролем и по назначению лечащего врача.
- Кисломолочные напитки: ряженка, кефир, молоко.
- Компоты из свежих или мороженных фруктов и ягод.
- Морсы.
- Чаи: слабый чай. Обратите внимание!Диета № 6 предполагает полный отказ от таких напитков, как крепкий чай, какао и кофе, поскольку их употребление является одним из основных факторов активного формирования камней в почках. Эти напитки не только увеличивают уровень мочевой кислоты в организме, но и способствуют его обезвоживанию.
- Травяные настои и отвары. В любой аптеке предлагаются почечные сборы, в составе которых можно встретить такие лекарственные растения, как шиповник, крапива двудомная, чистотел и прочие.
Питьевой режим пациентов, у которых образование уратных камней происходит в сочетании с развитием других заболеваний (например, артериальная гипертензия, почечная недостаточность и др.), может устанавливать только лечащий врач.
Методы профилактики
Чтобы не допустить развития мочекаменной болезни, необходимо соблюдать ряд правил. Очень важно соблюдать грамотный питьевой режим. Количество жидкости, которую употребляет человек, должно быть не меньше 1,5 литров. К тому же особое внимание необходимо уделить ее качеству. Если в вашем доме жесткая вода, то тут не обойтись без качественных фильтров. Не стоит злоупотреблять и минеральными водами, так как они могут спровоцировать данное заболевание. Правильное питание также способно уберечь от нефролитиаза. Если обнаружены ураты, необходимо ограничить количество мяса, субпродуктов. Стоит отказаться от употребления копченостей. Оксалатные камни накладывают свои ограничения. Пища, которая содержит щавелевую кислоту, находится под запретом. Щавель, шпинат, фасоль, цитрусовые, клубника – вот неполный перечень продуктов, которые могут усугубить положение. Фосфорно-карбонатные образования требуют исключения продуктов, содержащих большое количество кальция.
Несколько советов по приготовлению диетических мясных блюд
Как уже было указано выше, уратные камни образовываются при избыточном количестве мочевой кислоты, вырабатыванию которой способствуют пуриновые вещества. Источниками большого количества этих веществ являются: мясные продукты и субпродукты, рыба и грибы.
Стоит отметить, что именно варка данных продуктов позволяет избавиться от большей части содержащихся в них пуринов, которые соответственно остаются в бульоне. Вот почему категорически запрещено при уратных почечных камнях употреблять мясные, рыбные и грибные бульоны, а вкусным вареным куском мяса вполне можно себя побаловать.
Совет №1. Прежде чем начинать готовить мясо, его следует вымочить в солевом растворе в течение не менее трех часов.
Совет №2. Вымоченное мясо нужно класть сразу в кипящую воду.
Совет №3. При приготовлении первых блюд мясо должно вариться исключительно в отдельной емкости и добавляться в тарелку уже в полностью готовом виде.