Гипертония – это распространенное заболевание современного общества. Оно развивает страшные недуги, как инсульт и инфаркт, и беспощадно уносит жизни миллионов людей. Раньше считалось, что патология поражает людей старшего возраста, однако за последнее время тенденция резко изменилась, повышенное давление встречается у молодого населения. К сожалению, гипертензия не поддается полноценному лечению, и избавиться от нее полностью невозможно. Однако это не повод для того, чтобы полностью отказаться от медицинской помощи. Своевременное лечение позволяет снять тяжелые симптомы и замедлить развитие других заболеваний.
Содержание
- 1 Эпидемиология
- 2 Этиология 2.1 Генетическая предрасположенность
- 2.2 Другие факторы
- 4.1 Стратификация риска 4.1.1 Факторы риска 4.1.1.1 Основные
- 7.1 Мероприятия по изменению образа жизни
Причины возникновения
Суть развития гипертонии – отсутствие нормальных реакций (расширения сосудов) после устранения стрессовых ситуаций. Такие состояния характерны для следующих лиц:
- Злоупотребляющих солеными продуктами – потребление соли сверх нормы (15 г в день) ведет к задержке жидкости, повышению нагрузки на сердце, что может вызывать спазм артериальных сосудов;
- Любителей алкогольных напитков и курильщиков;
- Лиц, чья работа связана с постоянными ночными сменами, экстренными ситуациями, напряженной физической и интеллектуальной деятельностью, тяжелыми стрессовыми ситуациями, частыми отрицательными эмоциями;
- Больных хроническими заболеваниями почек, заболеваниями щитовидной железы, сахарным диабетом;
- Людей, чьи родственники болели гипертонической болезнью, переносили инсульт или инфаркт миокарда.
Гипертонию могут вызывать употребление вредной пищи и курение
Скачки давления присущи чаще всего людям пожилого возраста, но проблемы с давлением при наличии определенных факторов могут возникать и у молодых людей.
У 35% мужчин среднего возраста наблюдается гипертония, а у более старшего поколения (свыше 60 лет) скачки давления фиксируются почти у каждого второго мужчины. У женщин в силу особенностей гормонального фона гипертония наблюдается реже, чем у сильного пола, однако, с наступлением климакса, шансы заболеть артериальной гипертензией у обоих полов уравниваются.
Возникновению гипертонии способствуют низкая физическая активность, лишний вес, частые переедания – всё то, что называется неправильным образом жизни. Устранив такие факторы, человек сам может предотвратить развитие гипертонии без медикаментозного лечения. Но если запустить заболевание, то гипертония перерастет в другие стадии, которые чреваты наступлением гипертонического криза и преждевременной смертью.
Этиология
Генетическая предрасположенность
Исследования на близнецах позволяют предполагать, что в этиологии гипертонической болезни большую роль играет наследственность[3].
Примерно у 50 %[4],[5],[6] больных обнаруживается наследственная предрасположенность к ЭГ, обусловленная мутацией в генах ангиотензиногена, рецепторов ангиотензина II, ангиотензинпревращающего фермента, ренина, альдостеронсинтетазы, β-субъединицы амилоридчувствительных натриевых каналов почечного эпителия и др.
Другие факторы
- Ожирение увеличивает риск гипертонии в пять раз. Более 85 % случаев гипертонии приходится на пациентов с индексом массы тела более 25[7].
- Курение: снижает эндотелий-зависимую вазодилятацию, повышает активность симпатического отдела нервной системы, является фактором риска развития ишемической болезни сердца.
- Избыточное потребление поваренной соли: избыток натрия увеличивает объём циркулирующей крови, вызывает набухание стенок артериол, повышает чувствительность сосудистой стенки к сосудосуживающим факторам.
- Недостаточное поступление с водой и пищей кальция и магния, микроэлементов и витаминов.
- Злоупотребление алкоголем.
- Низкая физическая активность, гиподинамия.
- Психо-эмоциональные стрессовые ситуации[8].
- Репликация патогенных микроорганизмов, особенно усиливающаяся при различных стрессовых состояниях связанная с изолированной систолической гипертензией и систоло-диастолической гипертензией репликация цитомегаловируса. Это наблюдалось в России, затем в среднеатлантических штатах США, казахских, китайских популяциях, хотя в популяциях США в целом данные ещё недостаточно изучены. Это связано с тем, что повышение экспрессии ангиотензина II и ренина в крови и тканях, безусловно наблюдаемое в результате воздействия цитомегаловируса, не всегда приводит к развитию артериальной гипертензии, так как, например, люди африканской расы в среднем имеют очень высокий по сравнению с другими расами уровень ангиотензина II и ренина, гипертензия у них действительно протекает тяжелее, но на Кубе, в Пуэрто-Рико и особенно в Африке распространённость АГ обычно значительно ниже, чем среди белых США.[9][10][11]
- Появление артериальной гипертензии зависит от возраста человека. В молодом возрасте, в основном, — вторичные гипертензии — из-за курения, алкоголизации, наркотиков, вертебробазилярной недостаточности, врожденных аномалий сосудов, почек, надпочечников, гипофиза . В среднем возрасте — за счет избыточной массы тела, нервно-психических нагрузок или перенесенных заболеваний с поражением сердца, сосудов, почек. А в возрасте после 40 лет — это почти всегда результат склеротического поражения сосудов;
- Гипертензия беременных — это гипертензия, которая развивается у некоторых женщин во время беременности. Она обычно проходит после родов, но иногда болезнь может затянуться, и у женщин, которые перенесли гипертензию беременных, а также преэклампсию и эклампсию, также сопровождающиеся артериальной гипертензией, выше вероятность развития гипертонии в последующие годы[12].
- У африканцев[13], живущих в индустриальном обществе, эссенциальная гипертензия встречается в четыре раза чаще, чем у белых, развивается быстрее и приводит к большей смертности, распространённость, но не тяжесть, эссенциальной гипертензии у них снижается при снижении явного или скрытого расизма[5][14][15][16].
Лечение тяжелой гипертонии немедикаментозными методами
Если гипертония перешла в тяжелую форму, то, как правило, только немедикаментозного лечения артериальной гипертензии не бывает достаточно для нормализации артериального давления. Но, тем не менее, они тоже необходимы, в противном случае медикаментозное лечение тоже не будет в полной мере эффективным.
Лечение артериальной гипертензии тяжелой формы заключается в следующем:
- Ограничение поваренной соли.
- Полное воздержание от употребления спиртного.
- Умеренные физические нагрузки.
- Снижение веса, если пациент страдает избыточной массой тела.
- Аутотренинги – релаксация, медитирование.
Теперь стоит подробнее остановиться на каждом из перечисленных методов. При тяжелой форме гипертонии, да и вообще, всем гипертоникам рекомендуется сократить суточное употребление поваренной соли до 4-6 гр. Как показывает практика, количество потребляемой поваренной соли напрямую влияет на уровень нижнего (диастолического) давления.
Если ограничить употребление соли, то можно добиться уже одним этим снижения систолического давления приблизительно на 5,4 мм.рт.ст., а диастолического – на 6,5 мм.рт.ст. При этом нужно следить за количеством соли не только в чистом виде, но и во всех продуктах, которые употребляет пациент на протяжении дня.
Что касается спиртного, то оно вообще нежелательно при любой форме артериальной гипертензии, тем более – при тяжелой. Любой алкоголь оказывает неконтролируемое воздействие на сосуды и артериальное давление, потому от него следует полностью отказаться, даже от вина и пива.
Физическая активность при очень высоком давлении противопоказана. Но это не означает, что пациент должен соблюдать постельный режим, наоборот. Двигаться нужно, но только без перенапряжения. Предпочтение отдается аэробике, плаванию, спортивной ходьбе или бегу трусцой.
И комплекс упражнений, и посильный вид спорта подбираются индивидуально. Такие занятия благотворно воздействуют на органы дыхания и укрепляют сердечно-сосудистую систему. Кроме того, во время занятий спортом пациент избавляется от лишних килограммов. А снижение веса – обязательный момент в комплексной программе лечения артериальной гипертензии.
Если человек при гипертонической болезни, страдающий дополнительно ожирением или просто лишним весом, теряет хотя бы один килограмм, систолическое и диастолическое давление понижаются соответственно на 1,6 и 1,3 мм.рт.ст.
Известно, что при гипертонии категорически противопоказаны любые стрессы и переживании, даже если они связаны с положительными эмоциями. Поэтому всем пациентам рекомендуют аутогенные тренировки с тренером или самостоятельно.
Главное, чтобы больной оставался спокоен и следил за душевным равновесием, это очень важно при высоком давлении.
Классификация
- Классификация АГ в клинических рекомендациях 2020 ACC/AHA Hypertension Guidelines:
- Нормальное АД: САД меньше 120 мм рт. ст.; ДАД меньше 80 мм рт. ст.
- Повышенное АД: САД 120-129 мм рт. ст.; ДАД меньше 80 мм рт. ст.
- АГ I степень: САД 130-139 мм рт. ст.; ДАД 80-89 мм рт. ст.
- АГ II степень: САД 140-159 мм рт. ст.; ДАД 90-99 мм рт. ст.
- АГ III степень: САД >160 мм рт. ст.; ДАД >100 мм рт. ст.
- по факторам риска:
- низкий
- средний
- высокий
- очень высокий
- по стадии ГБ: I, II, III
Стратификация риска
| Категория АД | ||||
| ФР, ПОМ или АКС | Высокое нормальное | АГ 1-й степени | АГ 2-й степени | АГ 3-й степени |
| Нет | Незначительный риск | Низкий риск | Умеренный риск | Высокий риск |
| 1—2 ФР | Низкий риск | Умеренный риск | Умеренный риск | Очень высокий риск |
| 3 ФР или ПОМ | Высокий риск | Высокий риск | Высокий риск | Очень высокий риск |
| АКС или СД | Очень высокий риск | Очень высокий риск | Очень высокий риск | Очень высокий риск |
ФР — факторы риска, способствующие развитию заболевания
ПОМ — поражение органов-мишеней АКС — ассоциированные клинические состояния СД — сахарный диабет
Незначительный риск: < 1 % Низкий риск: 1—3 % Умеренный риск: 4—5 % Высокий риск: 6—9 % Очень высокий риск: 10% и >
Факторы риска
Основные
- Пожилой возраст: мужчины старше 55 лет и женщины старше 65 лет
- Курение
- Дислипидемия: общий холестерин крови ОХС > 6,5 ммоль/л (250 мг/дл) или ХС ЛПНП > 4,0 ммоль/л (155 мг/дл) или ХС ЛПВП < 1,0 ммоль/л (40 мг/дл) для мужчин и <1,2 ммоль/л (48 мг/дл) для женщин.
- Генетическая предрасположенность: семейный анамнез ранних сердечно-сосудистых заболеваний
- Абдоминальное ожирение: объём талии >102 см для мужчин и > 88 см для женщин
- СРБ >1 мг/дл
Дополнительные
- Нарушение толерантности к глюкозе
- Низкая физическая активность
- Повышение фибриногена
Поражение органов-мишеней
- Гипертрофия левого желудочка
- Протеинурия (>300 мг/сут) и/или небольшое повышение концентрации креатинина в плазме (1,2—2 мг/дл) или микроальбуминурия
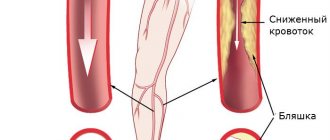
- Признаки атеросклеротического поражения сонных, подвздошных и бедренных артерий, аорты
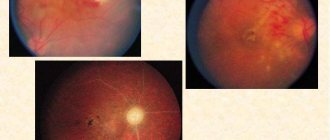
- Генерализованное или фокальное сужение артерий сетчатки
Сопутствующие клинические состояния
- Ишемический инсульт
- Геморрагический инсульт
- Преходящее нарушение мозгового кровообращения
- Инфаркт миокарда
- Стенокардия
- Реваскуляризация коронарных артерий
- Застойная сердечная недостаточность
- Диабетическая нефропатия
- Почечная недостаточность (содержание креатинина в плазме крови выше 2 мг/дл)
- Расслаивающая аневризма
- Выраженная гипертоническая ретинопатия
- Кровоизлияния или экссудаты
- Отёк соска зрительного нерва
Гипертония: что это такое?
Для начала стоит ознакомиться с общей информацией. На сегодняшний день к числу самых распространенных сердечно-сосудистых заболеваний относят именно гипертонию. Что это такое?
Данный недуг сопровождается стойким повышением кровяного давления в сосудах большого круга кровообращения. В норме у молодых людей показатели давления равны 120/70-75 мм рт. ст. Давление повышается по мере взросления и старения организма. Например, для сорокалетнего пациента эти показатели составляют примерно 130/80, а у пациентов старше 50 лет — 135/85.
Если кровяное давление человека превышает 140/90 мм рт. ст., то целесообразно говорить о гипертонии (гипертензии). Разумеется, речь идет о стойком изменении показателей, а не о кратковременном повышении давления на фоне, например, стресса или приема некоторых лекарственных средств.
Клиническая картина
Артериальная гипертония характеризуется длительным бессимптомным течением. Обычно симптомы болезни проявляются во время гипертонических кризов (головная боль, головокружения и другие неврологические расстройства, боли в груди, одышка, чувство страха). Более выраженная клиническая картина наблюдается при установлении поражений в органах-мишенях:
- Поражение сердца: признаки ишемической болезни сердца и прогрессирующей сердечной недостаточности;
- Поражение мозга: прогрессирующие неврологические расстройства, гипертоническая энцефалопатия, нарушения зрения;
- Поражение почек: признаки почечной недостаточности;
- Поражение периферических сосудов: перемежающаяся хромота.
Стадии
Если гипертония уже есть, полностью вылечить ее не удастся – об этом говорят врачи и ученые, которые не первый год бьются над поиском быстрого и простого лечения гипертоников. При заболевании возникают необратимые изменения и осложнения, устранить которые не удается. Но чем раньше пациент обратится за помощью, тем больше шансов остановить развитие болезни и минимизировать риск развития осложнений.
Повышенным доктора считают систолическое давление выше 139 и диастолическое – выше 89 мм рт. ст.
Всемирная организация здравоохранения выделяет несколько степеней гипертонической болезни:
- 1 степень еще называется пограничной. Она наблюдается у пациентов, артериальной давление которых колеблется в диапазоне от 140/90 до 160/100. Эти показатели могут фиксироваться не постоянно, а возникать время от времени.
- 2 степень – умеренная гипертония. Для нее характерны показатели АД в рамках от 160/100 до 180/110. В этом случае повышенным давление является практически постоянно (повышенные показатели фиксируются несколько раз в неделю или ежедневно).
- 3 степень, или тяжелая гипертония. Давление при ней составляет 180/110 мм рт. ст. и выше.
Если у пациента диагностирована гипертония третьей степени, риск развития инсульта, инфаркта и других осложнений в разы выше.
Также медики выделяют 3 стадии развития артериальной гипертензии:
- Транзисторная. Повышение давления случается время от времени, но каких-либо сопутствующих симптомов не возникает. При комплексном обследовании и человека не выявляют нарушения в работе других органов. На этой стадии гипертонию можно вылечить, если максимально точно определить ее причину. Но сложность – в том, что, не имея никаких жалоб, человек не контролирует давление и не обращается на прием, пока ухудшения не станут заметны.
- Стабильная. В этом случае повышение АД фиксируется регулярно, при обследовании сердца выявляется увеличение размеров левого желудочка. Нередко возникает спазм сосудов сетчатки глаза. Других органических патологий у таких пациентов не находят.
- Склеротическая. На этой стадии наблюдаются значительные ухудшения здоровья, связанные с нарушением мозгового кровообращения, нарушениями в работе сердца (признаки сердечной недостаточности, ишемической болезни сердца, инфаркта миокарда и пр.) Это самая опасная стадия, которая чревата серьезными осложнениями, может привести к летальному исходу.
Диагностика
Диагностика гипертонии основывается на показателях измерения артериального давления. Для установления диагноза гипертонии необходимо провести как минимум три независимых измерения при разных встречах с медработником только ртутным тонометром по методу Н. С. Короткова, при которых получаются повышенные значения артериального давления. Для диагностики вторичных форм гипертонии, а также для определения поражений внутренних органов проводят дополнительно обследование: общий анализ крови, общий анализ мочи, специфические анализы крови и мочи, УЗИ сердца и внутренних органов, ЭКГ, различные пробы.
Холтеровское мониторирование АД — это метод исследования, заключающийся в надевании на пациента автоматизированного тонометра, фиксирующего артериальное давление в течение 24 часов, с интервалом, заданным программой, как правило, от 30—60 минут днём до 60—120 минут ночью. В результате за сутки получается несколько десятков результатов. На основании этих данных можно судить о среднем давлении в течение суток, среднем давлении в течение ночи, среднем давлении в дневное время. Кроме самих цифр АД, можно получить данные, которые не прямым образом свидетельствуют в пользу диагноза гипертонической болезни. Например, о наличии или отсутствии именно гипертонической болезни можно судить по скорости и величине снижения артериального давления в ночное время или скорости его подъёма в утренние часы.
Медикаментозное лечение
Препараты для лечения гипертонической болезни необходимо принимать постоянно – только в этом случае они обеспечат стабилизацию показателей и защитят другие органы от негативных последствий. Схема лечения с дозировками подбирается лечащим врачом. Не всегда удается сделать это с первого раза: в зависимости от индивидуальных особенностей одному пациенту бывает достаточно половины таблетки, а другому требуется в 2-3 раза больше.
Пациент не должен самостоятельно вносить изменения в протокол лечения, почувствовав положительный эффект. В этом случае он рискует столкнуться с ухудшением состояния и формированием невосприимчивости к назначенному препарату.
Стандарт лечения тяжелой гипертонии предусматривает снижение показателей не более чем на 15%, даже если давление экстремально высокое. Резкий перепад способен принести больше вреда организму. Поэтому при сильном повышении врачи рекомендуют не заниматься самолечением, а вызывать врача или бригаду «скорой»: они выберут подходящий препарат и снизят АД мягко и постепенно.
Лечение
Основная цель лечения больных АГ состоит в максимальном снижении риска развития сердечно-сосудистых и других осложнений и смерти от них. Для достижения этой цели требуется не только снижения АД до нормального уровня, но и коррекция всех факторов риска: курения, дислипидемии, гипергликемии, ожирения, и лечение сопутствующих заболеваний — сахарного диабета и других. Лечение должно быть постоянным, в течение многих лет. Исчезновение неприятных ощущений не даёт оснований прекращать лечение.
Мероприятия по изменению образа жизни
- снижение потребления алкогольных напитков
- отказ от курения
- нормализация массы тела
- увеличение физических нагрузок
- нормализация сна, режима труда и отдыха
- снижение потребления поваренной соли, включая соль хлебобулочных и пищевых продуктов, до 5 г/сут
- увеличение потребления растительной пищи, уменьшение потребления животных жиров, увеличение в рационе содержащихся в молочных продуктах, овощах, фруктах, зерновых калия, кальция, причём кальций должен поступать вместе с витамином D, и магния, содержащегося, как и кальций, в жёсткой воде, в минеральных магниевых водах, являющегося основным компонентом хлорофилла зелени, зелёных водорослей и т. д.
Медикаментозная терапия
В настоящее время для терапии АГ в России рекомендованы семь классов антигипертензивных препаратов (см. более подробно в Артериальная гипертензия#Лечение):
- диуретики (мочегонные средства),
- α (только при сопутствующих заболеваниях, где они показаны) и β-адреноблокаторы,
- антагонисты кальция (при этом добавочное диетическое потребление магния тоже можно рассматривать как приём своеобразного антагониста кальция),
- Ингибиторы АПФ,
- антагонисты рецепторов ангиотензина II,
- агонисты имидазолиновых рецепторов.
Подбор препарата или комбинации препаратов должен осуществлять врач.
Как лечить гипертоническая болезнь?
Целью лечения гипертензивной болезни является снижение показателей смертности от сердечнососудистых заболеваний. Длительная артериальная гипертензия приводит к поражению органов-мишеней. Даже незначительное повышение АД повышает риск развития заболеваний, ведь 60% сердечнососудистых осложнений наблюдается у больных именно с умеренным повышением АД.
Основные принципы лечения:
- назначая антигипертензивную терапию, надо добиваться полного целевого уровня АД, то есть нормализации АД, снижения его до уровня ниже от 140/90 мм рт.ст., а у молодых лиц и у лиц с сопутствующим сахарным диабетом — до 130/80 мм рт.ст. и ниже.
- лечение следует начинать как можно раньше и проводить постоянно; понятие курсового лечения по антигипертензивной терапии неприемлемо;
- схема лечения должна быть простой, лучше всего по принципу 1 таблетка в сутки (это увеличивает количество реально лечащихся, а не избегающих лечения больных);
- предпочтение следует отдавать антигипертензивным препаратам длительного действия с коэффициентом, минимум-максимум > 60%, поскольку это предотвращает значительные колебания АД в течение суток, а также уменьшает количество назначаемых таблеток;
- все лица с повышенным АД подлежат одновременному медикаментозному и немедикаментозному лечению — модификации образа жизни;
- у больных пожилого возраста с изолированной систолической артериальной гипертензией лечение проводят так же, как и с систолодиастоличною артериальной гипертензией.
Медикаментозное лечение представлено антигипертензивными средствами. Общая классификация):
- нейротропные препараты: стимуляторы (агонисты) центральных а2-адренорецепторов — клофелин, эстулик;
- стимуляторы (агонисты) центральных имидазолиновых рецепторов — физиотенз (моксонидин);
- с-адреноблокаторы — празозин (адвертузен, пратсиол), доксазозин (кардура), теразозин (гитрин).
- кардио-селективные Р-адреноблокаторы [метопролол-сукцинат (беталок-ЗОК), азопрол-ретард, бисопролол (конкор)];
Антигипертензивными препаратами первого ряда являются:
- диуретики;
- блокаторы р-адренорецепторов;
- антагонисты кальция;
- ингибиторы АПФ;
- антагонисты ангиотензина II.
Препараты второго ряда:
- алкалоиды раувольфии;
- центральные а2-агонисты (клофелин, гуанабенз, гуанфацин, метилдопа);
- вазодилататоры прямого действия (гидралазин, моноксидил).
См. также
Артериальная гипертензия
| Болезни сердечно-сосудистой системы (I00—I99) | |
| Артериальная гипертензия |
|
| Ишемическая болезнь сердца |
|
| Цереброваскулярные болезни |
|
| Лёгочная патология |
|
| Перикард |
|
| Эндокард / Клапаны сердца |
|
| Миокард |
|
| Проводящая система сердца |
|
| Другие болезни сердца |
|
| Артерии, артериолы, капилляры |
|
| Вены, лимфатические сосуды, лимфатические узлы |
|
Лечение тяжелой гипертонии немедикаментозными методами
Если гипертония перешла в тяжелую форму, то, как правило, одних только немедикаментозных способов лечения не бывает достаточно для нормализации артериального давления. Но, тем не менее, они тоже необходимы, в противном случае медикаментозное лечение тоже не будет в полной мере эффективным.
Лечение артериальной гипертензии тяжелой формы заключается в следующем:
- Ограничение поваренной соли.
- Полное воздержание от употребления спиртного.
- Умеренные физические нагрузки.
- Снижение веса, если пациент страдает избыточной массой тела.
- Аутотренинги – релаксация, медитирование.
Теперь стоит подробнее остановиться на каждом из перечисленных методов. При тяжелой форме гипертонии, да и вообще, всем гипертоникам рекомендуется сократить суточное употребление поваренной соли до 4-6 гр. Как показывает практика, количество потребляемой поваренной соли напрямую влияет на уровень нижнего (диастолического) давления.
Если ограничить употребление соли, то можно добиться уже одним этим снижения систолического давления приблизительно на 5,4 мм.рт.ст., а диастолического – на 6,5 мм.рт.ст. При этом нужно следить за количеством соли не только в чистом виде, но и во всех продуктах, которые употребляет пациент на протяжении дня.
Что касается спиртного, то оно вообще нежелательно при любой форме артериальной гипертензии, тем более – при тяжелой. Любой алкоголь оказывает неконтролируемое воздействие на сосуды и артериальное давление, потому от него следует полностью отказаться, даже от вина и пива.
Физическая активность при очень высоком давлении противопоказана. Но это не означает, что пациент должен соблюдать постельный режим, наоборот. Двигаться нужно, но только без перенапряжения. Предпочтение отдается аэробике, плаванию, спортивной ходьбе или бегу трусцой.
И комплекс упражнений, и посильный вид спорта подбираются индивидуально. Такие занятия благотворно воздействуют на органы дыхания и укрепляют сердечно-сосудистую систему. Кроме того, во время занятий спортом пациент избавляется от лишних килограммов. А снижение веса – обязательный момент в комплексной программе лечения артериальной гипертензии.
Если человек при гипертонической болезни, страдающий дополнительно ожирением или просто лишним весом, теряет хотя бы один килограмм, систолическое и диастолическое давление понижаются соответственно на 1,6 и 1,3 мм.рт.ст.
Известно, что при гипертонии категорически противопоказаны любые стрессы и переживании, даже если они связаны с положительными эмоциями. Поэтому всем пациентам рекомендуют аутогенные тренировки с тренером или самостоятельно.
Главное, чтобы больной оставался спокоен и следил за душевным равновесием, это очень важно при высоком давлении.