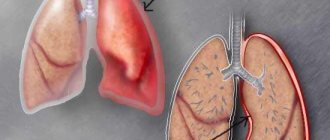
Артериовенозная мальформация — это заболевание, которое представляет собой формирование очагов с патологической связью между артериальной и венозной сосудистыми сетками.
В норме сердечно-сосудистая система функционирует следующим образом.
От аорты, которая является наибольшей артерией в организме человека, отходит целая сеть артериальных сосудов, которые поочередно делятся, приобретая все меньший и меньший диаметр. Артерии переходят в артериолы, которые в последствии переходят в капилляры. Это мелкие сосуды, стенка которых состоит всего из одного слоя клеток. В этих капиллярах происходит газообмен между сердечно-сосудистой системой, которая содержит кровь, обогащенную кислородом, и тканями, органами человеческого тела.
Впоследствии, переработанная кровь, отдавшая кислород и обогащенная углекислым газом, по тем же капиллярам кровь попадает в вену большего диаметра, а она впадает все в бОльшие и бОльшие вены и в итоге попадает в верхнюю и нижнюю полые вены и обратно в камеры сердца.
При наличии очага артериовенозной мальформации на уровне выше капиллярного артерии и вены соединены неправильно, часто спутаны, расширены. Поэтому в данном месте артериальная кровь не попадает в капилляры, а значит не может обогатить кислородом рядом лежащие ткани и органы. Кровь из артерии сразу же попадает в венозное русло, минуя капилляры, и возвращается обратно к сердцу.
По факту артериовенозная мальформация является артериовенозной фистулой или артериовенозным шунтом. Отличие этих патологических состояний заключается в том, что артериовенозная мальформация — это врожденное заболевание, присущее ребенку с момента рождения.
В чем заключается сущность заболевания?
Чаще встречается данное отклонение в головном мозге, в задних районах полушарий, нередко поражается грудной или шейный отделы позвоночника. В спинном мозге аномалия тоже встречается, но это происходит редко. Артериовенозная мальформация варьируется от одного сантиметра до очень большого размера в полости черепа.
Образовавшийся дефект обычно выглядит как клубок тонких, истонченных и извитых сосудов, в котором артерии с венами встречаются напрямую, что происходит без участия капилляров. Таким образом, артериальная кровь никак не обогащает ткани и органы.
Это заболевание отличается хроническим характером, и оно встречается в основном у мужчин в молодом возрасте. В одной семье такая патология проявляется порой сразу у нескольких членов, но наследственной ее не считают. Впервые патология проявляется в возрасте от десяти до тридцати лет, а ее пик приходится на двадцать лет. Нарушение сосудистого формирования происходит на втором месяце развития плода, а точные причины такой аномалии не установлены. Частота болезни в мире составляет один человек на сто тысяч населения.
Симптомы
Артериально-венозная мальформация имеет два варианта протекания:
Геморрагический
Встречается в 60% всех мальформаций. Этот тип течения преобладает при шунтах малых размеров, где есть дренирующие вены. Также встречается в затылочных областях головного мозга. Доминирующий синдром – артериальная гипертензия со склонностью к геморрагическому инсульту. При латентном течении болезнь бессимптомна.
Обострение геморрагического течения характеризуется стремительным нарастанием головной боли, расстройством сознания и дезориентацией. Внезапно немеет часть тела, чаще – одна сторона лица, нога или рука. Расстраивается речь по типу афазии, нарушается грамматическая составляющая предложений. Иногда нарушается понимание устной и письменной речи. Последствия геморрагического течения – инсульт и длительное восстановление неврологических функций.
Выпадают поля зрения, понижается его точность. Иногда возникает диплопия – двоение в глазах. Реже – полностью выпадает зрение в одном или в обоих глазах одновременно. Нарушается координация: появляется шаткость походки, движения теряют точность.
Торпидный
Торпидный – второй вариант течения.
Венозная мальформация по этому типу имеет характерный признак – кластерная цефалгия. Характеризуется острыми, трудно переносимыми и тяжелыми головными болями. Иногда болевой синдром достигает такой высоты, что страдающие совершают самоубийство. Цефалгия появляется периодическими эпизодами (кластер) болей в голове и практически не поддается действию нестероидных противовоспалительных средств.
Из-за сильного болевого раздражения формируется следующий симптомокомплекс – малые эпилептические припадки. Они встречаются у 20-25% больных. Приступ характеризуется сокращением глазных мышц и судорогами скелетной мускулатуры. У некоторых формируется большой эпилептический припадок с манифестацией типовой клинической картин (аура, предвестники, тонические судороги, клонические судороги и выход из состояния).
Артериовенозная мальформация может копировать новообразование головного мозга. В таком случае наблюдаются очаговые неврологические дефицитарные симптомы. Например, если мальформация располагается в лобных извилинах, фиксируется расстройство двигательной сферы по типу пареза или паралича. Если в теменной – нарушается чувствительность в конечностях.
Механизм развития
В норме кровь, обогащенная кислородом, течет от сердца к различным тканям и органам. Поначалу она проходит по артериям. Потом артерия переходит в артериолу, по которой кровь уже поступает в капилляры. Здесь находится капиллярное ложе, в котором происходит клеточный обмен. Клетки забирают у артерий кислород, отдавая отработанные продукты с углекислотой. Затем кровь течет по венам дальше, оттуда поднимаясь снова к сердцу.
При наличии артериовенозной мальформации кровь из артерий попадает в вены по трубке, называемой свищом, а непосредственно в тканях на фоне этого развивается гипоксия. В венах, по которым проходит кровь, возникает повышенное давление.
С ходом времени свищи могут постепенно расширяться и увеличиваться, а артериальные стенки утолщаются. Если мальформация очень развита, то кровоток в ней оказывается сильным, а вместе с тем увеличивается и сердечный выброс. В подобных случаях артерии и вены выглядят как гигантские пульсирующие сосуды. Они не способны выдержать такое давление, потому что не приспособлены для этого, поэтому растягиваются и зачастую разрываются. Подобное состояние сосудов можно наблюдать в любом участке тела. В том случае если мальформация коснулась только вен, то говорят о наличии венозной ангиомы.
Общие сведения о патологии
Под термином «мальформация» принято понимать врожденную патологию лимфатических сосудов, вен и артерий.
Точные причины возникновения аномалии сегодня неизвестны. Некоторые специалисты считают, что мальформация (артериовенозная) возникает при внутриутробных травмах плода. При этом профессионалы склоняются к мнению, что прямой связи между наличием аномалии и полом, а также возрастом пациента не существует.
Некоторые популярные гипотезы утверждают обратное.
К факторам риска относятся:
- Мужской пол.
- Генетическая предрасположенность.
Данный дефект развития сосудов классифицируется на 5 основных групп:
- Гемангиома и другие сосудистые ангиомы. К этой группе относятся доброкачественные новообразования, развивающиеся непосредственно из стенки сосудов. Данная опухоль может возникать в различных тканях и органах человека. Как правило, сопровождается косметическими дефектами, а также нарушениями функций работы органов.
- Артериовенозные фистулы. Приобретенная или врожденная аномалия, характеризующаяся образованием соустья между артерией и веной, по которому артериальная кровь начинает поступать в венозную систему напрямую, минуя капиллярное русло.
- Артериовенозные патологические связи. Данное заболевание возникает из-за патологии кровеносных сосудов. Образование артериовенозных мальформаций может происходить там, где расположены вены и артерии. Наиболее опасными для здоровья человека считаются те, которые образовываются в отделах головного или спинного мозга.
- Венозные. Данный вид аномалии считается наиболее распространенной сосудистой патологией. Патология может стать причиной поражения не только внутренних органов человека, но и мышц, костей, кожи.
- Лимфатические. Это врожденные патологии, структура которых состоит из тонкостенных кист различных форм и размеров. Такое заболевание встречается значительно реже, чем иные сосудистые патологии.
Мальформация: основные симптомы
Очень часто артериовенозная мальформация никак не проявляет себя. Патология обнаруживается случайно при выполнении КТ или МРТ по поводу инсульта, травмы спинного мозга и др.
Заболевание проявляет себя при увеличении образования в объеме, его давлении на мозг.
При повышении внутричерепного давления возникают общемозговые симптомы.
В их числе:
- распирающая, нередко сопровождаемая рвотой головная боль;
- снижение трудоспособности и вялость.
Если артериовенозная мальформация локализуется в лобной доли, пациент страдает от:
- снижения интеллекта,
- проявлений дурашливости,
- нарушений речи,
- шаткости походки,
- судорог.
При патологии в области мозжечка проявляются следующие симптомы:
- размашистость и нечеткость движений,
- отклонение в сторону при ходьбе,
- маятникообразные движения глаз,
- снижение мышечного тонуса.
Если патология локализуется в височной доле мозга, пациент может испытывать такие проблемы, как:
- нарушения речи, непонимание фраз собеседника;
- выпадение полей зрения;
- судорожные приступы, которые наблюдаются как в конечностях, так и во всем теле.
При патологииоснования мозга (снизу), симптомами могут быть:
- нарушение движения глазных яблок,
- косоглазие,
- нарушение зрения,
- параличи.
При патологии спинного мозга отмечают нарушения:
- всех видов чувствительности в руках или ногах,
- двигательной активности.
Нередко случаются разрывы соединений. В этом случае сокращается кровоснабжение спинного и головного мозга.
Если кровь попадает в пространство между мозгом и оболочками, пациент ощущает внезапную головную боль, может потерять сознание. Также развивается светобоязнь, рвота и тошнота.
Если кровь попадает в вещество мозга, формируется гематома. Возможны такие ее проявления, как:
- нарушение зрения, речи;
- судороги;
- паралич конечностей.
В некоторых случаях больной теряет сознание.
Если происходит разрыв в спинном мозге, то развивается паралич конечностей.
Заказать обратный звонок Получить бесплатную консультацию
Разновидности
По строению выделяются следующие разновидности:
- Мальформация, при которой в клубке сосудов отсутствуют вены, есть только артерии.
- В твердых мозговых оболочках может встречаться фистулезный тип артериовенозной мальформации.
- Рацемозная разветвленная мальформация встречается в семидесяти пяти процентах случаев.
- Кавернозная мальформация встречается в одиннадцати процентах случаев. В ней имеются лишь мелкие капилляры, а артерии и вены здесь полностью отсутствуют, давление при этом не нарушено. Подвидом в данном случае является телеангиэктазия.
По размеру выделяют:
- Самой маленькой по размеру считается микромальформация.
- Мизерные мальформации, которые меньше одного сантиметра.
- Небольшие мальформации, чей размер от одного до двух сантиметров.
- До четырех сантиметров – это средние мальформации. Риск разрыва у них довольно высок.
- До шести сантиметров – это большие мальформации, которые очень опасны.
- Больше шести сантиметров – это уже гигантские, при этом разрываются они реже, но вылечить их сложно.
Артериовенозная мальформация подразделяется по характеру дренирования и своей локализации. Она может находиться в коре головного мозга, то есть непосредственно на его поверхности. В связи с этим их называют еще кортикальными. Другие формы – это внутренние мальформации, которые зачастую локализуются в стволе мозга или в гипоталамусе. Внутри твердой мозговой оболочки может располагаться артериовенозная фистула.
Причины возникновения АВМ
Приобретенная нозология возникает на фоне травматических повреждений сосудов головного мозга. Врожденные формы обусловлены генетическими дефектами, заболеваниями беременной женщины во время вынашивания ребенка. Точные причины патологии не установлены, но выявлены провоцирующие факторы:
- Наследственная предрасположенность;
- Мужской пол.
Малая изученность проблематики приводит к возникновению новых гипотез, но доказательная база слаба, что делает невозможным этиологическое лечение.
Мальформация Арнольда-Киари – что это такое
Врожденная аномалия сочетается с аномальным расположением мозжечковых миндалин. Выделяют несколько вариантов патологии. Мальформация Арнольда-Киари характеризуется нарушением циркуляции спинномозговой жидкости, что сопровождается патологией миндалин. Обменные процессы при мальформации Арнольда-Киари первого типа приводят к гидроцефалии и гидромиелии у детей и подростков.
Основной причиной нозологии специалисты считаются увеличения давления в области мозжечка с последующим смещением миндалин.
Основные симптомы нозологии:
- Постоянные головные боли, которые не купируются медикаментозными препаратами;
- Потеря чувствительности ног;
- Нарушения глотания;
- Рвотный рефлекс;
- Шаткость походки.
Болевой синдром локализуется преимущественно в затылочной области. Усиливается во время кашля, физической активности.
Магнитно-резонансная томография (МРТ) позволяет правильно поставить диагноз. Режим трехмерного моделирования позволяет визуализировать пространственную картину головного мозга.
Особенности мальформации Денди-Уокера
Врожденная аномалия IV желудочка мозга сочетается с патологическими соустьями между артериями и венами. АВМ Денди-Уокера появляется на фоне гипоплазии мозжечка, может присутствовать водянка головного мозга. Опасность нозологии – верхнее вклинение.
Клинические симптомы:
- Замедление функциональности интеллектуальной системы;
- Патология координации движений;
- Эпилептические судороги;
- Спастические сокращения мышц.
Эпилепсия прослеживается у пятнадцати процентов пациентов.
Патологические мальформации прослеживаются не только со стороны головного, но и спинного мозга. Симптоматика зависит от преимущественной локализации кровоизлияния.
Симптоматическое проявление мальформации головного мозга
Артериовенозная мальформация сосудов головного мозга, ее еще называют церебральной, сопровождается следующими основными симптомами:
- Появление цефалгий разной интенсивности, не имеющих каких-либо характеристик по регулярности и длительности. При этом боль не совпадает с локализацией мальформации, а интенсивность ее разная.
- Присутствие судорог. При этом наблюдаются общие или частичные судороги в различных отделах тела. Потеря сознания не наблюдается.
- Появление головокружений и обмороков.
- Развитие мышечной слабости наряду с парезами конечностей.
- В том случае, если поражен мозжечок, нарушается походка. При этом наблюдаются пошатывания и нарушение координации.
- В лобных долях может отмечаться потеря зрения.
- Появление дизартрий.
Симптоматика артериовенозной мальформации правой теменной доли может не проявляться очень долго и порой случайно обнаруживается при обследованиях.
Основная симптоматика заболевания
Артериовенозные мальформации проявляются по двум типам: геморрагическому (самый частый) и торпидному. Симптомы их несколько различаются друг от друга. В первом случае возникает повышенное артериальное давление, во втором на первый план выступают неврологические нарушения: двигательные и чувствительные расстройства, головокружения, судороги, обмороки.
Такое различие в признаках заболевания у двух разных типов обусловлено их патологическим строением: при геморрагическом варианте клубок из сосудов по размеру маленький, а при торпидном он больше, локализуется в мозговой коре и кровоснабжается из средней артерии головного мозга. Течение обоих типов может сопровождаться головной болью.
Однако в большинстве случаев симптомы артериально-венозных мальформаций долго не проявляются, и о болезни могут узнать либо случайно во время проведения томографии, либо уже после случившегося кровоизлияния.
Мелкие сосудистые клубки более опасны в плане кровоизлияния, чем большие. Также риск разрыва повышается, если патология локализована в базальных ганглиях и задней черепной ямке. По данным популяционных исследований 40–70% всех сосудистых мальформаций заканчивается кровоизлиянием. При этом смерть происходит у 10–15% пациентов.
Сосудистая мальформация любого типа может локализоваться в любом мозговом участке, поэтому если симптомы выявляются, то они связаны с расположением патологии относительно структур головного мозга (может происходить сдавливание некоторых отделов). Например, расположение ее в лобной доле может приводить к нарушению деятельности зрительного нерва и, как следствие, зрительным нарушениям. Очаг патологии в мозжечке ведет к расстройствам координации. Чем глубже находится такой сосудистый клубок, тем сильнее проявляются симптомы.
Изредка мальформация может проходить сама – полностью регрессирует без какого-либо лечения, или внезапно увеличивается в размерах, что грозит летальным исходом при разрыве. В этом случае требуется удаление образования.
Невралгические симптомы
В ходе роста мальформации, когда начинается давление на мозг, возникают неврологические симптомы. Могут присутствовать следующие проявления:
- Увеличивается внутричерепное давление, присутствуют упорные боли в голове давящего или пульсирующего характера.
- Появление апатии, вялости, снижения работоспособности.
- Нарушенная координация движений.
- Снижение уровня интеллекта.
- Появление речевых нарушений в форме моторной афазии.
- Сбой иннервации отдельных районов тела.
- Шаткая походка с внезапными падениями на спину.
- Появление судорог и мышечной гипотонии.
- Парезы конечностей.
- Проблемы со зрением в форме косоглазия или слепоты.
На фоне постепенного развития артериовенозной мальформации сосудов головного мозга неврологические симптомы могут нарастать последовательно. По достижении среднего возраста заболевание становится стабильным, а новые нарушения уже не возникают. У женщин может ухудшаться самочувствие и возникают новые симптомы в случае наступления беременности. Геморрагический инсульт у беременных вызывается при этой болезни в двадцати трех процентах случаев.
Легкие
Артериовенозная мальформация сосудов легких, могут возникать в результате травматизма, болезней печени, щитовидной железы, и неоднократных заболеваний бронхов. Заболевание легочных сосудов является малоизвестным и к тому же врожденным нарушением. По статистике за один год, можно выявить максимум один случай.
На начальной стадии развития артериовенозная мальформация сосудов легких симптомы не проявляются. В случае острого осложнения появляется затруднение дыхания и сосудистая недостаточность.
Визуально можно наблюдать опухлость пальцев на руках. Кашель с выделением кровяных масс, является всего лишь симптомом и большой опасности не представляет.
Кашель с кровью — один из симптомов мальфорации сосудов легких
Диагностика
У большинства болеющих мальформацией легких в нижней части легких наблюдается резкое округлое образование. При неоднократном заболевании, рентген показывает в среднем до 110 таких образований. Получить более детальную картину питающей артерии можно при помощи томограммы.
Изменения легочных сосудов выявляют следующие симптомы:
- приступы головной боли;
- спазмы;
- повреждение функций кровеносных сосудов мозга;
- кровоизлияния в легких;
- хронические нарушения в работе сердца;
- малокровие;
- воспаление внутренней оболочки сердца.
Лечение
С возрастом усиливаются симптомы мальфорации сосудов легких и имеют неутешительный прогноз. В этот период лечение происходит на хирургическом уровне для закупорки артерии или ее сдавливания. Первый способ устранения кровотечения, с помощью специальных спиралей, дает более эффективные результаты.
Артериовенозная мальформация спинного мозга
В этом случае симптомы будут следующими:
- Проблемы с чувствительностью конечностей, к примеру, может не ощущаться боль или прикосновения.
- Возникновение интенсивной боли.
- Появление внезапного прогрессирующего паралича нижних конечностей. Артериовенозная мальформация – заболевание очень серьезное.
- Появление покалываний в конечностях.
- Сбой сфинктеральной активности и уродинамики, когда невозможно контролировать дефекацию либо мочеиспускания.
Большинство людей после первого приступа почти полностью восстанавливаются, но есть риск повторных симптомов. В случае отсутствия лечения со временем больной может стать беспомощным и будет полностью зависеть от своих близких.
Симптомы при разрыве сосудов
Разрыв сосудов на фоне мальформации возможен у каждого второго больного. Значительную роль при этом играют повышенные нагрузки, стресс и употребление алкоголя. Кровоизлияние происходит внезапно. Зачастую оно носит субарахноидальный характер. Симптомы при этом похожи на инсульт. Больной жалуется на сильнейшую головную боль, от которой может даже потерять сознание. Без видимых предпосылок возникает рвота, а после очищения желудка никакого облегчения не появляется. Возникает обморочное состояние. Появляется раздражение с болью в глазах, которое вызывается из-за яркого света, нарушается зрение, развивается полная слепота, отмечаются нарушения речи.
Не исключены судорожные припадки наряду со снижением слуха. Могут возникнуть зрительные расстройства, развивается паралич конечностей. При появлении гематом часто диагностируют менингеальный синдром, давление при этом повышено. На следующие сутки поднимается температура. При условии правильного лечения через пять дней самочувствие улучшается. После кровоизлияния в первый год сохраняется риск его повтора. При этом в том случае, если не проводить лечение, то риск возрастает в три раза.
Проведение диагностики
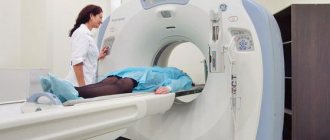
Больные чаще всего обращаются за помощью после кровоизлияния. Врачом проводится подробный осмотр пациента, выясняется наличие травм и заболеваний, определяется неврологический статус. Затем назначают проведение компьютерной и магнитно-резонансной томографии и ангиограмму.
Эти методики диагностики АВМ позволяют проводить послойное изучение мозговой структуры, при этом определяется нахождение мальформации с ее размерами, дается оценка общему состоянию мозга. При компьютерной томографии благодаря рентгеновским снимкам удается определить аномалию внутри паренхимы. При выполнении КТ-ангиографии артерии мозга еще больше детализируются. Компьютерная томография является наиболее быстрым методом, но не самым эффективным, она больше походит для обнаружения кровоизлияния.
МРТ при артериовенозной мальформации более информативна. Благодаря ей легко обнаруживается данное заболевание и определяется тяжесть состояния пациента. Очень точно оценивает состояние пациента и церебральная ангиограмма, но это довольно дорогое обследование. В рамках его проведения в периферическую артерию вводится катетер, который продвигается до сосудов мозга. После делаются снимки сосудов. Хоть и есть риск осложнений после этой манипуляции, но лишь такой метод позволяет в точности установить причины кровоизлияния.
Электроэнцефалография определяет очаги возбуждения, находя зону его локализации. При выполнении ультразвуковой допплерографии врачи определяют скорость кровотока и рассматривают пространственное положение сосудов в пораженном районе. Также проводится и ангиография. Но эта процедура длится долго, и делают ее под наркозом. Ангиография является незаменимой при необходимости определения венозного увеличения давления, это очень важно в рамках выбора хирургического лечения артериовенозной мальформации (МКБ Q28.2.).
Диагностика
Сосудистая мальформация, сосредоточенная в правой или левой области головного мозга, требует своевременного обнаружения и лечения. Диагностикой заболевания занимается невролог. Процедуры, которые могут быть информативны в плане обнаружения сосудистой патологии:
- ЭЭГ.
- Эхо-ЭГ.
- РЭГ.
Если больной поступает в стационар с острыми мозговыми симптомами, то ему в экстренном порядке проводят КТ или МРТ. Вторая разновидность томографического исследования считается более информативной. С помощью МРТ удается визуализировать место сосредоточения прорыва, определить его масштабы и отличить от других новообразований, например, от кисты, ангиомы или гематомы.
Если разрыва не произошло, а заболевание протекает по торпидному типу, то классическая томография головного мозга не даст полноценной информации. Обнаружить сосудистый пучок удастся только с помощью КТ или МРТ сосудов. Процедура проводится с применением контрастного вещества.
Полученные данные должен интерпретировать нейрохирург. Именно он определяет дальнейшую тактику ведения больного.
Проведение хирургического лечения
В рамках этого метода проводят полное удаление мальформации при ее объемах до 100 миллилитров. Хирургическая методика предполагает вскрытие черепа в целях выявления мальформации. Кроме того, осуществляется ее последующее прижигание лазером или с помощью других инструментов. Прижженный район полностью удаляют из тканей. В случае успешной операции пациент поправляется полностью. Но осложнения, тем не менее, возможны в форме инсультов.
После операции проводят полный реабилитационный курс на протяжении одной недели. После выписки пациента ему рекомендуют лечение ноотропами и ангиопротекторами. В рамках профилактики необходимо периодически обследоваться у сосудистого хирурга и невропатолога, также нужно проходить магнитно-резонансную томографию.
Лечение АВМ головного мозга
Лечение заключается в хирургическом удалении патологических сосудов. Классическое открытое иссечение мальформации применяется в основном только в экстренном случае, при разрыве сосуда, когда нужно не только удалить его, но и аспирировать образовавшуюся гематому.
При неосложненной мальформации можно прибегнуть к ангиоэмболизаии, когда в патологиечский сосуд вводится эмболизирующее вещество, просвет его навсегда закрывается и сосуд функционально исчезает.
Наиболее современный способ — радиохирургическое вмешательство, в ходе которого происходит облучение мальформации, приводящее к полному закрытию просвета сосуда.
Эмболизация, или Выполнение эндоваскулярной операции
Эндоваскулярная хирургия предполагает удаление мальформации из общего кровотока посредством склеивания сосудов. На фоне этого полная склейка сосудов осуществима у тридцати процентов больных, у остальных пациентов она оказывается частичной. Эту методику очень часто применяют, и она эффективно предотвращает кровоизлияния. Методика эмболизации в эндоваскулярной хирургии предполагает подачу специального клеящего элемента через катетер.
Проведение радиохирургического лечения
При использовании этого способа возможна облитерация мальформации при ее размерах менее трех сантиметров. После такой операции артериовенозной мальформации выздоравливают восемьдесят пять процентов больных. Этот метод используется при недоступности локализации мальформации для выполнения классической операции. В рамках выполнения этой методики фокусируется излучение, которое направляется на место аномалии, такая процедура продолжается ровно час. Далее сосуды самостоятельно склерозируются в течение двух лет и замещаются соединительной тканью. Недостаток этой методики состоит в том, что перед развитием склерозирования возможно появление кровоизлияния в этой области.
В настоящее время активно комбинируются различные виды операций. Это позволяет расширять возможности радикальных подходов, уменьшая процент осложнений.
Лечение артериовенозной мальформации спинного мозга проводится с помощью хирургического вмешательства. Также возможно применение интервенционного метода. Последний способ мало инвазивен. Он предполагает введение особого клейкого элемента, который сразу же затвердевает, закупоривая сосуд. При использовании этого метода существует риск повреждения здоровых сосудов. В связи с этим введение вещества осуществляется как можно ближе к аномалии.
Иногда вводятся специальные микроспирали, которые прилегают к аномальным сосудам и блокируют доступ крови к ним. Вдобавок отделяемые спирали впоследствии помогают развитию коллатералей. Блокада сосудов проводится веществом, которое напоминает частицы песка. Но такие частицы могут приводить к новой реканализации. В связи с этим в целях профилактики следует ежегодно выполнять ангиографию. В том случае если случилось открытие мальформации, эмболизация делается повторно. Проводят ее, как правило, под наркозом, а продолжительность процедуры составляет от трех до шести часов. В том случае если у пациента после процедуры появляется небольшая болезненность в районе надреза, назначаются анальгетики.
АРТЕРИОВЕНОЗНЫЕ МАЛЬФОРМАЦИИ (АВМ) — являются врожденной аномалией развития сосудистой системы головного мозга и представляют собой различной формы и величины клубки, образованные вследствие беспорядочного переплетения патологических сосудов.
Суммарная частота ангиоматозных пороков развития составляет 19 на 100000 населения в год.
Артериовенозные мальформации (АВМ) в 5% — 10% являются причиной нетравматического субарахноидального кровоизлияния.
Разрыв АВМ, обычно, происходит в возрасте 20 — 40 лет.
В артерио-венозных мальформациях, чаще всего, отсутствует капиллярная сеть, вследствие чего осуществляется прямое шунтирование крови из артериального бассейна в систему поверхностных и глубоких вен.
Типы сосудистых мальформаций:
| А) артериальная В) артериовенозная фистулезная С) артериовенозная рацемозная (75%) D) артериовенозная микромальформация Е) артериовенозная кавернозная (11%) F) Телеангиоэктазия G) Венозная |
Клиника артериовенозных мальформаций.
1.
Геморрагический тип течения заболевания – в 50 – 70 % случаев. Для этого типа течения характерно наличие у больного артериальная гипертензия, небольшой размер узла мальформации, дренаж ее в глубокие вены, а так же АВМ задней черепной ямки. 2. Торпидный тип течения, характерен для больных с АВМ больших размеров, локализацией ее в коре, кровоснабжение ветвями средней мозговой артерии. Геморрагический тип
В 50% случаев является первым симптомом проявления АВМ, что обусловливает летальный исход у 10 -15% (при аневризмах до 50%) и инвалидизацию 20 – 30 % больных. (N. Martin et al.,1994). Ежегодный риск кровоизлияния из АВМ составляет 1,5 – 3%. В течение первого года после кровоизлияния риск повторного — 6% и увеличивается с возрастом. (R. Braun et al.,1990). В течение жизни повторное кровоизлияние случается у 34% больных, выживших после первого, а среди перенесших второе (летальность до 29%) — 36% страдают от третьего. (G. Rasmussen 1996). Кровотечение из АВМ является причиной 5 -12% всей материнской смертности, 23% всех внутричерепных кровоизлияний у беременных. (B. Karlsson et al.,1997) Картина субарахноидального кровоизлияния наблюдается у 52 % больных (Лебедев В. В., Крылов В. В., 2000). У 47% пациентов возникают осложненные формы кровоизлияния: с формированием внутримозговых (38%), субдуральных (2%) и смешанных (13%) гематом, гемотомпанада желудочков развивается у 47%.
Торпидный тип Судорожный синдром (у 26 – 67% больных с АВМ) Кластерные головные боли. Прогрессирующий неврологический дефицит, как и при опухолях головного мозга.
| Все артериовенозные мальформации (АВМ) имеют типичное строение: 1,2 — приводящие артерии(концевого и транзитного типов) 3 — клубок измененных сосудов(ядро) 4 — дренирующая вена |
Основные механизмы патологического влияния артерио-венозной мальформации на головной мозг: — Разрыв патологически измененных сосудов клубка или аневризм артерий, питающих АВМ. — Хроническая недостаточность кровообращения, вызванная артериовенозным шунтированием. — Синдром прорыва нормального перфузионного давления.
Типичная локализация артериовенозных мальформаций головного мозга.
Диагностика артерио-венозных мальформаций такая же как при субарахноиальном кровоизлиянии или опухоли головного моза (в зависимости от типа течения).
| МР-ангиография больного с артериовенозной мальформацией | КТ-ангиография | Ангиограмма |
Классификация артериовенозных мальформаций.
Существует множество классификаций АВМ головного мозга (по размерам, локализации, морфологическому признаку и др.), но наиболее часто в клинике применяют следующую:
Классификация АВМ (по Spetzler-Martin, 1986)
| По размеру: Менее 3 см – 1 балл 3 – 6 см – 2 балла Более 6 см – 3 балла По локализации: Вне функционально значимой зоны* – 0 баллов В пределах функционально значимой зоны – 1 балл Подразделение АВМ по характеру дренирования: Отсутствие глубоких дренирующих вен – 0 баллов Наличие глубоких дренирующих вен** – 1 балл | По этой классификации большинством нейрохирургов определяется степень операбельности мальформации. Существует 5 градаций мальформации: при I (1 балл) градации риск оперативного вмешательства незначительный, при V градации (5 баллов) – возникают большие технические сложности, высок риск глубокой инвалидизации и летального исхода. |
| * Функционально значимые зоны – сенсомоторная зона, центры Брока и Вернике, затылочные доли, таламус, глубинные структуры височной доли, ствол. ** Глубокие венозные коллекторы – дренирующие вены, впадающие в систему большой вены мозга, прямого синуса. | |
Методы лечения артериовенозных мальформаций.
1.
Хирургические: открытые операции, эндоваскуляные вмешательства 2. Консервативное 3. Радиохирургическое
Принципы оказания хирургической помощи больным с АВМ. 1. Полноценное лечение больных с АВМ требует возможности проведения трех основных вариантов лечения – хирургического, эмболизации, радиохирургического. 2. Решение о лечебной тактике и хирургическое вмешательство на АВМ должен осуществлять хирург, имеющий личный опыт в этой области. 3. При обсуждении вопроса о показаниях к активным методам лечения больных с АВМ исходят из соотношения риска спонтанного течения заболевания и риска осложнений того или иного способа лечения. 4. Основная задача любого вида вмешательства является полная облитерация мальформации для профилактики внутричерепных кровоизлияний.
Хирургическое лечение.
• Риск операции должен быть соотнесен с риском естественного течения заболевания. • Целью операции является полное иссечение АВМ, т.к. даже при оставленных фрагментах риск кровоизлияния сохраняется и даже возрастает.
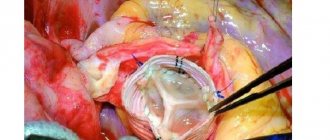
Классический способ удаления АВМ.
| Коагуляция афферентов. | Выделение узла АВМ. | Превязка эфферентных сосудов и удаление АВМ |
Эндоваскулярные операции.
Виды внутрисосудистой эмболизации АВМ 1. Эмболизация в потоке (неуправляемая). 2. Стационарная баллон-окклюзия питающих артерий СМ. 3. Комбинация временной или постоянной баллон-окклюзии с эмболизацией в потоке. 4. Суперселективная эмболизация или тромбирование АВМ. (N-бутилцианоакрилат (Hystoacryl) + жирорастворимое контрастное вещество).
Радиохирургическое лечение.
Показания к радиохирургии: 1. Мальформации диаметром менее 3 см, недоступные для прямого хирургического удаления. 2. Остатки АВМ того же размера после прямых или эдовазальных операций.
Степень радикальности различных методов лечения АВМ
— Хирургическое лечение – технически осуществима радикальная экстирпация АВМ объемом до 100 мл. — Эмболизация – радикальное выключение АВМ из кровотока возможно у 10-40% больных, в остальных случаях – облитерация АВМ происходит на 15 – 75 %. — Радиохирургическое лечение – возможна полная облитерация СМ диаметром менее 3 см у 85% больных (на протяжении 2 лет).
В настоящее время активно применяются комбинированные методы лечения (эмболизация + хирургия и/или радиохирургия и др. комбинации). Это позволяет значительно снизить риск осложнений и увеличить радикальность вмешательства.