Слабость в какой-либо группе мышц или одной отдельной мышце называют парезом. Такое состояние вызывают некоторые факторы и внутренние патологии систем или органов. Причин развития множество.
Заболевание самостоятельным не считается, так как является следствием, отражением имеющихся патологий. Для устранения пареза основное лечение направляется на выявление и исправление основной причины имеющегося заболевания.
В зависимости от локализации выделяют несколько групп и форм пареза. Для диагностирования необходимо исследование всего организма.
Внимание! При несвоевременном лечении развиваются серьезные осложнения, последствия приводят к полной потере подвижности и инвалидности человека.
Данное состояние может развиться в любом возрасте, как у взрослых, так и у детей. Однако чаще болеют люди в среднем и старшем возрасте.
Описание
Парез – снижение мышечной силы.
Данное состояние является следствием различных заболеваний и не зависит от принадлежности к определенному полу, поэтому можно сказать, что с одинаковой частотой встречается как среди женщин, так и среди мужчин. Возрастные рамки также различны и зависят от причины возникновения пареза. Снижение мышечной силы приводит к снижению трудоспособности, невозможности самостоятельно обходиться в быту, поэтому развитие пареза является серьезной социальной проблемой и требует своевременного оказания медицинской помощи.
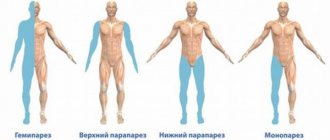
Исходя из того, в какой области тела проявляется парез, принято выделять следующие виды:
- монопарез – симптомы проявляются только на одной руке или ноге;
- парапарез – признаки пареза присутствуют на обеих частях тела, которые располагаются симметрично по отношению друг к другу. При парезе рук его называют верхним, при парезе ног – нижним;
- гемипарез – парез поражает одну половину тела;
- тетрапарез – поражаются все конечности.
В зависимости от уровня повреждения нервной системы выделяют два вида пареза:
- Центральный (повреждение локализуется на уровне головного и спинного мозга);
- Периферический (повреждению подвергаются периферические нервы).
Основные причины центральных парезов:
- инсульт;
- черепно-мозговые травмы;
- травмы спинного мозга;
- опухоли головного и спинного мозга;
- межпозвоночные грыжи;
- рассеянный склероз;
- боковой амиотрофический склероз (БАС);
- детский церебральный паралич.
Среди причин периферического пареза выделяют следующие:
- радикулит;
- демиелинизирующие заболевания нервной системы;
- травмы периферических нервов;
- сдавления нервов, так называемые «туннельные синдромы»;
- поражения нервов при заболеваниях соединительной ткани и васкулитах;
- различные отравления, в том числе и алкоголем.
Парез глазодвигательного нерва и отводящего нерва: лечение в Москве
Основным методом терапии пареза глазодвигательного и отводящего нерва является устранение заболевания, которое его вызвало. В Юсуповской больнице выполняют комплексное лечение данной патологии, что способствует устранению основного заболевания и его последствий. Перед назначением терапии пациент проходит тщательное обследование, которое поможет выявить основное заболевание и масштабы поражения нервов. В Юсуповской больнице диагностика выполняется с применением новейшего высокоточного оборудования, позволяющего установить причину недуга даже в самых сложных случаях. После постановки диагноза и определения состояния организма пациента врач составляет наиболее оптимальную стратегию лечения.
Комплексное лечение пареза глазодвигательного и отводящего нерва будет включать медикаментозную терапию (препараты подбираются в зависимости от вида основного заболевания) и реабилитацию. Курс физиотерапии и реабилитации проводиться в специализированном центре Юсуповской больницы, где работают опытные специалисты в сфере восстановления утраченных функций. Без курса реабилитации парез глазодвигательного и отводящего нерва может пройти в течение 2-3 месяцев после избавления от основного недуга. Курс реабилитации в Юсуповской больнице позволяет ускорить процесс восстановления утраченных функций, способствует эффективному устранению последствий заболевания, скорейшему выздоровлению пациента и возвращению к полноценной жизни.
Записаться на консультацию к неврологам, реабилитологам, физиотерапевтам и другим специалистам клиники, получить информацию о работе клиники неврологии, реабилитации, уточнить другой интересующий вопрос можно по телефону Юсуповской больницы.
Прогноз
Паралич рук при своевременно начатом лечении обычно имеет благоприятные прогнозы. При правильном подходе подвижность руки чувствительность и подвижность в парализованной руке постепенно восстанавливается.
На восстановление уходит довольно много времени – от нескольких месяцев до нескольких лет, но желание и упорство самого больного, а также поддержка близких значительно улучшает эффект от лечения и способствует скорейшему выздоровлению.
Паралич рук серьезное нарушение в работе организма, которое не только ведет к потере подвижности руки, но и вызывает ряд психологических проблем, поэтому патология требует комплексного лечения и поддержки окружающих.
- Как лечить защемление нерва в кисти руки
Причины пареза конечностей
К причинам возникновения пареза конечностей относится развитие острого нарушения мозгового или спинального кровообращения (инсульта), включая кровоизлияние в головной или спинной мозг.
Кроме этого, к парезу конечностей может привести:
- развитие опухоли головного и спинного мозга;
- перенесение травм головного и спинного мозга;
- возникновение абсцесса (гнойника) головного и спинного мозга;
- развитие воспаления головного мозга (энцефалита) или спинного мозга (миелита);
- наличие демиелинизирующих заболеваний, сопровождающихся распадом миелина (белка, посредством которого обеспечивается быстрое проведение нервных импульсов по волокнам). К примеру, наличие рассеянного склероза (заболевания, сопровождающегося образованием в головном мозге и мозжечке множества мелких очагов демиелинизации), рассеянного энцефаломиелита (заболевания, предположительно носящего инфекционное происхождение, с образованием в головном мозге и мозжечке множества очагов демиелинизации);
- перенесения отравления алкоголем, промышленными ядами, солями тяжелых металлов, нервно-паралитическими ядами;
- наличие иммунновоспалительных заболеваний, к примеру, синдрома Гийена-Барре, проявляющегося отсутствием рефлексов, снижением мышечной силы и нарушениями в дыхании (слабостью дыхательных мышц);
- выявление миастении — заболевания, для которого характерна патологическая утомляемость мышц, при этом повторными движениями увеличивается слабость в мышцах, которая частично или полностью проходит после отдыха;
- развитие ботулизма — заболевания, связанного с отравлением ботулотоксином, который вырабатывается бактерией Clostridium botulinum. К проявлениям данного заболевания относится нарушение дыхания, нечленораздельная речь, птоз (опущение) верхнего века, появление поноса и болей в животе;
- возникновение миопатий — заболеваний, связанных с наличием врожденного или приобретенного нарушения обмена веществ в мышцах;
- выявление эпилепсии — заболевания, для которого характерно наличие в головном мозге эпилептогенного очага, которым спонтанно периодически генерируется электрический разряд, чем нарушается функционирование головного мозга;
- наличие болезней моторных нейронов (нервных клеток, посредством которых обеспечивается движение мышц): к примеру, бокового амиотрофического склероза, спинальных мышечных атрофий.
Разновидности
Клиницисты выделяют три разновидности пареза тройничного нерва:
- периферический. Именно эта разновидность диагностируется чаще всего. Проявиться она может как у взрослого человека, так и у ребенка. Первый симптом периферического пареза – сильный болевой синдром за ушами. Как правило, он проявляется с одной стороны головы. Если в это время провести ощупывание мышечных структур, то можно выявить их слабость. Периферическая форма недуга обычно является следствием прогрессирования воспалительных процессов, провоцирующих отек нервного волокна. Как следствие, посылаемые мозгом нервные импульсы не могут полноценно проходить по лицу. В медицинской литературе периферический паралич также именуют параличом Белла;
- центральный. Эта форма недуга диагностируется несколько реже, чем периферическая. Протекает она очень тяжело и трудно поддается лечению. Может развиться как у взрослого, так и у ребенка. При центральном парезе наблюдается атрофия мышечных структур на лице, вследствие чего все, что локализуется ниже носа, обвисает. Патологический процесс не затрагивает лоб и зрительный аппарата. Примечательно то, что вследствие этого больной не теряет своей способности различать вкус. При проведении пальпации можно отметить, что мышцы пребывают в сильном напряжении. Центральный парез не всегда проявляется односторонне. Не исключено и двустороннее поражение. Основная причина прогрессирования недуга – поражение нейронов, локализующихся в мозге;
- врожденный. Парез тройничного нерва у новорожденных диагностируют редко. Если патология протекает в легкой или средней форме тяжести, то ребенку врачи прописывают массаж и гимнастику. Массаж лицевой области поможет нормализовать работу пораженного нервного волокна, а также нормализует кровообращение в данной области. При тяжелой степени массаж не является эффективной методикой лечения, поэтому врачи прибегают к операбельному вмешательству. Только такой способ лечения позволит восстановить иннервацию лицевой области.
Диагностика паралича руки
Диагностика паралича руки проводится на основании анамнеза и осмотра пациента. При полном параличе верхняя конечность свободно свисает вниз, локтевой сустав разогнут, пальцы присогнуты. Двигательная активность отсутствует.
Кроме этого, доктор может назначить определенные анализы:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- исследование спинномозговой жидкости.
Инструментальная диагностика может включать в себя:
- ЭМГ – электромиография – методика исследования биоэлектрических потенциалов нервно-мышечной системы;
- компьютерная или магнитно-резонансная томография;
- исследование иннервации периферических нервных волокон.
[35], [36], [37]
Способ дифференциальной диагностики пареза и паралича четырехглавой мышцы бедра
Изобретение относится к медицине, а именно к неврологии, лечебной физкультуре и восстановительной медицине, и может быть использовано в своевременной диагностике пареза и паралича четырехглавой мышцы бедра.
Известен способ диагностики пареза нижней конечности, так называемая «Нижняя проба Мингаццини – Барре», при проведении которой, если лежащий на животе больной сгибает голени и пытается удержать их под углом 45-90°, то на стороне гемипареза нога вскоре начинает медленно опускаться. Также возможен другой вариант проведения пробы, при которой больной, лежащий на спине, сгибает ноги в тазобедренном и коленном суставе, если через некоторое время одна из нижних конечностей начинает опускаться на кушетку, то на этой конечности диагностируют парез [1].
Одним из недостатков этого метода является то, что методика позволяет определить наличие пареза группы мышц нижней конечности и не дает возможности изучить состояние конкретной мышцы в отдельности.
Из-за отсутствия сравнительного анализа движения мышцы до разгибания и в моменты разгибания, отведения и приведения конечности могут быть ложноотрицательные результаты диагностики и неэффективное лечение.
К недостаткам можно отнести отсутствие в методе количественных показателей, что снижает информативность этой методики.
Известен способ оценки состояния четырехглавой мышцы бедра (№2058750, кл. А61В 8/00), согласно которому осуществляют ультразвуковое исследование на аппарате, работающем в режиме реального времени, используя датчики с мощностью 5-10 МГц. Результаты просматривают на дисплее, изображение фиксируют на термобумаге.
На строго симметричных участках выполняют исследование больной и здоровой конечностей в одинаковом режиме.
Сравнивая наиболее информативные показатели эхограмм, толщину передней группы мышц на симметричных участках и (или) эхоплотность мышечной ткани по гистограммам, определяют разницу этих показателей на больной и здоровой конечностях, и по величине этих показателей прогнозируют возможный результат лечения.
По данному способу известно, что снижение толщины на симметричных участках более 5 мм считается неблагоприятным прогнозом и увеличение эхоплотности на симметричных участках более 60% считается неблагоприятным прогнозом.
Недостатком известного способа является то, что при описании методики не указывается конкретное место ультразвукового исследования при проведении оценки состояния четырехглавой мышцы бедра.
Метод не предназначен для диагностики пареза и паралича четырехглавой мышцы бедра, так как топическая патология может быть на разных уровнях, которые не указаны в патенте.
Также этот метод не позволяет диагностировать конкретную патологию, например, парез или паралич, из-за отсутствия дифференциальных критериев, в связи с вышеизложенным, лечение может быть как бесполезным, так и малоэффективным [2].
Задачей заявленного изобретения является повышение точности дифференциальной диагностики пареза и паралича.
Поставленная задача решается тем, что согласно способу дифференциальной диагностики пареза и паралича четырехглавой мышцы бедра путем ультразвукового исследования четырехглавой мышцы бедра в разогнутом состоянии, включающему дополнительное проведение УЗИ в нижней трети бедра до разгибания и в момент разгибания конечности и в верхней трети бедра на моменты отведения и приведения конечности, при визуализации на экране минимальных движений трех головок мышцы, по отношению к прямой головке в нижней трети и (или) при наличии движений латеральной головки по отношению к прямой головке в верхней трети бедра считают наличие пареза четырехглавой мышцы бедра доказанным, а при отсутствии движений головок в верхней и нижней третях бедра диагностируют паралич четырехглавой мышцы бедра.
Заявленный способ диагностики, основанный на ультразвуковом исследовании, позволяет проводить изучение индивидуальной анатомической изменчивости в режиме реального времени, дает возможность визуализировать двигательную активность головок четырехглавой мышцы бедра относительно друг друга и позволяет дифференцировать явления пареза и паралича. Несомненным преимуществом заявленного метода диагностики является повышение точности диагностики, за счет указания конкретной двигательной активности той или иной головки четырехглавой мышцы бедра относительно друг друга. Достоинством заявленного метода является также то, что он не инвазивен и малотравматичен, не имеет противопоказаний. Также бесспорным преимуществом заявленного способа является большая доступность ультразвуковой диагностики относительно ЭМГ, так как ЭМГ – достаточно сложная и емкая методика. Составление заключения и протоколирование результатов является одним из приемов, который позволяет облегчить анализ данных [3]. Благодаря своевременной и точной постановке диагноза, пареза или паралича четырехглавой мышцы бедра возможно значительное повышение эффективности лечения и сокращения его сроков, а значит и финансовых затрат.
Способ осуществляется следующим образом.
Для определения состояния четырехглавой мышцы бедра, выполняют ультразвуковое исследование ее на аппарате, работающем в режиме реального времени, используя датчики мощностью 5-10 МГц. Результаты исследования наблюдают на экране дисплея, а изображение с соответствующими участками бедра фиксируют на термобумаге.
Исследование больной конечности выполняют в одинаковом режиме.
При этом датчик устанавливают в поперечном положении по передней поверхности бедра в нижней трети (в нижней трети бедра все четыре мышцы формируют общее сухожилие, которое прикрепляется к бугристости большеберцовой кости) и исследуют головки четырехглавой мышцы бедра: прямую, медиальную, латеральную и промежуточную головки четырехглавой мышцы. Далее нижнюю конечность разгибают в коленном суставе и определяют движение головки прямой мышцы бедра относительно других головок. После ставят датчик на верхнюю треть бедра на переднюю и переднелатеральную поверхность. Оценивают движение прямой головки по отношению к латеральной головке. При отсутствии выраженных изменений в движении головок четырехглавой мышцы бедра диагностируют паралич четырехглавой мышцы бедра. При выявлении минимального движения в верхней и (или) в нижней трети бедра диагностируют парез четырехглавой мышцы бедра.
Источник: https://edrid.ru/rid/218.016.53b6.html
Формы
Паралич бывает центральным (спастическим) и периферическим (вялым).
Центральная форма паралича случается вследствие сбоя в работе двигательных центральных нервных клеток. При таком виде паралича усиливаются глубокие рефлексы, возникает гипертонус и появляются те рефлексы, которых в норме быть не должно (например, рефлекс Бабинского, Россолимо и пр.).
Вялая форма паралича – это следствие повреждения периферических двигательных нервных клеток. Для такого паралича характерно уменьшение или пропадание рефлексов, гипотонус, атрофия. Иногда состояние усугубляется мышечным подергиванием.
Паралич в большинстве случаев появляется вследствие тяжелого поражения участков нервной системы. Лишь иногда заболевание связано с функциональными неполадками. Чаще всего – это результат повреждения определенных зон, ответственных за движения, что приводит к появлению:
- монопаралича или монопареза (паралича одной руки);
- парапаралича или парапареза (поражения двух рук);
- гемиплегии (поражения руки и ноги слева или справа);
- триплегии (поражения трех конечностей);
- тетраплегии (поражение всех рук и ног).
При этом паралич может захватывать всю конечность, либо только дистальный или проксимальный её отдел.
[22], [23], [24], [25], [26], [27]
Осложнения
В случае несвоевременно проведенной или неполноценной терапии, последствия могут быть следующими:
- необратимое повреждение нервного волокна;
- неправильное восстановление нервов;
- полная или же частичная слепота.
Что делать?
Если Вы считаете, что у вас Парез лицевого нерва
и характерные для этого заболевания симптомы, то вам могут помочь врачи: невролог, оториноларинголог.
Источник
Понравилась статья? Поделись с друзьями в соц.сетях:
Причины паралича рук
Паралич рук может произойти из-за травм, энцефаломиелита, инфекционных болезней (воспаление мозговой оболочки, туберкулез, вирусный энцефалит, полиомиелит), нарушений обменных процессов, заболеваний сосудистой системы, раковых опухолях, тяжелых отравлений.
Парализовать руки может из-за врожденных или наследственных болезней ЦНС.
Среди токсических причин: дефицит витаминов В1, В6, РР, алкогольная полинейропатия, отравление солями тяжелых металлов.
В некоторых случаях паралич возникает после ранений или переломов, при которых повреждается двигательный проводящий центр.
Нередко паралич возникает у психически нездоровых людей.
[6], [7], [8]
Патогенез
Паралич разделяют на спастический и периферический.
- Повязки на руку при переломе: лангеты и пластиковые гипсы на плечевой сустав и кисть
При спастическом параличе поражаются центральные нейроны, отвечающие за двигательные функции руки, что приводит к патологическим рефлексам, мышечному тонусу, усилению сухожильных и надкостничных рефлексов.
При периферическом поражаются периферические нейроны, в этом случае сухожильные и надкостничные рефлексы полностью отсутствуют, тонус мышц ослаблен.
Чаще всего паралич рук связан с периферическими поражениями, крайне редко встречается центральный паралич (преходящий), который вызван нарушением кровообращения в головном мозгу при гипертонии или церебральном атеросклерозе, судорожные эпилептические припадки. Периферическое поражение развивается из-за повреждения нервов плечевого сплетения или 5 и 6 шейных позвонков (обычно временного характера).
При параличе руки невозможно поднимать или опускать руку, ограничивается подвижность локтевого сустава.
В основе патологии, по мнению специалистов, лежит неврологическое нарушение вследствие удара в шею или плечо (возможно при упражнениях, борьбе, падении и т.п.).
Паралич верхних конечностей может развиться на фоне клещевого энцефалита, когда во время лихорадки происходит паралич шейных мышц, плечевого пояса, проксимальных отделов рук.
Лечение невропатии
Лечение невропатии зависит от причин, повлекших ее развитие. В основном лечение сводится к устранению основного заболевания. Это может быть как медикаментозная терапия, так и оперативное вмешательство. Параллельно проводится устранение симптомов невропатии, а именно устранение болевого синдрома.
Медикаменты для устранения болевой симптоматики при невропатии
| Препарат | Механизм действия | Способ применения |
| Карбамазепин (торговые названия Финлепсин, Тимонил, Тегретол) | Уменьшает интенсивность приступов, а также предупреждает новые приступы. Является препаратом выбора при невропатии тройничного нерва. | Кратность приема препарата в сутки зависит от формы препарата. Пролонгированные формы, которые действуют по 12 часов, принимаются два раза в сутки. Если суточная доза составляет 300 мг, то ее разделяют на два приема по 150 мг. Обычные формы препарата, которые действуют по 8 часов, принимаются 3 раза в сутки. Суточная доза в 300 мг разделяется по 100 мг три раза в день. |
| Габапентин (торговые названия Катэна, Тебантин, Конвалис) | Оказывает сильный анальгезирующее действие. Габапентин особо эффективен при постгерпетических невропатиях. | При постгерпетической невропатии препарат необходимо принимать по следующей схеме:
|
| Мелоксикам (торговые названия Рекокса, Амелотекс) | Блокирует синтез простагландинов и других медиаторов боли, таким образом, устраняя болевой синдром. Также обладает противовоспалительным эффектом. | По одной – две таблетке в сутки через час после принятия пищи. Максимальная суточная доза составляет 15 мг, что эквивалентно двум таблеткам в 7,5 мг или одной в 15 мг. |
| Баклофен (торговое название Баклосан) | Расслабляет мышцы и снимает спазм мускулатуры. Снижает возбудимость нервных волокон, что приводит к обезболивающему эффекту. | Препарат принимают по следующей схеме:
Оптимальная терапевтическая доза составляет от 30 до 75 мг в сутки. |
| Декскетопрофен (торговые названия Дексалгин, Фламадекс) | Оказывает противовоспалительный и обезболивающий эффект. | Доза препарата устанавливается индивидуально исходя из выраженности болевого синдрома. В среднем она составляет 15 – 25 мг три раза в сутки. Максимальна доза – 75 мг в сутки. |
Параллельно со снятием болевого синдрома проводят витаминотерапию, назначают препараты, расслабляющие мускулатуру и улучшающие кровообращение.
Медикаменты для лечения невропатии
| Препарат | Механизм действия | Способ применения |
| Мильгамма | Содержит витамины В1, В6 и В12, которые выступают в роли коферментов в нервной ткани. Они уменьшают процессы дистрофии и разрушения нервных волокон и способствуют восстановлению нервного волокна. | В первые 10 дней вводят по 2 мл препарата (одна ампула) глубоко в мышцу 1 раз в сутки. Затем препарат вводят через день или два в течение еще 20 дней. |
| Нейровитан | Содержит витамины В2, В6, В12, а также октотиамин (пролонгированный витамин В1). Участвует в энергетическом обмене нервного волокна. | Рекомендуется по 2 таблетке два раза в день, в течение месяца. Максимальная суточная доза 4 таблетки. |
| Мидокалм | Расслабляет мускулатуру, снимая болезненные спазмы. | В первые дни по 50 мг два раза, потом по 100 мг дважды в день. Дозу препарата можно увеличить до 150 мг по три раза в день. |
| Бендазол (торговое название Дибазол) | Расширяет кровеносные сосуды и улучшает кровообращение в нервной ткани. Также снимает спазм мускулатуры, предотвращая развитие контрактур. | В первые 5 дней по 50 мг в день. В последующие 5 дней по 50 мг через день. Общий курс лечения 10 дней. |
| Физостигмин | Улучшает нервно-мышечную передачу. | Подкожно вводят 0,5 мл 0,1 процентного раствора. |
| Бипериден (торговое название Акинетон) | Снимает мышечное напряжение и устраняет спазмы. | Рекомендуется 5 мг препарата (1 мл раствора) ввести внутримышечно или внутривенно. |
Лечение заболеваний, вызывающих невропатию
Эндокринные патологии
При этой категории заболеваний чаще всего наблюдается диабетическая невропатия. Для того чтобы предотвратить прогрессирование невропатии рекомендуется поддерживать уровень глюкозы в определенных концентрациях. С этой целью назначаются сахароснижающие средства.
Сахароснижающими медикаментами являются:
- препараты сульфонилмочевины – глибенкламид (или же манинил), глипизид;
- бигуаниды – метформин (торговые названия метфогамма, глюкофаж);
Симптомы паралича руки
Первые признаки начинающегося паралича руки – это ограничение амплитуды произвольного движения, появление слабости. Слабость в конечности берет свое начало с кистевой части, постепенно распространяясь к проксимальным мышцам. Самым нехитрым способом определения нарастающего пареза является пожатие руки.
- Паралич левой руки – это частое явление, сопровождающее расстройство мозгового кровообращения, церебральную форму атеросклероза, гипертоническое заболевание. При этом паралич верхней конечности может возникать одновременно с поражением нижней конечности, а также с парезом подъязычного и лицевого нерва.
- Паралич правой руки может быть следствием вывиха плечевого сустава, повреждения сплетения плеча. Пациент теряет способность отводить конечность в сторону, приподнимать её. Движения в локтевом суставе крайне ограничены, либо отсутствуют вообще.
- Паралич пальцев руки происходит при поражении нерва в средней части плеча. Наиболее частое проявление паралича пальцев – это слабость кисти и отсутствие двигательной активности в фалангах. В некоторых случаях наблюдается изменение чувствительности тыльной стороны большого пальца.
- Частичный паралич руки – это состояние, когда сила и амплитуда движения в суставах относительно сохраняются. Для определения частичного паралича применяют тест Барре: пациента просят вытянуть руки перед собой и держать их таким образом как можно дольше. Если присутствует парез, или частичный паралич, то конечности сразу же опускаются.
- Акушерский паралич руки – это обездвиживание верхней конечности у только что рожденного ребенка. Такое состояние обычно обусловлено повреждением плеча или нервных окончаний во время родовой деятельности.
Степени
Выраженность пареза тройничного нерва врачи подразделяют на три степени:
- легкая. В этом случае симптомы выражены слабо. Возможно возникновение небольшого перекоса рта на стороне, где локализуется поражение. Больному человеку необходимо прилагать усилия, чтобы нахмурить брови или закрыть глаза;
- средняя. Характерный симптом – лагофтальм. Человек практически не может двигать мышцами в верхней части лица. Если попросить его пошевелить губами или же надуть щеки, то он не сможет выполнить этого;
- тяжелая. Асимметрия лица выражена очень ярко. Характерные симптомы – рот сильно перекошен, глаз со стороны поражения практически не закрывается.