Что это такое? Дуоденит — это воспалительный процесс в слизистой оболочке ДПК (двенадцатиперстной кишки), вызывающий структурные изменения в слизистом покрове, и приводящий к функциональным нарушениям органа. Согласно статистическим данным, более 10% населения испытали на себе симптомы дуоденита — это самая распространенная патология начального отдела тонкой кишки.
Подвержены заболеванию люди разных возрастных категорий. Вдвое чаще встречается у мужчин, имеющих пристрастие к спиртному и склонных к «разгульному» образу жизни. Тяжело переносят патологию женщины. У них она сопровождается патологическими процессами в эндокринных железах и ЦНС.
Провоцируют развитие дуоденита:
- пищевые отравления и инфекции;
- частое употребление провокационной пищи (жареная, жирная, соленая, копченая);
- спиртное или его сурогаты;
- еда всухомятку и повреждение слизистого покрова кишечной стенки инородным телом.
Кроме того, реакции воспаления в слизистых покровах стенок ДПК могут быть следствием аскаридоза, лямблий, либо туберкулеза, ЛОР инфекций и инфекций желчного пузыря.
Следствием возможных осложнений определенных заболеваний (поражение слизистого покрова желудка, воспалительные патологии в желчном пузыре, язвенное поражение ХПН). Чаще всего, толчком для развития дуоденита, является гастрит, хотя не исключено и влияние пищевой аллергии.
- Лечение дуоденита, препараты
- Прогноз и профилактика дуоденита
Эрозивный дуоденит: что это такое?
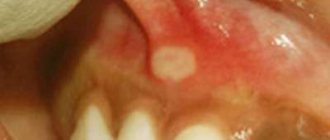
Для начала стоит рассмотреть вопрос о том, что представляет собой заболевание. Дуоденит эрозивный — недуг, который характеризуется появлением трещинок и язвочек на слизистой оболочке двенадцатиперстной кишки на фоне воспалительного процесса. Заболевание может протекать остро или переходить в хроническую форму.
Стоит отметить, что изменения слизистой оболочки кишечника сказываются на процессах пищеварения. Более того, у пациентов с хронической формой дуоденита нередко наблюдаются патологии печени, поджелудочной железы, желчного пузыря и прочие осложнения.
Классификация дуоденита
В своей каждодневной работе различные специалисты (клиницисты, эндоскописты, патоморфологи) пользуются разными классификациями дуоденита. Однако все выделяют:
- острый дуоденит;
- хронический дуоденит.
По местонахождению воспаления дуоденит подразделяется на:
- бульбит или проксимальный дуоденит (поражается лишь луковица) – наиболее распространенная форма;
- постбульбарный или дистальный дуоденит (воспаление выявляется в залуковичных отделах);
- папиллит или локальный дуоденит (процесс локализуется в зоне дуоденального сосочка);
- диффузный или тотальный дуоденит (вовлечен весь орган).
При эндоскопическом осмотре по визуальным данным устанавливаются следующие виды дуоденита:
- эритематозный (слизистая отечная и покрасневшая);
- геморрагический (при обнаружении кровоизлияний – геморрагий);
- атрофический (данный метод способен обнаружить только косвенные признаки наличия атрофии – истончение слизистой, визуализация просвечивающих сосудов, окончательно подтвердить атрофические изменения позволяет гистологическая оценка);
- эрозивный (в случае образования в слизистой поверхностных дефектов – эрозий)
- узелковый (когда видны мелкие образования, напоминающие узелки).
Кроме того, эндоскописты нередко оценивают степени активности имеющегося воспаления (I – III).
Рассматривая и анализируя структуру дуоденальной слизистой под микроскопом, патоморфологи выделяют:
- поверхностный дуоденит (изменениям подверглись исключительно поверхностные слои слизистой);
- диффузный или интерстициальный дуоденит (поражена вся толщина дуоденальной слизистой)
- атрофический дуоденит.
Кроме этого, они квалифицируют дуоденит по степеням активного воспаления, выраженности атрофии, количеству воспалительных клеток в слизистой, бактериального заселения.
Основные причины развития заболевания
Довольно часто дуоденит (эрозивный в том числе) обусловлен регулярным употреблением пищи и напитков, раздражающих слизистую оболочку кишечника, в частности кофе, жирных, острых и копченых блюд. К факторам риска относят хронический алкоголизм.
Попадание в пищеварительный тракт токсинов, ядов и химически агрессивных веществ (соединения хлора, щелочи, кислоты) также вызывает раздражение и появление язвочек. К тому же результату может привести неконтролируемый прием некоторых лекарств.
К перечню причин относят некоторые инфекции. В частности, недуг может быть связан с активным размножением энтерококков, стафилококков и Хеликобактер пилори. Дуоденит иногда является осложнением других заболеваний, в частности язвенной болезни, колитов, панкреатитов, циррозов и гепатитов. Воспалительный процесс может обостряться на фоне стрессов, эмоциональных перенапряжений.
Лечение для взрослых
Лечение острого дуоденита у взрослых зависит от формы заболевания. В некоторых случаях восстановление можно проводить дома, а при сильном обострении необходима госпитализация и проведение лечебных мероприятий в условиях стационара.
При лечении хронической формы дуоденита необходима госпитализация с соблюдением голодной диеты и приёмом всех назначенных средств. Высокую эффективность оказывают препараты для нейтрализации соляной кислоты.
Эрозивная форма дуоденита подразумевает употребление пищи в протёртом и тёплом виде с обязательным исключением грубых и твёрдых продуктов, которые могут повредить поражённую слизистую двенадцатиперстной кишки. При соблюдении диеты необходимо употреблять максимальное количество жидкости.
При поверхностном дуодените основой лечения является правильное питание с исключением всех вредных продуктов и приём средств, улучшающих моторику кишечника. Рекомендуется употреблять отвары трав (ромашка, мята, тысячелистник) и исключить сильные физические нагрузки.
Обострение язвенной формы дуоденита подразумевает исключение приёма лекарственных препаратов и требует соблюдения голодной диеты с постепенным введением нейтральных продуктов, приготовленных по безопасным методам кулинарной обработки (варка на пару, тушение, запекание).
Какими симптомами сопровождается недуг?
Какими нарушениями сопровождается эрозивный дуоденит? Может ли вызывать дискомфорт в животе? Ответы на эти вопросы ищут многие пациенты.
Безусловно, воспаление слизистой оболочки кишечника сопровождается болями в эпигастральной области. Боль может быть острой или тупой, но постоянной. Наряду с этим, появляются признаки пищеварительных сбоев. Пациенты жалуются на тошноту, поносы или запоры, снижение аппетита, вздутие и урчание в животе после еды.
Соединения, выделяющиеся в результате воспалительного процесса, вызывают общую интоксикацию организма, что сопровождается слабостью, быстрой утомляемостью, иногда повышением температуры тела и ломотой.
Одним из характерных признаков дуоденита является горькая отрыжка. Иногда наблюдается появление желчи в рвотных массах. Это связано с переполнением двенадцатиперстной кишки и обратным забросом ее содержимого в желудок.
Хронический воспалительный процесс сопровождается патологическими изменениями слизистой оболочки, что сказывается на процессе всасывания питательных веществ. Это провоцирует нарушения со стороны нервной и эндокринной систем.
Симптомы дуоденита
Дуоденит может начинаться как внезапно, так и постепенно. Нередко он манифестирует после какого-то диетического излишества, употребления алкоголя, стресса. Дуоденит обычно сложно отличить от других недугов пищеварительной системы. Ведь для него характерны те же клинические признаки, что и для большинства иных гастроэнтерологических недугов:
- боли (слабые или весьма интенсивные боли ассоциированы с видом и временем приема пищи, возникают в верхних областях живота: подложечной зоне, подреберьях);
- признаки желудочной диспепсии (тяжесть, жжение или дискомфорт в подложечной зоне; отрыжка, подташнивание, вздутие живота);
- проблемы со стулом (хронические поносы или систематические запоры, их чередование);
- психоэмоциональные нарушения (немотивированная раздражительность, плаксивость, быстрая эмоциональная истощаемость и др.).
В зависимости от сочетания симптомов у дуоденита могут быть следующие клинические формы:
- язвенноподобная (наиболее частый вариант, «ночные» и «голодные» боли вверху живота чрезвычайно напоминают те, которые характерны для язвенной болезни, они сочетаются с кислой отрыжкой и упорными запорами);
- гастритоподобная (боли возникают после пищи, им нередко сопутствуют явления желудочной диспепсии);
- холецистоподобная (боли схожи с желчной коликой, ощущение горечи во рту, рвота желчью);
- панкреатоподобная (у пациентов болит в основном левое подреберье, могут наблюдаться «опоясывающие» боли, поносы, рвота);
- нервновегетативная (потливость, эпизоды дурноты и слабости, учащенное сердцебиение и др.);
- смешанная (при этой форме у пациентов наблюдаются признаки разных других форм дуоденита);
- бессимптомная (устанавливается в случае полнейшего отсутствия клинических проявлений, распространена среди пожилых пациентов).
Диагностические мероприятия
Как правило, пациенты обращаются к врачу с довольно характерными симптомами: тошнота, рвота, отрыжки, боли в животе. Сначала специалист собирает полный анамнез, после чего пальпирует живот, обращая особое внимание на область эпигастрия. Необходимы лабораторные анализы крови (отмечается повышение СОЭ) и кала (можно определить примеси крови в экскрементах).
Доступным методом является рентгеноскопия с применением контраста. К сожалению, подобное исследование неспособно выявить наличие повреждений на слизистой оболочке пищеварительного тракта. С этой целью проводится фиброгастродуоденоскопия — с помощью специального зонда врач тщательно осматривает внутреннюю поверхность пищевода, желудка и двенадцатиперстной кишки.
Диагностика дуоденита
Грамотный специалист способен заподозрить дуоденит уже после беседы с пришедшим к нему пациентом и его осмотра. Но для окончательной верификации данного не слишком частого диагноза необходимо комплексное и всестороннее обследование. Его объем может быть разным, ведь и клинические ситуации у различных больных отличаются. Как правило, доктор сначала рекомендует:
- эндоскопический осмотр – фиброгастродуоденоскопию (основной способ, который показывает состояние дуоденальной слизистой, наличие кровоизлияний, язв, двигательные нарушения и позволяет получить биоптаты для гистологической оценки или обнаружения в них микроорганизмов);
- хромогастродуоденоскопию (используя специфические красители – метиленовый синий, конго-рот, эндоскописты могут косвенно оценить присутствие и распространенность участков желудочной метаплазии в дуоденальной слизистой и взять именно из них образцы слизистой — биоптаты);
- гистологическую (патоморфологическую) оценку структуры дуоденальной слизистой (фиксирует воспалительные изменения и их выраженность, развитие атрофии, желудочной метаплазии, обсемененность Helicobacter pylori, разграничивает различные формы дуоденита);
- рентгенологическое исследование (рентгеноскопия двенадцатиперстной кишки с применением контрастной взвеси и двойного контрастирования может обнаружить запущенный тяжелый дуоденит с грубыми утолщенными складками слизистой и/или эрозиями, оценить моторно-эвакуаторные способности, установить постъязвенную рубцовую деформацию и отличить ее от спазма, характерного для дуоденита);
- тесты обнаружения микробов Helicobacter pylori: экспресс-методики исследования биоптатов, иммуноферментный анализ кала и крови, бактериологический, молекулярно-генетический, дыхательные с мочевиной;
- ультрасонографию (при тяжелом дуодените иногда опытный специалист может заметить утолщенную стенку воспаленной двенадцатиперстной кишки или признаки расстройства моторики, но метод нужен для исключения недугов панкреатобилиарной системы, печени, почек);
- эндоскопическую ультрасонографию (исследование может быть высокоинформативным при локальном дуодените с поражением большого дуоденального сосочка, а также панкреатитах, рубцах и камнях в протоках, опухолевом процессе);
- дуоденальное зондирование (немного подзабытая методика, которая исследует качество дуоденального секрета, сохранность полостного дуоденального пищеварения; выявляет паразитарное поражение);
- компьютерную гастроэнтерографию (современная методика анализа двигательной активности двенадцатиперстной кишки) или дуоденокинезиографию;
- исследования каловых масс и крови на наличие паразитарных агентов.
В случае вторичного дуоденита отдельным пациентам могут дополнительно назначить поэтажную манометрию, ретроградную холангиопанкреатографию, КТ или МРТ-процедуры, биохимические тесты крови, копрограмму, оценку фекальной эластазы-1, фиброилеоколоноскопию, 24-часовую мониторинговую желудочную рН-метрию, энтерографию, гепатохолецистографию, электрокардиографию, ренографию, УЗИ сердца и др. методы.
Медикаментозная терапия
Терапия составляется индивидуально, так как много здесь зависит от причин развития заболевания и общего состояния пациента.
- Антибактериальные лекарства используются в том случае, если воспаление вызвано активацией хеликобактер пилори. Эффективными считаются «Тетрациклин» и «Кларитромицин».
- Ингибиторы протонной помпы блокируют работу желез, которые выделяют соляную кислоту. Таким образом снижается раздражающее воздействие на слизистую оболочку желудка и кишечника. В современной медицине используется «Эзомепразол» и «Омепразол».
- Антациды обеспечивают местное обезболивание, а также обладают обволакивающими свойствами («Маалокс», «Алмагель»).
- Спазмолитики, в частности «Папаверин» и «Но-Шпа», снимают спазм, устраняют боль и улучшают самочувствие пациента.
- Иногда используются полиферментные лекарства, которые содержат в себе аналоги ферментов поджелудочной железы. Таким образом можно нормализовать процессы пищеварения и усвоения питательных веществ. Наиболее популярным препаратом из этой категории считается «Креон».
Терапия дополняется диетой, а также отварами из лекарственных трав. В большинстве случаев с болезнью удается справиться, поэтому прогнозы для пациентов благоприятные.
Диагностика
К посещению врача надо подготовиться со всей серьезностью. Ведь симптомы дуоденита напоминают признаки и других заболеваний ЖКТ. Чтобы исключить иные патологии и верно установить диагноз, доктор должен прояснить все моменты, касающиеся течения Вашего недуга:
- Приготовьтесь ответить на вопросы: страдали ли Вы или Ваши ближайшие родственники заболеваниями органов пищеварения (гастриты, язвы и так далее); какой характер имеет болевой синдром, когда именно и как часто возникает и связано ли его появление с приемами пищи; мучает ли изжога или отрыжка; изменилась ли консистенция стула за последнее время.
- При осмотре и пальпации постарайтесь определить место, особенно болезненно реагирующее на надавливания;
- Внимательно отнеситесь к сбору материала для анализов (кала, мочи, крови), соблюдайте предварительные рекомендации. Вам назначат общие анализы мочи и крови, биохимический анализ крови, копрограмму, при подозрении на кровотечение — анализ кала на наличие крови;
- Ответственно подойдите к инструментальным исследованиям, обратите внимание на предварительную подготовку: УЗИ и компьютерная томография органов брюшной полости, ЭФГДС, тест на рН-баланс желудочного сока, колоноскопия, рентгенография желудка и тонкого кишечника с применением контрастного вещества.
Диагностика разных форм дуоденита у взрослых:
- Острый дуоденит диагностируется на основании внешних симптомов, результатах физикального обследования (болезненность при пальпации в пилородуоденальной зоне).
- Хронический дуоденит диагностируется также на основании данных опроса пациента, симптомов, результатах физикального исследования.
- С целью выявления дуоденального кровотечения необходимо сдать анализы кала на скрытую кровь. Большую диагностическую ценность при хроническом дуодените имеет зондирование желудка и двенадцатиперстной кишки. При поверхностном и, особенно, эрозивном дуодените отмечается повышение объема желудочной секреции.
- Для атрофического дуоденита, напротив, часто характерно снижение показателей кислотообразования в желудке. Существенное значение имеет рентгенологическое исследование, при котором выявляют изменения рельефа слизистой оболочки, нарушения моторики двенадцатиперстной кишки.
- Рентгенологическими признаками перидуоденита служат резкая деформация луковицы, ограничение подвижности двенадцатиперстной кишки, снижение ее просвета.
- Чтобы точно установить диагноз хронического дуоденита, необходимо сделать эндоскопическое исследование, которое позволяет установить наличие или отсутствие язвенных дефектов, воспалительных изменений слизистой оболочки желудка или двенадцатиперстной кишки.
- Рентгенологическое исследование желудка и двенадцатиперстной кишки показывают изменение рельефа слизистой оболочки и нарушение их двигательной функции.
- Холецистография позволяет обнаружить наличие конкрементов в желчном пузыре, признаки расстройства его сократительной функции.
- Ультразвуковое исследование обнаруживает деформации и утолщение желчного пузыря при холецистите, изменение структуры поджелудочной железы при панкреатите и др.
Диета при эрозивном дуодените
Важным аспектом успешного лечения является именно диета. Во время обострения недуга в первые 3-5 дней следует питаться лишь протертыми супами и слизистыми отварами из круп. В дальнейшем в рацион можно постепенно вводить новые продукты. Общие принципы питания при дуодените выглядят приблизительно следующим образом:
- Питание должно быть дробным — есть нужно 4-6 раз в день, но маленькими порциями.
- Пища должна быть теплой. Слишком холодная или горячая еда раздражает слизистые оболочки пищеварительного тракта.
- В рацион стоит включить протертые супы, полужидкие каши, отварное нежирное мясо (желательно пропустить его через мясорубку), кисломолочные продукты, соки, фрукты и овощи, но обязательно без косточек и кожуры и только в запеченном виде.
- К перечню запрещенных продуктов относят копчености, жирные сорта рыбы и мяса, мороженое, наваристые супы из мяса и грибов, острые специи, сырые фрукты и овощи, газированные напитки и алкоголь.
Прогноз и профилактика
Прогноз при лечении острого дуоденита довольно благоприятный, так как при правильно назначенной терапии острые признаки заболевания проходят через 2–3 недели. Преимуществом восстановления является полное излечение патологии.
Профилактика болезни заключается в выполнении нижеприведённых рекомендаций:
- Правильное питание частыми и дробными порциями;
- Исключение вредных привычек (алкоголь, сигареты);
- Ведение здорового и активного образа жизни;
- Умеренные физические нагрузки;
- Своевременное посещение гастроэнтеролога и выявление заболеваний органов ЖКТ.
Если же острый дуоденит плавно перетёк в хроническую форму, то профилактические меры должны соблюдаться постоянно во избежание возникновения рецидива болезни.
Народные средства лечения
К сожалению, многие люди не понаслышке знают о том, что представляет собой дуоденит эрозивный. Лечение можно дополнить средствами домашнего приготовления. Есть несколько эффективных лекарств, которые можно сделать самостоятельно.
- Полезным считается сок подорожника. Листья растения нужно перемолоть. 20 мл отжатой жидкости нужно смешать с 20 г меда (обаятельно натурального). Средство нужно принимать три раза в день непосредственно перед едой.
- При дуодените помогает отвар зверобоя. Столовую ложку сухого растения нужно залить кипятком (0,5 л) и дать средству настояться. Пить нужно по половине стакана за полчаса до приема пищи.
- Вместо чая можно заваривать листья крапивы, так как растение ускоряет процессы регенерации.
- Врачи рекомендуют пить отвар из риса. Полезным считается слизистый отвар из семян льна. Также можно варить кисели из шиповника. Эти средства обладают обволакивающим эффектом, поэтому защищают слизистую оболочку от раздражений.
Естественно, использовать подобные средства самовольно не стоит. Для начала обязательно проконсультируйтесь со специалистом. Только лечащий врач сможет дополнить схему медикаментозной терапии домашними лекарствами.
Причины дуоденита
Причинами дуоденита могут быть:
- Неправильное расположение 12-перстной кишки в организме;
- Слабость гормонального аппарата 12-перстной кишки;
- Нарушение двигательной функции двенадцатиперстной кишки (дуоденостаз);
- Инфицирование органа бактерией Helicobacter Pylori;
- Нарушение режима питания;
- Употребление острых, кислых, жаренных, жирных и копченных блюд;
- Злоупотребление алкогольными и кофеин-содержащими напитками, курение;
- Неконтролируемый прием некоторых лекарственных препаратов, например нестероидных противовоспалительных препаратов (НПВП – «Аспирин», «Ибупрофен»), антибиотиков;
- Гастриты;
- Язвенная болезнь двенадцатиперстной кишки;
- Нарушения в функциональности кишки: нарушения ее кровоснабжения, трофики, тканевого дыхания;
- Другие заболевания органов желудочно-кишечного тракта – печени (гепатиты, цирроз), поджелудочной железы (панкреатит), кишечника (колит), желчного пузыря, брыжейки.
Основными причинами, приводящими к развитию воспалительного процесса в слизистой оболочке двенадцатиперстной кишки, являются:
- злоупотребление жареной, острой, копченой и кислой пищей;
- злоупотребление напитками с высоким содержанием кофеина (энергетиками, кофе, крепким чаем, колой);
- курение;
- алкоголизм.
Все перечисленные выше факторы способствуют усиленной секреции гиперацидного желудочного сока, то есть содержащего повышенную концентрацию соляной кислоты. Он поступает в полость двенадцатиперстной кишки, вызывая вначале раздражение, а затем острое воспаление ее слизистой оболочки. При переходе заболевания в хроническую форму в стенке кишки происходят атрофические и дегенеративные процессы.
Дуоденит зачастую развивается как вторичный процесс на фоне ряда следующих патологий органов пищеварительной системы:
- язвенная болезнь желудка и двенадцатиперстной кишки;
- хронический гастрит;
- инфицирование желудка и двенадцатиперстной кишки бактерией Helicobacter Pylori;
- нарушение кровоснабжения и иннервации стенок двенадцатиперстной кишки;
- хронический колит, энтерит, панкреатит, гепатит;
- цирроз печени;
- глистные инвазии (лямблиоз, аскаридоз).
Механизм развития воспаления двенадцатиперстной кишки неразрывно связан с повреждением слизистой стенки гиперацидным соком, поступающим из кишечника. Сниженные защитные свойства стенки ДПК наряду с повышенной кислотностью приводят к сильному раздражению слизистой. Как результат, возникает острое воспаление.
Если заболевание не имеет ярко выраженной симптоматики, со временем оно трансформируется в хронический процесс, приобретает рецидивирующее циклическое течение. Стенка кишечника начинает атрофироваться, в ней наблюдаются дегенеративные процессы.
К факторам, способствующим развитию дуоденита, врачи относят:
- злоупотребление алкоголем;
- частое употребление жирной, острой и копченой пищи;
- отравление токсинами (ядовитые грибы, ягоды), лекарствами;
- наличие глистных заболеваний (описторхоз, аскаридоз, лямблиоз, энтеробиоз), приводящих к снижению иммунитета, присоединению вторичных бактериальных инфекций, механическому повреждению тканей.
Негативно сказывается на состоянии слизистой оболочки двенадцатиперстной кишки, и бактерия Helicobacter pylori.
Лучшие врачи по лечению дуоденита
8.8 81 отзыва ДиетологГастроэнтерологВрач высшей категории
Пономарёва Алла Васильевна Стаж 34 года 9.5 81 отзыва
ГастроэнтерологГепатолог
Васильева Наталья Сергеевна Стаж 35 лет Кандидат медицинских наук9.5 59 отзывов
ТерапевтГастроэнтерологГирудотерапевтВрач первой категории
Бутенко Елена Владимировна Стаж 23 года Кандидат медицинских наук8.8 292 отзывов
ГепатологГастроэнтерологВрач высшей категории
Шантурова Евгения Ибрагимовна Стаж 30 лет 9.2 49 отзывов
ГастроэнтерологГепатологВрач высшей категории
Соснина Людмила Владимировна Стаж 24 года 9.5 195 отзывов
ИнфекционистГепатологГастроэнтерологВрач высшей категории
Муравьева Татьяна Станиславовна Стаж 21 год Кандидат медицинских наук9.5 90 отзывов
ГастроэнтерологВрач высшей категории
Аминова Альфия Иршадовна Стаж 34 года Доктор медицинских наук9.2 23 отзывов
ТерапевтГастроэнтерологВрач высшей категории
Соснина Татьяна Михайловна Стаж 26 лет 8.2 13 отзывов
ГастроэнтерологВрач высшей категории
Самарская Наталья Григорьевна Стаж 10 лет 9.5 19 отзывов
ПедиатрДиетологГастроэнтерологВрач высшей категории
Бандурина Татьяна Юрьевна Стаж 35 лет Доктор медицинских наук
Последствия воспалительного процесса
Эрозивный гастрит, эрозивный дуоденит — распространенные недуги, которые, к счастью, сравнительно легко поддаются терапии. Тем не менее в некоторых случаях заболевания могут привести к появлению опасных осложнений.
- Непроходимость кишечника. На фоне воспалительного процесса иногда образовываются спайки, которые препятствуют прохождению пищевого комка по кишечнику. Недуг сопровождается резкими болями в животе и рвотой после приема пищи. Это острое состояние, которое требует немедленного лечения.
- Язвенная болезнь. Дуоденит эрозивный нередко осложняется образованием обширных язв. Недуг сопровождается рвотой, болями, вздутием и прочими нарушениями пищеварения.
- Синдром мальабсорбции. Патология сопровождается нарушением всасывания полезных веществ слизистой оболочкой кишечника. По мере развития наблюдается истощение организма, анемия, иммунодефицит.
- Кишечное кровотечение. Эрозивный гастрит, дуоденит может сопровождаться потерей крови. Пациенты чувствуют головокружение и слабость. В кале присутствует кровь. На фоне массивной потери крови наблюдается резкое снижение артериального давления.
Клинические признаки
Симптоматика наблюдается внезапно или проявляется постоянно. Регулярность зависит от формы патологии, сопутствующих заболеваний желудочно-кишечного тракта, органов брюшной полости. Основными факторами, провоцирующими проявление признаков, является переедание, употребление алкогольной продукции, стрессовые ситуации. Схожие симптомы дуоденита с другими патологиями воспалительного характера затрудняют своевременное диагностирование заболевания, назначение эффективной терапии.
Основными клиническими проявлениями являются:
- болевые ощущения в животе (эпигастральная часть), правом подреберье;
- нарушение пищеварения: чувство тяжести, переполненности желудка после приема еды, распирание;
- отрыжка с горьким привкусом;
- изжога;
- повышенное газообразование;
- тошнота;
- рвота с примесью желчи;
- повышенная температура тела;
- желтый цвет кожных покровов;
- запоры, понос;
- слабость;
- отсутствие аппетита;
- раздражительность.
Характер боли при дуодените зависит от формы заболевания, степени поражения. При обострении хронической разновидности патологии тупые спазмы наблюдаются постоянно через несколько часов после приема пищи. Острая форма имеет выраженный характер болевого синдрома в подложечной части.
При гастритоподобной разновидности спазмы, отдающие в спину и левое ребро, локализуются в верхней эпигастральной части. При панкреатоподобной форме воспаления болевой синдром носит опоясывающий характер. Дистальный дуоденит отличается спазмами в правом подреберье, проявляющимися после употребления жирной, жареной еды. Язвенная разновидность характеризуется сильными болями, имеющими выраженный характер, натощак или в ночное время.
Во время приступов, которые маскируются под проявления язвы желудка, наблюдается обильное выделение пота, учащенное сердцебиение, чувство голода, частый жидкий стул. Горькая отрыжка, рвота с желчью характерна при непроходимости содержимого двенадцатиперстной кишки. Нарушение пищеварения провоцирует застой пищи, как следствие – процесс брожения, гниения.
Отсутствие своевременного лечения дуоденита у взрослых приводит к атрофии слизистой оболочки, не усвоению питательных веществ, что негативно сказывается на функционировании нервной системы. Характерными симптоматическими признаками процесса является головокружение, дрожь верхних конечностей, гормональная недостаточность. У пожилых людей клинические проявления патологии могут не наблюдаться. Дуоденит у детей младшего возраста сопровождается частым срыгиванием, нерегулярным характером стула, плаксивостью.
Профилактика дуоденитов
Что представляет собой эрозивный дуоденит? Симптомы и лечение, причины и осложнения — с этой информацией вы уже знакомы. Но можно ли как-то предотвратить развитие недуга? На самом деле специфических профилактических средств не существует. Крайне важно соблюдать принципы здорового питания, строго контролировать количество употребляемых специй, отказаться от чересчур жирных и острых блюд. Негативно на состоянии слизистой оболочки сказывается употребление алкоголя.
Не стоит пропускать плановые медицинские осмотры. При наличии любых осложнений важно вовремя обращаться к врачу и проходить полный курс лечения.
Лечение для детей
При появлении подозрительной симптоматики у ребёнка необходимо незамедлительное обращение к врачу, так как самолечение может привести к развитию нежелательных последствий. После постановки точного диагноза следует соблюдать все назначения врача и сбалансировать рацион.
В качестве дополнительного восстановления назначается курс физиотерапевтических процедур. Для быстрой реабилитации важно сформировать правильный распорядок дня и устранить все негативные провоцирующие факторы, влияющие на дальнейшее развитие заболевания.
Лечение острого дуоденита у детей не подразумевает использование народной медицины, так как действие различных средств на детский организм до конца не изучено. В большинстве случаев достаточно соблюдения основ правильного питания.
При осмотре малыша врач осуществляет следующие действия:
- Проведение первичного осмотра;
- Пальпация брюшной полости;
- Назначение определённых видов исследований по результатам первичного осмотра.
Назначенное лечение проводят амбулаторно, а при сильном обострении ребёнка могут госпитализировать на время реабилитации.
Классификация
По локализации воспалительного процесса:
- бульбарный;
- локальный;
- диффузный;
- постбульбарный.
По происхождению:
- первичный;
- вторичный.
По результатам эндоскопического исследования:
- Эрозивный дуоденит. Характерно формирование эрозивных поражений различной глубины. Эрозивный дуоденит известен также, как гипертрофический.
- Атрофический дуоденит. Характерно истончение либо отмирание клеточного слоя в слизистой оболочке, что приводит к нарушениям выделения пищеварительного сока.
- Геморрагический дуоденит. Выявляется во время диагностического поиска причин дуоденального кровотечения.
- Эритематозный дуоденит. При данной форме слизистая становится отёчной с сильным покраснением.
- Узелковый дуоденит.
По выраженности структурных поражений:
- интерстициальный;
- атрофический;
- поверхностный дуоденит (характерно незначительное воспаление в верхнем слое, поверхностный дуоденит часто в литературе встречается, как катаральный дуоденит).
Среди специфических дуоденитов принято выделять:
- иммунодефицитный;
- дуоденит при болезни Уиппла;
- туберкулёзный;
- при болезни Крона;
- при амилоидозе кишечника;
- грибковый.
Стандартная клиническая классификация
- дуоденит, развившийся на фоне дуоденостаза;
- хронически протекающий ацидопептический бульбит, сочетающийся с гастритом типа В;
- воспаление сосочка или околососочковый дивертикулит как отдельный локальный воспалительный процесс;
- хронически протекающий дуоденит, сочетающийся с энтеритом или различными энтеропатиями.
Дуоденит желудка что это такое? Такого медицинского термина, как «дуоденит желудка» не существует, т.к. само понятие дуоденит подразумевает воспаление слизистой стенки именно 12-перстной кишки, а не желудка. Хотя причиной воспалительного процесса в кишечнике может стать именно патология желудка.
Лечение дуоденита, препараты и диета
Природа подарила нам чудесный подарок: при соблюдении простых правил и режима питания, в большинстве случаев острый дуоденит проходит сам, и наступает полное выздоровление. Для того чтобы оно наступило как можно быстрее, нужно придерживаться следующих правил, как при лечении острого, так и выраженного обострения хронического дуоденита:
- На один – два дня нужно назначить полупостельный режим. Ведь любое воспаление вызывает полнокровие (гиперемию), отек, и местное повышение температуры в зоне воспаления. Поэтому не нужно проявлять при дуодените излишней физической активности;
- При остром дуодените полезно поголодать в течение 1-2 дней, при этом не ограничивают воду;
- Можно на область эпигастрия положить (через ткань) пузырь со льдом.
О диете при лечении дуоденита
Существует диета № 1 по Певзнеру, которая подходит при обострениях заболеваний желудка и кишечника. Самая строгая диета № 1а вообще представляет собой слизистый (например, рисовый) суп, подогретый до температуры тела.
Целью диеты при лечении дуоденита служит полное физическое, химическое, механическое и термическое сбережение слизистой оболочки кишки. Вся пища подается в теплом жидком, или полужидком, пюрированном виде.
Лекарственные препараты
Применяют в основном, симптоматические препараты, которые уменьшают боль и нормализуют пищеварение. К ним относятся:
- Миотропные спазмолитики («Но-Шпа). Уменьшают боль и спазм воспаленной кишки;
- Противорвотные препараты («Церукал»). Рвота вредна, так как при повышении внутрибрюшного давления могут возникнуть кровоизлияния на воспаленной кишке;
- Ферменты («Фестал», «Энзистал», «Панкреатин», «Креон»). Их нужно назначать для облегчения пищеварения в сложных условиях при стихании боли;
- Применяют антацидные, вяжущие и обволакивающие препараты, особенно при недостаточности пилорического сфинктера, например, «Маалокс», «Фосфалюгель».
Лечение обострения хронического дуоденита проводят по той же схеме, а в лечении эрозивного дуоденита важную роль играет применение ингибиторов протонного насоса, которые подавляют синтез соляной кислоты, и ускоряют заживление эрозий. К таким средствам относят всем известный омепразол и другие, более совершенные представители этого ряда препаратов.
При необходимости проводят борьбу по схеме лечения хеликобактер пилори. Для ускорения заживления назначают репаранты. К ним относятся, например, масло облепихи и «Солкосерил».
Прогноз и профилактика
В том случае, если после излечения острого дуоденита человек будет придерживаться умеренного образа жизни, следить за своим питанием, и воздерживаться от употребления спиртных напитков, то острый дуоденит, симптомы и лечение которого мы рассмотрели, не станет хроническим.
Если же имеются другие хронические заболевания желудочно-кишечного тракта, такие, например, как хронический холецистит и хронический панкреатит, то двенадцатиперстная кишка также находится в угрожающем состоянии, поскольку на «ее территории» происходит неполноценное пищеварение.
Для того чтобы этого избежать, нужно ограничивать прием жирной, острой и копченой пищи, отказаться от вредных привычек и застолий. А в том случае, если все – таки пришлось сесть за праздничный стол, то нужно своевременно принимать ферментные препараты и ни в коем случае не переедать.
- И тогда ваша двенадцатиперстная кишка всегда будет радовать вас хорошим пищеварением.
Метки: живот, кишечник
- Трахеобронхит — виды, симптомы и лечение, препараты
- Сакроилеит — степени и симптомы, лечение, препараты
- Вазомоторный ринит — симптомы и лечение у взрослых,…
- Синусовая тахикардия — опасность, симптомы и…
- Мерцательная аритмия сердца — причины, симптомы и…
- Микроинсульт — первые признаки и симптомы, лечение,…
Осложнения
При несвоевременном лечении или его отсутствии дуоденит прогрессирует и может привести к ряду опасных осложнений.
- Язвенные поражения ДПК. Под влиянием воспалительного процесса и действия желудочной кислоты на стенке кишки формируется язва. Патология проявляется болезненными ощущениями в эпигастрии, особенно после физических перегрузок, алкогольных возлияний или длительных промежутков между пищеприемами.
- Кишечная непроходимость. Осложнение проявляется интенсивной болезненностью после еды примерно через четверть часа. Пациентов беспокоит желчная рвота.
- Кровотечения в кишечных структурах. Если пациент страдает эрозивной формой воспаления, то подобное осложнение весьма вероятно. У больных при этом наблюдаются признаки гипотензии, примеси крови в каловых массах, головокружения и хроническая слабость.
- Нарушения кишечной всасываемости развиваются на фоне ферментативной недостаточности. Поначалу признаки мальабсорбции связаны с диареей, но с прогрессированием патологического процесса они дополняются иммунодефицитным состоянием и анемией. У пациентов детского возраста наблюдается физическое отставание в развитии.
Анализы и диагностика
Заболевание диагностируется по результатам эндоскопической картины, полученной при гастроскопическом исследовании. Дополнительными методами диагностики являются:
- рентгенографическое исследование желудка и 12-перстной кишки;
- определение рН желудочного сока и его биохимическое исследование;
- дуоденальное зондирование;
- копрограмма;
- биохимический анализ крови.
Забор биоптата и его исследование проводится при подозрении на озлокачествление патологического процесса.
Лечение
Медикаментозная терапия
Пациентам с хроническим дуоденитом назначается медикаментозная терапия, целью которой является:
- снижение клинических симптомов заболевания;
- профилактика частоты обострений;
- предупреждение осложнений заболевания (появление язв на слизистой, присоединения воспаления поджелудочной железы или желчевыводящих путей).
Подбор лекарственных препаратов проводится с учётом формы патологии и сопутствующих заболеваний.
Если диагностирована язвенная форма заболевания или первичный вариант хронического дуоденита, а в желудочном секрете обнаружены бактерии Helicobacter pylori, тогда показано следующее лечение:
- Снижение секреторной активности желудка. Для этого назначают ингибиторы протонной помпы (Омепразол или Эзомепразол). Эти средства эффективно подавляют выработку соляной кислоты. Лечение этими препаратами проводится не только при обострении заболевания, их назначают и в качестве поддерживающей терапии.
- Антацидные средства, препараты, которые понижают кислотность желудочного сока, а также защищают слизистую желудка и двенадцатипёрстной кишки от его повреждающего действия (Альмагель, Фосфалюгель и прочие).
- Антациды с адсорбирующими свойствами – препараты висмута (Де-нол и аналоги). Помимо защитного действия, препараты висмута обладают ещё и антибактериальным действием.
- Для устранения бактерий Helicobacter pylori назначают недельный курс антибиотиков (Метронидазол, Кларитромицин и Амоксициллин).
Вторичная хроническая форма болезни протекает на фоне сопутствующих заболеваний. Поэтому препараты подбирают с учётом того, какая патология вызвала воспаление двенадцатипёрстной кишки. Различают два основных вида этих патологий.
Схема расположения протоков
При повышенной моторике жёлчного пузыря, желчевыводящих протоков и двенадцатиперстной кишки больных беспокоят сильные боли и частый жидкий стул. Нередко присоединяется рвота. Пища плохо усваивается.
- Для ликвидации сильных болевых ощущений назначают анальгетики в виде инъекций:
- Анальгин;
- Трамал;
- спазмолитики — при умеренных болевых ощущениях.
- Для устранения спазма гладкой мускулатуры кишки и протоков, который является причиной усиления моторики этих органов, назначают раствор Атропина или Платифиллина внутримышечно.
- Для улучшения всасывания пищи назначают ферменты и противорвотные препараты (Церукал, Бимарал).
Так же, как и при лечении язвенной формы патологии, назначаются:
- антациды, которые защищают слизистую кишки от агрессивного действия избыточного количества жёлчи;
- антибиотики, нитрофураны и сульфаниламиды для устранения бактерий Helicobacter pylori;
- ингибиторы протонной помпы;
- пребиотики для восстановления кишечной флоры.
При снижении моторики жёлчных путей и кишечника развивается застой жёлчи и содержимого кишечника. Нарушается всасывание пищи и её эвакуация в тонкий кишечник. Задачей лечения при такой форме является улучшение сократительной функции органов пищеварения и ликвидация застойных явлений, на фоне которых развивается воспаление слизистой двенадцатипёрстной кишки.
Назначаются следующие препараты:
- Дюспаталин — избирательно снимает спазм гладкой мускулатуры кишки и протоков, но при этом не снижает её сократительную активность.
- Мотилиум — улучшает эвакуацию пищевых масс.
- Ферменты.
- Аллахол или Холензим — оказывают желчегонное действие.
- Препараты салициловой кислоты и минеральные воды — увеличивают жидкую часть жёлчи.
- Слабительные (при запорах).
Общая продолжительность лечебного курса составляет 1 месяц.
Дополнительным методом разгрузки содержимого двенадцатиперстной кишки и жёлчного пузыря является дуоденальное зондирование. При этой процедуре производится трехэтапная эвакуация пищевого секрета кишки, затем жёлчи из пузыря и после этого – из протоков.
Терапия заболевания всегда проводится на фоне диетического питания.
Препараты для лечения заболевания (галерея)
Метронидазол устраняет бактерии Helicobacter pylori
Церукал улучшает всасывание пищи
Анальгин снимает боль
Холензим оказывает желчегонное действие
Мотилиум улучшает эвакуацию пищевых масс
Дюспаталин снимает спазмы гладкой мускулатуры кишки
Диета
Лечение обострения хронического дуоденита лучше проводить в условиях стационара. Это будет своего рода гарантией того, что больной будет строго соблюдать предписанный режим питания. Помимо этого, пациентам необходим лечебно-охранительный режим.
В понятие «лечебно-охранительный режим» входит полный отказ от курения и приёма алкоголя.
Основная роль в уменьшении воспаления принадлежит соблюдению принципов диетического питания:
- Приём пищи должен быть дробным — 5–6 раз в сутки.
- Температура и консистенция пищи — максимально щадящие.
- Диета подбирается в зависимости от формы заболевания и сопутствующей патологии.
При хроническом дуодените, независимо от сопутствующей патологии, исключаются следующие продукты:
- консервы;
- копчёное мясо;
- холодные напитки и мороженое;
- алкоголь;
- острые приправы – перец, горчица;
- лук и чеснок;
- горячие напитки, кофе и крепкий чай.
Рекомендуемые блюда:
- молочные супы;
- овощные супы-пюре, приготовленные на мясном бульоне. Для приготовления бульонов используются нежирные сорта мяса и рыбы;
- овощные пюре из тыквы, картофеля, кабачков, моркови и свёклы;
- некислые фрукты, лучше в запечённом виде;
- молочные продукты — творог, сметана, молоко, сыр;
- нежирное мясо, курица и рыба в отварном виде;
- напитки: чай с молоком, разбавленные овощные и фруктовые соки, отвар шиповника.
В зависимости от клинической формы хронического дуоденита назначают ту или иную диету:
- При язвенном варианте, а также при сочетании с хроническим энтеритом — диета №1.
- При гастрите на фоне секреторной недостаточности — диета №2.
- При сочетании с заболеваниями печени, желчевыводящих путей — диета №5.
- При сочетании с панкреатитом — диета №5п.
Запрещённые при дуодените продукты (галерея)
Кофе
Лук и чеснок
Алкоголь
Мороженое
Копчёное мясо
Консервы
Диета №1
При этой диете исключаются продукты, которые стимулируют выработку желудочного сока. В рамках этой системы питания пациентам с хроническим дуоденитом разрешены:
- Варёные яйца, не более двух штук в день.
- Вчерашняя выпечка из пшеничной муки, сухарики и печенье.
- Нежирные молочные продукты – творог, сметана, молоко.
- Любые овощи в варёном и протёртом виде.
- Гречневая, овсяная, манная и рисовая каши.
- Спелые сладкие фрукты (бананы, яблоки и груши).
- Паровые котлеты из нежирного мяса, рыбы и курицы.
- Супы на овощном бульоне.
- Молочные супы с хорошо проваренной крупой.
- Овощные супы-пюре из моркови, цветной капусты, картофеля, тыквы, кабачка и зелёного горошка.
Запрещены при этой диете продукты, вызывающие повышенное образование соляной кислоты в желудке:
- Свежая капуста, редька, редис.
- Пшённая и кукурузная крупы, коричневый и бурый рис.
- Изделия из ржаной муки и свежая выпечка.
- Горох и красная фасоль.
При эрозивной форме дуоденита разрешены крем-суп и салаты из овощей
Примерное меню:
- завтрак – рисовая каша из клейких сортов крупы, чай с молоком и печеньем;
- второй завтрак – запечённое яблоко или банан;
- обед – овощное пюре из кабачков и картофеля, паровая котлета из курицы, чай с молоком;
- полдник – кисель с сухариками;
- ужин – молочный суп из вермишели, салат из варёной свёклы со сметаной, отвар шиповника;
- за 2 часа перед сном – нежирный творог со сметаной, компот из сухофруктов.
Диета №5
При сочетании хронического дуоденита c заболеваниями желчевыводящих путей и поджелудочной железы назначают диету №5. Цель – нормализация жёлчеотделения, уменьшение нагрузки на печень и поджелудочную железу.
Разрешённые продукты:
- «вчерашний» пшеничный и ржаной хлеб;
- варёное мясо и рыба из нежирных сортов;
- свежие овощные салаты из капусты, моркови, зелёного горошка;
- варёные и запечёные овощи (тыква, кабачки, картофель, морковь);
- молочные и крупяные супы;
- каши из овсяной и гречневой крупы, а также плов.
При диете № 5 исключаются:
- варёные вкрутую и жареные яйца;
- мясные и рыбные бульоны;
- бобовые;
- грибы;
- какао и шоколад;
- жирный творог и сметана;
Сливочное масло и сыр – ограничивают. Яйца всмятку – не более двух штук в неделю.
Примерное меню:
- завтрак – омлет из 1 яйца, обезжиренный творог с мёдом, компот;
- второй завтрак – фруктовый салат с йогуртом;
- обед – овощной суп-пюре на воде, отварной картофель с рыбными паровыми тефтелями;
- полдник – стакан нежирного кефира с печеньем;
- ужин – отварная вермишель с паровой котлетой из нежирного мяса, чай с сухарями;
- за 2 часа до сна – стакан киселя.
Диета №5п
Разрешённые продукты:
- вегетарианские протёртые супы (морковь, картофель, тыква и т. д.);
- подсушенный или вчерашний хлеб;
- несладкое сухое печенье;
- мясо нежирных сортов: кролик, курица, индейка;
- нежирные молочные продукты;
- протёртые и полувязкие каши (овсяная, гречневая, манная);
- отварные овощи (картофель, морковь, свёкла, кабачки, тыква);
- некислые фрукты и ягоды
- чай с лимоном, отвар шиповника, разбавленные соки.
Запрещённые продукты:
- супы на мясном бульоне, молочные супы, щи;
- свежий хлеб, изделия из слоёного и сдобного теста;
- жирные сорта мяса (свинина), жареную и солёную рыбу, икру, консервы;
- жирные молочные продукты;
- бобовые;
- редьку, репу, редис, лук, чеснок, щавель, шпинат, перец сладкий, грибы;
- виноград, финики, инжир бананы, кондитерские изделия, шоколад, варенье, мороженое;
- кофе, какао, газированные и холодные напитки, виноградный сок.
Примерное меню:
- Первый завтрак: мясо отварное, овсяная каша, несладкий чай.
- Второй завтрак: омлет на пару, отвар шиповника.
- Обед: суп вегетарианский из овощей, котлета на пару куриная, картофель отварной, компот из протёртых сухофруктов.
- Полдник: творог, чай.
- Ужин: рыба отварная, пюре из яблок, чай.
- На ночь: кефир.
Хирургическое лечение заболевания
К этому методу лечения прибегают в случаях неэффективности консервативной терапии.
Хирургическое лечение показано при следующих особенностях:
- Спазме сфинктера жёлчного протока, который открывается впросвет двенадцатиперстной кишки. В этом случае эндоскопическим методом проводят надрез гладкой мускулатуры сфинктера — папиллосфинктеротомию.
При спазме сфинктера желчного протока проводят папиллосфинктеротомию
- Наличии спаек. В таком случае проводят их иссечение. Дальнейшая тактика зависит от того, насколько сохранена моторная функция двенадцатиперстной кишки.
- Нарушении сократительной способности гладкой мускулатуры двенадцатиперстной кишки, которую не удалось вылечить медикаментами. В таком случае проводят операцию – создание кишечного анастомоза.
- Наличии дополнительной петли и связанной с этим избыточной подвижности. В этом случае проводят операцию по фиксированию петли к брыжейке.
После таких операций ликвидируется застой содержимого кишечника и налаживается эвакуация пищи. Постепенно проходят симптомы хронического воспалительного процесса.
Дуоденит у детей
Отличительной особенностью воспаления ДПК у детей является его первичный характер (вторичный дуоденит в педиатрической практике диагностируется редко). Заболевание поражает детей всех возрастов и по клиническим симптомам мало отличается от течения аналогичной патологии у взрослых. Самыми частыми причинами развития воспалительного процесса у ребенка являются дефекты питания (неполноценный рацион, несоблюдение режима, сухоядение), пищевая аллергия, глистные инвазии.
Осложнения дуоденита в детском возрасте происходят редко, но длительное течение болезни (более 3 лет) приводит к распространению патологического процесса на дистальные отделы кишки. Заболевание ДПК у детей практически во всех случаях сопровождается гастритом или холециститом и при отсутствии лечения приводит к развитию гастродуоденита (воспалению привратникового отдела желудка, которое провоцирует атрофию слизистой).
Выраженные симптомы патологии сохраняются на протяжении 1-2 недель, после чего наступает период ремиссии, на протяжении которого дети могут не предъявлять жалоб, но болезненность при пальпации живота сохраняется. При наличии у ребенка следующих симптомов, следует обратиться к врачу для проведения диагностического обследования:
- возникновение приступов боли в правом подреберье (появляются через 1-2 ч. после еды или на голодный желудок);
- склонность к запорам;
- зависимость болевых ощущений от характера употребляемой пищи (плохая переносимость острой, соленой, очень горячей или холодной пищи, газированных напитков);
- быстрое насыщение;
- болезненность при пальпации пилородуоденальной зоны (правая часть середины живота);
- повышенная потливость;
- сонливость.
Профилактика
Правильное и сбалансированное питание – основа профилактики эритематозного гастродуоденита. Кроме того, в течение жизни необходимо придерживаться таких правил:
- соблюдать режим сна и отдыха;
- заниматься посильным видом спорта;
- своевременно лечить заболевания;
- соблюдать правила личной гигиены;
- осуществлять прием лекарств только с разрешения врача;
- отказаться от курения и употребления алкоголя;
- избегать стрессов.
Данные рекомендации позволят существенно снизить риск развития заболевания. Справиться с эритематозным гастродуоденитом несложно, важно соблюдать все рекомендации врача и придерживаться лечебной диеты. Но следует учитывать, что у пациентов, которые не придерживались всех назначений, возможно ухудшение состояния и появление осложнений в виде эрозий, язв в желудке.
Причины
По характеру течения воспалительного процесса различают два типа дуоденита, которые отличаются по этиологии развития – первичный и вторичный. В развитии обоих видов заболевания ведущую роль играют два фактора:
- ослабление кишки (происходящее вследствие патологических процессов или обусловленное генетическими особенностями организма);
- воздействие раздражителей на ослабленный участок.
Первичное воспаление развивается как самостоятельное заболевание, не сопряженное с патологиями других органов и отделов кишечника. Причинами изолированного дуоденита (который встречается очень редко) являются:
- нарушение правильного питания (нерегулярность приемов пищи, чрезмерное употребление продуктов, оказывающих раздражающее действие на слизистую – очень острых, кислых, горячих блюд, копченых изделий);
- пищевые отравления;
- употребление крепких алкогольных напитков;
- курение;
- механические повреждения слизистой оболочки кишки инородными предметами;
- частые или периодические сильные стрессы;
- длительный прием сильнодействующих лекарственных средств, оказывающих раздражающее действие на слизистую кишечника (таких как антибиотики, противовоспалительные и гормональные препараты);
- злоупотребление напитками, содержащими кофеин.
Вторичный дуоденит возникает на фоне нарушения целостности слизистой оболочки, которая утрачивает способность противостоять агрессивному действию желудочного сока, патогенных микроорганизмов и других раздражающих факторов. Причинами ухудшения состояния начального отдела тонкого кишечника являются:
- трофические нарушения некоторых участков желудка или двенадцатиперстной кишки (язвенная болезнь);
- пищевая аллергия;
- хронический панкреатит (группа синдромов, характеризующихся нарушением заброса в ДПК ферментов, секретируемых поджелудочной железой);
- проникновение в кишечник инфекционных агентов (спиралевидной бактерии Хеликобактер Пилори, которая благодаря способности формировать биопленку обладает невосприимчивостью к иммунному ответу организма человека и агрессивной среде желудка);
- пищевые токсикоинфекции, возбудителями которых являются стафилококки, энтерококки, клостридии;
- рефлюкс – обратный ток содержимого тонкого кишечника (попадает обратно в ДПК);
- патологии ЖКТ и печени хронического течения (гастрит, гепатит, цирроз, колит и т.п.).
Основным патогенетическим элементом взаимосвязанной цепочки факторов воспаления выступает нарушение функциональности ДПК (ухудшение кровоснабжения, трофики, тканевого дыхания). Предрасполагающими к этим процессам причинами являются:
- генетически предопределенное (врожденное) неправильное расположение кишки;
- нарушения гормонального фона;
- дуоденостаз (нарушение проходимости ДПК механической или функциональной природы), который приводит к ухудшению перистальтики;
- спаечные процессы в брюшной полости (являются частым следствием хирургического вмешательства);
- лямблиоз (поражение тонкого кишечника паразитами);
- уремия (заболевание, которое приводит к сдвигу уровня рН в сторону окисления);
- проникновение в организм токсических веществ или инородных предметов (может происходить при случайном заглатывании).
Что такое хронический дуоденит
Хронический дуоденит представляет ряд длительно протекающих заболеваний с воспалением двенадцатиперстной кишки. При прогрессировании патологии отмечается нарушение целостности эпителия, что приводит к образованию хронического гастрита или энтерита.
Чаще всего заболевание возникает в совокупности с другими расстройствами органов ЖКТ. По статистике дуоденит в большинстве случаев развивается у мужчин. При этом патология нередко встречается у женского пола. При отсутствии лечения воспаление имеет серьёзные осложнения и может перерасти в онкологический процесс.