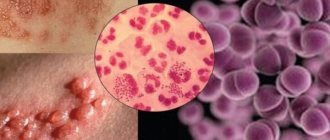
Микоплазма – мельчайший организм, который способен вызывать инфекционное заболевание «микоплазмоз», отмечающееся острой формой протекания и чреватое серьезными осложнениями.
Мельчайший организм микоплазма способен вызывать инфекционное заболевание «микоплазмоз»
Чем опасна микоплазма у женщины, как выявить инфекцию и уберечься от заражения?
Способы инфицирования
Для микоплазменной инфекции характерно довольно медленное нарастание симптомов, они могут появиться даже спустя несколько месяцев после инфицирования. Поэтому многие инфицированные люди, являясь носителями инфекции, даже не подозревают о том, что «распространяют» микоплазмоз.
- Наиболее распространенный способ распространения данной инфекции – половой. Причем любой вид полового контакта (генитальный, оральный, анальный) может увенчаться инфицированием. В этом случае только барьерный способ защиты снизит вероятность передачи недуга.
- Вертикальный путь передачи инфекции возникает при прохождении плода через родовые пути при естественных родах. Этому способствует большая концентрация инфекционных агентов, которые находятся в клетках слизистых тканей.
Причины возникновения заболевания
Микоплазмы генитального характера передаются от носителя к здоровой женщине половым путем при незащищенных половых контактах (оральных и генитальных).
Микоплазмы передаются половым путем при незащищенных половых контактах
Небольшой процент инфицирования микоплазмой может произойти бытовым путем (через предметы домашнего обихода). Наиболее редко заражение происходит из-за использования нестерильного медицинского оборудования.
Обратите внимание! Если беременная женщина заразилась инфекцией в период вынашивания ребенка, то в 60% случаев инфекция передастся ребенку через околоплодные воды или родовые пути.
При сильном иммунитете микоплазма не вызовет воспаления в организме, и человек будет просто оставаться носителем инфекции. Для того, чтобы развился микоплазмоз, необходимы благоприятные условия для размножения микроорганизмов. Провоцирующими факторами возникновения микоплазмоза выступают:
- Сопутствующие заражению инфекции, передающиеся половым путем (хламидии, гонорея, трихомониаз);
- Изменения в гормональном фоне при беременности;
- Переохлаждение организма, резкая перемена климата;
- Сильные стрессы, эмоциональное перенапряжение;
- Патологии эндокринной системы;
- Отсутствие правильной гигиены гениталий;
- Заболевания яичников;
- Снижение иммунитета из-за перенесенного заболевания либо неправильного образа жизни;
- Длительный прием гормональных препаратов, антибиотиков;
- Беспорядочная половая жизнь (постоянная смена партнеров, частые аборты, раннее начало половой жизни).
Заражение микоплазмой очень сложно определить, т.к. инкубационный период длится 3-5 недель (в некоторых случаях – до двух месяцев). Поэтому микоплазму на ранних сроках очень сложно диагностировать, особенно, если учесть, что обычно заболевание не имеет яркой клинической картины.
Симптомы
На наличие в организме микоплазм указывают характерные для этого недуга стертые малосимптомные признаки. Примерно около 10-20% инфицированных не чувствуют явных симптомов заболевания, пока стрессовая ситуация, к примеру, сильное переохлаждение или аборт, не активизируют инфекцию.
Зачастую острой форме патологии предшествует продолжительный инкубационный период, и лишь спустя неделю после инфицирования могут появляться первые симптомы болезни:
- При поражении наружных гениталий бактерии скапливаются на слизистой оболочке мочеиспускательного канала и влагалища. Как правило, в такой ситуации пациентки не предъявляют жалоб.
- В редких случаях – появление бесцветных выделений из гениталий и возникновение зуда наружных половых органов.
- При проникновении инфекции во внутренние половые органы женщины возникают неприятные симптомы: жжение во время мочеиспускания, боли внизу живота, редко – густые гнойные выделения.
Урогенитальный микоплазмоз у женщин может проявляться в виде:
- воспаления яичников, матки и маточных труб;
- микоплазменного уретрита;
- пиелонефрита;
- бактериального вагиноза (гарднереллез);
- нередко микоплазмоз сочетается с уреаплазмозом и хламидиозом.
Особенности недуга
Лечение микоплазм у женщин необходимо начать как можно раньше. Современной науке известные более 40 видов всевозможных микоплазм. Реальную опасность для человека представляют только несколько. Это микоплазма гоминис, гениталиум, уреаплазма уреалитикум и микоплазма пневмонии.
Перечисленные инфекции могут приводить к различным проблемам, поэтому при первых симптомах данного недуга следует незамедлительно обращаться к врачу.
Данное заболевание выявляют более чем у половины пациентов, страдающих от хронических заболеваний органов мочеполовой системы. При этом оно наблюдается еще и у 5-15 % здоровых женщин, что свидетельствует о том, что инфекция в некоторых случаях протекает совершенно бессимптомно.
Если не заниматься лечением микоплазм у женщин, это чревато возникновением различных воспалительных заболеваний, изменений в структуре сперматозоидов, которые приводят к мужскому бесплодию, патологиях при беременности, женскому бесплодию. Патологии при беременности у женщин, которые чаще страдают от этого недуга, могут проявляться самые разные. Это может быть выкидыш, неразвивающаяся беременность, преждевременные роды, лихорадка, преждевременное излитие околоплодных вод. В результате ребенок может быть инфицирован уже при рождении, среди других последствий этой инфекции стоит отметить вероятность возникновения воспаления легких, поражения глаз у младенца. У новорожденных девочек с микоплазмами могут быть поражены органы мочеполовой системы.
Осложнения
Причиной возникновения последствий при наличии данной патологии являются бактерии вида Микоплазмоз хоминис, реже – Микоплазмос гениталиум.
Возможные осложнения:
- Уретрит – воспалительный процесс в мочеиспускательном канале (уретре). Характерные симптомы: зуд, жжение и резь в мочеиспускательном канале. В процессе освобождения мочевого пузыря болезненные ощущения возрастают.
- Эндометрит – заболевание воспалительной этиологии, при котором микоплазмоз развивается на шейке матки и на слизистой оболочке матки. Клиническая картина: появление болей внизу живота, дискомфорта, выделения с кровью до овуляции и во время нее. Часто женщины, болеющие данным недугом, не могут забеременеть. В случае если это случается, существует высокий риск самопроизвольного аборта в первом триместре.
- Цистит – воспаление мочевого пузыря, пиелонефрит – инфекционное заболевание почек.
- Вагинит – заболевание половых органов (в частности влагалища), при котором бактериальный процесс вызывает повреждение определенного участка. В области разрушения эпителия микоплазмами возникает жжение, зуд. Эти симптомы сопровождаются обильными выделениями с примесью слизи и гноя, имеющими неприятный запах. Во время полового контакта женщина испытывает усиливающиеся боли.
- Гарднереллез (дисбактериоз влагалища). Возникает при заражении микоплазмами вида хоминис.
- Сальпингоофорит – воспалительный процесс, который развивается в маточных трубах, придатках матки, а также яичниках. Из-за повреждения патогенными бактериями слизистой матки возникает отек, который часто становится причиной непроходимости маточных труб и как результат – бесплодия.
- Патологические процессы в период беременности. Выкидыши и ранние роды нередко обусловлены повреждением эндометрия матки, неспособного обеспечить полноценную беременность и жизнедеятельность плода.
- Бесплодие. Из-за появления сальпингоофорита и эндометрита происходит инфицирование микоплазмами всей половой сферы, и женщина оказывается неспособна забеременеть. В такой ситуации эндометрий матки поврежден, и оплодотворенная яйцеклетка отторгается пораженной тканью. Воспалительный процесс способствует отеку стенок маточных труб, что приводит к перекрытию пути для сперматозоидов. В итоге – вероятность зачатия минимизируется.
- Аутоиммунные заболевания – это сбой в работе иммунной системы, вынужденной длительное время сопротивляться инфекционно-воспалительным процессам.
Народные рецепты
В некоторых случаях при данных заболеваниях эффективными бывают рецепты народной медицины. Но следует отметить, что помочь они могут только на ранних стадиях заболевания. К тому же обязательно предварительно следует посоветоваться со своим гинекологом, который подскажет, будет ли эффективным лечение в домашних условиях микоплазм хоминис у женщин или других подобных инфекций.
Чаще всего используют противовоспалительные сборы. Необходимо взять две столовых ложки листьев зверобоя и четыре столовых ложки цветков лобазника. Затем следует смешать вместе эти ингредиенты, а после четыре столовых ложки сырья залить 800 мл воды. Целебный отвар кипятят 10 минут, затем дают ему пару часов настояться и процеживают. Принимать его следует по одному стакану три раза в день перед едой.
Еще один способ лечения в домашних условиях микоплазм хоминис у женщин предполагает спринцевание лекарственными травами. В этом случае применяют боровую матку и кору дуба. Две столовых ложки коры смешивают с одной столовой ложкой боровой матки, а затем заливают кипящей водой (достаточно полтора стакана). Целебное средство нужно настаивать полчаса. Готовый настой следует процедить, а затем применять для спринцевания влагалища два раза в день. Отметим, что данный способ вызывает многочисленные споры, некоторые сомневаются в его безопасности, но знахари его активно используют.
Микоплазмоз при беременности
Во время беременности в организме женщины обостряются любые имеющиеся инфекции, что способствует развитию осложнений, в частности: многоводие, выкидыши, разрыв плодных оболочек, спровоцированный воспалением стенок влагалища и, как результат – преждевременные роды.
Чаще всего во время родоразрешения (при прохождении плода по инфицированным путям) происходит инфицирование плода (как правило, женского пола). На фоне данной патологии после искусственного прерывания беременности или родов высока вероятность развития эндометрита.
Микоплазмоз у беременных женщин – это достаточно серьезное заболевание, которое нельзя оставлять без внимания. При диагностировании микоплазмоза в этот период женщина должна обязательно пройти курс лечения. Сделать это рекомендуется в первом триместре беременности, поскольку в дальнейшем прием медицинских препаратов может негативно сказаться на развитии и здоровье плода. Данная патология может спровоцировать развитие различных отклонений в первые недели беременности: самопроизвольный выкидыш, отслойку плаценты и т.д.
Кроме того, эта инфекция нередко является причиной внематочной беременности, что затрудняет процесс зачатия. Данный недуг в хронической форме часто способствует развитию вторичного бесплодия.
Эффективные препараты в борьбе с микоплазмозом
Основные лекарства, применяемые при лечении микоплазмы – это антибиотики, способные влиять на размножение микроорганизмов или замедление их роста. Зачастую доктор назначает больному такие антибиотики:
- тетрациклин;
- сумамед;
- амоксиклав;
- доксициклин;
- азитромицин;
- солютаб.
Лекарства приписываются пациенту в виде дозированных таблеток или уколов, в зависимости от протекания заболевания. Период курса лечения определяет квалифицированный доктор. К беременным женщинам применяется индивидуальный подход. А детям назначают препараты с наименьшими побочными действиями на организм. Людям, лечившимся от микоплазмы и уриаплазмы с использованием антибиотиков, это помогает избавиться от болезни в 95% случаев. Если при первой попытке возбудитель не погибает, назначается повторное лечение и другие антибактериальные препараты. Кроме того, возможно и дополнительное лечение при использовании таких методов:
- свечи для местного применения;
- спринцевание;
- иммуномодуляторы (поливитамины, настойки алоэ или эхинацеи);
- физиотерапия;
- правильное питание.
Важно понимать, что микоплазмоз не поддается лечению народными методами, поэтому не стоит терять драгоценное время и средства. Выбор правильного лечения зависит патологии заболевания, его давности и от особенности организма пациента.
Профилактика – надёжная броня от заболевания
Чтобы защитить себя от нежданных «гостей» — микоплазмы или уриаплазмы, важно не забывать о профилактике. Избежать заболевания поможет соблюдение простых правил:
- при половом акте использовать презерватив;
- вовремя проводить лечение;
- не менять половых партнёров, иметь одного проверенного;
- регулярное посещение врача гинеколога, не реже, чем раз в полгода;
- круглый год поддерживать иммунитет.
Как упоминалось выше, возбудитель микоплазмы может поражать дыхательные пути. В результате этого, болезнь обретает разные формы. Например, ОРЗ, бронхиты и трахеиты, а также микоплазменная пневмония. В основном заражение происходит воздушно-капельным путём при кашле больного. Поэтому профилактические мероприятия непременно станут настоящей бронёй в борьбе с болезнью.
Диагностика
Характерных клинических симптомов, указывающих на наличие микоплазмоза, нет. Как правило, они проявляются воспалительной реакцией половых или мочевыводящих путей, поэтому основным критерием инфицирования пациента являются результаты лабораторного обследования.
Несмотря на многообразие и совершенство лабораторных методов исследования, рекомендуется и гинекологический осмотр. Это обусловлено тем, что данная патология может сочетаться с другими инфекциями, возникающими из-за нарушения микрофлоры влагалища или передающимися половым путем. Для назначения схемы лечения необходимо диагностировать полный спектр возможных поражений половой сферы.
Диагностика микаплазменной инфекции включает в себя:
- Беседу с врачом. Во время консультации со специалистом составляется анамнез заболевания. Врача интересуют хронические гинекологические заболевания, состояние здоровья полового партнера, а также наличие в прошлом болезней, передающихся половым путем.
- Гинекологический осмотр. Это является обязательной процедурой при возникновении симптомов воспаления урогенитальной системы. Он включает в себя осмотр шейку матки, слизистой полости влагалища и наружного зева шейки матки. Чаще всего при этом обследовании выявляются воспаленность слизистой влагалища, обильные слизисто-гнойные выделения.
Лабораторные обследования
В ходе диагностического обследования врач делает забор биоматериала (со слизистых), который позволяет наиболее точно выявить наличие микоплазменной инфекции. Также эффективным методом диагностики является ПЦР-исследование и бактериологическое обследование (позволяющее выявить сопутствующие половые инфекции).
Специфика лабораторных методов диагностики:
- Серологические обследования (ПИФ, ИФА) – назначается с целью выявления определенных антител к возбудителю. Однако этот способ не указывает на динамику процесса и развитие инфекции, а также не позволяет определить эффективность назначенного лечения.
- ПЦР-диагностика. Этот метод достаточно точно выявляет даже незначительную популяцию микробов. Благодаря этому способу диагностики можно произвести размножение генетического материала инфекционного агента, а также и его идентификацию. Это обследование является основным при диагностике данной патологии.
- Микроскопическое и бактериологическое исследование мазка. Такой способ позволяет выявить сопутствующие заболевания (грибковый или бактериальный вагиноз, трихомониаз, гонорею). С его помощью удается своевременно выявить все имеющиеся инфекционные заболевания, включая хронические.
В результате полноценного комплексного обследования у врача-гинеколога появляется возможность установить диагноз и назначить адекватное лечение.
Как влияет на беременность
Микоплазмоз опасен для здоровья беременной, поскольку вызывает отторжение плодного яйца, влечет развитие выкидыша. Также возбудитель инфекционного заболевания может внутриутробно передаться ребенку. В этом случае развивается перинатальная форма рассматриваемой патологии. Поскольку венерическую инфекцию невозможно устранить без использования антибиотиков, беременным нужно проходить лечение только после родов. Причина – высокая вероятность проникновения антибактериальных препаратов сквозь плацентарный барьер, вред для плода. Даже использование антибиотика Джозамицина может привести к развитию анатомических дефектов у ребенка. От введения этого препарата риск для плода выше пользы для матери.
Лечение
Если результаты анализов показывают наличие в организме Mycoplasma вида hominis либо genitalium, это не является причиной, позволяющей назначить лечение. Чем лечить микоплазмоз у женщин, определяет врач согласно наличию сопутствующих недугов, к развитию которых могут привести Mycoplasmi (воспаление мочевого пузыря, матки и придатков, уретры, почек, гарднереллез). Назначать лечение и выписывать лекарственные препараты может только доктор, поскольку самолечение может привести к серьезным осложнениям и хронизации процесса.
В случае инфицирования бактерией вида Mycoplasma hominis назначают терапию, аналогичную той, которая назначается при гарднереллезе (бактериальном вагинозе). Если слизистая стала местом размножения бактерии вида Mycoplasma genitalium, такая патология лечится по схеме, идентичной при лечении уреаплазмоза.
В случае если микоплазмоз сопровождается различными осложнениями, проводят терапию антибактериальными препаратами, подразумевающую одновременный прием нескольких видов антибиотиков. Кроме этого используют и другие эффективные методы – капельное введение лекарственных растворов в уретру, иммунотерапию и физиотерапию.
Лечение целесообразно проводить обоим партнерам, иначе в случае выздоровления одного, высок риск повторного инфицирования.
Препараты
После проведения пробы на чувствительность для лечения микоплазмоза, врач назначит один из антибиотиков:
- Кларитромицин – в одной таблетке содержит 250 мг активного вещества, пить дважды в сутки. Курс лечения в зависимости от стадии недуга – 1-2 недели;
- Доксициклин – рекомендован в дозировке 100 мг, принимать дважды в сутки. Длительность лечения – 10-14 дней;
- Левофлоксацин – содержит 250 мг активного вещества, рекомендуется принимать три дня по одной таблетке;
- Джозамицин (Вильпрафен солютаб, Вильпрафен) – дозировка 500 мг, пить три раза в день. Курс лечения 10 дней;
- Офлоксацин – допустимая дозировка по 200-400 мг. Принимают однократно;
- Клиндамицин – рекомендуемая дозировка по 200-400 мг. Препарат принимать каждые 6 часов. Длительность лечения одна неделя.
- Азитромицин. Существует две схемы приема этого лекарства: однократно 1 г (2 табл. по 0,5 г) либо по 0,25-0,5 г один раз в сутки в течение 2-5 дней. Азитромицин рекомендуется принимать за один час до еды либо через два часа после.
Хроническая форма
При лечении данной патологии в хронической форме большое значение уделяется местной терапии и лечению иммунной системы. Целью такой терапии является коррекция и укрепление иммунодефицитного состояния, ставшего одной из причин хронического течения заболевания и значительно усилившегося на его фоне. Лечение назначается с учетом результатов иммунограммы.
Местная терапия назначается одновременно с системной антибиотикотерапией. В большинстве случаев такое лечение продолжается не более одной недели. В этом случае назначаются противовоспалительные, этмотропные средства и ферменты (химотрипсин, трипсин и пр.) в виде инсталляций либо с применением ватно-марлевых тампонов для обработки влагалища.
После ее завершения пациентам рекомендуется пройти курс лечения препаратами для восстановления микрофлоры (пробиотиками).
Требования
Во время лечения микоплазмоза следует придерживаться некоторых правил:
- во время терапии прекратить интимные отношения;
- соблюдать назначения лечащего врача до состояния полного излечения;
- при приеме медикаментов строго следовать инструкции гинеколога;
- не прекращать схему лечения до проведения контрольных анализов;
- обязательно придерживаться диеты: исключить жирные, жареные, острые, соленые продукты, а также копчености и фастфуд.
Как лечить микоплазмоз
Лечение микоплазмоза осуществляется только, когда установлен точный диагноз после проведения определенных лабораторных исследований.
Установить микоплазмоз можно только после проведения лабораторных исследований
Из-за слишком малых размеров микоплазмы определить инфекцию при обычном гинекологическом осмотре или взяв мазок микрофлоры влагалища невозможно. Обычно, если нет подозрений на микоплазмоз, анализы на его выявление назначаются в последнюю очередь.
Обследования на микоплазму у женщин:
- Метод бактериологический (выращивание микрофлоры в биоматериале, взятом у пациентки) – занимает от 4 до 7 дней и является наиболее точным методом диагностики.
- ПЦР-метод – выявляет в мазке наличие ДНК микоплазмы, наиболее быстрый метод (результат – через 30 минут), но и самый дорогостоящий;
- Метод иммунофлюоресцентный – специальный краситель выявляетя фрагменты микоплазмы.
Для окончательного диагноза достаточно одного из перечисленных методов диагностики. Но через 2-3 недели исследования стоит повторить, чтобы исключить ложные результаты.
Схема терапии назначается с учетом индивидуальных особенностей пациентки: возраста, наличия симптомов, тяжести протекания, степени распространенности и т.д.
Важно! Лечение должно осуществляться одновременно у обоих половых партнеров. В противном случае терапия не имеет смысла из-за риска повторного заражения инфекцией.
Лечение микоплазмы у женщин – весьма сложный процесс, т.к. инфекция имеет устойчивость к некоторым антибиотикам. Но без антибактериальной терапии не обойтись – назначаются препараты последнего поколения (цефалоспорины и пенициллины при микоплазме бесполезны): Эритромицин, Сумамед, Азитромицин, Доксициклин.
Длительность курса и дозировка определяется индивидуально. В большинстве случаев антибактериальная терапия помогает излечить микоплазмоз, но возможны варианты, когда с первого раза победить заболевание не удается. Тогда назначается повторный курс терапии с заменой антибиотика.
Дополнительно к приему антибиотиков назначается следующая схема лечения:
- Местное лечение: противозудные и противовоспалительные мази и свечи, а также антибактериальные свечи с содержанием клиндамицина и метронидазола, спринцевание антисептическими средствами.
- Физиотерапия (озонотерапия, магнитолазеротерапия);
- Прием иммунномодулирующих препаратов: Ликопид, Циклоферон;
- Пробиотики (чтобы исключить вредное влияние антибиотиков на микрофлору кишечника).
- Витаминотерапия.
На время лечения желательно исключить половые контакты и соблюдать определенную диету, которую подскажет врач. Через две недели после окончания курса терапии нужно повторно анализ на микоплазму.
Обратите внимание! В ходе лечения от микоплазмоза рекомендуется пить много жидкости, чтобы помочь организму вывести токсины, образующиеся из-за уничтожения микоплазмы.
Народные методы бессильны в борьбе с микоплазмозом – народные рецепты могут лишь помочь укрепить иммунитет и не допустить повторного заражения инфекцией.
Профилактика
К основным методам профилактики данной патологии относятся:
- использование барьерных способов контрацепции;
- каждые полгода для осмотра посещать гинеколога;
- вступать в интимные отношения с одним партнером;
- поддерживать иммунитет;
- своевременное выявление и лечение других инфекционных заболеваний, передающихся половым путем.
Важно! Во время планирования беременности необходимо пройти комплексное обследование организма во избежание возможных половых инфекций.
Микоплазмоз у женщин – это коварное заболевание, которое может привести к серьезным осложнениям даже при отсутствии незначительной симптоматики. При первых проявлениях данной патологии рекомендуется посетить специалиста. Если лечение недуга начато своевременно, у пациентки при микоплазмозе прогноз благоприятный. В этом случае возможно полное выздоровление без каких-либо осложнений.
Что такое микоплазма
По степени развития микоплазма находится между вирусами и бактериями. Но ученые до сих пор не определились к какой классификации отнести эти мельчайшие микроорганизмы. Поэтому микоплазмы считают условно-патогенными организмами.
Уникальная особенность микоплазм – отсутствие клеточной стенки
Это означает, что они способны, подобно вирусам, длительное время находиться в организме, не оказывая никакого вредного воздействия, но под влиянием определенных факторов способны активироваться и вызвать заболевание.
Обратите внимание! В норме микоплазмы в незначительных количествах могут находиться в мочеполовой системе мужчины и женщины. При этом их носители могут быть абсолютно здоровыми людьми.
Микоплазмы имеют уникальную особенность – у них нет клеточной стенки. Это позволяет микроорганизмам жить вне клетки, поселяясь на эпителиях органов дыхания или мочеполовой системы, и постепенно внедряясь в их толщу. Эта же особенность дает возможность микоплазмам не воспринимать антибиотики, т.к. действие этих препаратов направлено на разрушение клеток.
Существует множество видов и подвидов микоплазм, но только три из них могут вызвать воспалительные заболевания у женщин:
- Микоплазма хоминис (hominis) у женщин вызывает различные вагинозы;
- Микоплазма генеталиум – провоцирует обострение патологий мочеполовой системы;
- Уреаплазма Уреаликтум – вызывает урогенитальные воспаления.
По частоте случаев среди инфекций, передающихся половым путем, уреаплазма и микоплазма обгоняют даже классические гонорею и сифилис. Такая распространенность заболевания несет здоровью женщины реальную угрозу, в особенности репродуктивной функции.